История болезни вирусный менингит
Обновлено: 12.05.2024
Общие сведения
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного происхождения — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
По этиологии:
- бактериальные (пневмококковый, туберкулезный, менингококковый и др.)
- вирусные (вызванный энтеровирусами Коксаки и ЕСНО, острый лимфоцитарый хориоменингит и др.)
- грибковые (криптококкозный, кандидозный и др.)
- протозойные (при малярии, при токсоплазмозе и др.)
По характеру воспалительного процесса:
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
По патогенезу:
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
По распространенности процесса:
По темпу течения заболевания:
- молниеносные
- острые
- подострые
- хронические
По степени тяжести:
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и диффдиагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано.
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
Прогноз
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
Профилактика
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.).
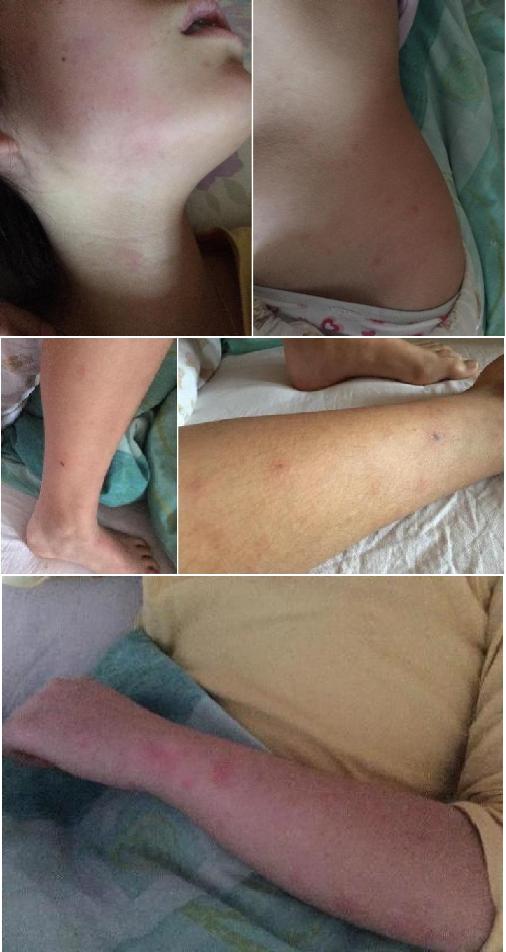
В клинику №1 ВиТерра Беляево поступил вызов на дом для врача-педиатра к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже (розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней).
В клинику №1 ВиТерра Беляево поступил вызов на дом для врача-педиатра к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже (розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней).
История болезни
Вызов на дом к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже.
Из анамнеза:
2-й день болезни. Заболела остро – после посещения ледового катка отмечалось повышение Т до 40С, однократная рвота. Самостоятельно проводили симптоматическое лечение (тёплое питьё, жаропонижающие препараты) – рвота не повторялась, Т снизилась до 38,8 С. На 2-й день заболевания – вновь подъём Т до 40 С, родители обратили внимание на появление высыпаний преимущественно в области нижних конечностей. Обратились с целью получения рекомендации по дальнейшей тактике лечения.
Перенесённые заболевания: ОРВИ (в т.ч за неделю до настоящего заболевания), бронхит, ангина.
Травмы, операции, гемотрансфузии — отрицают.
Аллергоанамнез: аллергические реакции на пищевые продукты, лекарственные препараты — отрицают.
Проф.прививки: до 2-х летнего возраста (в рамках НК), далее отказ родителей.
Эпид.анамнез: внутрисемейный не отягощён; контакты с инфекционными больными и карантины в ДОУ - отрицают.
Организована — школа (последнее посещение 2 дня назад).
Осмотр и диагностика
При первичном осмотре - на дому (в присутствии мамы ребенка): Состояние тяжёлое за счет выраженных симптомов интоксикации, явлений инфекционно-токсического шока 1-2 степени. Т 38,7 С. Сознание ясное, признаки психомоторного возбуждения. Кожные покровы физиологической окраски, на лице, туловище, конечностях — розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней.
Зев гиперемирован, задняя стенка глотки разрыхлена, отёчная. Лимфоузлы: подчелюстные d до 0,6 см, эластичной консистенции, подвижные, не спаяны с окруж тканями, безболезненные при пальпации, кожные покровы над ними не изменены. Носовое дыхание свободное, отделяемого в носовых ходах нет.
Отоскопия: без особенностей. В легких дыхание с жестковатым оттенком, проводится во все отделы, хрипы не выслушиваются. Тоны сердца звучные, ритмичные с тенденцией к тахикардии, шумы не выслушиваются. Живот мягкий, безболезненный при пальпации во всех отделах. Печень, селезенка - не увеличены. Стул самостоятельный, 1 р/д, оформленный, без патологических примесей. Мочеиспускание свободное, безболезненное. Отёков нет.
С предварительным диагнозом: Менингококковая инфекция, генерализованная форма, менингококцемия, ИТШ 1-2 степени – девочка направлена на срочную госпитализацию в стационар.
Бригадой СМП пациентка была доставлена в ИКБ №2 г. Москвы, где по результатам проведенного комплексного обследования подтверждён вышеуказанный диагноз.
Лечение и результат
Заболевание протекало в тяжёлой форме, отмечалось гладкое течение. За период пребывания в стационаре проведено 2-кратное переливание свежезамороженной плазмы, курс антибактериальной терапии, инфузионная и симптоматическая терапия. Выписана на 10-е сутки в удовлетворительном состоянии с единичными мелкими подживающими некрозами на голенях обеих ног.
Рекомендации врача
После выписки из стационара повторно осмотрена врачом-педиатром (клиники), рекомендовано:
- диспансерное наблюдение педиатром, неврологом, инфекционистом - в течение 2-х лет после перенесённого заболевания, с дальнейшим решением о снятии с учёта или продолжении динамического наблюдения (при наличии остаточных явлений);
- освобождена от занятий физической культурой – сроком на 3 месяца;
- мед.отвод от вакцинации - 3 месяца.
Информационная справка
Менингококковая инфекция – острое инфекционное заболевание, вызываемое менингококком (Neisseria meningitidis) и характеризующееся разнообразием клинических форм: от назофарингита и бессимптомного носительства до генерализованных форм, протекающих в форме менингококцемии (менингококковый сепсис), менингита и менингоэнцефалита. Менингококковая инфекция часто имеет фульминантное (быстроразвивающееся, молниеносное) течение с крайне быстрым нарастанием симптомов вплоть до инфекционно-токсического шока, что ограничивает возможности оказания специализированной помощи.
Между появлением первых симптомов (сходных с таковыми при ОРВИ) и развитием шока и летального исхода может пройти менее 24 часов. Это подчёркивает важность вакцинопрофилактики менингококковой инфекции!
Менактра – менингококковая полисахаридная вакцина, применяется для профилактики у лиц в возрасте от 9 мес до 55 лет.
* У детей от 9 до 23 мес – курс вакцинации состоит из 2-х инъекций с интервалом не менее 3 месяцев.
* У лиц в возрасте от 2 до 55 лет – вакцинация проводится однократно.
* В случае неблагополучной эпидемиологической ситуации по менингококковой инфекции рекомендуется проводить однократную ревакцинацию в возрасте от 15 до 55 лет, при условии, что с момента предыдущей вакцинации прошло не менее 4 лет.
Понятие и общая характеристика серозного вирусного менингита, основные причины и предпосылки его развития. Порядок постановки клинического диагноза, отличительные признаки заболевания. Составление схемы лечения и используемые лекарственные средства.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 24.02.2015 |
| Размер файла | 18,0 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
1. Жалобы
Пациент на момент курации жалоб не предъявляет.
2. Анамнез настоящего заболевания
Заболел остро. 5 октября 2012 года, вечером, появилась интенсивная головная боль, слабость. К вечеру этого же дня повысилась температура до 40 С°, вызвал бригаду скорой помощи, введены анальгин с димедролом. 6.10.2012 г. состояние не улучшилось, сохранялась сильная нестерпимая головная боль, температура снизилась до 37,5 С°, пропал аппетит. Самостоятельно лечился аспирином, парацетамолом, цитрамоном, анальгином, эффекта не было. 7 октября состояние не улучшилось, появилась тошнота, вечером (около 22:00) обратился за медицинской помощью, был доставлен скорой медицинской помощью в _____________.
3 Эпидемиологический диагноз
За пределы области не выезжал. Гемотрансфузий не было. Накануне заболевания отмечает переохлаждение. Проживает в квартире с мамой и бабушкой. 29 сентября 2012 года бабушка заболела ОРЗ, лечилась дома самостоятельно, с положительной динамикой.
4. Анамнез жизни
Родился в срок, первым ребёнком в семье. Жилищно-бытовые условия удовлетворительные. В физическом и умственном развитии от сверстников не отставал. Закончил 11 классов средней школы. Работает сборщиком пластиковых окон.
Из перенесенных заболеваний: ОРВИ (раз в год), грипп (один раз в 5 лет), гнойная ангина (1,5 года назад), в 2007 году попал в автомобильную аварию, перелом верхних, нижних конечностей, перелом рёбер, ЗЧМТ. Туберкулез, вирусный гепатит, онкологические и венерические заболевания отрицает. Алкоголизма и психических заболеваний в семье и среди близких родственников не было. Спиртные напитки употребляет редко, курит с 10 лет, пачка сигарет на 2 дня. Аллергоанамнез не отягощен. Медикаментозной аллергии нет. Наследственность не отягощена.
5. Настоящее состояние больного
Общее состояние больного удовлетворительное. Температура тела - 36,6 0С. Сознание ясное. Положение больного активное. Конституциональный тип - нормостенический. Рост 180 см, вес 78,5 кг. Телосложение правильное, деформаций костей туловища, конечностей и черепа нет, движения в суставах в полном объеме. Окраска кожных покровов бледно-розовая. Выраженного цианоза, иктеричности и участков патологической пигментации не наблюдается. Влажность, эластичность кожи соответствуют норме. Рубцов, расчёсов нет. Отёков не выявлено. Лимфоузлы не увеличены, при пальпации мягкие, не спаяны с кожей.
Система органов дыхания
Дыхание через нос, свободное, ритмичное. Тип дыхания - брюшной. Частота дыхания 18 в минуту. Грудная клетка обычной формы, при пальпации безболезненная. Голосовое дрожание с обеих сторон проводится одинаково. При аускультации везикулярное дыхание выслушивается по всем полям, хрипов нет.
Пульс симметричный, ритмичный, удовлетворительного напряжения и наполнения, 86 ударов в минуту. Дефицита пульса нет. Пульс на обеих руках одинаковый. Артериальное давление 110/70 мм рт. ст. Грудная клетка в области сердца не изменена. Видимой пульсации в области сердца не наблюдается. При пальпации верхушечный толчок определяется в пятом межреберье на 1,5 см внутри от среднеключичной линии. При аускультации тоны сердца ясные, шумов нет.
Система органов пищеварения
Язык - влажный, не обложен; язвы, трещины отсутствуют. Десны, мягкое и твердое нёбо розовой окраски, слизистая - без патологий. Миндалины без патологических изменений. Гиперемия на задней стенке глотки. Глотание не затруднено.
Живот обычной формы, не вздут, участвует в акте дыхания, мягкий, безболезненный, симметричный, видимой перистальтики нет, выбухания нет. Напряжения мышц - нет. При глубокой пальпации живот безболезненный.
Печень у края реберной дуги.
Печень. Поверхность гладкая, безболезненная. Край ровный.
Размеры по Курлову в норме.
Селезенка не пальпируется.
Система органов мочевыделения
Мочеиспускание безболезненное. Симптом поколачивания с обеих сторон отрицательный.
Нервная система и органы чувств
Очаговая неврологическая симптоматика не определена.
6. Обоснование предположительного диагноза
На основании острого начала, лихорадки, (40 С), интоксикации (слабость), головной боли (интенсивной), тошноты, данных эпидемиологического анамнеза, можно предположить менингит.
7. План обследования больного
1. Анализ крови общий
2. Анализ крови биохимический
3. Анализ мочи общий
4. Анализ кала на яйца глистов
5. Исследование ликвора
6. Рентгенография грудной клетки
Данные лабораторных, инструментальных и специальных методов исследования
1. Общий анализ крови от 08.10.2012 г.
Эритроциты - 4,39 х 109/л;
Гемоглобин - 142 г./л;
Лейкоциты - 5,0 х 10 9 /л;
Тромбоциты - 241,5 х 10 9 /л;
Заключение: сдвиг лейкоцитарной формулы влево, умеренное ускорение СОЭ.
2. Общий анализ мочи от 08.10.2012 г.
Относительная плотность: 1030;
Лейкоциты:……………………..1-2 в поле зрения.
Заключение: Без отклонений от нормы
3. Биохимический анализ крови от 08.10.2012.
Белок общий - 75,4 г/л
4. Исследование ликвора от 07.10.2012:
До центрифугирования После центрифугирования
Цвет - бесцветный бесцветная
прозрачность - прозрачная прозрачная
глюкоза - 2,9 ммоль/л
хлориды - 115,3 ммоль/л
Na - 141,1 ммоль/л
цитоз - 46 клеток в 1 мкл
Заключение: цитоз лимфоцитарного характера.
5. Рентгенография грудной клетки от 08.10.2012 г.
Легочные поля без видимых очагово-инфильтративных теней. Корни структурированные. Легочной рисунок обогащён. Синусы свободны.
ПП Н - определяется ячеистость обеих верхних челюстных пазух по типу о. гайморита.
8. Обоснование клинического диагноза
На основании острого начала, лихорадки, (40 С), интоксикации (слабость), головной боли (интенсивной), тошноты, данных эпидемиологического анамнеза, на основании лабораторных исследований (ОАК - сдвиг лейкоцитарной формулы влево, умеренное ускорение СОЭ, исследование ликвора: цитоз лимфоцитарного характера.)
Клинический диагноз - серозный вирусный менингит.
9. План лечения
1) Дезинтоксикационная терапия: назначение кристаллоидных растворов (трисоль 400,0 мл, изотонический раствор NaCl 0,9% 200 мл, глюкоза 5% в объеме 250 мл/сут, в.в капельно 60 капель в минуту, в конце добавляется лазикс в дозе 20 мг.
2) Антипиритическая терапия: анальгин+димедрол
Rp: Sol. Analgini 50% - 1,0 + Sol. Dimedroli 1% - 1,0
D.S.: в/м. при повышении температуры свыше 38,5 С.
3) Профилактика гипергидратации головного мозга: путем введения диуретиков - Диакарб
Rp: Tab. Diacarb 0,25 ml
D.S.: По одной таблетке 1 раз в сутки - утром 4 дня.
4) Диклофенак - при сильных головных болях.
Rp: Sol. Diclofenaci 2,5%-3.0 ml
D.S.: в.м при сильных головных болях.
5) Rp: Sol. Emoxipini 3% -5.0ml + Sol. NaCl 0.9% 250.0ml
серозный менингит лекарственный клинический
10. Динамическое наблюдение за больным
Жалоб нет. Сознание ясное. Состояние удовлетворительное. Аппетит хороший.
Температура тела 36,6 0С. Кожный покров светло-розовый. Дыхание везикулярное, хрипов нет. Частота дыхания 18 в минуту. Тоны сердца ясные, ритм правильный, Ps 86 в минуту, АД - 110/70 мм. рт. ст. Язык сухой, задняя стенка глотки гиперемирована. Живот при пальпации мягкий, безболезненный. Мочеиспускание не затруднено. Стул в норме.
Назначения: NaCl 0,9% + Emoxipini 3% -5,0 в.в капельно N10
Diacarb 0,25 1 раз в день, утром.
Отмечается положительная динамика.
Жалоб нет. Сознание ясное. Состояние удовлетворительное. Аппетит хороший.
Температура тела 36,7 0С. Кожный покров светло-розовый. Дыхание везикулярное, хрипов нет. Частота дыхания 18 в минуту. Тоны сердца ясные, ритм правильный, Ps 89 в минуту, АД - 120/70 мм. рт. ст. Язык сухой, задняя стенка глотки гиперемирована. Живот при пальпации мягкий, безболезненный. Мочеиспускание свободное. Стул в норме.
Назначения: NaCl 0,9% + Emoxipini 3% -5,0 в.в капельно N10
Diacarb 0,25 1 раз в день, утром.
Отмечается положительная динамика.
11. Эпикриз
Больной ____________ был доставлен 07.10.2012 г. в _______________ бригадой скорой медицинской помощи с диагнозом острый грипп, менингит. На основании анамнеза заболевания (заболел остро, жалобы на постоянную нестерпимую головную боль), слабость, температура тела - 40, 0 С, ригидность затылочных мышц, данных эпидемиологического анамнеза (проживает с бабушкой которая заболела 29.09.2012 ОРЗ, отмечает переохлаждение), данных объективного осмотра при поступлении: умеренная ригидность мышц затылка, симптомы Кернига положительный. Артериальное давление 100/60, Ps 86), данных лабораторных исследований (ОАК: увеличение уровня палочкоядерных нейтрофилов, увеличение СОЭ, исследование ликвора: повышение числа лимфоцитов, увеличение глюкозы). Выставлен диагноз: Серозный вирусный менингит, средней степени тяжести.
В период нахождения в стационаре было проведено лечение, получал
Диакарб, лазикс + глюкоза, натрий хлор, трисоль, анальгин + димедрол, эмоксипин + натрий хлор.
Состояние больного улучшилось. Прогноз благоприятный.
Рекомендовано: витаминотерапия, стимуляция иммунитета.
Подобные документы
Сущность, виды и основные возбудители вирусного менингита. Эпидемиология, клиническая картина и течение серозного менингита, вызываемого кишечными вирусами Коксаки и ЕСНО. Симптомы лимфоцитарного хориоменингита Армстронга, его диагностика и лечение.
презентация [2,2 M], добавлен 05.11.2013
Понятие и клиническая картина менингита как гнойного или серозного воспаления оболочек головного и спинного мозга. Этиология и патогенез данного заболевания, симптоматика и классификация. Рекомендации по диагностике и профилактике менингита, его лечение.
презентация [1,4 M], добавлен 21.12.2016
Главные клинические признаки и жалобы больного, страдающего чесоткой, предпосылки и причины ее появления. Проведение необходимых процедур и анализов для постановки точного диагноза. Составление схемы лечения и применяемые лекарственные средства.
история болезни [28,8 K], добавлен 28.03.2010
Понятие и общая характеристика сахарного диабета, основные причины и предпосылки его развития, факторы риска. Порядок проведения необходимых исследований и анализов для постановки и подтверждения диагноза данного заболевания. Разработка схемы лечения.
история болезни [27,2 K], добавлен 12.10.2014
Понятие и общая характеристика сердечной недостаточности, основные причины и предпосылки развития данного заболевания. Клиническая картина и симптомы, этиология и патогенез, принципы постановки диагноза. Подходы к составлению схемы лечения, профилактика.
история болезни [28,0 K], добавлен 23.12.2014
Клиническая картина и основные симптомы красной волчанки, основные причины и предпосылки развития данного заболевания, его общая характеристика и особенности течения. Порядок постановки диагноза и принципы формирования схемы лечения болезни, прогноз.
история болезни [397,1 K], добавлен 04.07.2014
Общая характеристика и клиническая картина кисты бартолиниевой железы, основные причины и предпосылки ее образования и развития. Этапы и особенности протекания данного заболевания, принципы постановки диагноза и порядок составления схемы лечения.
Д-р A.R. Tunkel, Department of medicine, medical College of Pennsylvania and Hahnemann University School of Medicine, Philadelphia, PA.
Д-р A.R. Tunkel, Department of medicine, medical College of Pennsylvania and Hahnemann University School of Medicine, Philadelphia, PA.
Д-р WM. Scheld, Department of Medicine and Neurosurgery, University of Virginia School of Medicine, Charlottesville, VA, USA.
Корреспонденция: Allan R. Tunkel, Division of Infectious Diseases, Medical College of Pennsylvania, 3300 Henry Avenue, Philadelphia, PA 19129, USA.
О стрый менингит может быть вызван разнообразными инфекционными агентами. Однако наибольшую проблему представляет бактериальный менингит, который может иметь фатальные последствия, если лечение начато с опозданием. В данной статье мы рассматриваем клиническое состояние больных острым менингитом, заразившихся при обычных социальных контактах (в том числе инфекции, вызванные Haemophilus influenzae типа В, N eisseria meningitidis или Streptococcus pneumoniae), подходы к диагностике и раннее, экстренное оказание помощи, включая эмпирическую антимикробную терапию.
В рамках системы Medline мы провели поиск англоязычных публикаций, посвященных острому бактериальному менингиту, появившихся в период с 1980 по 1995 г. Для обзора были отобраны найденные работы, кроме того, мы воспользовались цитируемыми в них источниками и своим собственным архивом.
Нас интересовали клинические описания случаев, сведения о диагностике и проводимом лечении, особенно данные проспективных рандомизированных исследований, которые могли дополнить наше собственное представление о том, какой тактики ведения пациента с острым менингитом следует придерживаться. Не были оставлены без внимания и ретроспективные исследования и описания отдельных случаев, так или иначе затрагивающие вопросы оказания помощи таким больным.
Клинические проявления
Жар, головная боль, менингизм и признаки церебральной дисфункции (потеря ориентации, бред или сниженное сознание) отмечаются примерно у 85% пациентов, поступающих с острым бактериальным менингитом [1, 2]. Менингизм может быть слабо выраженным или явным, а также сопровождаться симптомами Кернига и/или Брудзинского, хотя эти признаки наблюдаются только у 50"о взрослых больных бактериальным менингитом и их отсутствие никогда не исключает диагноза. Другие клинические проявления включают паралич черепных нервов (заметно поражаются нервы III, IV, VI и VII) и локальные церебральные симптомы (10 - 20% больных), припадки (около 30%) и рвоту (35%). Отек диска зрительного нерва обычно не наблюдается у больных бактериальным менингитом (менее 1% случаев начальных проявлений) и его наличие позволяет предполагать альтернативный диагноз. По мере прогрессирования заболевания у остро заболевших пациентов могут также появиться признаки повышенного внутричерепного давления (кома, гипертензия, брадикардия и паралич III черепного нерва). Специфический этиологический диагноз у пациентов, поступающих с бактериальным менингитом, приобретенным при обычных социальных контактах, может быть заподозрен на основании конкретных симптомов и/или признаков [2]. Так, примерно у 50"и пациентов с менинюкоккемией при наличии или отсутствии меннннпа имеются рельефные высыпания (преимущеивсшю локализующиеся на конечностях), которые в начале инфекции бывают типично эритематозными и имеют вид пятен, однако могут быстро перейти в петехиальную фазу, в дальнейшем срастаясь в пурпурическую форму; новые петехиальные повреждения могут формироваться во время физикального обследования. У пациентов с менингитом, вызванным Listeria monocytogenes, могут наблюдаться припадки и локальная неврологическая недостаточность уже в начале инфекции, у них отмечаются атаксия, паралич черепных нервов или нистагм, являющийся результатом ромбоэнцефалита [3], и в то же время у них могут отсутствовать локальные неврологические признаки.
У некоторых пациентов с бактериальным менингитом может не наблюдаться классических симптомов или признаков. У новорожденных, так же как и у младенцев, менингизм зачастую отсутствует, но могут наблюдаться изменения аффекта или возбужденное состояние, нестабильная температура (гипотермия или гипертермия), вялость, пронзительный крик, капризность, летаргическое состояние, отказ от пищи, слабое сосание, раздражение, желтуха, рвота, диарея или респираторный дистресс [4, 5]; срыгивание фонтаном наблюдается в одной трети случаев и часто возникает позднее в ходе болезни. У пациентов более старшего возраста (особенно у тех, у кого имеются такие основные состояния, как сахарный диабет или сердечно-легочные заболевания) могут наблюдаться летаргия или отупение, без жара, и разнообразные признаки менингеального воспаления.
У пациентов с нейтропенией симптомы и признаки могут быть выражены очень слабо, поскольку у них снижена способность к выраженному ответу на субарахноидальное воспаление [6].
Очень важно иметь в виду, что у пациентов, принадлежащих ко всем этим подгруппам, клинические проявления могут быть нетипичными, поэтому у больного с измененным ментальным статусом и фебрилитетом диагноз бактериального менингита не может быть отвергнут до тех пор. пока не будут получены результаты исследования цереброспинальной жидкости (ЦСЖ).
Диагностика
Диагностика бактериального менингита основывается на исследовании ЦСЖ [2, 5, 7]. Содержание лейкоцитов в ЦСЖ обычно находится в пределах 1000 - 5000 на 1 мкл, причем преобладают нейтрофилы.
Примерно у 10% больных острым бактериальным менингитом преобладают лимфоциты, чаще всего у новорожденных, инфицированных грамотрицательными бациллами, и у пациентов с менингитом, вызванным L. monocytogenes. Пациенты, у которых содержание лейкоцитов в ЦСЖ очень низкое (0 - 20%), несмотря на высокую бактериальную концентрацию, имеют плохой прогноз. Снижение уровня глюкозы в ЦСЖ (ниже 40 мг/дл) наблюдается у 60% пациентов, а отношение уровня глюкозы в ЦСЖ к таковому в сыворотке у 70% больных составляет менее 0,31 [8]. Уровень протеина в ЦСЖ повышен (100 - 150 мг/дл) практически у всех пациентов с бактериальным менингитом.
Недавно проведенный анализ показал, что уровень глюкозы ниже 34 мг/дл, соотношение глюкозы менее 0,23, содержание протеина выше 220 мг/дл, лейкоцитов более 2000 на 1 мкл или нейтрофилов более 1180 на 1 мкл были независимыми характеристиками ЦСЖ, предсказывающими большую вероятность бактериального, а не вирусного менингита, причем уверенность составляла 99% и даже больше [9].
В 60 - 70% случаев бактериального менингита окрашивание ЦСЖ по Граму дает положительный результат [8], и специфичность этого определения приближается к 100%. Однако вероятность обнаружения микроорганизма с помощью окраски по Граму может снижаться до 40 - 60%, если пациенты уже получают антибиотики, и ценность культурального исследования ЦСЖ также уменьшается с 70-85 до 50% и менее [2]. У младенцев и детей с бактериальным менингитом, вызванным основными менингеальными патогенами Н. influenzae типа В. N. meningitis и S. pneumoniae, первоначально положительные культуры ЦСЖ становятся стерильными у 90 - 100% пациентов через 24-36 4 "соответствующей" антимикробной терапии, однако при этом не происходит значимых изменений параметров ЦСЖ [7].
Если у пациента содержание белка и глюкозы, а также лейкоцитарная формула в ЦСЖ соответствуют таковым при бактериальном менингите, но при окрашивании по Граму получен отрицательный результат, необходимо исследовать ЦСЖ посредством теста латексной агглютинации на бактериальные антигены. Доступные в настоящее время тесты позволяют выявить Н. influenzae типа В, S. pneumoniae, N. meningitidis, Esch e richia coli К 1 и S. agalactiae. Чувствительность теста латексной агглютинации варьирует от 50 до 100%, и специфичность этого теста весьма высока. Однако отрицательный результат тестов никогда не исключает диагноза менингита, вызванного специфическим менингиальным патогеном.
Для обнаружения ДНК микроорганизмов у пациента с менингококковым менингитом используют полимеразную цепную реакцию; в одном исследовании было показано, что чувствительность и специфичность этого метода составляют 91% [II]. Необходимы дальнейшие исследования для того, чтобы определить ценность этой техники при обследовании пациентов с бактериальным менингитом, у которых окрашивание по Граму, тесты на бактериальные антигены и культуральные тесты с ЦСЖ дают отрицательный результат.
Антимикробная терапия
Алгоритм первоначального, экстренного оказания помощи пациентам с предполагаемым менингитом представлен на рисунке. При подозрении на бактериальный менингит необходимо исследовать ЦСЖ в течение первых 30 мин, и если результаты подтверждают диагноз острого бактериального менингита, должна быть начата антимикробная терапия в зависимости от результатов окрашивания по Граму или тестов на бактериальные антигены [2]. Однако если никакой причинный агент не может быть идентифицирован или люмбарную пункцию невозможно выполнить в течение первых 30 мин, эмпирическая антимикробная терапия должна быть начата (препарат подбирают в зависимости от возраста пациента, табл. 1 ) сразу же, как только будут получены пробы крови.
У пациентов с подозрением на бактериальный менингит, у которых имеются локальные неврологические проявления или наблюдается отек диска зрительного нерва, перед выполнением люмбарной пункции следует провести компьютерно-томографическое сканирование (КТС), чтобы исключить внутричерепное новообразование. В такой ситуации выполнение люмбарной пункции связано с риском образования церебральной грыжи [8]. Однако выполнение КТС требует дополнительных затрат времени, поэтому антимикробная терапия должна быть начата немедленно, учитывая тот риск, который несет с собой несвоевременное начало лечения. Конечно, ценность культурального исследования ЦСЖ у пациентов, получающих антимикробное лечение (в том случае, если выполнение люмбарной пункции откладывают до получения результатов КТС), существенно снижается, однако результаты определения параметров ЦСЖ, окрашивания по Граму, тестов на бактериальные антигены, исследования проб крови, полученных до начала лечения, вероятно, подтвердят наличие или отсутствие бактериального менингита.
Таблица 1. Обычные патогены и рекомендуемое эмпирическое лечение пациентов с подозрением на бактериальный менингит в зависимости от возраста
2 Цефотаксим или цефтриаксон (лендацин, офрамакс, роцепин).
3 Распространенность инвазивных заболеваний, вызываемых H. influenzae типа В, снизилась в таких странах, как США, где были введены конъюгированные вакцины.
4 Добавить, если подозревается менингит , вызванный L. monocytogenes например, у пациентов с недостаточностью клеточно-опосредованного иммунитета).
Задачей нескольких исследований было определить значение задержки с началом антибактериальной терапии и установить возможную корреляцию с плохим исходом [12- 14]. Однако все эти исследования были ретроспективными и в них сопоставляли продолжительность симптомов до начала лечения с частотой последующих осложнений. Проспективное рандомизированное изучение влияния задержки начала антимикробной терапии на исход болезни было бы неэтичным, и мы считаем, что в отсутствие клинических данных в интересах пациента антимикробная терапия при наличии клинических проявлений менингита должна быть начата немедленно.
Таблица 2. Рекомендуемая антимикробная терапия при остром бактериальном менингите в зависимости от подозреваемого патогена, идентифицированного при положительном окрашивании по Граму и/или посредством тестов на бактериальные антигены
Рекомендации относительно того, какое лекарство должно быть эмпирически назначено в экстренной ситуации при подозрении на бактериальный менингит, изменились в связи с развитием у микроорганизмов резистентности к ряду препаратов. Хотя штаммы N. meningitidis проявляют относительную резистентность к пенициллину G в минимальных ингибиторных концентрациях (МИК), составляющих 0,1 - 1 мкг/мл [15], состояние пациентов, у которых обнаруживаются эти изоляты, улучшается после стандартной терапии пенициллином. Более того, распространенность пенициллинрезистентных менингококков еще не везде достигла того уровня, чтобы вызывать серьезную обеспокоенность. Так, в США она остается низкой и значимо не меняется в течение последних 10 лет [16]. По этим причинам при выработке рекомендаций относительно эмпирической антимикробной терапии мы учитывали изменения спектра чувствительности Н. influenzae типа В и S. pneumoniae.
Н. influenzae типа В
S. pneumoniae
Дополнительное лечение
Дексаметазон
Некоторым больным острым бактериальным менингитом необходимо немедленно назначать дексаметазон. Это делается с целью смягчения воспалительного ответа в субарахноидальном пространстве, связанного с индуцированным антибиотиками лизисом бактерий, и многочисленных патофизиологических последствий бактериального менингита, таких как церебральная эдема и повышенное внутричерепное давление [42, 43]. Исследования, проведенные в последние 10 лет (табл. 4) [44 - 52], подтверждают необходимость дополнительного назначения дексаметазона (0,15 мг/кг каждые 6 ч в течение 4 дней) младенцам и детям с подозреваемым или доказанным менингитом, вызванным Н. influenzae типа В; в идеале этот препарат необходимо давать непосредственно перед или с первой дозой антимикробного лекарства. В двух исследованиях было продемонстрировано, что младенцы и дети не получают никакой пользы от дексаметазона, однако это, возможно, объясняется тем, что препарат давали слишком поздно (см. табл. 4) [50, 51]. В рандомизированном испытании при назначении дексаметазона в течение 2 или 4 дней не было обнаружено достоверных различий в частоте остаточных явлений в поздние сроки [53]; это позволяет предполагать, что при менингите, вызванном Н. influenzae типа В, пациентам может быть показана терапия дексаметазоном меньшей продолжительности. Некоторые крупные специалисты советуют назначать дексаметазон всем больным бактериальным менингитом (особенно тем, у кого при окрашивании ЦСЖ по Граму получен положительный результат) [54], однако клинических данных недостаточно для того, чтобы рекомендовать рутинное использование этого препарата. Мы все же рекомендуем назначать дексаметазон пациентам, относящимся к категориям высокого риска (от 4,5 балла по шкале Herson Todd) или больным с серьезно сниженным ментальным статусом, церебральной эдемой или очень высоким внутричерепным давлением [55]. Дополнительное использование дексаметазона особенно важно у пациентов с пневмококковым менингитом, вызванным высокорезистентными к пенициллину или цефалоспорину штаммами, поскольку из-за сниженного воспалительного ответа ЦСЖ уменьшается поступление туда ванкомицина и стерилизация наступает в более поздние сроки [38].
Таблица 3. Потенциальные антимикробные режимы для лечения менингита, вызванного пенициллинрезистентным S. pneumoniae
Снижение внутричерепного давления
Пациентам с признаками повышенного внутричерепного давления (измененное сознание, слабость или отсутствие реакции, нарушения движения глаз), которые находятся в ступоре или коматозном состоянии, что позволяет сделать заключение об ухудшении неврологической функции, может быть полезно мониторирование внутричерепного давления [56].
Внутричерепное давление выше 20 мм рт. ст. является ненормальным и считается показанием к лечению; также целесообразно начинать вмешательство при более низких показателях (16 - 20 мм рт. ст.), чтобы избежать более резких подъемов, так называемых волн плато, что может привести к образованию церебральной грыжи. Внутричерепное давление можно снизить, расположив изголовье кровати под углом 30°, чтобы обеспечить максимальный венозный дренаж при минимальном ухудшении церебральной перфузии. Гиперосмотические препараты, такие как маннитол, могут быть использованы с тем, чтобы сделать интраваскулярное пространство гиперосмотическим в интересах мозга, так как это приведет к оттоку воды из мозга в интраваскулярное постранство. У некоторых больных бактериальным менингитом эти маневры позволяют снизить внутричерепное давление [57], однако не было проведено ни одного контролированного исследования, в котором доказывалась бы польза от этих мероприятий. Глицерол, который можно вводить перорально, был испытан при лечении бактериального менингита у младенцев и детей; пациенты после рандомизации получали внутривенно дексаметазон, перорально глицерол, сочетание этих препаратов или ничего [58]. У 7% пациентов, получавших глицерол, и у 19% его не получавших развились аудилогические или неврологические осложнения (р = 0,052). Однако необходимы дальнейшие плацебо-контролированные исследования слепым методом, прежде чем может быть рекомендовано рутинное использование глицерола.
Гипервентиляция
Гипервентиляция, имеющая целью поддержание артериального рСО 2 в пределах 27 - 30 мм рт. ст., также предлагается. Однако некоторые авторитеты рекомендуют проводить гипервентиляцию для снижения внутричерепного давления у пациентов с бактериальным менингитом, у которых при КТС обнаруживаются признаки церебральной эдемы, поскольку внутричерепное давление будет снижаться за счет уменьшения церебрального кровотока, возможно, достигающего ишемического порога [59, 60].
Таблица 4. Обобщенные результаты 9 клинических испытаний дексаметазона 1 при бактериальном менингите
Терапия барбитуратами
Если названные выше мероприятия не привели к снижению внутричерепного давления, можно прибегнуть к использованию высоких доз барбитуратов (пентобарбитон). Это приводит к уменьшению церебральных метаболических потребностей и защищает мозг от ишемического инсульта, частично благодаря вазоконстрикции в нормальных тканях, что, в свою очередь, приводит к сбросу крови в ишемизированные ткани [56]. Дозу барбитуратов подбирают с помощью титрования под электроэнцефалографическим контролем. Однако польза такого лечения при бактериальном менингите не доказана и должна быть подтверждена экспериментально.
Acute meningitis may be caused by a variety of infectious agents. Of greatest concern, however, is bacterial meningitis, which can be fatal if treatment is delayed. This article reviews the clinical presentation of patients with acute communityacquired bacterial meningitis (eg, caused by Haemophilus influenzae type b, Neisseria meningitidis or Streptococcus pneumoniae), the approaches to diagnosis, and the early, emergency management, including empirical antimicrobial regimens.
Вирусный менингит — поражение оболочек головного мозга, протекающее по типу серозного воспалительного процесса и обусловленное вирусной инфекцией. Подобно менингитам другой этиологии вирусный менингит проявляется головной болью, тошнотой, повторными рвотами, наличием менингеальных симптомов. Его отличительными чертами являются острое начало, легкая степень нарушения сознания, непродолжительное течение и благоприятный исход. Вирусный менингит диагностируется на основании клинических данных, результатов анализа цереброспинальной жидкости и ее ПЦР-исследования. Лечение пациентов с вирусным менингитом заключается в проведении симптоматической терапии (жаропонижающие, анальгетики), по показаниям проводится противовирусная терапия.
МКБ-10

Общие сведения
Вирусный менингит представляет собой воспаление оболочек головного мозга (менингит), вызванное проникновением в них вирусов. В отличие от гнойного менингита, обусловленного бактериальной флорой, вирусный менингит сопровождается серозным воспалительным процессом. Для серозного воспаления характерно образование серозного выпота, который пропитывает оболочки головного мозга, приводя к их утолщению. Отек мозговых оболочек при вирусном менингите вызывает нарушение оттока цереброспинальной жидкости и приводит к повышению внутричерепного давления. Однако серозный тип воспаления не сопровождается массовой экссудацией нейтрофилов и гибелью клеточных элементов, поэтому вирусный менингит имеет более благоприятное течение, чем бактериальный.

Причины
Вирусный менингит является инфекционным заболеванием. Его возбудителями могут выступать различные вирусы, которые попадают в мозговые оболочки гематогенным, лимфогенным или периневральным путем. В зависимости от типа вируса вирусный менингит может возникнуть при контактном или воздушно-капельном заражении. Попадая в организм, вирусы проникают в подпаутинное пространство и инфицируют паутинную и мягкую мозговые оболочки. Распространение вирусов в вещество мозга с развитием энцефалита наблюдается в крайне редких случаях.
В 75-80% случаев вирусный менингит обусловлен энтеровирусной инфекцией (вирусами Коксаки и ЕСНО). Реже причиной вирусного менингита становится вирус эпидемического паротита, вирус Эпштейна-Барр (возбудитель инфекционного мононуклеоза), аренавирусы, цитомегаловирус, герпетическая инфекция, аденовирусы. ВИЧ-инфекция также может приводить к развитию вирусного менингита. Однако чаще при ней отмечаются лишь изменения в цереброспинальной жидкости, а вирусный менингит имеет бессимптомное течение. Вирусный менингит имеет сезонную заболеваемость зависящую от вида возбудителя. Большинство случаев заболевания приходится на летнее время, для вируса эпидемического паротита характерен пик заболеваемости зимой и весной.
Симптомы вирусного менингита
Как правило, инкубационный период вирусного менингита занимает от 2 до 4 дней. Характерно острое начало с подъема температуры тела до высоких цифр, общего недомогания и интоксикационного синдрома. Могут наблюдаться боли в мышцах, тошнота и рвота, анорексия, понос и боли в животе. Пациент может жаловаться на насморк, боли в горле и/или кашель. У грудных детей наблюдается напряжение или выбухание родничка. При вирусном менингите нередко отмечаются легкие нарушения сознания: сонливость или оглушенность. В некоторых случаях наоборот возможно беспокойство и возбуждение больного. При возникновении более тяжелых расстройств сознания (сопор, кома) необходимо проведение повторного обследования пациента и пересмотр диагноза.
Вирусный менингит сопровождается ярко выраженным менингеальным синдромом, который может проявляться с первого дня заболевания или манифестировать на вторые сутки. Он характеризуется постоянной мучительной головной болью, плохо снимаемой приемом анальгетиков, повторными рвотами, повышенной чувствительностью кожи (гиперестезией) и болезненным восприятием внешних раздражителей (шума, резких звуков, яркого света и т. п.). Характерно положение больного в постели: лежа на боку, голова запрокинута назад, колени приведены к животу, руки прижаты к груди.
При осмотре пациента, имеющего вирусный менингит, отмечается избыточное напряжение (ригидность) разгибательной группы мышц шеи, затрудняющее приведение подбородка к груди; положительные менингеальные симптомы. Симптомы Брудзинского: верхний — при пассивном сгибании головы происходит непроизвольное сгибание ног; нижний — разгибание согнутой под прямым углом ноги приводит к сгибанию второй ноги. Симптом Кернига — затруднение пассивного разгибания ноги согнутой под прямым углом. У детей грудного возраста показательным является симптом Лесажа (симптом подвешивания): если ребенка поднять, держа под мышки, то наблюдается сгибание ног и подтягивание их к животу.
Вирусный менингит отличается относительно коротким течением. Уже на 3-5 сутки температура тела падает до нормальных цифр, хотя в некоторых случаях наблюдается вторая волна лихорадки. Весь период заболевания длится от 7 до 14 дней, в среднем около 10 дней.
Диагностика
Заподозрить вирусный менингит неврологу позволяют характерные жалобы пациента, острое начало заболевания и наличие менингеальных симптомов. Для установления вирусного характера воспаления мозговых оболочек проводят люмбальную пункцию с исследованием цереброспинальной жидкости, ПЦР-исследования и выделение возбудителя.
Анализ цереброспинальной жидкости при вирусном менингите показывает незначительное увеличение белка, нормальное содержание глюкозы и лейкоцитоз. В первые 1-2 сутки вирусный менингит может сопровождаться нейтрофильным лейкоцитозом ликвора, что более характерно для бактериального воспаления. Однако отсутствие возбудителя при микроскопии различно окрашенных мазков цереброспинальной жидкости свидетельствует в пользу вирусной этиологии заболевания. Для ее подтверждения необходимо повторное исследование ликвора спустя 12ч, при котором в случае вирусного менингита наблюдается уменьшение числа нейтрофилов и нарастание количества лимфоцитов.
Анализ цереброспинальной жидкости позволяет дифференцировать вирусный менингит от других видов воспаления мозговых оболочек. Так, при лептоспирозной и туберкулезной этиологии менингита, а также при его опухолевом характере, наблюдающийся в цереброспинальной жидкости лимфоцитоз сочетается со снижением уровня глюкозы.
Выделение вируса является весьма сложной задачей, поскольку в цереброспинальной жидкости он содержится в небольшом количестве, а в других источниках (кровь, моча, кал, мазок из носоглотки) может находиться при носительстве или после перенесенной инфекции без развития вирусного менингита. Поэтому основным современным методом диагностики возбудителя при вирусном менингите является ПЦР- исследование цереброспинальной жидкости. Серологические реакции для диагностики вирусного менингита показательны только в случае сравнения их результатов в начале заболевания и спустя 2-3 недели. Из-за большой длительности такой диагностики она может носить лишь ретроспективный характер.
Пациентам, имеющим вирусный менингит, дополнительно проводят клинический анализ крови, биохимические пробы печени, определение электролитного состава крови, содержание в ней глюкозы, креатинина, липазы и амилазы. При атипичном течении вирусного менингита и сомнениях при его диагностике возможно проведение электромиографии, ЭЭГ, МРТ и КТ головного мозга.
Лечение вирусного менингита
В отношении вирусного менингита в большинстве случаев проводится симптоматическая терапия. Пациенту рекомендован покой, постельный режим, нахождение в затемненном помещении. Для купирования головной боли назначают анальгетики. Но зачастую она значительно уменьшается после снижения внутричерепного давления в результате диагностической люмбальной пункции. Температура тела выше 38°C является показанием к приему жаропонижающих препаратов (парацетамол, ибупрофен и др.).
Специфическая и неспецифическая противовирусная терапия вирусного менингита необходима у пациентов с ослабленным состоянием иммунной системы и у грудных детей. В таких случаях проводится внутривенное введение иммуноглобулина. Если вирусный менингит вызван вирусом герпеса или вирусом Эпштейн-Барр, то возможно применение ацикловира.
Прогноз
У взрослых вирусный менингит в большинстве случаев заканчивается полным выздоровлением. Примерно в 10% случаев отмечаются остаточные явления в виде астении, головной боли, небольших расстройств координации, легких нарушений интеллектуальной сферы (ухудшения памяти, затруднение способности к сосредоточению, некоторая невнимательность и пр.). Однако и они проходят спустя несколько недель, реже — месяцев. В грудном возрасте вирусный менингит может приводить к тяжелым осложнениям в виде стойкой тугоухости, задержки психического развития, нарушений интеллекта.
Читайте также: