Как избежать рецидива генитального герпеса при беременности
Обновлено: 26.04.2024
Генитальный герпес у беременных является вирусным рецидивирующим заболеванием. Следует отметить, что у 3/4 всех пациенток с генитальным герпесом заболевание протекает без симптомов или нетипично, но в то же время выделение вируса происходит. Заражение полового партнера обычно происходит во время бессимптомного рецидива заболевания. В 90 % случаев подтвержденного неонатального герпеса на момент родов у матери отсутствуют симптомы генитального герпеса.
Что провоцирует / Причины Генитального герпеса у беременных:
Возбудителем генитального герпеса у беременных чаще всего служит вирус простого герпеса 2-го типа. В 15 % случаев заболевание обусловлено ВПГ 1-го типа. Оба вируса передаются контактным путем. Анамнестические указания на герпес имеются у 5 % беременных. Серологические исследования показали, что антитела к ВПГ 2-го типа обнаруживаются у 20-40 % населения. Благодаря этому снижается риск первичной ВПГ-инфекции во время беременности и ее передачи новорожденному. У дискордантных пар, в которых женщины серонегативны, высок риск первичной инфекции у беременной. Частота генитального герпеса среди женщин выше, чем среди мужчин. Женщины приблизительно в 4 раза более восприимчивы к этой инфекции по сравнению с мужчинами. Передача вируса осуществляется посредством слюны, спермы, цервикального секрета или контакта с герпетическими поражениями кожи и слизистых оболочек. Вирус попадает на слизистую оболочку или поврежденную кожу, где в последующем происходит его первая репликация. Далее вирус ретроградным аксональным транспортом проникает в ядро заднего рога спинного мозга, реплицируется и входит в латентную фазу.
Симптомы Генитального герпеса у беременных:
При заражении половым путем первичной герпетической инфекцией после 4- 5 дней инкубационного периода на коже и слизистой оболочке половых органов появляются эритематозные папулы, которые трансформируются в пузырьки различного диаметра. Через 2- 3 сут пузырьки вскрываются с образованием болезненных эрозий, которые через неделю подсыхают. С момента появления первых пузырьков в течение 12 дней может быть выявлен вирус.
Помимо болей, нередко наблюдаются зуд, выделения из влагалища и мочеиспускательного канала, а также дизурия.
Паховые лимфатические узлы часто увеличены с обеих сторон, и у 2/3 первично инфицированных пациенток развиваются такие симптомы, как недомогание, субфебрильная температура и миалгии. В 10-15 % случаев возможно развитие синдрома острой задержки мочи и более чем в 25 % случаев - асептического менингита.
Грибковые суперинфекции изъязвлений, обусловленных герпесом у беременных, не редки и могут увеличить продолжительность заболевания. Бактериальная суперинфекция развивается в основном только у пациенток с сопутствующим микозом. В связи с тем что приблизительно половина женщин с первичным генитальным герпесом раньше уже перенесли ВПГ-1-инфекцию, клиническое течение первичного генитального герпеса у них выражено слабее.
Заболевание заканчивается самостоятельно через 7-10 сут, часто наблюдаются рецидивы. Вирус переходит в латентное состояние в пояснично-крестцовых сенсорных узлах и периодически реактивируется, что может привести к распространению заболевания даже при отсутствии клинических проявлений.
Клинически первичный генитальный герпес может быть истинной первичной инфекцией либо лишь первичным эпизодом уже имеющейся инфекции в зависимости от серологического ВПГ-1 и/или ВПГ-2-статуса. Возвратную инфекцию провоцирует раздражение нерва или обусловливает механизм, который может запускаться под действием физических, нейроэндокринных или иммунологических факторов. Вирусы простого герпеса, подвергнутые такому сильному воздействию, транспортируются через клетки узлов к покровному эпителию и инфицируют слизистые оболочки или кожу при картине продуктивной инфекции. После исчезновения герпетических высыпаний выделение вируса продолжается около 7 дней, однако если частота рецидивов у женщины достигает 10-12 в год, то возможно более длительное выделение вируса. Важно также отметить, что выделение вируса начинается за 3- 4 дня до появления высыпаний, что не исключает возможности заражения полового партнера в этот период. Инфицирование и ВПГ-1, и ВПГ-2 приводит к идентичном первичному заболеванию, однако частота последующих рецидивов заболевания выше при инфицировании ВПГ-2.
В связи с нарастающей на фоне гестационного процесса иммуносупрессией с увеличением срока беременности наблюдается увеличение как частоты рецидивов, так и частоты бессимптомного выделения вируса. К моменту родов у 2- 5 % серопозитивных матерей диагностируются рецидивы генитального герпеса, а асимптомное вирусоносительство может достигать 20 % при исследовании методом ПЦР.
В 90 % случаев неонатального герпеса новорожденный инфицируется во время родов при непосредственном контакте с инфицированным генитальным секретом матери. При рецидивирующей инфекции риск передачи инфекции плоду антенатально невелик, так как неповрежденная плацента является надежным барьером на пути распространения вируса. Приблизительно в 5 % инфицирование происходит антенатально (или по типу восходящей инфекции, или трансплацентарно). Однако при нарушении маточно-плацентарного барьера риск внутриутробного инфицирования возрастает в несколько раз. Еще в 5 % случаев речь идет о постнатальной инфекции, обусловленной социальными контактами, например, когда мать с лабиальным герпесом целует ребенка или новорожденный инфицируется через грудное молоко при виролактии.
Диагностика Генитального герпеса у беременных:
В целом диагноз устанавливают по клинической картине. Герпес половых органов можно заподозрить при появлении характерных высыпаний. Для идентификации вируса применяют метод ПЦР. При помощи специфических тестов на антитела к ВПГ-1 и ВПГ-2 можно доказать первичную герпетическую генитальную инфекцию по результатам сероконверсии. В течение 1- 2 нед относительно медленно повышаются титры IgG-антител, что не всегда происходит с титрами IgM- и IgA-антител. При возвратном герпесе с клиническими симптомами или без таковых антитела часто ведут себя обычно, поэтому в диагностическом плане они ценности не представляют. В сомнительных случаях реактивации герпеса необходимо проводить ПЦР-диагностику.
Лечение Генитального герпеса у беременных:
Вне беременности для лечения герпеса половых органов применяют ацикловир. Он уменьшает продолжительность как первичной инфекции, так и рецидивов. Беременную с генитальным герпесом нужно информировать о риске передачи ВПГ-инфекции плоду и о возможности кесарева сечения. Во время беременности противовирусная терапия назначается лишь при развитии тяжелой формы генитального герпеса. Тем не менее лечение должно проводиться и быть направлено на профилактику рецидивирования и антенатального инфицирования плода (внутривенный иммуноглобулин, некоторые иммуностимуляторы, гомеопатические средства). При первичном обращении необходимо расспросить женщину о наличии у нее и партнера симптомов генитального герпеса. Выделение вируса во время беременности при указании на ВПГ-инфекцию в анамнезе не нужно, так как корреляции между выделением вируса во время беременности и обнаружении вируса накануне родов не отмечается. Поэтому ПЦР-диагностика на наличие антигена ВПГ в шеечном канале должна проводиться накануне родов (37-38 нед) для решения вопроса о назначении противовирусной терапии и выборе метода родоразрешения, а также во время беременности для подтверждения диагноза ВПГ-инфекции при первичном проявлении генитального герпеса. Также проводятся исследования уровня противогерпетических антител в крови у беременной и партнера при первичном обращении к врачу с целью выявления дискордантных пар и оценки выраженности инфекции у беременной.
При выявлении дискордантной пары либо при наличии у партнера часто рецидивирующей активной инфекции рекомендуется безопасный секс (использование презерватива) или назначение непрерывной супрессивной терапии партнеру на весь период беременности. Применение внутривенного иммуноглобулина (25 мл внутривенно капельно через день 3 раза, 3-4 курса за беременность) имеет положительный эффект на течение герпетической инфекции.
Схема лечения генитального герпеса во время беременности следующая.
- Лечение в I триместре:
- противовирусная терапия: только при диссеминированной ВПГ-инфекции - ацикловир внутривенно капельно;
- иммунокоррекция: нормальный человеческий иммуноглобулин 25 мл внутривенно капельно 3 раза через день;
- местная терапия: анилиновые красители (бриллиантовый зеленый);
- контроль: через 4 нед - цервикальный соскоб на ВПГ (ПЦР).
- противовирусная терапия: только при диссеминированной ВПГ-инфекции - ацикловир внутривенно капельно;
- иммунокоррекция: нормальный человеческий иммуноглобулин 25 мл внутривенно капельно
- местная терапия: крем "Ацикловир" до 6- 8 раз в сутки;
- контроль: через 4 нед - цервикальный соскоб на ВПГ (ПЦР).
- противовирусная терапия: ацикловир по 200 мг 4 раза в сутки 2-3 нед;
- иммунокоррекция: нормальный человеческий иммуноглобулин 25 мл внутривенно капельно 3 раза через день, свечи "Виферон-2" 2 раза в сутки ректально 10 дней;
- местная терапия: крем "Ацикловир" до 6- 8 раз в сутки;
- контроль: через 4 нед - цервикальный соскоб на ВПГ (ПЦР).
Для уменьшения числа кесарева сечения по причине генитального герпеса можно рекомендовать супрессивную терапию ацикловиром накануне родов, рекомендуемые дозы ацикловира обеспечивают высокую степень безопасности для плода. Лечение беременных в III триместре дозами ацикловира по 200 мг 4 раза в сутки в течение 2-3 нед перед родами значительно сокращает число оперативного родоразрешения. Такая терапия тем более оправдана, что ВПГ-диагностика накануне родов не всегда может быть быстро осуществлена, и нередко врач получает результаты исследования уже после состоявшихся родов.
Кроме применения ацикловира, в родах всем роженицам с генитальным герпесом рекомендуется обработка половых путей противовирусными препаратами (раствор полудана), ограничение числа влагалищных исследований в родах и запрещение использования любых акушерских операций (амниотомия, наложение электродов на головку плода и так далее). При осмотрах беременных в III триместре и рожениц обязательно проверяют, нет ли характерных высыпаний на половых органах. Беременных со свежими высыпаниями родоразрешают путем кесарева сечения. Показаниями к кесареву сечению также являются:
- первичное инфицирование женщины в последний месяц беременности (отсутствие в крови защитного уровня противогерпетических антител);
- наличие высыпаний генитального герпеса накануне родов;
- выделение ВПГ из канала шейки матки накануне родов;
- тяжелое течение рецидивирующей герпетической инфекции с наличием резистентности к препаратам ацикловира;
- преждевременное излитие околоплодных вод (более 8 ч безводного промежутка) при указании в анамнезе на наличие высыпаний ВПГ или бессимптомного выделения ВПГ в последний месяц беременности.
За 10-14 дней до проведения кесарева сечения также назначают ацикловир в супрессивных дозах, так как даже оперативные роды полностью не предотвращают интранатального заражения плода ВПГ-инфекцией. В случае же проведения влагалищного родоразрешения при всех вышеперечисленных условиях новорожденным сразу после рождения назначают лечебные дозы ацикловира внутривенно. Ребенка изолируют до выздоровления матери, для исключения инфекции новорожденного наблюдают в течение 12- 14 сут. Если нельзя исключить заражение ребенка в родах, у новорожденного проводят серологические исследования методом ПЦР, анализ мочи и кала, а также отделяемого из глаз и зева. В послеродовом периоде рекомендуется обязательное грудное вскармливание новорожденных вне зависимости от вида герпетической инфекции у матери, так как грудное молоко является источником противогерпетических антител, даже при выявлении в нем антигена ВПГ.
Перспектива
При первичном генитальном герпесе во время беременности - 50 % детей, а при рецидивах герпеса только 5 % детей рождаются с признаками очагового или генерализованного герпеса. Частота неонатального герпеса, по разным данным, составляет от 1:2500 до 1:60 000 живорожденных. Проявления неонатального герпеса выражены в различной степени. Самая низкая степень классифицируется как локализованная форма с поражением кожи, глаз и рта (20-40 % случаев неонатального герпеса, без лечения у 50-70 % новорожденных может перейти в генерализованную форму или в энцефалит, часто имеет рецидивирующее течение на 1-м году жизни). Более отягощенной формой является поражение ЦНС - герпетический энцефалит (около 30 % неонатального герпеса, начало клинических признаков - на 2-3-й неделе жизни, у 40-60 % больных отсутствуют специфические высыпания на коже и слизистых оболочках). При развитии энцефалита летальность составляет 50 %, у выживших детей велик риск развития дальнейших нарушений со стороны ЦНС. Наилучший прогноз наблюдается при локализованной форме, только 7% детей страдают в дальнейшем от неврологических и других осложнений. И третья, самая тяжелая форма - диссеминированное заболевание с вовлечением многих органов, таких как печень, легкие, различные железы и головной мозг (составляет около 20-50 % случаев неонатального герпеса, начало - на 5- 10-й день жизни, клинические симптомы неспецифичны и напоминают неонатальный сепсис). При этой степени тяжести заболевания смертность повышается до 90 %, а выжившие дети имеют те или иные осложнения. При наличии ВПГ-1 прогноз для жизни и здоровья лучше, чем при ВПГ-2-инфекции. ВПГ-1-инфекция обычно проявляется в виде локализованной формы неонатального герпеса. ВПГ-2 чаще вызывает развитие диссеминированной формы инфекции и герпетического энцефалита.
Профилактика Генитального герпеса у беременных:
Для профилактики развития перинатального герпеса всем новорожденным от матерей с генитальным герпесом сразу после рождения необходимо исследовать пуповинную кровь на наличие ВПГ в крови, а также определить титр противогерпетических антител и сравнить с таковым у матери. При выявлении у ребенка антигена ВПГ или антител IgM, а также при превышении уровня антител IgG у матери следует диагностировать неонатальный герпес и начать проводить противогерпетическую и иммуностимулирующую терапию (иммуноглобулин). Терапию неонатального герпеса проводят ацикловиром в дозе 5 мг/кг массы тела каждые 8 ч в течение 10 дней, ребенка обязательно госпитализируют.
При развитии у ребенка в первые 6 нед жизни симптомов энцефалита или септицемии при наличии герпетичекой инфекции у матери всегда надо заподозрить неонатальный герпес и проводить соответствующие исследования. Кроме того, даже при отсутствии лабораторного и клинического подтверждения неонатального герпеса в возрасте 1 мес необходимо повторить исследования на обнаружение ВПГ и определение титра IgM и IgG в крови ребенка. В случае обнаружения IgM или 3-4-кратного возрастания титра IgG следует также диагностировать неонатальный герпес.
При подтверждении перинатального герпеса на протяжении 3 недель проводится непрерывная терапия путем внутривенного введения ацикловира независимо от формы герпеса. При правильном назначении терапии летальность от диссеминированной формы инфекции составляет 50%, при герпетическом энцефалите - 14 % и не отмечается при локализованной форме инфекции.
К каким докторам следует обращаться если у Вас Генитальный герпес у беременных:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Генитального герпеса у беременных, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
![308_1.jpg]()
Вирусные инфекции приобретают особую актуальность в период беременности, так как могут влиять на здоровье не только будущей мамы, но и плода. Герпес среди них занимает одно из главных мест, поскольку это заболевание очень часто встречается у беременных женщин.
Герпетическая инфекция - это большая группа инфекционных заболеваний, вызываемых вирусами герпеса человека. Это одно из наиболее распространенных заболеваний человека. По данным многочисленных исследований, к 18 годам более 90% населения планеты инфицируются одним или несколькими штаммами вирусов герпеса. Среди инфекций, передающихся половым путем, генитальный герпес занимает второе место после трихомониаза.
Особенностью герпеса является его рецидивирующее течение. Находящийся в спящем состоянии вирус пробуждается при снижении иммунитета, а беременность сама по себе обладает свойством ослабления иммунных сил организма, так как организм женщины вынашивает наполовину чужеродный с иммунологической точки зрения плод, что невозможно без снижения интенсивности работы ряда звеньев иммунитета. Именно поэтому обострения герпеса во время беременности происходят довольно часто.
Проявления заболевания
Клинические проявления герпеса зависят от многих факторов - типа вируса, локализации поражения, возраста и иммунного статуса человека. Классическая симптоматика - это появление группы мелких пузырьков, наполненных прозрачной жидкостью. Для герпеса характерно появление пузырьков при очередном рецидиве всегда в одном и том же месте.
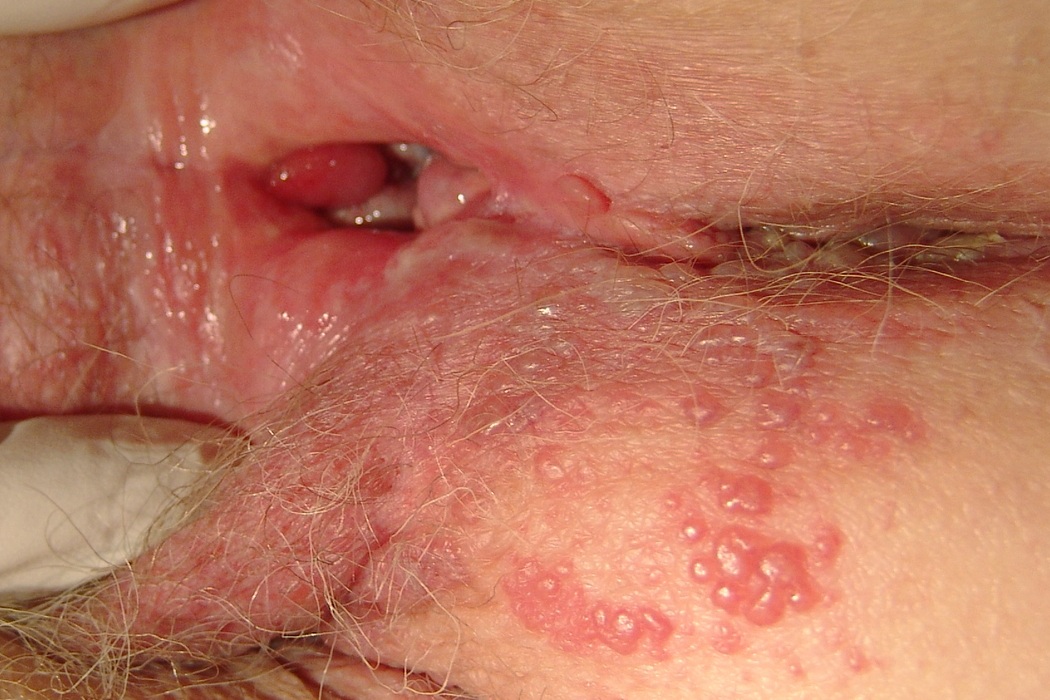
При генитальном варианте герпеса высыпания локализуются на половых губах, на коже промежности, внутренней поверхности бедер, лобке или вокруг заднего прохода.
Сыпь сопровождается неприятными ощущениями, зудом, жжением, болью. Затем пузырьки лопаются, на их месте образуются сначала язвочки, затем корочки. Герпетические язвочки характерно болезненны, а образующиеся на их месте корочки исчезают бесследно через 2—3 дня, не оставляя на коже ни пигментации, ни рубцов.
Общая симптоматика заболевания весьма разнообразна: повышение температуры тела, увеличение лимфатических узлов (чаще – паховых), суставная и мышечная боли, упорные мигрени, раздражительность, отсутствие аппетита и т.д.
Типичная клиническая картина проявляется не более чем в трети случаях носительства генитального герпеса. Нередко генитальный герпес протекает бессимптомно или без характерных высыпаний.
Атипичное течение герпеса более коварно: отсутствие пузырьковых высыпаний с лихвой компенсируется многообразием общих проявлений, что часто создает трудности в постановке верного диагноза. Симптомы атипичного герпеса - жжение, трещины промежности, поло¬вых губ или заднего прохода, отек, покраснение слизистых оболочек. В таких случаях часто диагноз ставится неверно либо женщины, уверенные в наличии кандидоза (молочницы) или бактериального вагиноза, безрезультатно занимаются самолечением.
Тяжесть любых проявлений герпетической инфекции определяется состоянием иммунитета.
Разновидности вируса
Наиболее распространенными являются ВПГ 1 и 2 - вирус простого герпеса первого и второго типов. ВПГ 1 чаще всего проявляется в виде пузырьковых высыпаний на губах, возможны поражения глаз, ротовой полости, носа. Классическая локализация ВПГ 2 (генитального герпеса) - слизистая оболочка мочеполового тракта. В некоторых случаях наблюдается следующий феномен перекрестного инфицирования: виновником герпетических высыпаний верхней половины туловища является ВПГ 2 (генитальный) и наоборот - ВПГ 1 вызывает развитие инфекции нижней половины. Как правило, это связано с двумя причинами: нарушением элементарных правил гигиены, когда происходит самозаражение - перенос вируса через кожу и слизистые оболочки, и орально-генитальными контактами.
Заражение герпесом половых путей происходит в основном только через незащищенный половой контакт. В редких случаях возможна передача инфекции через поцелуй, использование общей посуды и белья. Это так называемый горизонтальный путь передачи. При вертикальном пути передачи происходит передача вируса от матери плоду во время беременности (при прохождении ребенка через родовые пути при условии наличия в слизистой вируса герпеса, то есть при родах в момент обострения герпес-вирусной инфекции). При локализации очагов на губах можно заразиться через общую посуду, полотенца и поцелуи. Надо отметить, что риск внутриутробного инфицирования плода при первичном герпесе составляет 50%, при рецидиве – не более 4%, во время родов при наличии высыпаний на шейке матки и наружных половых органов – 90%.
Как действует вирус?
Рассмотрим некоторые особенности взаимодействия вируса с организмом человека.
Обострения герпеса могут быть связаны с двумя факторами:
- уже имеющимся иммунодефицитом, что является пусковым механизмом для рецидива герпетической инфекции;
- влиянием вируса на сам иммунитет. Длительное нахождение герпеса в организме обладает прямым повреждающим действием на клетки иммунной системы. Таким образом, развивается порочный круг: ослабленный иммунитет запускает рецидив герпетической инфекции, а вирус герпеса еще более усугубляет имеющийся иммунодефицит.
Диагностика
Диагностика герпеса при типичной картине не представляет сложности для врача (да и для пациента тоже). Клинические проявления герпетической инфекции весьма яркие: характерные пузырьковые высыпания, рецидивирующее течение говорят сами за себя.
В случаях атипичного герпеса, вирусоносительства и при профилактическом обследовании методы лабораторной диагностики приобретают особое значение.
Основные направления лабораторных методов исследований:
- Определение непосредственно самих вирусных частиц. Для этого используются методы электронной микроскопии с использованием специальных методов окрашивания мазков, ИФА (иммуноферментный ана¬лиз) и ПЦР. Последний метод (полимеразная цепная реакция) широко распространен и дает достаточно точные результаты - он доступен, высокочувствителен, специфичен. Как правило, материал для анализа ПЦР берут путем соскоба (мазка) с шейки матки, влагалища, уретры, также исследуют соскоб со дна ранки или содержимое пузырька. При подозрении на скрытое течение инфекции исследуют еще мочу и слюну.
- Исследование крови на антитела к вирусу простого герпеса, при котором выявляется иммуноглобулины классов М и G. Если заражение человека произошло впервые (первичное инфицирование) или в момент диагностики соответствует острой фазе заболевания (рецидив), то в крови обнаруживают ранние антитела класса М.
Определение поздних иммуноглобулинов класса G свидетельствует о том, что встреча организма с вирусом уже произошла много ранее.
Особое внимание уделяется лабораторной диагностике в случае впервые выявленных симптомов герпеса при беременности. Такая ситуация может отвечать как первичному эпизоду, так и первому рецидиву (т.е. ранее организм уже встречался с вирусом, но проявлений не давал).
Если в крови есть IgG (поздние иммуноглобулины), значит, герпес рецидивирующий и угрозы для плода или эмбриона практически нет. Если в крови нет Ig, а есть IgМ, то необходимо проявить крайнюю степень настороженности, поскольку это является лабораторным подтверждением первичного эпизода.
Генитальный герпес и беременность
Особую же актуальность в период беременности приобретает именно генитальный герпес.
Очевидно, что при возникновении проблемы герпеса у будущей мамы появляется масса волнений. К счастью, в большинстве случаев эти тревоги безосновательны.
Когда же действительно есть повод для волнений? Наибольшую опасность представляет ситуация, когда заражение герпесом происходит у женщины во время беременности - первичный эпизод генитального герпеса. Такая ситуация характеризуется выраженными проявлениями, т.к. в организме матери нет защищающих от герпеса антител. Для плода риск особенно высок при заражении генитальным герпесом в первом и третьих триместрах. Инфицирование плода в первом триместре беременности приводит к возникновению гидроцефалии (накоплению жидкости в головном мозге), пороков сердца, аномалий развития желудочно-кишечного тракта и др. Такие случаи чрезвычайно редки, так как при первичном эпизоде герпеса, как правило, происходит самопроизвольное прерывание беременности до срока 10 недель.
Лечение герпеса во время беременности
При доказанном первичном инфицировании на ранних сроках беременности обсуждается вопрос о ее прерывании.
Лечение рецидивов герпеса во время беременности и вне ее не имеет принципиальных различий. В любом случае преследуются одинаковые цели: снижение выраженности симптомов (боль, зуд, лихорадка и т.д.), сокращение сроков заживления ран, предотвращение новых обострений. Следует помнить, что чем скорее начато лечение, тем больший эффект оно будет иметь. Если лечение начато в продромальный период (когда появляются начальные признаки заболевания – покалывание или легкий зуд на месте будущих пузырьков, озноб, недомогание), то это достоверно поможет снизить выраженность проявлений герпеса.
Особенностью лечения герпетической инфекции является точное соблюдение назначенной дозы и режима приема препаратов. Если пропущена очередная доза противовирусного препарата, то вирус герпеса может успеть в этот период размножиться, что приведет к неэффективности лечения.
Единственными препаратами, обладающими доказанной эффективностью в лечении герпетической инфекции, являются специфические виростатики – аналоги нуклеозидов (АЦИКЛОВИР, ВАЛАЦИКЛОВИР, ПЕНЦИКЛОВИР, ФАМЦИКЛОВИР).
Лечение герпетической инфекции при беременности подразумевает использование разрешенных противовирусных препаратов (ацикловир ЗОВИРАКС и валацикловир ВАЛТРЕКС) в виде мазей, кремов и таблеток.
Одновременно с противовирусными препаратами в комплексном лечении используют иммуномодуляторы (ВИФЕРОН), витамины, физиотерапевтические методы, местные антисептики для более быстрого заживления ранок.
Безусловно, целесообразность и курс лечения определяются в каждом индивидуальном случае. Ситуация сочетание беременности и герпеса должна находится под бдительным контролем врача и самолечение в этих случаях просто недопустимо.
Герпес новорожденных
В каких же случаях коварный вирус все-таки достигает своей цели и вызывает заболевание у новорожденных? В подавляющем большинстве случаев (90%) заражение происходит контактным путем при прохождении через родовые пути. Внутриутробное заражение новорожденного отмечается только в 5% случаев герпеса новорожденных. Причем важным условием является наличие у мамы именно первичного эпизода гениального герпеса, в случаях бессимптомного носительства или рецидивирующего герпеса инфицирование плода в родах случается не чаще, чем в 4% случаев.
Симптомы и признаки герпеса у младенцев появляются уже на 2-й неделе после рождения. Для герпеса новорожденного характерно наличие пузырьков на коже, слизистых оболочках (полости рта, половых органов) и конъюнктиве глаз. Чем более недоношенными рождаются дети, тем более сложнее протекает инфекция; в таких случаях часто встречается поражение головного мозга (герпетический энцефалит).
Профилактика
Специфических методов профилактики герпеса, к сожалению, не существует. Профилактика инфекции на этапе планирования, при беременности и после родов носит исключительно предупредительный характер. Применяются следующие меры:
Несмотря на обилие фармацевтических препаратов на современном рынке полностью избавиться от герпеса практически невозможно.
Если человек заболел однажды, в течение жизни возможно повторное появление симптомов заболевания.
![генитальный герпес]()
К сожалению, рецидивы генитального герпеса — не редкость.
Чтобы избежать этого неприятного состояния, необходимо знать, какие факторы могут спровоцировать данную ситуацию.
Рецидивы могут возникнуть у лиц, ранее переболевших герпесом.
Также и у тех, кто никогда не сталкивался с клиникой этого заболевания, но являлся бессимптомным носителем.
![герпетические высыпания на члене]()
Первый случай заболевания обычно отличается ярко выраженной симптоматикой, рецидивы же протекают в более сглаженной форме.
Вирус, живущий в организме человека, может не давать о себе знать в течение многих лет.
Но у некоторых пациентов неприятные симптомы возникают довольно часто.
Как уменьшить рецидивы генитального герпеса?
Для этого нужно знать, какие факторы провоцируют переход вируса в активную фазу.
![герпес на половых органах]()
Существует несколько форм рецидивирующего герпеса:
- I. Манифестная форма. В этом случае симптомы ничем не отличаются от первичного заболевания. На коже половых органов появляются пузырьки, которые впоследствии лопаются и покрываются корочками. Пациент испытывает зуд и жжение. Эта форма характерна для 20% больных.
- II. Нетипичная форма. Для нее характерен выраженный зуд и покраснение. Типичных пузырьков может не наблюдаться. Рецидив в данной форме регистрируется у 50% больных.
- III. Прерванная форма. Пузырьки в этом случае отсутствуют. Инфекция проявляется в виде зудящего пятна, которое спустя несколько дней самостоятельно проходит. Форма характерна для пациентов, которые ранее лечились противогерпетическими препаратами.
- IV. Бессимптомная форма. Сыпь отсутствует. Возможен слабо выраженный периодический зуд.
Частые рецидивы генитального герпеса говорят о том, что организм ослаблен или необходима коррекция образа жизни пациента.
![герпес на половых губах]()
![]()
О рецидиве генитального
герпеса у женщин
рассказывает гинеколог,
акушер-гинеколог
Попельницкая Наталья ОлеговнаСодержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.Ленкиным Сергеем Геннадьевичем
Наименование Срок Цена Прием венеролога 900.00 руб. Антитела к вирусу простого герпеса II типа, IgM 3 д. 600.00 руб. Антитела к вирусу простого герпеса II типа, IgG 3 д. 600.00 руб. ДНК Herpes simplex virus II типа 1 д. 300.00 руб. Причины рецидивов генитального герпеса
Если пациент часто обнаруживает у себя симптомы рецидивов генитального герпеса, это может быть обусловлено следующими причинами:
- сниженный иммунитет;
- переохлаждение;
- гормональные изменения в конце менструального цикла;
- токсические воздействия;
- переутомление;
- стресс;
- сопутствующие соматические заболевания;
- избыточное нахождение на солнце.
![ослабленный иммунитет]()
Часто имеют место рецидивы генитального герпеса при беременности.
Следует знать, что данное состояние является опасным для плода поскольку вирус пагубно влияет на нервную систему.
При появлении первых симптомов нужно как можно быстрее обратиться к врачу.
![герпес во время беременности]()
Многие пациенты жалуются на рецидивы генитального герпеса после секса.
Это явление может быть связано с получением новой порции возбудителя от полового партнера.
Также и с микротравмами половых путей при повышенной сексуальной активности.
Лечение рецидивов генитального герпеса
Основа лечения — это притивовирусная терапия.
Отлично зарекомендовала себя схема лечения при рецидиве генитального герпеса валацикловиром.
Под влиянием ферментов вируса препарат в организме трансформируется в активную форму и встраивается в цепочки ДНК, останавливая их репликацию.
Валацикловир является препаратом нового поколения, поэтому он является самым эффективным и безопасным.
В организме создается максимальная концентрация действующего вещества.
Благодаря чему удается побороть заболевание в минимальные сроки.
Препарат применяется системно, выпускается в таблетированной форме.
![валацикловир]()
При рецидиве генитального герпеса рекомендовано принимать по 1 таблетке валацикловира дважды в день в течение трех дней.
Препарат используется также для профилактики рецидивов генитального герпеса.
Это актуально для пациентов, у которых вирус дает о себе знать довольно часто.
В течение 6-12 месяцев необходимо принимать по таблетке ежедневно.
Прием валацикловира в профилактической дозировке значительно снижает риск передачи вируса половому партнеру.
Это доказано многочисленными исследованиями.
Но 100% гарантии безопасности это не дает, поэтому носителям вируса рекомендуется пользоваться презервативами.
Полностью уничтожить вирус герпеса практически невозможно.
Поскольку вне обострения он сосредотачивается в нервных ганглиях, где невозможно создать необходимую концентрацию противовирусных препаратов.
![вирус генитального герпеса]()
Но избежать рецидивов — это реально.
Больные, которые прошли курс лечения и придерживаются всех рекомендаций врача, могут не вспоминать о герпесе в течение всей жизни.
Для того, чтобы снова не обнаружить сыпь в области половых органов, необходимо вести здоровый образ жизни.
Укреплять иммунитет, следить за собственным здоровьем и вовремя лечить сопутствующие заболевания.
А также не забывать о барьерных методах контрацепции.
При подозрении на половой герпес обращайтесь к автору этой статьи – дерматовенерологу в Москве с 15 летним опытом работы.
Генитальным герпесом называют склонную к рецидивированию инфекционную патологию кожных и слизистых покровов, а иногда и других органов.
Данная патология может иметь серьезные последствия.
В числе прочего неблагоприятно сказывается на протекании беременности и здоровье родившихся детей.
Примерно каждый пятый человек – носитель этого вируса, но симптомы генитального поражения обнаруживаются всего лишь у 5% зараженных.
![генитальный герпес при беременности]()
Возбудитель генитального герпеса
Различают ВПГ 1-го и 2-го серотипа.
Около 80% генитальных герпесных поражений обусловлено ВПГ-2, также возможно инфицирование обоими типами.
Вследствие генитально-оральных контактов встречается ВПГ-2-обусловленные поражения ротоглотки.
Специфические особенности этого возбудителя:
- располагается и размножается в нервных и лимфатических узлах
- распространяется по организму с током крови
- может вызывать лимфоцитарные, нейтрофильные и макрофагальные изменения, ослабляя иммунитет на клеточном уровне
Как передается генитальный герпес
Возбудитель легко проникает через слизистые покровы.
Взрослые, как правило, заражаются при поцелуях и половых контактах.
Вероятность передачи при контакте гениталий составляет 75%, если у партнера имеются проявления болезни.
Частота обнаружения вируса зависит от целого ряда факторов – возрастной категории, специфики половой жизни, уровня социально-культурного и пр.
Среди девочек возраста до 15-ти лет положительные результаты анализов выявляются меньше, чем в 1% случаев.
Тогда как у женщин с имеющимися ЗППП данный показатель может достигать 60%.
Дети чаще заражаются через контакт с предметами, загрязненными выделениями больного.
Генитальный герпес при беременности – частая причина инфицирования детей внутриутробно (ВПГ попадает в детский организм с материнской кровью).
Также происходит заражение малышей в процессе рождения через пораженные родовые пути.
![передача генитального герпеса при родах]()
Первичный генитальный герпес при беременности, развившийся за месяц до родоразрешения, может приводить к плодному заражению с вероятностью 50%.
Если же при беременности диагностируется рецидив генитального герпеса или инфекция имеет асимптомное течение, то риск инфицирования составляет до 4%.
Статистически пути инфицирования ребенка распределяются так:
- 5% приходится на внутриутробное заражение (пренатальный путь)
- 75-90% ‑ на заражение в процессе естественных родов (интранатальный)
- остальные случаи – на результат контакта с инфицированным ухаживающим лицом (постнатальный)
Также существует возможность передачи при переливании крови, медицинских манипуляциях, трансплантации органов.
Симптомы генитального герпеса
Инкубационный период варьируется от двух до 12-ти суток, в течение которых возбудитель размножается в кожных слоях.
Болезнь протекает в несколько стадий.
При инфицировании первичном появляются герпесные проявления (типичные или атипичные).
Варианты развития болезни:
Скрытая инфекция характеризуется отсутствием следов ВПГ в анализируемых биологических образцах, но сохранением возбудителя в нервных узлах.
Подобное состояние бывает итогом инфицирования первичного или развивается после первых симптоматических проявлений.
Рецидивирование – возобновление симптоматики после бессимптомного периода.
Для типичной формы заболевания характерны:
- начальный период, длящийся до двух суток, характеризуется болезненностью, ощущениями жжения, покалываний, зуда, иногда нарушениями мочеиспускания
- период высыпаний – на отекших и покрасневших половых органах появляются пузырьки, которые самопроизвольно лопаются с формированием эрозий; больные жалуются на усиление болей, зуда, появление мокнутий (длительность около недели)
![симптомы генитального герпеса]()
- регресс – на месте эрозий образуются корочки, после отпадания которых некоторое время сохраняются окрашенные участки (длительность около одной – двух недель)
Зачастую заболевание протекает без характерной сыпи.
При этом могут предъявляться жалобы только на умеренные отечность, покраснение.
Выраженные боли иррадиируют в близрасположенные органы и кожные участки без особых внешних проявлений.
Общая продолжительность проявлений при первичном заражении может достигать 6 недель.
Рецидив инфекции протекает менее выраженно.
Длительность до 15 суток, тяжесть симптомов менее интенсивная, корочки сходят примерно за 4 дня.
Помимо наружных половых органов вирус может поражать у женщин:
- влагалищные стенки с придатками (яичники, трубы)
- уретру
- мочевой пузырь
- лоханки почек
До 80% женщин с первичным инфицированием ВПГ-2 имеют проявления цервицита, в виде обширной эрозии (ярко-алой, с язвами) на шейке матки.
![цервицит при генитальном герпесе]()
Особо сложное течение приобретает болезнь на фоне имеющегося состояния иммунодефицита (физиологического у новорожденных или приобретенного).
Какие особенности имеет генитальный герпес во время беременности
В общем случае, где-то у трети всех репродуктивного возраста женщин обнаруживаются антитела к ВПГ-2.
Но особую проблему представляет собой такой вариант болезни, как генитальный герпес, первичное заражение которым имело место во время беременности.
Такая форма обнаруживается у 2% инфицированных беременных.
Пациентки врача-гинеколога часто интересуются, опасен ли генитальный герпес при беременности?
Согласно статистическим данным каждый год регистрируется до 2000 эпизодов герпеса у новорожденных (неонатального герпеса).
Это состояние может стать причиной серьезных неврологических проблем и даже летального исхода.
Генитальный герпес опасен при беременности, вызывая:
- нарушения ее нормального протекания (прерывание/невынашивание/многоводие)
- патологические отклонения у плода: аборт самопроизвольный – например, в связи с такой причиной, как замершая беременность, которая может произойти в числе прочих причин и при генитальном герпесе (ответы врачей на консультациях часто включают подобный вариант); инфекцию внутриутробную; мертворожденность
- патологические отклонения у новорожденного: недоношенность; герпес врожденный; низковесность при рождении
Герпетическая инфекция у новорожденных может иметь следующие исходы:
- в 45% диагностируется локализованная форма (не приводит к смертельному исходу, может проявляться поражениями глаз, полости рта, кожи, вероятность заболеваний порядка 5%);
- в 35% обнаруживается поражение ЦНС (смертность при этой форме достигает 15%, вероятность проявлений болезни – 65%, может проявляться в виде менингоэнцефалитов, задержки умственного развития);
- в 20% выявляется диссеминированная (распространенная) форма (смертность составляет 60-80%, риск заболеваний – 40%, болезни – хориоретинит, микроцефалия, кальцификации внутричерепные, микрофтальмия).
Изучив все вышеуказанные моменты, становится ясным, почему при такой патологии, как генитальный герпес, планирование беременности играет весьма существенную роль.
Генитальный герпес: как устанавливают диагноз
Для исследования на герпес подходит практически любой материал:
- соскоб из влагалища, мочеиспускательного канала, маточной шейки
- слюна
- содержимое высыпаний
- моча
- кровь и др.
Для обнаружения вируса применяют:
- бакпосев – достаточно информативен, но в практических целях используется не рутинно из-за дороговизны и длительности проведения
- иммуноферментный анализ (ИФА) – применяют для обнаружения в крови антител к возбудителю (иммуноглобулинов классов M, G), не распространен широко, так как IgG – маркер контакта организма в прошлом с вирусом – обнаруживается у большинства взрослых здоровых людей
- полимеразная цепная реакция (ПЦР) – наиболее эффективный вариант с чувствительностью 95% и специфичностью около 100%
- цитологическое исследование – обнаруживает в образцах с зон высыпаний характерные клетки (многоядерные гигантские клетки Тцанка, продуцирующие антитела клетки Унна), в период обострения выявляет вирус у 75% больных
Исследование на антитела к ВПГ в рутинной практике не применяют.
Однако такое обследование проводится, если:
- на фоне отрицательных данных ПЦР, посева имеются симптомы болезни
- диагноз поставлен ранее по клиническим признакам и не имел лабораторного подтверждения
- болезнь обнаружена у полового партнера
Инфицирование вирусом простого герпеса увеличивает риск заражения ВИЧ.
В то же время ВИЧ может способствовать частому рецидивированию герпетической инфекции.
Поэтому при наличии свыше 6 обострений герпеса в год показано дополнительное обследование на ВИЧ.
Для подтверждения иммунодефицита, обусловленного ВИЧ, онкологией, аутоиммунными патологиями или болезнями крови, используется иммунограмма.
Как лечится генитальный герпес при беременности
Лечение генитального герпеса при беременности – прерогатива врача акушера-гинеколога.
Ведением инфицированных новорожденных занимаются педиатры и неонатологи.
В ситуации с регулярным рецидивированием и в случае иммунодефицитных состояний показана консультация иммунолога.
Первичный генитальный герпес на ранних сроках беременности – весьма серьезная проблема.
Его проявления весьма ярки из-за отсутствия в материнском организме защитных антител.
Состояние может закончиться плодной гибелью, выкидышем, патологическим изменением формирующихся органов ребенка.
Также опасно первичное заражение и в третьем семестре, чреватое патологиями печени, нервной системы, кожных покровов, селезенки у плода.
Все это определяет необходимость экстренной медицинской помощи в подобной ситуации.
При беременности единственными реально действующими препаратами при генитальном герпесе являются представители аномальных нуклеозидов: ацикловир и его производные.
![ацикловир]()
Также назначаемый по жизненным показаниям, фармцикловир.
Врач определяет, чем лечить генитальный герпес при беременности и по каким схемам.
Принимается во внимание ряд факторов (иммунный статус пациентки, частота рецидивов, срок беременности и пр.).
Во время постановки на учет проводится подробнейший сбор анамнеза на предмет наличия у женщины и ее партнера генитального герпеса.
Если на стадии планирования у женщины обнаруживается обострение болезни, требуется подтверждение вирусологическое (культуральным методом) возбудителя.
К сожалению, выявить всех лиц с инфекцией, протекающей бессимптомно, невозможно даже лабораторными методами.
Поэтому тактика медицинской помощи определяется ситуацией.
Первичное заражение генитальным герпесом
Если первичный генитальный герпес возник во втором триместре беременности (также, как и в первом) или в прошлом имелась высокая частота обострений заболевания (свыше 6 эпизодов за год) назначается ацикловир в последние 4 недели перед родами.
Это позволяет снизить риск рецидива болезни.
Когда первичный генитальный герпес проявился после 34-й недели, например, на 37 неделе, беременности, с целью профилактики неонатальной инфекции планируется кесарево сечение.
Из-за того, что на момент родов может прийтись значительное выделение вируса, приводящее к заражению ребенка.
Если же первичный генитальный герпес возник при беременности (3 триместр, окончание периода) и невозможно избежать естественного родоразрешения, проводится лечение и матери и ребенка:
- матери назначается внутрь ацикловир в дозировке 200 мг 5 раз/сутки, периодом до 10 дней или по 400 мг, 3 раза/сутки
- новорожденному ацикловир назначается из расчета 20 мг/кг тела внутривенно 3 раза/сутки сроком до трех недель
Альтернативно может использоваться аналог ацикловира – валацикловир.
![валацикловир]()
Кроме того, если при беременности произошло проявление такой патологии, как генитальный герпес, мази с ацикловиром в составе могут облегчить состояние беременной.
Поскольку средства наружного применения не всасываются в кровь, то они и не влияют на плод.
Согласно недавним исследованиям было установлено, что прием ацикловира и валацикловира в первом триместре беременности не повышает риск серьезных врожденных дефектов.
Признано, что ацикловир безопасен во время беременности и может назначаться по медицинским показаниям.
Относительным недостатком препарата является то, что он, возможно, снижает выработку антител на первичную вирусную инфекцию.
Также, как и любое лекарство, нуклеозиды могут приводить к развитию нежелательных эффектов (аллергическим реакциям, головным болям, нарушениям стула и др.).
При проявлении побочного действия необходимо обсудить с врачом дальнейшую тактику лечения.
Применение ацикловира строго обязательно в ситуациях с диссеминированными вариантами заболевания, сопровождающихся развитием у будущей матери энцефалита, гепатита и пр.
Использование иных медикаментозных средств (например, иммуномодуляторов и т.п.) не является оправданным.
Так как на сегодняшний день нет препаратов альтернативных по эффективности нуклеозидным производным.
Контроль после завершения лечения не требуется.
Рецидив генитального герпеса во время беременности
Инфицирование, эпизоды заболевания женщины могли иметь место задолго до задержки менструации (первого признака нового состояния организма).
Тогда при беременности вследствие физиологического снижения иммунитета генитальный герпес может обостриться.
Отличить рецидив ранее бессимптомной формы болезни от первичного инфицирования позволяет анализ крови на антитела.
При обнаружении IgG можно быть уверенным в том, что женщина встречалась с ВПГ ранее.
В ее организме есть защитные антитела, и угроза для будущего ребенка практически отсутствует.
В противной ситуации женщине необходима безотлагательная помощь специалиста.
Таким образом, если у беременной (либо ее партнера) имелся в анамнезе герпес генитальный, перед родами следует провести культуральное исследование.
А родоразрешение рекомендуется осуществлять без применения кесарева сечения.
В отсутствие симптоматики герпеса никаких мер, кроме стандартной профилактики ИППП, не принимается.
Если же у женщины инфекция в добеременный период носила бессимптомное течение, то риск заражения новорожденных достигает 0, 01%.
Хотя при этом составляет 2/3 всех эпизодов неонатального герпеса.
В связи с отсутствием достоверных данных предсказать развитие подобной ситуации весьма сложно.
В таком случае также рекомендуются лишь общие меры профилактики.
Особую категорию составляют беременные с ВИЧ.
Согласно исследованиям инфицирование герпесом увеличивает риск передачи ВИЧ ребенку.
![риск передачи ВИЧ при генитальном герпесе у ребенка]()
Если инфицирование герпесом было первичным во время беременности, женщинам проводится в дополнение к антиВИЧ-терапии лечение против герпетической инфекции с 36-й недели.
Если же женщина была инфицирована до зачатия, решение о необходимости медикаментозного вмешательства принимает врач.
Профилактика генитального герпеса
На сегодняшний имеется экспериментальная вакцина Герпевак.
Проходит стадию клинических исследований и демонстрирует у женщин хорошую переносимость и высокую эффективность в отношении защиты от ВПГ.
Специфических методов профилактики инфицирования в период беременности не существует.
Рекомендуется придерживаться моногамных отношений, использовать презерватив.
![профилактика генитального герпеса]()
Если установлено, что партнер женщины инфицирован, а сама беременная нет, то следует воздерживаться от половых отношений.
Либо постоянно пользоваться презервативом с одновременным приемом мужчиной 1 таблетки валацикловира каждый день на протяжении всей беременности (риск заражения снижается на 75%).
Следует также исключить орально-генитальные контакты.
Профилактика рецидивов при беременности проводится после 36й недели курсом ацикловира или валацикловира.
При подозрении на генитальный герпес при беременности обращайтесь к опытным специалистам нашего медицинского центра.
В большинстве случаев герпетическая инфекция имеет доброкачественное клиническое течение.
Она проявляется возникновением болезненных пузырьков на половых органах.
Тем не менее, эти пузырьки через несколько дней исчезают.
На их месте образуются корочки.
А уже через 1-2 недели от перенесенного заболевания практически не остается следов.
Тяжелое течение герпетической инфекции с осложнениями характерно только для лиц с иммунодефицитными состояниями или ослабленных пациентов на фоне соматических заболеваний.
Неблагоприятные формы герпетической инфекции:
- частые и тяжелые рецидивы;
- присоединение бактериальной суперинфекции;
- глубокое воспаление кожи с формированием рубцовых изменений;
- генерализация герпетической инфекции с поражением внутренних органов.
Поражение герпесом центральной нервной системы
Герпетическая инфекция с поражением ЦНС протекает преимущественно в форме менингоэнцефалита.
В основном поражаются передние отделы больших полушарий.
Другие клинические формы, которые встречаются значительно реже:
- энцефаломиелит;
- менингит;
- миелит;
- энцефаломиелорадикулит.
Одновременно могут поражаться структуры периферической нервной системы.
Доказано, что вирус герпеса способен вызывать неврит лицевого нерва.
Для герпетического энцефалита характерно различное клиническое течение.
Оно может быть абортивным, инсультоподобным, затяжным.
Но классическое течение герпетического поражения ЦНС следующее:
- острое начало;
- значительная лихорадка;
- резкая головная боль;
- повторяющаяся рвота, иногда без тошноты;
- раннее появление менингеальных симптомов.
В анализе ликвора отмечаются такие изменения:
- плеоцитоз;
- большое количество лимфоцитов (больше 1000 клеток в мкл);
- много белка (от 1 грамма на литр);
- высокое давление ликвора.
Эти изменения сохраняются в течение нескольких недель после противовирусной терапии.
Герпетический энцефалит – тяжелое заболевание с неблагоприятным прогнозом.
Смертность достигает 70%.
У выздоровевших сохраняется неврологический дефицит в 50% случаев.
Нередко развиваются психические расстройства, галлюцинации, делирий, шизофреноподобный синдром.
Рецидивирующий герпетический энцефалит
Представляет собой результат диффузного или очагового герпетического поражения головного мозга.
Обострения сменяются ремиссиями.
Вирус может годами находиться в латентном состоянии.
Но при снижении иммунитета симптомы возвращаются.
Изначально появляются такие симптомы:
- лихорадка;
- цефалгия;
- снижение аппетита;
- несвязная речь;
- спутанность сознания;
- нарушение ориентации во времени и пространстве.
Нередко больные не узнают родственников.
Возможна повышенная агрессивность, галлюцинации.
Ранняя стадия протекает до 3 дней.
Затем начинается стадия разгара.
Для неё характерно выраженное угнетение сознания, вплоть до комы.
Возможна смерть из-за отека мозга и дислокации ствола.
Человек не реагирует на внешние раздражители.
Дыхание становится неритмичным.
Нарушается функция черепных нервов.
Неблагоприятным прогностическим фактором является повышение тонуса мышц.
Затем следует стадия обратного развития симптомов.
Она начинается через месяц.
Продолжается от нескольких месяцев до года.
В 20% случаев все неврологические нарушения уходят.
У остальных наблюдаются остаточные явления.
Возможно такое последствие герпетического энцефалита как синдром Клювера-Бьюси.
Основные проявления:
- расстройство внимания;
- агрессия;
- ослабление памяти;
- усиленное либидо.
Через несколько лет возможны обострения энцефалита.
Обычно они протекают не настолько тяжело, как первичный эпизод воспаления головного мозга.
Хронический герпетический энцефалит
При хронической форме заболевания симптомы нарастают медленно.
Такой тип течения характерен для лиц пожилого возраста.
Нарастают такие признаки:
- слабость;
- ухудшение памяти;
- снижение внимания.
Возможна постоянная субфебрильная температура тела.
Прогрессирует слабоумие, вплоть до развития деменции.
Одним из вариантов течения заболевания является синдром хронической усталости.
Человек жалуется на слабость, сонливость, снижение работоспособности.
Герпетический менингит
Характеризуется поражением мягких оболочек мозга.
Чаще всего это последствие герпеса 2 типа, реже – 1 типа.
По мнению некоторых авторов, до 30% всех пациентов с генитальными формами герпеса отмечают слабо выраженные симптомы менингита.
Они отмечают светобоязнь, головные боли.
В некоторых случаях симптомы менингита выражены достаточно сильно.
Появляются головные боли.
Возникает ригидность мышц затылка.
Становятся положительными менингеальные симптомы.
Температура тела увеличивается до 40 градусов и больше.
Возможные осложнения:
- инфекционно-токсический шок;
- отек мозга.
Нередко они наблюдаются одновременно и становятся причиной смерти пациента.
В случае выздоровления существует высокая вероятность рецидива в течение ближайших 2-3 лет.
Герпетические радикуломиелопатии
Имеют рецидивирующее течение.
Поражаются корешки спинномозговых нервов.
Чаще всего страдает поясничный отдел.
Симптомы:
- онемение кожи;
- боль в области ягодиц, бедер;
- учащение или задержка мочи;
- снижение тонуса ректального сфинктера, возможно недержание кала.
Реже возникают трофические нарушения.
Отмечается сухость кожи ног, выпадение волос.
При нарушении микроциркуляции возможен цианоз.
В целом прогноз при этой форме герпетической инфекции благоприятный.
Большинство нарушений со временем уходят.
Но возможна высокая частота рецидивов.
В этом случае происходит необратимое повреждение структур спинного мозга.
Происходит демиелинизация спинномозговых нервов и поражение аксонов.
В итоге возможно формирование устойчивой невралгии.
Боли сохраняются даже в периоды ремиссии заболевания.
![]()
О последствиях генитального герпеса
рассказывает врач гинеколог
Гаряева Ирина ВладимировнаСодержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.Ленкиным Сергеем Геннадьевичем
Наименование Срок Цена Прием венеролога 900.00 руб. ДНК Herpes simplex virus II типа 1 д. 300.00 руб. Последствия герпеса при беременности
Это вторая по частоте (после краснухи) причина выкидышей среди инфекционных факторов.
Заражение плода происходит на фоне виремии матери.
Возможные осложнения:
- самопроизвольный аборт;
- преждевременные роды;
- задержка внутриутробного развития плода;
- неонатальная инфекция у ребенка после рождения.
Инфицирование герпесом новорожденных
Заражение ребенка герпесом от матери уже после родов – относительно нечастое явление.
Это происходит лишь в 1 случае на 5000 родов.
То есть, риск составляет около 0,2%.
Но если инфицирование происходит, то протекает герпетическая инфекция у новорожденного очень тяжело.
Это связано с неполноценность иммунной системы младенца.
Значительно чаще передается инфекция во время родов или внутриутробно.
Это происходит приблизительно в 5% случаев.
Проявления заболевания у ребенка:
- поражение кожи, появление на ней пузырьков;
- воспаление глаз;
- воспаление структур ЦНС с развитием гидроцефалии.
При внутриутробном заражении клиническая картина проявляется уже в первые сутки жизни ребенка.
Но чаще ребенок заражается при прохождении через родовые пути.
По приблизительным оценкам такой путь инфицирования имеет место в 85% случаев.
Наибольший риск заражения присутствует, если у матери на момент родов наблюдается активное течение герпетической инфекции.
То есть, имеются клинические проявления заболевания – обнаруживаются пузырьки или папулы на половых органах.
С меньшей вероятностью заражение происходит при субклинической форме герпеса.
Риск передачи зависит также от ряда других факторов:
- уровень антител в материнском организме;
- продолжительность безводного промежутка;
- использование инструментов при родоразрешении, повреждающих кожу малыша.
Неонатальная герпетическая инфекция
Если последствием герпеса у матери стало заражение ребенка, это заболевание у него протекает в одной из трех клинических форм:
1. Кожная.
Характеризуется поражением только кожи и слизистых.
На ней появляются элементы сыпи.
При отсутствии лечения легкая форма может обернуться осложнениями.
2. Энцефалит.
Ребенок вяло сосет грудь, у него лихорадка и низкая подвижность.
Отмечаются изменения в ликворе.
Смертность при этой форме при естественном течении (без медицинской помощи) достигает 50%.
3. Диссеминированная форма.
Вирус попадает в кровь.
Он проникает сразу в несколько органов.
Возможно поражение печени, легких, надпочечников.
Смертность достигает 90%.
Даже в случае этиотропного лечения ацикловиром возможно сохранение остаточного неврологического дефицита по причине поражения структур ЦНС.
Как предотвратить инфицирование герпесом ребенка?
Всех беременных обследуют на герпетическую инфекцию.
Проводятся различные диагностические тесты.
Для выявления вируса берут мазки и проводят ПЦР для выявления ДНК вируса герпеса.
Проводят также исследование крови на антитела.
Такая диагностика позволяет не только понять, есть ли у женщины герпес, но также определить давность заражения и оценить риск передачи заболевания ребенку.
Наибольший риск отмечается, если во время беременности женщина впервые заразилась герпесом.
В этом случае у неё ещё нет в крови антител.
Затем они появляются, но авидность их низкая.
Поэтому достаточной защиты от вируса нет.
Наиболее неблагоприятная ситуация – когда беременная заражается за 1-2 месяца до родов.
Тогда риск развития герпеса у ребенка составляет 50-70%.
В таком случае показано оперативное родоразрешение.
Его по возможности проводят ещё до разрыва плодных оболочек.
Этот метод позволяет предотвратить инфицирование в 90% случаев.
Существует также медикаментозная профилактика.
Беременная принимает валацикловир.
Он подавляет репликацию вируса и снижает риск заражения ребенка.
Этот препарат может применяться у беременных.
Исследования показали, что его использование в дозировках, в 30 раз превышающих терапевтические, у животных не дают никакого негативного эффекта на плод.
Опыт применения у людей подтверждает эту информацию.
Профилактика также проводится ребенку.
Ему вводят ацикловир внутривенно.
Значительно меньше риск инфицирования ребенка, если незадолго до родов происходит рецидив герпетической инфекции.
Клинически это определяется как наличие вируса по результатам ПЦР в присутствии высокоавидных антител в крови.
Благодаря иммунной защите, вероятность заражения составляет всего 5%.
В этой ситуации кесарево сечение не делают.
Возможно проведение профилактики ацикловиром.
Новорожденному этот препарат назначают с профилактической целью только в случае дополнительных факторов риска передачи герпеса:
- преждевременных родов;
- длительного безводного периода;
- множественных очагах поражения у матери.
Если у беременной женщины выявлены антитела к герпесу, но ПЦР отрицательная, это говорит о том, что в организме есть вирус.
Но если обострений во время беременности нет, то риск передачи заболевания ребенку минимальный.
Он составляет в среднем 0,1%
В этом случае не требуется ни кесарево сечение, ни профилактика ацикловиром.
Но у женщины за несколько дней до родов берут мазок и проверяют при помощи ПЦР на вирус герпеса.
Если вирусовыделения нет, никакие профилактические мероприятия не требуются.
Хотя врач для перестраховки может взять у новорожденного мазки с конъюнктивы в первые сутки после рождения для исследования на вирус простого герпеса.
Таким образом, чтобы предотвратить последствия герпеса у ребенка, если мать является носителем вируса, необходимо сделать следующее:
- обследоваться во время беременности и непосредственно перед родами;
- при необходимости выполнить кесарево сечение;
- в большинстве случаев достаточно профилактики ацикловиром, который принимают в последние недели перед родами;
- по показаниям ацикловир вводится новорожденному ребенку.
Последствия генитального герпеса у мужчин
У пациентов мужского пола возможны осложнения в результате тяжелого воспаления кожных покровов и слизистых.
При глубоком воспалении происходит рубцевания тканей.
Причем наличие рубцов создает не только эстетический дефект, но и приводит к функциональным нарушениям.
Возможно развитие фимоза или стриктур уретры.
Фимоз развивается в результате появления высыпаний на крайней плоти.
Повторяющиеся рецидивы приводят к тому, что рубцовой ткани образуется все больше и больше.
Хотя фиброзная ткань часто незаметна, и замещает все возникшие кожные дефекты, она делает препуций менее эластичным.
В результате происходит постоянное его сужение.
Вначале мужчина не может обнажить головку пениса во время эрекции.
Затем этого невозможно добиться и в состоянии покоя.
Потому что крайняя плоть не растягивается вследствие потери эластичности.
Проблема решается только хирургическим методом.
При естественном течении заболевания рано или поздно происходит ущемление головки – парафимоз.
Это опасное осложнение, которое чревато некротическими процессами в результате нарушения кровообращения.
Возможно также развитие стриктур уретры.
Приблизительно у 30% мужчин герпес поражает её дистальный отдел.
При повторяющихся рецидивах появляются рубцы.
В результате происходит локальное сужение мочеиспускательного канала.
Это нарушает процесс мочеиспускания.
Данное последствие герпеса тоже требует хирургического лечения.
Как избежать последствий герпеса?
В случае возникновения генитального герпеса, обратитесь в нашу клинику.
Наши услуги:
- обследование на герпетическую инфекцию беременных;
- профилактика выкидышей или неонатального герпеса;
- лечение герпетической инфекции противовирусными препаратами;
- поддерживающая терапия для профилактики обострений и осложнений;
- восстановление иммунитета.
Негативные последствия чаще всего возникают у пациентов с иммунодефицитными состояниями.
Мы проведем диагностику состояния иммунной системы и проведем коррекцию.
Благодаря использованию вакцины от герпеса, иммуномодуляторов и противовирусных средств, риск осложнений удается снизить до минимума.
При подозрении на последствия генитального герпеса обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Читайте также: