Какие ферменты повышены при гепатитах
Обновлено: 25.04.2024
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
- повышение активности ферментов, постоянно присутствующих в крови
- понижение активности ферментов, постоянно присутствующих в крови
- появление в крови ферментов, которые в норме отсутствуют
- аминотрансферазы (АСТ и АЛТ)
- лактатдегидрогеназа (ЛДГ)
- щелочная фосфатаза (ЩФ)
- глутаматдегидрогеназа (ГлДГ)
- сорбитолдегидрогеназа (СДГ)
- γ-глутамилтрансфераза (ГГТ)
- фруктозо-монофосфат-альдолаза (ФМФА)
Виды ферментов – мембранные, цитоплазматические и митохондриальные
Ферменты могут располагаться в мембране, цитоплазме или митохондриях гепатоцитов. Каждый фермент имеет свое строгое место. Легко повреждаемые ферменты находятся в мембране или цитоплазме гепатоцитов. К этой группе относят – лактатдегидрогеназу, аминотрансферазы и щелочную фосфатазу. Их активность увеличивается в клинически бессимптомную фазу заболевания. При хронических повреждениях печени увеличивается активность митохондриальных ферментов (митохондрия – органелла клетки), к которым относится митохондриальная АСТ. При холестазе увеличивается активность желчных ферментов – щелочной фосфатазы.
Аланинаминотрансфераза (АЛТ, АлАТ) – норма, результат при заболеваниях печени
Нормальная активность АЛТ в крови мужчин равна 10-40 Ед/л, у женщин – 12-32 Ед/л.Различные уровни повышения активности АЛТ выявляются при острых гепатитах, циррозе печени, обтурационной желтухе и при приеме гепатотоксических препаратов (яды, некоторые антибиотики).
Резкое повышение активности АЛТ в 5-10 и более раз является несомненным признаком острого заболевания печени. Причем такое повышение выявляется еще до того как проявятся клинические симптомы (желтуха, боли и прочее). Увеличение активности АЛТ можно засечь за1-4 недели до проявления клиники и начать соответствующее лечение, не дав развиться заболеванию в полной мере. Высокая активность фермента при таком остром заболевании печени после проявления клинических симптомов держится недолго. Если нормализация активности ферментане происходит в течение двух недель, это говорит о развитии массивного повреждения печени.
Определение активности АЛТ является обязательным скрининговым тестом для доноров.
Подпишитесь на Здоровьесберегающий видеоканал


Аспартатаминотрансфераза (АСТ, АсАТ) – нормы, результат при заболеваниях печени
Максимальная активность АСТ выявлена в сердце, печени, мышцах и почках. В норме у здорового человека активность АСТ составляет 15-31 Ед/л у мужчин и 20-40 Ед/л у женщин.
Активность АСТ возрастает при некрозе печеночных клеток. Причем в данном случае имеет место прямо пропорциональная зависимость между концентрацией фермента и степенью повреждения гепатоцитов: то есть чем выше активность фермента, тем сильнее и обширнее повреждения гепатоцитов. Увеличение активности АСТ также сопровождает острый инфекционный и острый токсический гепатит (отравления солями тяжелых металлов и некоторыми лекарствами).
Соотношение активности АСТ/АЛТ называется коэффициент де Ритиса. Нормальное значение коэффициента де Ритиса равно 1,3. При повреждениях печени значение коэффициента де Ритиса снижается.
Подробную информацию о биохимическом анализе крови на фермены читайте в статье: Биохимический анализ крови
Лактатдегидрогеназа (ЛДГ) – норма, результат при заболеваниях печени
ЛДГ является широко распространенным ферментом в организме человека. Степень его активности в различных органах в убывающем порядке: почки>сердце>мышцы>поджелудочная железа>селезенка> печень>сыворотка крови. В сыворотке крови присутствует 5 изоформ ЛДГ. Поскольку ЛДГ содержится и в эритроцитах, то кровь для исследования не должна содержать следы гемолиза. В плазме крови активность ЛДГ на 40% ниже, чем в сыворотке. Нормальная активность ЛДГ в сыворотке крови составляет 140-350 Ед/л.
При каких патологиях печени увеличено содержание изоформ
В связи с широкой распространенностью ЛДГ в различных органах и тканях, повышение общей активности ЛДГ не имеет большого значения для дифференциальной диагностики различных заболеваний. Для диагностики инфекционного гепатита используют определение активности изоформ ЛДГ 4 и 5 (ЛДГ4 и ЛДГ5). При остром гепатите активность ЛДГ5 в сыворотке крови повышается в первые недели желтушного периода. Повышение совокупной активности изоформ ЛДГ4 и ЛДГ5 выявляется у всех больных инфекционным гепатитом в первые 10 суток. При желчнокаменной болезни без закупорки желчных ходов повышения активности ЛДГ не обнаружено. При ишемии миокарда происходит увеличение активности общей фракции ЛДГ за счет явления застоя крови в печени.
Щелочная фосфатаза (ЩФ) – норма, результат при заболеваниях печени
Щелочная фосфатаза располагается в мембране клеток канальцев желчных ходов. Эти клетки канальцев желчных ходов имеют выросты, которые образуют, так называемую, щеточную каемку. Щелочная фосфатаза располагается именно в этой щеточной каемке. Поэтому при повреждении желчных ходов щелочная фосфатаза высвобождается и выходит в кровь. В норме активность щелочной фосфатазы в крови колеблется в зависимости от возраста и пола. Так у здоровых взрослых людей активность щелочной фосфатазы лежит в пределах 30-90 Ед/л. Активность этого фермента повышается в периоды активного роста – при беременности и у подростков. Нормальные показатели активности щелочной фосфатазы у подростков достигают 400 Ед/л, а у беременных женщин – до 250 Ед/л.
При каких патологиях печени увеличено содержание
При развитии обтурационной желтухи активность щелочной фосфатазы в сыворотке крови возрастает в 10 и более раз. Определение активности ЩФ используют в качестве дифференциально-диагностического теста именно обтурационной желтухи. Менее значительное повышение активности щелочной фосфатазы в крови выявляется также при гепатитах, холангитах, язвенных колитах, кишечных бактериальных инфекциях и тиреотоксикозе.
Глутаматдегидрогеназа (ГлДГ) – норма, результат при заболеваниях печени
В норме глутаматдегидрогеназа присутствует в крови в небольших количествах, так как является митохондриальным ферментом, то есть, расположен внутриклеточно. Степень увеличения активности данного фермента выявляет глубину поражения печени.
Увеличение концентрации глутаматдегидрогеназы в крови является признаком начала дистрофических процессов в печени, вызванных эндогенными факторами или экзогенными. К эндогенным факторам относят опухоли печени или метастазы в печень, а к экзогенным –токсины, повреждающие печень (тяжелые металлы, антибиотики и т.д.), и инфекционные заболевания.
Коэффициент Шмидта
Совместно с аминотрансферазами рассчитывают коэффициент Шмидта (КШ). КШ = (АСТ+АЛТ)/ГлДГ. При обтурационной желтухе коэффициент Шмидта равен 5-15, при остром гепатите – более 30, при метастазах опухолевых клеток в печень – около 10.
Сорбитолдегидрогеназа (СДГ) – норма, результат при заболеваниях печени
В норме в сыворотке крови сорбитолдегидрогеназа выявляется в следовых количествах, а её активность не превышает 0,4 Ед/л. Активность сорбитолдегидрогеназы увеличивается в 10-30 раз при всех формах острого гепатита. Сорбитолдегидрогеназа является органоспецифическим ферментом, который отражает повреждение мембран гепатоцитов при первичном развитии острого процесса или при обострении хронического.
γ-глутамилтрансфераза - нормы, при каких патологиях печени увеличено содержание
Данный фермент имеется не только в печени. Максимальная активность γ-глутамилтрансферазы выявляется в почках, поджелудочной железе, печени и предстательной железе. У здоровых людей в норме концентрация γ-глутамилтрансферазы составляет у мужчин – 250-1800 нмоль/л*с, у женщин – 167-1100 нмоль/с*л. У новорожденных детей активность фермента в 5 раз выше, а у недоношенных – в 10 раз.
Активность γ-глутамилтрансферазы повышается при заболеваниях печени и желчевыводящей системы, а также при диабете. Наиболее высокая активность фермента сопровождает обтурационную желтуху и холестаз.Активность γ-глутамилтрансферазы при данных патологиях увеличивается в 10 и более раз. При вовлечении печени в злокачественный процесс происходит увеличение активности фермента в 10-15 раз, при хронических гепатитах – в 7 раз.γ-глутамилтрансфераза очень чувствительна к алкоголю, что используется для дифференциальной диагностики между вирусными и алкогольными поражениями печени.
Определение активности этого фермента является наиболее чувствительным скрининговым тестом, который предпочтительнее определения активности аминотрансфераз (АСТ и АЛТ) или щелочной фосфатазы.
Информативно определение активности γ-глутамилтрансферазы и при заболеваниях печени у детей.
Фруктозо-монофосфат-альдолаза (ФМФА) – норма, результат при заболеваниях печени
В норме в крови содержится в следовых количествах. Определение активности ФМФА используют для диагностики острого гепатита. Однако в большинстве случаев определение активности данного фермента используют для выявления профессиональной патологии у людей, которые работают с токсичными для печени химическими веществами.
При остром инфекционном гепатите активность фруктозо-монофосфат-альдолазы возрастает в десятки раз, а при воздействии токсинов в низких концентрациях (хроническом отравлении токсинами) – только в 2-3 раза.
Активность ферментов при различных патологиях печени и желчевыводящих путей
Соотношение повышений активности различных ферментов при некоторых патологиях печени и желчных путей представлены в таблице.
| Фермент | Острый гепатит | Цирроз | Холангит | Обтурационная желтуха |
| АСТ | ↑↑ | ↑ | ↑ | ↑ |
| АЛТ | ↑↑↑ | ↑ | ↑ | ↑ |
| ЛДГ | ↑↑ | – / ↑ | – | – |
| ЩФ | – | ↑ | ↑ | ↑↑↑ |
| СДГ | ↑↑↑ | ↑ (при обострении) | – | – |
| ФМФА | ↑↑ | – | – | – |
Примечание: ↑ - незначительное повышение активности фермента, ↑↑ - умеренное, ↑↑↑ - сильное повышение активности ферментов, – отсутствие изменения активности.
Подробную информацию о заболеваниях печени читайте в статьях: Гепатит ,
Итак, мы рассмотрели основные ферменты, определение активности которых может помочь в ранней диагностике или дифференциальной диагностике различных заболеваний печени. К сожалению не все ферменты используют в клинической лабораторной диагностике, снижая тем самым круг патологий, которые можно выявить на ранних стадиях. Учитывая темпы развития науки и техники, возможно, в ближайшие годы произойдет внедрение методов определения некоторых ферментов в практику лечебно-диагностических учреждений широкого профиля.
УДК 616.36-002.1-4
ББК 54.135
Лихота О.С., Цикуниб А.Д.
Адыгейский государственный университет, кафедра химии
Особенности метаболизма и маркеры биохимических нарушений в печени при гепатитах
Аннотация. В статье представлен аналитический обзор современной научной литературы, раскрывающий особенности метаболизма печени при гепатитах и обсуждены маркеры биохимических нарушений при различных по происхождению и интенсивности заболеваниях печени.
Ключевые слова: метаболизм печени, маркеры биохимических нарушений печени, гепатиты.
Likhota O. S., Tsikunib, A. D.
Adyghe state University, department of chemistry
Characteristics of metabolism and markers of biochemical disorders in the liver with hepatitis
Abstract. The article presents an analytical overview of modern scientific literature, revealing the peculiarities of the metabolism of the liver in hepatitis and discussed markers of biochemical disorders in various origins and intensity of liver diseases.
Keywords: liver metabolism, markers of biochemical disorders of the liver, hepatitis.
Печень является важнейшим органом, в котором протекают биохимические процессы, чрезвычайно значимые для организма в целом [11]. В ней синтезируются белки (альбумины, протромбин, фибриноген, другие факторы свертывания крови), липиды (холестерин), липопротеиды, образуются желчные кислоты, билирубин, желчь [2, 15]. В печени утилизируются токсические вещества, возникающие в организме и поступающие в организм (антитоксическая функция) [4, 12]. Печень синтезирует гликоген и участвует тем самым вместе с поджелудочной железой в регуляции углеводных запасов в организме [14]. Ее активная роль в пищеварении заключается в том, что желчь эмульгирует жиры и улучшает расщепление их липазой поджелудочной железы [13]. Продукты расщепления пищи (жиры, жирные кислоты, глицерин, аминокислоты, углеводы, минеральные вещества, вода, витамины) поступают через сосуды воротной вены в печень, в ней они частично депонируются, частично перерабатываются, используются и частично подготавливаются для использования другими тканями [10].
При заболеваниях печени возникают нарушения той или другой ее функции, что используется в диагностических целях. Наиболее широко выполняются в клинических лабораториях исследования нарушений пигментной, углеводной, белок образовательной функций. При острых воспалительных и токсических поражениях печени из ее ткани освобождается значительное количество внутриклеточных ферментов. Диагностическое значение приобрели исследования альдолаз, аланиновой и аспарагиновой трансаминаз(аминофераз), лактатдегидрогеназы и ее фракций, холинэстераз, аргиназы [1, 5, 9]. Печень участвует во всех этапах обмена жиров. Для нормального всасывания жира в кишечнике нужна желчь. Она выполняет функцию детергентаи эмульгатора жира, облегчает работу панкреатической липазы, улучшает всасывание жира в кишечнике. В печени синтезируются фосфолипиды в присутствии липотропных веществ, выступающих в качестве донаторов липидных групп (метионин, холин) либо фактора, способствующего синтезу фосфолипидов (витамин B12) [5]. При недостатке липотропных веществ в печени накапливаются нейтральные жиры, а количество гликогена уменьшается. При заболевании печени в ней уменьшается содержание аденозинтрифосфата, дающего энергию для синтетических процессов [10, 12].
Уровень холестерина в крови является важнейшим показателем синтеза липидов в печени. У здоровых людей в сыворотке крови содержится 3,0—6,5 ммоль/л (116—150 мг %) холестерина. При гепатитах и циррозах печени наблюдается нарушение содержания холестерина в крови: гиперхолестеринемия, по-видимому, связанная с нарушением выделительной функции печени, реже — гипохолестеринемия, связанная со снижением синтеза его в печени [3].
В печени осуществляется также синтез липопротеидов очень низкой плотности и утилизация липопротеидов высокой плотности. Хиломикроны и небольшая часть липопротеидов очень низкой плотности образуются в эпителиальных клетках тонкой кишки. Синтез и распад липопротеидов протекает при участии липопротеидлипазы, которая связывается с гепарином. Отмечено, что при циррозе печени содержание гепарина в крови снижается. Таким образом, печень участвует как в образовании липопротеидов, так и в их разрушении. При заболеваниях печени (гепатиты, начальные формы циррозов печени) имеет место дислипопротеинемия, в основном повышенное образование липопротеидов, преимущественно бета-липопротеидов [8].
Печень осуществляет переаминирование аминокислот, окисление их до пировиноградной кислоты в цикле трикарбоновых кислот, синтез белка. Все альбумины, 75—90 % альфа-глобулинов, 50 % бета-глобулинов синтезируются в печени. Здоровая печень может ежесуточно вырабатывать 13—18 г альбумина. Синтез белка происходит при участии энергии. Одной из причин снижения синтетической функции печени является уменьшение содержания в ней макроэргических соединений. При тяжелых заболеваниях печени общее количество сывороточного белка может понизиться до 40 г/л вместо 80 г/л. Значительно уменьшается содержание альбуминов (до 20 г/л вместо 40 г/л). В условиях патологии печень синтезирует глобулины с необычными свойствами (парапротеины) [6].
При острых воспалительных процессах (гепатит) повышается уровень альфа-глобулинов в 1,5—2 раза. Гамма-глобулины продуцируются лимфоцитами и клетками ретикулоэндотелиальной системы. При хронических гепатитах, протекающих с выраженными аутоиммунными процессами, содержание гамма-глобулинов в крови существенно увеличивается (до 30 %) [4].
При тяжелых нарушениях функции печени процесс дезаминирования аминокислот нарушается, что приводит к увеличению их содержания в крови и моче. Если у здоровых людей содержание аминного азота в сыворотке крови составляет 50—80 мг/л, то при тяжелых дистрофических процессах в печени оно может увеличиться до 300 мг/л (коэффициент перечисления аминного азота, выраженного в мг % или в ммоль/л составляет 0,7139). Отмечено, что при остром вирусном гепатите увеличивается содержание в сыворотке крови глютатиона, глютаминовой кислоты, метионина, фенилаланина, серина, треонина. При хронических гепатитах обнаруживаются те же изменения в содержании аминокислот в крови, но выраженные в меньшей степени [9].
Печень играет важную роль в обмене железосодержащих белков - гемоглобина, миоглобина, цитохромов и др. [7]. Образующийся при катаболизме данных белков токсичный, нерастворимый, свободный билирубин, не дающий прямой реакции с диазореактивом Эрлиха (непрямой) обезвреживается в печени под действием фермента билирубиндиглюкуронилтрансферазы путем конъюгации с глюкуроновыми кислотами с образованием билирубиндиглюкуронида (рисунок 1).

Рис. 1- Схема обезвреживания билирубина в печени.
Данная форма билирубина является уже нетоксичной, растворимой и прямой (дающей прямую реакцию с диазореактивом). Далее в норме обезвреженный билирубин активно переводится печенью в желчные капилляры, поступает в кишечник и превращается в мезобилиноген, часть которого обратно всасывается в кровь, поступает в печень и подвергается более глубокому катаболизму, а остальная часть в кишечнике превращается в основные пигменты кала и мочи и выводится из организма.
Чаще всего биохимические нарушения в печени происходят именно в пигментном обмене. Наиболее важное диагностическое и прогностическое значение имеет определение содержания общего билирубина и его различных фракций в сыворотке крови, исследование уробилина, стеркобилина, желчных пигментов в моче. Эти показатели прямо или косвенно отражают процесс превращения билирубина в печени. Так, при печеночно-клеточной или паренхиматозной желтухе, развивающейся при остром вирусном гепатите, обострении хронического гепатита, циррозе печени, алкогольном поражении печени, при воздействии ряда токсических веществ (хлорированные углеводороды, бензол и его производные, фосфор, свинец, ртуть, мышьяк, ядовитые грибы), а также некоторых лекарственных препаратов нарушаются захват, конъюгация и экскреции билирубина из клеток печени, а также, его регургитация. В результате указанных нарушений функций гепатоцита, отмечается умеренное или резкое повышение уровня общего билирубина крови (при норме не более 20,1 мкМоль/л, от 30 до 60-85 мкМоль/л при легкой форме, при 85-160 мкМоль/л появляются признаки средней тяжести, выше 170 мкМоль/л - тяжелая форма) с преобладанием прямой фракции (при норме не более 0 - 3,4 мкМоль/л), повышение уровня мезобилиногена (уробилина) в моче, снижение уровня холестерина и повышение активности аминотрансфераз, а также диспротеинемия с гипергаммаглобулинемией и снижение уровня протромбина[9].
Гепатоциты печены характеризуются высоким разнообразием ферментного состава. Ферменты печени, как и других органов, делятся на органоспецифические и неспецифические. Для печени органоспецифическими ферментами являются орнитинкарбамилтрансфераза, глютаматдегидрогеназа, фосфофруктоальдолаза, гистидаза, сорбитдегидрогеназа. Кроме того, специфическим считается пятый изофермент лактатдегидрогеназы ЛДГ5 [3].
Повреждение гепатоцитов приводит к освобождению значительного количества внутриклеточных ферментов и накоплению их в крови. В этой связи диагностическое значение приобрели трансаминазы, альдолазы и ряд других ферментов [5].
Альдолазы - групповое название ферментов, участвующих в механизмах аэробного расщепления углеводов. Сывороточная альдолаза катализирует обратное расщепление фруктозо-1,6-дифосфата на две фосфотриозы — фосфоглицериновый альдегид и монофосфатдиоксиацетона (рисунок 2).

Рис. 2- Химизм альдолазной реакции (по Северину Е.С. [11]).
Активность альдолазы в сыворотке крови повышена при остром эпидемическом гепатите и в меньшей мере- при остром токсическом гепатите. При остром вирусном гепатите 5—20-кратное возрастание активности фруктозодифосфатальдолазы наблюдается у 90 % больных. Ее увеличение происходит за 3—15 дней до появления других клинических признаков болезни. Спустя 5 дней от начала желтушного периода активность альдолазы уменьшается. Повышение активности альдолазы отмечается также при безжелтушных формах острого гепатита. У больных с хроническими воспалительными процессами в печени активность альдолазы возрастает незначительно, причем у небольшого их количества[10].
Аминотрансферазы (трансаминазы) часто используются с целью диагностики воспалительных заболеваний печени. Аминотрансферазы в организме человека осуществляют процессы переаминирования: обратного переноса аминогрупп аминокислот на кетокислоты (рисунок 3).

Рис. 3- Схема переаминированияальфа-аминокислот с альфа- кетокислотами, катализируемая трансаминазами(по Северину Е.С. [11]).
Наибольшее диагностическое значение имеет исследование активности аспартатаминотрансферазы (АсТ) и аланинаминотрансферазы (АлТ). Эти ферменты широко распространены в разных органах и тканях — печени, миокарде, скелетных мышцах, почках и др. [8]. При эпидемическом гепатите активность аминотрансфераз повышается с большим постоянством и в ранние сроки, еще до появления желтухи (рисунок 4).

Рис. 4- Динамика изменения активности аминотрансфераз при остром гепатите (по Коротяеву А.И. [8]).
При токсическом гепатите и обострении хронического активность аминотрансфераз возрастает в 3—5 раз(при норме не более 45 ЕД/л). Не столь закономерны изменения при циррозе печени[16].
Лактатдегидрогеназа (ЛДГ) — гликолитический фермент, обратимо катализирующий окисление 1-лактата в пировиноградную кислоту. Для ЛДГ в качестве промежуточного акцептора водорода требуется никотинамиддинуклеотид (рисунок 5).

Рис. 5- Химизм лактатдегидрогеназной реакции (по Григорьеву П.Я. [3]).
В сыворотке крови выявлено пять изоферментов ЛДГ. В печени содержится ЛДГ5 Фермент ингибируется мочевиной, и это свойство фермента облегчает его определение.
При вирусном гепатите активность ЛДГ4 и ЛДГ5 повышена в первые 10 дней у всех больных, степень ее повышения зависит от тяжести заболевания. Уровень активности общей ЛДГ в норме 240—480 МЕ/л. При остром вирусном гепатите активность ЛДГ в сыворотке крови увеличена в первые дни желтушного периода, и при легкой и среднетяжелой формах заболевания довольно бы¬стро возвращается к нормальному уровню. Тяжелые формы вирусного гепатита, и особенно развитие печеночной недостаточности, сопровождаются выраженным и более длительным повышением ЛДГ.При механической желтухе на первых стадиях закупорки желчных протоков активность ЛДГ в норме, на более поздних стадиях наблюдается подъем активности вследствие вторич¬ных повреждений печени.При карциномах печени или метастазах рака в печень может иметь место подъем актив¬ности ЛДГ.В стадии ремиссии при хроническом гепатите и циррозе печени активность ЛДГ в крови остается в пределах нормы или слегка повышена. При обострении процесса отмечается по¬вышение активности фермента[6].
Таким образом, анализ отечественной и зарубежной научной литературы показывает разнообразие и высокую диагностическую значимость маркеров заболеваний печени, основанных на особенностях метаболизма в гепатоцитах и специфике биохимических нарушений при гепатитах.
Примечания:
1. Апросина 3.Г. Хронический активный гепатит как системное заболевание. М.: Медицина, 1981. 248 с.
2. Гирин В.А. Гепатит: Современное лечение и профилактика. М.: Медицина, 2003. 435 с.
3. Григорьев П.Я. Клиника и диагностика хронического вирусного гепатита // Клиническая медицина. 1984. Т. 62, № 2. С. 56-61.
4. Иммунноферментный анализ в клинико-диагностических лабораториях / В.В. Долгов, Н.Г. Ракова, В.Е. Колупаев, Н.С. Рытикова. Тверь: Триада, 2011. 320 с.
5. Дмитириев Г.А., Глазко И.И. Диагностика инфекций, передаваемых половым путем. М.: БИНОМ, 2007. 320 с.
6. Казанцев А.П., Матковский В.С. Справочник по инфекционным болезням. 3-е изд., перераб. и доп. М.: Медицина, 2009. 320 с.
7. Комаров Ф.И., Коровкин Б.Ф., Меньшов В.В. Биохимические исследования в клинике. 2-е изд. Л.: Медицина, 1997. 407 с.
8. Коротяев А.И., Бабичев С.А. Медицинская микробиология, иммунология и вирусология: учеб. для мед. вузов. 4-е изд. М., 2008. 305 с.
9. Ивлев А.С., Хазанов А.И., Румянцев О.Н. Длительные холестазы у больных с дефицитом иммуноглобулина А сыворотки крови // Клиническая медицина. 2007. Т. 65, № 10. С. 131-133.
10. Мусил Я. Основы биохимии патологических процессов. М.: Медицина, 1995. 430 с.
11. Биохимия: учеб. для вузов / под ред. Е.С. Северина. М.: Гоэтар-Медиа, 2003. 779 с.
12. Guthik G. Current heratology. Chichester: John Wiley, 2004. 25 р.
13. Prognostic value of serum fibronectin concentration in alconolikcirrotic patients / S. Neveau, Th. Poynard, A. Abella, J. Rignon // Hematology. 2005. 45 р.
14. Schiff L.E.R. Diseases ot the liver. 5 th ed. Philadelphia: Lirinuott, 2012. 125 р.
15. Tietz N.W. Clinical guide to laboratory tests. Philadelphia: W. B. Saunder Company, 2003. 305 р.
16. Wallhofer H., Schmidt E., Schmidt F.W. Synopsis der Leberkrankheiter. Stuttgart: G. Thime, 2007. 75 р.
_____________________________________________________________________________________
Лихота Ольга Сергеевна, магистрант, тел. 89898090399, e-mail: Этот адрес электронной почты защищен от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Likhota Olga Sergeevna, undergraduate, tel 89898090399, e-mail: Этот адрес электронной почты защищен от спам-ботов. У вас должен быть включен JavaScript для просмотра. .
Цикуниб Аминет Джахфаровна, доктор биологических наук, профессор, директор НИИ комплексных проблем АГУ, зав. лабораторией нутрициологии и экологии, 385000, г. Майкоп, ул. Гагарина, 13, 8928461725, Этот адрес электронной почты защищен от спам-ботов. У вас должен быть включен JavaScript для просмотра. .
Tsikunib Aminet Dzhakhfarovna, Head of Nutrition and Environment Laboratory, Director of Scientific Research Institute of complex Problems of Adyghe State University
М. Г. Ипатова 1, 2 к.м.н., Ю. Г. Мухина 1 д.м.н. профессор, П. В. Шумилов 1 д.м.н., профессор
1 Российский национальный исследовательский медицинский университет им. Н. И. Пирогова
МЗ РФ, Москва
2 Детская Городская Клиническая Больница № 13 им. Н. Ф. Филатова, Москва
Ключевые слова: печень, синдром цитолиза, аланинаминотрансфераза, аспартатамино-трансфераза, гепатопротективные препараты
В статье изложены биохимические лабораторные показатели и их клиническое значение при заболеваниях печени, протекающих с синдромом цитолиза. Отдельное внимание уделено механизмам действия гепатопротективных препаратов, применяемых при цитолитическом синдроме.
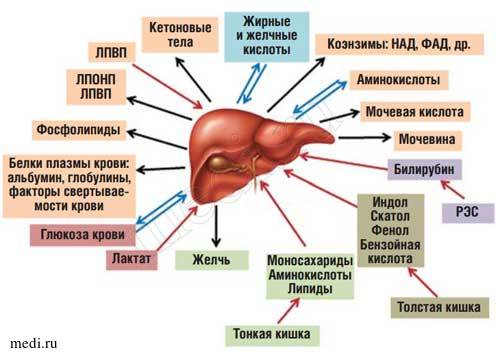
Рис. 1. Роль печени в обмене веществ.
Сокращения: ЛПВП - липопротеиды высокой плотности; ЛПОНП - липопротеиды очень низкой плотности; РЭС ретикуло-эндотелиальная система; НАД - никотинамидадениндинуклеотид; ФАД - флавинадениндинуклеотид.
Печень представляет собой центральный орган химического гомеостаза организма, где создается единый обменный и энергетический пул для метаболизма почти всех классов веществ [1]. К основным функциям печени относятся: метаболическая, депонирующая, барьерная, экскреторная, гомеостатическая и детоксицирующая [2]. Печень может обезвреживать как чужеродные экзогенные вещества, обладающие токсическими свойствами, так и синтезированные эндогенно.
Таблица 2. Причины повышения уровня аминотрансфераз
Печеночные причины
Внепеченочные причины
•Вирусные гепатиты (В, С, ЦМВ и др.)
•Хронические инфекции и паразитарные
заболевания (эхинококкоз, токсоплазмоз и др.)
•Неалкогольный стеатогепатит
•Аутоиммунные заболевания печени
•Злоупотребление алкоголем
•Прием лекарственных препаратов
(статины, некоторые антибиотики, противогрибковые препараты, нестероидные
противовоспалительные препараты,
глюкокортикостероиды, другие)
•Метаболические заболевания печени
(галактоземия, фруктоземия, гликогенозы,
дефицит альфа1-антитрипсина,
аминоацидопатии, нарушение цикла мочевины, нарушение окисления жирных кислот, митохондриальная гепатопатия, некоторые лизосомные заболевания (болезнь
Гоше, болезнь Ниманна-Пика, дефицит кислой липазы и др.), муковисцидоз, синдром Швахмана-Даймонда, гемохроматоз, болезнь Вильсона и др.)
•врожденные и приобретенные дефекты
сосудов системы воротной вены (болезнь
Бадда-Киари и др.)
•Цирроз печени
•Опухоли печени
•Патология сердца (острый инфаркт
миокарда, миокардит)
•Повышенная физическая нагрузка
•Наследственные нарушения мышечного
метаболизма
•Приобретенные мышечные заболевания
•Травма и некроз мышц
•Целиакия
•Гипертиреоз
•Тяжелые ожоги
•Гемолиз эритроцитов
•Нарушение кислотно-щелочного равновесия
•Сепсис
Находясь между портальным и большим кругами кровообращения, печень выполняет функцию большого биофильтра. Через воротную вену в нее поступает более 70% крови, остальная кровь попадает через печеночную артерию. Большая часть веществ, всасывающихся в пищеварительном тракте (кроме липидов, транспорт которых в основном осуществляется через лимфатическую систему), поступает по воротной вене в печень [2]. Таким образом, печень функционирует как первичный регулятор содержания в крови веществ, поступающих в организм с пищей (рис 1).
Большое разнообразие функций гепатоцитов приводит к тому, что при патологических состояниях печени нарушаются биохимические константы, отражающие изменения многих видов обмена. Поэтому стандартный биохимический анализ крови включает определение различных параметров, отражающих состояние белкового, углеводного, липидного и минерального обмена, а также активность некоторых ключевых ферментов.
Концентрация ферментов в клетках значительно выше, чем в плазме крови; в норме только очень незначительная часть определяется в крови. Наиболее частыми причинами повышения уровня ферментов в сыворотке крови являются: прямое поражение клеточных мембран, в частности вирусами и химическими соединениями, гипоксия и ишемия тканей. Иногда активность ферментов увеличивается в результате их повышенного синтеза в тканях. Определение активности тех или других ферментов в сыворотке крови позволяет судить о характере и глубине поражения различных компонентов гепатоцитов [3, 4].
Ферменты в зависимости от их локализации можно разделить на несколько групп:
1) универсально распространенные ферменты, активность которых обнаруживается не только в печени, но и в других органах – амино-трансферазы, фруктозо-1-6-дифосфатальдолаза;
2) печеночноспецифические (органоспе-цифические) ферменты; их активность исключительно или наиболее высоко выявляется в печени. К ним относятся холинэстераза, орнитин-карбамилтрансфераза, сорбитдегидрогеназа и др.;
3) клеточноспецифические ферменты печени относят преимущественно к гепатоцитам,
купферовским клеткам или желчным канальцам (5-нуклеотидаза, аденозинтрифосфатаза);
4) органеллоспецифические ферменты, являются маркерами определенных органелл
гепатоцита: митохондриальные (глутаматде-гидрогеназа, сукцинатдегидрогеназа, цитохромоксидаза), лизосомальные (кислая фос фатаза, дезоксирибонуклеаза, рибонуклеаза), микросомальные (глюкозо-6-фосфатаза).
Специфичность ферментов и их диагностическое значение представлено в таблице 1 [5].
Отдельное место занимает макроэнзиме-мия – редкое и крайне сложное для дифференциальной диагностики состояние, при котором происходит комплексирование молекул того или иного энзима с иммуноглобулинами или небелковыми веществами. Описаны клинические наблюдения макро-КФК-емии, макро-ЛДГ-емии, макро-АСТ-емии, макро-ГГТ-емии, макроамилаземии. Макро-энзимемии сложны для диагностики и дифференциальной диагностики и ведут к проведению инвазивных методов обследования и необоснованному лечению.
В основе выявления макроэнзимемии лежит выявление отличий молекулы макрофермента от молекулы обычного энзима. Некоторые из этих методов являются прямыми, т. е. такими, которые позволяют непосредственно определить присутствие в крови ферментного комплекса, имеющего гораздо более высокий молекулярный вес, чем молекула нормального фермента. В основу прямого метода положено разделение белков сыворотки по молекулярному весу. Другие же методы являются непрямыми, так как выявление макроэнзима в крови проводится не путем выявления самого ферментного комплекса, а основываются на выявлении какого-либо из свойств макроэнзима. Прямые тесты имеют большее диагностическое значение и влекут за собой меньше технических и диагностических ошибок.
В некоторых ситуациях повышение ферментов является физиологическим: уровень щелочной фосфатазы повышен у подростков в период вытяжения (период ускорения роста), у здоровых женщин во время третьего триместра беременности (за счет плаценты). Однако очень высокую активность щелочной фосфатазы наблюдают у женщин с преэк-лампсией, что связно с нарушением кровообращения плаценты [7].
Большое значение в диагностике заболеваний печени имеют анамнестические данные и клиническая картина заболевания. Из анамнеза следует попытаться узнать о факторах риска заболеваний печени, обращая особое внимание на семейный анамнез, прием лекарств, витаминов, растительных добавок, наркотиков, алкоголя, трансфузии препаратов крови, патологические результаты печеночных проб в прошлом и симптоматику заболеваний печени. Клиническое обследование позволяет диагностировать до 50–60% патологических состояний. Более детальная дифференциальная диагностика основана на иммунохимических методах. Они позволяют детализировать характер вирусной, а также паразитарной инфекции, определить локализацию неопластического процесса, определить этиологию аутоиммунного заболевания, уточнить вид нарушения наследственных заболеваний обмена веществ.
При патологии печени в биохимическом анализе крови выделяют 4 синдрома:
• Синдром печеночно-клеточной недостаточности
• Мезенхиально-воспалительный синдром.
В данной статье мы подробно разберем по
казатели, характерные для синдрома цитолиза.
Синдром цитолиза – это синдром, обусловленный нарушением проницаемости клеточных мембран, распадом мембранных структур или некрозом гепатоцитов с выходом в плазму ферментов (АЛТ, АСТ, ЛДГ, альдолазы и др.).
АМИНОТРАНСФЕРАЗЫ: аспартатаминотрансфераза и аланинаминотрансфераза
Референтные значения: у новорожденных детей до 1 мес. – менее 80 Ед/л; от 2 мес. до 12 мес. – менее 70 Ед/л., с 1 года до 14 лет – менее 45 Ед/л, у женщин – менее 35 Ед/л, у мужчин – менее 50 Ед/л.
В клинической практике широко применяется одновременное определение уровня двух трансаминаз – аспартатаминотрансферазы (AСT) и аланинаминотрансферазы (АЛТ) в сыворотке крови.
Ферменты АЛТ и АСТ содержатся практически во всех клетках человеческого организма. Однако самый высокий уровень фермента АЛТ содержится в печени, поэтому уровень данного энзима служит специфическим маркером поражения печени. В свою очередь, АСТ помимо печени (в порядке снижения концентрации) содержится в сердечной и скелетных мышцах, почках, поджелудочной железе, легких, лейкоцитах и эритроцитах [6, 7, 8].
В печени АЛТ присутствует только в цитоплазме гепатоцитов, а АСТ – в цитоплазме и в митохондриях. Более 80% печеночной АСТ представлено именно митохондриальной фракцией [6, 7, 8].
В норме постоянство концентрации транс-аминаз в плазме крови отражает равновесие между их высвобождением вследствие физиологического апоптоза состарившихся гепатоци-тов и элиминацией. Соотношение синтеза АСТ/ АЛТ в печени равно 2,5/1. Однако при нормальном обновлении гепатоцитов уровни АСТ и АЛТ в плазме крови практически одинаковы (30–40 Ед/л) из-за более короткого периода полувыведения АСТ (18 ч против 36 ч у АЛТ).
При заболеваниях печени в первую очередь и наиболее значительно повышается активность АЛТ по сравнению с АСТ. Например, при остром гепатите, независимо от его этиологии, активность аминотрансфераз повышается у всех больных, однако преобладает уровень АЛТ, содержащейся в цитоплазме, вследствие ее быстрого выхода из клетки и поступления в кровяное русло. Таким образом, по уровню АЛТ судят о биохимической активности заболевания печени. Повышение показателя в 1,5–5 раз от верхней границы нормы свидетельствует о низкой активности процесса, в 6–10 раз – об умеренной и более 10 раз – о высокой биохимической активности. Повышение активности трансаминаз более 6 месяцев является биохимическим признаком хронического гепатита [6, 7].
Некоторые лекарственные препараты (например, вальпроевая кислота) метаболизируются в митохондриях гепатоцитов [9], поэтому ранним лабораторным маркером гепатотоксичности может быть лишь изолированное повышение АСТ.
Помимо патологии печени АСТ служит одним из ранних маркеров повреждения сердечной мышцы (повышается у 93–98% больных инфарктом миокарда до 2–20 норм); специфичность его не высока. Уровень ACT в сыворотке крови возрастает через 6–8 часов после начала болевого приступа, пик приходится на 18–24 часа, активность снижается до нормальных значений на 4–5 день. Нарастание активности фермента в динамике может свидетельствовать о расширении очага некроза, вовлечении в патологический процесс других органов и тканей, например, печени [7].
Интенсивные мышечные упражнения с чрезмерной нагрузкой также могут вызвать преходящее увеличение уровня ACT в сыворотке крови. Миопатии, дерматомиозиты и другие заболевания мышечной ткани вызывают повышение трансаминаз, преимущественно за счет АСТ.
Умеренное увеличение активности АСТ (в 2–5 раз от верхней границы нормы) отмечается при острых панкреатитах и гемолитических анемиях.
При латентных формах цирроза печени повышения активности ферментов, как правило, не наблюдают. При активных формах цирроза стойкий незначительный подъем аминотрансфераз выявляют в 74–77% случаев, и, как правило, преобладает активность АСТ над АЛТ в два и более раз.
Снижение активности АЛТ и АСТ имеет место при недостаточности пиридоксина (витамина В6), при почечной недостаточности, беременности.
Ниже приведены печеночные и внепеченочные причины повышения активности аминотрансфераз в сыворотке крови (табл. 2).
Помимо оценки уровня трансаминаз в клинической практике широко применяется коэффициент де Ритиса – отношение АСТ к АЛТ (АСТ/АЛТ). В норме значение этого кэффициента составляет 0,8–1,33. Следует отметить, что расчет коэффициента де Ритиса целесообразен только при выходе АСТ и/или АЛТ за пределы референтных значений.
У новорожденных детей соотношение АСТ/АЛТ обычно превышает 3,0, однако к пятому дню жизни снижается до 2,0 и ниже.
При поражениях печени с разрушением гепатоцитов преимущественно повышается АЛТ, коэффициент де Ритиса снижается до 0,2–0,5. При патологии сердца преобладает уровень АСТ, и коэффициент де Ритиса повышается. Однако для точной дифференциальной диагностики этот коэффициент непригоден, так как нередко при алкогольном поражении печени, неалкогольном стеатогепатите, циррозе печени также преобладает повышение АСТ и коэффициент де Ритиса составляет 2,0–4,0 и более. Значение данного коэффициента выше нормы часто наблюдается при обтурационных желтухах, холециститах, когда абсолютные значения АЛТ и АСТ невелики.
1. При остром вирусном и хроническом гепатитах, особенно на ранних стадиях, активность АЛТ выше, чем АСТ (коэффициент де Ритиса меньше 1,0). Тяжелое поражение паренхимы печени может изменить это соотношение.
2. При алкогольном гепатите и циррозе нередко активность АСТ оказывается выше, чем АЛТ (коэффициент де Ритиса больше 1,0).
3. При остром ИМ активность АСТ выше, чем АЛТ (коэффициент де Ритиса больше 1,5).
ЛАКТАТДЕГИДРОГЕНАЗА
Референтные значения ЛДГ для новорожденных – до 600 Ед/л, у детей с 1 года до 12 лет активность ЛДГ – 115 – 300 Ед/л, для детей старше 12 лет и у взрослых норма ЛДГ – до 230 Ед/л.
Лактатдегидрогеназа (ЛДГ) – гликолитический цинксодержащий фермент, обратимо катализирующий окисление L-лактата в пируват, широко распространен в организме человека. Наибольшая активность ЛДГ обнаружена в почках, сердечной мышце, скелетной мускулатуре и печени. ЛДГ содержится не только в сыворотке, но и в значительном количестве в эритроцитах, поэтому сыворотка для исследования должна быть без следов гемолиза [7].
При электрофорезе или хроматографии удается обнаружить 5 изоферментов ЛДГ, отличающихся по своим физико-химическим свойствам. Наибольшее значение имеют два изофермента – ЛДГ1 и ЛДГ5. Фракция ЛДГ1 более активно катализирует обратную реакцию превращения лактата в пируват. Она в большей степени локализуется в сердечной мышце и некоторых других тканях, в норме функционирующих в аэробных условиях. В связи с этим миокардиальные клетки, обладающие богатой митохондриальной системой, окисляют в цикле трикарбоновых кислот не только пируват, образующийся в результате протекающего в них самих процесса гликолиза, но и лактат, образующийся в других тканях. Фракция ЛДГ5 более эффективно катализирует прямую реакцию восстановления пирувата в лактат. Она локализуется преимущественно в печени, в скелетных мышцах. Последние нередко вынуждены функционировать в анаэробных условиях (при значительной физической нагрузке и быстро наступающем утомлении). Образующийся при этом лактат с кровотоком попадает в печень, в которой он используется для процесса глюконеогенеза (ресинтеза глюкозы), а также в сердце и другие ткани, где происходит его преобразование в пируват и вовлечение в цикл трикарбоновых кислот (цикл Кребса). Любое повреждение клеток тканей, содержащих большое количество ЛДГ (сердце, скелетные мышцы, печень, эритроциты), приводит к повышению активности ЛДГ и ее изо-ферментов в сыворотке крови. Наиболее частыми причинами повышения активности ЛДГ являются:
1. Поражение сердца (острый инфаркт миокарда, миокардит, застойная сердечная недостаточность); в этих случаях обычно преобладает повышение активности ЛДГ1 и/или ЛДГ2.
2. Поражение печени (острые и хронические гепатиты, цирроз печени, опухоли и метастазы печени), когда преимущественно увеличивается изофермент ЛДГ5, ЛДГ2, ЛДГ4.
3. Повреждение скелетных мышц, воспалительные и дегенеративные заболевания
скелетных мышц (преимущественно увеличение изофермента ЛДГ1, ЛДГ2, ЛДГ3).
4. Заболевания крови, сопровождающиеся распадом клеток крови: острый лейкоз, гемолитическая анемия, В12-дефицитная анемия, серповидноклеточная анемия, а также заболевания и патологические состояния, сопровождающиеся разрушением тромбоцитов (массивная гемотрансфузия, эмболия легочной артерии, шок и др.). В этих случаях может преобладать повышение активности ЛДГ2, ЛДГ3.
5. Острый панкреатит.
6. Заболевания легких (пневмония и др.)
7. Инфаркт почки.
8. Опухоли (повышенный уровень ЛДГ наблюдается в 27% случаев опухолей в I стадии и в 55% – метастатических семином).
Следует помнить, что многие заболевания сердца, скелетных мышц, печени и крови могут сопровождаться повышением активности в сыворотке крови общей ЛДГ без отчетливого преобладания какого-либо из ее изоферментов.
Таблица 3. Эффективность гепатопротекторов при синдроме цитолиза (по С. В. Морозову с соавт., 2011 г. и Н. Б. Губергриц, 2012 г.) [10]
Анализ на определение уровня АЛТ и АСТ назначают для диагностики различных заболеваний. Повышение значений наблюдается при нарушении функций печени, миокарда, некрозе, травматическом шоке.

АЛТ и АСТ — что это?
АЛТ (АлАТ) — аланинаминотрансфераза, фермент, который участвует в транспортировке аминокислоты алатин. Содержится во всех клетках, в больших количествах — в сердечной и других мышцах, в печени, почках и поджелудочной железе.
АСТ — фермент, необходимый для транспортировки аминокислоты аспартат. Содержится в клетках печени, почек, миокарде и скелетных мускулах.
Оба вида белка проникают в кровь только при некрозе и разрушении клеток. Поэтому эти ферменты часто называют маркерами повреждений.
Нормальные показатели ферментов (в Ед/л):
- для мужчин АЛТ — до 45, АСТ — до 37;
- для женщин — АЛТ до 34, АСТ — до 30.
У взрослых людей допускается отклонение показателей в течении суток на 10-30%. Для мониторинга анализ проводят с минимальны интервалом 48 часов. У детей показатели приближаются к взрослым значениям после 12 лет.
Причины увеличения уровня АЛТ и АСТ
Увеличение уровня АЛТ свидетельствует о наличии воспалительных процессов, очагов некроза в организме.
Повышение показателей ферментов происходит при:
- заболеваниях печени — цирроз, различные виды гепатита, рак печени;
- мононуклеоз;
- панкреатите, другие заболевания поджелудочной железы;
- сердечных патологиях — ишемическая болезнь сердца, инфаркт миокарда, миокардит, перикардит, стенокардия, сердечная недостаточность;
- миозите, миопатии;
- инфаркте легкого;
- гипотиреозе;
- гемолитической анемии;
- травмах, шоковых состояниях, ожогах, гипоксии;
- некрозах;
- ожирении.
Показатели могут измениться при приеме нестероидных противовоспалительных средств, оральных контрацептивов, медикаментов на основе никотиновой кислоты, после сильных нервных потрясений. Изменения наблюдаются при длительном стрессе, злоупотреблении жирной и жареной пищей, алкогольными напитками.
На раннем сроке беременности уровень ферментов часто снижается. Преимущественно это связано с дефицитом витамина B6. Обычно показатели нормализуются во II, III триместре. Но если значения на поздних сроках значительно выше нормы, это может свидетельствовать о гестозе. Резкое снижение ферментов происходит при термальной стадии цирроза, острых поражениях печени, общем истощении.

АЛТ, АСТ после коронавирусной инфекции
Коронавирус, попадая в кровь, негативно влияет на работу всего организма, разрушает ткани и клетки различных органов. Печени приходится работать в усиленном режиме, чтобы нейтрализовать токсины. Это приводит к увеличению АЛТ, АСТ.
При коронавирусе показатели ферментов более 40 Ед/л. Это связано с тем, что вирус активно разрушает клетки печени, почек, миокарда, мышц. Другая причина — длительный или бесконтрольный прием антибиотиков.
Анализ на АСТ, АЛТ
Для выявления показателей ферментов назначают биохимический анализ крови. Направление может выписать кардиолог, гастроэнтеролог, эндокринолог, нефролог, гинеколог или ортопед. Этот анализ относится к методам первичной диагностики, на основании результатов точный диагноз не ставят. Дополнительно назначают тесты на вирусные гепатиты и гормоны щитовидной железы, УЗИ органов брюшной полости, ЭКГ и другие исследования сердца, биопсию печени.
Чтобы избежать погрешностей, необходимо правильно подготовиться к сдаче биоматериала:
- за неделю до обследования отказаться от употребления любой спиртосодержащей продукции;
- избегать волнения, стрессов, переутомления, физических нагрузок;
- последний прием пищи — за 10 часов до сдачи крови, можно пить только чистую воду;
- на результат анализа может повлиять прием стероидов и ферментных препаратов.
Для выявления патологий значение имеет соотношение ферментов. Этот показатель называют коэффициентом доктора де Ритиса (DRr). Для подсчета количество АСТ делят на АЛТ. Для мужчин и женщин этот коэффициент одинаков. В норме составляет 1, 3, допустимые отклонения, если другие показатели в норме, 0,9-1,7.
При вирусном гепатите DRr меньше 1, при дистрофических процессах в печени — больше или равен 1. Если соотношение ферментов больше 2, уровень альбумина ниже 35 г/мл — это признак некроза печени. Показатели более 2 — признак инфаркта миокарда, алкогольного цирроза. Коэффициент де Ритса высчитывают только если уровень содержания ферментов в крови в несколько раз выше нормы.
Анализ крови на АЛТ, АСТ позволяет выявить вирусные гепатиты минимум за 2 недели до появления характерных симптомов болезни.

Клинические проявления при высоких показателях АЛТ, АСТ
Признаки высокого содержания ферментов в крови зависят от заболевания, которое стало причиной повышения показателей.
Но можно выявить несколько общих симптомов:
- кал становится светлым, а моча темной;
- беспокоит боль в области правого подреберья;
- нервозность;
- кожный зуд;
- проблемы со сном;
- возникает боль в грудной клетке, суставах, особенно, если человек недавно перенес скарлатину или ангину;
- повышенная утомляемость;
- отечность конечностей;
- отсутствие аппетита;
- тошнота, рвота;
- повышение температуры;
- кожа и склеры приобретает желтушный оттенок;
- сердечные приступы, которые сопровождаются одышкой, учащенным сердцебиением.
Как снизить показатели?
Чтобы снизить уровень АЛТ, АСТ, требуется комплексный подход, который включает медикаментозную терапию и диету.
Группы препаратов:
- гепатопротекторы для восстановления клеток печени, поджелудочной железы, устранения болевого синдрома;
- ферменты для улучшения функций поджелудочной железы;
- анальгетики, спазмолитики;
- сердечные препараты.
Правильное питание — один из основных этапов успешного выздоровления. Основа рациона — нежирные сорта мяса и рыбы, крупы, овощи и фрукты. Нужно полностью отказаться от курения и алкоголя, вредной и тяжелой пищи. Питание дробное — принимать пищу 5-6 раз в день небольшими порциями, ужинать не позднее двух часов до сна. Показаны умеренные физически нагрузки, соблюдение питьевого режима.
Отклонение показателей АЛТ и АСТ от нормы не является заболеванием, но свидетельствует о наличии серьезных проблем со здоровьем. Чаще всего значения возрастают при болезнях печени, сердца, травмах, дистрофических и воспалительных процессах в организме.
Читайте также:

