Криптококковый менингит у вич инфицированных
Обновлено: 05.05.2024
Криптококкоз — оппортунистический диссеминированный микоз, характеризующийся поражением ЦНС, реже лёгких, кожи, слизистых оболочек; редко развивается у людей с нормальным иммунитетом. Криптококкозный менингит — одно из наиболее характерных проявлений СПИДа у ВИЧ-инфицированных пациентов.
Частота. 5–8% оппортунистических инфекций у ВИЧ-инфицированных больных.
Этиология. Дрожжевые грибы рода Cryptococcus, наиболее часто встречаемый возбудитель — Cryptococcus neoformans (реже — Cryptococcus laurentii).
Эпидемиология • Cryptococcus neoformans выделяют повсеместно из птичьего помёта и гнёзд, в первую очередь у голубей (возбудитель также выделяют из фекалий кошек, собак, лошадей, коров) • Возбудитель присутствует в почве, загрязнённой птичьим помётом (возможно искусственное заражение почвы при использовании помёта в качестве органического удобрения) • Птицы криптококкозом не болеют • Путь передачи — воздушно-пылевой • Передача возбудителя от человека человеку не обнаружена • Заболевание чаще регистрируют у мужчин (3:1).
Факторы риска. Иммунодефицитные состояния — ВИЧ-инфекция, лейкемии, болезнь Ходжкена, нарушения обменных процессов, состояния после трансплантации органов и длительного приёма цитостатиков или ГК.
Патоморфология • Первичный очаг воспаления в лёгких с возможным вовлечением бронхопульмональных лимфатических узлов • Образующиеся гранулёмы могут подвергаться творожистому некрозу с формированием полостей • При менингитах отмечают образование слизеподобного экссудата.
Клиническая картина
• Лёгочная (первичная) форма часто протекает бессимптомно (32% больных), либо её проявления незначительны и не требуют специальной противогрибковой терапии. 54% больных жалуются на лихорадку, кашель с мокротой и, реже, кровохарканье.
• Диссеминированная форма развивается у лиц с иммунодефицитными состояниями. Возможны поражения сердца, костей, почек и надпочечников, глаз, предстательной железы и лимфатических узлов. У 5–10% больных отмечают безболезненные кожные образования в виде эритематозных папул, везикул, пятен или язв.
• Криптококковый менингит (80% случаев наблюдают у ВИЧ-инфицированных больных) •• Медленное развитие и отсутствие специфических симптомов в начальной стадии •• Перемежающиеся (в начале заболевания) головные боли, возрастающие по интенсивности, с локализацией в лобной и височной областях (80–95% всех больных) •• Головокружение, нарушения зрения, повышенная возбудимость, лихорадка (60–80% больных) •• Эпилептические припадки или очаговые неврологические симптомы при наличии гранулём (криптококком) в мозговой ткани •• Расстройства сознания (через недели или месяцы после начала) •• Клиническая картина менингита (отсутствует у 80% пациентов) — высокая температура тела, ригидность затылочных мышц, судорожные припадки.
Лабораторные исследования • Микроскопия. Возбудитель обнаруживают во влажных мазках ликвора, плазмы и мочи, окрашенных тушью. Характерный симптомокомплекс, обнаружение капсулированных дрожжевых клеток в образцах, выявление Cryptococcus neoformans в гистопатологических препаратах, окрашенных муцикармином, — основание для предварительного диагноза • Выделение возбудителя проводят посевом образцов (ликвор, мокрота, кровь, моча) на микологические среды (без циклогексимида); колонии вырастают в течение 1–5 сут • Серологические исследования проводят при отрицательных результатах посевов либо для уточнения диагноза •• Реакция латекс-агглютинации с сывороткой, ликвором и мочой; возможны ложноположительные (при наличии РФ) и ложноотрицательные результаты. Аг криптококков обнаруживают в ликворе в 95% случаев, подтверждённых выделением возбудителя.
Специальные исследования • Поясничная пункция. У больных, не страдающих ВИЧ-инфекцией, наблюдают повышенное давление на входе; в ликворе — увеличение содержания белка, пониженный уровень глюкозы и лимфоцитарный плеоцитоз. У больных ВИЧ-инфекцией — минимальный плеоцитоз, нормальные концентрации белка и глюкозы • МРТ/КТ головного мозга — обнаруживают локальные криптококкомы • Рентгенография грудной клетки — обнаруживают инфильтраты, опухолевидные образования (с редкими полостями), милиарное распространение процесса, лимфаденопатию (10%), плевральный выпот (менее чем в 5% случаев) • Биопсия поражённых участков кожи.
Дифференциальная диагностика • Токсоплазмоз • Лимфома • Прогрессирующая многоочаговая лейкоэнцефалопатия • Герпетический энцефалит • Прочие грибковые заболевания • Туберкулёз • Гистоплазмоз • Кокцидиоидомикоз • Саркома Капоши • Лимфома • Пневмоцистоз.
Лечение. Препараты выбора • Амфотерицин В по 0,5–1,0 мг/кг/сут в/в — до клинического улучшения (2–3 нед), затем флуконазол (400 мг/сут внутрь); длительность лечения — 8 нед, или • Флуконазол по 400 мг/сут внутрь или в/в до клинического улучшения, затем 200–400 мг/сут в течение 10–12 нед • Итраконазол по 200 мг 2 р/сут — вместо флуконазола • При повышении ВЧД — ацетазоламид, маннитол или ГК.
Течение и прогноз • При отсутствии лечения пациент погибает • Достоверные статистические данные по выживаемости отсутствуют • Возможны частые рецидивы (в 50% случаев у больных со СПИДом в течение 1 года).
Профилактика • Следует избегать использования перин и подушек с птичьем пухом • У пациентов с содержанием СD4 + -клеток
Синонимы • Бластомикоз Буссе–Бушке • Бластомикоз европейский • Болезнь Буссе–Бушке • Сахаромикоз • Торулёз
МКБ-10 • B45 Криптококкоз
Код вставки на сайт
Криптококкоз — оппортунистический диссеминированный микоз, характеризующийся поражением ЦНС, реже лёгких, кожи, слизистых оболочек; редко развивается у людей с нормальным иммунитетом. Криптококкозный менингит — одно из наиболее характерных проявлений СПИДа у ВИЧ-инфицированных пациентов.
Частота. 5–8% оппортунистических инфекций у ВИЧ-инфицированных больных.
Этиология. Дрожжевые грибы рода Cryptococcus, наиболее часто встречаемый возбудитель — Cryptococcus neoformans (реже — Cryptococcus laurentii).
Эпидемиология • Cryptococcus neoformans выделяют повсеместно из птичьего помёта и гнёзд, в первую очередь у голубей (возбудитель также выделяют из фекалий кошек, собак, лошадей, коров) • Возбудитель присутствует в почве, загрязнённой птичьим помётом (возможно искусственное заражение почвы при использовании помёта в качестве органического удобрения) • Птицы криптококкозом не болеют • Путь передачи — воздушно-пылевой • Передача возбудителя от человека человеку не обнаружена • Заболевание чаще регистрируют у мужчин (3:1).
Факторы риска. Иммунодефицитные состояния — ВИЧ-инфекция, лейкемии, болезнь Ходжкена, нарушения обменных процессов, состояния после трансплантации органов и длительного приёма цитостатиков или ГК.
Патоморфология • Первичный очаг воспаления в лёгких с возможным вовлечением бронхопульмональных лимфатических узлов • Образующиеся гранулёмы могут подвергаться творожистому некрозу с формированием полостей • При менингитах отмечают образование слизеподобного экссудата.
Клиническая картина
• Лёгочная (первичная) форма часто протекает бессимптомно (32% больных), либо её проявления незначительны и не требуют специальной противогрибковой терапии. 54% больных жалуются на лихорадку, кашель с мокротой и, реже, кровохарканье.
• Диссеминированная форма развивается у лиц с иммунодефицитными состояниями. Возможны поражения сердца, костей, почек и надпочечников, глаз, предстательной железы и лимфатических узлов. У 5–10% больных отмечают безболезненные кожные образования в виде эритематозных папул, везикул, пятен или язв.
• Криптококковый менингит (80% случаев наблюдают у ВИЧ-инфицированных больных) •• Медленное развитие и отсутствие специфических симптомов в начальной стадии •• Перемежающиеся (в начале заболевания) головные боли, возрастающие по интенсивности, с локализацией в лобной и височной областях (80–95% всех больных) •• Головокружение, нарушения зрения, повышенная возбудимость, лихорадка (60–80% больных) •• Эпилептические припадки или очаговые неврологические симптомы при наличии гранулём (криптококком) в мозговой ткани •• Расстройства сознания (через недели или месяцы после начала) •• Клиническая картина менингита (отсутствует у 80% пациентов) — высокая температура тела, ригидность затылочных мышц, судорожные припадки.
Лабораторные исследования • Микроскопия. Возбудитель обнаруживают во влажных мазках ликвора, плазмы и мочи, окрашенных тушью. Характерный симптомокомплекс, обнаружение капсулированных дрожжевых клеток в образцах, выявление Cryptococcus neoformans в гистопатологических препаратах, окрашенных муцикармином, — основание для предварительного диагноза • Выделение возбудителя проводят посевом образцов (ликвор, мокрота, кровь, моча) на микологические среды (без циклогексимида); колонии вырастают в течение 1–5 сут • Серологические исследования проводят при отрицательных результатах посевов либо для уточнения диагноза •• Реакция латекс-агглютинации с сывороткой, ликвором и мочой; возможны ложноположительные (при наличии РФ) и ложноотрицательные результаты. Аг криптококков обнаруживают в ликворе в 95% случаев, подтверждённых выделением возбудителя.
Специальные исследования • Поясничная пункция. У больных, не страдающих ВИЧ-инфекцией, наблюдают повышенное давление на входе; в ликворе — увеличение содержания белка, пониженный уровень глюкозы и лимфоцитарный плеоцитоз. У больных ВИЧ-инфекцией — минимальный плеоцитоз, нормальные концентрации белка и глюкозы • МРТ/КТ головного мозга — обнаруживают локальные криптококкомы • Рентгенография грудной клетки — обнаруживают инфильтраты, опухолевидные образования (с редкими полостями), милиарное распространение процесса, лимфаденопатию (10%), плевральный выпот (менее чем в 5% случаев) • Биопсия поражённых участков кожи.
Дифференциальная диагностика • Токсоплазмоз • Лимфома • Прогрессирующая многоочаговая лейкоэнцефалопатия • Герпетический энцефалит • Прочие грибковые заболевания • Туберкулёз • Гистоплазмоз • Кокцидиоидомикоз • Саркома Капоши • Лимфома • Пневмоцистоз.
Лечение. Препараты выбора • Амфотерицин В по 0,5–1,0 мг/кг/сут в/в — до клинического улучшения (2–3 нед), затем флуконазол (400 мг/сут внутрь); длительность лечения — 8 нед, или • Флуконазол по 400 мг/сут внутрь или в/в до клинического улучшения, затем 200–400 мг/сут в течение 10–12 нед • Итраконазол по 200 мг 2 р/сут — вместо флуконазола • При повышении ВЧД — ацетазоламид, маннитол или ГК.
Течение и прогноз • При отсутствии лечения пациент погибает • Достоверные статистические данные по выживаемости отсутствуют • Возможны частые рецидивы (в 50% случаев у больных со СПИДом в течение 1 года).
Профилактика • Следует избегать использования перин и подушек с птичьем пухом • У пациентов с содержанием СD4 + -клеток
Синонимы • Бластомикоз Буссе–Бушке • Бластомикоз европейский • Болезнь Буссе–Бушке • Сахаромикоз • Торулёз
Диагностика криптококкоза головного мозга на МРТ
а) Определение:
• Инфекция, вызываемая Cryptococcus neoformans
• Оппортунистический микоз, который обычно поражает ВИЧ-инфицированных и других иммунокомпрометированных пациентов
• Инфекционное заболевание легких, характеризующееся распространением циркулирующих критококков в субарахноидальные и периваскулярные пространства = лептоменингит
б) Визуализация:
2. Рекомендации по визуализации:
• Лучший инструмент визуализации: МРТ с контрастирование
3. КТ признаки криптококкоза головного мозга:
• КТ с контрастированием: часто нормальная визуализационная картина:
о Редко слабовыраженное лептоменингеальное или милиарное контрастирование
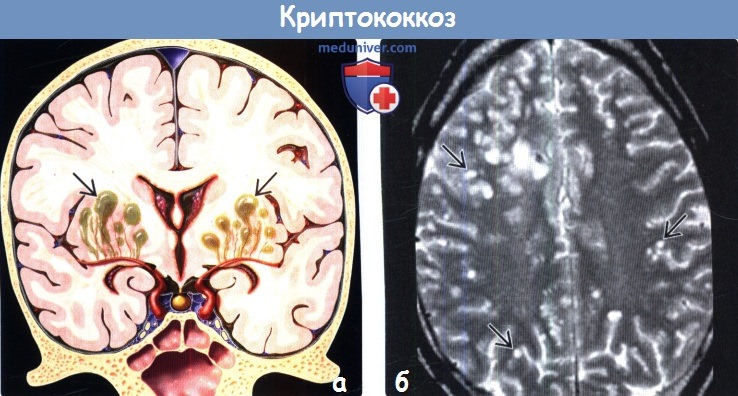
(а) На рисунке коронального среза определяются множественные расширенные периваскулярные пространства (Вирхова-Робина), заполненные грибковым и слизистым содержимым, что превращает их в желатинозные псевдокисты, которые характерны для криптококковой инфекции при СПИД.
(б) МРТ, Т2-ВИ, аксиальный срез: у иммунокомпрометированного пациента с криптококковым менингитом определяются множественные расширенные периваскулярные пространства. Желатинозные псевдокисты наиболее часто расположены в базальных ганглиях и таламусах, но могут выявляться в стволе мозга, мозжечке и больших полушариях.
4. МРТ признаки криптококкоза головного мозга:
• Т2-ВИ: заполненные грибами ПВП имеют изоинтенсивный по отношению к СМЖ сигнал
• FLAIR: множественные двусторонние мелкие кистозные поражения:
о Ликворная интенсивность сигнала, возможно выявление тонкого гиперинтенсивного ободка
о Возможно образование желатинозных псевдокист:
- БГ, таламус, ствол мозга, мозжечок, перивентрикулярное и субкортикальное БВ
о Криптококкома: гиперинтенсивное поражение
• Постконтрастные Т1-ВИ: характер контрастирования зависит от иммунного статуса хозяина:
о Типично отсутствие контрастного усиления
о Возможно выявление контрастирования лептоменинкс
о Криптококкома: кольцевой или солидный характер контрастирования
о Редко: милиарные или лептоменингеальные накапливающие контраст узелки
в) Дифференциальная диагностика:
1. Приобретенный токсоплазмоз:
• Множественные объемные образования с кольцевым характером контрастирования + перифокальный отек
• Обычно поражаются БГ и полушария головного мозга
2. Туберкулез:
• Базилярный менингит + повреждения в мозговой паренхиме (туберкуломы)
• Туберкулемы могут иметь гипоинтенсивный на Т2-ВИ сигнал
3. Первичная лимфома ЦНС:
• Контрастирование поражения(й), часто локализующихся вдоль эпендимальной поверхности
• Гипоинтенсивная на Т2-ВИ опухоль
4. Нейросаркоидоз:
• Лептоменингиальное контрастирование ± дуральные поражения
5. Расширенные периваскулярные пространства:
• Типичная локализация, вблизи передней спайки
• Ликворная интенсивность сигнала на всех МР-последовательностях
• Могут быть неотличимы от криптококкового поражения
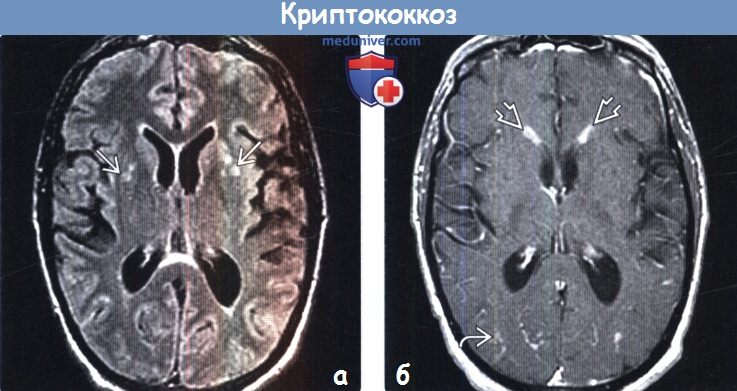
(а) MPT, FLAIR, аксиальный срез: у пациента со СПИД и криптококковым менингитом в обоих полушариях определяются расширенные периваскулярные пространства, имеющие гиперинтенсивные ободки. Гидроцефалия является частым осложнением данного инфекционного заболевания.
(б) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у этого же пациента отмечается субэпендимальное контрастное усиление по ходу передних рогов боковых желудочков, а также лептоменингиальное контрастирование узлового характера. Характер патологического накопления контрастного вещества при криптококкозе зависит от состояния клеточного иммунитета хозяина.
г) Патология:
1. Общие характеристики криптококкоза головного мозга:
• Этиология:
о Криптококки обнаруживаются в фекалиях млекопитающих и птиц
о При СПИД криптококковое поражение ЦНС связано с гематогенным распространением из легких
2. Макроскопические и хирургические особенности:
• Желатинозный слизистый компонент (псевдокисты), расположенный в или рядом с расширенными ПВП в БГ, среднем мозге, БВ
3. Микроскопия:
• Толстые полисахаридные капсулы окрашиваются тушью
д) Клиническая картина:
1. Проявления криптококкоза головного мозга:
• Наиболее частые признаки/симптомы: о Наиболее часто: головная боль
• Другие признаки/симптомы:
о Судороги, затуманенность зрения, очаговый неврологический дефицит (редко)
• Клинический профиль:
о Люмбальная пункция: ↑ давление СМЖ, ↓ глюкозы, ↑ белка, лейкоцитоз от легкой до умеренной степени выраженности
о Окрашивание тушью: высокоспецифичный тест
3. Лечение:
• Противогрибковые средства (амфотерицин)
е) Диагностическая памятка. Обратите внимание:
• Предполагайте криптококкоз при расширении ПВП у больных СПИД
ж) Список литературы:
1. Gottumukkala RV et al: Imaging of the brain in patients with human immunodeficiency virus infection. Top MagnReson Imaging. 23(5):275-91, 2014
2. Starkey J et al: MRI of CNS fungal infections: review of aspergillosis to histoplasmosis and everything in between. Clin Neuroradiol. 24(3):217-30, 2014
3. Corti M et al: Magnetic resonance imaging findings in AIDS patients with central nervous system cryptococcosis. Rev Iberoam Micol. 25(4):21 1-4, 2008
Асептический менингит. Криптококковая инфекция. Лечение криптококковой инфекции.
Асептический менингит, как правило, развивается в момент сероконверсии ВИЧ, т. е. при появлении в крови больного специфических антител к вирусу. Клиническими признаками данной патологии являются головные боли, лихорадка, менингеальные знаки и в некоторых случаях — поражение черепных нервов, спутанность сознания и сонливость. Асептический менингит обычно носит самоограничивающийся характер и не требует никакого другого лечения, кроме анальгетиков. Хронический субклинический асептический менигит нередко наблюдается у больных ВИЧ. Отмечается умеренное повышение уровня белка в ЦСЖ, умеренный лифоцитарный плеоцитоз, повышение индекса иммуноглобулинов и иногда — олигоклональные антитела.
Важно дифференцировать это состояние от нейросифилиса или другой оппортунистической инфекции. При нарастании иммунодефицита плеоцитоз обычно исчезает. Больным с выраженным иммунодефицитом при развитии асептического менингита необходимо провести тщательное обследование на оппортунистическую инфекцию.
Криптококковая инфекция
1. Течение криптококковой инфекции. Cryptococcus neoformans — это самый частый возбудитель менингита у больных СПИДом — он обнаруживается примерно в 10% случаев. Кроме поражения нервной системы нередко наблюдается криптококковое поражение легких, костного мозга, печени и кожи. Локализованные очаги криптококкового поражения — криптококкомы — расположены в паренхиме мозга. Грибок попадает в организм человека с вдыхаемым воздухом и проникает в ЦНС гематогенным путем. Клинические симптомы поражения становятся очевидными при нарастании иммунодефицита.
2. Клиническая картина криптококковой инфекции. Чаще всего встречается криптококковый менингит, единственными признаками которого могут быть головная боль и лихорадка. Менингеальные знаки положительны менее чем у половины больных. Может также отмечаться поражение черепных нервов и у некоторых больных — нарушения со стороны желудочно-кишечного тракта. При вовлечении в процесс паренхимы мозга появляются припадки и очаговые симптомы. Поражение вещества мозга иногда встречается изолированно, без оболочечного процесса.
3. Диагностика криптококковой инфекции. Нейровизуализационное обследование не всегда выявляет патологию. У больных с менингитом может наблюдаться накопление контраста в мозговых оболочках. Криптококкомы могут накапливать и не накапливать контраст. Кисты, образующиеся в пространствах Вирхова-Робина на уровне базальных ганглиев и в других отделах не накапливают контраст. Плеоцитоз в ЦСЖ выявляется не всегда. Снижение концентрации глюкозы и умеренное повышение уровня белка в ЦСЖ — неспецифические изменения и наблюдаются не во всех случаях. Обычно наблюдается повышение титра криптококкового антигена в сыворотке крови, а также положительна культура криптококка. Эти тесты, как правило, негативны при изолированных очагах в паренхиме мозга. Для подтверждения диагноза необходима биопсия очагов в веществе мозга.
4. Лечение криптококковой инфекции
- Начальная терапия. Лечение криптококкового менингита рекомендуется начать с амфотерицина В в дозе 0,6—1,0 мг/кг/сут. одновременно с флуцитозином в дозе 25,0—37,5 мг/кг 4 раза в сутки у больных с нормальной функцией почек. В некоторых случаях ограничиваются терапией одним амфотерицином В. Альтернативным методом лечения является терапия флуконазолом в дозе 200 мг 2 раза в сутки. Этот препарат не менее эффективно подавляет клинические признаки заболевания, но санация цереброспинальной жидкости происходит медленнее. Данный метод рекомендован больным без нарушения интеллекта и с титрами криптококкового антигена менее 1:1000. Лечение амфотерицином В продолжают до достижения общей дозы 1 г, затем переходят на флуконазол в дозе 200 мг внутрь 2 раза в сутки, в течение 10 недель. После санации ЦСЖ переходят на поддерживающий режим терапии.
- Вспомогательная терапия. Пациентам со значительным повышением уровня внутричерепного давления назначается ацетазоламид в дозе 250 мг 4 раза в сутки и/или дренаж ЦСЖ посредством многократных ЛП или установки шунта.
- После достижения санации ЦСЖ больному показана пожизненная поддерживающая терапия флуконазолом в дозе 200 мг/сут.
- Лечение амфотерицином В часто сопровождается побочными эффектами. Лихорадка й озноб подавляются ибупрофеном, аспирином или гидрокортизоном в низких дозах. После инфузионного введения амфотерицина у пациентов часто развивается тошнота, рвота, учащение дыхания и артериальная гипотензия. Препарат оказывает токсическое воздействие на почки. При появлении признаков почечной недостаточности необходимо снизить дозу препарата и количество вводимой жидкости. Возможна боль в месте введения лекарства, боли в суставах и мышцах. Могут наблюдаться флебит, нарушение электролитного баланса с гипокальциемией, гипо- и гиперкалиемией и гипомагниемией. Описаны токсические поражения печени, тромбоцитопения, лейкопения и гранулоцитопения, а также нарушения свертываемости крови, припадки, снижение слуха, энцефалопатия, нейропатия и анафилактические реакции.
5. Ожидаемый результат лечения криптококковой инфекции. Смертность вследствие криптококкового менингита у больных СПИДом составляет 10-25%. Плохими прогностическими признаками являются психические нарушения, титры криптококкового антигена выше 1:1024, наличие очагов криптококковой инфекции за пределами ЦНС, повышение внутричерепного давления и гипонатриемия. После окончания основного лечения необходимо исследовать ЦСЖ. При положительной культуре криптококков терапия должна быть продолжена флуконазолом в высоких дозах. Уровень криптококкового антиггена к в сыворотке не может служить достоверным показателем эффективности лечения.
6. Профилактика криптококковой инфекции. Исследования показали, что риск развития криптококкового менингита несколько ниже у больных СПИДом, принимающих флуконазол в дозе 100-200 мг/сут.
- Вернуться в оглавление раздела "Неврология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Криптококкоз - диагностика, лечение
Эпидемиология криптококкоза. Частота криптококкоза у ВИЧ-инфицированных больных составляет 5—12 %, при трансплантации органов— 1—26 %. В гематологической практике инфицирование криптококками наблюдается редко, преимущественно при лимфомах, лимфогранулематозе, редко при трансплантации костного мозга. Инфекция возникает при выраженном нарушении клеточного иммунитета, длительном применении глюкокортикоидных и иммуносупрессивных препаратов.
Возбудителями криптококкоза являются дрожжевые грибы Cryptococcus spp., преимущественно Cryptococcus neoformans. Инфицирование происходит в большинстве случаев через верхние дыхательные пути ингаляционным путем, реже через кожу.
Клиническая картина криптококкоза. Инвазия криптококками происходит прежде всего в легких, но эта патология диагностируется крайне редко ввиду неспецифичности клинических проявлений. Течение криптокко-вой пневмонии может варьировать от бессимптомных проявлений при мелкоочаговом поражении легких до развития острого респираторного дистресс-синдрома. На рентгенограмме определяются интерстициальные поражения легочной ткани или инфильтраты, иногда образование полостей или накопление жидкости в плевральных полостях.
При гематогенной диссеминации поражается головной мозг. Наиболее часто возникает менингит, реже образуются множественные очаги в веществе головного мозга. Для церебрального криптококкоза специфично подострое прогрессирующее течение, симптомы заболевания эволюционируют в течение нескольких месяцев. Инфекция быстро прогрессирует у больных с выраженным иммунодефицитом. Клиническая симптоматика включает лихорадку, тошноту, рвоту; менее чем у трети больных отмечаются менингизм, изменение сознания, очаговые нарушения.
Типично повышение внутричерепного давления, которое может привести к летальному исходу вследствие вклинения ствола мозга в затылочное отверстие. Очаги в веществе головного мозга могут быть изолированными (10 %) или сочетаться с менингоэнцефалитом.
У 25—50 % больных, кроме поражения ЦНС, происходит диссеминация криптококков в другие органы: печень, селезенку (гепатоспленомегалия), глаза, кожу, суставы, кости, развивается депрессия кроветворения. При диссеминированном процессе может инфицироваться простата, являясь в дальнейшем источником реактивации инфекции после прекращения лечения.
Диагностика криптококкоза. Обычно диагностика криптококковой инфекции не представляет больших трудностей. В цереброспинальной жидкости при микроскопии (в капле туши) или при культуральном исследовании (посев) криптококки выявляются у 50—90 % больных. Проводят также микробиологические исследования крови, мочи, секрета простаты, биопсийного материала.
Высокой чувствительностью и специфичностью обладает тест на криптококковый полисахаридный антиген в цереброспинальной жидкости. Антиген криптококка также можно исследовать в крови, моче. Ложноположительные результаты теста возможны при инфекциях, обусловленных Trichosporon beigelii и Stomatococcus mucilaginosis, наличии ревматоидного фактора, злокачественном новообразовании.
Диагностическую люмбальную пункцию с измерением давления рекомендуется проводить при любой форме криптококкоза (легочной или внелегочной), несмотря на отсутствие клинических симптомов со стороны ЦНС, с обязательным определением антигена в цереброспинальной жидкости и проведением микробиологического исследования. Диагноз криптоккового менингита ставят на основании выявления Cryptococcus spp. при микроскопии или в культуре или определения антигена Cryptococcus spp.
Люмбальная пункция необходима как для выявления (или исключения) наиболее частых и опасных очагов диссеминации криптококкоза, так и для выбора антимикотической терапии. При криптококковом менингите повторную диагностическую люмбальную пункцию проводят через 2 нед лечения антимикотиками.
Лечение криптококкоза. Комбинация амфотерицина В (0,7— 0,8 мг/кг) с 5-флуцитозином (37,5 мг/кг каждые 6 ч) относится к наиболее эффективным схемам лечения криптококкоза, являясь терапией выбора при менингеальной форме заболевания. Своевременная сочетанная терапия приводит к излечению 70—90 % больных. Антимикотическая терапия двумя препаратами проводится в течение 2 нед или до ликвидации клинических проявлений инфекции (нормализация температуры тела, отсутствие тошноты, головной боли), далее продолжают лечение флуконазолом (дифлюкан) в дозе 400 мг/сут не менее 10 нед, иногда до 6—12 мес. В случае проведения иммуносупрессивной терапии продолжают прием флуконазола в дозе 200 мг/сут.
Альтернативными режимами лечения криптоккокоза являются следующие: амфотерицин В по 0,7— 1,0 мг/кг в сутки в течение 2 нед, далее флуконазол по 400 мг/сут не менее 8—10 нед или флуконазол 400 мг/сут в течение 6—10 нед, или сочетание флуконазола по 400 мг/сут и 5-флуцитозина (37,5 мг/кг каждые 6 ч) в течение 10 нед, или липосомальный амфотерицин В по 4—5 мг/кг в сутки в течение 2 нед, затем флуконазол. Консолидация флуконазолом проводится в течение 6—12 мес.
Обязательным условием успешного лечения криптококкового менингита является снижение внутричерепного давления. Интракраниальная гипертензия может быть заподозрена на основании следующих симптомов: усиление головной боли, тошнота, рвота, нарушение сознания, снижение остроты зрения. В качестве стартовой терапии в этих случаях проводят люмбальную пункцию, удаляя большой объем цереброспинальной жидкости (25 мл). В дальнейшем люмбальные пункции повторяют, при необходимости проводят шунтирование.
Итраконазол (по 200 мг 2 раза в сутки) назначают только в случае плохой переносимости флуконазола. Результаты терапии данными препаратами не являются идентичными: при лечении итраконазолом реже достигается стерилизация цереброспинальной жидкости, чаще возникают рецидивы криптококкоза. Итраконазол не рекомендуется назначать при криптококковом менингите.
Новый противогрибковый препарат вориконазол (вифенд) проявляет большую активность, чем флуконазол, в отношении С. neoformans; кроме того, он проникает через гематоэнцефалический барьер, но из-за отсутствия клинических исследований не может быть рекомендован для терапии криптококкоза.
Профилактика рецидива криптококкоза проводится при всех последующих курсах иммуносупрессивной терапии. Препаратом выбора является флуконазол (200 мг/сут), альтернативные средства — амфотерицин В (1 мг/кг в сутки раз в неделю) или итраконазол (по 200 мг 2 раза в день).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Криптококковый менингит (cryptococcal meningitis, cryptococcosis) – воспаление оболочек головного и спинного мозга в результате заражения грибком Cryptococcus neoformans. Заражение происходит воздушно-капельным путем. Криптококковый менингит возникает при низком иммунном статусе. Характерные симтомы заболевания – головная боль, затвердение затылочных мышц, расстройства зрения и других органов чувств. При отсутствии соответствующего лечения может наступить коматозное состояние и смерть.
Криптококковый менингит – распространенная оппортунистическая инфекция и причина смерти больных со СПИДом.
Что провоцирует / Причины Криптококкового менингита:
Cryptococcus neoformans - повсеместно встречающийся дрожжевой грибок, который может быть изолирован главным образом из экскрементов птиц. Менингит, обусловленный С. neoformans, наблюдается исключительно у пациентов со сниженным Т-клеточным иммунитетом. В прошлом эта инфекция наблюдалась у пациентов после трансплантаций, которые получали лечение глюкокортикостероидами или тимоцитарным иммуноглобулином; у части пациентов невозможно было указать предрасполагающие факторы. В настоящее время криптококковый менингит наблюдается, главным образом при ВИЧ-инфекции.
Криптококковый менингит встречается в Голландии у 4-10% больных СПИДом и является болезнью-индикатором для диагностики СПИДа. Инфекция возникает аэрогенно, однако первичная пульмональная инфекция часто протекает бессимптомно. Мягкие мозговые оболочки и мозг являются местом преимущественной локализации, так же как предстательная железа, откуда часто могут происходить рецидивы.
Патогенез (что происходит?) во время Криптококкового менингита:
Патогенез этого заболевания во многом напоминает туберкулез. Проникновение возбудителя в оболочки мозга происходит на фоне снижения защитных свойств организма и нарушения проницаемости ГЭБ. Поражение оболочек проявляется в виде серозно-продуктивного менингита с точечными кровоизлияниями в твердую и мягкую оболочку мозга. Толщина оболочек увеличивается, они приобретают мутную окраску, на их поверхности появляются многочисленные мелкие бугорки, напоминающие бугорки, развивающиеся при туберкулезном менингите. Подобные же изменения возникают и в базальных отделах мозга, не исключается распространение процесса на мозговой ствол и спинной мозг.
Симптомы Криптококкового менингита:
Симптомы могут варьировать от легкой головной боли до тяжелого клинического менингита и комы.
Иногда пациенты обращаются с экстраневральными проявлениями, такими как поражения легких или кожи. Сохраняющаяся головная боль у ВИЧ-серопозитивного пациента всегда является показанием к выполнению люмбальной пункции, если при компьютерной томографии мозга не находят достаточного объяснения жалобам. Независимо от клеточного числа, концетрации белка и глюкозы в ликворе (эти три показателя у пациента с криптококковым менингитом могут быть нормальными) у пациента со СПИДом всегда должно проводиться количественное определение криптококковых антигенов в ликворе, так как этот тест имеет высокую чувствительность и специфичность. Примерно в 75% случаев криптококки могут стать видимыми при окрашивании восточно-индийским чернильным препаратом.
Диагностика Криптококкового менингита:
Лечение Криптококкового менингита:
Начальная, средняя или острая инфекция (когда имеются симптомы, связанные с деятельностью головного мозга) лечится амфотерицином В или липосомальным (покрытым жиром) амфотерицином В. Лечение производится через центральную линию (Хикмана или Портаката) в глубокую вену. Это более сложное лечение, которое может продолжаться до 6 недель. Прием внутрь флюконазола или итраконазола действенно против криптококка, но не настолько эффективно, поэтому применяется лишь в случае легкого протекания заболевания. Если менингит вызывает повышенное внутричерепное давление, его снижение становится частью лечения, что уменьшает опасность повреждения головного мозга. После излечения инфекции проводится вторичная профилактика, которая жизненно необходима во избежание возвращения инфекции. Такая профилактика проводится приемом внутрь капсул флюконазола по 400 мг/день в первые восемь недель, затем доза снижается до 200 мг/день до тех пор, пока уровень CD4 остается ниже 200-100. Поддерживающая терапия может быть прекращена после успешной реакции иммунной системы на АРВ-терапию, когда уровень CD4 поднимется выше 100. Как и с другими вариантами поддерживающего лечения, если уровень CD4 в будущем упадет, вторичную профилактику нужно будет повторить.
Если вы находитесь в стране, в которой частота инфицирования криптококком высока, а ваш уровень CD4 ниже 100, профилактика флюконазолом (200 мг/ день) или итраконазолом может помочь вам избежать инфекции. Это должно быть сбалансировано во избежание опасности развития резистентности. Если это возможно, АРВ-терапия является наилучшим способом профилактики, поскольку она способна поддерживать на высоком уровне ваши клетки CD4.
Профилактика Криптококкового менингита:
Если вы находитесь в стране, в которой частота инфицирования криптококком высока, а ваш уровень CD4 ниже 100, профилактика флюконазолом (200 мг/день) или итраконазолом может помочь вам избежать инфекции. Это должно быть сбалансировано во избежание опасности развития резистентности. Если это возможно, АРВ-терапия является наилучшим способом профилактики, поскольку она способна поддерживать на высоком уровне ваши клетки CD4.
К каким докторам следует обращаться если у Вас Криптококковый менингит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Криптококкового менингита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

