Кровоточивость десен признак гепатита
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Хронический гепатит В – хроническое заболевание печени, продолжающееся более 6 месяцев, в основе которого лежит инфицирование и поражение печени вирусом гепатита В (HBV), проявляющееся воспалительными, некротическими и фибротическими изменениями печеночной ткани различной степени тяжести.
Острый гепатит В – острое инфекционное заболевание, вызываемое вирусом гепатита В (HBV). Характеризуется острым поражением печени и интоксикацией (с желтухой (35%) или без нее (65%)) и протекает с выраженным многообразием клинических проявлений и исходов: от выздоровления (около 90% пациентов) до развития хронического гепатита В, цирроза печени и гепатоцеллюлярной карциномы (печеночно-клеточного рака).
Гепатит B относится к заболеваниям, представляющим потенциальную угрозу для жизни, и является одной из основных проблем здравоохранения во всем мире.
Причины появления вирусного гепатита В
Заболевание имеет преимущественно парентеральный механизм передачи, то есть возбудитель попадает непосредственно в кровь: например, во время переливания крови, инвазивных исследований, оперативных вмешательств, гемодиализа и т.д.
В последние годы врачи констатируют увеличение полового пути передачи вируса. У 25% пациентов не удается установить источник заражения.
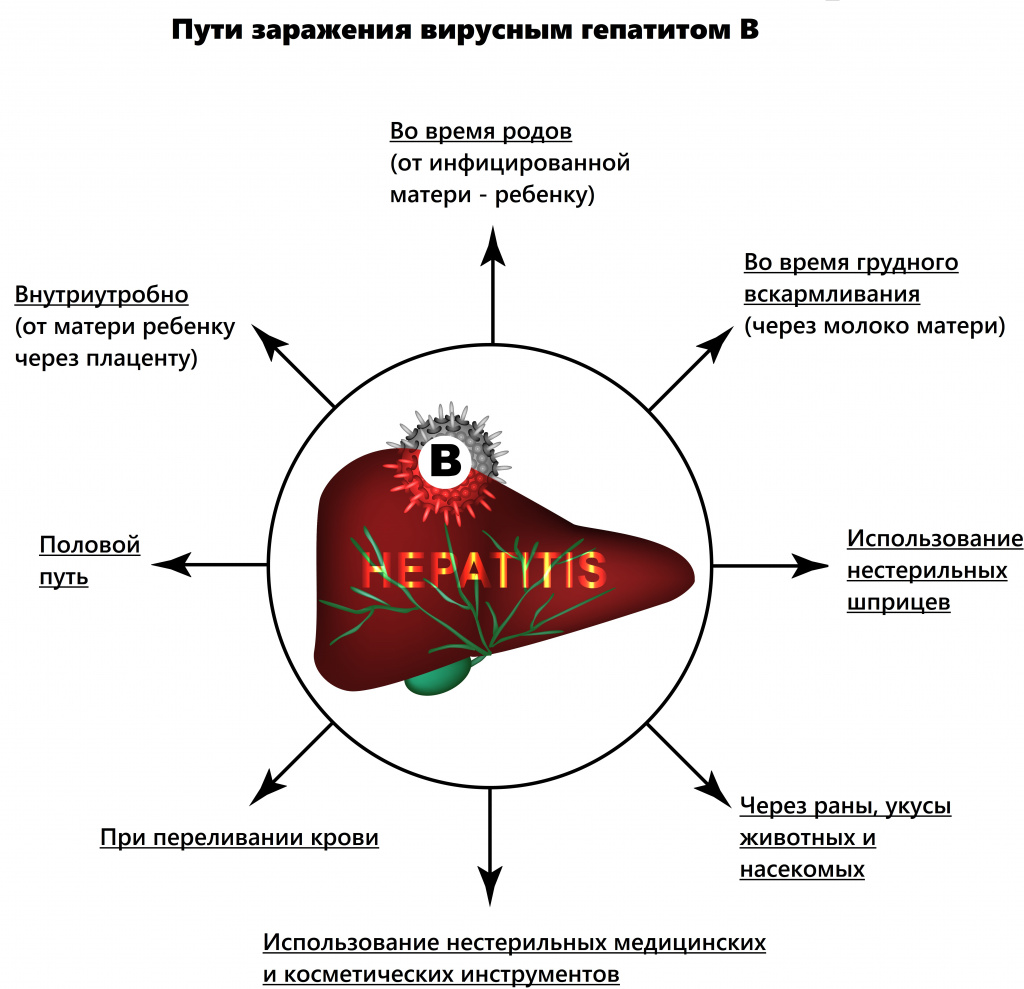
В группу риска входят гомосексуалисты, медицинские работники, члены семьи носителя HBV, пациенты с хроническими заболеваниями кожи. При развитии острого гепатита В в первом и втором триместрах беременности вероятность заражения плода небольшая, в третьем триместре инфицирование почти закономерно (вертикальный путь заражения).
Возбудитель заболевания - вирус из семейства гепаднавирусов, содержащий ДНК. Структура вируса:
- ядерный антиген (НВсАg);
- антиген инфекционности (НВеАg);
- поверхностный антиген (HBsAg);
- поверхностные белки для связывания с рецепторами гепатоцита (preS1-Ag и preS2-Ag);
- Х-антиген (НВхАg), регуляторный белок, усиливающий синтез вирусных белков.
Есть предположение, что именно он ответственен за канцерогенез и развитие гепатоцеллюлярной карциномы;
- вирусный гепатит В легкой степени;
- вирусный гепатит В средней степени тяжести;
- вирусный гепатит В тяжелый.
- острый (молниеносный) гепатит;
- хронический гепатит.
Инкубационный период
Продолжительность периода составляет в среднем от 30 до 180 дней. В течение этого времени пациент может предъявлять жалобы на головную боль, тошноту, хроническую усталость, ухудшение памяти и снижение аппетита. В некоторых случаях наблюдается вечернее незначительное повышение температуры тела.
Для этого периода развития заболевания характерны появление рвоты, изжоги, отрыжки, вздутие живота, боли в суставах и в мышцах, температура тела может повышаться до 38,00С.
Наблюдаются кожный зуд, желтуха, кровоизлияния на коже и кровоточивость десен, потемнение мочи и обесцвечивание кала, увеличивается печень, нарушается сон, пациент испытывает сильные головные боли, снижается артериальное давление, учащается сердцебиение, наблюдаются отеки ног.
При переходе гепатита в хроническую форму симптоматические проявления уменьшаются и наступает период ремиссии. Однако каждое новое обострение вирусного гепатита В протекает тяжелее предыдущего, что связано с разрушением ткани печени, которое постепенно приводит к развитию цирроза и печеночной недостаточности.
Переход гепатита В в цирроз
Для этой стадии характерно расстройство психики, наблюдаются кровотечения в области пищевода, желудка и прямой кишки, развивается асцит (в брюшной полости присутствует свободная жидкость), кожа становится бледной, печень уменьшается и становится плотной.
Диагностика
Лабораторные методы исследования – это первый этап диагностики заболевания.
В общем анализе крови может наблюдаться повышение лейкоцитов (более 9-11*109/л), сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов) более 30-40 мм/ч.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровоточивость десен: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кровоточивость десен появляется во время чистки зубов или пережевывания твердой пищи, например, яблок или сырой моркови. Следует помнить, что в некоторых случаях это состояние может быть симптомом таких серьезных заболеваний полости рта как гингивит и пародонтит.
Кроме того, к настоящему моменту накоплено большое количество данных, доказывающих взаимосвязь сахарного диабета и сердечно-сосудистых патологий с воспалением пародонта (тканей, окружающих зубы).
Разновидности кровоточивости десен
По частоте проявлений кровоточивость десен может быть хронической, то есть возникающей регулярно, или носить ситуативный характер – как правило, в ответ на травму десны.
Возможные причины кровоточивости десен
Причины появления кровоточивости десен можно разделить на две основные группы:
- Патологии ротовой полости.
- Патологии систем организма.
- Гингивит. Для этого заболевания характерно развитие воспаления слизистой оболочке десен. Симптомами данного состояния являются покраснение либо синюшность десен, их отек и кровоточивость. В запущенных случаях проявления заболевания мешают приему пищи и беспокоят даже во сне.
- Пародонтит – заболевание, требующее обязательного обращения к стоматологу. Характеризуется выраженной кровоточивостью десен, шаткостью зубов, шейки которых оголяются, в результате чего зубы выпадают. Пародонтит нередко сопровождается сильным воспалением вплоть до выделения гноя из кармана, образующегося между зубом и десной.
- Зубной камень представляет собой затвердевшие остатки пищи и продукты жизнедеятельности бактерий полости рта. Он травмирует десны, что ведет к их кровоточивости. Различают поддесневые камни (внешне незаметные) и наддесневые (видны невооруженным глазом).
- неприятные и болезненные ощущения при прикосновении (надавливании на десны, чистке зубов);
- неприятный запах изо рта;
- повышенное слюноотделение, не связанное с другими заболеваниями полости рта или органов желудочно-кишечного тракта;
- зубной налет и камни;
- изменение внешнего вида десен (набухание, появление красноты или синюшности);
- изменение внешнего вида зубов (оголение шейки, изменение цвета вследствие отложения зубного камня).
Наиболее часто встречающиеся патологии организма, ведущие к кровоточивости десен
Авитаминоз. Всем известное заболевание цинга связано с недостаточным поступлением в организм витамина С, это проявляется повышенной кровоточивостью десен, нарушением синтеза коллагена, в результате чего соединительная ткань не может полностью осуществлять свои функции.
Причиной кровоточивости десен может стать недостаточное поступление в организм витамина А (ретинола), рибофлавина и пиридоксина (В2 и В6), кальциферола (витамина Д, в частности, его разновидности – витамина Д3), токоферола (витамина Е), никотиновой кислоты (витамина РР) и витамина К. Последний не только влияет на структуру тканей, но и участвует в процессах свертывания крови.
Гормональная перестройка организма, возникающая в период беременности и полового созревания подростков, может также сопровождаться кровоточивостью десен.
При сахарном диабете поражаются мелкие сосуды всего организме, в том числе и ротовой полости, сетчатки глаза и т.д.
Для гепатитов различной этиологии также характерно развитие кровоточивости десен, поскольку в печени синтезируется много факторов свертывания крови. С учетом того, что свертывающая система крови человека работает по принципу каскада, недостаток хотя бы одного элемента ведет к нарушению гемостаза. Для гепатитов характерен смешанный тип нарушения свертывания, обусловленный и нехваткой многих витаминов в результате нарушения их всасывания, и снижением уровня тромбоцитов, и поражением печени как источника факторов свертывания.
Лейкозы, а также заболевания крови различного характера, ведущие к снижению количества тромбоцитов, или наоборот, повышающие вязкость крови, могут проявляться повышенной кровоточивостью десен. При этих заболеваниях обращает на себя внимание бледность кожи и видимых слизистых оболочек, появление кровотечений различных локализаций, синяков, повышенная утомляемость, слабость; возможна ночная потливость, лихорадка, не обусловленная какими-либо другими причинами.
К каким врачам обращаться при кровоточивости десен
Если врачу не удается найти первопричину кровоточивости, необходима консультация терапевта , эндокринолога или гастроэнтеролога .
Диагностика и обследования при кровоточивости десен
При подозрении на сахарный диабет как причину кровоточивости десен необходимо назначают глюкозотолерантный тест, определение гликированного гемоглобина в крови, определение уровня глюкозы в крови натощак и в течение дня.
Синонимы: Анализ крови на ГТТ; Пероральный глюкозотолерантный тест (ПГТТ); Тест на толерантность к глюкозе; Проба с 75 граммами глюкозы. Glucose Tolerance Test (GTT); Oral Glucose Tolerance Test (ОGTT). Краткое описание исследования «Глюкозотолерантный тест с определением гл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гепатит С: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Гепатит С – это вирусное инфекционное заболевание, которое вызывает воспаление печени, зачастую приводя к ее серьезным повреждениям. Вирус гепатита С распространяется через зараженную кровь.
До недавнего времени лечение гепатита С требовало еженедельных инъекций и приема пероральных препаратов, которые многие люди, инфицированные вирусом, не могли использовать из-за других проблем со здоровьем или серьезных побочных эффектов.
Сегодня ситуация изменилась – разработаны лекарства нового поколения, и с их помощью хронический гепатит С поддается терапии.
Тем не менее около половины людей с гепатитом С не подозревают о том, что инфицированы, поскольку часто болезнь протекает бессимптомно.
Поэтому скрининг гепатита С необходимо проходить регулярно, особенно при наличии факторов риска заражения.
Причины появления гепатита С
Заболевание обычно распространяется, когда кровь человека, зараженного вирусом гепатита С, попадает в организм незараженного. Особенно часто это происходит в среде наркоманов.
В группе риска находятся люди, которым часто переливают кровь, и длительное время находящиеся на гемодиализе.
Заражению подвержены новорожденные дети, если их мать больна гепатитом С.
Кроме того, существуют редкие, но все же возможные ситуации инфицирования вирусом:
- Совместное использование предметов личной гигиены, которые могли соприкасаться с кровью больного человека (бритвы, ножницы или зубные щетки).
- Половой контакт с человеком, зараженным вирусом гепатита С.
- Татуировки или пирсинг, выполненные в ненадлежащих санитарных условиях.
Вирус гепатита С не передается при совместном использовании столовых приборов, кормлении грудью, объятиях, поцелуях, при держании за руку, кашле или чихании, через укусы насекомых. Также он не распространяется через еду или воду.
- Острый гепатит С – это ранняя стадия, когда гепатит длится менее шести месяцев.
- Хронический гепатит С – это долгосрочный тип, когда заболевание длится больше шести месяцев.
- Минимальная активность (печеночные трансаминазы (АЛТ и АСТ) в биохимическом анализе крови повышены не более, чем на 3 нормы)).
- Умеренная активность (3–10 норм печеночных трансаминаз).
- Высокая активность (> 10 норм).
В течение первых 6 месяцев от начала заболевания человек может даже не подозревать, что болен, ощущая лишь необъяснимую усталость, плохой аппетит, тяжесть в правом подреберье, регулярную головную боль и головокружение.
В этот же период может меняться цвет кала (от светлого вплоть до белого) и мочи (от темно-желтой до коричневой). Некоторые пациенты говорят, что у них болят суставы.
По мере прогрессирования заболевания к первоначальным симптомам присоединяются спонтанные кровотечения (носовые, маточные, кровотечения из десен), желтушность кожных покровов, склонность к образованию гематом, зуд, накопление свободной жидкости в брюшной полости (асцит), отеки ног. Кроме того, пациенты начинают терять вес, снижается память, появляются проблемы со зрением, на коже формируются сосудистые звездочки.
У мужчин может отмечаться гинекомастия (увеличение грудных желез), снижение либидо, уменьшение размера яичек.
Симптомы острого гепатита С включают желтуху, усталость, тошноту, жар и мышечные боли. Они появляются через 1-3 месяца после инфицирования вирусом и продолжаются от двух недель до трех месяцев.
Диагностика гепатита С
Диагноз ставится на основании жалоб больного и анамнеза. При подозрении на вирусный гепатит С врач обязательно выясняет, были ли в течение жизни переливания крови, хирургические манипуляции, не употреблял ли пациент инъекционные наркотики, делал ли татуировки и пирсинг, имели ли место незащищенные половые контакты.
Для уточнения диагноза могут понадобиться следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Кровоточивость десен – очень частый симптом, сопровождающий такие стоматологические заболевания, как гингивит, пародонтит и некоторые общесоматические заболевания. Когда кровоточат десны, лечение зависит от патологии, вызвавшей данный симптом. В зависимости от тяжести болезни, кровоточивость может быть выраженной либо практически незаметной. У людей с начальной степенью тяжести кровь появляется только при чистке, а у лиц с тяжелым течением может появляться самопроизвольно.
При легкой кровоточивости пациенты крайне редко обращаются за стоматологической помощью, либо вообще не предпринимая никаких действий либо занимаясь самолечением. Лишь другие серьезные признаки, вынуждают пациента искать причины и проводить лечение кровоточивости десен.
Существуют две крайности, характерные для самостоятельного лечения – это прекращение чистки зубов или наоборот, чрезмерное внимание и усердие при чистке, бесконтрольное использование антисептиков, гелей. Так как кровоточивость только симптом, без устранения непосредственной причины кровоточивости, действия пациента будут безрезультатными. Существует достаточное количество патологических состояний организма, при которых начинают кровоточить десна, но непосредственной причиной является зубной камень.
При неудовлетворительной гигиене ротовой полости, на зубах скапливается мягкий налет, чаще вокруг шеек зубов. Со временем налет кристаллизируется, его уже нельзя убрать зубной щеткой. По мере роста он проникает в десневую борозду, разрушая периодонт и питающие его капилляры. Бактерии, обитающие в зубных отложениях, выделяют молочную кислоту и токсины, которые вызывают воспалительный процесс. Таким образом, рационально, сразу, как только обнаружилось воспаление кровоточивость десен, лечение начинать со снятия над - и поддесневых камней.
Не связаны с гигиеной только воспалительные процессы, протекающие во время беременности, полового созревания у подростков. Следует отметить один важный нюанс, если у беременных кровоточат десна - как лечить решает врач-гинеколог, поскольку существует достаточно много процедур и медикаментов, запрещенных на период беременности.
Симптомы заболеваний, вызывающих кровоточивость десен
Поскольку кровоточивость связана с гингивитами и пародонтитами следует знать другие симптомы этих заболеваний.
Признаки гингивита
- Покраснение или синюшность слизистой оболочки
- Болезненность десен, особенно при чистке
- Отек
- Неприятный запах Признаки пародонтита
- Все признаки гингивита
- Расшатывание зубов
- Обнажение шеек и корней зубов
- Веерообразное расхождение зубов
- Гноетечение из пародонтальных карманов
Лечение кровоточивости десен
Если болят десна и кровоточат, как лечить эти симптомы? Лечение кровоточивости связано неразрывно с терапией заболевания, которое вызвало данный симптом. Так как чаще периодические кровотечения вызваны воспалением десен и пародонта, будут рассмотрены особенности лечения именно этих заболеваний.
Алгоритм лечения кровоточивости десен обязательно включает в себя следующие этапы:
- Ликвидация возможных причин;
- Профессиональная гигиена ротовой полости;
- Снятие воспалительных явлений;
- Физиопроцедуры;
- Обучение гигиене ротовой полости и подбор индивидуальных гигиенических средств.
Среди причин воспаления часто присутствует зубной камень, поэтому второй пункт часто замещает первый алгоритма лечения. Камни хорошо удаляются ультразвуком.
Ультразвуковой аппарат представляет собой генератор ультразвуковых колебаний и наконечник с насадкой, через которую также подается вода. Насадка колеблется и таким образом разрушает связь твердых отложений с зубом. Затем зубы полируются пастой или мелкоабразивной содой из содоструйного наконечника. Десна сильно могут кровоточить во время снятия камней. Со временем происходит заживление тканей, и кровь перестает появляться.
Если кровоточивость появляется из-за коронок или острых краев кариозных полостей и реставраций, необходимо коррекция врачебных ошибок. При тяжелом течении воспаления, необходимо применение дополнительно внутрь антибиотиков. Если у тяжелых стационарных больных кровоточат десны, чем лечить будет определять профильный специалист, так как причиной является основное заболевание.
Особенности противовоспалительной терапии
Противовоспалительная терапия может иметь местный и общий характер. Общая противовоспалительная терапия проводится только при тяжелом состоянии, пациента, сопровождающемся интоксикацией и повышением температуры. В течение 3-5-7 дней врач назначает курс приема нестероидных противовоспалительных средств. Чаще всего лечение кровотечения из десен ограничивается локальным применением противовоспалительных средств и антисептиков. Врач обычно проводит промывание пародонтальных карманов и аппликации. Далее пациент самостоятельно проводит лечение кровоточивости десен дома. Растворы для полосканий и ванночек делают либо из растительных препаратов, либо из обычных антисептиков. Самый популярный антисептик – это 0,05% раствор хлоргексидина. Он обладает достаточно широким спектром чувствительных к нему микроорганизмов. В аптеке он продается свободно и многими пациентами используется самостоятельно.
Необходимо отметить, что использовать этот антисептик следует ограниченное время, так как микроорганизмы достаточно быстро приобретают резистентность, а обычная резидентная микрофлора может погибнуть, создавая условия для роста грибка рода Кандида.
Самые распространенные гелевые препараты для лечения кровоточивости десен содержат хлоргексидин и метронидазол. Метронидазол активен в отношении анаэробов, которые обитают в десневых карманах прикрытых зубным камнем. Гели оказывают более выраженное воздействие на десны. За счет более вязкой консистенции, эти препараты более длительное время находятся на тканях и оказывают антимикробный эффект. Делать полоскания и наносить гели следует после принятия пищи и проведения гигиенических процедур. Растительные препараты обычно представляют собой экстракты ромашки, шалфея, коры дуба, эвкалипта и т. д.
Гигиена ротовой полости при кровоточивости десен

Прежде чем лечить кровоточивость десен и назначать противовоспалительную терапию, врач должен обучить пациента навыкам гигиены и подобрать щетку и пасту. При чистке зубов должны быть исключены горизонтальные движения зубной щетки, кроме жевательных поверхностей. Длительность чистки должна составлять не менее 3-х минут, а на каждый зуб должно приходиться не менее 10 вычищающих движений на одну поверхность.
После удаления камней в идеале зубная щетка должна быть заменена. Если десна сильно кровоточит, воспалена, в течение нескольких дней необходимо пользоваться щеткой с мягкой щетиной. После снятия острых элементов воспаления, необходимо приобрести щетку средней жесткости с искусственными щетинками. На рынке существует огромный выбор зубных паст для укрепления десен.
Временное исчезновение кровоточивости, оттягивает поход к стоматологу, тем самым усугубляя течение основного заболевания. Гингивит переходит в пародонтит, слабеет прикрепление десны к зубу, в конце концов, зуб может быть потерян. Если имел место гингивит, после устранения кровоточивости и снятия признаков воспаления, никаких дополнительных мероприятий не потребуется. При пародонтите, в зависимости от тяжести его течения, потребуются дополнительные манипуляции: кюретаж пародонтальных карманов, шинирование подвижных зубов, избирательное пришлифовывание и т. д.

1. Белов Б.С. Профилактика инфекционного эндокардита: современные аспекты // Consilium Medicum Ukraina. – 2011l. – 7 (5). – C. 22–27.
2. Гажва С.И., Иголкина Н.А. Взаимосвязь заболеваний внутренних органов и состояния полости рта // Терапевтический архив. – 2013; 85:10 – С. 116-118.
3. Гажва С.И., Шкаредная О.В., Пятова Е.Д. Комплексный подход к лечению заболеваний слизистой оболочки полости рта у пациентов с хроническими гастритами // Стоматология. – 2013; 92:6. – С. 16-19.
4. Горбачева И.А., Кирсанов А.И., Орехова Л.Ю. Единство системных патогенетических механизмов при заболеваниях внутренних органов, ассоциированных с генерализованным пародонтитом. Стоматология 2014; 3: 25–27.
5. Горбачева И.А., Орехова Л.Ю., Шестакова Л.А., Михайлова О.В. Связь заболеваний внутренних органов с воспалительными поражениями полости рта // Пародонтология. – 2014; 3: 3–7.
6. Горбачева И.А., Шестакова Л.А. Патогенетическая коморбидность заболеваний внутренних органов и полости рта // Пародонтология. – 2011; 3: 3–5.
8. Климов А.Н., Никульчева Н.Г. Обмен липидов и липопротеидов и его нарушения. – СПб.: Питерком, 2009.
10. Цимбалистов А.В., Робакидзе Н.С. Патофизиологические аспекты развития сочетанной патологии полости рта и желудочно-кишечного тракта // Стоматология для всех. – 2012; 1: 28–34.
11. Bahrani-Mougeot F.K., Paster B.J.Diverse and novel oral bacterial species in blood following dental procedures // J Clin Microbiol. – 2014; 46 (6): 2129–2132.
13. Crasta K., Daly C.G., Mitchell D. et al.Bacteraemia due to dental flossing. J Clin Periodontol 2014; 36: 323–332.
14. Crawford J.J., Sconyers J.R. Bacteremia after tooth extractions studied with the aid of prereduced anaerobically sterilized culture media // Applied Microbiol 2014; 27 (5): 927–932.
15. Gürel H.G., Basciftci F.A., Arslan U. Transient bacteremia after removal of a bonded maxillary expansion appliance. Am J Orthod Dentofacial Orthop 2015; 135: 190–193.25. Tomas I., Alvarez.
16. Heimdahl A., Hall L.G., Hedberg M. et al.Detection and quantitation by lysis-filtration of bacteremia аfter different oral surgical procedures // J Clin Microbiol. – 2013; 28 (10): 2205–2209.
17. Kinane D.F., Riggio M.P., Walker K.F. et al. Bacteraemia following periodontal procedures // J Clin Periodontol. – 2015; 32 (7): 708–713.
19. M.,Limeres J. et al.Prevalence, duration and aetiology of bacteraemia following dental extractions // Oral Dis. – 2014; 13 (1): 56–62.
21. Parahitiyawa N.B., Jin L.J., Leung W.K. et al. Microbiology of odontogenic bacteremia: beyond endocarditis // Clin Microbiol Rev 2013; 22 (1): 46–64.
22. Piñeiro A., Tomás I., Blanco J. et al. Bacteraemia following dental implants’ placement // Clin Oral Implants Res. – 2010; 21: 913–918.
23. Takai S., Kuriyama T., Yanagisawa M. et al. Incidence and bacteriology of bacteremia associated with various oral and maxillofacial surgical procedures // Oral Surg Oral Med Oral Pathol Oral Radiol Endod. – 2015; 99 (3): 292–298.
24. Tenenbaum H., Matthews D., Sándor G., McCulloch C.Oral healthsystemic health: what is the true connection? Interviews by Sean McNamara JCDA 2014; 73 (3): 211–216.
25. Thoden van Velzen S.K., Abraham-Inpijn L., Moorer W.R. Plaque and systemic disease: a reappraisal of the focal infection concept // J Clin Periodontol. – 2014; 11: 209–220.
В результате многочисленных клинических и экспериментальных исследований установлена тесная взаимосвязь между изменениями в полости рта и патологией внутренних органов и систем [1,11].
Интерес к исследованию сочетанной патологии в последнее время объясняется накоплением новых фактов, появлением новых сведений о межорганных, межтканевых и межклеточных уровнях взаимодействия в системе целостного организма. В связи с этим актуальным является вопрос о связи заболеваний внутренних органов и органов полости рта. [13,16].
Развитие поражений слизистой оболочки полости рта усугубляет течение основного заболевания, обуславливает особенности проведения лечебных мероприятий [2, 14, 17].
Правильная и своевременная оценка состояния СОПР и выбор врачом современных средств рационального лечения являются актуальными вопросами стоматологии [6, 7, 11].
Эта негативное сочетание внутренних и стоматологических заболеваний усугубляется нарушением функциональных взаимосвязей зубочелюстного аппарата с системами пищеварения и дыхания, сбоем физиологии нейрорефлекторного единения органов полости рта со всем организмом, что неизбежно влечет многофакторные гомеостатические нарушения [8, 14, 22].
Значительное место в отечественной и зарубежной литературе отводится изучению проявления хронических диффузных заболеваний печени в полости рта [5, 7, 17, 22].
Исследования полости рта при хронических диффузных заболеваниях печени представляют большой интерес для клиницистов [2,3,11,18] так как патологические процессы, развивающиеся в печени, как правило, приводят к органическим и функциональным нарушениям в слизистой оболочке полости рта и [15,18,25].
Наиболее часто больные с гепатитами предъявляют жалобы на жжение и покалывание в области языка и губ. Чувство жжения и болезненность слизистой оболочки нередко сочетается с ощущением зуда, особенно выраженного в области неба [2,3,15,21].
Еще в 1928 году Г.А. Рапопорт указывал на диагностическую ценность цвета слизистой оболочки мягкого неба, так как именно эта часть полости рта с эмбриологической точки зрения представляет единое целое с нижележащими отделами желудочно-кишечного тракта, включая печень.
С.И. Вайс в 1965 у 87,6 % больных с хроническими диффузными заболеваниями печени наблюдал желтушность мягкого неба. По данным Х.А. Юнусовой в 1980, при острых и хронических диффузных заболеваниях печени в общий патологический процесс вовлекается слизистая оболочка полости рта, наблюдается желтушное окрашивание ее [5,15,17,18].
А.Л. Саградян в 1983 указывает, что важным признаком гепатита А является желтушное окрашивание выводных протоков парных слюнных желез: околоушной, подчелюстной и подъязычной.
В настоящее время воспалительные заболевания зубочелюстной системы рассматриваются не как изолированная патология полости рта, а как комплекс
заболеваний, влияющий на весь организм в целом [5,11,17,23].
Частым сопутствующим симптомом хронических диффузных заболеваний печени являются сосудистые расстройства и геморрагические проявления, наиболее выраженные в области мягкого неба [11,12,14,18].
Е.М. Тареев в 1970, обнаружил у больных, страдающих хроническими диффузными заболеваниями печени телеангиэктазии в области углов рта, а при гепатите А им отмечены появления на слизистой оболочке щек типичных сосудистых ангиом со склонностью к кровоточивости и герпетические высыпания.
Подтверждением сосудистой взаимосвязи печени и органов полости рта являются случаи метастазирования опухолей печени в органы и ткани полости рта [15,16,21].
В целом патогенное действие стоматогенного очага связано с тем, что он является источником гетеро- (микробной, лекарственной) и аутоантигенной персистенции, а также оказывает угнетающее и дезорганизующее влияние на иммунную систему [2,3,16,22].
При хронических диффузных заболеваниях печени наблюдаются изменения и в пародонте [2,22,24,25]. Н.Н.Гаража 1965 у больных с хроническими формами гепатита выделил три степени тяжести гингивита: легкую, среднюю и тяжелую.
Ю.В. Бархатов в 1967 выявил кровоточивость десен у 15 из 33 больных с остаточными явлениями болезни Боткина. Однако, по данным З.А. Флис, Т.Ф. Подвальниковой в1978, этот симптом проявляется у 83,2 % больных гепатитами. По мере восстановления нарушенных функций печени кровоточивость десен уменьшалась [15,21,22,24,25].
Согласно данным Я.И. Горенштейна в 1972, динамика изменений СОПР при гепатите А соответствует клиническому течению болезни. В продромальном периоде отмечается сухость слизистой оболочки, нередко ее отечность, появляются очаги разлитой гиперемии в области вестибулярной поверхности губ. В периоде нарастания желтухи отмечается интенсивное окрашивание различных участков слизистой оболочки, геморрагические явления. В период разгара болезни на слизистой оболочке полости рта появляются участки десквамации эпителия дорсальной поверхности языка, сопровождающиеся атрофией нитевидных сосочков.
В настоящее время все чаще и чаще прибегают к использованию лингводиагностики как одного из существующих диагностических методов индикации патологии при заболеваниях внутренних органов [2,4,5].
По данным Е.В. Удовицкой и Л.В. Грохольской в 1995 в педиатрической и стоматологической клинике значительная роль отводится характеристике верхней поверхности языка, издавна оцениваемой как зеркало состояния организма.
Изменениям в языке при хронических диффузных заболеваниях печени клиницисты придают большое диагностическое и прогностическое значение [15,16,18]. Немаловажной задачей врачей является уточнение нормальной и патологической анатомии сосочкого покрова языка для более точной диагностики хронических диффузных заболеваниях печени [11,13,16,25].
Патологические проявления на языке могут быть в виде изменений окраски слизистой оболочки его, появления участков десквамации [3,13,14], разрастания отдельных участков эпителия языка, появления борозд на спинке языка [15,16,26].
Проявления заболеваний внутренних органов на тыльной поверхности языка обусловлены нарушениями микроциркуляции [21,22,25] при этом усиливаются процессы ороговения эпителия и скорость его слущивания [21,24].
Красная кайма губ и слизистая оболочка полости рта у больных гепатитами сухие, истончены. Могут появляться трещины на губах с замедленной эпителизацией и склонные к инфицированию, могут наблюдаться явления кандидомикоза. У ослабленных больных микотическое поражение слизистой оболочки носит хронический характер [13,15,18].
Интересно отметить, что при гепатите могут наблюдаться афтоподобные высыпания на слизистой оболочке полости рта, что подтвердилось и в экспериментальных исследованиях [13,17,20].
При заболеваниях органов полости рта выявлены функциональные нарушения печени. Наблюдения С.А. Хачатряна в 1959 и Я.И. Горенштейна в 1972 свидетельствуют о наличии связи между вирусным гепатитом и очагами одонтогенной инфекции. Последние могут оказывать влияние на течение гепатита в остром и периоде реконвалесценции. Авторы считают, что стоматологическое обследование и лечение одонтогенных инфекционных очагов в период диспансеризации больных ВГ является важным фактором с точки зрения профилактики остаточных явлений гепатита.
В последнее время появились зарубежные статьи, в которых говориться о предполагаемой связи красного плоского лишая СОПР с гепатитом С [15,17,20].
Характерными особенностями стоматологического статуса данных пациентов является высокая распространенность кариозного процесса (95–100 %). [15,11,17].
Среди некариозных поражений преобладают клиновидные дефекты и эрозии твердых тканей зубов, которые сопровождаются выраженной гиперчувствительностью [1,2,3,13,14,20].
У лиц с хроническими диффузными заболеваниями печени превалируют заболевания пародонта, среди которых пародонтиты средней и тяжелой степени тяжести, сопровождающиеся повышенной кровоточивостью и цианозом слизистой альвеолярного отростка [2,15,23,25].
Нередко среди заболеваний слизистой оболочки полости рта доминируют такие предраки, лейкоплакия и дисплазия [23,24].
Структура стоматологической заболеваемости зависит от этапа лечения, продолжительности основного заболевания, возраста пациентов и гендерных признаков [22.25].
Профилактика стоматологических заболеваний пациентов с хроническими диффузными заболеваниями печени подразумевает обязательную санацию полости рта, лечение хронических очагов одонтогенной инфекции, профессиональная гигиена полости рта, диспансерное наблюдение у врача стоматолога с кратностью посещений 2 раза в 6 месяцев [22,24].
Стоматологический статус пациентов с хроническими диффузными заболеваниями печени характеризуется высокой интенсивностью кариозного процесса, [23.25,] наличием воспалительных явлений в тканях пародонта [2,23,24] низким уровнем гигиены полости рта, появлением очагов поражения на СОПР [23,25].
Согласно результатам многочисленных наблюдений, только одновременная коррекция состояния внутренних органов и полости рта является единственной основой эффективного оздоровления таких больных. Это обусловливает необходимость корпоративного участия врачей разных специальностей в решении проблем полиморбидного больного с сочетанными заболеваниями внутренних органов и органов полости рта [23,24,25].
При сопоставлении анализируемых групп интенсивность и распространенность стоматологической заболеваемости в группе сравнения намного ниже, чем у лиц с хроническими диффузными заболеваниями печени [20,22,23].
Таким образом, при гепатитах в полости рта развиваются самые различные изменения. Однако в доступной нам литературе мы не встретили работ, где бы целенаправленно, последовательно и углубленно были изучены и систематизированы изменения СОПР у больных, нуждающихся в трансплантации печени.
Читайте также:

