Лечение при нитевидных папилломах акрохордах
Обновлено: 25.04.2024
Рост опухолей носа и пазух в глаз-орбиту. Инвертирующая папиллома
Опухоли пазух решетчатой кости сопровождаются смещением глаза кнаружи, позднее присоединяется экзофтальм. Рано ограничиваются движения глаза за счет нарушения функций внутренней прямой и верхней косой мышц. Обтурация слезоотводящих путей приводит к упорному слезотечению. Нарушается носовое дыхание.
Рост опухоли в задних решетчатых ячейках, распространение ее в орбиту сопровождается снижением остроты зрения, появлением в поле зрения центральной скотомы. Изменения на глазном дне, как правило, отсутствуют, экзофтальм не превышает 4-5 мм. Увеличение экзофтальма за счет продолжающегося роста опухоли и резкое смещение глаза кнаружи приводит к ограничению его подвижности по всем направлениям.
В этот период могут появиться изменения на глазном дне, обусловленные нарушением венозного оттока. Стелющаяся у вершины орбиты опухоль может распространиться на верхнюю глазничную щель, сдавливая нервные стволы, что сопровождается мучительной головной болью, стреляющей болью в глазу, может развиться синдром верхней глазничной щели.
Изолированные злокачественные опухоли основной пазухи встречаются редко. Осевому экзофтальму предшествует головная боль, ограничение функций экстраокулярных мышц. Одновременно с экзофтальмом возникают зрительные расстройства. На глазном дне наблюдается застойный диск зрительного нерва. Клиническая картина злокачественной опухоли основной пазухи мало чем отличается от первичной злокачественной опухоли в орбите.
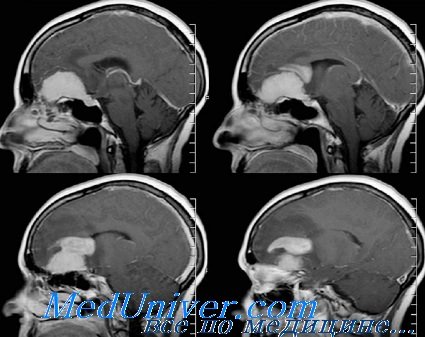
Наиболее трудна дифференциальная диагностика опухолей носоглотки, которые уже на ранней стадии развития вызывают офтальмологические симптомы: нарушение функций экстраокулярных мышц, преимущественно наружной, односторонний экзофтальм. У 2/3 больных глазные симптомы возникают одновременно с признаками поражения тройничного нерва.
Локализация опухолевого процесса между верхушкой пирамиды и верхней глазничной щелью приводит к нарушению функций наружной прямой мышцы, а симптом поражения отводящего нерва — наиболее частый признак злокачественных опухолей носоглотки. Частичный парез глазодвигательного нерва способствует появлению птоза на стороне поражения.
Лечение таких больных осуществляют в специализированных оториноларингологических отделениях.
Среди вторичных доброкачественных опухолей орбиты выделяют инвертирующую папиллому, остеому, остеобластому, оссифицирующую фиброму и коричневую опухоль. Патогенез и гистогенез этих опухолей различен, но клинические симптомы сходны.
Инвертирующая папиллома - доброкачественная эпителиальная опухоль полости носа и околоносовых пазух имеет синонимы: сквамозная папиллома, гипертрофическая папиллома, папиллярный синусит, эпителиальная папиллома, папиллома Шнейдериана. Мы наблюдали инвертирующую папиллому, растущую из слизистой оболочки лобной пазухи.
Обладая инвазивным ростом, инвертирующая папиллома может трансформироваться в злокачественную карциному с формированием метастазов в регионарные лимфатические узлы. Больной погибает в результате прорастания опухоли в полость черепа. Особенно опасна в этом плане локализация опухоли в пазухах решетчатой кости и в лобной пазухе. Длительность заболевания исчисляется годами. Опухоль часто прорастает в орбиту, ипвазируя орбитальные ткани. Клиническая симптоматика при этом зависит от локализации опухоли в орбите, но практически всегда присутствуют смещение глаза в сторону, противоположную локализации опухоли, и экзофтальм.
Лечение инвертирующей папилломы хирургическое. После локального удаления опухоль рецидивирует. Интервалы между рецидивами со временем уменьшаются. Мы наблюдали больного, который после первой операции по поводу инвертирующей папилломы носа прожил 8 лет, перенеся еще 5 операций (2 в пазухах решетчатой кости, 3 — в лобной пазухе и орбите), погиб через 5 мес. после экзентерации орбиты от распространения опухоли в полость черепа. Приведенное наблюдение иллюстрирует возможность плохого прогноза в случае рецидива папилломы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Нитевидная бородавка (акрохорда) — вытянутое образование эластичной консистенции размером 5-6 мм. Возникает на коже лица и шеи, под молочными железами и в подмышечных впадинах. Нитевидные бородавки обусловлены вирусом папилломы человека и склонны к распространению на соседние участки тела. Диагностика основывается на данных дерматологического осмотра и дерматоскопии. В лечении наряду с удалением нитевидных бородавок путем криотерапии, электрокоагуляции, лазерного и хирургического иссечения рекомендована терапия ВПЧ.
Общие сведения
Нитевидные бородавки могут встречаться в любом возрасте, но чаще они обнаруживаются у пожилых людей. По данным некоторых исследований около половины людей старше 50 лет имеют нитевидные бородавки. Вместе с такими новообразованиями кожи, как папилломы, другие виды бородавок и кондиломы, нитевидные бородавки являются проявлением ВПЧ. Инфицирование вирусом может произойти через имеющиеся на коже царапины и микротрещины. Поэтому люди с сухой кожей более склонны к заражению ВПЧ и появлению нитевидных бородавок.
Клиническая дерматология отмечает, что данный вид бородавок часто возникает на фоне каких-либо гормональных изменений. Они могут появиться во время беременности, в период климакса, при ожирении, сахарном диабете. Среди женщин молодого возраста нитевидные бородавки чаще всего встречаются на фоне дисфункции яичников и при инфантилизме.
Проявления нитевидной бородавки
Нитевидная бородавка появляется на неизмененной коже в виде желтоватой шишечки. По мере роста она вытягивается, превращаясь в продолговатое образование, как бы свешивающееся на ножке. Бородавка имеет эластичную и плотную консистенцию, ее типичная длина не превышает 5-6 мм, но она может доходить и до 1 см. В некоторых случаях рядом появляется несколько бородавок, срастаясь между собой, они трансформируются в единое образование в виде цветной капусты или петушиного гребешка. По цвету акрохорды часто не отличаются от нормальной кожи, но могут иметь окраску различной интенсивности вплоть до темно-коричневого цвета.
Обычно нитевидные бородавки локализуются на лице, веках, подбородке, вокруг рта, в области губ и носа. Единичные акрохорды встречаются в подмышечных областях, у женщин — под молочными железами.
Нитевидные бородавки не склонны к малигнизации, но их травмирование может привести к ее воспалению и способствует распространению ВПЧ на другие участки кожи, где в последующем образуются новые бородавки. При случайном отрыве нитивидной бородавки на ее месте вырастает новая. Самопроизвольное исчезновение этого вида бородавок отмечается лишь в очень редких случаях. Иногда наблюдается ороговение бородавки и ее трансформация в кожный рог.
Диагностика нитевидной бородавки
Диагностика новообразования проводится на консультации дерматолога. Для подтверждения диагноза врачу, как правило, достаточно осмотра и дерматоскопии. При исследовании бородавки под увеличением в нитевидных разрастаниях обнаруживается тромбирование сосудов и ангиопатия, что указывает на вирусный генез образования. Для подтверждения инфицированности пациента ВПЧ проводят определение вируса методом ПЦР. В отдельных случаях может потребоваться биопсия с гистологическим исследованием тканей бородавки. Нитевидную бородавку дифференцируют от родинки, обыкновенной бородавки, папилломы, фибромы на ножке.
Лечение нитевидной бородавки
Во избежание травмирования нитивидной бородавки и распространения ВПЧ пациентам следует соблюдать некоторые осторожности. При локализации образования в области шеи необходимо исключить ношение одежды с тесным воротом, раздражающие кожу шерстяные или синтетические шарфы, большие и тяжелые бусы. При расположении нитевидной бородавки на лице не рекомендуется использование скрабов, подсушивающих косметических масок, спиртовых лосьонов, проведение дермабразии или пилинга лица, прохождение массажа лица.
Частое травмирование нитевидной бородавки, опасность распространения вируса и возникновения новых образований, а также желание пациента избавиться от бородавки, как от косметического дефекта, являются показаниями для удаления бородавки. Для предупреждения распространения ВПЧ по организму удаление необходимо сочетать с курсом противовирусной терапии.
Хирургическое иссечение бородавки может привести к образованию рубца. Учитывая локализацию на лице, небольшой размер и доброкачественный характер образования, такой способ удаления практически не применяется. Криодеструкция бородавки проводится жидким азотом, после чего на ее месте образуется корочка. Важно не травмировать ее и дождаться пока она отпадет самостоятельно, тогда на месте удаления не останется шрама. Удаление нитевидной бородавки может быть осуществлено при помощи электрокоагуляции или радиоволнового метода. Одним из лучших способов является удаление бородавок лазером, которое не оставляет заметного следа от удаления и препятствует распространению вируса на окружающие ткани.
Каждому человеку хочется выглядеть как минимум хорошо, а в идеале – безупречно.
Поэтому появление папиллом на открытой коже рук всегда вызывает психологический дискомфорт.
Образования эти не привлекательны, часто образуются еще в детском возрасте и непрерывно растут.
Сами по себе не вызывают болезненных ощущений.
Однако иногда папилломы становятся источником злокачественных опухолей кожи рук.

Бороться с ними можно и нужно.
Только для этого необходимо воспользоваться помощью профессионального медика.
Потому что под маской папиллом может маскироваться несколько разных заболеваний.
Откуда берутся папилломы на руках?
С начала XXI века по миру идет пока что не признанная медиками эпидемия папилломавирусной инфекции.
Вирусы папилломы человека (ВПЧ) относятся к группе ДНК-содержащих вирусов.
Особенность в том, что эти возбудители способны размножаться только в эпителиальных клетках базального слоя кожи или слизистых оболочек.
Человек свои руки использует очень активно.
Поэтому кожа наших верхних конечностей постоянно подвергается риску заражения ВПЧ.
Наиболее типичные причины появления папиллом на руках такие:
- Купание в общественных местах, банях, саунах
- Пользование чужим полотенцем
- Эпизоды тесного контакта рук с кожей, пораженной папилломами
- Небрежная стерилизация инструментов для маникюра в косметических кабинетах
- Некоторые половые техники, когда руки отыгрывают важную роль в ласках
Прямо напрашивающийся путь заражения через рукопожатие следует считать мало актуальным.
Так как времени такого контакта обычно не хватает для инфицирования.
Детский возраст и папилломы на руках
Для детворы папилломы на руках – не такое уж и редкое явление.
Раньше детям говорили, что подобное появится после контакта с земноводными (жаба написает).
Но сейчас такая причина может вызвать разве что улыбку.
Доказано, что в основном детвора заражается ВПЧ двумя путями:
- В родах, при прохождении через родовые пути матери с явлениями генитальной папилломавирусной инфекции
- В детском коллективе – через игры, телесный контакт, общее полотенце и так далее

Для первого варианта характерно, что папилломы образуются еще во младенческом возрасте.
Кроме рук, обнаруживаются и на других участках тела – лице, туловище.
О втором пути следует задуматься, если образования отмечаются только на коже верхних конечностей.
И появляются после того, как ребенок начал ходить в детский садик или школу.
Папилломы на руках: провоцирующие факторы
Сейчас доказано, что неприглядные проявления ВПЧ на коже рук возникают только у 20% людей, контактирующих с заведомо зараженным вирусами материалом.
Но при последующих рискованных контактах, вероятность заболеть растет в арифметической прогрессии.
Причина такой относительной стойкости человеческого организма к ВПЧ достаточно проста.
Начать свою деструктивную деятельность вирусы могут только тогда, когда достигнут базального слоя нашей дермы (там и формируется корень папилломы).
Кроме того, определенную защитную роль играет тканевой иммунитет.
Он уничтожает единичные пораженные возбудителями клетки.
Отсюда можно сформулировать критерии, которые способствуют началу активного папилломатозного процесса на руках:
- микротравмы и повреждения кожи рук
- несбалансированное питание
- чрезмерные инсоляции, злоупотребление солярием, загар
- дефицит витаминов и микроэлементов
- сопутствующие инфекции – грибок, стрептодермии
- хронический стресс
- склонность к скусыванию заусениц
- глистные инвазии
Иногда даже переохлаждения кистей достаточно, чтоб спустя несколько дней на них появились папилломы.
Проявления и симптомы папиллом
Здесь мы расскажем, почему на разных участках кожи верхних конечностей образования имеют разный вид.
Суть в том, что наша дерма состоит из нескольких слоев.
Перечислять все нет смысла, так как важнейшее значение имеет самый наружный слой – роговый.
Именно он участвует в формировании мозолей и также определяет, как будет развиваться папилломавирусная инфекция.
На пальцах и ладонной поверхности кистей кожа грубая и жесткая из-за хорошо выраженного рогового слоя.
Поэтому в этих местах наружная поверхность проявлений ВПЧ будет жесткая и шероховатая, развивается бородавка.
Кожа тыльной поверхности рук, предплечий и плеча более нежная со слабо выраженным роговым слоем.
Поэтому бородавками называть образования в этих отделах не следует.
В общем считается, что на коже рук может развиться несколько разных типов папиллом:
- Нитевидные папилломы. Представляют собой нежные отростки на ножке. Имеют телесный окрас, формируются чаще у взрослых людей. Диаметр от 1 мм до 1 см. Типичная локализация – внутренняя поверхность плеча, локтевой сгиб, подмышечные впадины. Растут медленно, единичны.

- Ладонные. Это типичные бородавки с жесткой поверхностью и широким основанием. Окрас телесный или немного темнее окружающей кожи. Им присуща некоторая болезненность. При локализации на сгибах ладони могут трескаться и кровоточить, склонны к увеличению размеров и количества.
- Плоские папилломы характерны больше для кожи шеи и лица, но на руках тоже обнаруживаются в виде нескольких сгруппированных чечевицеобразных папул с розоватой или желтоватой окраской. Поверхность гладкая, над кожей если и приподнимаются, то ненамного. . Этот вид папиллом на руках практически никогда не встречается, так как кондиломы могут сформироваться только при полном отсутствии рогового слоя. Способны возникнуть разве что на раневых поверхностях на фоне грибковых или бактериальных поражений кожи. По внешнему виду напоминают цветную капусту, склонны к непрерывному росту и слиянию в большие конгломераты.
- Генерализованный процесс. Достаточно редкое явление, когда на коже рук в разных местах отмечаются несколько видов папиллом. Процесс развивается на фоне сниженного иммунитета, отличается многочисленностью образований и затяжным стойким течением с неуклонным прогрессированием.
Особенностью папилломатозного процесса на руках является его многоликость.
Так, обычные образования, вызванные ВПЧ, не болят и не беспокоят.
Но при локализации на сгибах кожи или ладонях, постоянно травмируются.
Из-за этого повреждаются и воспаляются, начинают болеть, могут кровоточить.
Несколько смазывается типичная картина при расположении папиллом или бородавок под ногтями.
Такая локализация часто встречается у людей, склонных грызть ногти и скусывать заусеницы.
Подобная бородавка не болит, но приподнимает ноготь, из-за чего тот цепляется за все, что можно и травмируется.
Также характерно сочетание нескольких папиллом на коже пальцев по линии кутикулы и под ногтем.
В чем опасность папиллом на руках?
Медикам известно более 100 типов ВПЧ.
Некоторые из них способны приводить к развитию злокачественных опухолей.

На коже это практически всегда – плоскоклеточный рак.
Поэтому нельзя оставлять без внимания папилломы на руках и желательно их показать профессиональному врачу дерматологу.
Кроме риска трансформации в рак, образования причиняют и другой вред.
Косметический дискомфорт мы уже упоминали в начале статьи, но не исключены также и функциональные проблемы.
Наиболее типичный пример – ладонная локализация одной крупной или нескольких мелких папиллом.
В таком случае человеку становится больно или трудно осуществлять трудовую деятельность.
Для сельхозработников трудоспособность снижается в разы.
Не стоит забывать, что подобные образования на руках легко травмируются и становятся входными воротами для бактериальной или грибковой инфекции.
Вирус папилломы человека (ВПЧ) – собирательное название для группы ДНК-вирусов, передающихся от человека к человеку и провоцирующих развитие доброкачественных новообразований – папиллом. Некоторые разновидности являются онкогенными (то есть повышают риск возникновения злокачественных опухолей). Наиболее часто ВПЧ связывают с раком шейки матки, ежегодно уносящим тысячи женских жизней по всему миру. Однако эти вирусы влияют на развитие и других онкологических заболеваний: не только у женщин, но и у мужчин.
Чтобы воздействие вируса на организм не зашло так далеко, рекомендуется регулярно проверять состояние своего здоровья: для исключения патологий, которые он способен вызвать. Также существуют анализы на ВПЧ, позволяющие выявить наличие онкогенных штаммов. Позаботьтесь о своем здоровье прямо сейчас: запишитесь на прием в Поликлинике Отрадное и посетите консультацию врача без необходимости ждать в очередях или подстраиваться под неудобное для вас время
Что такое ВПЧ
Папилломавирусы человека, попадая в организм через микротравмы кожи, внедряются в клетки базального слоя эпителия. ВПЧ может существовать в любых слоях эпидермиса. Однако его размножение происходит исключительно в базальном слое.
Развитие вируса происходит в 2 стадии:
- Репродуктивная – вирус проникает в клетку, не затрагивая ее хромосомы, и размножается.
- Интегративная – ВПЧ внедряется в геном инфицированной клетки.
Именно во время второй стадии вирус трансформирует клетки. Они начинают активно делиться, и возникают опухолевидные образования – папилломы. Это сосочковые разрастания, выступающие над поверхностью кожного покрова (поэтому они так и называются: papilloma – от латинского papilla – сосок и греческого oma – опухоль). Вторая стадия наступает не всегда. Вирус, находясь в первой стадии развития, способен регрессировать (покинуть организм). Однако даже если у пациента не наблюдается патологических изменений, он является носителем ВПЧ и способен заражать других людей.
Инкубационный период может длиться от 3 недель до года. В среднем он составляет 3 месяца. В некоторых случаях сначала появляются негенитальные формы папиллом, а затем новообразования возникают на половых органах.
Чаще всего вирус ВПЧ поражает кожу и слизистые оболочки:
- Аногенитальной области.
- Верхних дыхательных путей.
- Ротовой полости.
- Бронхов.
- Конъюктивы.
- Прямой кишки.
- Пищевода.
Типы ВПЧ
Первый вирус папилломы человека (Human papilloma virus, HPV) был выделен в 1971 году. А ученому Харальду цур Хаузену удалось выявить и доказать связь между ВПЧ и раком шейки матки. Впоследствии за свои открытия он получил Нобелевскую премию.
На сегодняшний день известно около 600 различных штаммов ВПЧ. Одни провоцируют возникновение бородавок, другие – кондилом, третьи – папиллом. Также есть среди ВПЧ типы, влияющие на развитие раковых опухолей. Их называют онкогенными. К счастью, их не так много. Они могут обладать низким, средним или высоким онкогенным потенциалом:
- Низкой онкогенностью отличаются штаммы 6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81.
- Средняя онкогенность у типов 26, 31, 33, 35, 51, 52, 53, 58, 66.
- Высокий онкогенный потенциал у штаммов 16, 18, 39, 45, 56, 59, 68, 73, 82.
Рак шейки матки в большинстве случаев вызывается типами 16 и 18.
Половую систему женщин и мужчин способны поражать около 40 типов папилломавирусов. Результатом их активности являются не только онкологические заболевания, но также генитальные бородавки или кондиломы.
Справка! Раковые опухоли развиваются медленно: в течение 5-30 лет после заражения папилломавирусом. Им предшествуют предраковые состояния (доброкачественные новообразования, способные перерождаться в злокачественные). Именно поэтому так важно регулярно проходить профилактические осмотры. И предраковые состояния, и даже рак на начальных стадиях прекрасно поддаются лечению, и можно избежать опасных последствий.
Пути передачи ВПЧ
Чаще всего передача вируса происходит при соприкосновении кожи или слизистых оболочек двух людей. Поэтому основным путем папилломавирусов является половой контакт. Причем использование презервативов не исключает возможность заражения. Вирус может быть передан при оральном сексе, во время которого далеко не всегда пользуются контрацепцией. К тому же презерватив покрывает не всю поверхность полового члена, и нередко его надевают уже в середине полового акта. ВПЧ можно заразиться и при поцелуе.
Также ВПЧ может передаваться:
- От матери к ребенку при прохождении малыша через родовые пути.
- В быту: при использовании чужих средств гигиены (полотенец, зубных щеток, бритвенных принадлежностей).
- В общественных местах: банях, спортзалах, бассейнах.
Справка! Срок выживания папилломавирусов во внешней среде недолог. Поэтому риск бытового заражения хоть и существует, но он значительно ниже, чем при половом контакте.
Также возможно самозаражение: перенос вируса с одного участка тела на другой во время депиляции, расчесывании кожи, обкусывании ногтей.
Заражение при контакте с вирусом происходит не во всех случаях. Риск повышают следующие факторы:
- Снижение иммунитета.
- Вредные привычки: курение, злоупотребление спиртным.
- Стрессы.
- Наличие инфекций, передаваемых половым путем.
- Заболевания мочевыделительной системы.
- Травмы кожи и слизистых оболочек.
- Иммунодефицитные состояния.
- Длительный прием гормональных контрацептивов.
Справка! Для женщин онкогенные штаммы ВПЧ опаснее, чем для мужчин, так как они заражаются ими чаще.
ВПЧ: симптомы
Папилломавирусы способны на протяжении длительного времени абсолютно не проявлять себя симптомами. Обычно о наличии ВПЧ пациент узнает уже при развитии его последствий: появления бородавок, папиллом, кондилом. В некоторых случаях о наличии вируса могут говорить следующие признаки:
- Покраснения, кожные новообразования (чаще всего в области половых органов);
- Кожный зуд.
- Боли и прочий дискомфорт во время или после полового акта.
Какие заболевания может вызвать ВПЧ
Папилломавирусы, прежде всего, провоцируют рост папиллом, бородавок и кондилом у пациентов обоих полов. Все вышеперечисленные новообразования способны возникнуть на любом участке тела. Однако чаще всего они поражают половые органы и анальную область. У женщин они возникают в области вульвы, шейки матки, влагалища. У мужчин – мошонку, головку члена, крайнюю плоть. У пациентов обоих полов новообразования часто появляются в области заднего прохода.
Что касается онкологических заболеваний, то с ВПЧ у большинства пациентов ассоциируется, в первую очередь, рак шейки матки. Действительно, эта патология является очень распространенной в наше время. Однако у женщин ВПЧ также нередко провоцирует развитие рака влагалища и вульвы (65-70% случаев), у мужчин – рака полового члена (50% случаев). Также и у женщин, и у мужчин папилломавирусы могут способствовать возникновению злокачественных опухолей:
- прямой кишки;
- полости рта;
- гортани.
У детей ВПЧ, как правило, проявляется ростом папиллом на фоне снижения иммунитета вследствие перенесенных заболеваний, обычно это вирусные или бактериальные инфекции. Также папилломавирусы поражают маленьких пациентов, страдающих аллергическими реакциями или частыми простудными заболеваниями.
ВПЧ и беременность
Папилломавирусы негативно влияют на женскую фертильность. При их наличии вероятность наступления беременности снижается вдвое, так как ВПЧ способен препятствовать имплантации оплодотворенной яйцеклетки. Если вирусом заражен и партнер (что бывает в 65-70% случаев), то возможность зачатия уменьшается еще больше. ВПЧ оказывает негативное влияние на подвижность сперматозоидов.
При наступлении беременности папилломавирус повышает риск развития:
- Мало- или многоводия.
- Хронической плацентарной недостаточности.
- Также ВПЧ может спровоцировать невынашивание беременности.
Поэтому беременным назначается щадящая медикаментозная терапия, позволяющая значительно снизить все вышеперечисленные риски.
При прохождении ребенка по родовым путям есть риск его заражения. Поэтому женщинам с ВПЧ предпочтительнее рожать путем кесарева сечения – риск передачи вируса снижается в 5 раз.
Изменения гормонального фона провоцируют быстрый рост остроконечных кондилом на половых органах. Они могут срастаться, что способно вызвать затруднения актов мочеиспускания и дефекации, доставлять неприятные ощущения при ходьбе, кровотечения. При родах новообразования легко травмируются. Также они могут затруднить прохождение ребенка по родовым путям. Чтобы избежать всего этого, остроконечные генитальные кондиломы лечат на ранних сроках беременности. Применяются такие методы, как криодеструкция, лазерная хирургия и т.д.
Диагностика
Для диагностики ВПЧ сначала обращаются к терапевту. В зависимости от проявлений вируса, он направит пациента на диагностические исследования и к узкому специалисту (гинекологу, урологу, дерматологу, онкологу, проктологу и т.д.).
И женщинам, и мужчинам могут быть назначены такие исследования, как:
- Иммуноферментный анализ крови – по его результатам нельзя определить концентрацию и онкогенность вируса, но можно выявить антитела к нему, метод идеально подходит для ранней диагностики, когда еще не появились симптомы.
- ПЦР-диагностика – позволяет выявить ДНК ВПЧ, то есть позволяет точно узнать, есть ли в организме вирус или нет; для анализа берут кровь, слюну, выделения из половых органов и т.д.
- Digene-тест – позволяет оценить степень онкогенности штамма, установить количество вируса в организме; биоматериалом служит кусочек ткани, соскоб из цервикального канала, влагалища или уретры.
Женщинам назначают следующие виды обследования:
- Цитологическое исследование (ПАП-тест) – изучение мазка из влагалища под микроскопом с целью выявления измененных вирусом клеток.
- Кольпоскопию – осмотр шейки матки с помощью прибора кольпоскопа, эта процедура назначается пациентке, если по результатам цитологического исследования были обнаружены измененные клетки.
Лечение
Специфического лечения ВПЧ (то есть направленного на его уничтожение) не существует. Однако можно принять меры, подавляющие активность вируса и повышающие вероятность самоизлечения. Пациенту назначают:
- Витамины.
- Иммуномодуляторы.
- Противовирусные препараты.
Также проводится симптоматическое лечение – удаление новообразований. Пытаться лечить кондиломы, папилломы и бородавки народными средствами ни в коем случае нельзя. Есть риск спровоцировать развитие вторичной инфекции или перерождение доброкачественной опухоли в злокачественную.
Для устранения новообразований применяются следующие методы:
- Удаление с помощью скальпеля.
- Криодеструкция (замораживание с помощью жидкого азота).
- Удаление радионожом.
- Лазерное удаление.
- Электрокоагуляция.
Метод выбирается врачом в зависимости от характера и расположения новообразования, а также состояния организма пациента.
Профилактика
К профилактическим методам относятся ведение здорового образа жизни и регулярное укрепление иммунитета с помощью полноценного и разнообразного питания, умеренной физической активности, качественного отдыха. Важно соблюдать правила личной гигиены, не пользоваться чужими принадлежностями. Во избежание риска заражения следует отказаться от случайных половых связей и использовать барьерные средства контрацепции.
Также в наше время есть возможность вакцинации от некоторых высокоонкогенных штаммов ВПЧ. Прививки рекомендуют делать в возрасте от 9 до 26 лет (оптимальный возраст – 11-12 лет). Женщины могут пройти вакцинацию и после 26 лет, но только лишь если гинеколог считает, что есть показания. Следует иметь в виду, что прививка не излечивает от уже имеющегося в организма вируса, а предотвращает заражение некоторыми особо опасными его типами.
Читайте также:

