Лихорадка при острой вирусной инфекции
Обновлено: 25.04.2024
Рассмотрены основные возбудители острых респираторных заболеваний (ОРЗ), эпидемиология, клинические проявления ОРЗ и формы поражения дыхательных путей, осложнения ОРЗ. Приведены подходы к лечению ОРЗ, включая используемые противовирусные и антибактериальн
An examination was performed on the basic agents of acute respiratory diseases (ARD), epidemiology, clinical manifestations of ARD and forms of the failure of the respiratory tract, complication of ARD. Are given approaches to the ARD treatment, including the utilized antiviral and antibacterial preparations and symptomatic means.
Каждый год острыми респираторными заболеваниями (ОРЗ) болеют от 20 до 40 миллионов человек, из которых 45–60% — дети. Однако диагностика и лечение острых респираторных заболеваний нередко вызывают определенные затруднения у специалистов, поэтому эпидемии ОРЗ до сих пор остаются одной из наиболее значимых медицинских и социально-экономических проблем. В среднем взрослые люди болеют ОРЗ 2–3 раза за год, а дети — до 6–10 раз в год [1]. Возбудители острых респираторных заболеваний — не только вирусы, но различные виды бактерий (табл. 1). Поэтому при лечении ОРЗ противовирусные препараты, как и антибиотики, эффективны далеко не всегда. Так, заболевания верхних дыхательных путей бактериальной и микоплазменной этиологии хорошо поддаются антибактериальной терапии, а при гриппе назначение антибиотиков лишь способствует истощению сапрофитной флоры, что может привести к снижению иммунного статуса, нарушению пищеварения и другим осложнениям. Установить точную причину заболевания бывает непросто, могут потребоваться лабораторные исследования, которые проводят при возникновении эпидемии.
Эпидемиология
Грипп
Вирус гриппа в отличие от других инфекционных агентов сильнее подавляет иммунитет, нередко вызывая серьезные осложнения: пневмонию, миокардит, менингит, гайморит, пиелонефрит, активизацию скрытых патологий. Специфические признаки гриппа — высокая температура, боль в глазных яблоках (патогномоничный признак, говорящий о высокой степени интоксикации) и в мышцах. Проявления со стороны верхних дыхательных путей незначительные: першение в горле, скудный насморк и небольшой сухой кашель (табл. 2).
В сезон ежегодных эпидемий грипп поражает не менее 10% населения земного шара, а во время пандемий число больных возрастает в 4–5 раз.
В период подъема заболеваемости ОРЗ выявляют: вирус гриппа А — 16,4%; вирус гриппа В — 15,7%; вирус парагриппа 1-го, 2-го, 3-го типа — 4,3%; аденовирус — 16,4%; респираторно-синцитиальный вирус — 6,4%; вирус простого герпеса — 2,1%; Mycoplasma pneumoniae — 2,1%; более двух вирусов — 33%; вирус не идентифицирован — 3,6% [4].
Клиника
При ОРЗ у пациентов всегда наблюдается два синдрома: общая интоксикация организма и поражение дыхательной системы на различных уровнях. Диагностировать ОРЗ, вызванное различными возбудителями, очень непросто, особенно в межэпидемический период гриппа.
Во всех случаях ОРЗ необходимо указать синдром поражения респираторного тракта, период и день начала болезни, степень тяжести состояния и развившиеся осложнения.
Синдром воспаления дыхательных путей включает следующие формы поражения:
- ринит;
- фарингит;
- ларингит;
- трахеит;
- бронхит;
- бронхиолит.
Вышеописанные состояния могут встречаться изолированно, но чаще наблюдаются в различных сочетаниях.
Следует отметить, что бронхит и бронхиолит рассматриваются как компонент ОРЗ, если они сопровождаются поражением верхних отделов респираторного тракта. При отсутствии таких изменений и при сочетании с пневмонией бронхит и бронхиолит не относят к ОРЗ. Для ОРЗ характерен только острый бронхит.
Каждая группа инфекционных возбудителей избирательно поражает определенные участки дыхательного тракта. Риновирусная инфекция — клетки эпителия носовых ходов, а при аденовирусных заболеваниях — развиваются тонзиллит, фарингит с выраженным экссудативным компонентом в сочетании с конъюнктивитом. При парагриппозной инфекции у пациента возникает ларингит, который у детей может протекать на фоне парагриппозного ложного крупа (стеноза гортани 1–3 степени).
Респираторная синцитиальная инфекция локализуется преимущественно в нижних отделах дыхательных путей, у больного развивается бронхит и бронхиолит.
Размножение вируса гриппа происходит в основном в верхних и средних отделах дыхательных путей, но клинически характерно наличие выраженного трахеита.
Аденовирусные заболевания начинаются остро, температура повышается до 38 °С и выше и продолжается иногда до 10 дней. Однако общая интоксикация выражена слабее, чем при гриппе. Даже при высокой лихорадке самочувствие больных остается относительно удовлетворительным.
Неосложненные респираторно-синцитиальные вирусные заболевания протекают с небольшим повышением температуры тела и незначительными проявлениями интоксикации. А нормальная температура тела (реже небольшой субфебрилитет) наблюдается при риновирусном заболевании.
Микоплазменное воспаление верхних дыхательных путей чаще всего развивается постепенно, но держится долго.
Пациенты часто настаивают на выборе гомеопатических средств при ОРЗ. Однако большинство гомеопатических средств не имеет доказанной эффективности при ОРЗ [5]. Эффективность большинства подобных средств сравнима или недостоверно превосходит эффективность плацебо. В некоторых гомеопатических средствах действующее вещество находится в таких концентрациях, что сомнительно его присутствие в каждой дозе (таблетке, грануле, капле). Например, препараты животных экстрактов с разведением более чем в 200 000 раз [6].
Осложнения
Если лихорадка продолжается более 5 дней или возникает у пациента после недлительного облегчения общего состояния, сопровождаясь ознобом или зябкостью, резкой головной болью с локализацией в лобной области, надбровных дугах, скорее всего, это говорит об осложнениях, наиболее тяжелым из которых является инфекционно-токсический шок, проявляющийся острой сердечно-сосудистой недостаточностью, отеком легких и отеком мозга, диссеминированным внутрисосудистым свертыванием. Молниеносная (гипертоксическая) форма гриппа обусловлена развитием инфекционно-токсического шока уже в первые сутки болезни.
Самое распространенное осложнение гриппа — пневмония, которая бывает первичной (гриппозной), вторичной (как правило, бактериальной) и смешанной (вирусно-бактериальной).
Дифференциальный диагноз между вышеописанными тремя состояниями поставить достаточно просто — если пневмония развивается в 1–3 сутки от начала заболевания — она с большей вероятностью первичная, в 3–7 — чаще всего бактериальная, после 7 — может быть как той, так и другой этиологии. Пневмония возникает в 15% случаев при гриппе А (H1N1) и в 26–30% при гриппе А (H3N2) и В [7].
Лечение острых респираторных заболеваний
Всем больным назначается постельный режим на время лихорадочного периода. Рекомендуется диета, богатая витаминами, обильное питье — потогонные горячие напитки из отваров и настоев лечебных трав — малины, калины или шиповника, теплые щелочные минеральные воды.
Противовирусные препараты
Для лечения и профилактики гриппа доказана эффективность ряда этиотропных противовирусных препаратов.
К I поколению относятся препараты, содержащие адамантановое ядро, являющиеся блокаторами ионных каналов, которые образуются вирусным белком М2 и препятствуют высвобождению его генома для начала транскрипции.
Однако эти средства бессильны перед вирусом гриппа В и некоторых других штаммов и вызывают побочные эффекты. Последние исследования клинических изолятов показали, что процент штаммов вируса гриппа А, резистентных к адамантанам, чрезвычайно возрос в мире и достигает до 90% в некоторых странах, например в Китае и США [8].
К препаратам II поколения относятся разработанные сравнительно недавно ингибиторы нейраминидазы: применяемый интраназально занамивир (Реленза) и применямый в виде капсул и суспензии для детей озельтамивир (Тамифлю). Занамивир и озельтамивир являются ингибиторами фермента вируса гриппа нейраминидазы. Оба препарата эффективны в отношении как вируса гриппа А, так и В [9].
К недостаткам вирус-специфических препаратов относится узкий спектр действия и формирование резистентных штаммов вирусов, снижающие их эффективность. При назначении противовирусных препаратов всегда следует помнить об эпидемиологической ситуации. В случае отсутствия эпидемии гриппа использование данных противовирусных препаратов неэффективно, учитывая незначительный процент гриппа в структуре ОРЗ (до 10%).
Антибактериальные препараты
Следует назначать при подозрении на бактериальный характер заболевания или возникновении осложнений — пневмонии, отите, синусите, инфекции мочевыводящих путей, тяжелых формах ОРЗ — особенно при имеющихся хронических очагах инфекции, например, хроническом гайморите, пиелонефрите.
Симптоматические средства
Как показывает клинический опыт, наилучшие результаты в лечении вирусных заболеваний удается достичь, используя полный арсенал перечисленных выше средств (рис.). Однако на практике в лечении вирусных заболеваний специалисты чаще используют симптоматические средства [10], отдавая предпочтение комплексным препаратам, содержащим несколько активных веществ, направленных на устранение симптомов ОРЗ: кашля, першения в горле, отечности носоглотки, лихорадки с ознобом, общей слабости, головной боли, миалгий и артралгий, которые пациенты переносят с трудом. Многокомпонентные симптоматические средства содержат сбалансированные дозы лекарственных препаратов, что снижает риск передозировки. Их удобно использовать — один препарат вместо нескольких. Кроме того, лечение обходится дешевле. Практически все подобные лекарства могут отпускаться без рецепта врача [11].
В качестве основного вещества используется либо анальгетик-антипиретик (парацетамол) или нестероидный противовоспалительный препарат (ацетилсалициловая кислота, ибупрофен и др.).
Прием препаратов, содержащих ацетилсалициловую кислоту, особенно при гриппе, ветряной оспе и инфекциях, вызванных вирусами Коксаки, опасен у детей до 15 лет, поскольку может вызывать синдром Рея, характеризующийся энцефалопатией и острой жировой дистрофией печени, быстро приводящей к печеночной недостаточности [12].
Благодаря высокому профилю эффективности и безопасности парацетамол рассматривается в качестве средства терапии первой линии в лечении лихорадки и купировании боли у пациентов разных групп, в том числе детей и лиц пожилого возраста. Считается, что выраженное анальгетическое действие препарата связано с его способностью накапливаться в центральной нервной системе, головном и спинном мозге и уменьшать образование простагландинов за счет ингибирования изоформы фермента циклооксигеназы — ЦОГ-3 [13].
Анальгезирующий эффект связан с периферическим блокированием импульсов на брадикинин-чувствительных хеморецепторах, ответственных за возникновение боли. В отличие от других нестероидных противовоспалительных препаратов действие парацетамола на синтез простагландинов ограничивается центрами терморегуляции и боли в гипоталамусе и не влияет на другие органы и ткани. По этой причине эрозивно-язвенные поражения желудочно-кишечного тракта, проявления бронхоспазма при приеме парацетамола развиваются крайне редко, препарат не воздействует на почечный кровоток и агрегацию тромбоцитов. Возможность развития поражений печени связывают в основном с длительным приемом парацетамола в дозах, значительно превышающих рекомендуемые максимальные [14].
В составе комбинированных препаратов используются деконгестанты. Одним из первых препаратов этой группы был эфедрин. В настоящее время применяются фенилпропаноламин, псевдоэфедрин и фенилэфрин, имеющие меньшую по сравнению с эфедрином частоту нежелательных эффектов. Эти препараты стимулируют альфа-1-адренорецепторы сосудистой стенки, что приводит к их сужению, снижению проницаемости, отека слизистой оболочки носа, количества отделяемого из носа и восстановлению свободного носового дыхания.
Однако в силу активации адренергических структур эти средства могут в той или иной степени повышать артериальное давление, потребность миокарда в кислороде, увеличивать вероятность сердечных аритмий у пациентов с сердечно-сосудистыми рисками, а также вызывать беспокойство и бессонницу [15].
По результатам крупного эпидемиологического исследования, проведенного в 2001 году в США, показана связь развития геморрагического инсульта с применением фенилпропаноламина.
Фенилэфрин — единственный системный деконгестант, разрешенный для безрецептурного отпуска в Российской Федерации в составе комбинированных средств от ОРЗ и гриппа. В дозе 10 мг фенилэфрин эффективно уменьшает отечность носовых ходов у больных с ринитом. В этой дозе он не повышает артериальное давление и не имеет центрального стимулирующего эффекта [16]. В отличие от адреномиметиков, которые применяют местно, фенилэфрин не вызывает раздражения или сухости слизистой оболочки носа, развития медикаментозного ринита.
Фенилэфринсодержащие препараты считаются самыми безопасными препаратами для симптоматического лечения ОРЗ.
В состав комбинированных средств часто входят блокаторы Н1-гистаминовых рецепторов I поколения: фенирамин, хлорфенирамин, прометазин. Эти препараты потенцируют антиэкссудативное действие стимуляторов альфа-1-адренорецепторов. Блокаторы Н1-гистаминовых рецепторов I поколения обладают седативными свойствами, улучшают сон. В то же время их следует с осторожностью назначать пациентам, занимающимся деятельностью, требующей повышенного внимания и быстрых реакций, в первую очередь вождением автомобиля.
Врачи должны информировать пациентов о недопустимости вождения автомобиля и выполнения работ, связанных с высокой концентрацией внимания, когда прописывают блокаторы Н1-гистаминовых рецепторов I поколения. Минимальной частотой седации из наиболее популярных антигистаминных средств в составе комбинированных препаратов обладает хлорфенирамин — 4%, фенирамин — 8,3% [17].
Для повышения работоспособности пациентов при ОРЗ, устранения ощущения вялости, уменьшения головной боли, связанной с вазоконстрикцией (сужения просвета кровеносных сосудов), в состав некоторых комбинированных средств входит кофеин, который также препятствует проявлению седативного действия антигистаминных препаратов. Однако такие препараты могут повышать артериальное давление, вызывать беспокойство и бессонницу.
Иногда в комбинированные препараты производители добавляют аскорбиновую кислоту, обладающую комплексным и патогенетическим действием, необходимым при ОРЗ и гриппе. Аскорбиновая кислота стимулирует выработку эндогенного интерферона, нормализует процессы перекисного окисления липидов, укрепляет сосудистую стенку, уменьшая ее проницаемость, и восполняет повышенную во время ОРЗ и гриппа потребность организма в витамине С. Суточная потребность здорового взрослого человека в аскорбиновой кислоте составляет 70–100 мг [18], а во время болезни — еще выше, но не более 200 мг в сутки, так как повышенная доза организмом не усваивается и выводится с мочой в неизменном виде. А избыток аскорбиновой кислоты может вызывать различные нежелательные побочные эффекты: аллергические реакции, раздражение слизистой желудочно-кишечного тракта, обострение мочекаменной болезни.
Кроме того, стоит отметить, что наиболее перспективными и выгодными для пациентов стоит все-таки считать препараты с 3-компонентным составом — антипиретиком, деконгестантом и антигистаминным средством (желательно фенирамин/хлорфенирамин), подобное сочетание позволяет бороться с большинством типичных симптомов, что позволяет применять один препарат для лечения большинства ОРЗ.
Выбор комплексных препаратов при лечении ОРЗ должен быть дифференцирован: необходимо учитывать клиническую картину заболевания, уровень безопасности, сопутствующие заболевания, условия, в которых находится пациент: дома, на работе или за рулем. Одним из оптимальных симптоматических средств, противодействующих неприятным проявлениям гриппа и ОРЗ, считается ТераФлю от гриппа и простуды Экстра — комплексный препарат с усиленной формулой, быстро снимающий все основные симптомы, характерные для гриппа: жар, головную боль, ломоту в теле, озноб, резь в глазах, а также местные симптомы: насморк и заложенность носа, боль в горле.
Преимущества комбинированных симптоматических препаратов:
- быстро снимают все основные симптомы гриппа и ОРЗ, благодаря комбинированной формуле из нескольких активных веществ;
- содержат оптимально подобранные дозы действующих веществ;
- делают применение удобным и экономически выгодным (один препарат вместо нескольких);
- могут использоваться для самостоятельного лечения пациентами (отпускаются без рецепта врача);
- позволяют быстро и эффективно улучшить качество жизни.
Литература
Р. В. Горенков, доктор медицинских наук, доцент
ГУ МОНИКИ им. М. Ф. Владимирского, Москва
Лихорадка — защитно-приспособительная реакция организма на инфекцию, реже возникает в ответ на воздействие других неблагоприятных внутренних и внешних раздражителей. Характеризуется стойким повышением температуры тела, усиленным потоотделением, ознобом, в некоторых случаях сочетается с признаками интоксикации: тошнотой, рвотой, слабостью, общим недомоганием. Свойственна широкому кругу инфекционных и воспалительных заболеваний, онкологии. Диагностическая задача заключается в выявлении причин лихорадки, выбора адекватного курса лечения.

Причины лихорадки
Лихорадка — ранний признак инфекционных заболеваний, когда другие симптомы ещё не наблюдаются. При поражении болезнетворными микроорганизмами верхних дыхательных путей (тонзиллит, ОРВИ, ОРЗ, гайморит) лихорадка продолжается от трёх до семи дней. Если высокая температура тела сохраняется дольше недели, то вероятнее всего, она вызвана злокачественными опухолями, заболеваниями инфекционно-воспалительного характера, системным поражением соединительной ткани. В основе развития лихорадки могут лежать следующие состояния:
- инфекционные заболевания почек, легочной ткани, костного мозга, сердца, туберкулёз, другие инфекции;
- злокачественные новообразования разной локализации;
- ревматические болезни: системная красная волчанка, болезнь Крона, ревматизм, аллергический васкулит;
- наследственные патологии;
- нарушение обмена веществ;
- психические и психоэмоциональные расстройства.
Лихорадка может быть следствием переохлаждения, плохого питания, ослабления иммунной защиты.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Типы лихорадки
Чаще лихорадка начинается остро с повышения температуры тела свыше 37 градусов при подмышечном измерении, и 37.8 градусов — при ректальном или оральном способе. Сопровождается ощущением жара, ознобом, мышечной дрожью в теле, слабостью, недомоганием, головной болью, феноменом “гусиной кожи”. Дополнительно может наблюдаться бледность кожи, раздражительность, суставная боль, потеря аппетита, бессонница, сыпь, приступы удушья, нарушения дыхания, рвота, тошнота.
Классификацию лихорадки проводят по разным признакам:
Методы диагностики
С целью выяснения причин лихорадки терапевт проводит всестороннее комплексное обследование пациента. В процессе диагностики важно установить вид лихорадки, источник заражения, инфекцию. Выявить конкретную болезнь, тип возбудителя, его устойчивость к антибактериальным препаратам можно с помощью данных общего и биохимического анализа крови, мочи, коагулограммы, бактериологического посева из носоглотки. В соответствии с проявлениями болезни одновременно с лабораторными анализами врач может назначить:
- магнитно-резонансную томографию головного мозга;
- УЗИ брюшной полости;
- электрокардиографию;
- рентгенологическое обследование легких;
- статистическую сцинтиграфию скелета с целью определения злокачественных опухолей, метастазов.
В сети клиник ЦМРТ диагностику причин лихорадки проводят следующими способами:

Каждый человек хотая бы раз в течение жизни болел ОРВИ (острой респираторной вирусной инфекцией) — простудой. Это состояние вызывается вирусами, которые в большинстве случаев попадают в организм воздушно-капельным путем. ОРВИ проявляется следующими симптомами:
- высокая температура тела, сопровождающаяся лихорадкой;
- насморк, заложенность носа;
- боль в горле, кашель;
- головная боль, чувство разбитости;
- ломота в мышцах и суставах, слабость.
Вы наверняка слышали о том, что температуру необходимо сбивать не во всех случаях. Это зависит от нескольких факторов — насколько высокая температура, сколько дней она держится, болеет ребенок или взрослый и какими симптомами сопровождается повышение температуры. Потому важно знать, сколько обычно держится температура при ОРВИ, в каких случаях нужно принимать жаропонижающие препараты, а в каких — срочно вызывать врача. В этой статье мы подробно разберем эти вопросы.
Почему поднимается температура?

Вирус является чужеродным для тела веществом, а потому при его попадании в организм активизируется иммунитет и начинают вырабатываться антитела. Помимо этого, при вирусной инфекции стимулируется центр терморегуляции, расположенный в гипоталамусе, что вызывает повышение температуры. Так организм убивает сразу двух зайцев:
Но часто случается, что регуляция температуры тела дает сбой — при ослаблении иммунитета и массивной вирусной атаке. При этом температура при ОРВИ повышается до 39 градусов и выше. Такие цифры по-прежнему губительны для вируса, но они становятся опасными и для человека. Температура тела выше 40 градусов вызывает нарушение структуры белков, что может вызвать судороги, разрушение клеток крови и гибель больного. Температуру, достигшую такого уровня, нужно немедленно снижать.
Сколько держится температура при ОРВИ у взрослого?
С допустимыми показателями температуры тела при простуде мы разобрались, теперь выясним, сколько держится температура при ОРВИ в норме. Для того, чтобы победить вирусную инфекцию, здоровому организму обычно достаточно 3-5 дней. При этом не нужно никакого лечения, кроме постельного режима и обильного питья — иммунная система сама со всем справится. Если при этом держится температура 37 - 38,5 градусов — снижать ее не надо, вы помешаете иммунитету бороться с инфекцией. Если при ОРВИ температура поднимается до 39 градусов и выше — вот тогда ее необходимо понижать. При этом не старайтесь достичь идеальных 36,6º C — достаточно снизить критические цифры до тех, при которых организм сможет бороться с возбудителем, не повреждая себя.
Сколько держится температура при ОРВИ у ребенка?
Сколько дней может держаться температура при ОРВИ у ребенка? Нормальные сроки такие же — от 3 до 5 дней. Если фебрилитет сохраняется дольше, вероятно, к вирусной инфекции присоединилась бактериальная. В этой ситуации необходимо лечение антибиотиками.
Сколько держится температура при ОРВИ, осложненной бактериальной инфекцией?
Если температура при ОРВИ держится 3-4 дня — причин для беспокойства нет, но если температура сохраняется неделю и больше — это значит, что на фоне снижения иммунитета из-за борьбы с вирусной инфекцией присоединилась инфекция бактериальная. Бактерии могут поражать носоглотку (ринофарингит), гортань (ларингит), трахею (трахеит), бронхи (бронхит) или вызывать воспаление легких — пневмонию. С бактериями организм так просто не справится, потому, если температура при ОРВИ держится долго, или наблюдается повторное повышение температуры после ее стабилизации — нужно обратиться к врачу для назначения антибиотиков против присоединившейся бактериальной инфекции.
“Температурный хвост” — почему после ОРВИ долго держится субфебрильная температура?
Иногда температура при ОРВИ держится 3-5 дней а затем снижается, но не до нормальных значений — еще несколько дней сохраняется температура 37-37,5 градусов при нормальном самочувствии. Это называется “температурный хвост” — так организм контролирует, полностью ли уничтожен вирус, поддерживая центр терморегуляции в состоянии повышенной готовности. Это совершенно нормальное явление, не требующее беспокойства. Главное — не путать “температурный хвост” при ОРВИ со второй волной повышения температуры, которая вызывается присоединением бактериальной инфекции — при этом температура снова поднимается до высоких цифр.
Иногда после ОРВИ несколько дней наблюдается понижение температуры. Это говорит о сбое в центре терморегуляции. Если пониженная температура сохраняется 1-2 дня и затем нормализуется — повода для беспокойства нет, но нужно обратить внимание на состояние иммунитета, укрепить его. Стойкое снижение температуры после ОРВИ совместно с нарастающими признаками интоксикации говорит о том, что организм перестал бороться с инфекцией — вирусной или присоединившейся бактериальной. Это тревожный сигнал о том, что требуется серьезное лечение, иначе могут возникнуть осложнения.
Нужно ли сбивать температуру при ОРВИ?

Итак, мы разобрались с вопросами, сколько держится температура при ОРВИ, какая температура при ОРВИ помогает бороться с болезнью, а какая вредит, и в каких случаях нельзя обойтись без антибиотиков. Исключениями из описанных выше правил могут быть следующие случаи:
- температура выше 38,5 градусов у беременных;
- если у ребенка при температуре 38 градусов появляются предвестники судорог, он вялый, жалуется;
- у взрослых температура при ОРВИ выше 38 градусов вызывает сильное ухудшение самочувствия, головные и мышечные боли.
В перечисленных случаях можно также снизить температуру до улучшения состояния.
Температура при ОРВИ — когда нужно срочно вызывать врача
В этих случаях, независимо от того, сколько держится температура при ОРВИ, нужна экстренная медицинская помощь:
- Температура выше 40 градусов у взрослого или выше 39 градусов у ребенка, которая не реагирует на жаропонижающие средства;
- ребенок вялый, бледный, теряет сознание, появились судороги;
- признаки затуманивания сознания, судорог на фоне высокой температуры у взрослого;
- резкое падение температуры тела ниже 35 градусов;
- ухудшение самочувствия беременной на фоне высокой температуры — повышение тонуса матки, усиление или прекращение шевелений плода.
Как правильно снижать температуру при ОРВИ
Для снижения температуры при ОРВИ рекомендуется применять нестероидные противовоспалительные средства. Препараты на основе парацетамола выпускаются в различных лекарственных формах — таблетки, порошки, ректальные свечи, сиропы, и могут применяться у пациентов любого возраста. У маленьких детей можно быстро снизить температуру обтиранием тела водкой или разведенным уксусом. Важно не кутать больного, одежда при высокой температуре не должна мешать естественному охлаждению тела. Температура при ОРВИ часто вызывает обезвоживание, поэтому необходимо употреблять достаточно жидкости. При отсутствии аппетита есть через силу не нужно, лучше выбирать легкую пищу — организм вернет свое после выздоровления.
Методические рекомендации. Грипп у взрослых: диагностика, лечение, способы и методы неспецифической профилактики. Под ред.: Васина А.В, Сологуб Т.В. СПб., 2016.
Фарре М. и др. Исследование скорости и усвояемости и биодоступности парацетамола в форме растворов. Боль, 2002, 17: С. 15-18.
Фазылов В.Х., Ситников И.Г., Малышев Н.А., Силина Е.В., Шевченко С.Б., Еганян Г.А., Корсантия Б.М., Гроппа Л.Г. Влияние противовирусной терапии на частоту развития бактериальных осложнений и назначения антибактериальных препаратов для системного использования у пациентов с ОРВИ и гриппом (результаты когортного международного наблюдательного исследования FLU-EE). Антибиотики и химиотерапия. 2016; 61 (11—12): 21—9.
Eccles R. Understanding the symptoms of the common cold and influenza. Lancet Infect. Dis. 2005; 5 (11): 718—25.
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
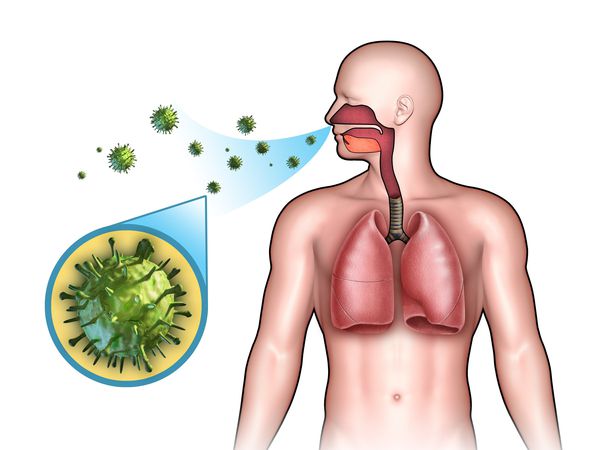
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
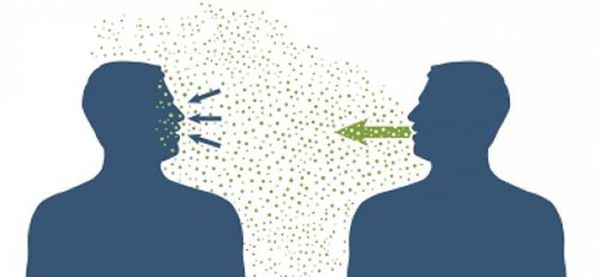
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
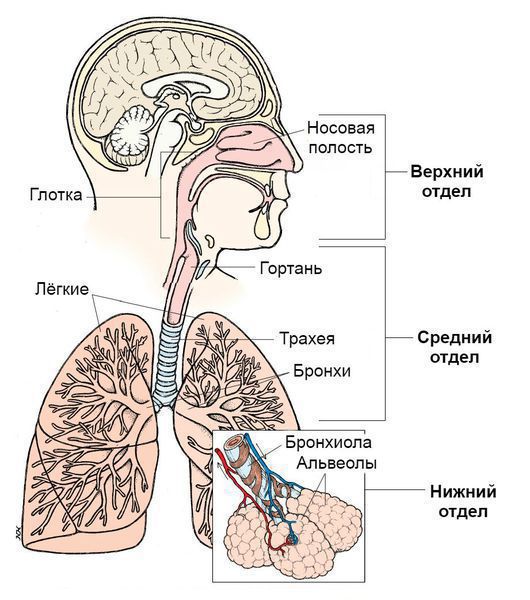
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
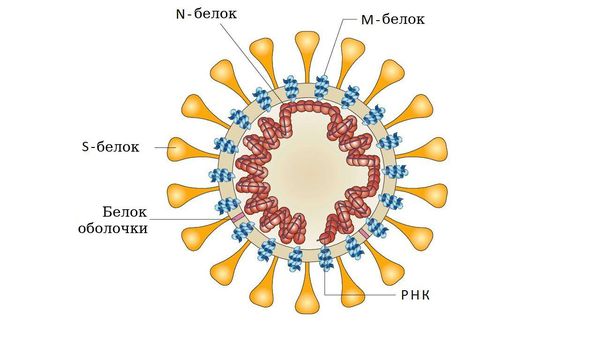
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
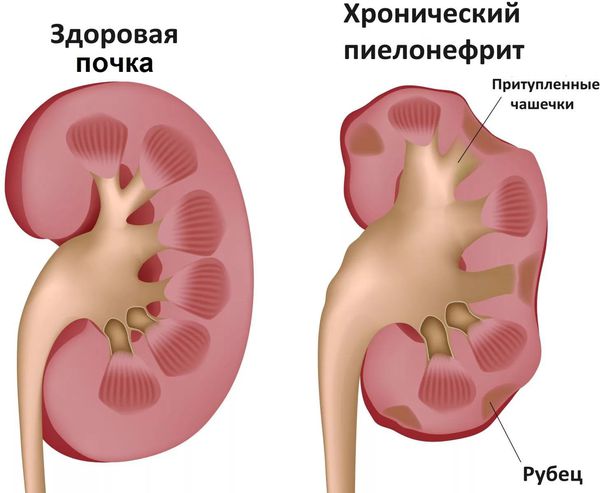
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:

Каждый человек хотая бы раз в течение жизни болел ОРВИ (острой респираторной вирусной инфекцией) — простудой. Это состояние вызывается вирусами, которые в большинстве случаев попадают в организм воздушно-капельным путем. ОРВИ проявляется следующими симптомами:
- высокая температура тела, сопровождающаяся лихорадкой;
- насморк, заложенность носа;
- боль в горле, кашель;
- головная боль, чувство разбитости;
- ломота в мышцах и суставах, слабость.
Вы наверняка слышали о том, что температуру необходимо сбивать не во всех случаях. Это зависит от нескольких факторов — насколько высокая температура, сколько дней она держится, болеет ребенок или взрослый и какими симптомами сопровождается повышение температуры. Потому важно знать, сколько обычно держится температура при ОРВИ, в каких случаях нужно принимать жаропонижающие препараты, а в каких — срочно вызывать врача. В этой статье мы подробно разберем эти вопросы.
Почему поднимается температура?

Вирус является чужеродным для тела веществом, а потому при его попадании в организм активизируется иммунитет и начинают вырабатываться антитела. Помимо этого, при вирусной инфекции стимулируется центр терморегуляции, расположенный в гипоталамусе, что вызывает повышение температуры. Так организм убивает сразу двух зайцев:
Но часто случается, что регуляция температуры тела дает сбой — при ослаблении иммунитета и массивной вирусной атаке. При этом температура при ОРВИ повышается до 39 градусов и выше. Такие цифры по-прежнему губительны для вируса, но они становятся опасными и для человека. Температура тела выше 40 градусов вызывает нарушение структуры белков, что может вызвать судороги, разрушение клеток крови и гибель больного. Температуру, достигшую такого уровня, нужно немедленно снижать.
Сколько держится температура при ОРВИ у взрослого?
С допустимыми показателями температуры тела при простуде мы разобрались, теперь выясним, сколько держится температура при ОРВИ в норме. Для того, чтобы победить вирусную инфекцию, здоровому организму обычно достаточно 3-5 дней. При этом не нужно никакого лечения, кроме постельного режима и обильного питья — иммунная система сама со всем справится. Если при этом держится температура 37 - 38,5 градусов — снижать ее не надо, вы помешаете иммунитету бороться с инфекцией. Если при ОРВИ температура поднимается до 39 градусов и выше — вот тогда ее необходимо понижать. При этом не старайтесь достичь идеальных 36,6º C — достаточно снизить критические цифры до тех, при которых организм сможет бороться с возбудителем, не повреждая себя.
Сколько держится температура при ОРВИ у ребенка?
Сколько дней может держаться температура при ОРВИ у ребенка? Нормальные сроки такие же — от 3 до 5 дней. Если фебрилитет сохраняется дольше, вероятно, к вирусной инфекции присоединилась бактериальная. В этой ситуации необходимо лечение антибиотиками.
Сколько держится температура при ОРВИ, осложненной бактериальной инфекцией?

Если температура при ОРВИ держится 3-4 дня — причин для беспокойства нет, но если температура сохраняется неделю и больше — это значит, что на фоне снижения иммунитета из-за борьбы с вирусной инфекцией присоединилась инфекция бактериальная. Бактерии могут поражать носоглотку (ринофарингит), гортань (ларингит), трахею (трахеит), бронхи (бронхит) или вызывать воспаление легких — пневмонию. С бактериями организм так просто не справится, потому, если температура при ОРВИ держится долго, или наблюдается повторное повышение температуры после ее стабилизации — нужно обратиться к врачу для назначения антибиотиков против присоединившейся бактериальной инфекции.
“Температурный хвост” — почему после ОРВИ долго держится субфебрильная температура?
Иногда температура при ОРВИ держится 3-5 дней а затем снижается, но не до нормальных значений — еще несколько дней сохраняется температура 37-37,5 градусов при нормальном самочувствии. Это называется “температурный хвост” — так организм контролирует, полностью ли уничтожен вирус, поддерживая центр терморегуляции в состоянии повышенной готовности. Это совершенно нормальное явление, не требующее беспокойства. Главное — не путать “температурный хвост” при ОРВИ со второй волной повышения температуры, которая вызывается присоединением бактериальной инфекции — при этом температура снова поднимается до высоких цифр.
Иногда после ОРВИ несколько дней наблюдается понижение температуры. Это говорит о сбое в центре терморегуляции. Если пониженная температура сохраняется 1-2 дня и затем нормализуется — повода для беспокойства нет, но нужно обратить внимание на состояние иммунитета, укрепить его. Стойкое снижение температуры после ОРВИ совместно с нарастающими признаками интоксикации говорит о том, что организм перестал бороться с инфекцией — вирусной или присоединившейся бактериальной. Это тревожный сигнал о том, что требуется серьезное лечение, иначе могут возникнуть осложнения.
Нужно ли сбивать температуру при ОРВИ?

Итак, мы разобрались с вопросами, сколько держится температура при ОРВИ, какая температура при ОРВИ помогает бороться с болезнью, а какая вредит, и в каких случаях нельзя обойтись без антибиотиков. Исключениями из описанных выше правил могут быть следующие случаи:
- температура выше 38,5 градусов у беременных;
- если у ребенка при температуре 38 градусов появляются предвестники судорог, он вялый, жалуется;
- у взрослых температура при ОРВИ выше 38 градусов вызывает сильное ухудшение самочувствия, головные и мышечные боли.
В перечисленных случаях можно также снизить температуру до улучшения состояния.
Температура при ОРВИ — когда нужно срочно вызывать врача
В этих случаях, независимо от того, сколько держится температура при ОРВИ, нужна экстренная медицинская помощь:
- Температура выше 40 градусов у взрослого или выше 39 градусов у ребенка, которая не реагирует на жаропонижающие средства;
- ребенок вялый, бледный, теряет сознание, появились судороги;
- признаки затуманивания сознания, судорог на фоне высокой температуры у взрослого;
- резкое падение температуры тела ниже 35 градусов;
- ухудшение самочувствия беременной на фоне высокой температуры — повышение тонуса матки, усиление или прекращение шевелений плода.
Как правильно снижать температуру при ОРВИ
Для снижения температуры при ОРВИ рекомендуется применять нестероидные противовоспалительные средства. Препараты на основе парацетамола выпускаются в различных лекарственных формах — таблетки, порошки, ректальные свечи, сиропы, и могут применяться у пациентов любого возраста. У маленьких детей можно быстро снизить температуру обтиранием тела водкой или разведенным уксусом. Важно не кутать больного, одежда при высокой температуре не должна мешать естественному охлаждению тела. Температура при ОРВИ часто вызывает обезвоживание, поэтому необходимо употреблять достаточно жидкости. При отсутствии аппетита есть через силу не нужно, лучше выбирать легкую пищу — организм вернет свое после выздоровления.
Методические рекомендации. Грипп у взрослых: диагностика, лечение, способы и методы неспецифической профилактики. Под ред.: Васина А.В, Сологуб Т.В. СПб., 2016.
Фарре М. и др. Исследование скорости и усвояемости и биодоступности парацетамола в форме растворов. Боль, 2002, 17: С. 15-18.
Фазылов В.Х., Ситников И.Г., Малышев Н.А., Силина Е.В., Шевченко С.Б., Еганян Г.А., Корсантия Б.М., Гроппа Л.Г. Влияние противовирусной терапии на частоту развития бактериальных осложнений и назначения антибактериальных препаратов для системного использования у пациентов с ОРВИ и гриппом (результаты когортного международного наблюдательного исследования FLU-EE). Антибиотики и химиотерапия. 2016; 61 (11—12): 21—9.
Eccles R. Understanding the symptoms of the common cold and influenza. Lancet Infect. Dis. 2005; 5 (11): 718—25.
Читайте также:

