Могут ли от папиллом быть метастазы
Обновлено: 25.04.2024
Способность к метастазированию — одно из ключевых свойств злокачественных опухолей, отличающих их от доброкачественных новообразований. Раковые клетки способны отрываться от первичной опухоли, распространяться в организме и образовывать вторичные очаги — метастазы. Когда это произошло, обычно диагностируют четвертую стадию рака, и прогноз для пациента сильно ухудшается. Как правило, при раке с метастазами невозможно достичь ремиссии. Цель лечения — продлить жизнь пациента и избавить его от мучительных симптомов.
Каждый тип рака склонен метастазировать в определенные органы. Чаще всего вторичные очаги обнаруживаются в легких, печени, головном мозге, костях. Подкожные метастазы и вторичные поражения кожи встречаются редко.
Как часто встречаются кожные и подкожные метастазы рака?
При висцеральных (расположенных во внутренних органах) злокачественных опухолях подкожные метастазы обнаруживаются в 5,3% от всех случаев метастатического поражения различной локализации. На вторичные поражения кожи приходится еще меньше — около 0,7–0,8%. Хотя, в некоторых научных исследованиях авторы указывают показатели до 9%. В 2003 году в мета-анализе было рассмотрено 1080 случаев кожных метастазов рака у 20 380 пациентов. Авторы предположили, что их частота составляет 5,3%.
В целом на данный момент нет точных однозначных данных о том, насколько часто встречаются кожные метастазы рака. В более поздних научных работах приводятся более высокие показатели. Но ученые не считают, что кожные метастазы стали возникать у онкологических больных чаще — просто теперь их лучше диагностируют.
Среди всех злокачественных новообразований кожи 98% составляют первичные опухоли и только 2% — метастатические поражения.
Какие злокачественные опухоли чаще всего метастазируют в кожу?
Теоретически метастазировать в кожу может рак любого типа. Обнаружена связь между частотой возникновения кожных метастазов и распространенностью самой злокачественной опухоли. Иными словами, чем чаще встречается то или иное онкологическое заболевание, тем чаще при нем образуются вторичные очаги в коже. В тройку онкопатологий, при которых наиболее часто обнаруживаются кожные метастазы, входят рак молочной железы у женщин, рак легкого у мужчин и аденокарциномы пищеварительного тракта у обоих полов.
Вероятность поражения кожи наиболее высока при следующих злокачественных опухолях:
- Меланома — около 7–20%. Из этих опухолей происходят до 13% кожных метастазов у мужчин.
- Рак молочной железы — 30%. Ответственен за 70% кожных метастазов у женщин.
- Рак придаточных пазух носа — 12%.
- Рак гортани — 16%.
- Рак ротовой полости — 12%.
- Рак легкого — 24% всех случаев кожных метастазов у мужчин.
- Рак толстой кишки — 19% случаев всех кожных метастазов у мужчин.
Паттерны метастазирования злокачественных опухолей в кожу зависят не только от пола, но и от возраста. Например, у мужчин младше 40 лет чаще всего встречаются кожные метастазы при меланоме, раке толстой кишки, легких. В более старшей возрастной группе к этому списку добавляется плоскоклеточный рак ротовой полости. У женщин в любом возрасте наиболее частой причиной кожных метастазов является рак молочной железы. До 40 лет вместе с ним преобладают злокачественные опухоли яичников и толстой кишки. После 40 лет к этим онкозаболеваниям добавляются меланома и рак легкого.
Симптомы кожных метастазов при раке
Обычно кожные метастазы возникают недалеко от первичной злокачественной опухоли. Их внешний вид бывает разным. Чаще всего первым признаком становится появление твердого, округлого или овального, подвижного, безболезненного узла. Эти образования имеют эластичную консистенцию, их плотность и размеры бывают разными — от едва заметной до крупной опухоли. Узелки могут иметь телесный или красный цвет, при меланоме — синий или черный. Иногда они единичные, а иногда быстро появляются множественные. Кожные метастазы способны распадаться, при этом на них появляются изъязвления, они кровоточат.
Также, в зависимости от внешнего вида, выделяют некоторые специфические формы кожных метастазов:
Насколько опасно метастазирование в кожу?
Кожные метастазы при раке встречаются редко, и их появление всегда свидетельствует об агрессивной злокачественной опухоли, запущенном заболевании и ухудшении прогноза. Так, в одном исследовании с участием 4020 онкологических пациентов было установлено, что с момента обнаружения кожных метастазов средняя продолжительность жизни больных составляет от 1 до 34 месяцев, в зависимости от типа и характеристик первичной опухоли.
В другом исследовании с участием 228 пациентов средняя выживаемость при кожных метастазах составила 6,5 месяца. Показатели по отдельным типам рака составили:
- плоскоклеточный рак головы и шеи (кроме кожи) — 8,8 мес.;
- плоскоклеточный рак кожи — 6,5 мес.;
- рак пищевода — 4,7 мес.;
- рак толстой и прямой кишки — 4,4 мес.;
- рак поджелудочной железы — 3,3 мес.;
- рак желудка — 1,2 мес.;
- рак печени и желчного пузыря — менее 1 мес.
Наиболее высокими оказались показатели выживаемости при раке молочной железы — спустя 13,8 месяца после начала наблюдения 50% пациентов остались в живых. При меланоме этот показатель составил 13,5 месяца, а при раке легкого — 2,9 месяца. Некоторые пациенты с раком молочной железы, просты, гортани, плоскоклеточным раком кожи и меланомой смогли прожить больше 10 лет. Наихудшие показатели выживаемости были отмечены при раке легкого.
Как диагностируют кожные и подкожные метастазы?
Иногда кожные метастазы могут стать первым проявлением онкологического заболевания, пока еще первичная злокачественная опухоль не вызывает симптомов. В других случаях они появляются уже после того, как у пациента диагностирован рак с метастазами в других органах. Также метастатическое поражение кожи может стать первым признаком рецидива, причем, нередко это происходит спустя длительное время после операции. Средний промежуток времени от диагностики первичной опухоли до появления кожных метастазов составляет 2–3 года, но описаны и более длительные интервалы, до 22 лет.
Кожные метастазы нередко бывает сложно диагностировать, их легко спутать с первичными доброкачественными и злокачественными новообразованиями кожи, инфекциями, экземой, васкулитами. Большую роль играют врачи-дерматологии, так как обычно именно к ним такие пациенты обращаются в первую очередь.
При подозрении на метастатическое поражение кожи выполняют эксцизионную биопсию. Патологический очаг полностью удаляют и проводят гистологическое исследование. Чтобы определить, из какой злокачественной опухоли произошел метастаз, проводят иммуногистохимический анализ. Определенные белки-маркеры помогают идентифицировать первичное новообразование.
Современные методы лечения
Обычно при вторичном злокачественном поражении кожи присутствуют метастазы и в других органах, поэтому общие принципы лечения те же, что и при любом метастатическом раке. Назначают химиотерапию, таргетную терапию, иммунотерапию. Применяется лучевая терапия и хирургические вмешательства — но в основном в паллиативных целях, так как нет убедительных доказательств, что в данном случае эти методы помогают увеличить продолжительность жизни пациентов.
В ряде случаев применяются другие методы лечения:
- крем Имиквимод обладает иммуномодулирующим действием, помогает усилить противоопухолевый иммунный ответ и уничтожить кожные метастазы при меланоме;
- криотерапия — уничтожение опухолевой ткани с помощью очень низкой температуры путем нанесения жидкого азота;
- фотодинамическая терапия — процедура, во время которой в организм пациента вводят фотосенсибилизатор, накапливающийся в опухолевых клетках, а затем активируют его с помощью света;
- лазерная терапия;
- локальное введение в опухоль цитокинов — молекул, которые активируют иммунные реакции и воспаление;
- электрохимиотерапия — процедура, во время которой в опухоль вводят химиопрепарат, и его действие усиливают электрическими импульсами.
Сегодня доступны анализы, которые помогают выявить генетические изменения в опухолевых клетках. Все эти мутации относительно легко обнаружить постфактум — а вот об их причинах зачастую остается только догадываться. К повреждению генов могут приводить некоторые химические вещества (они называются канцерогенами), физические факторы (радиация, рентгеновское, ультрафиолетовое излучение, ожоги), инфекции, хронические воспалительные процессы. В конце концов, ошибка в ДНК может произойти случайно.
Одна из причин злокачественного перерождения клеток — вирусы. Самые знаменитые возбудители, способные приводить к таким фатальным последствиям — вирусы папилломы человека, сокращенно ВПЧ. Они передаются половым путем и могут приводить к раку шейки матки, а также ряду других онкологических заболеваний.
Все ли ВПЧ опасны?
Вирусами папилломы заражается большинство взрослых людей с началом половой жизни. Этому способствуют беспорядочные половые связи и незащищенный секс. Презервативы снижают риск передачи инфекции, но не защищают полностью.
Рак вызывают ВПЧ высокого риска. К этой группе относятся 14 типов вируса, особенно опасны типы 16 и 18. Именно они ответственны за большинство случаев рака шейки матки у женщин.
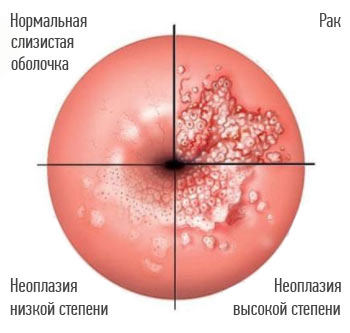
Изменения, которые вызывают ВПЧ высокого онкогенного риска в шейке матки: нормальная слизистая оболочка, внутриэпителиальная неоплазия, рак.
Какие злокачественные опухоли развиваются из-за ВПЧ?
Доказано, что вирусы папилломы человека высокого риска (главным образом 16 и 18 типа) ответственны за 70% случаев рака шейки матки. Эти возбудители способны также приводить к ряду других онкологических заболеваний у женщин и мужчин:
- Рак ротоглотки в большинстве случаев развивается в области миндалин и корня языка. Традиционно основным фактором риска развития этих злокачественных опухолей считается курение. Однако, недавние исследования показали, что от 60 до 70% случаев связаны с ВПЧ. Согласно современным представлениям, в большинстве случаев к раку ротоглотки приводит сочетание папилломавирусной инфекции, курения и частого употребления алкоголя. В последние десятилетия растет распространенность рака ротоглотки, связанного с ВПЧ, у молодых людей, которые не курят и не злоупотребляют алкоголем, но имеют в анамнезе несколько половых партнерш, с которыми занимались в том числе оральным сексом. При таких злокачественных опухолях ротоглотки, вызванных ВПЧ, у непьющих и некурящих людей, прогноз обычно более благоприятный, так как они лучше отвечают на химиотерапию и лучевую терапию.
- Рак анального канала связан с вирусами папилломы более чем в 90% случаев. Причем, число новых случаев этого онкозаболевания и смертей от него в развитых странах растет с каждым годом. У женщин рак анального канала встречается чаще, чем у мужчин.
- Рак полового члена связан с ВПЧ в 60% случаев.
- Рак влагалища также в большинстве случаев (75%) вызван вирусами папилломы высокого риска.
- Рак вульвы связан с ВПЧ в 70% случаев.
С вирусами папилломы человека связано около 5% всех онкологических заболеваний в мире: 3% у женщин и 2% у мужчин.
Какова вероятность, что ВПЧ приведет к раку?
Вероятность того, что вирус папилломы надолго сохранится в организме и приведет к онкологическому заболеванию, зависит от ряда факторов:
- Тип ВПЧ — относится ли он к высокому онкогенному риску.
- Состояние иммунной системы человека. Вероятность стойкой инфекции, развития предраковых состояний и рака повышена у ВИЧ-инфицированных людей, при различных иммунодефицитных состояниях.
- Сопутствующие инфекции, передающиеся половым путем, такие как гонорея, герпесвирусная инфекция, хламидиоз.
- Количество детей у женщины и рождение первого ребенка в юном возрасте.
- Курение.
Если ВПЧ с высоким онкогенным риском заразилась женщина с нормальным иммунитетом, то, для того чтобы развился рак шейки матки, обычно должно пройти 15–20 лет. У женщин с ВИЧ-инфекцией и иммунодефицитными состояниями этот срок сокращается до 5–10 лет.
Как вирусы папилломы человека вызывают рак?
Вирусы — очень странные создания, которые сильно отличаются от клеточных форм жизни. В настоящее время ученые до конца не решили — можно ли вообще считать эти инфекционные агенты живыми. По сути вирус представляет собой генетический материал, окруженный белковой оболочкой. Он не может размножаться самостоятельно — для этого ему нужна клетка какого-нибудь организма, которая после заражения превращается в фабрику по производству новых вирусных частиц.
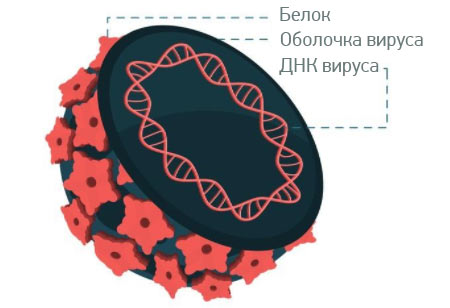
Кроме того, вирусный ген E6 влияет на работу белка myc, который участвует в регуляции клеточных делений и запрограммированной клеточной смерти — апоптоза. Итогом также становится активация теломеразы.
Изучать эти механизмы очень важно, потому что знания о них, возможно, помогут создать эффективные методы лечения папилломавирусной инфекции и профилактики развития рака.
В норме иммунная система распознаёт клетки, зараженные вирусом, и уничтожает их. Если этого не происходит, то инфицированные клетки продолжают размножаться, со временем возникают предраковые изменения, а затем и злокачественная опухоль.
Можно ли излечиться от инфекции, вызванной ВПЧ?
Методов лечения, направленных непосредственно против ВПЧ, в настоящее время не существует. Папилломы и кондиломы, а также предраковые изменения, вызванные ВПЧ, можно удалить хирургически, с помощью лазера, криохирургии. При поражении шейки матки применяют петлевую электрохирургическую эксцизию (удаление патологического образования с помощью проволочной петли, нагретой электрическим током), конизацию (удаление конусообразного участка ткани шейки матки). Однако, важно понимать, что с помощью операции невозможно удалить вирус из организма.
Меры профилактики
Хотя методов лечения, направленных против ВПЧ, не существует, есть эффективные методы профилактики. Она бывает первичной и вторичной.
В 2020 году ученые доказали, что вакцины против ВПЧ предотвращают не только предраковые изменения в шейке матки, но и инвазивный рак.
Другие меры первичной профилактики злокачественных опухолей, вызванных ВПЧ:
- Половое воспитание, с учетом возраста детей и культурных особенностей социума.
- Использование презервативов. Врачи должны рассказывать населению о том, что этот метод контрацепции помогает защититься от опасных инфекций, в том числе снизить риск заражения ВПЧ.
- Отказ от курения. В этом отношении врачам и ученым также важно вести просветительскую работу.
- Мужское обрезание. Рак полового члена часто развивается в области крайней плоти, поэтому это эффективная профилактическая мера. Так называемое женское обрезание недопустимо даже под предлогом защиты от инфекций – в любом виде это однозначно калечащая операция, которая лишает женщину возможности вести полноценную половую жизнь.
Вторичная профилактика направлена на предупреждение развития злокачественных опухолей у людей, которые уже заражены ВПЧ высокого риска. Всем женщинам с началом половой жизни (в том числе вакцинированным) нужно регулярно проходить скрининг на рак шейки матки:
- До 65 лет — ПАП-тест (мазок Папаниколау) каждые 3 года или ПАП-тест в сочетании с анализами на ВПЧ каждые 5 лет. По крайней мере раз в год необходимо проходить профилактические осмотры у врача-гинеколога.
- Старше 65 лет: если в течение последних 10 лет женщина регулярно проходила скрининг, и в течение последних 25 лет у нее не было обнаружено злокачественных опухолей или предраковых состояний (внутриэпителиальная неоплазия CIN 2 или более серьезное поражение), то скрининг можно прекратить.
- Если у женщины была удалена матка вместе с шейкой (не по поводу рака или тяжелого предракового поражения) — скрининг можно не проходить. Если матка была удалена, но ее шейка оставлена — скрининг нужно проходить, как всем.
Исследования также показывают, что для людей из группы повышенного риска (занимающихся анальным сексом, ВИЧ-инфицированных) также полезно сдавать мазок Папаниколау из анального канала. Злокачественную опухоль или предраковые изменения в ротовой полости, ротоглотке может обнаружить врач-стоматолог — это еще один повод регулярно проходить профилактические осмотры.
Скрининг помогает выявить рак на ранней стадии и своевременно начать лечение — за счет этого существенно улучшается прогноз.
Конечно же, важно обращать внимание на любые подозрительные симптомы и не тянуть с визитом к врачу. Например, рак шейки матки может проявляться в виде аномальных вагинальных кровотечений (в промежутках между месячными, во время секса, в постменопаузе), болей в области таза, болезненности во время половых контактов. Эти симптомы не обязательно свидетельствуют о том, что у женщины злокачественная опухоль, чаще всего они указывают на другие заболевания. Но установить точный диагноз сможет только врач после обследования.
Папилломатоз — общее название для патологического процесса, характеризующегося образованием множественных папиллом на участке кожи или слизистых оболочек различных органов. Папиллома являет собой доброкачественное новообразование, развивающееся из плоского или переходного эпителия, возвышающееся над ним и имеющее форму сосочка.
Причины развития папилломатоза
В большинстве случаев папилломы имеют вирусную этиологию. Возбудитель заболевания — ДНК-содержащий вирус папилломы человека (ВПЧ) семейства паповавирусов. К настоящему времени определено около 100 типов этого вируса, многие из которых обладают различным по степени риска потенциалом к онкогенности.
Вирус может передаваться от человека к человеку контактным (в том числе половым) путём; установлено, что один из путей заражения вирусом — передача от матери плоду в течение беременности или во время родов, что обуславливает появление папилломатоза и у детей младшего возраста.
Чаще всего инфицирование ВПЧ приводит к бессимптомному носительству, но в ситуациях, когда иммунитет снижается (после длительной болезни, в стрессовых ситуациях, при авитаминозе, при беременности, в случае приёма определенных лекарств, например, глюкокортикостероидов), возникает непосредственное клиническое проявление в виде папиллом.
Помимо вирусной причины, папилломатоз может быть следствием хронических воспалительных процессов. Интересно отметить, что в отдельных ситуациях при выявлении папилломатоза не выявляется признаков вирусного инфицирования, что побуждает к поиску иных причин развития данного заболевания.
Отдельные виды папилломатоза
Папилломы могут поражать кожу и слизистую оболочку практически любого внутреннего органа. Ниже приведены описания отдельных видов папилломатоза в зависимости от того, какая часть тела поражена.
Папилломатоз гортани
Вызывается преимущественно ВПЧ 6 и 11 типов, менее распространены типы 16, 18. Частота встречаемости паппиломатоза гортани в популяции — 2 на 100 000 среди взрослых и 4 на 100 000 среди детей.
Характерными симптомами являются охриплость голоса и нарушения дыхания. Несмотря на то, что папилломатоз гортани является доброкачественным заболеванием, возможны такие серьезные осложнения, как стеноз гортани, распространение папиллом на трахею и бронхи с последующим развитием лёгочной недостаточности, а также перерождение в злокачественную опухоль, особенно если папилломатоз вызван вирусом ВПЧ 16 или 18 типа, у которых высокий уровень потенциальной онкогенности.
Вестибулярный папилломатоз
Этот термин применяется для обозначения мелких паппиломовидных образований преддверия влагалища. Встречается довольно часто у женщин в возрасте до 30 лет и становится показанием к обследованию слизистых влагалища и шейки матки, в том числе и на предмет наличия вируса папилломы человека, так как может сочетаться с поражением шайки матки, хотя сам по себе вестибулярный папилломатоз может и не иметь вирусной природы.
Вестибулярный папилломатоз часто может развиваться без клинических симптомов и обнаруживается при осмотре у гинеколога с профилактической целью или по поводу иных жалоб, но может и проявляться белями, болями и жжением в области вульвы, явлениями диспареунии, сочетаться с локальным воспалительным процессом.
Вестибулярный папилломатоз, в отличие от поражений шейки матки, склонен к рецидивированию — по данным литературы, частота рецидивов составляет до 17%. Обычно рецидивы характерны при инфицировании папилломавирусном низкого онкогенного риска.
Папилломатоз кожи
Папилломатозом кожи называют разрастания многочисленных кожных новообразований на ограниченном участке. Папиллома образуется при разрастании верхнего слоя кожи — эпидермиса. Обычно кожные папилломы имеют размер 5–7 миллиметров, реже до 2 сантиметров. Форма варьирует от точечного или немного свисающего выроста кожи до горошины. Цвет папилломы чаще неотличим от цвета окружающего кожного покрова, но может быть и белого или коричневого цвета. Обыкновенные папилломы чаще всего локализуются на коже спины, ладоней и пальцев рук, подошв и стоп, нитевидные папилломы — в местах с тонкой кожей (веки, шея, подмышечные и паховые области).
Обычно имеет бессимптомное течение и являет собой преимущественно косметический дефект, однако папилломы кожи могут часто травмироваться, что может привести к развитию воспаления или быть фактором риска их озлокачествления.
Особого внимания заслуживает карциноидный папилломатоз кожи Готтрона — редкое предраковое заболевание, характеризующееся специфическими разрастаниями эпидермиса. Основным фактором его возникновения является предрасположенность к развитию множественного поражения кожи папилломами; среди прочих факторов риска следует упомянуть регулярную травматизацию кожных покровов, хронические заболевания кожи, нарушения кровообращения. При данном заболевании очаги расположены симметрично на голенях, чаще на передней поверхности, на фоне длительно существовавшего поражения кожи, имеют вид выступающих над поверхностью на 1–1,5 см папилломатозных бородавчатых разрастаний и вегетаций в виде бляшек значительного размера. Бороздки между очагами заполнены желтовато-белыми липкими массами с неприятным запахом, на некоторых участках они ссыхаются в желтовато-серые корки. Иногда возникают эрозии, поверхностные язвы, легко кровоточащие грануляции. В силу высокого риска озлокачествления (стоит отметить, что ряд авторов приравнивает карциноидный папилломатоз к высокодифференцированному плоскоклеточному раку кожи) данное заболевание требует консультации и лечения у онколога.
Папилломатоз пищевода
Является редкой патологией — согласно данным литературы, его частота составляет всего 4,5%. Папилломы имеют вид полиповидного или листовидного образования белесоватого цвета, размером обычно до 1 см. Характерна локализация поражений в дистальных отделах пищевода. Хотя основной причиной развития данной патологии считается наличие папилломовирусной инфекции, по данным ряда авторов, папилломатоз пищевода встречается и при отсутствии вирусной контаминации. Кроме того, отмечается связь между развитием папилломатоза и гастроэзофагеальным рефлюксом, который в силу длительного воздействия соляной кислоты, содержащейся в желудочном соке, приводит к повреждению и хроническому воспалению слизистой пищевода.
Папилломы пищевода могут долгое время не проявлять себя никакой симптоматикой, но по мере их роста могут появляться следующие жалобы: затрудненное глотание, легкая или умеренная боль за грудиной, отрыжка, тошнота.
В настоящее время считается, что папилломы пищевода являются предраковым заболеванием, и именно папилломатоз в силу распространённости поражения слизистой оболочки пищевода обладает наибольшим риском малигнизации, поэтому выявление папиллом пищевода — это показание к хирургическому лечению.
Внутрипротоковый папилломатоз
Под данным термином понимают папилломы, расположенные в млечных протоках молочной железы. Папилломы могут возникать как в периферических протоках любого квадранта молочной железы, так и в протоках, расположенных сразу за соском. Периферический папилломатоз представлен обычно мелкими, до 1 см, образованиями. В отдельных случаях внутрипротоковые папилломы могут иметь гигантский (более 5 см) размер, в этом случае они значительно деформируют молочную железу. По мере роста папилломы в просвете возникает механическое расширение протока, что может являться причиной развития болевого синдрома.
Внутрипротоковые папилломы могут развиваться в любом возрасте, но чаще возникают в возрасте 35–55 лет. Факторами риска их образования считаются приём оральных контрацептивов и препаратов заместительной гормональной терапии, семейный анамнез, эндокринологические нарушения, наличие хронических воспалительных процессов придатков. Наиболее частым симптомом является появление выделений из соска, не связанных с лактацией, янтарного цвета или с примесью крови. Кроме того, в связи с ростом папиллом может появиться болезненность, становится возможным пропальпировать уплотнения в молочной железе.
Внутрипротоковый папилломатоз требует хирургического лечения в объёме резекции поражённого квадранта или же, в случае значительной распространённости процесса, радикальной мастэктомии, так как обладает значительным потенциалом к перерождению в протоковый рак.
Диагностика папилломатоза
Применяемые инструментальные методы диагностики зависят от локализации папилломатоза. Так, при папилломатозе гортани показано проведение ларингоскопии, при поражении пищевода — ЭГДС, при локализации папиллом в протоках молочной железы — дуктография.
Для подтверждения вирусной природы папиллом и определения конкретного типа вируса используются лабораторные методики, позволяющие идентифицировать ДНК вируса — полимеразная цепная реакция (ПЦР), гибридизационные методы.
Наконец, в рамках комплексного лечения целесообразно оценить иммунный статус пациента с целью назначения медикаментозной терапии для профилактики рецидивирования папилломатоза.
Лечение папилломатоза
Основной метод лечения – хирургический. При всей эффективности традиционного хирургического иссечения папиллом существует риск рубцевания слизистой оболочки, поэтому в настоящее время широкое распространение получили не менее эффективные, но более щадящие методы лечения папилломатоза:
- Лазерное удаление
- Ультразвуковая дезинтеграция
- Радиочастотная холодная аблация
- Фотодинамическая терапия
- Электродеструкция
- Криодеструкция
- Диатермокоагуляция
- Удаление химическими агентами (солкодерм, подофиллин)
К сожалению, ни одна из вышеуказанных методик даже при условии полного и тщательного удаления папилломатоза не гарантирует отсутствия рецидива.
Поэтому при наличии факторов риска развития рецидива в послеоперационном периоде может быть назначена адъювантная лекарственная терапия, в рамках которой могут быть назначены следующие препараты:
- Препараты α-интерферона,
- Противовирусные препараты (ацикловир, рибавирин, цидофовир)
- Иммуностимуляторы (ликопид, галавит, циклоферон)
Также в настоящее время проводятся клинические исследования вакцины против вирусов папилломы человека в качестве противорецидивного средства.
Несмотря на обнадеживающие результаты, на данный момент применение вакцины для профилактики рецидивов у больных с уже выявленным папилломатозом стандартом лечения не является.
Профилактика
До недавнего времени наиболее эффективной профилактикой папилломатоза считалось предотвращение заражения папилломавирусной инфекцией, а также лечение сопутствующих хронических инфекционных заболеваний и скрининг, направленный на раннее выявление болезни. Сейчас возможно выполнение профилактической вакцинации. Вакцина направлена против четырех типов папилломавируса, которые имеют наибольшее клиническое значение и наибольший онкогенный риск. Вакцинация возможна как у детей для профилактики заражения этими типами вируса, так и у взрослых. Перед вакцинацией обследование на наличие вирусов папилломы не требуется, так как даже если человек уже заражен один из тех типов, на которые направлена вакцина, иммунопрофилактика убережет его от заражения остальными тремя.
Если папилломатоз уже диагностирован и подвергнут лечению, пациенты подлежат динамическому контролю. Так, больные папилломатозом гортани подлежат обязательной диспансеризации в зависимости от частоты рецидивирования заболевания, но не менее чем раз в три месяца. В случае вестибулярного папилломатоза, даже если доказано отсутствие связи его возникновения с папилломавирусной инфекцией, также требуется активное динамическое наблюдение.


В большинстве случаев (но не всегда) папиллома — результат вирусной инфекции. Вызывают её вирусы папилломы человека. Они бывают разными — ученые выделяют 27 видов и более 100 подтипов. Некоторые из них безвредны, другие приводят к росту папиллом и даже повышают риск рака.
Ученые считают, что вирусом папилломы заражены 60% людей. Но далеко не у всех возникают бородавки (которые, кстати, тоже бывают разных видов). В группе повышенного риска люди со сниженным иммунитетом, возбудитель легче проникает во влажную, поврежденную кожу.
Кожные бородавки — не единственная разновидность папиллом. Новообразование может появиться везде, где есть эпителий — покровная ткань, которая выстилает многие внутренние органы. Например, на слизистой оболочке рта, носа и его придаточных пазух, в дыхательных путях, в кишечнике. У женщин могут возникать внутрипротоковые папилломы молочной железы. На половых органах, вокруг заднего прохода и иногда во рту папилломавирусная инфекция проявляется в виде остроконечных кондилом.
Опасны ли папилломы? Могут ли они переродиться в рак?
Если на коже или на половых органах появилось что-то похожее на бородавку, лучше показаться врачу. Особенно если новообразование имеет странный внешний вид, быстро растет, кровоточит. Дерматолог осмотрит и, при необходимости, назначит обследование, которое поможет отличить доброкачественное новообразование от рака.
Папиллома — не злокачественная опухоль. Она не прорастает в соседние ткани (хотя вирус может распространяться и приводить к возникновению бородавок на других частях тела), не дает метастазов. Тем не менее, папиллома способна приводить к некоторым проблемам: портить внешность, постоянно мешаться.
Некоторые вирусы папилломы человека могут провоцировать рост злокачественных опухолей. Например, виды ВПЧ 16 и ВПЧ 18 повышают риск развития рака шейки матки. Если появились остроконечные кондиломы, дерматовенерологи рекомендуют сразу посетить врача и удалить их.
Выделения из соска, боль, дискомфорт, непонятное уплотнение в молочной железе — если вы заметили у себя подобные симптомы, нужно посетить врача-маммолога, но бить тревогу и паниковать раньше времени не стоит. Вполне возможно, что это не рак, а доброкачественное новообразование, например, внутрипротоковая папиллома молочной железы. Она не прорастает в соседние ткани, не дает метастазов и не опасна для жизни. Хотя, иногда и повышает риск рака в будущем.


Что современным ученым известно о внутрипротоковой папилломе? Это доброкачественное новообразование на стенке протока молочной железы. Почему оно возникает — не известно. Есть соображения, что виноваты гормональные сбои в организме. Чаще всего заболевание встречается у женщин в возрасте 35–55 лет.
Внутрипротоковые папилломы бывают единичными и множественными. В одну группу с папилломами часто включают папилломатоз — состояние, при котором происходит патологическое разрастание клеток в молочных протоках.
Признаки внутрипротоковой папилломы молочной железы
Чаще всего внутрипротоковая папиллома проявляется в виде увеличения молочной железы, уплотнения, которое можно прощупать, прозрачных, зеленоватых или кровянистых выделений. Некоторых женщин беспокоят боли и чувство дискомфорта.

Уплотнения могут находиться в одной или в обеих молочных железах, на разной глубине. Чаще всего их диаметр составляет 1–2 см, размеры зависят от ширины протока, в котором растет новообразование. Иногда их вообще не удается прощупать.
Симптомы внутрипротоковой папилломы сильно напоминают проявления злокачественных опухолей молочной железы. Чтобы не просмотреть рак, нужно сразу обратиться к врачу и пройти обследование.
Повышает ли внутрипротоковая папиллома риск рака?
Единичные папилломы в этом отношении безопасны, а вот множественные и папилломатоз повышают риск рака. Также риски повышены в следующих случаях:
- если папиллома возникла в молодом возрасте (младше 35 лет);
- если у ближайших родственниц (мать, сестра) был диагностирован рак молочной железы;
- если во время биопсии были обнаружены подозрительные клетки.
Мы вам перезвоним
Какое обследование может назначить врач?
В первую очередь врач-маммолог назначит ультразвуковое исследование. Оно хорошо (лучше, чем маммография) выявляет внутрипротоковые папилломы, является безопасным и может быть быстро выполнено практически в любой клинике. Также программа обследования может включать:
- Биопсию. Чаще всего применяется тонкоигольная биопсия. Врач вводит в молочную железу иглу под контролем УЗИ, получает небольшой фрагмент подозрительной ткани и отправляет его на анализ в лабораторию.
- Микроскопическое исследование выделений из сосков. Помогает выявить раковые клетки и диагностировать злокачественную опухоль.
- Дуктографию. Это особая разновидность рентгенографического исследования, во время которого в протоки молочной железы вводят контрастный раствор. Новообразования в их просвете будут видны на снимках.
- Маммографию. Папиллому она, скорее всего, не выявит, но поможет обнаружить другие патологии в молочной железе.

Современные методы лечения
Необходимо удалить папиллому и пораженную часть протока молочной железы. Операцию выполняют под общим наркозом, требуется госпитализация в стационар.
После хирургического вмешательства на коже останется небольшой слабо заметный рубец, скорее всего, возле соска.
Хирург в обязательном порядке отправит удаленные ткани на биопсию. Если в образце будут обнаружены опухолевые клетки, лечение, скорее всего, придется продолжить.
Можно ли предотвратить внутрипротоковую папиллому?
Так как причины возникновения внутрипротоковой папилломы неизвестны, не существует и эффективных способов профилактики. Важно регулярно проводить самоосмотр молочных желез, проходить скрининг.
Читайте также:

