Можно ли делать гастроскопию при герпесе на губе
Обновлено: 11.05.2024
Подготовка к ФГДС — памятка для пациента
- За 2-3 дня до исследования необходимо исключить алкоголь.
- За 12 часов (минимум 8 часов) до исследования необходимо исключить прием пищи.
- За 8 часов до исследования необходимо минимизировать прием жидкости (чистая негазированная вода). За 4 часа до исследования необходимо полностью прекратить употребление жидкости.
- Накануне процедуры необходимо есть лёгкую пищу (исключить жирную, жаренную, копченую, острую, маринованную еду, свежие фрукты и овощи).
- Заранее обсудите со своим лечащим врачом возможность использования наркоза, необходимость и схему приема лекарственных препаратов в день проведения ФГДС.
- Почистите зубы не позже, чем за 2 часа до исследования.
- Перед исследованием отказаться от курения, хотя бы за 2 часа.
Специалисты рекомендуют уделить внимание психоэмоциональному настрою. При четком соблюдении правил подготовки, процедура пройдет быстро и с минимальным дискомфортом. В процессе исследования нужно внимательно слушать врача и выполнять его рекомендации.
Сколько соблюдать диету?
В рамках подготовки к гастроскопии длительная диета не предусмотрена. Активная подготовка начинается накануне манипуляции. В этот день можно питаться в обычном режиме, исключив из рациона продукты, которые тяжело перевариваются и стимулируют газообразование в кишечнике.
Обед и ужин пациента не должны содержать жирную, жаренную, копченую, маринованную, острую пищу:
- жирные сорта рыбы и мяса;
- сыр и творог с большим процентом жирности;
- цельное молоко, сметану, сливки;
- свежий хлеб и сдобную выпечку;
- маринованные и консервированные продукты;
- колбасные изделия и копчености;
- соусы, майонез;
- орехи;
- пряности;
- блюда из бобовых;
- сырые овощи, фрукты, ягоды.
Также рекомендовано исключить употребление кофе, молока, газированных и алкогольных напитков.
Можно есть легкие супы, яйца, нежирные сорта рыбы и мяса, кисломолочные продукты (нежирные йогурты, творог, кефир), овощи, которые прошли температурную обработку (исключение капуста), подсушенный хлеб, галетное печенье. Пить можно негазированную воду и травяные чаи.
Сколько соблюдать голод?
Исследование желудка проводят строго натощак. Для этого нужно организовать полный покой пищеварительному тракту на протяжении 12 часов (минимально 8 часов).
- Если ФГДС проходит утром или днём (до 15:00), вечером перед исследованием разрешен легкий ужин. Далее необходимо воздержаться от приемов пищи.
- Если ФГДС назначена на послеобеденное время (после 15:00), правила подготовки к исследованию несколько меняются. Во избежание плохого самочувствия пациент может организовать легкий перекус пищи утром. Важно, чтобы завтрак состоялся не позднее, чем за 8 часов до начала манипуляции. Можно съесть обезжиренный йогурт, выпить травяной чай с добавлением меда.
Нарушение этого правила чревато сильной тошнотой в процессе исследования, рвотой и крайне неприятными ощущениями. Также информативность исследования резко снижается.
Можно ли пить воду при подготовке к ФГДС желудка?
Накануне исследования пациент соблюдает обычный питьевой режим. Чистую негазированную воду можно употреблять и после ужина. Последнюю порцию жидкости в размере до 100 мл (половина стакана) можно выпить не позднее, чем за 4 часа до начала манипуляции. Далее пить жидкость в любых объемах запрещено. То есть, если гастроскопия назначена на 9 часов утра, а пациент проснулся в 7, от употребления воды нужно воздержаться.
Как быть с вредными привычками?
Чтобы эффективно подготовиться к ФГДС желудка, взрослому человеку лучше отказаться от вредных привычек. Не менее, чем за 2 суток до исследования, следует исключить употребление алкоголя.
Отдельные рекомендации врачи дают курильщикам: необходимо отказаться от курения, по крайней мере, за 2 часа до исследования. Дело в том, что никотин стимулирует секрецию желудочного сока и перистальтику органов ЖКТ. Активность пищеварительной системы может стать причиной дополнительных неприятных ощущений для пациента. Чтобы избежать появления подобных симптомов, следует воздержаться от курения на некоторое время.
Что делать людям, которые принимают лекарства?
Для некоторых взрослых людей актуален вопрос, как готовиться к гастроскопии желудка, если нужно в определенное время принять медикаменты. Речь может идти о гипотензивных препаратах, средствах заместительной гормональной терапии и др. Этот момент лучше заранее согласовать с врачом, который назначает исследование желудка. Пропускать прием лекарств нельзя, так как это может неблагоприятно повлиять на самочувствие и общее состояние пациента во время медицинской манипуляции.
Одновременно нужно соблюсти требования относительно голода и ограничения жидкости. В преимуществе случаев решением становится прием медикаментов натощак, за 4 часа до исследования с небольшим количеством воды. Если процедура назначена на утро, пациенту лучше завести будильник и проснуться пораньше, чтобы в нужное время принять лекарства.
Как готовиться, если будут делать биопсию?
При выявлении язвенных дефектов слизистой, новообразований, очагов воспаления, гастроскопию сочетают с биопсией. Манипуляция подразумевает забор подозрительных участков слизистой в нескольких местах с целью проведения гистологического анализа. Биопсию могут назначать заблаговременно или непосредственно во время эндоскопического исследования желудка и 12-перстной кишки. Подготовка к процедуре совпадает со стандартной подготовкой к ФГДС. То есть, дополнительные организационные мероприятия не нужны.
Правила подготовки к ФГДС под наркозом
Применение общей анестезии позволяет избавить пациента от любых неприятных ощущений во время гастроскопии. Наркоз обеспечивает погружение в сон и полное расслабление мускулатуры, что упрощает проведение диагностики в целом. Однако медикаментозный сон требует дополнительной подготовки от пациента.
Для проведения ФГДС под наркозом пациентам старше 45 лет необходимо предоставить врачу – анестезиологу ЭКГ (срок годности – 1 месяц), а также допуск от врача – терапевта (при наличии патологий: сахарный диабет, заболевания сердца и др.).
Так как подготовка к гастроскопии подразумевает отказ от еды и питья, дополнительные ограничения не нужны. Необходимость применения или отмены медикаментов в день исследования, согласовывают с лечащим врачом.
двенадцатиперстной и толстой кишки; появилась возможность осмотра проксимальной части тощей и дистальной части подвздошной кишки.
Эндоскопические исследования можно разделить:
1. По видам исследований:
эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) ;
колоноскопия (в том числе с осмотром терминального отдела подвздошной кишки) ;
лапароскопия (в том числе лапароскопическая холангиография, панкреатоскопия) ;
сочетанная гастролапароскопия и колоиолапароскопия;
сочетанная эзофагоскопия и бронхоскопия;
эндоскопические исследования через свищи и дренажи;
2. По срокам проведения:
3. По цели и характеру исследования:
А. При плановых исследованиях — обкалывание язв, орошение лечебными препаратами, склерозирование вен и т. д. , удаление новообразований, 6ужирование, реканализация при опухолевых стенозах, установка эндоскопической гастростомы, удаление безоаров, эндоскопические вмешательства при ЭРПХГ.
Б. При экстренных исследованиях - орошение кровоостанавливающими препаратами, клеевые аппликации и т. д. , воздействие физических агентов (электрокоагуляция, аргоно-плазменная коагуляция, лазерная фотокоагуляция, коагуляция тепловым зондом, орошение хлорэтилом), методы механического воздействия (клипирование, лигирование), элекроэксцизия кровоточащих полипов, удаление инородных тел.
4. Интраоперационные эндоскопические исследования:
Интраоперационные эндоскопические исследования:
1. Уточнение диагноза и диагностика сочетанных поражений желудка и двенадцатиперстной кишки у больных с клинической картиной перфорации язв и
2. Исключение множественности поражений желудка и двенадцатиперстной кишки язвенным процессом.
3. При отрицательных результатах ревизии желудка у больных, оперируемых по поводу рака и/или рецидива рака желудка.
4. Осмотр большого дуоденального сосочка при подозрениях на его опухоль, которые могут возникнуть во время бужирования терминального отдела общего желчного протока и при пальпации двенадцатиперстной кишки.
5. Интраоперационная колоноинтестиноскопия (при невозможности определения во время оперативного вмешательства источника кровотечения и т. д. ).
6. Интраоперационная холедохоскопия.
5. Вспомогательные диагностические методы:
• взятие материала для цитологического исследования;
• внутрижелудочная топографическая рН-метрия;
• хромоскопия (хромоэзофагоскопия, хромогастроскопия, хромодуоденоскопия, хромоколоноскопия).
Плановые исследования верхних отделов пищеварительного тракта проводятся:
1) в диагностических целях при подозрении на заболевание пищевода, желудка или двенадцатиперстной кишки;
2) при установленном диагнозе:
• для его подтверждения (в том числе для решения экспертных задач) ;
• для дифференциальной диагностики злокачественной или доброкачественной природы процесса;
•для определения распространенности процесса;
• для определения сочетанности поражения и сопутствующей патологии;
3) для оценки эффективности лечения (консервативного, хирургического) ;
4) для дифференциальной диагностики заболеваний и уточнения локализации
5) для проведения малоинвазивных хирургических вмешательств (полипэктомии, удаления лигатур и др. ) ;
6) для проведения лечебных манипуляций (местное воздействие лазером, орошения, обкалывания и др. ) ;
7) для проведения дополнительных диагностических исследований (эндоскопическая топографическая рН-метрия, хромогастроскопия и др. ).
Экстренная эзофагогастродуоденоскопия проводится для:
1. Выявления источников кровотечений в верхнем отделе желудочно-кишечного тракта.
2. Диагностики острых заболеваний желудка и двенадцатиперстной кишки и дифференциальной диагностики с болезнями других органов.
3. Дифференциальной диагностики паренхиматозных и механических желтух и выявления причин последних.
4. Дифференциальной диагностики функциональной и органической гастродуоденальной непроходимости у экстренных больных и ближайшем послеоперационном периоде.
5. Уточнения локализации инородных тел, извлечения их или определения дальнейшей тактики лечения больных.
Клиническими показаниями для проведения эндоскопического исследования верхних отделов желудочно-кишечного тракта являются:
1. Болевой абдоминальный синдром.
2. Синдром желудочной и/или кишечной диспепсии.
3. Хронические воспалительные заболевания желудочно-кишечного тракта в анамнезе.
4. Дисфагия неясного генеза.
5. Подпеченочная (механическая) желтуха.
6. Синдром нервно-эмоциональных расстройств.
7. Синдром нарушенного всасывания с упадком питания.
8. Подозрение на опухоль пищеварительного тракта.
9. Стриктуры пищевода.
10. Необходимость длительного или постоянного приема пациентом лекарственных средств, способных повреждать слизистую оболочку.
11. Инородные тела пищевода, желудка, кишечника.
12. Желудочно-кишечное кровотечение.
13. Синдром анемии.
14. Синдром портальной гипертензии.
15. Гепатолиенальный синдром (гепатоспленомегалия).
16. Синдром холестаза.
17. Синдром жидкости в брюшной полости.
18. Синдром кишечной непроходимости.
19. Проведение местного эндоскопического лечения.
Несмотря на то, что благодаря современному оборудованию, эндоскопические исследования являются безопасными, существенно расширяют наши диагностические и лечебные возможности, решение о целесообразности проведения процедуры необходимо принимать в каждом конкретном случае строго индивидуально.
До начала исследования нужно выяснить, есть ли противопоказания, которые могут быть абсолютными и относительными.
Необходимо подчеркнуть, что перечень противопоказаний постоянно сужается с развитием эндоскопической техники, оборудования и отчасти определяются соотношением, что приоритетнее: риск исследования или риск заболевания/состояния, по поводу которого планируется фиброгастродуоденоскопия. Если оно не будет вовремя диагностировано и, соответственно, не будет своевременно оказана квалифицированная помощь – это, в свою очередь, может привести к тяжким последствиям вплоть до летального исхода.
К абсолютным противопоказаниям для плановых эндоскопических исследований относятся:
1) Агональное состояние.
2) Острый инфаркт миокарда.
3) Острое нарушение мозгового кровообращения.
4) Бессознательное состояние (за исключением состояния наркоза).
5) Ситуации, когда исследование невозможно из-за резко выраженных анатомо-топографических изменений зоны пищевода (резко выраженная деформация шеи, большой зоб, большая аневризма аорты, высокие стриктуры пищевода и т. д. )
6) Легочная и сердечная недостаточность III стадии.
К относительным противопоказаниям для плановых эндоскопических исследований относятся:
1) Гипертоническая болезнь III стадии.
2) Хроническая коронарная недостаточность (обострение).
3) Аневризма грудного отдела аорты.
4) Общее тяжелое состояние больного.
5) Острые воспалительные заболевания носа, носоглотки, миндалин, верхних дыхательных путей.
6) Психические заболевания.
7) Заболевания крови (гемофилия и другие состояния, сопровождающиеся нарушением свертываемости крови).
Определение показаний и противопоказаний к эндоскопическому исследованию, особенно экстренному, находится в прямой зависимости от опыта врача эндоскописта, оснащенности необходимым оборудованием, возможности оказания необходимого пособия пациенту. Кроме того, абсолютное противопоказание для планового эндоскопического исследования при определенных ургентных условиях может стать относительным. Например, если у больного острым инфарктом миокарда развилось желудочно-кишечное кровотечение. В подобной ситуации риск от оперативного вмешагельства, равно как и от выжидательной тактики, несоизмеримо выше по сравнению с попыткой эндоскопической диагностики и остановки кровотечения.
Таким образом, абсолютным противопоказанием для экстренного эндоскопического исследования является агональное состояние больного. При определении показаний для эндоскопического исследования и вмешательства необходимо руководствоваться следующими принципами:
А) риск развития осложнений не должен превышать диагностическую и лечебную эффективность исследования;
Б) диагностические исследования должны иметь практическую значимость и играть существенную роль при определении тактики лечения.
ЭНДОСКОПИЧЕСКАЯ РЕТРОГРАДНАЯ ПАНКРЕАТОХОЛАНГИОГРАФИЯ
Показания к плановому исследованию:
1. Аденома или рак большого дуоденального сосочка.
2. Подозрение на заболевание поджелудочной железы, если характер патологического процесса невозможно установить другими исследованиями.
3. Первичный склерозирующий холангит.
4. Хронический обтурационный панкреатит, осложненный желтухой.
5. Рецидивирующие желтухи неясной этиологии и желтухи, сопровождающиеся высоким содержанием билирубина и щелочной фосфатазы.
6. Желчно-каменная болезнь с наличием в анамнезе желтухи.
7. Постхолецистэктомический синдром.
8. Заболевания внепеченочных желчных путей (подозрение на холедохолитиаз,
9. Оценка результатов операций на поджелудочной железе, большом дуоденальном сосочке, желчных протоках, наложения билиодигистивных анастомозов.
10. Оценка результатов эндоскопической папиллосфинктеротомии.
11. 1-й период подготовки к лапароскопической холецистэктомии при повышении билирубина, трансаминаз, щелочной фосфотазы на 10% и более от показателей нормы.
Показания к ургентному исследованию:
2. Острый холецистит, осложненный желтухой.
3. Острый панкреатит, осложненный желтухой.
4. Гнойный холангит.
5. Желтуха неясной этиологии.
6. Ранний послеоперационный период после операций на поджелудочной железе, на большом дуоденальном сосочке, желчных путях, осложненный гемобилией и желтухой.
7. Осложнения после лечебных пособий на большом дуоденальном сосочке, желчном и панкреатическом протоках.
Противопоказания к исследованию:
1. Противопоказания для проведения эндоскопического исследования верхних отделов желудочно-кишечного тракта.
2. Непереносимость препаратов, применяемых при исследовании (в первую очередь это касается непереносимости йодсодержащих препаратов).
Герпетический эзофагит входит в группу инфекционных эзофагитов, к которым также относятся кандидозный эзофагит и цитомегаловирусный эзофагит.
Как правило, большинство случаев эзофагита связано с неинфекционными причинами, в основном с гастроэзофагеальной рефлюксной болезнью. Если выявляется инфекционный эзофагит, то следует прежде всего думать, что у данного пациента имеется то или иное нарушение иммунитета.
Полный текст статьи:
Как правило, этиологический фактор – ВПГ (вирус простого герпеса) типа 1, хотя сообщалось и о ВПГ типа 2.
- · Нарушения иммунитета,
- · Трансплантации органов,
- · Пересадка костного мозга [5, 10].
Герпетический эзофагит является в основном следствием реактивации ВПГ с распространением вируса в пищевод:
- · через блуждающий нерв или
- · путем прямого проникновения инфекции из полости рта в пищевод.
- · Одинофагия и/или дисфагия,
- · Лихорадка и загрудинная боль - в 50% случаев,
- · Возможны сопутствующие herpes labialis или язвы ротоглотки.
Диагноз герпетического эзофагита основывается, как правило, на заключении эндоскопического исследования, выводы которого подтверждаются гистологически.
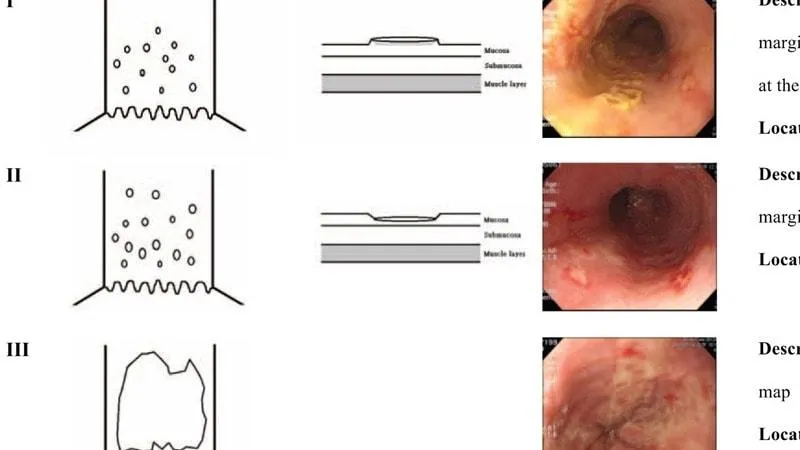
Эндоскопическая классификация герпес-эзофагита:
Описание: мелкие штампованные дефекты с приподнятыми краями и желтоватым налетом

Описание: мелкие штампованные дефекты без приподнятых краев и без характерного желтоватого оттенка
Описание: множественные сливающиеся язвенные дефекты
Лечение при ВПГ-эзофагите зависит от патологии, лежащей в основе иммунного дефицита.
Пациенты без нарушения иммунитета:
Спонтанное выздоровление чаще всего наблюдается в течение 1–2 недель у больных без нарушения иммунитета, хотя некоторые из них могут реагировать более быстро, если приступить к терапии с короткого курса перорального применения ацикловира 200 мг 5 раз в сутки или по 400 мг 3 раза в день в течение 1–2 недель [6, 11].
Пациенты с нарушениями иммунитета:
- · Такие пациенты должны получать лечение, начиная с курса перорального приема ацикловира 400 мг 5 раз в день в течение 2–3 недель.
- · Может быть также назначен фамицикловир 500 мг 3 раза в день или
- · валацикловир по 1 г 3 раза в сутки.
- · Больным с тяжелой одинофагией может потребоваться госпитализация для парентерального введения ацикловира 5 мг/кг 3 раза в день в течение 1–2 недель. Тех, кто демонстрирует быстрое улучшение, можно перевести на пероральную терапию.
Отсутствие эффекта от вышеописанного лечение:
Пациенты, которые не реагируют на лечение, вероятно, заражены штаммом вируса, устойчивого к воздействию ацикловира в результате мутаций в генах тимидинкиназы или ДНК-полимеразы ВПГ. Вирусы с мутациями тимидинкиназы, как правило, обладают перекрестной устойчивостью к другим препаратам этого класса. В этом случае вариантом может быть терапия фоскарнетом [6].
Вам может быть интересно:
Список литературы:
Проведение гастроскопии, несмотря на все свои преимущества, имеет и ряд противопоказаний. Современная медицина подразделяет их на группы:
- Абсолютные (при этом выполнение процедуры ЭГДС категорически противопоказано).
- Относительные (при наличии определенных заболеваний процедуру следует отложить до полного выздоровления, либо болезни, при которых решение о необходимости исследования принимает врач, оценивая общее состояние здоровья и целесообразность).
Таким образом, к абсолютным противопоказаниям к гастроскопии (ЭГДС) относятся:
- сильное искривление позвоночника;
- стеноз пищевода;
- слишком большой размер щитовидной железы;
- острая форма инфаркта миокарда;
- инсульт (ишемический или геморрагический);
- нарушение свертываемости крови;
- бронхиальная астма в стадии обострения;
- заболевания, из-за которых сместился или может сместиться пищевод (аневризма аорты, опухоли, новообразования и др.);
- категорический отказ пациента проходить процедуру.
Относительными противопоказаниями к гастроскопии являются:
- стенокардия;
- гипертоническая болезнь 3-й стадии;
- воспаления в острой форме в области гортани и глотки;
- воспаление миндалин;
- увеличение лимфоузлов на шее;
- психические заболевания, при которых пациент не может себя контролировать.
Отдельно следует отметить противопоказания к гастроскопии под наркозом. Ими являются: период беременности, астма, психические расстройства, недавно перенесенный инсульт или инфаркт. Применять наркоз следует, если будет выполняться хирургическое вмешательство, например: проведение биопсии, лечение эрозии, язвы, остановка кровотечения. Также наркоз показан детям и чувствительным людям, которые отказываются проходить гастроскопию без наркоза.
Для прохождения гастроскопии при себе необходимо иметь полотенце, а также за несколько дней до процедуры сделать ЭКГ.
Если у Вас остались вопросы по данной теме, Вы можете их задать специалисту на форуме по ссылке: Форум для пациентов. Вопрос-ответ!
Вывод:
Выше мы разобрались, кому нельзя делать гастроскопию. Тем не менее, несмотря на все возможные противопоказания к ЭГДС, при возникновении экстренных ситуаций врач может назначить проведение этого исследования. Но для этого должны быть веские причины, и врач лично оценивает состояние пациента, все возможные риски и только после этого проводит исследование. При этом процедура должна проводиться в стационаре, который оснащен необходимым оборудованием, чтобы в случае возникновения осложнений можно было экстренно оказать медицинскую помощь.
Читайте также:

