Наиболее частая локализация папилломы сердца
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гемангиома: причины появления, симптомы, диагностика и способы лечения.
Определение
Гемангиомой называют гиперплазию сосудов (разрастание клеток сосудистой стенки) – заболевание, которое классифицируется как доброкачественная опухоль (доброкачественное новообразование) и может быть как врожденным, так и появиться в течение нескольких месяцев после рождения ребенка.
Гемангиома кожи у взрослых встречается, но не часто, так как большинство опухолей самостоятельно рассасываются еще в детском возрасте. Если похожее новообразование появилось на коже взрослого человека, где до этого не было никаких поверхностных дефектов, то такая опухоль требует тщательной диагностики.
Если в детстве гемангиома выражена слабо (в виде ссадины или небольшого пятнышка), то во взрослом возрасте под действие определенных факторов она может расти и увеличиваться.
Гемангиомы формируются, как правило, на коже головы, лица, шеи и реже – на туловище и конечностях. Излюбленными локациями на внутренних органах являются печень, кости, легкие.
Гемангиомы кожи чаще представляют собой одиночные новообразования, но бывают исключения. Замечено: если гемангиом на видимых участках тела больше пяти, высока вероятность того, что есть и гемангиома внутренних органов.
Причины появления гемангиом
Причины появления гемангиом до конца не изучены. Согласно одной из теорий, разросшиеся клетки эндотелия могут быть остаточными эмбриональными клетками. Другое предположение заключается в том, что гемангиома начинает расти внутриутробно в условиях хронического недостатка кислорода. Возможно, формирование опухоли могут провоцировать острые инфекции, в том числе респираторно-вирусные, если таковые были у матери в первом триместре беременности. Это лишь теория, потому как гемангиомы возникают и у детей, родившихся от матерей с нормально протекавшей беременностью.
Угрозы выкидыша, предлежание плаценты (очень низкое расположение плаценты в матке, затрудняющее естественные роды), отслойка и воспаление плаценты, обвитие пуповины, преэклампсия (комплекс симптомов, включающий отеки, повышение артериального давления и выявление белка в анализе мочи), возраст матери (старше 38 лет) также являются факторами риска.
Классификация заболевания
Гемангиомы детского возраста подразделяют на врожденные и инфантильные (младенческие).
Нередко крупные гемангиомы можно увидеть во время ультразвукового скрининга. Новорожденный появляется с гемангиомой, которая впоследствии может самостоятельно в течение полутора лет уменьшиться в размере и исчезнуть (быстро инволюционирующая), уменьшиться, но не полностью исчезнуть (частично инволюционирующая) или не измениться совсем (не инволюционирующая). Если врожденная гемангиома растет, то только пропорционально росту ребенка. С равной частотой она встречается как у мальчиков, так и у девочек.

Инфантильная гемангиома
Предшествует такой гемангиоме участок измененной кожи или красное пятно. Рост гемангиомы может продолжаться до шести месяцев жизни ребенка. Затем наступает период остановки роста, он длится в среднем два месяца, а потом происходит фаза медленного уменьшения новообразования, которая может продолжаться до десяти лет.
Младенческая гемангиома встречается у девочек в пять раз чаще, чем у мальчиков.
Инфантильные гемангиомы могут располагаться на коже (простые капиллярные гемангиомы), под кожей (венозные и кавернозные гемангиомы) и быть комбинированными.
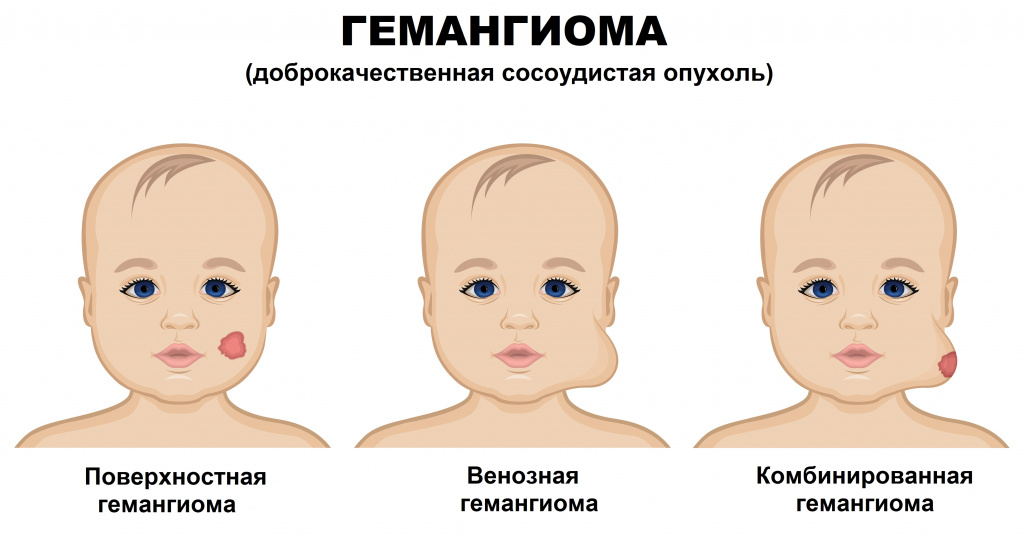
В зависимости от гистологического строения и от калибра сосудов гемангиомы подразделяют:
- на капиллярные,
- венозные,
- кавернозные,
- комбинированные.
Располагается на поверхности кожи и представляет собой густую сеть тесно переплетенных капилляров, выстланных клетками эндотелия. Эта форма встречается в 90-96% случаев, характерна интенсивным разрастанием новых сосудов и считается начальной стадией развития образования.
Образования представлены венами мелкого и среднего калибра. Таким гемангиомам свойственно разрастание вглубь кожи и над ее поверхностью.
Кавернозные, или пещеристые гемангиомы.
Кавернозное образование считается следующим этапом развития венозной формы гемангиомы. Оно состоит из полостей, ограниченных эндотелиальным слоем сосудов и разделенных перегородками. Такая гемангиома формируется в результате переполнения кровью неполноценных капилляров и разрыва их стенок с образованием полостей (каверн) и кровоизлияний (гематом). Кровь, находящаяся в этих полостях, из-за повышения коагуляционных свойств образует мелкие сгустки.
К этому виду гемангиом относят образования, имеющие признаки нескольких форм различной степени выраженности.
Края гемангиомы говорят о стадии ее развития: ровный очерченный край наблюдается в фазе остановки роста и фазе уменьшения опухоли. Во время активного роста края размыты.
Небольшие гемангиомы внутренних органов зачастую никак себя не проявляют и случайно выявляются при проведении исследований, связанных с другими заболеваниями.
Для того чтобы гемангиома печени давала болевые ощущения, она должна достигать внушительных размеров – 5–10 см. Гемангиома позвоночника не вызывает никаких симптомов, если она находится внутри позвонка. Как только она затрагивает надкостницу (оболочку, покрывающую кость) или связки, появляется постоянная боль. Опухоль, сдавливающая корешки спинномозговых нервов, может привести к различным нарушениям чувствительности в конечностях.
Некоторые гемангиомы сразу вызывают симптомы, это объясняется особенностью расположения. Разрастаясь, они быстро нарушают функцию органа. К таким относят гемангиомы гортани, трахеи, опухоли глаз.
Диагностика гемангиомы
Диагностика гемангиомы начинается с опроса пациента и/или его представителей о течении заболевания, первых проявлениях, динамике событий. Затем проводят детальный осмотр сосудистого образования. В зависимости от симптомов и расположения гемангиомы может потребоваться углубленный осмотр узким специалистом (офтальмологом, оториноларингологом и т.д.).
Для уточнения размеров, глубины залегания, строения новообразования показано ультразвуковое исследование с изучением кровотока. Однако при некоторых гемангиомах оно может быть неинформативным.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Фиброма, рабдомиома сердца. Папиллярная фиброэластома и феохромоцитома
Фибромы обычно расположены па свободной стенке ЛЖ, МЖП и области верхушки. Они имеют четкие границы с окружающим миокардом и содержат множественные кальцинаты. Фибромы могут расти в полость ЛЖ и влиять на его наполнение или быть причиной злокачественных аритмий. Также фибромы могут вызывать застойную СН. При локализации в области верхушки фибромы могут быть ошибочно приняты за другую патологию, например апикальную ГКМП.
Рабдомиома — самая частая опухоль сердца у детей, особенно при туберозном склерозе; ее можно диагностировать до рождения при ЭхоКГ плода. Рабдомиомы часто множественные, располагаются в ПЖ, ВОПЖ или в ЛА, после рождения часто регрессируют спонтанно.
Феохромоцитома. Распространенность первичных феохромоцитом сердца невелика. Обычно они расположены вдоль атриовентрикулярной борозды, имеют четкие границы, яйцевидную форму и размер от 1,5 до 5 см в диаметре. ТТЭхоКГ и ЧПЭхоКГ позволяют качественно визуализировать опухоль.
Злокачественные первичные опухоли сердца встречаются редко и имеют плохой прогноз. К ним относят ангиосаркому, рабдомиосаркому, миксосаркому, остеосаркому, фибросаркому и синовиальную саркому. Ангиосаркома обычно локализуется в ПП, часто сочетается с выпотом в полость перикарда. Рабдомиосаркому и фибросаркому можно обнаружить в любых отделах сердца. Синовиальная саркома встречается редко, как правило, в ПП.
Метастазы в сердце распространены чаще, чем первичные опухоли; они исходят из легких, молочной железы, почек, печени, лимфом, меланом и остеогенных сарком. Всегда, когда обнаруживают дополнительные образования в ПП, необходимо тщательно исследовать НПВ, поскольку гипернефрома, гематома и внутривенный лейомиоматоз из матки часто метастазируют в НПВ и ПП.
Липоматозная гипертрофия межпредсердной перегородки может быть принята за опухоль сердца. В ПП при ЭхоКГ в В-режиме визуализируются структуры, напоминающие опухоли: евстахиев клапан, электрод кардиостимулятора или вегетстации, исходящие из области центрального венозного катетера, кисты и тромбы. Эхинококковая киста, туберкулома, вегетации, прикрепленные к свободной пенке желудочка, абсцессы или внутрисердечпый катетер могут напоминать опухоли. Тромботические массы из глубоких вен могут пройти через ПП и ПЖ и стать причиной ТЭЛА.
Эти массы подвижны, с характерной змееподобной формой и обычно ассоциированы с ТЭЛА. Иногда тромбы из ПП могут проходить через овальное окно и вызывать парадоксальные эмболии. Похожие подвижные структуры могут наблюдаться у больных с внутривенной лейомиомой.
Тромбы в левом предсердии чаще можно встретить у больных с ФП или стенозом МК. При подозрении на тромбоз ЛП или УЛП необходимо провести ЧПЭхоКГ. Впутрижелудочко-вый тромбоз отличается от опухолей, поскольку он связан с нарушениями ЛС, за исключением тромбоза верхушечной области при гиперэозинофильном синдроме и, иногда, лимфомс. Контрастная ЭхоКГ может помочь дифференцировать тромбы и другие образования в области верхушки. При этом тромбы выглядят как темные структуры, поскольку лишены кровоснабжения.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лучевая диагностика папилломатоза трахеи, бронхов на рентгене, КТ
а) Терминология:
1. Синонимы:
• Рецидивирующий респираторный папилломатоз (РРП)
2. Определение:
• Узелки вдыхательных путях (папилломы), обусловленные инфицированием вирусом папилломы человека (ВПЧ):
о Верхние отделы > нижние отделы дыхательных путей
• Инвазивный папилломатоз:
о Диссеминация в легких
б) Лучевые признаки трахеобронхиального папилломатоза:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Утолщение, в том числе узловое стенок дыхательных путей
о Множественные солидные и полостные узелки или объемные образования в легких
• Локализация:
о Чаще всего поражается гортань:
- Различная частота поражения дистальных отделов дыхательных путей
В 5-29% от всех случаев
о Инвазивный папилломатоз
- В коронарной плоскости центральная локализация или локализация в прикорневой зоне
- В аксиальной плоскости локализация в задних отделах
• Размер:
о Инвазивный папилломатоз:
- Различный размер
- Большинство узелков 1 -3 см в диаметре
• Морфологические особенности:
о Инвазивный папилломатоз
о Узелки меньшего размера обычно солидные
о Чем больше размер узелка, тем больше вероятность формирования в нем полости

(а) У пациента с трахеобронхиальным папилломатозом при прицельной рентгенографии органов грудной клетки в ПП проекции в правом легком определяются множественные накладывающиеся друг на друга кольцевидные затемнения, соответствующие кистам. В левом легком выявляются аналогичные затемнения (не показаны). Выявляется объемное уменьшение нижней доли правого легкого.
(б) У этого же пациента при нативной КТ визуализируются узелки в области бифуркации трахеи и в правом верхнедолевом бронхе, а также множественные кисты с тонкими неровными стенками в верхней и нижней долях правого легкого.
2. Рентгенография:
о Дыхательные пути:
- Утолщение, в том числе узловое, стенок дыхательных путей:
При рентгенографии может не визуализироваться
о Множественные узелки или объемные образования в легких:
- В структуре могут определяться полости
4. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ представляет собой оптимальный метод визуализации узелков в дыхательных путях, выявления инвазивного папилломатоза легких и плоскоклеточного рака

(а) При КТ с контрастным усилением в обоих легких определяются множественные полостные узелки. В нижней доле левого легкого выявляется полостное объемное образование с неровным контуром. Наблюдается преимущественное поражение задних отделов нижних долей легких вследствие диссеминации.
(б) У этого же пациента при КТ с контрастным усилением на реконструкции в коронарной плоскости в обоих легких визуализируются множественные солидные и полостные узелки и объемные образования. Чем больше размер узелка, тем больше вероятность формирования полости. Образование нижней доли левого легкого может соответствовать плоскоклеточному раку — известному осложнению папилломатоза.
в) Дифференциальная диагностика папилломатоза трахебронхиального дерева:
1. Остеохондропластическая трахеобронхопатия:
• Множественные мелкие узелки в дыхательных путях ± кальцифи каты
• Поражает переднебоковую стенку трахеи и стенки проксимальных бронхов
• Отсутствует поражение задней мембранозной стенки трахеи
• Асимметричный стеноз дыхательных путей
2. Гранулематоз с полиангиитом:
• Множественные полостные узелки или объемные образования в легких
• Стеноз подголосового отдела гортани
• Утолщение стенок дыхательных путей
3. Трахеобронхиальный амилоидоз:
• Кальцифицированные или некальцифицированные узелки в подслизистом слое трахеи, вызывающие сужение ее просвета
• Поражается задняя мембранозная стенка
4. Рецидивирующий полихондрит:
• Диффузное утолщение стенок трахеи и главных бронхов и сужение их просвета; отсутствие кальцификатов
• Поражение передней и боковой стенок трахеи, хрящей трахеи
6. Плоскоклеточный рак:
• Наиболее частая форма рака легких, при которой формируются полости
• Наблюдаются в 15% случаев
• Развитие тесно связано с курением
• Риск повышается при наличии инвазивного папилломатоза
7. Метастазы в легких:
• Множественные узелки или объемные образования в легких
• В метастазах плоскоклеточного рака и сарком могут формироваться полости
• Дыхательные пути поражаются не всегда
8. Септические эмболы:
• Узелки или объемные образования с нечетким контуром
• Количество полостей вариабельно

(а) У пациента с трахеобронхиальным папилломатозом при нативной КТ в нижней доле правого легкого определяется солидное объемное образование с дольчатым контуром, соответствующее плоскоклеточному раку. Плоскоклеточный рак встречается в 2% случаев. Ее наличие следует заподозрить при быстром росте узелка в легких.
(б) У этого же пациента при нативной КТ в нижней доле правого легкого визуализируются солидный и полостной узелки. У пациентов с трахеобронхиальным папилломатозом наличие узелков в легких служит признаком инвазивного папилломатоза.
г) Патоморфология папилломатоза трахеи и бронхов:
1. Основные особенности:
• Этиология:
о Инфицирование дыхательных путей ВПЧ:
- Передача ВПЧ от матери ребенку при прохождении через родовые пути:
Факторы риска: первые роды, роды через естественные родовые пути, возраст матери < 20 лет
- Чаще всего встречается инфицирование ВПЧ 6 и 11 типов
- Может поражаться любой отдел дыхательных путей:
В 95% случаев поражается гортань
Единичные папилломы чаще встречаются у курящих мужчин среднего возраста
- Диссеминация вдыхательных путях (инвазивный папилломатоз):
Менее чем в 1 % случаев наблюдается диссеминация в легких
Хирургические вмешательства на папилломах гортани повышают риск диссеминации
о Диссеминация в легких обычно наглядна у детей и лиц молодого возраста:
• Инфекция ВПЧ:
о Папилломы и остроконечные кондиломы
о Тропизм к кератиноцитам о Рак шейки матки
2. Макроскопические патоморфо логические и хирургические особенности:
• Папиллярные или на широком основании образования с васкуляризированной сердцевиной, покрытые плоским эпителием
• Папилломы дыхательных путей могут расти экзофитно или эндофитно
• Напоминают цветную капусту
3. Микроскопические особенности:
• Образования в гортани и легких, состоящие из плоских эпителиальных клеток
• Полости выстланы плоским эпителием
о Плоские эпителиальные клетки могут распространяться между альвеолами через поры Кона
д) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о При умеренном поражении симптомы могут отсутствовать
о Охриплость вследствие поражения гортани является наиболее частым симптомом
о При наличии хрипов и стридора может быть ошибочно принят за астму
о Другие симптомы зависят от размера, количества и локализации папиллом:
- Одышка, гемофтиз
- Постобструктивная пневмония
• Функциональные легочные тесты:
о Признаки обструкции верхних отделов дыхательных путей (до трахеи)
• Ларингоскопия:
о Непосредственная визуализация папиллом
о Выполнение биопсии, необходимой для определения типа ВПЧ
2. Демографические данные:
• Возраст:
о Взрослые: два случая на 100000 человек
о Двухуровневое распределение по возрасту:
- Дети: от 18 месяцев до трех лет
- Взрослые: четвертое десятилетие
• Пол:
о Дети: М =Ж
о Взрослые: М>Ж
3. Естественное течение заболевания и прогноз:
• У молодых лиц обычно купируется самостоятельно
• Узелки в легких обычно растут весьма медленно:
о При быстром росте следует подозревать плоскоклеточный рак
• Инвазивный папилломатоз:
о Летальный исход вследствие дыхательной недостаточности
о Уровень смертности достигает 50% о В 2% случаев выявляется плоскоклеточный рак:
- Обычно возникает спустя 15 лет после развития папилломатоза
- Карциномы часто характеризуются мультицентричным ростом
4. Лечение папилломатоза трахеи и бронхов:
• Если купируется самостоятельно, то лечение обычно не требуется
• При развитии обструкции дыхательных путей проводится хирургическое или медикаментозное лечение:
о Лазерная абляция образований дыхательных путей:
- Обычно требуется многократное повторение процедуры
- При поражении нижних отделов дыхательных путей выполнение процедуры сопряжено с техническими трудностями
- Меры предосторожности для медицинских работников, препятствующие передаче вируса:
Распространение аэрозольных вирусных частиц
о Трахеостомия:
- Устранение обструкции дыхательных путей
- Необходимость в проведении процедуры чаще возникает у пациентов молодого возраста
о Антивирусные препараты могут замедлить рост
о Интерферон может замедлить рост:
- Системное введение препарата либо непосредственное введение его внутрь образования
• Отказ от курения:
о Снижает риск развития плоскоклеточного рака о Канцерогенные вещества в табаке способствуют росту папиллом
5. Диагностические пункты:
1. Следует учитывать:
• У пациентов с множественными узелками в дыхательных путях следует подозревать трахеобронхиальный папилломатоз
2. Ключевые моменты при интерпретации изображений:
• Следует изучать легкие на предмет наличия инвазивного папилломатоза и патологических образований, которые могут соответствовать плоскоклеточному раку
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
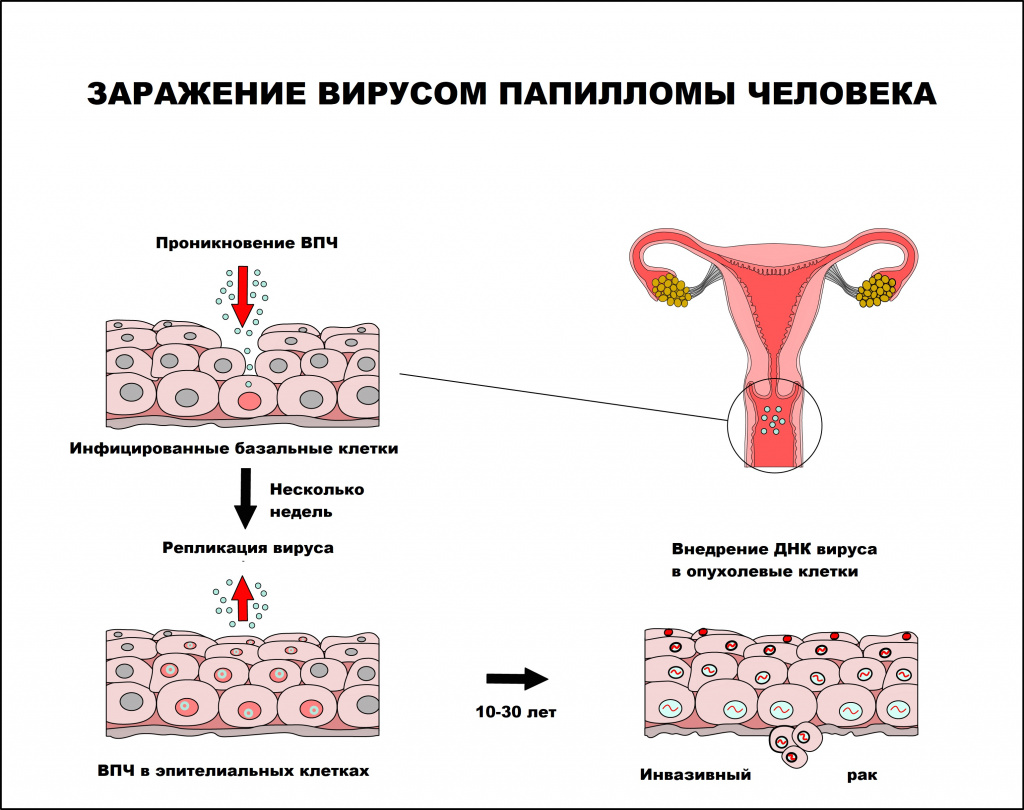
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.

Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Читайте также:

