От гепатита с гниют зубы
Обновлено: 07.05.2024
По статистике, 98% процентов людей боятся визитов к стоматологу. Как следствие, решение проблем с зубами откладываются до последнего, пока однажды мы не обнаруживаем, что зуб сгнил. Тогда уж визит к врачу неизбежен, но и работа предстоит большая.
Вопреки распространенному мнению, гнилые зубы появляются не только в результате плохой гигиены.
Причины гниения зубов
Да, мы все знаем, что зубы нужно чистить 2 раза в день, обязательно пользоваться зубной нитью и посещать стоматолога 2 раза в год. Многие пациенты следуют этим рекомендациям, а зубы у них все равно портятся и гниют. Плохая гигиена, не единственная причина по которой зубы портятся. Есть и другие факторы:
- заболевания десен провоцируют размножение бактерий, которые в буквальном смысле прогрызают эмаль и разрушают ткани зуба;
- генетика играет роль в способности зубов сопротивляться патогенным факторам;
- неблагоприятная экологическая среда приводит к тому, что в промышленных районах проблем с зубами больше, чем в местах, где нет заводов и фабрик;
- качество воды напрямую сказывается на зубах. Низкое содержание полезных минералов (фтор, кальций), высокое содержание солей тяжелых металлов может разрушать зубы, несмотря на гигиену;
- плохие привычки. У курильщиков зубы хуже, чем у некурящих и лечение проходит тяжелее;
- общие заболевания, например, проблемы с ЖКТ, отрицательно влияют на состояние зубов;
- преобладание в диете углеводов, а также твердые, травмирующие десны и эмаль, продукты питания приводят к разрушению зубов.
Чтобы понять, почему гниют зубы, нужно пройти обследование. Не стоит удивляться, если врач просит сдать анализы или сделать УЗИ. Лечение зубов требует комплексного подхода и диагностика важна, как никогда. Узнав, из-за чего гниют зубы, врач назначит адекватное лечение.
Симптомы
Боль в зубах появляется не сразу, поэтому к врачу обращаются, когда зуб уже сильно пострадал. Чтобы вовремя принять меры, лучше обратится к стоматологу при первых признаках проблемы.
Запишитесь на прием, если вы испытываете:
- неприятные ощущения при чистке;
- реагируете на холодное-горячее, сладкое-кислое;
- ощущаете гнилостный запах изо рта;
- заметили пятна на эмали;
- появились болевые ощущения.
Стадии
- Поверхностный. Эмаль еще цела, но в районе пятна становится шершавой. Пятно углубляется. Зуб начинает реагировать на холодное-горячее.
- Средний. Кариес проникает до дентина, но тот не дает выхода к пульпе. Испорченный зуб реагирует на температурные, механические, химические раздражители. Но боль не постоянная, проходит быстро.
- Глубокий. Боль резкая при прикосновении, но постепенно стихает. Кариозная полость видна невооруженным глазом.
Чем опасны непролеченные зубы
Если не пролечить кариес вовремя, воспаление проникает в пульпу и начинается пульпит. Который, в свою очередь, приводит к периодонтиту. Лечение этих осложнений занимает долгое время и не всегда бывает результативным. Успех в лечении гнилых зубов тем выше, чем раньше оно начинается. К тому же, инфекция из ротовой полости легко проникает внутрь организма, повышая риск воспалительных заболеваний разной этиологии, проблем с желудком.
Группы риска
От гнилых зубов никто не застрахован, но есть люди, которые страдают от них больше других. Как ни странно, но в одну из этих групп входят дети. У 70% детей до 10 лет есть испорченные зубы, к 16 годам показатели достигают 80%.
Почему гниют зубы у детей
У детей состав слюны не такой, как у взрослых. Ее антибактериальные свойства низкие, в теплой, влажной среде микробы быстро размножаются. Заболевание не только часто встречается, оно быстро прогрессирует. Распространяется кариес в ширину и глубину. Одиночные явления редки, обычно поражаются сразу несколько зубов. Для детей своевременное выявление и лечение проблемных зубов имеет особое значение. Гнилые зубы могут стать причиной:
- пульпита и периодонтита;
- аномалий прикуса;
- потере молочных и постоянных зубов;
- воспалений челюстно-лицевого аппарата.
Плохие зубы влияют на социальную адаптацию детей, приводят к психологическим проблемам.
Профилактикой служат гигиенические процедуры, ограничения сладкого, сбалансированное питание и регулярные осмотры стоматолога.
Зубы и беременность
Мы выяснили, почему гниют зубы у детей. Есть еще одна группа людей особенно подвержена риску гниения зубов. Это беременные женщины. Некоторые ученые относят беременность к иммунодефицитным состояниям – настолько сопротивляемость организма к патогенам падает. Немудрено, что во время беременности обостряются общие болезни и начинаются проблемы с зубами. Повышенное содержание гормонов в организме снижает барьерную способность эпителия, микроорганизмы легче проникают в десну и начинают размножаться.
Уберечь зубы поможет:
- рациональный и сбалансированный режим питания;
- мультивитаминные комплексы;
- профессиональная гигиена рта;
- ванночки из лекарственных трав;
- аппликации с кальцием и фосфатами.
Что делать, если зуб сгнил
Еще совсем недавно единственным решением проблемы было удаление. Сегодня стоматологическая наука предлагает разные методы и техники восстановления зубов.
Метод воздействия зависит от конкретного случая. Имеет значение глубина поражения, его площадь, стадия заболевания и степень разрушения.
Лечение на начальной стадии
На стадии пятна можно обойтись без бормашины, ведь именно она больше всего пугает и заставляет тянуть с визитом к врачу.
- Озоновую терапию. Обработка озоном уничтожает бактерии, а специальные препараты восстанавливают эмаль.
- Лазер тоже уничтожает бактерии, при этом не нагревает ткани и служит хорошей профилактикой для болезней десен.
- Инфильтрационная обработка.
Лечение на средней и тяжелой стадии
Если болезнь запущена, стоматолог все равно постарается спасти зуб. При этом без бормашины уже не обойтись. После обследования, врач принимает решение, как лечить сгнивший зуб. Но общие принципы одни и те же: после введения анестезии, все отмершие ткани удаляют, полость дезинфицируют и ставят пломбу.
Если сгнила коронка зуба, но корень сохранился, после лечение зуб готовят к протезированию, используя:
- Вкладки под культю. Они заменяют разрушенную ткань зуба. Изготавливают вкладки из циркония, керамики, драгоценных металлов. Одну часть вкладки вставляют в зубной канал, а на другую надевают коронку.
- Штифты. Штифт – это стержень, который вставляют в зубной канал, а сверху устанавливают коронку. Изготавливают их из металла или стекловолокна.
Современное протезирование - это огромное разнообразие материалов. Коронки изготовляют из традиционных материалов: металлов и металлокерамики, композитов, циркониевых сплавов, современных безметалловых составов.
Имплантация – решение для запущенных случаев
Увы, если сгнил корень зуба, то единственным решением будет удаление. Но и тут стоматологи предлагают метод, который поможет восстановить сгнивший зуб - имплантацию. Имплант остановит потерю костной ткани, предотвратит расшатывание и наклоны соседних зубов, восстановит улыбку. Метод немедленной нагрузки предусматривает установку имплантата сразу после удаления зуба. Не надо ждать, пока лунка заживет и жевать можно практически сразу.
Зуб мудрости – особый случай
Третьи моляры доставляют много хлопот: прорезываются поздно, часто не до конца. Под краем десны скапливается пища, размножаются бактерии. Добраться до них сложно, поэтому когда зуб мудрости сгнил, в большинстве случаев его удаляют. Однако, грамотный специалист всегда рассматривает ситуацию в целом и решение принимает, учитывая все факторы.
Профилактика
Ежедневная гигиена зубов имеет огромное значение в профилактике кариеса. Но просто чистить зубы недостаточно. В 90% случаев причиной почему зубы начали гнить, является скопление пищи в межзубном пространстве. Щетка не в состоянии его хорошо очистить. Стоматологи не устают повторять, как важно применять зубную нить. Ежедневное использование флосса снижает риск кариеса вполовину.
Врачи также рекомендуют:
- Профессиональную чисткузубов на регулярной основе. Отсутствие налета ограничивает среду обитания микробов.
- Фторирование. Ионы фтора взаимодействуют с тканями зуба, укрепляют его эмаль.
- Реминерализация. Крепкая эмаль представляет непреодолимый барьер для бактерий. Насыщение эмали минералами – отличная профилактика гниения зубов.
- Герметизация. Покрытие фиссур, бороздок на эмали, специальным герметиков предотвращает скопление пищи, останавливает развитие микробных колоний.
Устранение причин из-за чего гниют зубы, профилактическое укрепление эмали, здоровые привычки помогут сохранить улыбку надолго.
Гепатит С — вирусное заболевание, в основном передающееся через кровь. Чаще всего инфицирование им случается при использовании нестерильных медицинских инструментов. А поскольку само заболевание в течение первых месяцев протекает бессимптомно, в большинстве случаев оно переходит в хроническую форму еще до того, как бывает диагностировано.
Нелеченый гепатит может привести к фиброзу, циррозу печени, поражению суставов, снижению интеллектуальных функций и работоспособности. Особенно тяжелыми последствиями он грозит обернуться в сочетании с ВИЧ.
Как и ВИЧ, вирус передается в том числе половым путем, и пусть этот способ инфицирования для него нехарактерен, в отличие от вируса иммунодефицита, вирус гепатита намного более устойчив ко внешней среде. В каком-то смысле гепатит С — чемпион по выживанию: в высохшей крови при комнатной температуре вирус сохраняет жизнеспособность до 16 часов (тот же ВИЧ умирает в таких условиях почти мгновенно). А уничтожение вируса гепатита С достигается только стерилизацией.
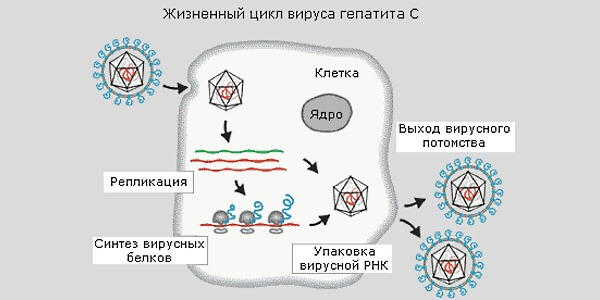
Если в конце 90-х в России распространение гепатита напрямую коррелировало с употребления внутривенных наркотиков, сегодня эпидемиологическая картина совсем другая: вирус обнаруживается у 3—4 % населения, включая маленьких детей.
Причем вероятность инфицироваться гепатитом, даже если вы не употребляете инъекционных наркотиков, не занимаетесь незащищенным сексом, вам не переливали кровь, все равно остается весьма высокой. А одним из мест, где можно заразиться гепатитом, остается кабинет стоматолога.
Инерция скупости
Если вероятность инфицироваться ВИЧ у стоматолога весьма невелика, то, как утверждают западные исследования гепатита, в случае с этим заболеванием все обстоит намного серьезнее.
Традиционно врач-стоматолог препарирует ткань зуба турбинным наконечником, чтобы поставить пломбу. Ротор вращает бор, вставленный в наконечник, со скоростью 300 000 оборотов в минуту, а сам ротор приводится в движение сильным потоком сжатого воздуха. Собственно эта турбина и издает тот характерный звук, который у нас ассоциируется со стоматологическим кабинетом.
При препарировании зуба наконечник всегда загрязняется биологическими жидкостями: кровью, гноем, слюной. Но настоящая проблема в том, что при прекращении подачи воздуха в турбинном наконечнике возникает эффект аспирации: давление в воздушном канале становится куда ниже, чем в зоне турбины, и биологические жидкости засасываются в воздушный канал.

Когда вы садитесь в кресло стоматолога или усаживаете туда своего ребенка, врач при вас надевает стерильные перчатки и распечатывает стерильный лоток с инструментами.Но турбинный наконечник часто остается прежним.
Когда стоматолог приступает к работе, он уже стоит в установке. К сожалению, в большинстве российских стоматологических клиник наконечник распечатывают из стерильной упаковки в начале смены, а стерилизуют в самом конце — и это в лучшем случае.
Так, недавний опрос 467 стоматологов, проведенный исследователями, показал, что 19 % российских врачей, большая часть которых имеют специализацию по ортопедии и стаж работы от 10 до 19 лет, не считают необходимым стерилизовать мелкий стоматологический инструментарий между пациентами.
Отчасти это связано с тем, что, когда турбинные наконечники появились на рынке в 90-е годы, они стоили очень дорого и врачи не могли себе позволить принимать каждого пациента с отдельным наконечником. Сегодня турбинный наконечник стоит 2500—4000 рублей, что для стоматологической клиники немного, но инерционность мышления специалистов берет свое.
Вакуум знаний
Впрочем, паниковать не стоит. Профессор кафедры инфекционных болезней и эпидемиологии МГМСУ имени А. И. Евдокимова Ирина Шестакова на вопрос нашего сайта отвечает, что реально оценить вероятность такого заражения достаточно сложно. И риск не так уж и велик, как это может показаться на первый взгляд.
по теме

Лечение
АBC — азбука гепатита
Ее коллега Юрий Крестинский, директор центра развития здравоохранения московской школы управления Сколково, не так оптимистичен. До трети случаев заражения гепатитами происходят через стоматологию, маникюры, педикюры, либо через парикмахерские услуги, например, такие как бритье опасными и старомодными лезвиями, которые во многих странах запрещены, подчеркивает он.
Вопрос контроля
Как демонстрируют данные уже упомянутого опроса, 2 % врачей-стоматологов со стажем работы более 30 лет допускают повторное использование игл и карпул с анестетиком для анестезии после стерилизации. Более четверти врачей-стоматологов не изучали вопросы инфекционного контроля при получении постдипломного образования и на курсах повышения квалификации. Более 30 % из них открыто признаются, что не обладают достаточными знаниями о заболеваниях, переносимых кровью.
В результате 51 % детских стоматологов не используют 2 пары перчаток при работе с пациентом, у которого подобный диагноз установлен. 25 % врачей-стоматологов городских стоматологических поликлиник не используют крафт-пакеты для стерилизации и хранения инструментов.
Каков итог, стоит ли бояться стоматологов? Конечно, не стоит. Общий вывод, который можно сделать в этом случае: не стесняйтесь и не бойтесь перестраховываться — требуйте, чтобы стоматолог при вас распечатывал все инструменты и доставал их из стерильной упаковки.
Не верьте пустым заявлениям, помните, что дезинфекция никогда не заменяет стерилизацию и что инфекции, передающиеся через кровь, обходятся слишком дорого. Так что лучше выглядеть в глазах стоматолога занудой, чем в один непрекрасный день узнать, что у вас гепатит С.
Справка: что такое гепатит С
Вирусные гепатиты — это инфекционные заболевания, поражающие печень. Существуют разные вирусные гепатиты (их обозначают латинскими буквами). Симптомы заболеваний могут быть схожими (а чаще всего их вообще нет), но их возбудители по-разному распространяются и влияют на организм человека. Например, гепатит А — это кратковременная инфекция, а В и С могут протекать десятилетиями, незаметно повреждая печень. С распространением гепатитов А и В успешно борются с помощью прививок, а вот против гепатита С вакцины не существует.
Заражение вирусом гепатита С обычно происходит через контакт с кровью инфицированного человека:
- через шприц у лиц, употребляющих инъекционные наркотики (по статистике это наиболее распространенный способ заражения);
- при незащищенном сексе (риск выше при более травматичных формах, например, анальном сексе);
- через нестерильные медицинские инструменты (например, при экстренных вмешательствах в ограниченных условиях, при стоматологических процедурах и др.);
- через предметы личного пользования (например, бритву);
- при нарушении условий переливания крови (встречается редко, так как компоненты и доноры крови проходят тщательный отбор и обследование);
- от инфицированной матери новорожденному.
Основной способ диагностики гепатита С — анализ крови. Поэтому сложно назвать реальное количество людей, которые являются носителями этого вируса. В 2021 году некоторые эксперты говорили о том, что в России гепатитом С могут быть заражены около 5,7 млн человек.
— Как гепатит С лечили раньше?
— Сначала для терапии использовали рибавирин — неспецифический противовирусный препарат, у которого есть немало побочных эффектов. Потом его стали использовать в комбинации с препаратами интерферона, задача которого — усилить иммунный противовирусный ответ в организме. Но и у интерферона есть побочные явления и нередко — противопоказания к применению. Существуют заболевания, при которых применение интерферона невозможно или дает очень высокие риски осложнений. Зачастую приходилось выбирать, кому из больных проводить терапию по этой схеме, а кому отказывать. Эффективность тоже была заведомо невысокой, можно даже сказать, мы играли в лотерею. Переносимость интерферона, сопутствующие заболевания, риск нежелательных явлений, изменение показателей крови, стадия цирроза печени и в целом состояние печени на момент лечения — от всего этого зависело, можно ли было назначать лечение. Плюс мы выявляли у пациентов определенные генетические показатели, при которых его применение заведомо могло быть малоэффективным.
— Таких пациентов совсем не лечили?
— Гепатопротекторы бесполезны при гепатите?
— Итак, старая схема давала высокие риски, побочные эффекты и низкую эффективность. Что удалось изменить в новых рекомендациях?
— Принципиальный момент, который, наверное, будет самым важным для всех нас — и для пациентов, и для врачей, — возможность назначать терапию на любой стадии хронического гепатита С. Не запущенные стадии, как было раньше, когда у пациента уже возникали фиброз и цирроз печени. Сейчас у нас единственное показание к лечению, как и во всем мире, что мне очень приятно, — это сам факт выявления вируса гепатита С в крови. Поэтому врачам теперь не нужно решать, кому назначать противовирусную терапию, а кому — нет.
— Терапию теперь можно проводить сразу после того, как вирус обнаружили в крови?
— По современным российским рекомендациям это нужно сделать не позднее трех месяцев после обнаружения вируса в крови — возможно начать терапию сразу, иногда понаблюдать 6–12 недель. Это можно делать, потому что в определенных случаях организм побеждает вирус сам. Процент таких больных действительно есть, хотя он намного ниже, например, чем в случаях с гепатитом В (он реже становится хроническим).
— Мы убрали это слово, сейчас такого подхода нет. Конечно, приоритет все равно дается пациентам с циррозом печени или с другими рисками (например, с раком печени и вирусным гепатитом или поражением других органов). Пациенты после после пересадки печени получают лечение незамедлительно, так как инфицирование нового органа наступает неизбежно.
— Схема лечения тоже изменилась?
— Это еще один принципиальный момент, над которым мы целенаправленно работали. Из рекомендаций исчезли препараты интерферона. Это влечет за собой целый ряд позитивных изменений. Как я уже говорил, интерферон многими пациентами переносится тяжело, возникают побочные эффекты, и результаты невысоки, особенно при циррозе печени.
Теперь мы перешли полностью на таблеточные схемы, их эффективность приближается к 100%. Это позволяет бюджетным медицинским учреждениям больше не тратить деньги на закупку интерферона, а закупать только таблеточные формы лекарств и использовать безинтерфероновые высокоэффективные схемы. При этом нужно сказать, что большая часть тех препаратов, которые есть в мире и, в частности, в западных странах, присутствуют и в России.
— Новые схемы лечения эффективнее прежних?
— Они перекрывают все существующие в России типы вирусов гепатита С. Это так называемая пангенотипная схема: когда одна таблетка, одна комбинация препаратов, может вылечить все типы вирусов. К примеру, в России встречаются в основном три типа вируса гепатита С (1а, 1b, 3), и их раньше по разным причинам не всегда удавалось лечить эффективно, особенно на стадии цирроза. Сейчас эта проблема уже не имеет значения. Во всем мире принята следующая концепция упрощенного подхода к лечению: выявляют вирус, но не определяют ни его количество, ни его разновидность, для того чтобы выбрать конкретный препарат. Вместо этого назначают лекарства, которые одинаково эффективны при разных вариантах инфекции.
Гепатит — воспалительная патология печени. При развитии заболевания наблюдают повышенную кровоточивость ран на фоне белковой недостаточности. Пролонгированный период заживления ограничивает количество проводимых оперативных вмешательств: приживление имплантов у больных гепатитом протекает дольше и тяжелее. Накануне вживления имплантатов пациенту с гепатитом важно провести тщательную подготовку: осмотр имплантолога, медицинское обследование, анализы. Разрешение на проведение имплантации дает терапевт.
Возможна ли имплантация зубов при гепатите
Гепатит — это не абсолютное противопоказание к имплантации. Операцию делают при выполнении ряда условий:
- диагностирован гепатит в стадии ремиссии;
- проявления патологии отсутствуют;
- показатели крови не нарушены;
- больной проходит регулярные профилактические осмотры у профильного врача и следует терапевтическим принципам;
- пациент не принимает противовирусные препараты в период ослабления организма.
Если принимают решение о проведении операции, имплантацию организуют с соблюдением повышенных мер стерилизации применяемых инструментов. Пациент должен знать о существовании рисков, адекватно оценивать свое здоровье и следить за организмом после операции: проводить должный уход ротовой полости, принимать назначенные лекарственные средства, не создавать условий для дальнейшего прогрессирования гепатита. Ухудшение клинической картины приводит к воспалению тканей вблизи титанового корня, отторжению импланта.
Что такое гепатит, чем опасно заболевание
Гепатит — это воспалительное заболевание печени, при котором повреждение тканей органа приводит к усугублению общего состояния. Если у больного резко снижается аппетит, повышается утомляемость, появляется боль, в мышцах и суставах, правом подреберье, говорят о развитии острой формы болезни. Патология выступает абсолютным противопоказанием к имплантации зубов.
Хронический гепатит при малоактивном воспалительном процессе не имеет ярко выраженной клинической картины. Пациент жалуется на ухудшение состояния после злоупотребления алкоголем, интоксикации. Активная форма болезни проявляет себя ярко: больного тошнит, рвет, появляются головные боли, бессонница, длительная и выраженная боль в правом подреберье. Врачи отмечают признаки печеночной недостаточности (желтуха, скопление жидкости в брюшной полости, лихорадка).
В медицинской практике выделяют:
- вирусные гепатиты (группы А, В, С, Д и Е). Источники инфекции — это больной человек и вирусоноситель. Заражение происходит в момент проникновения жидкостей организма больного через поврежденный кожный покров или слизистую. Инкубационный период заболеваний — 42-180 дней;
- невирусные гепатиты. Болезнь провоцируют отравляющие вещества (алкоголь, препараты, яды) — человек заболевает токсическим гепатитом. Следствием лучевой болезни становится лучевой гепатит. Когда собственная иммунная система разрушает печеночные клетки, диагностируют аутоиммунный гепатит.
Проводят ли имплантацию зубов при гепатите С
Не все виды и стадии гепатита дают возможность назначить хирургическое вмешательство. Среди инфекционных заболеваний самыми опасными считают гепатиты В и С. В начальной стадии болезни у человека, ведущего здоровый образ жизни и не болеющего инфекционными заболеваниями, клинические симптомы отсутствуют.
Явный признак болезни — повышенная кровоточивость в связи с белковой недостаточностью. При гепатите С на слизистых оболочках больного появляются язвы и афты, ранки долго кровоточат и не рубцуются. С этим фактом и связывают ограничение хирургических вмешательств в лечении больных гепатитом.
Вживление имплантатов при гепатите не организуют на фоне противовоспалительного курса. Контролируют, чтобы прием лекарств не пришелся на период приживления имплантов. До операции пациент сдает анализы более широкого профиля, посещает терапевта.
Сложности при установке имплантов
Гепатит усложняет имплантацию, в частности:
- ослабляет иммунную систему — организм пациента теряет стойкость к инфекциям, что осложняет процесс приживления титановых корней;
- нарушает кровообмен — ухудшается процесс заживления;
- замедляет регенерацию тканей — период приживления имплантатов продлевается;
- изменяет плотность кости — риск отторжения искусственных корней возрастает.
У больных гепатитом имплантаты приживаются дольше и сложнее, в сравнении с полностью здоровыми пациентами.
Какие импланты устанавливаем
Имплантаты имеют специальную конструкцию и покрытие — их вживляют даже при таких патологиях, как:
- гепатит;
- СПИД/ВИЧ;
- пародонтоз и пародонтит;
- диабет.
Некоторые клиники предлагают совместить несколько систем в одном клиническом случае (установить имплантаты разных производителей). Такой подход выбирают, потому что:
- Нет возможности вживить титановые корни одной марки: ограничена размерная линейка.
- Предстоит удешевить лечение.
Клиника ROOTT не поддерживает такое решение, поскольку изделия разных производителей содержат неидентичные примеси-металлы. В кислотной среде полости рта эти добавки могут вступить в реакцию и вызвать аллергию.
Другой металл подключается к процессу, когда фиксируют протезы из металлокерамики, используя кобальт-хром или никель-хром за основу изделий — развиваются осложнения вплоть до периимплантита.
Использование одной системы имплантатов и протеза на титановой дуге исключает нежелательные последствия.
Подготовка к процедуре
- Сбор анамнеза. Стоматолог знакомится с общим состоянием здоровья пациента, сопутствующими хроническими патологиями, применяемыми лекарствами, проведенными операциями, чтобы исключить вероятные противопоказания к имплантации.
- Медицинское обследование. Предполагает физический осмотр пациента: врач исследует ротовую полость, используя методы пальпации, перкуссии. Дополнительно больного направляют на компьютерную томографию или рентгенографию для оценки качества, состояния костной ткани и последующего планирования лечения;
- Анализы крови. Билирубин, глюкоза, клинический анализ крови, тромбоциты, лейкоциты, СОЭ, анализ на свертываемость. Лабораторные исследования помогают оценить работу печени.
При планировании операции обязательна консультация и разрешение лечащего врача на проведение имплантации.
Как проводят имплантацию
Диагностика
- Обследование имплантологом. Доктор проводит осмотр ротовой полости, делая акцент на зоне, которую предстоит оперировать. Врач дает оценку состоянию полости рта, определяет перечень предварительных процедур.
- КТ и ОПТГ. Обследования проводят с целью оценки состояния целых единиц, определения качества и объема кости;
- План лечения. Имплантолог выбирает методику лечения, моделирует установку титановых корней на компьютере, подготавливает хирургические шаблоны.
Санация полости рта
Гигиенист проводит профессиональную чистку зубов — удаляет налет и зубной камень. Лечением кариеса, десен занимается врач-терапевт. Меры необходимы для гарантии благоприятного результата имплантации.
Наращивание костной ткани
В организме больных гепатитом отмечают нарушение обменных процессов, что приводит к рыхлости и рассасыванию костной ткани — при заболевании имплантации нередко предшествует операция по наращиванию кости:
- Направленная костная регенерация. Доктор заполняет недостаток кости искусственным материалом и фиксирует его барьерной мембраной.
- Пересадка костных блоков. Применяют собственный костный материал пациента (из нижней челюсти в области зубов мудрости). Блок крепят винтами, используют костные гранулы и закрепляют мембрану.
- Расщепление альвеолярного отростка. Врач делает распил в отростке и увеличивает объем кости с помощью трансплантата или искусственной костной крошки. . Доктор наращивает челюстную кость верхней челюсти на 2-3 миллиметра (при закрытой операции) и более (при открытом синус-лифтинге).
Возможность одномоментного проведения остеопластики и имплантации определяется клиническими условиями.
Установка имплантатов
- Классический протокол. Имплантаты вживляют методом отслоения десневого лоскута и формирования костного ложа для импланта, после установки титанового корня и заглушки ткани ушивают.
- Одноэтапный протокол. Импланты вживляют малоинвазивным путем — через прокол в десне (без разрезов и ушивания тканей). Искусственные корни вкручивают в кость — ложе для них создавать не нужно, естественный костный материал не теряется.
При гепатите предпочтительнее проводить одноэтапную имплантацию. Операция подразумевает сокращенный срок терапии, минимальную травматизацию тканей, возможность избежать остеопластики.
Протезирование
При классическом протоколе к протезированию приступают после полного приживления имплантатов (3-4 месяца). После одноэтапной имплантации нагружать конструкции протезом можно на 2-3 день.
Реабилитационный период
При диабете важно серьезно отнестись к соблюдению врачебных рекомендаций в период после вживления титановых корней:
- принимать антибиотики и противовоспалительные препараты для снижения риска осложнений (допустимые при патологии медикаменты);
- соблюдать соответствующую гигиену полости рта, чтобы предупредить инфицирование и воспаление тканей;
- раневой участок важно обезопасить от механических повреждений — первое время кушать супы, мягкую пищу, исключить твердые, тянущиеся, кислые продукты;
- строго соблюдать индивидуальные рекомендации врача.
Программа Анти-СПИД, Анти-Гепатит в клинике ROOTT
В клинике ROOTT действует программа АнтиСПИД — АнтиГепатит, помогающая исключить риск заражения вирусными инфекциями. Программа подразумевает проведение мероприятий, предполагающих применение:
- специального оборудования;
- стерильной упаковки;
- расходных материалов;
- особых терапевтических методик.
Инструменты многократного применения очищают в ультразвуковой ванне и дезинфицируют в специальных растворах. Затем инструментарий пакуют в пакет и стерилизуют в автоклавах.
Несколько раз в сутки воздух в помещениях стерилизуют ультрафиолетовым светом. При лечении каждого пациента используют разовый комплект (пара бахил, чехол на подлокотник, нагрудная салфетка, пластиковый слюноотсос, разовый носовой платок, салфетки). Врач и ассистент работают в одноразовых масках и перчатках.
Противопоказания к установке имплантов
Если у больного, помимо гепатита, диагностировали прочие патологии, к имплантации не прибегают (при абсолютных противопоказаниях) или откладывают операцию на срок до устранения препятствий (при относительных ограничениях).
Что такое остеомиелит челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дунаевской Н. В., стоматолога-ортопеда со стажем в 16 лет.
Над статьей доктора Дунаевской Н. В. работали литературный редактор Вера Васина , научный редактор Пётр Козлов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
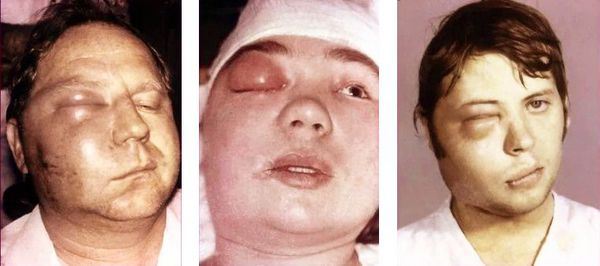
При острой форме остеомиелита в области повреждённого зуба возникает боль, которая усиливается при надавливании на челюсть. Наблюдается выраженный отёк, покраснение и припухлость, лицо становится несимметричным. Пациент жалуется на головные боли и общую слабость, температура тела повышается до 39 °C.
![Остеомилеит челюсти [19]](https://probolezny.ru/media/bolezny/osteomielit-chelyusti/osteomileit-chelyusti-19_s.jpg)
Распространённость
Острым и хроническим остеомиелитом болеют люди всех возрастов и обоих полов. Однако чаще заболевание встречается у мужчин, потому что они, как правило, несвоевременно обращаются за медицинской помощью [8] . Средний возраст пациентов составляет 39 лет [7] .
Выделяют следующие виды остеомиелита челюсти:
- Одонтогенные — развиваются из-за инфекции в зубе и составляют 74,2 % от всех случаев остеомиелита [18] .
- Травматические — возникают после травмы, например при переломе челюсти. Зачастую заболевание развивается, когда пациент обращается в больницу только на 7–10-й день после повреждения [5] .
- Гематогенные — инфекция попадает с током крови из какого-либо органа. Встречаются при хронических и острых инфекциях: скарлатине, дифтерии и хроническом тонзиллите.
Согласно статистике, 15 % больных остеомиелитом поступают в отделение в состоянии алкогольного опьянения и при опросе указывают на частый приём алкогольных напитков, 13 % сейчас или в прошлом употребляли наркотики, следовательно страдают иммунодефицитами.
У 45,7 % больных остеомиелитом, поступивших в стационар, выявлено обострение хронического процесса и нагноение мягких тканей, из которых 47,6 % случаев составляют флегмоны, а 52,4 % — абсцессы.
У 13 % пациентов с остеомиелитом челюсти выявляются гепатиты В и С, а у 2 % — ВИЧ-инфекция [5] .
Причины остеомиелита челюсти
- Позднее обращение к стоматологу — зуб долго болел, но дискомфорт подавлялся домашними методами лечения, например полосканиями с содой и солью.
- Хронические инфекционные и вирусные болезни: тонзиллит, синусит, гайморит и ангина.
- Инъекции или переливание крови, при которых инфекция может попасть в кровоток. В стоматологии часто применяют плазмолифтинг — в область слизистой оболочки дёсен инъекционно вводят обогащённую тромбоцитами плазму собственной крови пациента. При нарушении правил безопасности микробы могут попасть в кровоток.
- Травматизм, частые переломы и ранения.
- Туберкулёз и сифилис суставов.
- Аллергия.
- Иммунодефицит на фоне заболеваний или длительного приёма некоторых препаратов, например при химиотерапии.
- Стрессы, физическое и нервное истощение. При длительном стрессе нарушаются защитные функции организма и человек становится восприимчивым к инфекциям [17] .
- В очень редких случаях — нарушение функции височно-нижнечелюстного сустава.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеомиелита челюсти
Симптомы зависят от типа остеомиелита, течения болезни и степени поражения тканей.
Симптомы острой формы остеомиелита подразделяются на два вида:
После острой стадии наступает подострая. На десне образуется гнойничок или свищ, через который гнойные выделения и воспалительная жидкость выходят наружу.
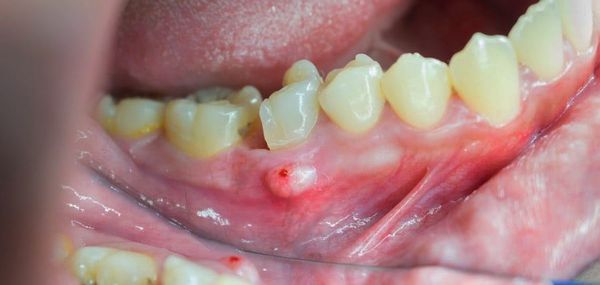
Затем боль утихает, но очаг инфекции остаётся, поэтому сохраняется высокая температура и нарастает слабость. Если в этот период не обратиться к врачу, то инфекция распространится по всему организму и человек может погибнуть.
Хроническая форма длится от нескольких месяцев до нескольких лет. Описанные выше симптомы то появляются, то стихают или даже полностью исчезают. При длительном течении болезни зубы становятся подвижными, челюсть утолщается и могут измениться контуры лица.
Как правило, при хроническом остеомиелите пациенты не обращают внимания на болезненные симптомы, а повышение температуры и слабость связывают с простудными заболеваниями [4] .
Патогенез остеомиелита челюсти
Выделяют три теории происхождения остеомиелита:
- Инфекционно-эмболическая теория. Основоположники этой теории считали, что костная ткань воспаляется из-за нарушения кровоснабжения. Инфекция оседает в кровеносных сосудах и закупоривает мелкие капилляры. В результате этого питательные вещества и кислород не поступают к кости, возникает гнойное воспаление и некроз. Данная теория признана некорректной после того, как было подробно исследовано строение кровеносной системы, костей и окружающих тканей [7] .
- Нервно-трофическая теория. Её приверженцы полагают, что остеомиелит развивается при обострениях болезней зубов, например при периодонтите. Также к болезни приводят нарушения в работе иммунной системы. При частых обострениях заболеваний зубов наступает сенсибилизация — иммунные клетки перестают распознавать инфекцию и развивается гнойно-некротический процесс.
- Гематогенная теория. Первоначально воспаление развивается в костном мозге и проявляется отёком и покраснением кожи. Из-за отёка увеличивается внутрикостное давление и, как следствие, сдавливаются сосуды в костном канале. Это приводит к закупорке сосудов и развитию гнойно-некротического процесса [13][14][15] .
Остальные причины — травмы, аллергия, стрессы, нарушение функции височно-нижнечелюстного сустава — провоцируют развитие остеомиелита без хронического воспаления в зубе. Такой остеомиелит можно отнести к неодонтогенному: травматическому и аллергическому. Но и в этом случае заболевание развивается на фоне нарушенного движения крови по сосудам, ухудшения её свёртываемости и гнойно-некротических процессов.
Классификация и стадии развития остеомиелита челюсти
Остеомиелит классифицируют в зависимости от распространённости, источника инфицирования и рентгенологических признаков.
Виды остеомиелита челюсти
Отдельно выделяют нетипичный остеомиелит челюсти, когда процесс протекает бессимптомно: температура тела не повышается, костная ткань разрушается незначительно, свищи не образуются. Такую форму называют первично-хроническим остеомиелитом [7] [8] .
Стадии остеомиелита челюстей
- Острая — длится 14 суток.
- Подострая — наступает на 15–20-е сутки.
- Хроническая — от 30 суток до нескольких лет.
- Обострение хронического остеомиелита [8] .
Осложнения остеомиелита челюсти
Среди осложнений остеомиелита можно выделить местные и общие. Местные возникают непосредственно в полости рта, а общие затрагивают весь организм. Общие осложнения приводят к тяжёлым последствиям, долго лечатся и иногда заканчиваются гибелью пациента.
Местные осложнения:
- разрушение кости;
- выпадение зубов из-за увеличения их подвижности;
- хроническое воспаление в полости рта;
- появление кист внутри челюсти, что характерно для острой фазы заболевания;
- контрактура височно-нижнечелюстного сустава — состояние, при котором сложно или невозможно открыть рот; ;
- флегмона — разлитое гнойное воспаление мягких тканей;
- лимфаденит — множественное увеличение лимфатических узлов [4][9] .
Общие осложнения:
Диагностика остеомиелита челюсти
Диагностика заболевания включает:
- сбор жалоб;
- визуальный осмотр;
- лабораторные исследования;
- инструментальные методы.
Сбор жалоб
- спрашивает о недавних травмах челюстно-лицевой области;
- выясняет, есть ли общие соматические заболевания, например сахарный диабет, болезни мочеполовой системы и желчнокаменная болезнь;
- уточняет, когда возникли симптомы, проявились ли они впервые или уже были раньше;
- узнаёт, как давно пациент посещал стоматолога.
Осмотр
Врач обращает внимание на бледность кожи и асимметричность лица, вызванную отёком мягких тканей. При ощупывании выявляется, что регионарные лимфатические узлы с поражённой стороны увеличены и болезненны. Пациент с трудом открывает рот, язык обложен налётом, изо рта исходит неприятный запах [7] .
При осмотре полости рта заметны покраснение и отёк слизистой оболочки в области больного зуба и близлежащих тканей. Зуб разрушен, подвижен при пальпации, боль усиливается при постукивании по нему. Подвижными и болезненными также могут быть несколько неповреждённых зубов в зоне поражения.
Лабораторные исследования
- Общий анализ крови. На активный воспалительный процесс указывают:
- повышение СОЭ до 40–70 мм/ч;
- лейкоцитоз, сдвиг лейкоцитарной формулы влево;
- положительная проба на С-реактивный белок;
- уменьшение альбуминов и повышение глобулинов;
- рост показателей активности щелочной и кислой фосфатазы.
- Биохимический анализ крови — позволяет исключить сахарный диабет и оценить функции почек и печени.
- Общий анализ мочи — при остеомиелите в ней появляется белок, клетки крови, гиалиновые и зернистые цилиндры.
Инструментальные методы диагностики
Компьютерная томография (КТ) — самый информативный метод диагностики остеомиелита челюсти. Это 3D-исследование, которое позволяет определить очаг инфекции и степень выраженности воспаления, его длительность и характер. С помощью КТ можно выявить не только крупные, но и мелкие образования, единичные и групповые, а также проанализировать, насколько далеко распространилась инфекция.

В некоторых случаях в свищевой ход вводят контрастное вещество. Такой метод исследования с контрастом называется фистулографией [9] [10] .
Рентгенография в первую неделю, как правило, не выявляет изменения в кости — в этот период воспалена только верхушка корня зуба. К концу второй недели кость разрушается и становится прозрачнее.
Дифференциальная диагностика
- между видами остеомиелита: одонтогенным, травматическим и гематогенным;
- острым периоститом;
- добро- и злокачественными новообразованиями;
- поражением полости рта специфическими инфекционными заболеваниями: туберкулёзом, сифилисом, актиномикозом.
Лечение остеомиелита челюсти
Лечение проводится только в стационаре под наблюдением врача и может быть медикаментозным и хирургическим [9] . По отдельности эти методы мало результативны и даже могут навредить пациенту. Схемы лечения зависят от стадии заболевания.
Лечение острого и подострого остеомиелита
При первом посещении срочно удаляют запущенный повреждённый зуб. Затем полость рта тщательно промывают антибиотиками. Это необходимо сделать, чтобы убрать из раны микробов и гной.
В следующие дни рану обрабатывают дезинфицирующими средствами и вводят инъекции противомикробных препаратов. С их помощью удаётся воздействовать непосредственно на очаг инфекции и не дать ей распространиться. В дополнение к основному лечению применяют питательные составы с витаминами С и группы В.
На подострой стадии болезни важно сдержать распространение инфекции и не дать воспалению перейти на окружающие ткани.
Для этого применяют:
- капельницы с антибиотиками;
- препараты, снижающие или подавляющие воспаление;
- резиновый дренаж для оттока экссудата.
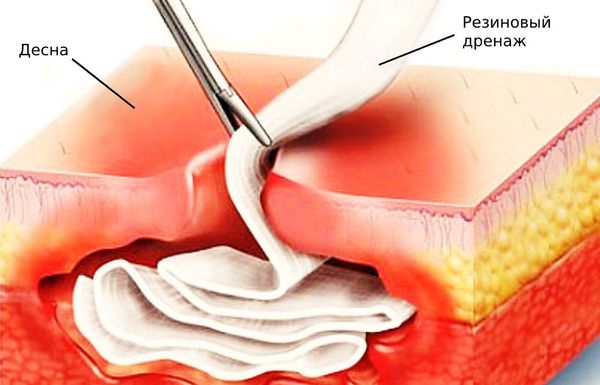
Также в кровоток вводят витаминные комплексы и препараты, очищающие организм от микробов и продуктов их жизнедеятельности. Конкретные лекарства и дозировки подбирает лечащий врач.
Дополнительной терапией после основного лечения могут стать методы физиотерапии: УВЧ-терапия или лечение непостоянными токами. Считается, что они ускоряют процессы заживления [7] [16] .
Лечение хронического остеомиелита
При появлении некротизированных полостей с распадом кости и окружающих её тканей потребуется операция. Для этого повреждённую область рассекают, поражённые участки убирают и накладывают шину. В дальнейшем с помощью рентгенологических методов врач контролирует, как восстанавливается костная ткань [11] .
Чтобы помочь организму бороться с инфекцией, дополнительно принимают антибиотики в таблетках. Чаще всего назначают Метронидазол и усиливают его эффект препаратами из группы цефалоспоринов 3–4-го поколения.
Если состояние пациента не улучшается, то добавляют фторхинолоны или Рифампицин. Основная задача антибиотиков — не дать бактериям размножаться [7] . Лекарства помогают уменьшить воспаление и удержать патологический процесс в пределах поражённого участка.
Также ротовую полость ежедневно обрабатывают бактерицидными средствами, применяют капельницы с витаминами и плазмозамещающими жидкостями, которые очищают организм от токсинов.
Дополнительно рекомендовано полоскать рот настоями ромашки, зверобоя, мяты и окопника. Фитосредства уменьшают воспаление, ускоряют выздоровление и практически не имеют побочных эффектов.
Прогноз. Профилактика
Если пациент при первых признаках остеомиелита обращается к врачу, то прогноз благоприятный. Если же болезнь запущена, то делать какие-либо выводы сложно: неизвестно, хватит ли у организма сил для борьбы с инфекцией. В тяжёлых случаях могут развиться опасные осложнения, от которых человек может погибнуть [9] .
Самым непредсказуемым является гематогенный остеомиелит. Развитие всех других форм, как правило, можно предотвратить. Для этого достаточно придерживаться простых правил:
Читайте также:

