Отек квинке при гепатите
Обновлено: 12.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Отечность век – это патологическое состояние, обусловленное скоплением жидкости в рыхлой подкожно-жировой ткани периорбитальной зоны. Оно может быть единичным или редким, вызванным, например, недостаточным количеством сна. В норме отек век проходит самостоятельно в течение суток. Если же неприятный симптом приобретает постоянную форму, требуется проведение полной диагностики организма.
Отек век в большинстве случаев сигнализирует о развитии в организме серьезных патологических процессов.
Разновидности отеков век
Отечность век может быть классифицирована по нескольким параметрам.
Во-первых, отек может иметь воспалительное (инфекционное, аллергическое) и невоспалительное происхождение. В первом случае отеки век сопровождаются их покраснением, болью, повышением температуры тканей периорбитальной зоны, слезотечением. Для невоспалительных отеков вышеуказанные признаки не характерны.
Во-вторых, отечность век может быть односторонней или двусторонней. Так, односторонний отек чаще является инфекционным, в то время как двусторонние отеки имеют более широкий спектр вызвавших их причин.
В-третьих, отечная ткань может быть мягкой и плотной, что играет немаловажную роль в определении причины развития отеков.
Наконец, отеки век могут быть единственным проявлением отечного синдрома, а могут сочетаться с отеками других локализаций, в т.ч. с отеками, распространенными по всему телу.
Возможные причины развития отечности век
Отек представляет собой скопление избыточного количества жидкости в тканях вне кровеносных и лимфатических сосудов. Существует несколько факторов, способствующих выходу и накоплению жидкости в ткани. К ним относятся:
- высокое давление, создаваемое потоком крови внутри сосудов;
- повышение проницаемости стенки сосуда;
- уменьшение концентрации белков плазмы крови, которые за счет осмотических сил удерживают жидкую часть крови внутри кровеносного сосуда;
- увеличение концентрации белков и неорганических ионов в тканях, притягивающих к себе воду подобно магниту.
Симметричные отеки век, появляющиеся по утрам, могут быть следствием потребления чрезмерного количества жидкости накануне перед сном. Такие отеки обычно исчезают самостоятельно при соблюдении питьевого режима.
При каких заболеваниях возникают отеки век
В первую очередь отеки век могут свидетельствовать о заболеваниях почек:
- гломерулонефрит – воспалительное поражение клубочков почек после перенесенной стрептококковой или иной инфекции;
- вторичное поражение почечных клубочков при сахарном диабете, хронической гипертонической болезни;
- пиелонефрит– заболевание (чаще инфекционно-воспалительного происхождения), характеризующееся повреждением чашечно-лоханочной системы почек и интерстиция;
- тубулоинтерстициальные нефриты – группа заболеваний, первично поражающих канальцы почек, например токсическое поражение почек солями тяжелых металлов;
- иные патологические процессы в почках, приводящие к развитию острого почечного повреждения или хронической болезни почек.
Данное состояние является жизнеугрожающим и возникает в ответ на контакт организма с аллергенами, поступающими с пищей, с вдыхаемым воздухом и т.д.
Плотные стойкие отеки век типичны для микседемы – приобретенной недостаточности функции щитовидной железы, для которой характерно состояние гипотиреоза – снижения концентрации гормонов тироксина и трийодтиронина.
Также отеки развиваются при нарушении синтеза белков плазмы печенью, что имеет место, например, при циррозе печени.
К каким врачам обращаться при появлении отечности век
Поскольку существует множество причин развития отеков, первым врачом, к которому следует обратиться, является врач обшей практики или терапевт . После развернутого клинического, лабораторного и инструментального обследования пациент может быть направлен к узким специалистам - нефрологу (врачу, специализирующемуся на заболеваниях почек), эндокринологу , кардиологу , аллергологу-иммунологу, офтальмологу, гепатологу.
Диагностика и обследование при отеках век
Основная цель диагностики – установить причину появления отеков век. Тщательный клинический осмотр дает врачу много информации. Однако заболевания почек, одна из основных причин развития отечности век, могут иметь слабо выраженные клинические проявления. В этом случае требуется лабораторно-инструментальная диагностика, которая обычно включает следующие исследования.
-
клинический анализ крови с развернутой лейкоцитарной формулой для определения наличия воспалительного процесса в организме;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]


Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.
Что такое наследственный ангионевротический отёк? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Вера Васина , научный редактор Юрий Бурда и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Наследственный ангионевротический отёк (Hereditary angioedema, НАО) — это редкое, опасное для жизни заболевание из группы первичных иммунодефицитов [1] .
Болезнь проявляется холодным, плотным на ощупь, не зудящим отёком. Он может поражать лицо, руки, ноги, половые органы, дыхательную и пищеварительную системы.
![Наследственный ангионевротический отёк [41]](https://probolezny.ru/media/bolezny/nasledstvennyy-angionevroticheskiy-otyok/nasledstvennyy-angionevroticheskiy-otyok-41_s_tb0lhbu.jpg)
НАО протекает без инфекционного синдрома, т. е. пациенты не подвержены частым тяжёлым инфекционным заболеваниям, например пневмонии, гнойному отиту и менингиту [2] . На физическое и интеллектуальное развитие заболевание также не влияет.
Эпидемиология
От НАО страдает 1 из 50 000 человек, чаще заболевают женщины [7] [8] .
Болезнь может проявиться в любом возрасте, даже в младенчестве, но обычно симптомы возникают в возрасте 5–11 лет [9] [10] . К моменту полового созревания приступы учащаются и становятся тяжелее.
У китайских пациентов заболевание начинается позже, в среднем в 21 год, есть случаи, когда первые симптомы появлялись в 30–40 лет [11] . В России средний возраст постановки диагноза НАО — 27,5 лет [12] .
Причины наследственного ангиоотёка
Наследственный ангионевротический отёк — неинфекционное заболевание, т. е. им нельзя заразиться [3] . Болезнь возникает при мутации в гене SERPING1(C1NH) в 11 хромосоме. Из-за этого снижается количество или активность С1-ингибитора, который играет ключевую роль в развитии болезни.
Около 20–25 % случаев НАО не имеют семейной истории и вызваны новыми спонтанными мутациями [5] [6] . Чаще наблюдается аутосомно-доминантный тип наследования, т. е. при наличии НАО у одного из родителей ребёнок может заболеть с вероятностью 50 %.

Пусковые факторы развития отёков при НАО:
- травмы, причём даже самые незначительные, например при маникюре, длительном сидении, сдавлении тесной одеждой или обувью;
- операции, особенно челюстно-лицевые, стоматологические процедуры, интубация трахеи (введение в неё специальной трубки, через которую пациент сможет дышать);
- изменение гормонального фона при беременности, половом созревании и менструации;
- приём некоторых лекарств — ингибиторов АПФ, антагонистов ангиотензина II и препаратов, содержащих эстроген;
- укус насекомых;
- острая инфекция или сопутствующие заболевания, такие как гастрит, кариес, тонзиллит и пр.;
- стресс, сильные эмоции, например из-за переезда, экзаменов и ссор;
- прорезывание зубов у детей;
- физическая нагрузка — ходьба, бег, плавание, танцы, занятия в спортзале.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы наследственного ангионевротического отёка
Ангиотёки возникают после воздействия факторов-провокаторов. Перед приступом часто нарушается настроение, появляется чувство страха, слабость и тошнота. Пациенту кажется, что его органы отекают прямо на глазах [18] .
Как правило, симптомы нарастают постепенно на протяжении 1–36 часов. Они усиливаются в первые сутки и проходят самостоятельно за 48–72 часа (максимально до 7–14 дней) [14] . Чаще всего отёки появляются на шее, голове, лице (губах, языке и веках), руках, ногах, туловище и половых органах.
Обычно отёки плотные, бледные и болезненные. Они медленно нарастают, иногда могут перемещаться из одной области в другую.
Отёки бывают очень сильными и неожиданными, поэтому такой приступ называют атакой. Каждая из них — это риск для жизни.
Частота и тяжесть атак непредсказуема и различна у каждого пациента:
- у 36 % больных возникает не менее одной атаки в месяц;
- 28 % — не менее одной атаки в неделю;
- 18 % — одна атака каждые 2–3 месяца;
- 18 % — одна атака каждые полгода [13] .
Эти показатели могут меняться с течением времени.
Крапивница, местное покраснение и зуд кожи не характерны для НАО. Такие симптомы обычно возникают при аллергическом отёке.
![Маргинальная эритема [23]](https://probolezny.ru/media/bolezny/nasledstvennyy-angionevroticheskiy-otyok/marginalnaya-eritema-23_s.jpg)
При НАО может возникать отёк гортани, который проявляется чувством сдавления в горле, осиплостью голоса и затруднением дыхания. Это угрожающее жизни состояние, оно может привести к удушью и гибели, но в части случаев проходит самостоятельно.
Также возможен отёк стенок кишечника, который проявляется рвотой, нарушением стула и сильнейшими болями в животе. Такую боль называют брюшной мигренью, а сопровождающие её скачки давления, учащение пульса и головокружение — вегетативной бурей. Из-за схожести жалоб с хирургическими неотложными состояниями больные с НАО часто переносят операцию — лапаротомию, а иногда и не одну в течение жизни. При операции хирургическая патология не подтверждается, хирург видит только отёк участка кишки и жидкость в брюшной полости.
К более редким проявлениям НАО относятся:
- отёк мозговых оболочек, который проявляется головными болями, которые не реагируют на приём обычных обезболивающих средств, а также ощущением давления в голове и глазах;
- отёк мышц, при котором они ограниченно уплотняются и болят;
- отёк суставов;
- отёк мочевыводящих путей, который проявляется болью при мочеиспускании и задержкой мочи;
- боль и/или ощущение сдавления в груди.
Патогенез наследственного ангионевротического отёка
Основная причина наследственных ангиоотёков — белок брадикинин. При НАО его уровень повышается из-за мутации гена, контролирующего С1-ингибитор — белок, который регулирует количество брадикинина в организме [17] .
Брадикинин есть в крови у всех людей, он влияет на состояние кровеносных сосудов, вызывая их расширение, что снижает артериальное давление и защищает сердце от перегрузок. Но если брадикинина становится слишком много, то он вредит организму: сосуды избыточно расширяются и повышается проницаемость их стенок. Жидкость легко покидает сосуд и выходит в кожу, подкожную клетчатку и слизистые оболочки, вызывая их отёк. Такой отёк давит на нервные окончания и причиняет боль.

Классификация и стадии развития наследственного ангионевротического отёка
Выделяют три типа НАО:
- I тип (85 % случаев) — вызван дефицитом С1-ингибитора, его уровень может варьировать от неопределяемого до менее 30 % от нормы.
- II тип (15 % случаев) — уровень С1-ингибитора в норме или повышен, но его активность и содержание компонента С4, который участвует в иммунном ответе организма, меньше нормы.
- III тип (встречается редко, распространённость неизвестна) — концентрация С4 компонента, уровень и активность С1-ингибитора в пределах нормы, но присутствуют симптомы заболевания, специфические генетические мутации и/или выявлены случаи ангиоотёка в семье. Этот тип НАО связан с высоким уровнем эстрогенов, поэтому приступы возникают при гормональных всплесках: во время беременности, при приёме оральных контрацептивов или заместительной терапии эстрогенами при лечении климакса. В основном таким типом НАО страдают женщины [4][19] .
Симптомы всех типов НАО одинаковы.
Осложнения наследственного ангионевротического отёка
- Накопление жидкости и отёк стенок кишечника может привести к ненужным операциям — лапаротомии (разрезу брюшной стенки для доступа к органам брюшной полости).
- Одна часть кишечника может внедриться в просвет другой, что станет причиной непроходимости кишечника[20] .
- Сильный отёк может привести к редким случаям компартмент-синдрома — повышению внутрибрюшного давления, которое нарушает работу всех органов: почек, печени, сердца и др.
- При НАО чаще развиваются аутоиммунные заболевания: воспаление почек, кишечника и щитовидной железы (гломерулонефрит, колит, тиреоидит) [21] .
- Повышается риск заражения ВИЧ, гепатитом В и С при лечении свежезамороженной плазмой крови. Есть риск, что донор окажется инфицированным, поэтому пациенты с НАО должны регулярно сдавать анализы крови на эти заболевания.
- Отёк мочеполовой системы может привести к дискомфорту и временной невозможности мочеиспускания.
- При приёме Даназола более 10 лет у некоторых пациентов развивается опухоль печени (гепатоцеллюлярная аденома) [22] .
- Отёки языка, нёба и гортани могут привести к смерти от удушья [1][24] .
Среди пациентов с установленным НАО смертность составляет 3 %. Среди больных, которые ещё не знают о своём диагнозе, погибает 29 %, чаще они умирают от удушья [25] .
Диагностика наследственного ангионевротического отёка
При подозрении на наследственный ангиоотёк нужно обратить к аллергологу-иммунологу.
Когда можно предполагать НАО:
Чтобы подтвердить диагноз НАО, необходимо провести лабораторную диагностику, которая включает анализ на биохимические маркеры и генетическое исследование. Также может потребоваться ультразвуковая диагностика и консультации врачей других специальностей.
Биохимические маркеры
По анализу крови определяют количество и активность С1-ингибитора, а также уровень С4 компонента [27] . Если значения отклоняются от нормы, доктор порекомендует пересдать анализы через месяц, чтобы исключить случайную ошибку.
Генетическое исследование
При подозрении на НАО проводится:
- прямое секвенирование по Сэнгеру;
- MLPA, ПЦР в режиме реального времени;
- NGS-секвенирование нового поколения.
УЗИ и консультации других специалистов
Консультация врача-хирурга и проведение УЗИ рекомендованы пациентам с выраженной брюшной атакой [28] .
Осмотр ЛОРом и/или анестезиологом-реаниматологом необходим пациентам с признаками отёка верхних дыхательных путей, чтобы своевременно оказать неотложную медицинскую помощь при удушье.
Дифференциальная диагностика
Состояния и заболевания, которые следует отличать от наследственного ангиоотёка:
Другие, более редкие причины отёков:
- потеря белка при тяжёлых заболеваниях желудочно-кишечного тракта или почек (гепатиты, гломерулонефрит);
- микседема на фоне гипотиреоза;
- непроходимость вен или лимфатических сосудов из-за образования тромбов, расширения или сужения вен.
Сведения о пациенте с подтверждённым диагнозом НАО вносят в федеральный регистр орфанных заболеваний. В России редким, или орфанным, считается заболевание, которое встречается у 1 человека из 10 тысяч или реже.
Цель этого регистра — обеспечить пациента жизненно необходимыми, дорогостоящими и эффективными препаратами экстренной и плановой терапии.
Когда диагноз поставлен, пациенту выдают специальный медицинский паспорт, в котором указывается, чем он болен, симптомы заболевания, номер страхового полиса, группа крови и резус-фактор, домашний адрес, контакты родственников и лечащего врача.
Лечение наследственного ангионевротического отёка
Все пациенты с наследственными ангиоотёками должны наблюдаться у аллерголога-иммунолога. Чтобы оценить эффективность лечения и контролировать состояние при I и II типе НАО, нужно посещать доктора не реже одного раза в три месяца. Плановая госпитализация может потребоваться при неэффективности терапии, чтобы подобрать другой препарат или скорректировать дозу.
Лечение НАО состоит из трёх этапов: купирование атаки, краткосрочная и долгосрочная профилактика.
Купирование атаки
Что делать при приступе ангионевротического отёка:
- Вызвать скорую помощь.
- Взять медицинский паспорт больного, узнать из него номер телефона родственников и лечащего врача, позвонить им.
- Дать препарат, указанный в медицинском паспорте или рекомендованный лечащим врачом. Другие лекарства, например противоаллергические и противовоспалительные, принимать нельзя. Такие препараты не помогут пациенту, а в некоторых случаях могут ухудшить состояние.
Экстренная госпитализация показана:
- при отёках в верхних дыхательных путях, поскольку это состояние опасно для жизни, может потребоваться интубация или трахеостомия;
- при тяжёлых приступах и повторяющихся атаках.
Экстренную помощь при приступах необходимо оказывать незамедлительно.
К средствам экстренной помощи для пациентов с НАО I и II типов относятся:
-
— это препарат, который не даёт брадикинину связываться с рецепторами, что препятствует появлению отёков. Выпускается в виде шприц-ручки, лекарство вводится подкожно в область передней брюшной стенки. Можно применять дома самостоятельно. Дозу рассчитывает врач, исходя из веса пациента, препарат разрешён детям с двух лет. При повторном появлении отёков укол можно сделать снова через шесть часов.
- Ингибитор С1-эстеразы человека — это препарат, который замещает недостающий или плохо работающий ингибитор С1-эстеразы, который блокирует образование брадикинина. Применяется внутривенно, обученные пациенты могут вводить его самостоятельно, препарат разрешён детям с двух лет. Производитель планирует зарегистрировать форму для подкожного введения.
- Свежезамороженная плазма здоровых людей — позволяет компенсировать недостающий белок С1-эстеразы. Плазма менее эффективна, чем ингибитор С1-эстеразы, так как С1-ингибитора в ней не всегда достаточно, чтобы устранить отёк. Также существует риск передачи инфекционных заболеваний.
Несмотря на первую помощь, препараты для долгосрочной профилактики отменять не нужно.
Кратковременная профилактика отёков
Лечение назначают перед плановым диагностическим или оперативным вмешательством, например перед удалением зуба или проведением ФГДС, а также при стрессовой ситуации [30] .
Применяются ингибитор С1-эстеразы, свежезамороженная плазма (используется только при отсутствии ингибитора С1-эстеразы), синтетический андроген Даназол. Дозировку и особенности приёма определяет лечащий врач.
Долгосрочная профилактика
Постоянная терапия нужна для профилактики тяжёлых и частых приступов, требуется не всем пациентам. Подбирается индивидуально и может пересматриваться при каждом визите к врачу.
Пациентам рекомендуется вести дневник наблюдений, где нужно отмечать частоту, место возникновения отёка, его тяжесть, какой препарат помог. Такой дневник позволит врачу оценить эффективность лечения и при необходимости скорректировать его.
Также инструментами для оценки заболевания могут выступать специальные опросники, которые заполняют пациенты с НАО:
Прогноз. Профилактика
С появлением специфических и высокоэффективных препаратов, которые предупреждают и купируют приступы, жизнь пациентов с наследственными ангиоотёками стала лучше.
Наследственные ангиоотёки часто сопровождаются сильной тревожностью, так как пациенты не знают, когда произойдёт приступ и какой тяжести он будет. Они начинают стесняться своей внешности, особенно если отёки затрагивают лицо, пропускают работу и не могут полноценно отдыхать. У части пациентов развивается депрессия [37] [38] . При возникновении тревожности, эмоциональных и психологических проблем у больного или его близких нужно проконсультироваться с психологом.
Очень важно, чтобы близкие и друзья пациента, а также воспитатели и учителя в детских садах и школах были в курсе о заболевании и знали, как можно помочь, если случится приступ.
Профилактика приступов
Пациентам с НАО нельзя принимать лекарства, которые могут спровоцировать появление отёка:
- ингибиторы АПФ (Каптоприл, Эналаприл, Рамиприл);
- антагонисты рецепторов ангиотензина II (Эпросартан, Телмисартан, Валсартан);
- у женщин исключают приём препаратов, содержащих эстрогены.
Также для профилактики следует:
- По возможности избегать ненужных операций и стрессов.
- Выбирать минимально травматичные виды физической активности. Не рекомендованы контактные боевые искусства и экстремальные виды спорта.
- Тщательно следить за здоровьем, лечить сопутствующие заболевания, так как другие патологии могут утяжелять течение НАО. Перед плановыми операциями и стоматологическим лечением необходимо пройти специальную подготовку.
- Всегда носить с собой медицинский паспорт больного НАО.
- Провести генетическое обследование всех родственников: родителей, братьев, сестёр, детей пациента, даже если у них нет жалоб и симптомов болезни. Это поможет спрогнозировать возможный старт заболевания и здоровье будущих детей [39] .
- Обязательно вакцинироваться, так как инфекции могут провоцировать приступ. Иммунный ответ на вакцины у пациентов с НАО абсолютно полноценный. Вакцинироваться нужно не только от инфекций, перечисленных в Национальном календаре профилактических прививок, но и от менингита, ветряной оспы, гепатита А, папилломавирусной инфекции и пр.
Беременность и НАО
Будущая мама должна принимать препараты для профилактики отёков. Эти лекарства эффективны и безопасны для женщины и малыша. Правильно подготовиться к родам поможет лечащий врач.
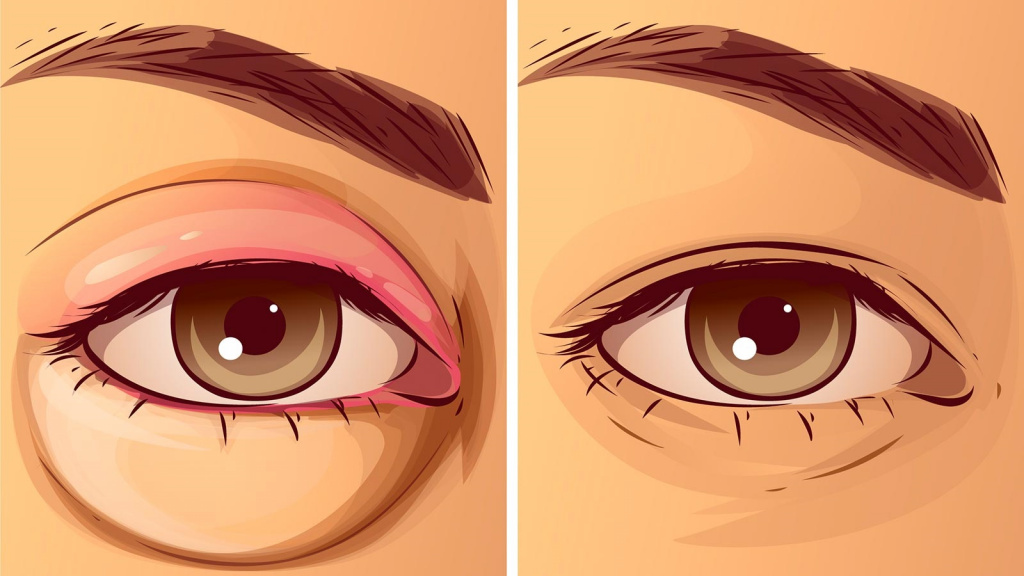
Аллергическая реакция может проявиться в виде легкой сыпи или иметь более тяжелые последствия, которые угрожают жизни человека. Если аллергия проявляется в виде локального болезненного отека, ее называют гигантской крапивницей, или отеком Квинке. Это состояние требует срочной медицинской помощи, которую необходимо оказать еще до приезда врача.
Что такое отек Квинке
Немецкий врач Генрих Иренеус Квинке (Heinrich Irenaeus Quincke) впервые дал полное описание заболевания и предположил причины его возникновения в 1882 году, за что ангиоотек назвали в его честь.

Отек Квинке, или ангионевротический отек – это острая воспалительная реакция организма, которая возникает локально в коже и подкожной клетчатке. По механизму появления схожа с крапивницей, отличие только в более глубоком поражении тканей.
Аллергические реакции – это один из вариантов ответа иммунной системы на чужеродные белки. В них принимают участие тучные клетки – один из типов лейкоцитов, которые способны соединяться с белками-иммуноглобулинами Ig E. Это приводит к каскадному выбросу биологически активных веществ – медиаторов воспаления. К ним относятся гистамин, простагландины, брадикинин и многие другие. Эти вещества увеличивают проницаемость сосудов, снижают их тонус, изменяют водно-солевой баланс.
Особенность тучных клеток в том, что они не находятся постоянно в крови, как остальные лейкоциты, а локализуются в тканях:
- в коже;
- подкожной клетчатке;
- на слизистых оболочках;
- в оболочках внутренних органов.
Поэтому отек Квинке имеет специфические проявления и наблюдается только на коже и в местах с наиболее выраженной клетчаткой.
Усиление проницаемости сосудов, которую вызывают эти вещества, приводит к выходу из сосудов жидкой части крови. Она пропитывает локальную область, что внешне проявляется распуханием мягких тканей. Потери жидкости могут быть значительными, в сосудистом русле уменьшается объем крови. От этого страдает работа сердца, появляются нарушения ритма. У взрослых с предрасположенностью к сердечным патологиям могут быть смертельные последствия.
Симптомы отека Квинке
Воспаление Квинке возникает стремительно. Это ответ на прямой контакт с аллергеном, который развивается через 15-30 минут после попадания чужеродных веществ в организм. Отечность распространяется на части тела, которые содержат большое количество клетчатки. Чаще всего это:
- веки;
- губы;
- гортань;
- мягкое небо;
- мочеполовые органы.
Отечность кожи не сопровождается изменением ее цвета, часто она остается бледно-розовой. Но иногда аллергия сопровождается признаками крапивницы. В этом состоянии кожные покровы начинают зудеть, краснеют.
Для классического ангиоотека, который сопровождается нарушением распределения жидкости, характерны неровные контуры. Наощупь ткани плотные, при надавливании на них не проявляется ямка. В отличие от крапивницы, верхние слои кожи не вовлекаются в процесс. Поэтому зуд не характерен для этого заболевания.

Симптомы отека Квинке зависят от его локализации. Если в аллергическую реакцию вовлечена слизистая оболочка рта, горло и гортань, то появляется осиплость голоса. При отсутствии медицинской помощи патологические признаки утяжеляются, сначала затрудняется глотание, а затем и дыхание. Позже отекают бронхи, появляются признаки асфиксии, или удушья.
Иногда аллергический отек становится первым симптомом тяжелого анафилактического шока. Это опасное для жизни состояние развивается стремительно как острая реакция на аллерген. Для нее характерно нарушение дыхания из-за спазма бронхов, зуд по всему телу, высыпания на коже по типу крапивницы. Признаком ухудшения состояния является схваткообразная боль в животе, тошнота и рвота, понос. У взрослого быстро падает артериальное давление, проявляется нарушение сердечного ритма. Быстро появляются признаки сердечной недостаточности, появляются судороги, человек впадает в кому или наступает смерть.
Аллергическое воспаление часто поражает только пищеварительный тракт. Признаки патологии в этом случае будут имитировать хирургические патологии брюшной полости. Появляется острая боль в животе, внезапное нарушение пищеварения, понос или рвота. Иногда в кале появляются примеси крови, слизь, поэтому заболевание не выглядит как аллергия.
В некоторых случаях отек Квинке появляется на тыльной стороне кистей рук. Они выглядят опухшими, при касании плотные.
Возникновение ангиоотеков на лице опасно для жизни. Неравномерное распределение жидкости может привести к ее пропитыванию мозговых оболочек. В этом случае появляются менингеальные симптомы:
- напряжение затылочных мышц;
- резкая головная боль;
- тошнота и рвота, которая не приносит облегчения;
- судороги;
- потеря сознания.
Отек Квинке может развиваться на половых органах. У женщин поражаются половые губы, у мужчин отечность распространяется на мошонку. Зуд при этом обычно отсутствует. Для профилактики этого состояния иногда требуется отказаться от латексных презервативов.
Первая помощь при отеке Квинке
Чтобы снизить вероятность тяжелых осложнений, до приезда скорой помощи нужно самостоятельно оказать первую помощь. Если известно, что причиной воспалительной реакции стал какой-то аллерген, необходимо постараться устранить его. Это возможно, если произошел контакт с кожей.
Если проявление болезни началось после укуса насекомого, животного, необходимо на это место наложить давящую повязку. Она уменьшит приток и отток крови, что позволит снизить всасывание опасного вещества в кровь. Аналогично поступают, если аллергия развивается после внутримышечной инъекции. Врачи советуют на место укола положить холод, чтобы вызвать спазм сосудов и не дать всосаться лекарству.
Если реакция развилась после контакта с неизвестным растением, насекомым, после принятого лекарственного препарата, можно сделать его фото. Это поможет врачу установить причину патологии.
При затрудненном дыхании из-за отека горла, необходимо расстегнуть одежду, чтобы не ограничивать дыхательные движения легких. В помещении нужно открыть окна, чтобы обеспечить приток свежего воздуха.
Ребенок, у которого появилась аллергия в виде отека Квинке, обычно находится в возбужденном состоянии, испуган. Чтобы воспаление и отек гортани не начал развиваться стремительно из-за плача и крика, нужно постараться его успокоить. У маленького ребенка опасность представляет ларингоспазм, который еще больше ухудшает дыхание и очень опасен в возрасте до года.
Самостоятельно принимать лекарственные препараты от аллергии нельзя по нескольким причинам. Всасывание таблеток из пищеварительного тракта может замедлиться из-за воспалительного отека слизистой оболочки желудка и кишечника. Поэтому оно окажется неэффективным. А врач скорой помощи должен подобрать дозу препарата для лечения аллергии с учетом уже использованного лекарства.
Если причина аллергической реакции – пища или другие вещества, принятые внутрь, можно замедлить их всасывание из желудка и кишечника при помощи сорбентов. Ребенку можно растворить пакетик Смекты, порошок Полисорба, а взрослому выпить несколько таблеток активированного угля. При затрудненном глотании и спазме гортани лучше тоже использовать растворимые порошки.
При некоторых формах отека Квинке распознать симптомы заболевания тяжело, оно развивается медленно в течение нескольких часов или дней. В этом случае локальная отечность – это повод как можно раньше обратиться к врачу.
Причины возникновения
Чтобы эффективно лечить отек Квинке и предупредить его повторение, необходимо обнаружить причину патологии. У ребенка острая аллергическая реакция чаще всего возникает на определенный продукт. Это может быть яичный белок, орехи, шоколад, рыба, мед, цитрусовые. Иногда заболевание возникает не на сам продукт, а на содержащиеся в нем дополнительные вещества. Например, при аллергии на курицу могут быть виноваты антибиотики, которыми ее лечили на птицефабрике. Пища, которая содержит большое количество искусственных ароматизаторов, красителей и других химических добавок, чаще вызывает воспалительный ответ.
Отек Квинке, как и другие аллергические реакции, проявляется при повторном контакте с аллергеном. Поэтому в первый раз употребление в пищу определенных продуктов из группы риска не приведет к появлению симптомов.
Другими причинами отека Квинке могут быть:
- лекарственные препараты – антибиотики, сыворотки, содержащие животные белки;
- гормональные препараты;
- средства для местной анестезии – Лидокаин, Ультракаин;
- препараты крови – иммуномодуляторы, интерфероны;
- животные яды, их слюна или частички шерсти, чешуя насекомых;
- косметические средства.
Воспаление может проявиться на латекс, который используется для медицинских перчаток, презервативов, внутривенных катетеров.
Ангионевротический отек вызывают некоторые биологически активные добавки, средства народной медицины, которые содержат растительные аллергены, продукты пчеловодства, яды насекомых. Для людей, у которых была аллергическая реакция на мед, опасно использовать и другие компоненты, полученные от пчел.
Особенность отека Квинке, связанного с аллергической реакцией в том, что он не зависит от дозы поступившего аллергена.
Среди причин ангиоотека – неаллергические реакции. Существует наследственное заболевание, которое связано с недостатком белков системы комплемента. В норме они участвуют в иммунных реакциях. Если в организме дефицит или имеется дефект синтеза ингибина С1, сдерживающего воспалительный ответ, то периодические появляются признаки патологии, которая выглядит как отек Квинке. Но отличие в скорости развития заболевания, часто на это уходит несколько дней и невозможно установить связь с определенным аллергеном.

Если причина патологии – наследственность, симптомы заболевания проявляются сглаженно, никогда не присоединяется крапивница, нет кожного зуда и бронхоспазма. Но риск тяжелого отека горла, который приводит к смерти, сохраняется. Кожа и подкожная клетчатка способна самостоятельно вернуться к исходному состоянию через 2-3 дня после появления первых признаков болезни. Это связано с постепенным истощением белков системы комплемента.
У людей старшего возраста причиной отека Квинке в 30% случаев являются препараты из группы ингибиторов АПФ. Их назначают для лечения сердечной недостаточности, гипертонии и других сердечно-сосудистых патологий. Побочны эффект ингибиторов АПФ – повышение уровня брадикинина, который является одним из медиаторов воспаления. Это происходит с разной скоростью, иногда через несколько месяцев после начала терапии, а иногда через много лет.
Классификация
Отек Квинке у 80% пациентов связан с аллергической реакцией на чужеродные вещества. Но в практике врачей встречаются и другие формы этого заболевания. В зависимости от продолжительности симптомов выделяют два типа:
- острый ангионевротический отек – возникает быстро после контакта с аллергеном, после лечения исчезает и не повторяется, если соблюдать рекомендации врача;
- хронический отек Квинке – признаки патологии периодически повторяются на протяжении 6 месяцев или сохраняются долгое время.
Отдельно выделяют идиопатический ангионевротический отек. Он появляется внезапно, определить связь с аллергеном лабораторным путем невозможно. Такой тип заболевания имеет хроническое течение и часто рецидивирует.
Отек Квинке бывает наследственный и приобретенный. В первом случае это хроническое заболевание, развитие которого тяжело предугадать. Оно может проявиться уже в раннем возрасте. Симптомы часто усиливаются в стрессовых ситуациях. Исследования показывают, что это провоцирующими факторами могут выступать:
- острая боль;
- употребление определенной пищи;
- переохлаждение;
- вирусные инфекции;
- беременность.
Иногда в качестве провоцирующего фактора выступают небольшие травмы в ротовой полости при лечении зубов, пирсинге языка.
Приобретенный отек Квинке развивается при состояниях, которые приводят к нехватке белка-ингибина С1. Этот процесс активируется у пациентов, которые лечатся препаратами из группы ингибиторов АПФ. Подавление белка происходит при неопластических заболеваниях – В-клеточной лимфоме, патологии иммунных комплексов. При аутоиммунном заболевании патологии иммунных комплексов к ингибину белка С1 вырабатываются антитела, которые блокируют его функции. Похожий процесс наблюдается при аутоиммунных заболеваниях – системной красной волчанке, дерматомиозите.
Приобретенный отек Квинке проявляется в пожилом возрасте, когда у человека большое количество сопутствующих патологий.
Лечение и профилактика
Для лечения отека Квинке необходимо вызвать скорую помощь. Врач купирует выраженные симптомы, но при тяжелом состоянии, развитии бронхоспазма, подозрении на отек мозга или внутренних органов необходимо лечение в соответствующих отделениях больницы.
Если удалось по внешним симптомам распознать ангионевротический отек, его лечат антигистаминными препаратами. Наиболее эффективны Димедрол, Супрастин, Тавегил. Чтобы быстро купировать аллергическую реакцию, лекарства вводят внутримышечно.
Детям с тяжелым течение м генерализованной крапивницы или острым отеком Квинке для предупреждения стеноза гортани и других тяжелых осложнений противоаллергические средства разводят в изотоническом растворе по специальной схеме и вводят внутривенно.
При недостаточной эффективности лечения, используют гормоны. Глюкокортикоиды (например, Дексаметазон) быстро тормозят иммунную реакцию и могут применяться у пациентов любого возраста. В критической ситуации для спасения жизни врач применят раствор адреналина.
Если у пациента не исчезает стеноз гортани, он продолжает задыхаться, чтобы этого не произошло, бригада скорой помощи экстренно проводит интубацию трахеи и доставляет пациента в больницу.
Лечить острый отек Квинке необходимо и после купирования симптомов. Врач назначит противоаллергические препараты в таблетках, которые необходимо принимать самостоятельно, специальную гипоаллергенную диету. Она исключает употребление продуктов, которые потенциально способны вызвать аллергию.
После нормализации состояния необходимо определить, что стало причиной патологии. Для этого ведут пищевой дневник. Его заполняют ежедневно через несколько часов после еды. На период изучения питания еда должна быть однообразной. В рацион раз в несколько дней вводят продукт, который предположительно мог вызвать аллергию. Если через 1-2 часа состояние не изменилось, считают, что это не причина патологии. Этот процесс повторяют, пока не изучат все опасные продукты.
Для выявления аллергии на различные вещества существуют специальные аллергопробы. Их проводят в период после стихания всех симптомов. Они помогают точно определить тип вещества, которое вызвало ангиоотек.
Профилактика отека Квинке заключается в полном исключении контактов с веществами, вызывающими развитие аллергии. Если причиной стал лекарственный препарат, средство для анестезии, необходимо запомнить его название. Иначе последующее лечение зубов или несложная операция на мягких тканях может закончиться плачевно.
Если узнать причину ангиоотека не удалось, а симптомы периодически повторяются, для профилактики необходимо всегда носить при себе антигистаминные препараты (Нозефрин и др.).
Читайте также:

