Папилломы в двенадцатиперстной кишке
Обновлено: 26.04.2024

Папилломы в прямой кишке – это образования, появляющиеся на слизистой прямой кишки и анального отверстия в результате поражения вирусом папилломы человека. Инкубационный период может длиться от недели до полугода. Заболевание очень распространено, но проявляется у всех по-разному только в период ослабления иммунной системы. Именно тогда эти образования получают толчок для своего роста, приносят массу неприятных ощущений и в перспективе могут стать причиной рака.
Классификация папиллом
Патологические образования в перианальной области подразделяются на 3 категории:
- Единичные, маленького размера.
- Единичные, крупные.
- Множественные, образующие объединенные участки.
Визуально они похожи на бородавку с испещренной поверхностью на тоненькой ножке, но иногда их размеры превосходят 2 см в диаметре. Цветовой диапазон папиллом варьируется от светлых до темно-коричневых оттенков.
Причины заболевания и симптомы наличия папиллом
За возникновение образований в перианальной области отвечает вирус, подхватить который можно в процессе половой связи с зараженным партнером. Современные методы контрацепции не дают полноценной защиты, кроме того, коварный вирус может передаваться через слизистые и кожные покровы.
Симптомы появления папиллом в заднем проходе указаны ниже:
- Избыточная влага в области анального отверстия.
- Жжение, зуд.
- Боли при дефекации, иногда сопровождаемые кровью.
Важно понимать, что многие проктологические проблемы имеют схожие симптомы, и чтобы понять, какому именно заболеванию вы подверглись, надо обратиться к врачу. И чем скорее, тем точнее будет поставлен диагноз, и проще будет проходить этап лечения.
Постановка диагноза и выбор метода лечения папиллом
Помимо обязательного посещения проктолога, для окончательного утверждения диагноза необходимо сдать контрольные анализы крови и мочи, проконсультироваться у смежных специалистов и пройти процедуру ректороманоскопии. Это исследование позволяет тщательно осмотреть слизистую прямой кишки, получить достоверную информацию о состоянии кишечника, и, соответственно, назначить подходящее лечение.
Никакая методика борьбы с папилломами не дает абсолютной гарантии полного выздоровления. Такие вирусные заболевания опасны своими рецидивами, кроме того, наросты могут перерасти в злокачественные образования. Поэтому чаще всего предлагается их удалить.
Иссечение папиллом можно осуществить несколькими способами:
- Лазером.
- Хирургическим скальпелем.
- Радиоволновой терапией.
- Электрическим током.
Для достижения наилучшего результата вырезать необходимо все образования, имеющиеся на теле пациента. Способ иссечения следует согласовывать с лечащим врачом после сдачи всех анализов.
Различие между кондиломами и папилломами
Кондиломы и папилломы, возникающие на теле человека, имеют общую природу – возбудителя вирусного типа. Кроме того, признаки наличия этих патологий в прямой кишке также схожи. Но между ними есть и отличия:
Профилактика возникновения папиллом
От вируса, вызывающего появления образований на теле человека, избавиться непросто. Но есть небольшой комплекс мер, помогающий обезопасить себя от заражения или исключить возможность рецидива:
- Работа по повышению своего иммунитета: спорт, закаливание, полноценный сон, здоровое питание, отказ от вредных привычек.
- Допускается применение иммуностимулирующих препаратов, согласованное с лечащим врачом.
- Выполнять правила личной гигиены.
- Возможно проведение вакцинации против нескольких штаммов вируса. Однако, в нашей стране эта прививка еще не изучена до конца, и поэтому она не включена в календарь профилактических прививок. Сделать ее можно либо по направлению от специалиста, либо по собственному желанию.
- Внимательно относиться к своим половым партнерам, а также по возможности избегать нахождения в большом скоплении людей в саунах, банях, бассейнах – в местах с теплой и влажной средой, благоприятной для распространения вируса. Также нужно быть осторожными с чужими средствами личной гигиены.
- Регулярно наблюдаться у проктолога для контроля за состоянием прямой кишки.
Заключение
Быть здоровым – это не роскошь, а базовая потребность каждого человека. Даже если у вас появились папилломы в перианальной области — отчаиваться не стоит: своевременное лечение и выполнение рекомендаций врача помогут вам их победить.

Записаться на прием
Общая информация
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.

Причины появления
- беспорядочный незащищенный секс;
- раннее начало интимных отношений;
- половые контакты с партнерами с кондиломами или с носителями ВПЧ;
- снижение иммунных способностей организма;
- перенесенные заболевания половых путей;
- частые стрессы, авитаминоз;
- неряшливость и несоблюдение правил личной гигиены.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
Диагностика
- Клинический осмотр. Некоторые виды заболеваний женщин и мужчин могут маскироваться, принимая вид остроконечных кондилом, поэтому нужно обладать достаточной квалификацией для дифференциации разных проблем.
- Женщинам рекомендована кольпоскопия, мужчинам – уретроскопия.
- О кондиломах женщин, их природе расскажет много мазок, это цитоисследование поможет также для исключения дисплазии шейки матки.
- Гистология.
- Диагностика-ПЦР. Это обследование не только выявляет наличие вируса папилломы человека, но и определяет его тип.
- Иммунологическое исследование. Его применяют для того, чтобы обнаружить в крови антитела к ВПЧ.
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
- против вирусов;
- в целях повышения иммунитета;
- для витаминизации пациента.
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
- Коагуляция электротоком. В этом методе есть недостатки – много противопоказаний, болезненность процедуры и длительное восстановление.
- Криотерапия. Кондиломы убирают при помощи жидкого азота. Положительные стороны такой методики – отсутствие рубцов и шрамов, безболезненное воздействие, отсутствие использования анестезии.
- Хирургический метод. Наросты убирают во время операции, на место ран накладывают швы. Обезболивание врачи используют местное.
- Применение химических препаратов. Противопоказание этого метода – беременность и период лактации.
- Лазеротерапия. Кондиломы удаляют лазерным лучом, это лечения, который не затрагивает здоровые клетки и практически не оставляет рубцов.
- Радиохирургический метод. Применение специального прибора помогает убрать кондиломы без контакта с телом. Удаление наростов сопровождается одновременным запаиванием кровеносных сосудов. Эта методика – одна из самых современных и востребованных.
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
- появление болезненных трещин с кровотечением;
- патологические роды;
- злокачественные образования.
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
- использование контрацептивов при половых отношениях;
- повышение иммунитета;
- правильное сбалансированное питание;
- прием витаминов;
- соблюдение норм гигиены;
- борьба с вредными привычками;
- повышение стрессоустойчивости.
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы
Рентгенограмма, КТ при полипе двенадцатиперстной кишки
а) Определение:
• Выбухающие образования в двенадцатиперстной кишке, занимающие определенное пространство
б) Визуализация:
2. Рекомендации по визуализации:
• Рентгеноскопия верхних отделов ЖКТ с двойным контрастированием и выполнением рентгенограмм:
о В прямой, боковой и косой проекции
• КТ с контрастным усилением:
о Мультипланарные реформации позволяют лучше оценить морфологические признаки и отношение опухоли к просвету, стенке кишки и ближайшим структурам
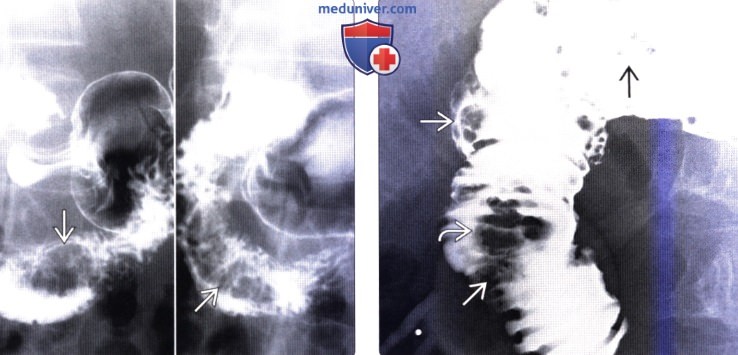
(Слева) На рентгенограмме (кадр, полученный при рентгеноскопии верхних отделов ЖКТ) определяется длинный полиповидный дефект наполнения в просвете двенадцатиперстной кишки. При хирургической резекции подтвердился доброкачественный аденоматозный полип.
(Справа) На кадре из рентгеноскопического исследования верхних отделов ЖКТ у пациента с семейным полипозом визуализируются множественные полипы различного размера, расположенные в дистальных отделах желудка и в двенадцатиперстной кишке. Возле фатеровой ампулы определяется большой, дольчатый полип, подозрительный на аденому или рак фатеровой ампулы, который часто встречается у пациентов с семейным полипозом.
в) Дифференциальная диагностика полипа двенадцатиперстной кишки:
2. Псевдоопухоль изгиба двенадцатиперстной кишки:
• Непостоянный дефект наполнения, обусловленный наличием избыточного количества неизмененной слизистой оболочки двенадцатиперстной кишки
• Образуется из-за изгиба двенадцатиперстной кишки под острым углом между луковицей и второй ее частью
3. Эктопия слизистой оболочки желудка:
• Дискретные угловатые или полигональные узелки размером 1-5 мм (дефекты наполнения) возле основания луковицы двенадцатиперстной кишки
4. Рак двенадцатиперстной кишки:
• Обычно представляет собой объемное образование, концентрически суживающее просвет кишки, вызывающее обструкцию
• Фиксированное сужение просвета кишки
• Может прорастать в окружающие ткани
• Может метастазировать в лимфоузлы или в печень
5. Метастазы в кишечник и лимфома:
• Лимфома обычно представляет собой большое мягкотканное образование, не вызывающее обструкцию просвета:
о Редко возникает в двенадцатиперстной кишке:
- Двенадцатиперстная кишка может быть сдавлена (деформирована) верхними внутрибрюшными лимфоузлами
• Метастатическое поражение двенадцатиперстной кишки происходит редко:
о Чаще всего первичными опухолями, дающими метастазы в стенку двенадцатиперстной кишки, являются меланома, рак молочной железы и легкого
8. Рак фатеровой ампулы:
• Опухоль, происходящая из фатеровой ампулы или головки поджелудочной железы, может проявляться как внутрипросветное образование в двенадцатиперстной кишке
• Вызывает обструкцию общего желчного и панкреатического протоков
• Рак фатеровой ампулы может быть неотличим от рака двенадцатиперстной кишки посредством методов лучевой диагностики
• Эндоскопическое исследование позволяет установить окончательный диагноз
г) Патология:
1. Общая характеристика:
• Этиология:
о Различается в зависимости от типа полипа
• Генные изменения:
о САП: патологические изменения гена АРС в хромосоме 5q
о СПЕ: спонтанная генная мутация в хромосоме 19
• Ассоциированные патологические изменения:
о Наследственные полипозы
2. Макроскопические и хирургические особенности:
• Аденоматозные полипы: плоские или с наличием ножки
3. Микроскопия:
• Аденоматозные полипы: микроскопически может соответствовать тубулярному, тубулярно-ворсинчатому или ворсинчатому полипу
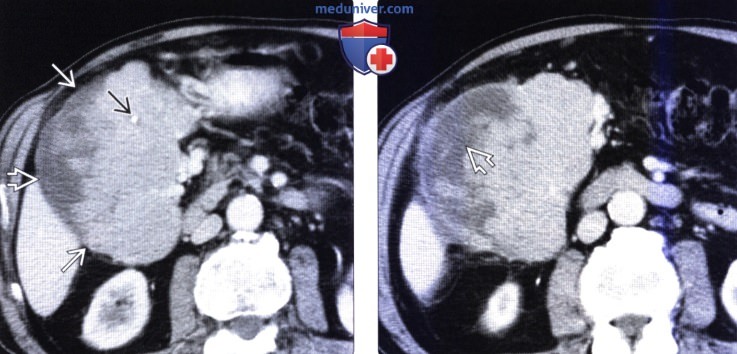
(Слева) На аксиальной КТ у мужчины 81 года визуализируется большое объемное образование, происходящее из двенад цатиперстной кишки, с наличием участков некроза и обызвествлений. Эти изменения являются типичными для гастроинтестинальной стромальной опухоли (ГИСО).
(Справа) На другом КТ срезе (с контрастным усилением) у этого же пациента визуализируется больше изменений некротического характера внутри массивного объемного образования. Двенадцатиперстная кишка является вторым после желудка органом, в котором возникает ГИСО.
д) Клинические особенности:
1. Проявления полипа двенадцатиперстной кишки:
• Наиболее частые признаки/симптомы:
о Асимптоматическое течение; невыраженное кровотечение из верхних отделов ЖКТ; желтуха, вызванная обструкцией
2. Демография:
• Возраст:
о САП и СПЕ: 10-30 лет
• Эпидемиология:
о Составляют меньше 1 % всех полипов ЖКТ
3. Течение и прогноз:
• Осложнения: риск развития рака в случае аденоматозных полипов
• Прогноз: при доброкачественных образованиях - благоприятный, при инвазивном раке-неблагоприятный
4. Лечение:
• При небольших (меньше 1 см) полипах и отсутствии симптоматики: периодическое наблюдение
• При полипах большого размера (больше 1 см), дольчатых, обусловливающих наличие симптоматики: полипэктомия:
о Липомы могут быть достоверно определены и проигнорированы
е) Диагностическая памятка:
1. Следует учесть:
• Наследственный анамнез на предмет полипов ЖКТ
• Для исключения наследственного полипоза необходимо скрининговое исследование всех отделов ЖКТ
2. Советы по интерпретации изображений:
• Полип дольчатой структуры с базальным вдавлением
о Является подозрительным на злокачественную опухоль

Пациентам с САП показана дуоденоскопия аппаратом с боковой оптикой. Частота развития полипов двенадцатиперстной кишки составляет 50–90%. Для оценки тяжести полипоза двенадцатиперстной кишки используется классификация Шпигельмана (Spigelman A.D. et al., 1989), согласно которой пациенту начисляются баллы за количество полипов, их размеры и гистологическое строение, потом баллы суммируются и выставляется стадия полипоза (табл. 3).
Пациентам с САП э ндоскопическое исследование верхних отделов желудочно-кишечного тракта начинают проводить с 25–30 лет и в зависимости от клинических проявлений повторяют через 2–3 года до 50-летнего возраста. У пациентов после профилактической колэктомии рак двенадцатиперстной кишки — лидирующая причина смертности. Рак двенадцатиперстной кишки в 50% случаев развивается в парафатеральной зоне или ампуле большого дуоденального сосочка, что сопровождается панкреатитом и билиарной гипертензией.
Таблица 3. Классификация тяжести полипоза двенадцатиперстной кишки по Шпигельману.
Больше 20 полипов
У 80% пациентов, согласно этой классификации, выявлялась 1–3-я стадии поражения, у 20% – 4-я стадия. Риск развития рака двенадцатиперстной кишки наиболее высок у пациентов с 4-й стадией поражения по Шпигельману. Схожие данные были получены в скандинавско-голландских и британских исследованиях. Риск развития рака двенадцатиперстной кишки у всех пациентов с САТК составляет 4,5%. При этом риск малигнизации у больных с 3–4-й стадией по классификации Шпигельмана существенно выше (7–36%) Идентификация такого рода пациентов крайне важна, поскольку позволит выявлять возможное озлокачествление на раннем этапе. При этом случаи развития рака двенадцатиперстной кишки у больных до 30 лет крайне редки. Если у пациента при эзофагогастродуоденоскопии определяется 1-я стадия заболевания по классификации Шпигельмана, ему необходимо выполнение повторного эндоскопического исследования через 2–3 года, при 2-й стадии – через 1–3 года, при 3-й стадии – через 6–12 месяцев, при 4-й стадии необходима оценка возможности хирургического лечения.
Читайте также:

