Полипы и папилломы в матке кто вылечил чистотелом
Обновлено: 13.05.2024
Клизмы при полипозе кишечника. Лечение полипоза клизмами чистотела.
На какой срок следует задерживать содержимое лечебной клизмы в толстой кишке? В среднем на 1—2 часа. Дети, особенно маленькие, первых лет жизни, не хотят и не могут удерживать содержимое клизмы. У таких детей ухаживающий за ними родственник, обычно мать, захватывает ягодичные области ладонью, сжимает их и механически на полчаса закрывает задний проход.
Как часто ставить лечебные клизмы? Все зависит от того, как больной переносит клизмы с чистотелом. А это зависит от характера больного, от устойчивости его нервной системы, от реактивности толстой кишки при ежедневных двойных раздражениях ее очистительной и лечебной клизмами. Если больной хорошо переносит очистительные и лечебные клизмы, то лучше всего ставить их ежедневно, кроме выходных дней. Если клизмы переносятся плохо, то их нужно делать с промежутками в один день, т. е. 3 лечебные клизмы в неделю, или с промежутками в 2 дня — две лечебные клизмы в неделю.
Один лечебный цикл должен состоять из 15—20 клизм с чистотелом. Необходимо сделать перерыв в 1—2 месяца и более. Для полного выздоровления при тотальном полипозе нужно проделать от 1 (один редко) до 6 и более циклов лечения. Сезон лечения продолжается с мая по октябрь, в период вегетации чистотела. За это время больные могут проделать не более 2 лечебных циклов. Один цикл в мае — июне, второй — в августе — сентябре.
Если для полного излечения больному необходимо проделать 5—6 лечебных циклов, а в год он может выполнить два цикла, то, естественно, что лечение у него затягивается на 2—3 года и более. Но это лучше, чем подвергнуться тяжелой, опасной для жизни, калечащей операции — тотальной или субтотальной колэктомии.
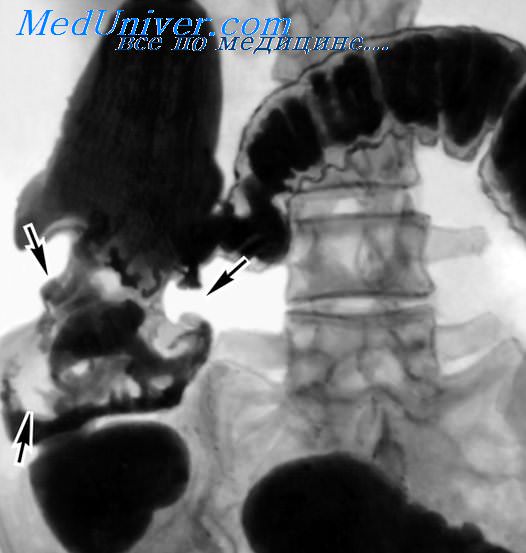
Промежуточное положение между доброкачественными и злокачественными опухолями занимают крупные аденоматозные полипы размером от вишни до грецкого ореха, иногда ветвистые, располагающиеся на широком основании. Ножка их может иметь толщину от 1 до 2 см и более. Такая массивная ткань не подвергается на всю толщину прижигающему действию сока чистотела. Тромбоза питающих полип сосудов не происходит. Полип не может отторгнуться самостоятельно.
Такие полипы, доступные осмотру через ректороманоскоп, можно с успехом лечить следующим комбинированным способом. Один, два и даже три раза в неделю производится кускование полипа щипцами через тубус ректороманоскопа. Кускование производится до тех пор, пока поле зрения не зальет кровью. Дальнейшее откусывание кусочков опухоли становится невозможным. В это время на конец ватодержателя навертывают ватку, опускают в зеленую массу провернутого чистотела и пропитывают этой массой. Некоторая часть массы остается на ватном тампоне. Через тубус ректороманоскопа ватный тампон с зеленой массой чистотела подводят к кровоточащему участку полипа и прижимают на 5—10 минут.
Может быть и такая ситуация. При наличии многих сравнительно небольших полипов имеется один, нередко располагающийся в сигмовидной кишке за пределами доступности для осмотра через ректороманоскоп, на широкой ножке. На основании медленного роста, отсутствия стеноза можно высказать предположение о доброкачественной, аденоматозной его природе. В подобном случае мы проводим лечение чистотелом, добиваемся отторжения полипов, висящих на узкой ножке. А по поводу полипа, располагающегося на широкой ножке, устойчивого к чистотелу, недоступного для воздействия через ректороманоскоп, рекомендуем больному подвергнуться хирургическому вмешательству — лапаротомии, колотомии, полипэктомии.
Показанными для лечения клизмами с чистотелом являются истинные, доброкачественные, аденоматозные, единичные или множественные полипы толстой кишки, располагающиеся на узкой ножке. Аденоматозные полипы, имеющие широкое основание, и небольшие виллезные опухоли, находящиеся в пределах доступности для осмотра через ректороманоскоп, также можно с успехом лечить чистотелом с одновременным кускованием их щипцами. У детей после удаления одиночных полипов пальцем по Мангейму или скусывающими щипцами следует сделать 5—6, до 10 лечебных клизм с чистотелом с целью профилактики рецидива.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Изменения полипов под воздействием чистотела. Патоморфология воздействия чистотела на полипы.
При микроскопических исследованиях удалось проследить изменения, происходящие в полипах под влиянием клизм с чистотелом, от начальных стадий воспалительных явлений до глубоких дегенеративных изменений вплоть до некроза, в результате чего и отторгаются полипы.
У очень немногих больных после первого цикла лечения чистотелом в виде 10—15—20 лекарственных клизм происходит отхождение всех имевшихся в толстой кишке полипов, и наступает полное выздоровление. Такая высокая чувствительность полипов к чистотелу встречается не более чем у 2—3% больных. Вследствие неодинаковой чувствительности (устойчивости) полипов по отношению к чистотелу у разных больных необходимы различные сроки для излечения — от 2 до 6 циклов и более по 15—20 лечебных клизм в каждом из них.
Поэтому ближайшие результаты лечения чистотелом полипоза толстой кишки можно оценивать условно и относительно. У одних ближайшие результаты — это полное выздоровление после первого лечебного цикла. У других, первый и даже второй, третий лечебные циклы не дают заметных сдвигов или дают лишь едва улавливаемое улучшение.
Таким образом, оценивая ближайшие результаты, следует сказать, что окончание полного первого цикла лечения чистотелом полипоза толстой кишки не только у подавляющего большинства больных не приводит к полному излечению, но нередко вообще не дает заметных сдвигов в лучшую сторону.
При лечении чистотелом полипоза толстой кишки полипы у очень немногих больных начинают обычно вначале в небольшом числе, а иногда и сразу в больших количествах отходить уже после 2, 3, 4 и последующих клизм. Некоторые больные по невнимательности или вследствие того, что полипы отходят в виде клеточного распада, не видят отторгающиеся полипы и ечитают, что лечение неэффективно.
С другой стороны, многие больные, выписавшись из клиники, сообщали, что у них полипы отходили после лечения еще на протяжении 3—4 недель или даже более.
Трудно точно определить количество полипов при ректороманоскопии, особенно при тотальном полипозе, когда невозможно видеть нормальную слизистую оболочку или если полипы ветвисты, разных размеров, прикрывают один другой, а в особенности при большом количестве слизи, когда они покрыты слизистыми наслоениями. Но общее впечатление о количестве и качестве полипов у данного больного остается в памяти у врача и фиксируется описанием в истории болезни.
На конец 1967 г. мы подсчитали итоговые данные о больных, которые лечились в нашей клинике по поводу полипов и полипоза толстой кишки, клизмами с чистотелом.
В таблице зафиксированы лишь промежуточные данные динамичной картины, относящейся к итогам лечения больных.
Благоприятное, действие чистотела при полипах толстой кишки дало основание предположить, что аналогичные патологические разрастания и других слизистых оболочек также можно с успехом лечить препаратами этой лечебной травы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Папилломы ухудшают качество жизни. Удаляем папилломы самостоятельно
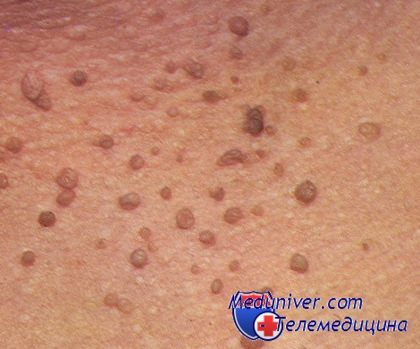
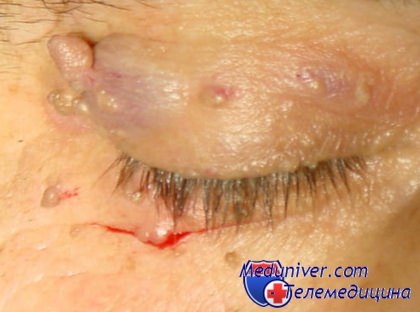
Современный человек уделяет намного больше внимания своей внешности, чем состоянию внутренних органов. Уже после 30 лет многие женщины и мужчины обнаруживают на теле различные наросты на ножках или напоминающие цветную капусту. Цвет новообразований может быть от белого до коричневого, а появляются они чаще всего на шее, на веках, в подмышках и под грудными железами у женщин. Называют эти наросты папилломами, размер их, как правило, не превышает 5 мл, но доставляют они человеку много эстетических проблем, ухудшая внешний вид кожи и качество жизни человека. Особенно неприятно появление папиллом на веках и шее, ведь они заставляют женщин отказаться от косметики, одежды с глубоким декольте и украшений. Да и мужчинам не прибавляет красоты веки, усыпанные мелкими наростами.
Папиллома - это доброкачественная опухоль, появлению которой способствует вирус Human Papillomavirus. Носителем вируса папилломы на сегодняшний день являются 80% людей всего мира, но чаще всего появлению "неприятных украшений" на теле человек обязан своим родителям. Склонность к образованию папиллом передается по наследству или заражение вирусом происходит от членов семьи, которые болеют папилломатозом. Не каждый из нас, обнаружив на открытой части тела папиллому, придает важное значение этому заболеванию и сразу обращается к врачу, многие ищут способы удаления папиллом в домашних условиях. Конечно, удалять папилломы самостоятельно можно только поверхностным способом, сам же вирус папилломы остается в организме. Полностью уничтожить его можно только медикаментозным способом, обратившись за помощью к дерматологу. Ни в коем случае нельзя отрывать или обрезать папилломы самим, ее повреждение может спровоцировать появление большого количества новых новообразований и даже привести к развитию рака.
Перед удалением папилломы в домашних условиях, следует знать, почему именно у вас они появились и как предотвратить их повторное появление. Наибольшему риску образования папиллом на теле подвержены люди с ослабленным иммунитетом, поэтому чаще всего первые "неприятные украшения" на теле обнаруживается после перенесенной инфекционной болезни, беременности, продолжительного приема лекарств, соблюдения строгих диет и сильного стресса. Провоцирующими сильный рост вируса факторами являются употребление алкоголя, курение и частая смена половых партнеров. Поэтому удалять самостоятельно папиллому можно только в тот период, если вы абсолютно здоровы и не подвержены влиянию стрессовых ситуаций. В период лечения папиллом включайте в рацион питания продукты, богатые антиоксидантами и микроэлементами, это - овощи, фрукты, ягоды и зелень.
Эффективным средством для самостоятельного удаления папиллом является ляписный карандаш. Приобрести его можно в аптеке. Он оказывает бактерицидное и прижигающее действие, но применять его надо осторожно. После нанесения ляписного карандаша место прижигания приобретает темный цвет, поэтому во время лечения папилломы придется носить одежду, прикрывающие пораженные места.
Для удаления папиллом в домашних условиях также применяют:
- уксусную кислоту. Из пипетки несколько раз в день капайте на папиллому уксусную кислоту, и она очень скоро начнет сохнуть и сходить.
- чистотел. В летний период 3-4 раза в день наносите на папилломы сок свежесорванного чистотела, а зимой прикладывайте к пораженному вирусом месту замороженный настой чистотела, череды и чаги.
- порошок магнезии. Каждый день перед завтраком и ужином принимайте порошок магнезии на кончике ножа. После месячного лечения магнезией папилломы сами исчезнут.
- полынь. Сок полыни и его настои применяют для борьбы с папилломами также, как и чистотел.
- картофельная и банановая кожура. Протирайте папилломы по 5-6 раз в день картофельной или банановой кожурой в течение месяца, чтобы они отпали.
Из фармакологических средств, продаваемых в аптеках, эффективны в борьбе с папилломами средство "Супер Чистотел", препарат "КриоФарма", витамин А, касторовое и лимонное масло, экстракт эхинацеи и специальная липкая лента, которая покрыта составом для удаления наростов. Небольшой кусочек этой ленты приклеивается к папилломе и через неделю отрывается вместе с ней. Обычно хороший результат достигается после 2-3 разового применения клеящейся ленты.
Способы самостоятельного удаления папиллом не являются официальными, а клиническая эффективность и безопасность их не доказано. Поэтому удаление папиллом лучше всего доверить профессиональному специалисту. Сегодня в распоряжении специалистов косметологов есть множество способов борьбы с этой эстетической проблемой и свой выбор лучше остановить на них.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.


ЧТО ТАКОЕ ПОЛИП?
К сожалению, в некоторых случаях система эта дает сбой – и, вне зависимости от дня цикла, эндометрий меняется самостоятельно. В результате может появиться полип – новообразования из клеток эндометрия. Выглядит этот полип, как гриб на ножке и в шляпке. А по сути, это неправильный, слишком активный локально разросшийся эндометрий.
ПОЧЕМУ ПОЯВИЛСЯ ПОЛИП?
Одна из наиболее вероятных теорий появления полипов – гиперреакция клеток на гормоны. То есть дело не в том, что организм производит больше или меньше женских гормонов, а в том, что в клетке эндометрия происходит мутация, из-за которой клетка начинает абсолютно не логично, неправильно, слишком активно реагировать на эстрогены.
Именно поэтому полипы чаще встречаются у женщин репродуктивного возраста. Полип, найденный у дамы в менопаузе, скорее всего, был с ней уже давно, просто он не вызывал жалоб, а она не делала никаких обследований, чтобы его обнаружить.
КАКИЕ МОГУТ БЫТЬ СИМПТОМЫ?
Полипы – причина номер один кровотечений, не связанных с менструацией. Чаще всего – это кровянистые, мажущие выделения в середине цикла, до и после менструации. Месячные как будто становятся длиннее: женщины жалуются, что сразу после менструации или через несколько дней появляются кровянистые выделения..
Отдельно можно выделить полип, который вырос не в матке, а ниже – в ее шейке или за ее пределами. Дополнительными симптомами здесь могут быть кровянистые выделения после полового контакта. Такой полип, как правило, не нуждается в особой диагностике – его можно увидеть на обычном гинекологическом осмотре.
КАК НАЙТИ ПОЛИП?
Иногда на УЗИ невозможно однозначно сказать, а полип ли это. Иногда полип можно спутать с миомой, псевдополипом - сгустками эндометрия, которые выйдут из матки во время менструации.
Чувствительность гораздо выше у соногистерографии – золотого стандарта диагностики полипов. По факту это та же ультрасонография, только детальнее—сначала в полость матки вводится тонкий, гибкий катетер, через который в нее впрыскивается физиологический раствор, расширяя полость и улучшая обзор. И уже потом внутривагинальным ультразвуком врач ищет причину жалоб и симптомов.
Есть четыре типа полипов: фиброзный, железисто-фиброзный, железистый и аденоматозный. Из названий понятно, что одни полипы разрастаются из фиброзных тканей, в других преобладают железистые, третьи – смешанного типа. Аденоматозные встречаются крайне редко. Но это именно те полипы, которые считаются предраковыми, поскольку состоят из атипичных клеток. Аденоматозные полипы чаще встречаются перед самой менопаузой.
КАК ЛЕЧИТЬ ПОЛИП?
Если у пациентки нет жалоб, полип не растет – его не обязательно лечить, но важно контролировать! Регулярно нужно делать УЗИ, брать аспират – клетки из полости матки. Но никакая диагностика не дает сто процентной уверенности в том, а полип ли это, так что самым лучшим вариантом все же является его удаление.
Важный момент: гормональное лечение в случае настоящего полипа не приносит результата!
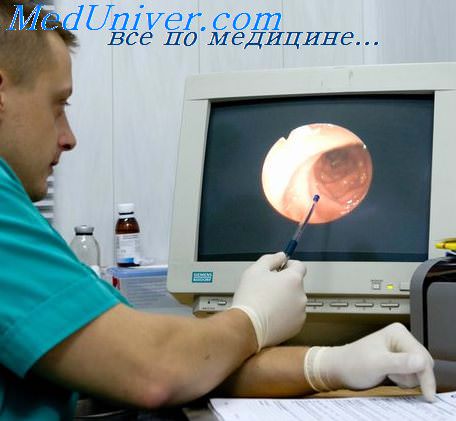
Единственный возможный метод лечения – гистерорезектоскопия (гистероскопия). Это одновременно и диагностика, и лечение полипа. Суть процедуры в том, чтобы ввести в матку гистероскоп – трубку с микровидеокамерой, что позволяет оценить полип визуально (диагностическая часть процедуры) и, при необходимости специальным инструментом его убрать (лечебная часть процедуры). В среднем на все уходит 15-20 минут.
КАК ПОДГОТОВИТЬСЯ К ОПЕРАЦИИ?
Пациентка поступает в день операции, заранее пройдя стандартную подготовку: анализы на общее состояние здоровья (анализ крови), исследование микрофлоры влагалища, мазок на наличие предраковых или раковых клеток влагалища и шейки матки, электрокардиографию и флюорографию.
Процедура, как правило, проводится под кратковременной общей анестезией в дневном стационаре. После того, как гистероскоп оказывается в полости матки, под контролем зрения полип убирается специальным эндоскопическим инструментарием. Это манипуляция быстрая, без единого шва. Материал операции обязательно отправляется на специальный гистологический анализ. Уже через 2-3 часа после операции пациентка может смело собираться домой.
ЧЕГО ЖДАТЬ ПОСЛЕ ПРОЦЕДУРЫ?
Благодаря современной аппаратуре, технике проведения процедуры и высокой квалификации врачей осложнения после гистероскопии встречаются редко.
Классическая ситуация – это тянущие боли в животе в первый день после процедуры и мажущие кровянистые выделения несколько дней после, которые однозначно пройдут без дополнительного вмешательства.
Из самых тяжелых возможных, но маловероятных осложнений – перфорация матки, травма близлежащих органов (мочевой пузырь, кишечник) и синдрома перегрузки жидкости. Однако в случае, если операция выполнится сертифицированным высококлассным специалистом, такие неприятности минимизированы. Вероятность развития осложнений - не более 0.1-0.2%.
Важно: правильно удаленный полип заново не вырастает (не рецидивирует), и уже в следующем цикле после его удаления здоровая и счастливая женщина может планировать беременность. Однако время от времени необходимо делать контрольные УЗИ, чтобы знать, не выросли ли новые полипы.
В клинике LIPEX консультации по гинекологическим проблемам и малоинвазивные операции проводит сертифицированный гинеколог Антон БАБУШКИН.
Читайте также:

