Правомерность диагноза инфицированный ожог
Обновлено: 12.05.2024
Лечение ожоговых раны. Тактика
Совершенствование методов лечения ожоговых ран и использование антибактериального покрытия резко снизили частоту летального сепсиса. Прежняя методика лечения, допускающая отделение струпа путем лизиса бактериальными энзимами, уступила место закрытию раны посредством раннего иссечения и пластики.
В отношении тех ран, которые не требуют кожной пластики, местное применение антибактериальных мазей способствует профилактике инфицирования и поддержанию влажной среды, оптимальной для репаративных процессов. Принятую в настоящее время тактику ведения ожоговых ран можно разделить на три этапа: оценка, лечение и реабилитация.
Сразу после оценки площади и глубины поражения проводят хирургическую обработку, за которой следует второй этап оказания помощи — лечение. Любую рану следует закрыть соответствующими средствами, каждое из которых преследует три цели, первая из которых — защита поврежденного эпителия, вторая — обеспечение герметичности с целью уменьшения потери тепла и воздействия холода, третья — создание ощущения комфорта над причиняющей боль ожоговой поверхностью.
Выбор соответствующего раневого покрытия зависит от особенностей ожога. Ожоги I степени вызывают незначительные деструктивные изменения с минимальной утратой барьерной функции. Такие ожоги не требуют раневого покрытия, и лечение заключается в аппликации мазей, предназначенных для уменьшения боли и поддержания кожи в увлажненном состоянии. Раны от ожогов II степени лечат путем ежедневного наложения повязок с антибактериальными мазями, такими как сульфадиазин серебра. Мазь, после нанесения, покрывают несколькими слоями марли, и неплотно фиксируют повязку эластичным бинтом.
Можно временно использовать биологические или синтетические покрытия, которые отторгаются в процессе эпителизации раны. Такие материалы обеспечивают восстановление кожного покрова без болезненной смены повязок и потерь от испарения, и, кроме того, уменьшают болевые ощущения. Их дополнительное преимущество состоит в том, что они не препятствуют эпителизации, чем отличаются многие антибактериальные средства для местного применения. Синтетические покрытия не обладают антибактериальными свойствами, поэтому процесс заживления необходимо внимательно контролировать.
Для покрытия ожоговых ран среди прочих используют аллотрансплантат (кадаверная кожа), ксенотрансплантат (свиная кожа) и Biobrane (Bertek, Morgantown, WV). Как правило, такие покрытия необходимо накладывать не позднее 24 часов с момента ожога, пока не произошло массивное обсеменение микроорганизмами.
Ожоги II глубокой и III степени не заживут в срок без аутодермопластики. Обожженные ткани представляют собой источник воспалительной реакции и инфекционных процессов, которые могут привести к смерти пострадавшего. Раннее иссечение и кожная пластика сегодня практикуется большинством ожоговых хирургов в ответ на публикации, показывающие положительное воздействие этапных хирургических обработок на выживаемость, кровопотерю и сроки госпитализации.
Хирургические обработки лучше выполнять после наложения кровоостанавливающего жгута или аппликации эпинефрина и тромбина, что позволяет свести к минимуму кровопотерю. После радикального иссечения некротических тканей рану закрывают кожным аутотрансплантатом или используют другое долговременное покрытие. Идеальным раневым покрытием является собственная кожа пострадавшего.
Раны площадью менее 20-30% поверхности тела обычно можно одномоментно закрыть кожей больного, для забора которой используют пригодный донорский участок.
При таких операциях применяют либо нерасщепленный кожный лоскут, либо сетчатый с перфорацией 2:1 и менее для лучших косметических результатов. При обширных ожогах возможен дефицит неповрежденной донорской кожи, не позволяющий полностью закрыть рану аутопластикой. Доступность трупной кожи изменила вектор современного лечения массивных ожогов. Стандартное лечение заключается в использовании аутотрансплантатов с коэффициентом растяжения 4:1 или более, поверх которых накладывают аллогенную кожу для полного закрытия тех ран, для которых имеются донорские ресурсы. Такой аутологичный трансплантат под аллокожей приживается примерно через три недели, а сам аллотрансплантат отторгается.
Иммунитет у пострадавших с массивными ожогами значительно ослаблен, и преждевременное отторжение аллотрансплантата происходит крайне редко. Участки раны, которые не удается закрыть сетчатым аутолоскутом с широкой перфорацией, укрывают аллогенной кожей в порядке подготовки к аутопластике после готовности донорских участков к повторному забору. В идеале, раны, локализующиеся на участках меньшего косметического значения, закрывают сетчатым трансплантатом с широкой перфорацией для увеличения площади закрытия до использования неперфорированных лоскутов в косметически важных областях, таких как кисти и лицо.
Большинство хирургов выполняют некрэктомию в первые 7 дней после ожога, иногда ежедневно иссекая по 20% поврежденных тканей за одну операцию. Другие проводят радикальное иссечение всего массива некроза за одну процедуру, что бывает непросто у больных с большой поверхностью ожога, развившейся гипотермией или большой кровопотерей. Авторы в своей практике выполняют хирургическую обработку сразу после стабилизации состояния пациента, так как кровопотеря будет минимальной, если состояние пациента позволит провести операцию в первые сутки после травмы. Возможно, это связано с относительным преобладанием в крови сосудосуживающих субстанций, таких как тромбоксан и катехоламины, и истинным отеком тканей, который развивается сразу после травмы. Через два дня рана становится гиперемированной, и кровопотеря во время хирургического вмешательства может стать серьезной проблемой.
При ожогах III степени, которые часто вызваны кипятком, необходимо выполнять раннюю хирургическую обработку. На это следует обратить особое внимание, так как ожоги кипятком очень распространены. Обычно такие повреждения бывают частичной или смешанной (на неполную и полную толщу дермы) глубины, и для их закрытия используют такие материалы, как аллотрансплантат, свиной ксенотрансплантат или Biobrane, выполняющие защитную функцию в процессе заживления раны.
Ожоги II глубокой степени в первые 24-48 часов после травмы можно принять за ожоги III степени, особенно при местном применении антибактериальных средств, которые при контакте с раневым экссудатом образуют псевдоструп. Рандомизированное проспективное сравнительное исследование ранней хирургической обработки и консервативного лечения ожогов кипятком с отсроченной трансплантацией показало, что ранняя обработка увеличивает объем некрэктомии, повышает кровопотерю и удлиняет время операции. При этом разницы в сроках госпитализации или частоте инфицирования выявлено не было.
Потеря использованных донорских трансплантатов происходит по одной или нескольким из следующих причин: скопление жидкости под трансплантатом; сдвигающие воздействия на уже сцепленный с раной трансплантат; нерадикальное иссечение некротических тканей в области раневого ложа. Профилактику бактериального заражения проводят путем периоперационного применения антибиотиков и интраоперационного покрытия трансплантатов антибактериальными средствами для местного применения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Термические ожоги - в оздействие на ткани организма высоких температур вызывают термические поражения в виде ожогов [4].
Название протокола - Термические ожоги
Код протокола:
Классификация
Общим для всех этих травм является более или менее распространенная по площади и глубине гибель тканей. Механизм их поражения различен и определяется действующим агентом и обстоятельствами травмы.
Нагревание кожи и развитие термических ожогов происходит по-разному, в зависимости от источника тепла.
В целом интенсивность термического воздействия зависит от глубины расположения различных тканей, от природы термического агента, его температуры, времени действия и длительности наступающей тканевой гипертермии. При мгновенном воздействии даже очень высоких температур глубина поражений может быть небольшой. В то же время длительный контакт с относительно низкотемпературными агентами (горячая вода, пар) нередко сопровождается гибелью не только кожи, но и более глубоких анатомических структур. Инфракрасные лучи обладают способностью проникать в ткани на глубину до 5 мм, прогревая их до 50-60°С.
Особое значение имеет продолжительность тканевой гипертермии. Денатурация белка наступает при температуре 60-70°С, но клетки
теплокровных животных могут погибать и при менее высокой температуре. Изменения, происходящие в клетках при нагревании, определяются соотношением между уровнем повышения температуры и продолжительностью гипертермии. Изменения в тканях зависят от уровня их нагревания. Если температура не превышает 60°С, наступает влажный (колликвационный) некроз. При более интенсивном прогревании высокотемпературными агентами ткани высыхают и развивается сухой (коагуляционный) некроз. Поскольку интенсивность прогревания тканей ожоговой раны на разных ее участках неодинакова, эти разновидности некроза комбинируются в различных сочетаниях с наличием переходных форм.
Щелочи и обладающие их свойствами вещества взаимодействуют с жирами и, омыляя их, подавляют ионизацию аммонийных групп белков с образованием щелочных альбуминатов. Поражающее действие агрессивных веществ начинается с момента соприкосновения их с тканями и продолжается до завершения химических реакций, после чего в ожоговой ране остаются вновь образованные органические и неорганические соединения. Они могут оказывать неблагоприятное влияние на процессы регенерации.
Ожоги I степени проявляются покраснением и отеком кожи (стойкая артериальная гиперемия и воспалительная экссудация).
Ожоги II степени характеризуются появлением пузырей, наполненных прозрачной мутноватой жидкостью. 11од отслоившимися пластами эпидермиса остается обнаженный базальный слой его.
Ожоги III степени подразделяются на 2 вида. Ожоги III А степени (дермальные) - поражения собственно кожи, но не на всю ее глубину. Часто поражение ограничивается ростковым слоем эпидермиса лишь на верхушках сосочков. В других случаях наступает омертвение эпителия и поверхности дермы при сохранении более глубоких слоев и кожных придатков. При ожоге III Б степени омертвевает вся толгца кожи и образуется некротический струп.
Ожоги IV степени сопровождаются омертвением не только кожи, но и образований, расположенных глубже собственной фасции - мышц, костей, сухожилий, суставов.
Помимо определения глубины ожога для суждения о его тяжести необходима объективная оценка площади поражения. Имеет значение не столько абсолютная величина площади ожога, сколько относительная, выраженная в процентах ко всей поверхности туловища.
В результате проведения антропометрических исследований J. Yrazer с соавторами пришли к выводу, что площадь ладони взрослого человека составляет 0,78% от общей площади поверхности тела. Количество ладоней, укладывающихся на поверхности ожога, определяет количество процентов пораженной площади, что особенно удобно при ограниченных ожогах нескольких участков тела. Эти способы просты для запоминания и могут применяться в любой обстановке.
Для измерения площади ожогов у детей предложена специальная таблица (C.Lund et N.Browder, 1944 г.), в которой учитываются соотношения частей тела, различные в зависимости от возраста ребенка (Таблица 1).

Таблица 1
Площадь и глубина поражения записываются в виде дроби, в числителе которой указана общая площадь ожога и рядом в скобках - площадь глубокого поражения (в процентах), а в знаменателе - степень ожога. Пример такого диагноза: Термический ожог (кипятком, паром, пламенем, контактный) 28% ПТ (ШБ - IV=12%) / 1- П-ШАБ-IV степени спины, ягодиц, левой нижней конечности. Ожоговый шок тяжелой степени.
Для большей наглядности в историю болезни вкладывают схему, на которой графически с помощью условных обозначений регистрируют площадь, глубину и локализацию ожога.
Патологический процесс, в котором ожоговая рапа и обусловленные ею висцеральные изменения находятся во взаимосвязи и взаимодействии, и представляют собой нозологическую форму, которую принято называть ожоговой болезнью. Она развивается в выраженной форме при поверхностных ожогах более 25-30% площади тела или глубоких более 5%. Для характеристики периодов ожоговой болезни приходится в основном ориентироваться на сроки, прошедшие с момента травмы, и частично на динамику изменений, происходящих в ожоговой ране.
Ожоговый шок продолжается от 1 до 3 суток и сменяется периодом ожоговой токсемии, длящимся до 10-15 дня после травмы. Далее наступает период септнкотоксемии, начало которого совпадает по времени и патогенетически связано с началом отторжения омертвевших тканей. Продолжительность этого периода различна и определяется сроком существования ожоговых ран. После их спонтанного заживления или оперативного восстановления кожного покрова начинается 4-й период - реконвелесненсии, характеризующийся обратным развитием типичных для ожоговой болезни нарушений.
X.Франк предложил прогностический показатель тяжести ожога, основанный на оценке глубины и обширности поражения и выражающийся в условных единицах. При этом каждый процент поверхностного ожога эквивалентен 1 ед. индекса, а глубокого - 3 ед. Например, у пострадавшего с ожогом 20% (10%)/ II-III АБ вычисление индекса Франка производится следующим образом: (20-10) + (10x3) = 40.
Диагностика
Основные диагностические мероприятия в амбулаторных условиях (при отсутствии показаний к госпитализации):
Дополнительные диагностические мероприятия в амбулаторных условиях (при отсутствии показаний к госпитализации):
Жалобы и анамнез: жалобы на жжение и боли в области ожоговых ран, необходимо уточнение механизма ожоговой травмы и повреждающего температурного агента.
Физикальные обследования
Визуально наличие ожоговых ран в виде гиперемии кожных покровов, наличие ожоговых пузырей, признаки лизирования и коагуляции кожных покровов.
Консультация профильных специалистов: при наличии сопутствующих заболеваний и сочетанных травм показана консультация профильных специалистов.
Лечение
Тактика лечения. Лечение больных с обширными ожогами, а также с ограниченными глубокими поражениями следует проводить в специализированных
ожоговых отделениях (центрах). Однако противошоковая терапия должна проводиться в ближайшем к месту травмы лечебном учреждении. Перевод обожженного в состоянии шока из одного лечебного учреждения в другое категорически противопоказан даже на любых, самых оборудованных, транспортных средствах.
При поступлении обожженного е стационар тактика врача должна быть следующей: необходимо решить вопрос о наличии шока или возможности его
при положительном решении этого вопроса следует приступить к реализации мероприятий, обеспечивающих активную противошоковую терапию;
ожоговые поверхности необходимо закрыть повязками с антисептическими мазями или растворами. 11ри глубоких, циркулярных ожогах шеи, грудной клетки и конечностей, вызывающих нарушение кровообращения и дыхания требуется произвести некротомию.
Немедикаментозное лечение - режим постельный, стол №11.
Местное лечение начинается с первичного туалета ожоговой раны. При небольших по площади ожогах и отсутствия признаков шока первичный туалет осуществляется при поступлении пострадавшего в лечебное учреждение. Поступившим в состоянии шока туалет ожогов не производится, чтобы не усугубить его тяжесть дополнительной травмой. В этих случаях ограничиваются наложением первичной повязки, а туалет ожогов производят после ликвидации шока. Техника первичной хирургической обработки ожоговой раны: тампонами, смоченными растворами антисептиков (раствор повидон-Иод, октенилин раствор) вокруг ожога очищается от загрязнения, с обожженной поверхности удаляют инородные тела и отслоившийся эпидермис, напряженные крупные пузыри надрезают и выпускают их содержимое. Раны обрабатывают 3% раствором водорода пероксид, раствором октенилина, накладывают повязки с 0,5% раствором прокаина, гелыо октенилина. Последующее лечение в период нагноения ран проводится под периодически сменяемой повязкой. При перевязках используют преимущественно эмульсии и мази, обладающие бактерицидным действием (метилурацил; хлорамфеникол и др.). Перевязки производят редко - 1-2 раза в неделю. При глубоких ожогах в фазе гнойно-демаркационного воспаления и отторжения струпа применяют влажно-высыхающие повязки (октенилин-гель, повидон- йод, 0,5% раствор прокаина). С целью химической некрэктомии и удаления ожоговых струпов применяют 40% мазь (у детей 20%) салициловая мазь). Раннее очищение ожоговых ран от некротических тканей снижает интоксикацию, способствует быстрейшей подготовке ран к аутопластике.
Медикаментозное лечение
Лечение обожженных в шоке базируется на патогенетических предпосылках и проводится по правилам интенсивной или реанимационной терапии.
обеспечение проходимости дыхательных путей, катетеризация центральной вены и начало инфузии, наложение повязок па обожженные поверхности, катетеризация мочевого пузыря, введение зонда в желудок.
В противошоковой палате необходимо обеспечить микроклиматические условия с температурой воздуха 37,0-37,5 С.
Комплекс лечебных мероприятий, проводимый у пораженных в периоде ожогового шока, направлен на:
- устранение болевого синдрома. Применение наркотических и ненаркотических аналгетиков с учетом конституциональных и возрастных особенностей пациентов. Дополнительно используются транквилизаторы в небольших дозах. Способ введения анальгетиков - внутривенный, что обусловлено имеющимися нарушениями микроциркуляции у больных с ожоговым шоком. Хороший болеутоляющий и успокаивающий эффект оказывает прокаин, введенный внутривенно в количестве 200-400 мл 0,25% раствора;
- устранение волемических расстройств (введение жидкости в организм, начиная с догоспитального этапа);
Ориентировочный объем инфузионных средств, требующихся пациенту при ожоговом шоке в первые сутки, рассчитывается по формуле Эванса: V = S х М + G где, S - площадь ожога в %>; М - масса тела в кг; G - 2000 мл 5% раствора декстрозы (5). Эта формула применяется при ожогах менее 50% поверхности тела.
В зависимости от тяжести шока в расчете применяется разное соотношение коллоидов и кристаллоидов.
При тяжелом шоке в рассчитанном объеме должно быть 2/3 кристаллоидов и 1/3 коллоидов, а при крайне тяжелом шоке и ожогах свыше 50% поверхности тела кристаллоиды и коллоиды берутся в соотношении 1: 2.
У обожженных старше 50 лет суточный объем инфузионных средств из- за опасности перегрузки малого круга кровообращения уменьшается в 1 ,5-2 раза по сравнению с расчетным по формуле Эванса.
Ожоговый шок может длиться до 3-х суток. Инфузионная терапия должна проводиться все время без перерыва. Однако во вторые сутки объем ее сокращается в 2 раза, а на третьи сутки - в 3 раза по сравнению с первыми сутками. Темп инфузии жидкости в первые сутки должен быть таким, чтобы за первые 8 часов после получения ожога было введено не мене половины рассчитанного суточного объема. Это значит, что, если инфузионная терапия начинается через 2 часа после травмы, то половина рассчитанного количества жидкости должна быть введена за 6 часов, для чего необходимо использовать 2 вены.
Эту формулу следует рассматривать как первоначальную общую установку. В дальнейшем объем и темп введения лечебных средств корректируется на основании показателей диуреза, гематокрита, гемоглобина, пульса и артериального давления в динамике.
При тяжелом и крайне тяжелом ожоговом шоке, при поздно начатой терапии бывает невозможно поддерживать артериальное давление выше 90 мм.рт.ст. введением кристаллоидов и коллоидов в расчетных количествах. В таких случаях целесообразно не увеличивать объем вводимых жидкостей, так как это может привести к увеличению интерстициальной и внутриклеточной жидкости, а применить препараты инотропного действия, такие как допамин в дозе 5-10 мг/кг/мин. В этой дозировке допамин улучшает сократимость миокарда и увеличивает сердечный выброс. В дозировке 1-3 мг/кг/мин. он способствует улучшению перфузии почек.
Применяется также введение глюкокортикоидных гормонов. В ходе инфузии необходимо вводить также 6% раствор аскорбиновой кислоты - 10-15 мл, раствор тиамина - 1мл, 2,5% раствор пиридоксина - 1мл, раствор цианокобаламина - 200 микрограмм в сутки.
В тех случаях, когда развиваются явления дыхательной недостаточности, больным необходимо проводить искусственную вентиляцию легких с положительным давлением па выдохе. Практически всегда у обожженных развивается ацидоз. Чаще всего он бывает метаболическим, компенсированным легочной функцией.
При термоингаляционных поражениях ацидоз становится смешанным и некомпенсированным. Поэтому больным необходимо введение 4-5% раствора Натрия гидрокарбонат. Нормализация реологических свойств крови осуществляется путем описанной выше инфузионной терапии, т.е. за счет коррекции гиповолемии, а также за счет применения низких доз гепарина (до 20.000 Ед. в сутки). Комплексная органопротекторная терапия, полноценное обезболивание и нормализация волемических и реологических показателей снижает частоту развития стрессовых язв Курлинга.
Необходимо назначение с первых часов травмы ингибиторов протонной помпы и Н- 2 блока торов гистаминовых рецепторов, включенных в схему противошоковой терапии. Показателями адекватности лечения и выхода больного из состояния ожогового шока являются: нормализация диуреза, стабилизация артериального давления, снижение гемоконцентрации, повышение температуры тела, прекращение диспептических расстройств и усвоение выпитой жидкости.
Ожоговая болезнь. Что такое ожоговая болезнь? Стадии ожоговой болезни.
При достаточно обширной травме у пострадавшего возникает ожоговая болезнь. Она включает в себя комплекс многочисленных клинических синдромов, развивающихся вследствие термического повреждения кожных покровов и подлежащих тканей.
В течении ожоговой болезни выделяют четыре периода: I — ожоговый шок, II — острая ожоговая токсемия, III — септикотоксемия (ожоговая инфекция), IV — реконвалесценция.
I. Ожоговый шок является первым периодом ожоговой болезни. Продолжительность шока (от нескольких часов до нескольких суток) определяется преимущественно площадью поражения. Любая ожоговая рана является первично микробно зафязненной, однако в период ожогового шока влияние инфекции еще не выражено.
II. Острая ожоговая токсемия является вторым периодом заболевания. Он начинается со 2—3 суток, продолжается 7—8 дней и характеризуется преобладанием явлений выраженной интоксикации.
III. Период септикотоксемии (ожоговой инфекции) условно начинается с 10-х суток и характеризуется преобладанием инфекционного фактора в течении заболевания. При отрицательной динамике процесса возможно развитие ожоговой кахексии, приводящей в последующем к гибели больного.
IV. Период реконвалесценции характеризуется постепенной нормализацией функций и систем организма. Он наступает после заживления ожоговых ран, либо после оперативного их закрытия.
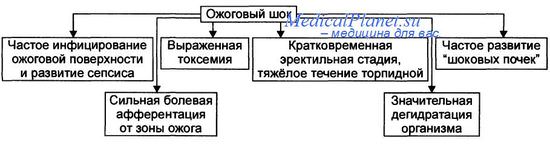
Наиболее грозным проявлением ожоговой болезни, несущим непосредственную угрозу для жизни больного, является ожоговый шок. Вопросы этиологии, патогенеза и принципы лечения данного патологического состояния представлены в тему ШОКОВЫЕ СОСТОЯНИЯ.
Считается, что при поверхностном ожоге любой степени 15— 20% поверхности тела или при глубоком ожоге более 10% поверхности тела обычно развивается ожоговый шок. Степень его зависит от обширности ожога: при общей площади поражения до 20% обычно развивается легкий ожоговый шок, от 20% до 60% — тяжелый и при более обширном поражении — крайне тяжелый ожоговый шок (В. К. Сологуб и соавт., 1979).
Патогенез ожоговой болезни
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эпидемиология ожогов. Критерии для госпитализации в ожоговый центр
В нашей стране почти 1,25 миллиона человек ежегодно получают ожоги, тем не менее частота ожоговых повреждений уменьшается. Каждый год около 60000-80000 пострадавших нуждаются в госпитализации, из них приблизительно 5500 умирают. Как правило, госпитализация требуется при площади ожога более 10% всей поверхности тела, а также при тяжелых ожогах кистей рук, лица, промежности или стоп.
Наиболее часто ожоги случаются у детей первых лет жизни и у лиц в возрасте от 20 до 29 лет. Среди тяжелых ожогов преобладающими по причине возникновения являются ожоги пламенем и ожоги кипятком. К смертельным исходам чаще всего приводят ожоги пламенем, вместе с тем, случаи смерти при ожогах кипятком составляют второй по величине показатель смертельных исходов при ожоговых травмах.
В период с 1971 по 1991 гг. смертность при ожогах снизилась на 40% с одновременным снижением показателя смертности, связанного с ингаляционными повреждениями. С 1991 г. смертность от ожогов на душу населения уменьшилась еще на 25% (по данным Центров контроля и профилактики заболеваний). Эта положительная динамика, скорее всего, явилась результатом внедрения стратегий профилактической направленности, ведущих к снижению частоты менее тяжелых ожогов, а также результатом значительного прогресса в области лечебных технологий.
Достижения в лечении пострадавших с тяжелыми ожогами, несомненно, способствовали улучшению показателей выживаемости, прежде всего среди детей. В 1949 г. Bull и Fisher по результатам работы своего ожогового отделения впервые опубликовали данные, показывающие при какой площади ожога можно ожидать 50% показатель летальных исходов в разных возрастных группах. Из их отчета следовало, что среди детей в возрасте от 0 до 14 лет с ожогами, занимающими 49% площади поверхности тела (ППТ), почти половина должна была умереть.

Эта печальная статистика претерпела значительные изменения, и последние публикации указывают на 50% летальность в данной возрастной группе при ожогах до 98% поверхности тела. Как можно ожидать, здоровый ребенок с любой площадью ожога должен выжить. К сожалению, тоже самое нельзя сказать в отношении пострадавших 45 лет или старше, у которых улучшения были значительно скромнее, и особенно в отношении пострадавших старше 65 лет, которые продолжают умирать в половине случаев при площади ожоговой поверхности 35%.
Таким выраженным улучшениям показателей смертности при больших ожоговых поражениях способствовали усовершенствование знаний в области реанимации, успехи в защите раны за счет раннего иссечения и пластики, более совершенная коррекция гиперметаболического ответа, ранняя нутритивная поддержка, более адекватный контроль инфекций, а также повышение качества лечения ингаляционных повреждений. Интенсивная терапия пострадавших с тяжелыми ожогами до такой степени положительно сказалась на исходах, что сохранение жизни при обширных повреждениях стало обычной практикой.
Дальнейшие достижения, скорее всего, будут связаны с более быстрым и более полным восстановлением функций, а также с более качественными косметическими результатами.
В ряде случаев эффект от лечения может быть получен при оказании помощи в специализированных ожоговых центрах. В таких центрах сконцентрированы выделяемые ресурсы и высококвалифицированные кадры по всем требуемым направлениям для максимального увеличения благоприятных исходов при этих тяжелейших травмах. Американская ожоговая ассоциация и Комиссия по травматизму Американского колледжа хирургов утвердили методические рекомендации с перечнем показаний для госпитализации пострадавших в специализированный ожоговый центр.
Следующие критерии служат основанием для лечения больных в ожоговом центре:
1. Ожоги I—II степени с поражением более 10% поверхности тела
2. Глубокие ожоги во всех возрастных группах
3. Любые ожоги в области лица, кистей рук, стоп, глаз, ушей или промежности, которые могут привести к косметическим или функциональным нарушениям
4. Электрические ожоги
5. Ингаляционные ожоги или комбинированная травма
6. Химические ожоги
7. Ожоги у пострадавших с серьезными предшествующими или сопутствующими заболеваниями (сахарный диабет, хронические обструктивные заболевания легких, заболевания сердца и др.)
В стационарах общего профиля могут лечиться пострадавшие, соответствующие следующим критериям:
1. Наличие ожогов II степени с поражением менее 10% поверхности тела
2. Отсутствие ожогов в областях повышенного риска или выполняющих специфические функции, и отсутствие тяжелых сопутствующих заболеваний.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

