Прививка корь краснуха паротит какую вакцину делают в поликлиниках
Обновлено: 07.05.2024
Этиология болезней
Все три инфекции имеют вирусную природу, поражают органы дыхания и иммунную систему. При тяжелом течении и осложнениях могут повреждаться внутренние органы, зрение, репродуктивная сфера (при паротите) и нервная система.
- Корь характеризуется сочетанием поражений глаз и дыхательных путей, высыпаниями на коже. Первые проявления:
- мелкие белые пятнышки на щеках и деснах (признак Коплика);
- покраснение глаз;
- сопли, заложенность носа;
- сухой сильный кашель;
- высокая температура;
- точечная красная сыпь, появляющаяся от макушки к пяткам. Источник:
И.Л. Соловьева, Е.А. Александрова, Е.М. Лежень, О.В. Аносова, А.А. Соловьева
Вакцинопрофилактика кори и эпидемического паротита у детей в современных условиях // Ульяновский медико-биологический журнал, 2013, №4, с.47-53
Без лечения корь опасна развитием гнойных отитов, бронхитов и пневмонии, а также формированием энцефалита.
- Эпидемический паротит – это поражение железистой ткани и респираторных органов. Для него типичны:
- насморк;
- повышение температуры;
- резкое недомогание с головной болью;
- мышечная ломота;
- боль в жевательных мышцах, при глотании;
- воспаление слюнных желез с отеком за ушами и вдоль края нижней челюсти;
- сухость во рту, снижение аппетита, сильная жажда.
При осложнениях паротита возможно развитие воспаления придатков (у девочек) и яичка (у мальчиков) с последующим бесплодием, а также глухота, развитие менингита.
- Краснуха протекает легче, для нее характерны:
- умеренная температура;
- покраснение глаз;
- появление сыпи на коже;
- увеличение лимфоузлов на затылке и шее;
- поражение суставов.
Краснуха особенно опасна для малышей, может приводить к бронхитам и отитам. Для беременных женщин грозит пороками плода. В редких случаях у детей могут быть бронхиты, отиты или пневмония.
График прививок
Сегодня прививку от кори, краснухи, паротита, согласно Национальному календарю вакцинации, проводят всем детям, не имеющим противопоказаний к вакцинации. У здоровых малышей первая прививка ставится в год, затем перед поступлением в школу выполняется ревакцинация в возрасте 6-7 лет.
Если у ребенка на момент прививки наблюдается простуда, обострение хронического заболевания или есть иные противопоказания, которые определил врач, иммунизация может проводиться по индивидуальному графику, с предварительной подготовкой к прививке и соблюдением сроков между введением препарата. Родители в силу различных обстоятельств могут отказаться от прививки, перенести сроки вакцинации, написав соответствующее заявление у врача.
Сегодня применяются комплексные вакцины, содержащие три компонента, – один укол сразу от трех инфекций.
Противопоказания к проведению
Противопоказания к вакцинации определяет врач. Они могут быть временными – это острые заболевания (ОРВИ, грипп, кишечные инфекции, лихорадка неясного происхождения), обострение хронической патологии, аллергические реакции. Прививка может быть отложена, если ребенок только вернулся с поездки в другую страну, контактировал с больными и не исключено заражение.
К постоянным противопоказаниям относят аллергию к компонентам вакцины, при опухолевых процессах, врожденных либо приобретенных иммунодефицитах, тяжелых заболеваниях крови. Если на первую вакцинацию была сильная реакция, введение последующих доз запрещено.
Подготовка к прививке КПК, проведение
На момент вакцинации ребенок должен быть абсолютно здоров, не иметь признаков ОРВИ, кишечных расстройств, аллергии. Если ребенок переболел ОРВИ или другой инфекцией, после выздоровления должно пройти не менее 4 недель. За 3 суток до прививки стоит отказаться от посещения людных мест и избегать контактов с больными. Источник:
Н.В. Юминова, Е.О. Контарова, Н.В. Балаев, С.В. Артюшенко, Н.А. Контаров, Н.В. Россошанская, Е.С. Сидоренко, Р.Р. Гафаров, В.В. Зверев
Вакцинопрофилактика кори, эпидемического паротита и краснухи: задачи, проблемы и реалии // Эпидемиология и Вакцинопрофилактика, 2011, №4(59), с.40-44
Перед введением прививки проводится осмотр у педиатра. Если есть сомнения, могут быть назначены анализы крови и мочи.
Врач расскажет, куда делают прививку: до трех лет – это внутримышечная инъекция в ягодицу, после трех лет – в область плеча.
Что не нужно делать после прививки
Здоровым детям после прививки не нужно принимать каких-либо препаратов (антигистаминные, жаропонижающие). В день укола не рекомендуется купать ребенка, на следующие сутки можно мыться, не растирая место инъекции. В первые 2-3 дня не стоит посещать с ребенком места скопления людей (цирк, кино, торговые центры). Важно не перегревать и не переохлаждать малыша, одевать на прогулке по погоде.
В последующие 2-3 дня после укола не нужно вводить новые продукты питания, чтобы исключить аллергию, важно не перекармливать ребенка, давать много жидкости.
Возможные реакции и осложнения
Врач подробно расскажет, как переносится прививка, какая реакция на прививку допустима и когда стоит беспокоиться. После инъекции возможно покраснение в месте укола, легкие простудоподобные состояния, в период с 5 до 12 сутки возможны легкие высыпания после прививки. Это не опасно, такая реакция ребенка на прививку ККП связана с тем, что вводимые вирусы живые, ослабленные, и они имитируют в организме инфекционный процесс, стимулируя выработку защитных антител.
Возможные побочные реакции и эффекты включают в себя аллергические реакции, повышение температуры в первые 6-12 суток. Исключительно редко могут быть и более серьезные последствия и осложнения (тромбоцитопения, поствакцинальный энцефалит), но все они вероятны в случаях, если не учтены противопоказания.
Препараты для вакцинации
В нашей стране используют импортные (Приорикс, MMR-II) и отечественные тривакцины. Они содержат в составе культивированные в лаборатории, живые и ослабленные вирусы от трех инфекций. По показаниям может вводиться дивакцина (от двух инфекций) или прививки только от одной болезни. Препараты могут быть импортными или отечественными.
В последние годы в мире резко выросло число заболевших корью. Основная причина – это недостаточный охват вакцинацией и отказ родителей от вакцинации детей.

В России по данным Роспотребнадзора 97% детей 6 лет привиты от кори, поэтому источником роста заболеваний, становится завезенная инфекция из тех стран, где охват вакцинацией ниже.
Корь – это острое инфекционное вирусное заболевание, высоко заразное (до 90-100%), для которого характерно: острое начало с высокой температурой, недомогание, головная боль, насморк, кашель, явления коньюнктивита (слезотечение, светобоязнь, покраснение глаз, отек век), т.е. изначально оно похоже на острую респираторно-вирусную инфекцию (ОРВИ). Через 3-4 дня после повышения температуры на слизистой внутренней поверхности щёк в области моляров можно увидеть высыпания в виде белых точек – пятна Филатова-Коплика.
На 4-5 день болезни поэтапно появляется пятнисто-папулезная сыпь, которая может сливаться. В первый день она проступает на лице, шее, за ушами; второй день - на туловище; на третий день - на разгибательных поверхностях рук, ног, включая пальцы. Сходит сыпь так же поэтапно. После высыпаний остается пигментация на коже, которая постепенно уходит.
Вирус кори передается воздушно-капельным путем при разговоре, кашле, чихании. Он может сохраняться на поверхностях до двух часов. Вирус легко и быстро распространяется по воздуху и, попадая в вентиляцию, заражает большое количество людей. Болеют, как правило, непривитые дети и взрослые. Взрослые переносят заболевание тяжелее. Больной корью заразен для окружающих с 4 дня инкубационного периода и до 4 дня высыпаний.
Корь опасна осложнениями со стороны ЦНС, органов дыхания, желудочно-кишечного тракта. Против кори нет специфического препарата. В зависимости от тяжести заболевания назначается симптоматическое лечение: постельный режим, обильное питье, снижение температуры тела, антигистаминные препараты. Необходимо соблюдать гигиену глаз и рта (промывание глаз, полоскание горла), также показана противовирусная терапия. Антибактериальная терапия назначается при угрозе присоединения вторичной инфекции и осложнений.
Заболеть корью второй раз невозможно. У переболевшего корью формируется стойкий иммунитет к этому заболеванию.
Корь - делать ли прививку?
Новорожденному ребенку иммунитет передается от переболевшей или привитой до беременности матери и сохраняется примерно до 6-9 месяцев.
Единственный эффективный способ защиты от кори – это вакцинация. Плановая вакцинация проводится в 12 месяцев, ревакцинация – в шесть лет. После первой вакцинации иммунитет может сформироваться не полностью и со временем исчезнет. После ревакцинации формируется длительный иммунитет. Вакцина против кори совместима с другими, поэтому обычно детей сразу прививают от краснухи и эпидемического паротита. Если был контакт с заболевшим, то вакцинация проводится экстренно всем контактным непривитым людям в течении 2 – 3 дней после контакта (детям старше 6 мес.) с больным человеком.
Для маленьких детей до года (в возрасте 3 – 6 мес.) экстренная профилактика заключается во введении иммуноглобулина человека. В нем присутствуют защитные антитела из сыворотки доноров людей, переболевших корью. Спустя 2-3 месяца можно делать активную иммунизацию – прививку от кори .
В профилактических целях могут использоваться моновакцины, комбинированные вакцины (они также защищают от краснухи, паротита). Используемые вакцины:
2. ЖКВ (моновакцина).
3. Паротинно-коревая вакцина (Россия).
5. MMR (комбинированная от кори, краснухи, эпидемического паротита). Производство США.
Иммунопрофилактика проводится с помощью слабой живой вакцины. Ослабленный вирус не опасен для здоровья, он не может вызвать заболевание, но, обнаружив его, иммунная система начинает защищаться — вырабатывать антитела. На короткое время может, например, подняться температура или появиться сыпь — это свидетельство того, что иммуннитет распознал вирус и вырабатывает против него клетки памяти, чтобы научиться противостоять настоящей, неослабленной инфекции.
После прививки от кори могут наблюдаться кратковременные реакции:
- общие (покраснение зева, легкий кашель, гиперемия, насморк, конъюнктивит);
- местные (покраснение в области введения вакцины, отек). Эти проявления исчезают спустя несколько дней.
В некоторых случаях может повышаться температура (спустя 6 дней), возникнуть сыпь, подобная кори, недомогание. Такие симптомы могут возникать при введении моновакцины, которая вырабатывает иммунитет только против кори. Если проводятся совмещенные вакцинации (краснуха, паротит), могут проявляться дополнительные симптомы (воспаление слюнных желез, боль в суставах). Главное, что надо помнить: реакция на прививку — это нормально.
Если у ребенка нет прививки, ему не рекомендуется выезжать в районы, где объявлена эпидемия. Ребенка старше года прививают по календарю прививок на фоне полного здоровья. Если планируется поездка в неблагоприятный район, то прививку нужно делать за 14 дней до выезда.
В нашем центре проводятся профилактические прививки против кори вакцинами:
1. ЖКВ (моновакцина).
2. Паротитно-коревая вакцина (Россия).
3. MMR (комбинированная от кори, краснухи, эпидемического паротита).

У противников вакцинации есть мнение, что прививка у детей провоцирует аутизм, и что в вакцинах содержаться опасные химические элементы, например, ртуть. Это мнение не имеет под собой оснований и является опасным, поскольку в 2017 году, корь привела к летальному исходу в 10 тысячах случаев. Вакцинация от кори проводиться с 1960-х годов, и с этого времени эффективно борется с корью.
Сейчас количество отказов от вакцинации детей растет. Взрослое население халатно относится к прививкам. Из-за этого, возрастает количество заболевших, и ситуация в некоторых регионах становится критической. Чтобы этого избежать, до 35 лет нужно проверить кровь на антитела к кори, если их нет, значит, иммунитет ослаб, и нужно сделать вторую ревакцинацию.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Обычно прививка от кори для детей ставится с годовалого возраста, параллельно с двумя другими — от краснухи и от свинки (паротита). Но в некоторых случаях график вакцинации нарушается, и прививки проводятся в другие сроки. Что важно знать о них?




Прививка от кори у детей вызывает среди родителей споры и вопросы, так как вакцина содержит живые вирусы, хотя и ослабленные. И этот факт может пугать. Однако, вакцинация от кори имеет почти полувековую историю, и за это время изучена очень подробно и активно, поэтому на сегодняшний день этот метод профилактики заражения признан эффективным и безопасным.
Наиболее эффективный метод борьбы с корью и ее осложнениями, это прививка от кори, которую делают ребенку согласно графику вакцинации. Это важно потому, что корь – это инфекция, от которой нет реально работающих и эффективных средств, а осложнения могут быть крайне опасными. За длительные годы вакцинации врачи добились снижения заболеваемости корью среди детей практически на 90%, но до полной победы над инфекцией нужен почти полный охват прививками детей и взрослых, и над этим сегодня работают все страны мира.
Что такое корь
В наши дни корь встречается нечасто, что связано с тем, что многие годы детей практически поголовно прививали от нее. Но с конца 90-х годов в связи с антипрививочными настроениями в обществе заболеваемость стала расти, сегодня вспышки бывают в городах и селах, а течение инфекции достаточно опасно, так как возможны серьезные осложнения.
Корь – это вирусная инфекция, возбудитель проникает через верхние дыхательные пути. Типична очень высокая температура, кашель, конъюнктивит, отечность век и хриплость голоса. Кроме того, возникает обильная сыпь по телу, а также снижение иммунной защиты, за счет чего возможно присоединение осложнений – отитов с гноем, бронхитов и пневмонии. Чем младше ребенок, тем опаснее для него инфекция.
Для кори типична и высокая заразность, дети опасны для окружающих еще за 4 - 5 дней до начала типичных симптомов. Заболевают дети всех возрастов, но особенно опасна корь для малышей до 5 лет, у младенцев первого года иммунитет к кори от мамы остается месяца на 2 - 3 от рождения, поэтому они тоже рискуют заболеть.
Прививка защищает от вируса достаточно надежно. Если сделала только одна вакцинация, ребенок может заболеть, но болезнь будет не такой тяжелой, а два укола вакцины защищают до 98% детей.
КПК – прививка против кори, паротита и краснухи. Основанная на введении в организм комбинированной вакцины, она помогает ему вырабатывать иммунитет сразу к трем инфекционным заболеваниям. Для предупреждения эпидемии такому методу иммунизации необходимо подвергать не менее 80% пациентов дошкольного возраста. В противном случае существует риск распространения заболеваний на ранее не вакцинированных представителей взрослого населения.
Чем опасны корь, краснуха и паротит?
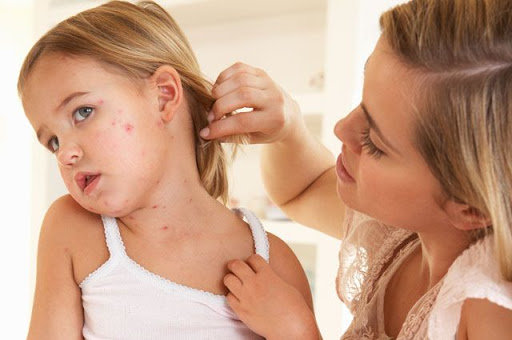
Прежде всего, тем, что инфицированный человек может выступать источником распространения вирусной инфекции и одновременно с тем не знать о наличии у него заболевания. Инкубационный период кори, краснухи и паротита длится от 10 до 20 дней. Симптомы болезни возникают по истечении этого времени и сохраняются в течение 1–2 недель.
На протяжении 1 недели после их исчезновения человек все еще продолжает оставаться распространителем вируса.
Корь, против которой в рамках постановки КПК прививают детей, считается одной из самых заразных. При контакте с больным заболевание передается в 95% случаев. Особо тяжелые варианты протекания болезни сопровождаются развитием у юных пациентов энцефалита, гепатита, пневмонии. Имеют место быть случаи летального исхода. Заражение этой болезнью может происходить как внутриутробно, так и передаваться воздушно-капельным путем. На ранних сроках беременности появляется риск гибели плода, развития у него слабоумия или олигофрении. На поздних сроках – существует вероятность возникновения преждевременных родов.
Паротит в 15% случаев развития болезни приводит к поражению оболочек головного и спинного мозга. Согласно статистике, каждый 20 000 заболевший сталкивается с глухотой (после перенесенного лабиринтита). У мальчиков и мужчин это заболевание вызывает воспаления яичек и придатков. У представителей взрослого населения – простатит. Изредка паротит сопровождается возникновением у больных таких осложнений, как панкреатит, нефрит, мастит и т.д.
Краснуха, выявленная у женщин в I триместре беременности, является медицинским показанием к ее прерыванию. Если этого не сделать, в 80% случаев у новорожденного будут диагностированы пороки сердца, умственная отсталость, глухота или катаракта. Ребенок рождается с врожденной краснухой. На протяжении 6–30 месяцев он проходит лечение, выступая источником распространения инфекции и заражения всех людей, входящих в круг его общения.
График вакцинации
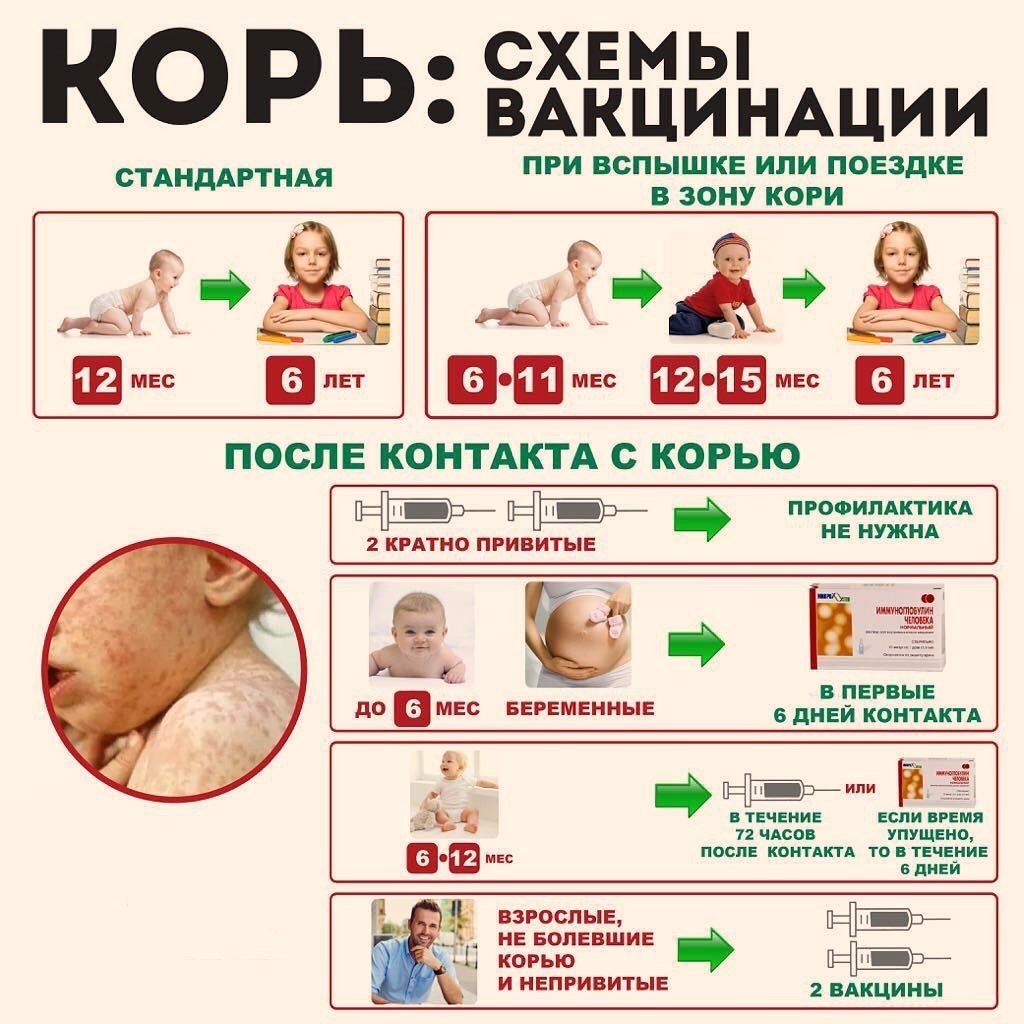
НКПП предусматривает первое введение комплексной вакцины пациенту в возрасте 1 года. Ревакцинация проводится в 6 лет, в период с 15 до 17 лет и в период с 22 до 29 лет. Далее, каждые 10 лет после последнего прививания. При отсутствии вакцинации в раннем возрасте, первую прививку необходимо ставить в возрасте 13 лет. Ревакцинацию необходимо проходить в период с 22 до 29 лет и т.д.
В случае нарушения графика прививок (в зависимости от ситуации) необходимо:
- вакцинироваться максимально приближенно к НКПП – временной интервал между ревакцинациями должен составлять не менее чем 4 года;
- прививаться моновакциной – при условии, что ребенок уже переболел какой-либо из перечисленных инфекций и не нуждается в создании по отношению к ней специфического иммунитета;
- проходить иммунизацию сразу же после нормализации состояния здоровья – актуально для девочек подросткового возраста.
Помните: дети в отличие от взрослых переносят введение поливалентной вакцины легко. У них (при условии отсутствия противопоказаний к проведению вакцинации) не возникает осложнений, тяжелых последствий для здоровья. Если сравнивать опасность вышеназванных заболеваний с рисками прививания, первая в разы превышает маловероятный вред от иммунизации. Так, например, в слаборазвитых странах Африки до сих пор ежегодно от кори умирает порядка 745 000 детей, не прошедших вакцинацию КПК.
Что касается взрослого населения, то в современной медицине существует четкое предписание и для его вакцинации. Так, в частности, людям, рожденным до 1957 года, прививка КПК не показана. Ранее этого периода времени эпидемии кори, краснухи и паротита вспыхивали часто, поэтому с 90% долей вероятности они уже перенесли эти заболевания. Всем рожденным после 1957 года и ранее не прививавшимся рекомендовано введение двух доз живой вакцины с интервалом в 1 месяц (для подростков!) Для людей старшего возраста – одна доза иммунобиологического препарата.
Как подготовиться к прививке КПК?
В день проведения вакцинации необходимо измерить температуру тела ребенка и убедиться в том, что он не болен. Обязательным является осмотр педиатра, исключающий наличие противопоказаний для постановки прививки против кори, краснухи и паротита. Чтобы предотвратить риск инфицирования юного пациента в больнице, следует максимально сократить время его пребывания в медицинском учреждении. Оптимально, если один родитель будет следить за очередью, а второй отправится с ребенком на улицу погулять.
При подготовке к вакцинации пациентов, склонных к аллергии, им рекомендуется пройти трехдневный курс приема десенсибилизирующих лекарственных средств. Детям, подверженным простудным заболеваниям, врачи советуют общеукрепляющие препараты. Принимать их следует за 2 дня до и через 12 дней после прививания. Пациентам с болезнями нервной системы в анамнезе к иммунизации необходимо готовиться особенно тщательно. В частности, им рекомендуется посетить невролога и пройти курс лечения противосудорожными препаратами. Ставить прививку таким детям разрешается только во время стойкой ремиссии (с параллельным приемом специализированных лекарственных средств, если это необходимо).
Противопоказания к постановке прививки
Все ограничения на проведении вакцинации от кори, краснухи, паротита делятся на временные и постоянные.
К временным относят:
- период беременности;
- хронические заболевания в стадии обострения;
- применение гамма-глобулина и других аналогичных препаратов;
- вакцинацию/тестирование на антитела к микобактериям туберкулёза.
Все они требуют от пациента стабилизации состояния здоровья. В среднем она занимает от 2 до 6 недель. Исключение – вынашивание ребенка. Постоянные (абсолютные) противопоказания предполагают пожизненный медотвод от постановки КПК. Они включают в свой список:
- отек Квинке;
- аллергию на гентамицин, неомицин, другие составляющие вакцины;
- непереносимость яичного белка;
- заболевания крови, сопровождающиеся тромбоцитопенией;
- иммунодефицитные состояния;
- злокачественные/доброкачественные новообразования;
- осложнения, вызванные первичным введением иммунобиологического препарата.
Вопрос, каким образом обеспечить защиту пациента от вышепредставленных инфекционных болезней в этом случае, решается индивидуально. Он предполагает детальное изучение карты пациента, а также назначение ему анализов, прохождения дополнительного обследования.
Место введения вакцины
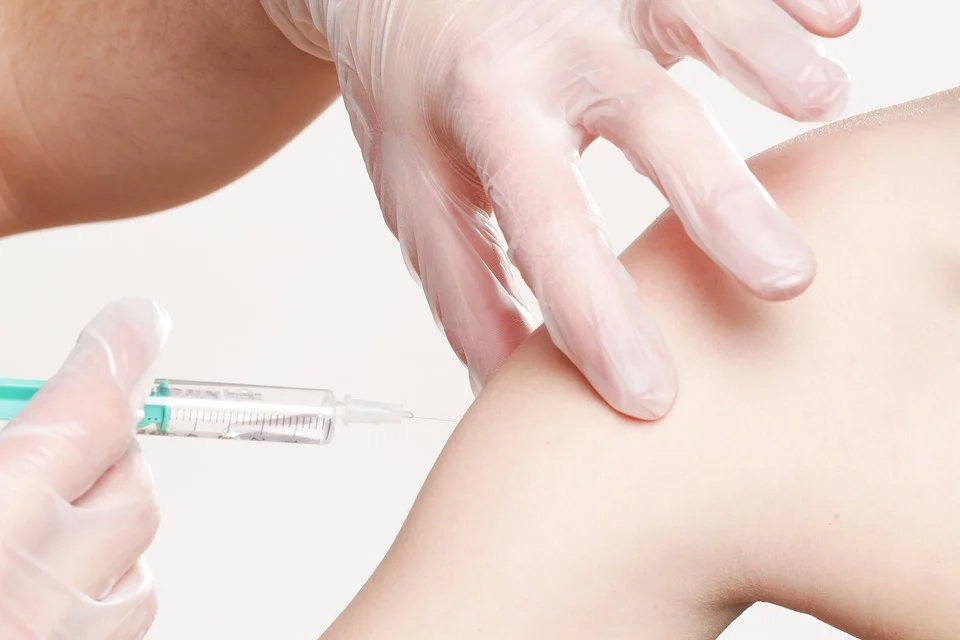
Комплексная вакцина КПК вводится двумя способами – подкожно или внутримышечно. Детям до 3 лет прививка ставится во внешнюю поверхность бедра. Пациентам старшего возраста – в дельтовидную мышцу плеча. Выбор таких мест для введения иммунобиологического препарата объясняется близким прилеганием мышц и малым объемом подкожно-жировой клетчатки.
Для справки: при попадании вакцины в жировой слой она депонируется, поступает в кровь медленно и не оказывает должного воздействия на организм прививаемого.
Частота проведения ревакцинации
Точных данных относительно длительности защиты человека от кори, краснухи, паротита после постановки прививки нет. После однократной вакцинации иммунитет к этим болезням у пациента может сохраняться на протяжении 10 – 25 лет (в зависимости от индивидуальных особенностей организма). После требуется проведение ревакцинации. Предполагающая повторное введение иммунобиологического препарата, первый раз она выполняется в возрасте 6 лет. Достаточный титр антител у пациента вырабатывается при постановке прививки двукратно.
Что делать после постанови прививки?
В течение 30 минут после вакцинации необходимо находиться на территории медицинского учреждения. Если у только что привитого пациента возникнет острая реакция, врачи смогут своевременно ее купировать и предупредить осложнения. На протяжении нескольких дней после постановки КПК не следует посещать многолюдные места. Существует вероятность заразиться ОРВИ и спутать его с реакцией на введение иммунобиологического препарата. В плане режима дня, проведения гигиенических процедур ограничений нет. Привитый может свободно принимать душ или ванну. Единственное – не желательно мочить, долго растирать место введения препарата. Соблюдение диеты не требуется. Главное – не вводить в рацион новые продукты питания, реакция организма на которые еще не изучена.
Возможные реакции
При возникновении местных, общих реакций организма на введение комбинированной вакцины КПК волноваться не стоит. Они являются естественными (возникают в период между 5 и 15 сутками после постановки прививки) и самостоятельно исчезают спустя несколько дней после проявления. Все симптомы, возникающие в другие промежутки времени, с профилактикой кори, краснухи и паротита не связаны. Они требует консультации специалиста, проведения диагностики и назначения соответствующего лечения.
Коревой компонент поливалентной вакцины обладает самой большой реактогенностью.
Среди реакций, которые он вызывает у пациентов, отмечают:
- локальное покраснение, отек в месте инъекции;
- сыпь в области лица, шеи, спины, рук, ягодиц;
- кашель (возникает на 6 – 11 сутки после прививки);
- повышение температуры тела в пределах 37,2 – 39°С;
- снижение/частичная потеря аппетита.
Чтобы сбить высокую температуру в этот период времени, пациенту рекомендуется принимать жаропонижающее. Форма последнего может быть разной – от свечей и сиропов у детей до таблеток у взрослого человека. Паротитный компонент прививки переносится намного легче. Реакции на его введение в организм проявляются на 8 сутки после вакцинации и могут сохраняться в течение недели после возникновения. Среди них выделяют лимфаденит околоушных желез, покраснение горла, насморк. Допускается вероятность повышения температуры тела до субфебрильных значений (от 37,1 до 38,0°С). Реакции на компонент краснухи являются редкими и слабыми. Они могут выражаться в гипермии области введения иммунобиологического препарата, увеличении заднешейных и затылочных лимфатических узлов, возникновении суставных болей (реактивного артрита). Специальной терапии такие симптомы не требуют. Но если они доставляют сильный дискомфорт можно обратиться к врачу за консультацией, и он назначит прием препаратов, способных смягчить их проявления.

Осложнения на прививку КПК
Поствакцинальные осложнения на введение вакцины против кори, краснухи и паротита наблюдаются очень редко. Если таковые и имеют место быть, чаще всего они выражаются в неспецифической реакции на активные компоненты, входящие в состав препарата (отек Квинке, анафилактический шок, крапивница). При нарушении условий производства, хранения и транспортировки вакцин могут наблюдаться реакции, связанные с низким качеством прививки КПК. В частности, возникновение абсцесса, флегмоны в месте введения препарата. Постановка прививки детям со слабым иммунитетом может вызвать развитие у них определенных болезней.
- вакцинассоциированый энцефалит;
- менингит; пневмония; миокардит;
- гломерулонефрит;
- другие заболевания.
Временно привитые пациенты могут столкнуться с уменьшением показателей тромбоцитов в крови. Как правило, такое явление протекает бессимптомно, не несет в себе опасности и со временем нивелируется.
Виды вакцин
При проведении иммунизации населения могут использоваться разные виды вакцин. Отличающиеся друг от друга типом вирусов, входящих в состав иммунобиологического препарата, они подразделяются на монокомпонентные, двухкомпонентные и трехкомпонентные. Первые две предполагают введение вакцин в разные участки тела. Сегодня у детей и представителей взрослого населения существует возможность прививаться как отечественными, так и импортными препаратами. Качество сыворотки и результат ничем не отличаются.
Эрвевакс (Бельгия)
Моновакцина, применяющаяся для профилактики развития краснухи. Она включает в свой состав высокоаттенуированный штамм Wistar RA 27/3, а также неомицина B сульфат – не более 25мкг на одну дозу препарата. Показатель сероконверсии (выработки организмом антител) такого иммунобиологического препарата составляет 100%. Специфический иммунитет сохраняется на протяжении 16 лет после последнего прививания.
Эрвевакс доступен к введению в тот же день, когда будет выполняться постановка прививок АКДС, АДС, полиомиелита, кори, паротита. Главное – для каждого содержащего вирус препарата использовать разные шприцы, вводить вакцины в разные участки тела. Пациентам, получавшим иммуноглобулины, процедуру иммунизации такой вакциной разрешается проходить через 3 месяца после лечения. В случае если препараты крови человека были введен менее чем через 14 дней после вакцинации, последнюю следует провести повторно.
Профилактику краснухи у детей вакциной Эрвевакс можно начинать с 12 месяцев. Что касается иммунизации пациентов с судорогами в анамнезе, то их рекомендуется прививать с 2-летнего возраста. С особой осторожностью следует проводить процедуру иммунизации людям, склонным к аллергии. Не допускается постановка прививки больным с первичным/вторичным иммунодефицитом, острыми заболеваниями и хроническими болезнями в острой стадии, беременным женщинам.
Вакцина коревая культуральная живая сухая (Россия)
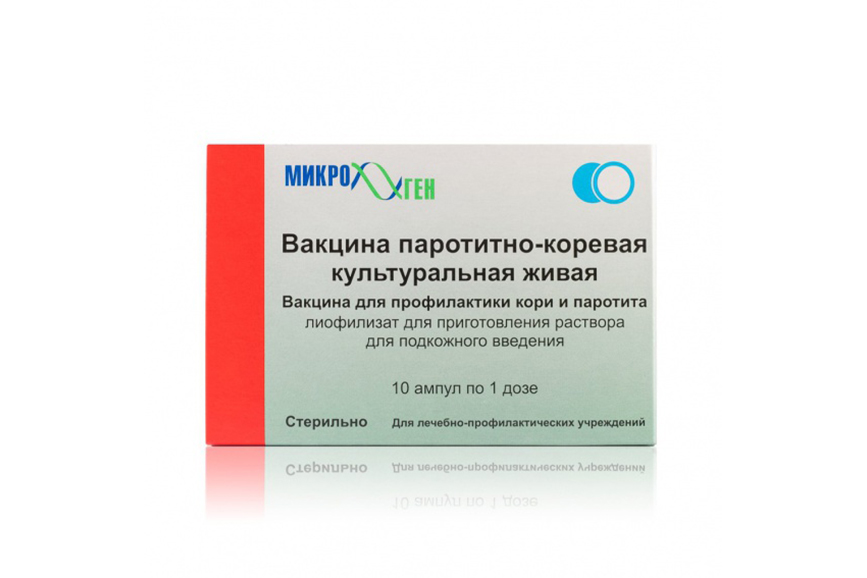
Моновалентная вакцина, направленная на борьбу с корью. Она включает в себя вирус (~1000 тканевых цитопатогенных доз), а также стабилизатор, гентамицина сульфат – не более 0,5мкг на одну дозу препарата. Выработка устойчивого иммунитета к кори после прививания такой моновакциной достигает своего пика через 3 – 4 недели после проведения иммунизации.
Вакцина является полностью безопасной, отвечает рекомендациям ВОЗ.
Иммунизация такой вакциной может проводиться с другими прививками НКПП. В частности, она допускает параллельную иммунизацию с профилактикой гепатита B, коклюша, дифтерии, полиомиелита, других видов заболевания. После лечения иммуноглобулинами прививку от кори стоит делать через 3 месяца. После иммуносупрессивной терапии – не ранее, чем через 3–6 месяцев с момента ее завершения.
Плановые прививки моновакциной проводятся пациентам 12-месячного возраста. Детей, которые были рождены от ранее непривитых от такой болезни матерей, вакцинируют в 8 месяцев. Далее, согласно рекомендациям графика профилактических прививок. Лица с временным медотводом от прививок, подлежат иммунизации после снятия противопоказаний. Среди последних выделяются беременность, иммунодефицитные состояния, болезни крови, онкология.
Вакцина паротитно-коревая (Россия)
Двухкомпонентная вакцина, применяющаяся в рамках иммунизации населения от кори и паротита. В ее состав входят возбудители вируса двух вышеназванных заболеваний, а также стабилизатор и гентамицина сульфат – не более 0,5мкг на одну дозу препарата. Необходимый уровень антител на введение такого препарата достигает максимальных значений через 3 – 4 недели после прививания. Стойкий иммунитет к болезням сохраняется в течение 10 лет. После требуется ревакцинация.
Иммунизация с использованием такой вакцины, может проводиться в один день с постановкой прививок АКДС, АДС, профилактикой полиомиелита, гепатита В, краснухи, гриппа, Haemophilus influenzae. Вводить иные живые вакцины разрешается через 1 месяц (в целях предотвращения риска инактивации препарата). В случае, когда необходимо поставить пробу Пирке, она ставится или совместно, или спустя 6 недель после паротитно-коревой вакцинопрофилактики. Что касается препаратов иммуноглобулина человека, то их прием возобновляется через 2 месяца.
Вакцинацию от кори и паротита можно проводить детям с 12 месяцев. При этом следует временно отказаться от нее в период подъема заболеваемости серозными формами менингита. Следует помнить: паротитно-коревая вакцина обладает рядом медицинских противопоказаний. К ним относят период беременности и грудного вскармливания, нарушения в работе иммунной системы, аллергические реакции на аминогликозиды, куриные и/или перепелиные яйца.
Приорикс (Бельгия)
Трехкомпонентная вакцина, обеспечивающая защиту организма от кори, краснухи, паротита. Она содержит штамм Шварц, штамм RIT 43/85, штамм Wistar RA 27/3, а также неомицина В сульфат – не более 25мкг на одну дозу препарата. Согласно клиническим испытаниям, Приорикс обладает высокими показателями сероконверсии.
Так, в частности, антитела к краснухе наблюдаются у 99, 3%, к кори – у 98%, к паротиту – у 96,1% пациентов, прививавшихся вакциной с содержанием трех штаммов заболевания.
Приорикс может параллельно применяться с вакциной АКДС, АДС, полиомиелита, гепатита В, Haemophilus influenzae. Главное правило – не допускать смешивания препаратов в одном шприце, ставить прививки в разные места. Проводить иммунизацию с использованием такой вакцины можно как после ранее имеющего место быть прививания комбинированной вакциной, так и после вакцинации моновалентными препаратами. Если после необходим прием иммуноглобулинов, следует выждать 2 недели. В противном случае прививка КПК не окажет должного воздействия на организм прививаемого.
В соответствии с НКПП Приорикс первично вводят пациентам 12 месяцев. Ревакцинация проводится в возрасте в 6 лет. Далее, каждые 10 лет после последнего прививания. Допускается вариант применения вакцины в период грудного вскармливания. Категорически запрещается ее использовать для вакцинации пациентов с иммунодефицитными состояниями, гиперчувствительностью к неомицину, белку куриного яйца.
Читайте также:

