Прививка от оспы в детстве чем делают
Обновлено: 06.05.2024
Ребенок ежедневно подвергается воздействию тысяч микробов - дома, в детском саду и школе. Они попадают в организм с пищей, воздухом и вещами, которые малыш тянет в рот. Младенцы имеют врожденный иммунитет, который позволяет бороться с большинством патогенов, - матери передают им антитела еще до рождения, а потом с грудным молоком.
Зачем делают прививки детям
Вакцинация, или прививка, - это введение в организм особого компонента, который иммунная система принимает за возбудителя заболевания и учится с ним бороться. Антигены в прививках исходят от самих микробов, но микробы ослабленные или неживые, поэтому они не могут вызвать серьезное заболевание. Это самый эффективный способ создания иммунитета от некоторых болезней.
Своевременная вакцинация в детстве, еще до того, как малыш начнет ходить в детский сад или школу, очень важна, поскольку она помогает обеспечить иммунитет до того, как дети столкнутся с потенциально опасными для жизни заболеваниями. Отсрочка вакцинации может сделать ребенка уязвимым для болезней и их осложнений.
Перед поступлением в продажу все вакцины проходят испытания. Это помогает убедиться, что они безопасны для детей и что прививка действительно работает.
Разновидности прививок для детей
По состоянию штамма возбудителя в готовом препарате вакцины делятся на две большие группы: "живые" и инактивированные.
- "Живая" вакцина: для создания вакцины используют "живой" ослабленный патоген, который начинает размножаться в организме привитого и вызывает вакцинальный инфекционный процесс. Прививка не вызывает заболевание в привычной форме и никого не делает заразным, но помогает сформировать стойкий иммунитет. Таким способом делают вакцины против кори, эпидемического паротита, краснухи и ветряной оспы.
- Инактивированные - "убитые" - вакцины содержат частицы вируса, которые были выращены в лабораторных условиях, а потом убиты. Например, к ним относятся прививки от гриппа или полиовируса. Отдельный вид инактивированных вакцин - анатоксины. Они содержат инактивированные токсины, вырабатываемые микробом. К ним относят прививки против дифтерии и столбняка.
Также вакцины можно условно разделить на платные и бесплатные. Обычно детей прививают в соответствии с Национальным календарем прививок - это бесплатная процедура. Но есть вакцины, которые в календарь не входят, и в таком случае за прививку нужно платить.
- От пневмококковой инфекции - эта инфекция особенно опасна для малышей. Она появляется из-за бактерий и может привести к пневмонии, острому среднему отиту, бактериемии у детей первых лет жизни, а также пневмококковому менингиту. Бесплатно можно получить вакцину "Превенар 13" - она подходит для малышей старше двух месяцев и охватывает более 85% штаммов пневмококка.
- От гепатита B - вирусной инфекции, хроническая форма которой может приводить к циррозу и раку печени. Привиться от гепатита В можно как моновакциной, так и комбинированными вакцинами. Во всех препаратах от гепатита В нет живого или убитого вируса. Зато в них есть вакцинный белок, который формирует иммунный ответ.
- От туберкулеза - бактериальной инфекции, которая поражает легкие, кости, суставы и почки. Вакцина против туберкулеза называется БЦЖ, она содержит специально выращенный в лабораторных условиях ослабленный штамм бактерий туберкулеза.
- От коклюша, дифтерии и столбняка - трех опасных для малышей заболеваний. Они развиваются из-за действия бактерий и могут быть летальны. Вакцина от этих трех заболеваний комплексная, и ее необходимо вводить несколько раз: в в 3, в 4,5 и в 6 месяцев. В поликлинике бесплатно вводят отечественную вакцину АКДС, но за свой счет можно ввести 4-, 5- или 6-компонентную вакцину.
- От полиомиелита - это инфекция, которую вызывает полиовирус. Чаще всего люди болеют полиомиелитом без симптомов, но при этом разносят инфекцию. Болезнь может привести к инвалидности или параличу.
- От кори, краснухи и паротита (свинки). Корь обычно протекает тяжело: температура поднимается до 39-40 °C, появляется сыпь, нарушается дыхание, путается сознание. Краснуха сопровождается опухшими лимфоузлами и повышением температуры. Паротит обычно вызывает увеличение слюнных желез, а также яичек у мальчиков. Против этих заболеваний не существует специального лечения, но их можно предотвратить с помощью прививки. Вакцинация проходит в 12 месяцев и в 6 лет, и ее можно проводить в один день вместе с прививкой от коклюша, дифтерии и столбняка.
- От гриппа. Это вирусное инфекционное заболевание сопровождается температурой, кашлем, насморком, болью в горле, мышцах и суставах и общим недомоганием. Прививка от гриппа обязательна для детей старше шести месяцев - желательно сделать ее до начала эпидемического сезона. Вакцину младенцам вводят дважды, с интервалом в 30 дней, далее - однократно каждый год.
Прививка от коронавируса пока не была назначена обязательной для детей.
Не входящие в Национальный календарь - это вакцины, которые бесплатно доступны только по эпидемическим показаниям: их сделают за счет государства только в том случае, если в регионе была обнаружена вспышка заболевания. Сюда входят прививки от следующих заболеваний:
- От менингококковой инфекции - это заболевание, которое вызывается бактерией Neisseria meningitidis. Инфекция чаще всего находится в носоглотке и может стать причиной вызывать менингит, сепсис (заражение крови), пневмонию и артрит. В России можно сделать ребенку прививку, защищающую почти от всех типов менингококка.
- От гепатита А - вирусной инфекции, которую можно получить через контакт с инфицированными людьми, зараженной водой или пищей. Гепатит А сопровождается лихорадкой, слабостью, потерей аппетита. Нередко возникают рвота и потемнение мочи. У детей младше шести лет гепатит А обычно никак не проявляется, и лишь у 10% развивается желтуха. Первый раз вакцину рекомендуют вводить детям в возрасте от 12 до 23 месяцев, а вторую дозу - через 6 месяцем после первой.
- От ветряной оспы, или ветрянки. Ветрянкой заражается почти каждый непривитый человек, и в младшем возрасте болезнь переносится легче. При заражении могут возникнуть осложнения: воспаление подкожной клетчатки, пневмония, энцефалит, менингит. Прививку делают, чтобы не допустить повторного заболевания во взрослом возрасте.
- От клещевого энцефалита. Этой инфекцией чаще всего заражаются через укус иксодового клеща, реже - через непастеризованное молоко. Энцефалит сопровождается лихорадкой, недомоганием, мышечными и головными болями, тошнотой и рвотой. Болезнь может приводить к параличу, снижению интеллекта, психическим расстройствам, судорогам и даже смерти.
- От вируса папилломы человека, или ВПЧ, - самой распространенной вирусной половой инфекции, по данным Всемирной организации здоровья, которая может привести к некоторым видам рака. Желательно делать прививку до начала половой жизни, поэтому обычно вакцину вводят в два этапа в возрасте 9 лет или в три этапа, если прививку делают после 15 лет.
Календарь прививок
Первые вакцины малыш получает в роддоме - дальше, чтобы сделать прививку, нужно посещать поликлинику, а потом часть можно будет сделать в школе. Вакцинацию проводят в соответствии с графиком - Национальным календарем прививок:
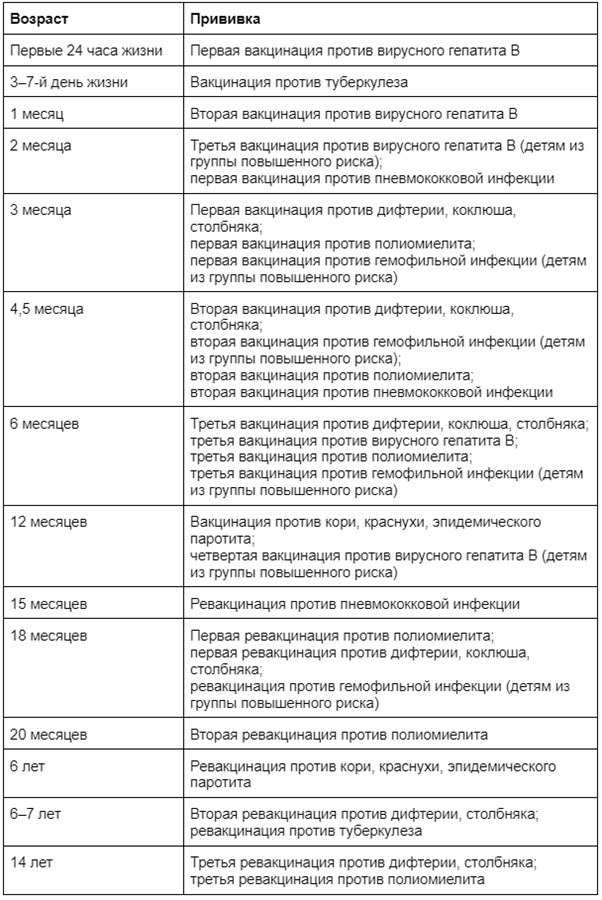
Все данные о полученных профилактических вакцинах вносятся в медицинскую карту ребенка или прививочный сертификат. Этот документ понадобится для поступления в детский сад. Позднее если прививки делаются в школе, то данные также должны быть занесены в сертификат.
Осенью 2022 года для подростков, возможно, будет введена прививка от коронавируса.
Какие прививки делают новорожденным
В роддоме новорожденные получают две вакцины. Первая из них - от гепатита В. По стандартной схеме ребенок получает вакцину от вирусного гепатита B трижды: в первые сутки жизни, в 1 месяц и в 6 месяцев. Важно сделать прививку новорожденному малышу как можно раньше, потому что ребенок может заразиться гепатитом В во время родов, если мать была инфицирована.
Следующая вакцина, которую новорожденный получает в роддоме, делается в течение первых пяти дней жизни. Это вакцина БЦЖ, защищающая от туберкулеза. Она защищает от тяжелых форм инфекции в 70-80%. Чем старше становится человек, тем менее эффективной будет прививка - именно поэтому ее делают в первые дни жизни.
Прививки при поступлении в детский сад
В детском саду малыш максимально активно познает окружающий мир: он начинает больше контактировать с другими детьми, встречает множество новых предметов и, конечно, огромное количество новых микробов. Чтобы уберечь здоровье малышей, детские сады ставят вопрос об иммунизации: все дети должны сделать определенные прививки в соответствии с Национальным календарем.
В России в детский сад малыши идут уже в 2-3 года, поэтому у них должны быть сделаны прививки от:
- туберкулеза;
- гепатита В;
- пневмококковой инфекции;
- гемофильной инфекции;
- полиомиелита;
- коклюша, дифтерии и столбняка;
- кори, краснухи и паротита;
- гриппа.
Прививки детям к школе
При поступлении в школу ребенку также необходимо будет обновить вакцины в соответствии с календарем. Обязательно нужно сделать прививки от туберкулеза, гепатита В, пневмококковой и гемофильной инфекции, полиомиелита, коклюша, дифтерии и столбняка, кори, краснухи и паротита и получить необходимые ревакцинации.
Часть вакцин можно получать во время обучения - прямо в школе есть медицинский кабинет.
Можно ли пойти в школу или детский сад без прививки
По закону даже если ребенок не был привит, в детский сад или школу его все равно возьмут. Отказать могут только в случае ухудшения эпидемиологической ситуации в регионе. Но чтобы обезопасить здоровье малыша, лучше все же пройти полный цикл вакцинации для формирования крепкого иммунитета.
Можно ли делать детям прививку от коронавируса
В 2019 году в мире началась пандемия Covid-19. Ученые считают, что дети с ожирением, диабетом, астмой, хроническим заболеванием легких, серповидноклеточной анемией или иммунодефицитом больше рискуют тяжело перенести коронавирус. На данный момент единственный действенный способ защитить малышей и учеников младшей школы - вакцинироваться всем взрослым в семье.
На данный момент в США, Канаде и Европе одобрили вакцину от коронавируса Pfizer - этой вакциной можно прививать детей старше 12 лет.
В июне 2021 года в Москве началось клиническое исследование вакцины от коронавируса "Спутник V" для подростков 12-17 лет - лишь у двух испытуемых температура поднялась выше 37 °C. Директор Национального исследовательского центра эпидемиологии и микробиологии им. Н. Ф. Гамалеи заявил, что в России вакцинация подростков должна начаться до 20 сентября.
В клинике "Скандинавия" вакцинация детей проходит безболезненно и комфортно в присутствии внимательного педиатра.
- Вернуться в раздел статей "Профилактика у детей."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Многие родители считают ветряную оспу у детей неприятным, но относительно легким заболеванием. Однако, не всегда это так. В некоторых случаях инфекция протекает тяжело, а защитить от нее может прививка от ветрянки для детей, которую можно делать уже с одного года




Многим из нас ветрянка знакома с детства, мы прочно ассоциируем ее с зеленкой и мелкими округлыми болячками по телу и лицу, которые зудят и чешутся. Но, помимо этого, ветрянка – это еще высокая температура, недомогание и как минимум три недели сидения дома на карантине, пока ребенок заразен. Не у всех родителей есть возможность пробыть столько времени на больничном, а риск тяжелого течения болезни есть всегда. Защититься от проблемы поможет прививка от ветрянки для детей. Она создает надежный иммунитет от болезни на много лет.
Важно подчеркнуть – прививка от ветрянки для детей не входит в план обязательных по Календарю вакцинации. Вакцинацию можно сделать дополнительно к уже имеющимся прививкам, чтобы защитить ребенка от заражения этой вирусной инфекцией, которая широко распространена среди детей. Сегодня в нашей стране это делают во многих центрах иммунизации.
Что такое ветрянка
Ветряная оспа относится к группе вирусных инфекций, передаваемых воздушно-капельным путем с высокой степенью заразности. Сам вирус – один из представителей семейства герпеса, а точнее – Вариоцелла Зостер, третий тип герпеса. Зачастую дети переносят ветряную оспу относительно легко, хотя для нее типична высокая температура и период высыпаний на коже, протекающий в несколько волн.
Но в некоторых случаях, если это дети раннего возраста, малыши с проблемами иммунитета, ослабленным здоровьем, ветрянка может осложняться поражениями со стороны верхних и нижних дыхательных путей, нервной системы. Кроме того, при нарушении правил ухода за кожей на фоне высыпания элементов, возможно инфицирование кожи с развитием вторичных гнойных осложнений.
Среди самых ключевых осложнений, от которых может защитить прививка, стоит выделить пневмонии, энцефалиты, фурункулез, поражение глаз, нервов и сепсис.
После перенесенной ветрянки вирус пожизненно остается в нервных ганглиях, и при снижении иммунной защиты во взрослом возрасте может дать о себе знать опоясывающим лишаем. Это крайне неприятное и болезненное состояние, которое может грозить невралгией, параличами и потерей зрения.
Прививка от ветрянки сводит на нет риски всех этих осложнений и неблагоприятного течения ветряночной инфекции.
Оспа – заболевание, которое сопровождается характерной сыпью и повышением температуры тела. Сейчас принято говорить о двух ее видах – ветряной и натуральной. На самом же деле, это совершенно разные болезни, обладающие лишь некоторой схожестью лишь в клинических проявлениях:
- Обе они провоцируют появление зудящей сыпи. Но если ветрянка бесследно проходит за 2-3 недели, то при натуральной оспе требуется серьезное лечение, без которого вероятность гибели человека достигает 70%;
- Обе инфекции – вирусные. Но одна вызывается поксвирусами, а вторая – герпесом 3 типа. Поэтому формирование перекрестного иммунитета не является возможным: перенесенная в детстве ветрянка не защитит вас от натуральной оспы;
- Отличаются они и глубиной поражения. После оспы рубцы остаются на всю жизнь, после ветрянки они формируются крайне редко – при осложнениях или во взрослом возрасте.
Натуральная оспа
Несмотря на 40-летнее отсутствие выявления этой болезни у людей вирусологи считают, что расслабляться рано:
Поэтому в каждой стране мира существует запас вакцин, предназначенных для проведения массовой иммунизации в случае выявления этой болезни у людей. Проходить эту процедуру придется даже людям старше 1983 года рождения – для выработки достаточного уровня антител.
Виды вакцин
Сейчас в России используется три вида противооспенных вакцин. Причем все они отличаются между собой скоростью запуска иммунных реакций и показаниями к применению:
Побочные эффекты способны возникать после любой прививки. И оспенная – не исключение. Нормальной реакцией на ее введение считается подъем температуры тела до 38 градусов в течение нескольких дней, воспалительная реакция и покраснение на месте формирования оспины, слабость, головокружение. Все это может проявиться в течение 21 дня с момента прививки. В таких случаях рекомендуется принимать препараты для снятия симптомов болезни.
Алгоритм проведения прививки
Устойчивость к оспе во многом связана со сроками иммунизации. Так, оптимальным временем для оспенной прививки считался возраст ребенка в 1-2 года. Взрослым же ревакцинация проводилась 1 раз в 5 лет. При этом в течение жизни человек получал все три вида препаратов:
- Первую прививку делают сухой инактивированной вакциной. Вводят ее подкожно на 10 см ниже плечевого сустава. На месте инъекции остается след размером 5-10 мм, сопровождающий человека всю жизнь;
- При всех последующих вакцинациях для инъекции выбирают место, свободное от повреждений. Поэтому характерным отличием следов от вакцинации против оспы считается наличие 2-3 неровных оспин. След от БЦЖ всегда одиночный, миниатюрный и ровный;
- Повторно делают прививку методом скарификации живой вакциной. Также в области плеча наносится глицериновый раствор препарата и поверх нее делают царапину величиной около 5 мм. Жидкость втирается в нее пером для оспенной вакцинации. На месте нанесения в течение 21 дня проходит полный цикл развития оспины – от небольшой везикулы до коросты. Последняя со временем отваливается и оставляет после себя неровный шрам;
- Для повторной прививки используют таблетки. Их медленно рассасывают в полости рта. При этом крайне важно, чтобы в ней не было серьезных повреждений или стоматита. В противном случае придется выбрать другой вариант. Например, еще одно накожное нанесение путем скарификации.
После любого из этапов вакцинации рекомендуется отказаться от прогулок и посещения людей с ослабленным иммунитетом, следить за симптомами и развитием процесса на плече. В случае отсутствия везикулы, а затем и пустулы, нужно обратиться к врачу для оценки результатов прививки, а возможно, и повторного нанесения препарата.
Показания
Сегодня прививка от оспы не входит в число обязательных и проводится только людям, у которых риск заражения выше, чем у остальных:
- Работникам органов эпидемиологического надзора;
- Врачам и медперсоналу инфекционных отделений;
- Специалистам вирусологических лабораторий;
- Работникам дезинфекционных бригад и подразделений;
- Ученым и персоналу, работающим с человекообразными обезьянами.
В случае регистрации инфекции в одном из районов, пройти вакцинацию придется и врачам, медсестрам и водителям скорой помощи, работникам приемного покоя. Сделать прививку против оспы можно и по собственному желанию. Особенно, если вы считаете, что столкнулись с этой инфекцией и подвержены риску заражения. Достаточно обратиться в поликлинику – вакцина будет доставлена на заказ в жестко установленные сроки.
Противопоказания
Натуральная оспа – опасное и тяжелое заболевание, а ее вирус даже в малых дозировках способен провоцировать побочные явления, такие как покраснение и зуд в зоне нанесения, повышение температуры, а в тяжелых случаях – распространение сыпи по всему телу, образование экзем, менингоэнцефалита. Поэтому даже при наличии малейших сомнений прививку рекомендуется отложить. В частности, ее не проводят:
- В период беременности и кормления грудью;
- При болезнях кожи – псориазе, экземе;
- ВИЧ-инфекции и лейкозах;
- После инфарктов и инсультов;
- При хронических воспалительных заболеваниях внутренних органов;
- После заболеваний центральной нервной системы – эпилепсии, менингита, черепно-мозговых травм;
- При сахарном диабете.
Не рекомендуется также проведение прививки в периоды снижения иммунитета – после операций и пневмоний в течение года, при анемии, хроническом тонзиллите и бронхите. При наличии любого заболевания лучше предварительно получить консультацию узкого специалиста.
Ветряная оспа
Ветрянка получила свое название за сходство с оспой и относительно легкое течение. Тем не менее, вызвана она совершенно другой инфекцией – вирусом герпеса 3 типа. После перенесенной болезни он остается в нервной системе человека навсегда. При резких ослаблениях иммунитета, а также в пожилом возрасте он способен снова проявить себя, но уже в совершенно иной форме – в виде опоясывающего лишая. При этом сыпь распространяется вдоль нервных стволов и провоцирует зуд, шелушение и боль.
Осложнения ветрянки у детей и взрослых
В старину детей с выраженными симптомами не изолировали от общества. Напротив, к ним даже водили здоровых малышей в гости. Причин такого поведения родителей две:
- В раннем возрасте ветрянка переносится намного легче. У детей 4-7 лет даже температура редко поднимается выше 38 и держится всего пару дней, в то время как у взрослых болезнь способна спровоцировать серьезные осложнения;
- Второй фактор – высокая контагиозность болезни. Шанс заразиться при встрече с больным составляет практически 100%.
Стоит принять во внимание и тот факт, что пожилые люди с опоясывающим лишаем не менее опасны, чем дети с обычной формой ветрянки. Заразиться от них можно даже при краткосрочном контакте. Если у детей герпесвирус практически не вызывает осложнений, то у взрослых в 16% случаев выявляются:
- Переход сыпи на слизистые оболочки и поражение ротовой полости, гортани;
- Развитие пневмонии;
- Герпесвирусный полиартрит;
- Менингит.
Все они несут в себе риск для последующей жизни пациента. Так, вирусную пневмонию и артрит приходится лечить довольно долго, а отдельные симптомы способны сохраняться годами.
Для детей наиболее характерны бактериальные осложнения ветрянки. При расчесывании сыпи малыш может занести стафило- и стрептококки, которые провоцируют развитие долго заживающих язв, абсцессов и флегмон. Поэтому чрезвычайно важно следить за гигиеной ребенка в период болезни.
Показания к вакцинации
Дети до 12 месяцев практически не болеют ветрянкой. Связано это с колостральным иммунитетом – наличием антител к вирусу в молозиве матери. Поэтому делать прививку против оспы младенцу целесообразно именно в 1 год. Она необходима в случаях:
- Наличия в семье старших детей, посещающих сады и школы, но еще не переболевших ветрянкой;
- При наличии пожилых родственников с ослабленным иммунитетом;
- При частых контактах с другими детьми – в поликлиниках, у родственников или няни.
Абсолютным показанием к вакцинации против ветрянки служит планирование беременности. Если будущая мама не перенесла эту болезнь в детстве, то у нее есть все шансы заразиться во время вынашивания. Вирус же легко проникает через плаценту и вызывает мутации и уродства плода на ранних стадиях. В таких случаях врачи безапелляционно направляют на аборт.
Опасна ветрянка и на поздних сроках беременности – она может вызывать внутриутробную инфекцию у малыша или заразить его во время родов. Новорожденные дети переносят болезнь тяжело – они расчесывают сыпь, тянут ручки в рот, ввиду чего вирус охватывает и слизистые оболочки, становится причиной стоматита и невозможности нормального питания ребенка.
Виды вакцин против ветрянки
Сейчас в России применяются всего два вида – Окавакс и Варилрикс. Первая изготавливается в Японии, а вторая – в Бельгии. И это, пожалуй, самое весомое различие между ними. Оба препарата относятся к живым вакцинам, а вирус получен из штамма Ока – самого распространенного в мире. Показания к их применению одинаковы:
- Используют их для прививки с 1 года;
- При планировании беременности после прививки до зачатия должно пройти не менее 3 месяцев;
- Оба препарата не используются беременным и людям со сниженным иммунитетом, хроническими заболеваниями и риском полноценного заражения.
И Окавакс, и Варилрикс способны провоцировать подъем температуры, зуд на месте введения, сонливость и слабость, а иногда и появление сыпи на разных участках тела. Все эти проявления считаются нормой и не должны вызывать беспокойства. Обращаться к врачу стоит лишь в том случае, если симптомы не угасают спустя неделю после прививки.
Противопоказания
Живая вакцина всегда таит в себе некоторую угрозу. Ведь она способна вызвать легкую форму болезни. И подобная ситуация опасна для людей с низким иммунитетом – их организм просто не в состоянии защитить себя от осложнений. Поэтому прививку против ветряной оспы не делают:
- Больным ВИЧ;
- При иммунодефицитных состояниях – возрастных или возникших после тяжелой болезни, операции;
- При хронических болезнях сердца, печени и почек;
- При ОРВИ и простудах;
- Не ставят прививки и беременным, а также кормящим мамам.
Серьезным ограничением может стать и наличие аллергии на один из компонентов биопрепарата.
Ставить прививки или нет?
Вакцинация против ветрянки в России не входит в перечень обязательных процедур. Да и сама болезнь не вызывает серьезных опасений у взрослых, поскольку дети переносят ее легко. Но на Западе она уже давно входит в календарь прививок. Ведь причин для ее проведения более, чем достаточно:
- Однажды проникнув в организм, вирус остается в нем навсегда. А это риск развития в зрелом возрасте крайне неприятной болезни – опоясывающего лишая, лечение которого растягивается на долгие месяцы;
- Особенно важна вакцинация против герпесвируса 3 типа для женщин. Ведь при инфицировании им во время незапланированной беременности на ранних сроках придется идти на аборт, на поздних – бороться с симптомами внутриутробного заражения;
- Необходима прививка и тем взрослым, которые не переболели ветрянкой в детстве. Ведь после 20 лет риск развития осложнений возрастает до 16-20%;
- Аргументом в пользу вакцинации может служить и исключение потребности в еще одном больничном листе. Особенно, когда мама настроена продолжить строить карьеру после выхода из декретного отпуска.
Прививка против ветрянки – современное решение, способное избавить от множества хлопот. Поэтому все больше людей желают сделать ее и обезопасить свою семью от возможных рисков.

Почти у каждого человека можно рассмотреть небольшой рубец на предплечье. Известно, что этот след оставила прививка, которую ставили в младенческом возрасте. Вакцинация требовала создания иммунитета против вирусных заболеваний.
Вакцинация в плечо. От чего делают прививку
Уже на 5-6 день после рождения младенцу делается первая прививка. Препарат, который вводится в левое плечо, должен помогать выработке необходимой реакции иммунной системы детского организма на присутствие возбудителей тяжелых болезней. В первую очередь – это туберкулез.
Вакцины для проведения иммунизации бывают 2-х видов: БЦЖ и БЦЖ-М. В состав обоих препаратов входят слабые бычьи бактерии. Поглощая их, иммунная система младенца учится противостоять заболеванию, вырабатывает систему противодействия.
Прививка БЦЖ назначается детям, чей организм здоров после рождения, вес не должен быть менее 2 кг. и полное отсутствие противопоказаний. Если же новорожденный родился недоношенным, его организм ослаблен, то в качестве прививки используется БЦЖ-М. Эту же вакцину вводят тем младенцам, которые не были привиты в родильном доме по разным причинам.
При наличии противопоказаний, ребенок не прививается.
Прививка на плече не избавляет ребенка от возможности заражения. Но вакцинация проводится в любом случае при согласии матери. Дело в том, что привитые дети, в случае заболевания, значительно легче переносят недуг. Излечение проходит самопроизвольно.
Отсутствие прививки подвергает малыша довольно высокому риску. В дальнейшем нельзя допускать контактов с инфицированными детьми. Младенцу следует избегать появления в людных местах, где риск заразиться значительно возрастает. К тому же, нет никаких гарантий в том, что во взрослом возрасте человек избежит контактов и не подвергнется атаке вирусов.
| Иммунопрофилактика | Против инфекций | Цена |
| БЦЖ (Россия) | туберкулёз | 450 руб. |
| БЦЖ-м (Россия) | туберкулёз | 1000 руб. |
*Предварительный осмотр оплачивается отдельно.
Заказать звонок
Запись на вакцинацию
Что такое БЦЖ?
Вакцина БЦЖ применяется уже более 80 лет и обладает доказанным защитным действием в отношении туберкулезного менингита и диссеминированного туберкулеза среди детей. Микроорганизмы, входящие в состав вакцины БЦЖ, не представляют опасности для ребенка. Они не провоцируют заражения человека туберкулезом, но стимулируют его иммунную систему к выработке антител к туберкулезной палочке.
В результате применения этой вакцины, в случае попадания в организм человека патогенных микроорганизмов Mycobacterium tuberculosis, организм легко расправляется с ними. В тех случаях, когда человек, которому в детстве была сделана БЦЖ, все же заболевает туберкулезом, болезнь проходит в более легкой форме, по сравнению с людьми, которым такая прививка не делалась. БЦЖ не может защитить человека от заражения туберкулезом, но является отличной профилактикой тяжелых форм туберкулеза легких и туберкулезного менингита, которые являются одной из основных причин преждевременной смерти людей в развивающихся странах.
После вакцинирования в роддоме прививка БЦЖ может делаться ребенку еще раз в 7 лет. Второй раз прививку БЦЖ назначают, если у ребенка проявляется отрицательная реакция на пробу Манту, что означает, что сопротивляемость его организма к туберкулезу очень низкая. Ревакцинация в 7 лет должна проводиться ребенку в обязательном порядке, если туберкулезом болеет один из членов его семьи.
Причины появления шрама после прививки

Не каждый укол в плечо способен оставить след. Например, прививка от краснухи проходит бесследно. Вакцинация против туберкулеза и оспы в детском возрасте делается в плечо подкожно. Затем в организме младенца начинается процесс выработки антител. Как правило, он сопровождается легким воспалением кожи в месте укола. Но после заживления ранки на ее месте все равно остается небольшой след.
Если на левом плече у человека нет специфической отметины, значит можно допустить один из следующих факторов:
- человеку присущи отменные природные регенерирующие свойства;
- младенцу не была сделана прививка на плече. Это могло быть допущено по разным причинам. Например, были противопоказания к вакцинации, наблюдались контакты с туберкулезными больными или наблюдались иммуннодефицитные состояния маленького пациента;
- ребенку просто не сделали прививку по причине отказа его матери от процедуры.
Какие бы причины ни стояли на пути к здоровью, но при отсутствии противопоказаний, каждому младенцу следует делать вакцинацию в плечо, во избежание проблем в будущем.
Врач сказал: "Делайте прививку от ветрянки". Стоит ли делать?
Ветряная оспа или ветрянка является распространенным заболеванием, которым чаще всего переболевают в детском возрасте. Многие взрослые могут показать на теле остаточные один-два рубчика на теле, которые остались у них из-за того, что они ковыряли образовавшиеся пузыри без должной обработки, что приводило к небольшому инфицированию и заживанию раны через вторичное натяжение - образованием рубчика. В нашей стране вакцины от ветряной оспы не производятся, хотя в Европе данные прививки входят в обязательный календарь прививок для всех детей. Причина банальна - болезнь ребенка отвлекает родителей от работы, приводит к больничным, что отражается на экономическом росте страны. Что же делать, если вам врач сказал: "Делайте прививку от ветрянки?" Тут есть два момента
Зато после самостоятельной борьбы иммунитета с инфекцией у нее останется память, которая защищает большинство взрослых от повторной ветрянки на протяжении всей жизни. Да, бывают единичные случаи повторной ветрянки у взрослых, но данные случаи единичны.
Другое дело, если ваш ребенок имеет хронические заболевания или врожденные нарушения того или иного органа. К примеру, у ребенка есть врожденный порок сердца, болезни органов дыхания, центральной нервной системы и каждая инфекция переносится им тяжело - всегда требуется подключение лекарственной терапии будь-то антибиотиков, либо противовирусных препаратов. В подобном случае прививка от ветрянки показана в обязательном порядке. Единственное, следует понимать, что вакцина от ветрянки не защитит ребенка от данной инфекции до конца жизни, как это было бы, если бы он переболел инфекцией самостоятельно. Это необходимо ему напоминать до взрослого состояния, особенно, если это девочка.
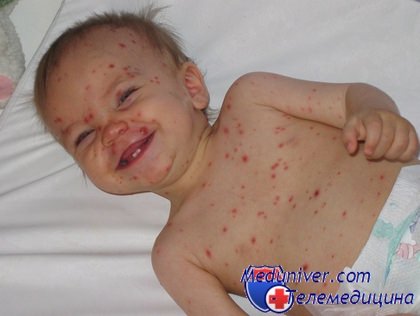
Ветрянка у ребенка
Резюме: если у ребенка нет проблем со здоровьем и у вы найдете для его здоровья возможность обеспечить домашний режим в течение 10-14 дней - прививку от ветрянки делать не надо!
2. Врач посоветовал прививку от ветряной оспы взрослому. Совсем иная ситуация, если вакцину от ветрянки необходимо делать взрослому человеку. Взрослые бывают мужского и женского пола, что сильно влияет на показания для прививки.
Мужчинам прививка необходима только при наличии хронических заболеваний, которые резко обостряются при любой инфекции. Да, взрослые тяжелее переносят ветряную оспу, чем дети и у них редко есть 10-14 дней для домашнего режима. Тем не менее, взрослые могут избегать контакта с детьми больными ветряной оспы - просто обходите детские сады стороной и вы обезопасите себя в 90% случаев. Разве из-за 10% следует делать прививку, когда тем же гриппом во время эпидемий болеет более 50% населения и мало кто делает вакцины от нее? Думаем, нет.
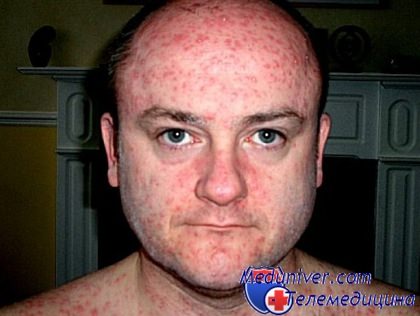
Ветрянка у взрослого мужчины
Совершенно иным образом обстоят дела у женщин детородного возраста, которые не могут исключить возникновение беременности. Заражение ветряной оспой во время беременности приводит к 100% врожденным порокам развития и является обязательным показанием для прерывания беременности даже на поздних сроках. Поэтому женщины в обязательном порядке при планировании беременности сдают кровь на антитела к герпес вирусу Varicella Zoster, который является причиной ветряной оспы и опоясывающего лишая. Если уровень антител недостаточен - в обязательном порядке необходима вакцинация. Можно анализ на антитела не сдавать, если девушка или женщина уверены, что не болели ветрянкой - необходимо сразу делать прививку.
Резюме: успейте переболеть ветрянкой в детском возрасте и если у вас есть здоровый ребенок, то обеспечьте ему встречу с вирусом Varicella Zoster. Вирус поражает организм очень быстро - достаточно находится с зараженным человеком в одной комнате. Он заразен за 10-14 дней до появления сыпи и в первые несколько дней после ее появления. Переболев в детском возрасте ветрянкой вы защищаетесь не только от ветряной оспы, но и опоясывающего лишая, который чаще всего поражает взрослых людей и вызывается тем же вирусом герпеса 3-го типа Varicella Zoster.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

