Противовирусные препараты при воспалениях мочеполовой системы
Обновлено: 07.05.2024
Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
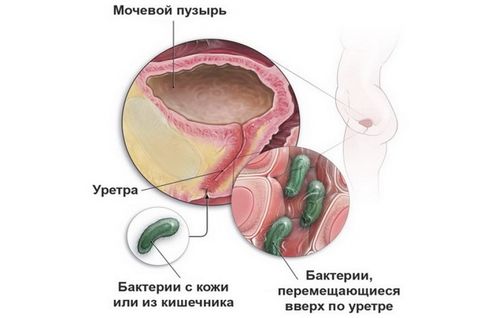
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
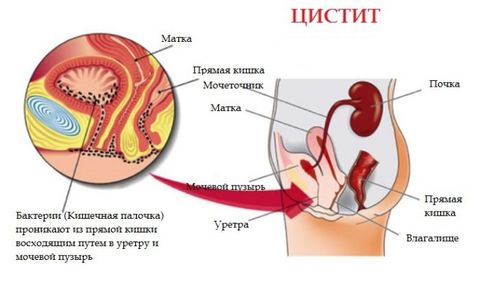
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
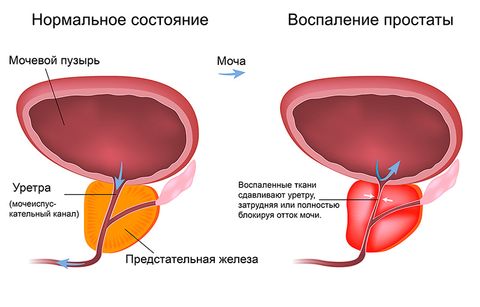
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.

Врач уролог-андролог, онколог. Высшая квалификационная категория. Действительный член Профессиональной ассоциации андрологов России (ПААР). Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 1700 руб.
- Запись опубликована: 02.02.2022
- Reading time: 4 минут чтения
Тяжесть цистита варьируется в широких пределах. При своевременном обращении к урологу и правильно подобранном лечении, достаточно амбулаторной терапии. В запущенных случаях часто требуется госпитализация.
Параметры выбора препаратов для лечения цистита
Схем лечения цистита довольно много. Выбор препарата при лечении острого цистита зависит от разных факторов — возраста, состояния больного, состава бактериальной флоры. Поэтому первоочередная задача уролога — тщательная диагностика.
Всегда нужно помнить о лекарственной устойчивости микроорганизмов, поэтому подбирать препарат нужно основываясь на результатах анализов, а не путем перебора лекарств. Также очень важно соблюдать дозировку препарата и учитывать вероятные побочные эффекты препаратов.
Важный момент — дифференциальная диагностика ИМП. Не редки случаи обращения больных со смазанными или нехарактерными симптомами.
Посев и культура мочи при остром цистите — зачем нужен этот анализ
Посев мочи при простом цистите не обязателен, но рекомендуется для идентификации бактерий и выбора антибиотиков в случае неудачи лечения или резистентности. Показания к посеву мочи включают осложненные ИМП, пиелонефрит и предшествующее противомикробное лечение.
Культура мочи чрезвычайно полезна для:
- выявления этиологических патогенов;
- определения профилей чувствительности к противомикробным препаратам;
- помогает дифференцировать рецидивирующие ИМП.
Результат превышающий или равный 100000 КОЕ (колониеобразующих единиц)/мл указывает на клинически значимую бактериурию. Если в образцах, полученных путем прямой катетеризации мочевого пузыря обнаружено > или = 1000 КОЕ, это значительно для мужчин. Значение менее 100000 КОЕ/мл не исключает ИМП.
Множественная лекарственная устойчивость (МЛУ) микроорганизмов — все более сложная проблема. Это бактерии, устойчивые к трем или более различным категориям антибиотиков. Устойчивость к антибиотикам — основная причина выполнения посевов мочи при любой потенциально сложной или трудной инфекции, плюс для всех пациентов высокого риска ИМП.
Дифференциальная диагностика при цистите
Заболевание имеет симптоматику, схожую с многими заболеваниями мочеполовой сферы. На основании симптомов уролог может подозревать:
- цервицит;
- эпидидимит;
- простатит;
- сифилис;
- уретрит;
- вульвовагинит;
- атрофический вагинит;
- интерстициальный цистит;
- лучевой цистит;
- синдром болезненного мочевого пузыря.
Отличия цистита от других патологий:
- Синдром болезненного мочевого пузыря . В этом случае никаких признаков инфекции (пиурия, бактериурия, положительные посевы мочи) нет, но есть симптомы частоты, срочности и дизурии. Обычно это диагноз исключения.
- Воспалительные заболевания органов малого таза . Связаны с болью в области таза и нижней части живота, лихорадкой и возможными выделениями из шейки матки.
- Простатит. Может сопровождаться болью при эякуляции и дискомфортом в области таза. При ректальном осмотре мягкая и чувствительная. Анализ мочи обычно отрицательный.
- Вагинит. Обычно сопровождается выделениями из влагалища, зудом, неприятным запахом, диспареунией и, возможно, дизурией. Как правило, нет срочности или частоты мочеиспускания.
- Вагинит атрофический (гормональный). Встречается у женщин в постменопаузе. Связан с сухостью влагалища, диспареунией, выделениями из влагалища (тонкими, водянистыми). Половые губы и слизистая оболочка влагалища бледные.
- Уретрит. Лейкоциты (пиурия) присутствуют при анализе мочи, но бактериурии нет.
Лечение острого цистита
При лечении этого заболевания нужно учитывать множество факторов. Выбор препаратов должен быть индивидуальным и зависит от продолжительности курса, возможного вовлеченного микроорганизма.
Согласно руководящим европейским и американским принципам, одного наилучшего средства для лечения острого неосложненного цистита не существует. Выбор антибиотика зависит от:
- эффективности;
- риска побочных эффектов;
- уровня резистентности возбудителя.
Также урологи учитывают стоимость, доступность и факторы здоровья пациента, например, аллергию в анамнезе. В среднем пациенты испытывают облегчение симптомов в течение 36 часов после начала лечения.
Показания к госпитализации при цистите
- неудачное, неэффективное амбулаторное лечение;
- непреодолимая тошнота и рвота;
- сильная боль;
- осложнения: сепсис, шок, острая почечная недостаточность, абсцедирование, эмфизематозные изменения;
- неспособность заботиться о себе (энцефалопатия, слабость);
- беременность.
Таблица 1. Схема лечения различных типов цистита
| Тип цистита | Особенности | Препараты |
| Неосложненный цистит | Нитрофурантоин (фирменный препарат Макробид, др. название Фурадонин) 100 мг внутрь 2 раза в день в течение 5 дней. |
Триметоприм-сульфаметоксазол (Бисептол) две таблетки (т.е.160 мг/800 мг) 2 раза в день в течение 3 дней (если местная резистентность <20%).
Фосфомицин 3 г перорально однократно (Монурал).
Ципрофлоксацин 250 мг 2 раза в день или левофлоксацин 250 мг 2 раза в день в течение 3 дней (фторхинолоны не рекомендуются при неосложненном цистите из-за повышения резистентности, за исключением случаев, когда другие методы не подходят).
Амоксициллин-клавуланат по 500/125 мг два раза в день в течение семи дней
Ко-тримоксазол, Бисептол перорально 2 табл 2 раза в день в течение 7-10 дней.
Кефлекс 500 мг внутрь 4 раза в день в течение 3-5 дней.
Левофлоксацин 750 мг внутрь 4 раза в день в течение 7 дней.
Триметоприм-сульфаметоксазол (Бисептол) перорально 2 раза в день по 2 табл в течение 7–10 дней.
*Терапия первой линии острого неосложненного цистита не должна включать бета-лактамные антибиотики. Это связано с тем, что широко распространенные показатели резистентности E. Coli превышают 20%. Устойчивость к фторхинолонам в Северной Америке и Европе составляет менее 10%. Лечение должно назначаться индивидуально на основе местной резистентности.

Врач уролог-андролог, онколог. Высшая квалификационная категория. Действительный член Профессиональной ассоциации андрологов России (ПААР). Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 1700 руб.
- Запись опубликована: 10.02.2022
- Reading time: 9 минут чтения
Соответствующая, эффективная, своевременная терапия любой ИМП приводит к значительно более высокой частоте симптоматического и бактериологического излечения и лучшей профилактике реинфекции. К сожалению, лечение может привести к антибиотикорезистентности патогенов и комменсальных бактерий и оказать неблагоприятное воздействие на кишечную и вагинальную флору, поэтому очень важно сразу обратиться к врачу и подобрать его правильно.
Клинические рекомендации по лечению острого неосложненного цистита
Американское общество инфекционистов (IDSA) в сотрудничестве с Европейским обществом микробиологии и инфекционных заболеваний (ESCMID) опубликовало клинические рекомендации по лечению с острым неосложненным циститом и пиелонефритом в 2011 году. Этот документ стал бесценным справочником в управлении ИМП. В этом руководстве рассмотрены важные факторы выбора оптимального лечения:
- характер резистентности уропатогенов;
- чувствительность уропатогенных бактерий к противомикробным препаратам;
- возможность побочного влияния противомикробных препаратов.
Что касается чувствительности, в этом руководстве отмечены два важных факта:
- устойчивость уропатогенов к антибиотикам в последние годы возрастает;
- характер резистентности демонстрирует значительную географическую изменчивость между странами и даже регионами.
Таким образом, рекомендации периодически пересматривают из-за постоянно развивающейся резистентности, разработки новых средств и проведения исследований, показывающих превосходство и неэффективность препаратов. Согласно и рекомендациям и исследованиям, лучше всего отвечают требованиям, предъявляемым к препаратам для лечения неосложненного цистита:
Использовались следующие критерии отбора: фармакокинетика, взаимодействие, вероятность попадания (вероятность того, что микроорганизм чувствителен к антибиотику), развитие резистентности, специфическое применение при ИМП, эффективность, побочные эффекты, частота дозирования, продолжительность лечения, стоимость.
В исследование были включены следующие препараты: амоксициллин (с клавулановой кислотой или без нее), нитрофурантоин, сульфаметизол, триметоприм, ко-тримоксазол, ципрофлоксацин, норфлоксацин, офлоксацин и фосфомицина трометамол.
Характеристика препаратов первой линии лечения инфекций нижних мочевых путей
Таблица 1. Препараты первой линии для лечения цистита
| Препарат | Дозировка | Продолжительность лечения |
| Фосфомицина трометамол | 3 г разовая доза | Разовая доза (однократно) |
| Нитрофурантоин | 50-100 мг четыре раза в день | 5-7 дней |
Фосфомицина трометамол — торговое наименование: Монурал
Фосфомицин был открыт в 1969 году как представитель нового класса фосфоновых антибиотиков.
Действующее вещество: фосфомицин. Форма выпуска: гранулы для приготовления раствора, в упаковке 1 или 2 пакета, дозировка фосфомицина 3 г/пакет, 2 г/пакет.
Относится по клинико-фармакологической группе к уроантисептикам, антибиотикам (производное фосфоновой кислоты).
Спектр действия
Фосфомицин обладает бактерицидной активностью широкого спектра действия в отношении:
- стафилококков (Staphylococcus spp.);
- энтерококков (Enterococcus spp.);
- Haemophilus spp;
- большинства кишечных грамотрицательных бактерий, включая 95,5% E. coli, продуцирующих β-лактамазы расширенного спектра действия (БЛРС);
- штаммов E. coli, продуцирующих металло-β-лактамазу, чувствительных к фосфомицину;
- Citrobacter spp.;
- Enterobacter spp.;
- Klebsiella spp., Klebsiella pneumoniae;
- Morganella morganii;
- Proteus mirabilis;
- Pseudomonas spp.;
- Serratia spp.
Особенность препарата
- Фосфомицина трометамол назначают исключительно для лечения острого неосложненного цистита в виде однократной дозы 3 г и не назначают при пиелонефрите.
- Лучше всего усваивается, если принимать его перед приемом пищи.
- Достигает высокой концентрации в моче и сохраняет высокий уровень в течение более 24 часов.
В нескольких исследованиях сравнивали клиническую и микробиологическую эффективность фосфомицина с другими противомикробными препаратами первого ряда при неосложненном цистите. Клиническая эффективность одной дозы (3 г) фосфомицина составляет 91% (излечение наступает у 91% пациентов). Показатель сравним с нитрофурантоином (93%), триметоприм-сульфаметоксазолом (93%) и фторхинолонами (90%) при остром неосложненном цистите.
Преимущества лечения фосфомицином
Микробиологический уровень излечения фосфомицином (80%) ниже, чем у сопоставимых антибиотиков, на 88–94%. Однако недавний метаанализ 27 исследований не выявил различий в эффективности между фосфомицином и другими антибиотиками для лечения цистита и обнаружил следующие факты:
- Фосфомицин вызывает значительно меньше побочных реакций, что самое важное — в том числе у беременных.
- Дополнительная польза заключается в лечении мультирезистентных микроорганизмов. Несколько исследований in vitro продемонстрировали, что фосфомицин активен в отношении ванкомицин-резистентных Staphylococcus aureus и грамотрицательных палочек, продуцирующих БЛРС.
- Эффективен при лечении ИМП, вызванных K. pneumoniae.Enterobacteriaceae, продуцирующих карбапенемазу (в дозах 3 г, повтор каждые 48–72 часа).
- Обладает минимальным побочным влиянием на организм. На это указывает высокая частота восприимчивости E. coli в регионах с частым применением фосфомицина при неосложненном цистите у женщин;
- Удобство режима однократной дозы.
Показания
- острый цистит (бактериального происхождения);
- обострение рецидивирующего цистита (бактериального происхождения);
- уретрит (бактериальный неспецифический);
- бактериурия беременных бессимптомная;
- ИМП после операций;
- профилактика ИМП.
Дозировка и способ применения
| Лечение простого острого цистита | Рецидивирующие/тяжелые формы ИМП | Профилактика ИМП |
| Взрослые – 3.0 г (1 пакет) однократно |
Рекомендации к применению
- Следовать всем указаниям на этикетке.
- Фосфомицин обычно назначают только в одной дозе.
- Не принимать в больших/меньших количествах или дольше, если это не назначено врачом.
- Можно использовать одновременно/после приема пищи.
- Фосфомицин — порошкообразный препарат, перед применением его необходимо развести водой. Не принимать сухой порошок без добавления воды.
- Растворить пакет в 1/2 стакана холодной воды, перемешать и сразу выпить. Можно добавить еще немного воды в тот же стакан, осторожно взболтать и сразу выпить, чтобы обеспечить полную дозировку.
- Не смешивать с горячей водой.
- Хорошо принимать на ночь. Будет более длительный перерыв между мочеиспусканием, что обеспечит более длительное нахождение препарата в мочевом пузыре и более эффективное действие.
- Хранить при комнатной температуре вдали от влаги и тепла в оригинальной упаковке.
- симптомы полностью могут пройти не сразу, через 2-3 дня;
- необходимо обратиться к урологу, если симптомы не исчезнут в течение 3 дней после лечения, появится лихорадка или другие новые жалобы;
- до применения пациенту рекомендуется обратиться к врачу, чтобы убедиться, что фосфомицин – подходящий антибиотик для лечения. Кроме того, может потребоваться анализ мочи до и после приема этого лекарства.
- дети до 5 лет;
- аллергические реакции на компоненты;
- тяжелая почечная недостаточность.
Общие побочные эффекты:
- тошнота, расстройство желудка, легкая диарея;
- головная боль, головокружение;
- зуд или выделения из влагалища (редко).
Лекарственное взаимодействие
Не рекомендуется одновременный прием с метоклопрамидом во избежание ослабления действия фосфомицина.
Таким образом, удобство режима однократной дозы, активность in vitro в отношении резистентных грамотрицательных палочек, вызывающих и простой, и внебольничный неосложненный цистит , и минимальная склонность к побочным повреждениям делают фосфомицин полезным выбором при лечении инфекций нижних МВП (цистит, уретрит).
Нитрофурантоин — торговое наименование: Фурадонин
Действующее вещество: нитрофурантоин. Форма выпуска: таблетки, дозировка 100 мг, 50 мг.
Относится по клинико-фармакологической группе к уроантисептикам, противомикробным средствам.
Нитрофурантоин, относящийся к группе синтетических нитрофуранов, первоначально был представлен в виде микрокристаллической формы. В 1967 г. стала доступной форма макрокристаллина с улучшенной желудочно-кишечной переносимостью.
Механизм действия
Механизмы бактериальной активности нитрофурантоина включают несколько участков:
- ингибирование рибосомной трансляции;
- повреждение бактериальной ДНК;
- вмешательство в цикл Кребса.
Нитрофурантоин активен в отношении:
- более чем 90% штаммов кишечной палочки, вызывающих ИМП;
- энтерококков, в том числе резистентных к ванкомицину;
- Klebsiella spp.;
- Proteus spp.;
- стафилококки (золотистый и сапрофитный) обычно восприимчивы.
Резистентность к препарату встречается редко, вероятно, из-за множественных участков действия препарата. Однако Proteus, Serratia и Pseudomonas обладают естественной устойчивостью к нитрофурантоину.
Нитрофурантоин также может быть дополнительным вариантом перорального противомикробного лечения острого неосложненного цистита, вызванного бактериями, продуцирующими БЛРС.
Фармакокинетика. Всасывание улучшается при приеме с пищей. Концентрации нитрофурантоина в сыворотке низкие или не поддаются определению при стандартных дозах, содержание в секрете предстательной железы не выявляется. Выводится преимущественно с мочой, где концентрация препарата (от 50 до 250 мг/мл) легко превышает МПК 32 мг/мл.
Безопасен для использования у беременных и детей.
Показания: цистит (бактериального происхождения) лечение и профилактика.
Дозировка. Назначается урологом индивидуально исходя из тяжести состояния, длительности и выраженности симптомов.
Обычная доза для взрослых при цистите:
- от 50 до 100 мг перорально 4 раза в день в течение 1 недели или в течение не менее 3 дней после достижения стерильности мочи.
Обычная доза для взрослых для профилактики цистита:
- от 50 до 100 мг перорально один раз в день перед сном.
Детская дозировка для лечения цистита:
- 1 месяц и старше: 5–7 мг/кг/день (до 400 мг/день) перорально в 4 приема.
Обычная детская доза для профилактики цистита:
- 1 месяц и старше: от 1 до 2 мг/кг/день (до 100 мг/день) перорально в 1-2 приема.
Большинство специалистов согласны с рекомендацией 5-дневного курса препарата для лечения острого неосложненного цистита. Исследования показали частоту раннего клинического излечения нитрофурантоином от 79% до 95% и частоту микробиологического излечения от 79 до 92%. В совокупности исследования клинической эффективности указывают на общую эквивалентность между нитрофурантоином, назначаемым в течение 5 или 7 дней, и триметоприм-сульфаметоксазолом (Бисептол), ципрофлоксацином и однократной дозой фосфомицина трометамола (Монурал). Однако скорость микробиологического излечения постоянно демонстрировала несколько более благоприятный эффект для препаратов сравнения.
Рекомендации пациентам
- Необходимо следовать всем назначениям врача и указаниям в инструкции к препарату.
- Не использовать в больших или меньших количествах или дольше, чем рекомендуется.
- Лучше принимать нитрофурантоин с пищей (повышается биодоступность).
- Рекомендуется соблюдать прием в течение всего предписанного периода. Симптомы могут пройти раньше, но прекращать лечение нельзя пока инфекция будет полностью устранена. Пропуск доз может увеличить риск дальнейшего развития инфекции, устойчивой к антибиотикам и риск рецидива.
- Нитрофурантоин не лечит вирусные инфекции, например, простуду или грипп.
Побочное действие
Общие побочные эффекты:
- головная боль, головокружение;
- газообразование, расстройство желудка;
- легкая диарея;
- зуд или выделения из влагалища.
Гораздо реже встречаются:
- водянистая или кровавая диарея;
- внезапная боль или дискомфорт в груди, свистящее дыхание, сухой кашель;
- затрудненное дыхание;
- лихорадка, озноб, ломота в теле, усталость, необъяснимая потеря веса;
- онемение, покалывание или боль в руках или ногах;
- проблемы с печенью – тошнота, боль в верхней части желудка, зуд, чувство усталости, потеря аппетита, темная моча, стул цвета глины, желтуха (пожелтение кожи или глаз);
- волчаночноподобный синдром — боль в суставах или отек с лихорадкой, опухшие железы, мышечные боли, боль в груди, рвота, необычные мысли или поведение, пятнистые высыпания.
Серьезные побочные эффекты могут быть более вероятными у пожилых, длительно больных или ослабленных людей.
- серьезные нарушения выделительной функции почек;
- почечная недостаточность;
- олигурия;
- недостаточность глюкозо-6-фосфатдегидрогеназы;
- беременность;
- возраст до 1 месяца;
- аллергические реакции на компоненты;
- ХСН II-III стадии;
- цирроз печени;
- хронический гепатит;
- острая порфирия;
- лактация.
Применение при беременности
Категория препарата в отношении беременности: В (по данным FDA – агентство Здравоохранения США). Считается, что это лекарство не нанесет вреда нерожденному ребенку на ранних сроках беременности. На последних 2-4 неделях беременности противопоказан.
Нитрофурантоин способен проникать в грудное молоко, во время лактации не назначается.
Особые указания
- Риск периферической невропатии увеличивается при наличии анемии, сахарного диабета, тяжелой ПН, нарушении электролитного баланса, недостатка витаминов группы B.
- Нитрофурантоин не применяют для лечения простатита, поражений коркового вещества почек, гнойного паранефрита. При пиелонефрите не назначают из-за неэффективности.
- Нитрофурантоин может давать необычные результаты при определенных лабораторных тестах на глюкозу (сахар) в моче.
Лекарственное взаимодействие
- С фторхинолонами несовместим.
- Антациды на основе магния трисиликата, налидиксовая кислота при одновременном приеме снижают противомикробную активность нитрофурантоина.
- Средства, блокирующие канальцевую секрецию, во время лечения не назначаются, поскольку они увеличивают токсичность нитрофурантоина (содержание в крови повышается), уменьшают бактерицидные свойства (содержание в моче снижается).
Нитрофурантоин считается терапевтическим средством первой линии при остром неосложненном цистите вследствие:
Лечение инфекций мочеполовой системы проводится только врачом.
Применяются препараты, обладающие антибактериальным, антипротозойным, противогрибковым или противовирусным эффектом.
В зависимости от локализации патологического процесса и вида возбудителя, врач уролог или дерматовенеролог выбирает соответствующую этиотропную терапию.
Которая будет направлена на его уничтожение.
Часто применяется патогенетическая терапия инфекций мочеполовой системы.
Ее целью является восстановление нормального функционального состояния пораженных органов.
Анатомическое строение и физиология мужской и женской мочеполовой системы имеют свои особенности.
Поэтому и терапевтические подходы могут иметь определенные отличия.
Группы препаратов, применяемых для лечения мочеполовой инфекции
Этиотропное лечение инфекций мочеполовой системы может включать использование нескольких фармакологических групп лекарственных препаратов.
Выбор которых определяется видом возбудителя.

К ним относятся:
- I. Антибиотики
- II. Противовирусные средства.
- III. Антипротозойные средства.
- IV. Противогрибковые препараты
Антибиотики для лечения инфекций мочеполовой системы вызванной бактериями, применяются нескольких групп.
Полусинтетические пенициллины и цефалоспорины.
Они назначаются для лечения неспецифических инфекций, вызванных кишечной палочкой, стрептококками, стафилококками, клебсиеллами, протеем.
Мочеполовые инфекции представляют группу заболеваний, при которых патологический воспалительный процесс локализуется в органах и структурах урогенитального тракта.

О том как проходит лечение
заболеваний мочеполовой системы
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. |
Макролиды и тетрациклины.
Необходимы для уничтожения возбудителя инфекций с преимущественно половым путем передачи.
К ним относится хламидиоз, микоплазмоз, уреаплазмоз.
Противовирусные средства используются в случае активного течения инфекционного процесса с половым путем передачи возбудителя.
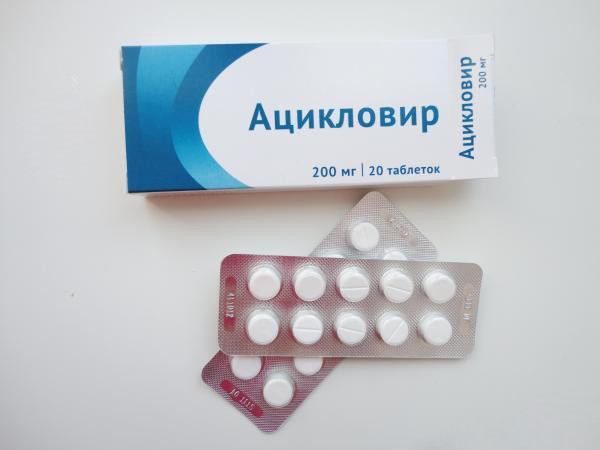
Это вирусные заболевания - герпес, папилломавирусная инфекция, вирус Эпштейна-Барра.
Антипротозойные средства - группа препаратов, активных в отношении простейших одноклеточных организмов.
Которые могут быть возбудителями половых инфекций (трихомониаз).
Противогрибковые препараты используются при выявлении грибковой инфекции в структурах урогенитального тракта.

Например, молочница или кандидоз.
Наиболее эффективный препарат для лечения инфекций мочеполовой системы врач выбирает после проведенной диагностики заболевания.
Это идентификация возбудителя, а также определение его чувствительности к разным лекарственным средствам.
Инфекции мочеполовой системы у мужчин – лечение
Большинство инфекций в структурах урогенитального тракта мужчины протекают с минимальными клиническими проявлениями.
Это приводит к тому, что мужчина зачастую не сразу обращается к врачу.
Уже после развития осложнений инфекционного процесса, а не на раннем этапе его течения.
Инфекция может распространяться на внутренние половые органы.
Может провоцировать половые расстройства и нарушение репродуктивной функции.
Поэтому кроме этиотропной терапии добавляются другие компоненты.
Лечение мочеполовых инфекций у мужчин может включать растительные препараты для восстановления функционального состояния простаты и уменьшения воспаления в ней.
А также физиотерапевтические процедуры и средства для улучшения потенции.
Инфекции мочеполовой системы у женщин – лечение
Течение большинства инфекций мочеполовой системы у женщин имеет свои особенности.
Это частое распространение патологического процесса в почки с развитием пиелонефрита или во внутренние половые органы.
Осложнения в виде воспаления яичников, их придатков, матки.

Поэтому у женщин проводится этиотропная терапия с лабораторным контролем эффективности уничтожения возбудителя.
Патогенетическая терапия включает использование противовоспалительных средств для уменьшения симптоматики.
А также с целью предотвращения выраженного воспалительного процесса.
Ведь он может спровоцировать образование спаек во внутренних половых органах.
Их появление способно привести к бесплодию.
При необходимости лечения инфекций мочеполовой системы обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Вирусный цистит – форма воспаления мочевого пузыря, развивающаяся при нарушениях в иммунной системе.
Они могут быть связаны с заболеваниями (ВИЧ) или приемом препаратов, угнетающих иммунитет.
Некоторые вирусы способны вызвать воспаление даже в случае незначительного нарушения работы иммунной системы.
Рецидивирующие инфекции нижних мочевыделительных путей – частая проблема среди пациентов женского пола.
Этой патологией страдает до 30% женщин в возрасте 25-35 лет.
Среди мужчин этой же возрастной категории распространенность заболевания лишь 0,75%.

Основные проблемы, возникающие при рецидивирующем цистите:
- боль
- нейровегетативные расстройства
- сексуальные нарушения
Чаще всего цистит вызывает грамотрицательная бактериальная флора, в основном это кишечная палочка.
Это может быть также хламидия, грибок кандида, уреаплазма.
Иногда цистит вызывают вирусы.
Чаще всего это герпес или папилломавирус 16 и 18 типов.
Ранее считалось, что вирусная этиология рецидивирующего цистита характерна только для женщин с иммунодефицитом.
Но сегодня эти патологии встречаются гораздо чаще.
Потому что они могут быть вызваны ятрогенными (медицинскими) факторами.
Причиной становится:
- прием глюкокортикоидов, цитостатиков
- бесконтрольная антибиотикотерапия
- иммуносупрессивное лечение
Наиболее тяжелые вирусные циститы развиваются после трансплантации костного мозга.
В этом случае они могут быть вызваны:
- аденовирусом
- цитомегаловирусом
- паломавирусом
- герпесом 1, 2 и 6 типа
Развиваются тяжелые геморрагические циститы.
Это неблагоприятный прогностический фактор, так как вирусы поражают и другие органы.
Среди людей, у которых развился геморрагический цистит после трансплантации стволовых клеток, однолетняя выживаемость составляет лишь 16%.
У пациентов без значительного иммунодефицита острый цистит могут вызывать герпетическая и папилломавирусная инфекции.
Цистит при папилломавирусной инфекции
ВПЧ может вызывать цистит.
При этом он не всегда определяется в уретре.
Чаще всего возбудителями становятся типы 16 и 18.
Они вызывают патологические изменения эпителия мочевого пузыря.
Одно из исследований показало, что у женщин с вирусным циститом, связанным с ВПЧ, в 100% случаев этот вирус определяется в средней порции мочи.
Но использование в качестве биоматериала для ПЦР мазка из уретры позволяет идентифицировать его менее чем в 10% случаев.
Вирус папилломы человека передается половым путем.
Он очень опасен, особенно для женщин.
У них он может вызвать рак.
Чаще всего опухоли развиваются на шейке матки.
ВПЧ делят по уровню онкогенности на три группы:
Низкоонкогенные типы ВПЧ встречаются чаще всего.
Но они реже вызывают цистит.
Высокоонкогенные типы ВПЧ распространены в меньшей степени.
Но они более опасны, чаще провоцируют воспаление мочевого пузыря.

У этих вирусов более высокий риск злокачественного перерождения.
Многие люди заражаются вирусом папилломы.
Но вирусный цистит развивается у них редко.
Для возникновения этого заболевания нужны предрасполагающие факторы.
Чаще всего при цистите обнаруживаются в мочевом пузыре ВПЧ 16 или 18 типа.
Чуть реже – 6 и 11 типов.
Последние являются низкоонкогенными.
Эти вирусы не столь агрессивны, и обычно приводят лишь к появлению кондилом.
Они распространены в популяции значительно в большей степени, чем ВПЧ 16 и 18.
Но процент людей, у которых в результате заражения развивается цистит, намного меньше.
Высокоонкогенные типы диагностируются не так часто.
Однако при появлении клинических признаков вирусного цистита обследование мочи или биоптата слизистой мочевого пузыря с более высокой вероятностью позволит обнаружить именно ВПЧ большого онкогенного риска.
В то время как низкоонкогенные типы чаще не распространяются за пределы наружных половых органов.
Основные причины, почему у человека может развиться вирусный цистит после заражения папилломавирусной инфекцией:
- женский пол – у женщин уретра короче и шире, поэтому вирус легче проникает в пузырь
- проведение исследований и лечебных процедур, в ходе которых вирус заносится в пузырь (катетеризация, инстилляции, хирургические операции с трансуретральным доступом)
- патогенность вируса (16 и 18 типы встречаются реже, но в мочевой пузырь проникают чаще)
- состояние иммунной системы – чем слабее иммунитет, тем выше вероятность цистита
Важна восприимчивость макроорганизма к вирусу.

При полностью сохраненной функции иммунной системы у большинства людей после заражения не появляются даже кондиломы на половых органах.
Вирусная инфекция проходит без симптомов.
Самоизлечение наступает не позже, чем через 12 месяцев.
В случае незначительных иммунных нарушений появляются аногенитальные бородавки, начинаются предраковые изменения эпителия репродуктивных органов.
При выраженном иммунодефиците клиническое течение папилломавирусной инфекции наиболее неблагоприятное.
Появляются обширные папиллярные разрастания.
Возможен деструктивный рост папиллом.
Нередко происходит малигнизация (превращение в рак).
Кроме того, инфекция часто распространяется в организме, в том числе в мочевой пузырь.
Появляются признаки цистита.
Они могут сохраняться длительное время, и периодически рецидивируют.
Появляются симптомы: боль над лоном, кровь в моче и императивные позывы к мочеиспусканию.
Герпетический цистит
Вирусный герпетический цистит всегда вторичен.
Он развивается как осложнение уретрита, реже – цистита.
Болезнь возникает редко.
Причин тому две:
- вирус герпеса редко вызывает симптомы, в основном лишь при иммунных нарушениях (для вируса более характерна бессимптомная персистенция);
- вирус герпеса редко проникает в мочевой пузырь.
Чаще всего герпес поражает только наружные половые органы.

Но у 30% пациентов генитальная герпетическая инфекция распространяется в уретру.
У 5% людей вирус проникает и в мочевой пузырь.
Симптомы вирусного цистита при герпесе
Основными симптомами герпетического вирусного цистита являются:
- частые позывы
- выделение крови с мочой
Может ли развиться цистит при гриппе?
Цистит при гриппе развиться может.
Но с самим вирусом гриппа он не связан.
В большинстве случаев цистит не является вирусным.
Под гриппом большинство людей подразумевают любые вирусные инфекции, поражающие респираторный тракт.
Однако в действительности далеко не каждый случай ОРЗ связан с вирусом гриппа.
Его также вызывает парагрипп, риновирус, аденовирус.
Последний также способен спровоцировать цистит.
Правда, в основном он возникает у детей или пациентов с выраженным иммунодефицитом.
Обычно же на фоне гриппа цистит спровоцирован бактериями или грибками.
Причинами его могут быть:
- ослабление иммунной системы
- длительная лихорадка
- применение антибиотиков, которые хоть и не нужны при гриппе, но всё же назначаются или самостоятельно принимаются пациентами довольно часто
Цистит может иметь бактериальную или грибковую этиологию.
Обычно он острый, а не хронический.
Заболевание излечивается одновременно с гриппом или в течение некоторого времени после завершения воспалительного процесса в легких.
Диагностика вирусного цистита
Вирусный цистит диагностируется при:
- наличии признаков воспаления мочевого пузыря, которые подтверждены в ходе клинического обследования, лабораторных анализов или инструментальной диагностики;
- наличии в моче или мазке из уретры вируса, который определяется при помощи ПЦР или аналогичного теста, направленного на обнаружение генетического материала;
- отсутствия бактерий, грибков или других микроорганизмов, которые гораздо чаще, по сравнению с вирусами, вызывают воспалительные процессы мочевого пузыря (по данным посева).
В подавляющем большинстве случаев причиной цистита являются бактерии, а не вирусы.
Поэтому лечение часто проводят эмпирически.
Врач исходит из того, что воспаление пузыря вызвано кишечной палочкой.
Только если терапия не работает, требуется тщательное обследование.
Проводится посев мочи на флору.

Если возбудители не выявлены, доктор подозревает вирусный цистит.
В пользу этой формы заболевания также говорят признаки иммунодефицита: клинические и лабораторные.
Этиологическая диагностика предполагает:
1. Микроскопическое исследование осадка мочи.
Выявляются не только признаки воспаления, но и бактериальная флора.
Если её нет, это увеличивает вероятность вирусной этиологии цистита.
В норме моча стерильная, никаких бактерий в ней нет.
2. Посев мочи.
Проводится для выявления бактериальной или грибковой флоры.
3. ПЦР.
В качестве материала исследуют мазок из уретры или среднюю порцию мочи.
Второй метод более эффективен.
Бывают случаи, когда вируса больше нет в уретре.
При этом он сохраняется в мочевом пузыре, поэтому может быть обнаружен при исследовании мочи.
ПЦР проводится на:
- герпес 1 и 2 типа
- ВПЧ минимум 4 типов: 6, 11, 16, 18 (другие типы вызывают заболевание реже)

В качестве биоматериала для исследования также может использоваться биоптат слизистой оболочки пузыря.
Но биопсия выполняется не всем пациентам.
При уретроскопии в случае цистита папилломавирусной этиологии в мочевом пузыре определяются разрастания слизистой оболочки.
Они выступают в просвет органа.
Обычно имеют белесоватый цвет.
Образования пронизаны множеством кровеносных сосудов.
Более чем у половины пациенток выявляются папилломы.
Они располагаются в зоне шейки пузыря и треугольника Льето.
При необходимости проводится биопсия.
Она позволяет выявить предраковые процессы и отличить вирусный цистит от папиллярной карциномы (разновидности рака).
У всех большинства пациентов при морфологическом исследовании биоптата отмечается:
- папиллярная сквамозная гиперплазия
- койлоцитоз
- признаки хронического воспаления
- полнокровие
- гиперплазия эпителия
- плоскоклеточная метаплазия
У 20% больных появляются кондиломы в мочевом пузыре.
Лечение вирусного цистита
Основные направления лечения при вирусном цистите:
- устранение симптомов;
- уничтожение вируса, возбудителя цистита;
- предотвращение очередного обострения;
- коррекция иммунного статуса.
Вирусные циститы у большинства людей вызваны ВПЧ или герпесом.
Поэтому есть смысл рассмотреть, как лечат эти заболевания.
При папилломавирусной инфекции специфического лечения нет.
Поэтому основным направлением остается иммунокоррекция.
Применяются также неспецифические противовирусные препараты.
Лечением занимается врач-иммунолог.
Он исследует иммунитет человека при помощи иммунограммы.

Затем назначает лекарства, которые позволяют нормализовать функцию иммунной системы.
Обычно это приводит к элиминации вируса в течение нескольких месяцев.
Но иногда возникает необходимость в инвазивном лечении.
При возникновении предраковых процессов требуется удаление патологических очагов, чтобы избежать возникновения папиллярного рака мочевого пузыря.
Герпетическую инфекцию лечат ацикловиром или валацикловиром.
Эти препараты назначаются при каждом обострении.
В случае рецидивирующего герпетического цистита лечебная тактика может быть следующей:
1. Супрессивная терапия.
Пациент постоянно принимает противовирусные препараты.
Лечение может продолжаться годами.
Оно длится до тех пор, пока не будет восстановлен иммунный статус.
Например, если герпетический цистит развился на фоне ВИЧ, то валацикловир принимают, пока под влиянием антиретровирусной терапии уровень CD4-клеток увеличится до 200/мкл и более.
2. Коррекция иммунного статуса.
Назначаются препараты для улучшения иммунитета.
Часто это приводит к тому, что рецидивы герпетического цистита происходят реже, становятся менее тяжелыми, а иногда полностью проходят.
3. Специфическая иммунизация.
Против герпеса разработана вакцина.
Она лечебная, а не профилактическая.
Вакцинация выполняется в период ремиссии заболевания.
Она усиливает не общий, а противогерпетический иммунитет.
Нужны ли антибиотики при вирусном цистите?
При вирусном цистите антибиотики не назначают.
Ими лечат только бактериальные воспалительные процессы.
Большинство антибиотиков, которые продаются в аптеке и позиционируются как средства для лечения воспаления мочевого пузыря, при заболевании вирусной этиологии не сработают.
Более того: они могут нанести вред.
Потому что бесконтрольная антибиотикотерапия приводит к дисбалансу микрофлоры.
В результате погибшие бактерии могут быть замещены другими, более агрессивными.
Иногда это приводит к осложнениям вирусного цистита.
Вирусный цистит: куда обратиться?
В случае развития вирусного цистита вы можете обратиться в нашу клинику.
Мы специализируемся на лечении воспалительных заболеваний органов мочеполовой системы.
Врач проведет диагностику.
Он выяснит, воспален ли мочевой пузырь, почему развилось заболевание и какими возбудителями оно вызвано.
Затем врач подберет этиотропную терапию.
В нашей клинике проводятся все необходимые исследования: лабораторные и инструментальные.
Применяются современные схемы терапии вирусного цистита.
При подозрении на вирусный цистит обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
Читайте также:

