Сколько может прожить человек с гепатитом с и сахарным диабетом
Обновлено: 25.04.2024
Вирусный гепатит С продолжает оставаться одной из глобальных проблем современного здравоохранения. По расчетным данным, в мире число инфицированных достигает 500 млн человек. К клиническим особенностям гепатита С в первую очередь следует отнести высокую частоту хронизации (85%), что обеспечивает неуклонное увеличение числа больных хронической инфекцией. Другой особенностью заболевания является длительное субклиническое или малосимптомное его течение при одновременном прогрессировании патоморфологических изменений в ткани печени с исходом в цирроз печени. Вследствие этого нередко гепатит С впервые диагностируется на далеко зашедших стадиях, иногда в дебюте декомпенсации на цирротической стадии заболевания.
- КЛЮЧЕВЫЕ СЛОВА: инфекция, диабет, гипертензия, дислипопротеидемия, ожирение, фиброз
Вирусный гепатит С продолжает оставаться одной из глобальных проблем современного здравоохранения. По расчетным данным, в мире число инфицированных достигает 500 млн человек. К клиническим особенностям гепатита С в первую очередь следует отнести высокую частоту хронизации (85%), что обеспечивает неуклонное увеличение числа больных хронической инфекцией. Другой особенностью заболевания является длительное субклиническое или малосимптомное его течение при одновременном прогрессировании патоморфологических изменений в ткани печени с исходом в цирроз печени. Вследствие этого нередко гепатит С впервые диагностируется на далеко зашедших стадиях, иногда в дебюте декомпенсации на цирротической стадии заболевания.
Таблица 1. Величина индекса HOMA-IR и частота инсулинорезистентности у больных ХГС в зависимости от возраста, выраженности расстройств жирового обмена, генотипа вируса, степени активности гепатита и выраженности фиброза печени
Эти обстоятельства объясняют пристальное внимание исследователей к механизмам развития инфекционного процесса и, в частности, инициации и прогрессирования фиброза печени при хроническом гепатите С (ХГС), что имеет большое значение для клинической практики. В настоящее время уже установлен ряд факторов, влияющих на прогрессирование заболевания, среди которых выделяют возраст больных (старше 40 лет), длительность инфекции, мужской пол, генотип вируса (генотип 1) и употребление алкоголя [1]. Повышенный интерес представляют характеристики макроорганизма, которые могут оказывать влияние на темпы развития инфекционного процесса, имеют патогенетическое значение в формировании и прогрессии фиброза печени.
В этой связи в последнее время широко обсуждается наличие инсулинорезистентности при хронической HCV-инфекции, которая представляет собой метаболическое нарушение, характеризующееся снижением реакции инсулинчувствительных тканей на инсулин при его достаточной концентрации, приводящее к хронической компенсаторной гиперинсулинемии. Инсулинорезистентность определяют также как состояние, характеризующееся потребностью в более высокой концентрации инсулина, чем в норме, для реализации его биологических эффектов, или как состояние, при котором нормальное содержание инсулина не обеспечивает его метаболические функции (снижается чувствительность тканей к инсулину). Инсулинорезистентность рассматривается как основа такого широко распространенного в популяции патологического состояния, как метаболический синдром, который характеризуется сочетанием ожирения, пограничной гипергликемии натощак, артериальной гипертензии и дислипопротеидемии. Показано, что именно инсулинорезистентность при метаболическом синдроме имеет существенно более тесную связь с риском развития сердечно-сосудистых заболеваний, чем другие отдельные его компоненты (ожирение, сахарный диабет, артериальная гипертензия, дислипопротеидемия) [2]. При этом данные о встречаемости метаболического синдрома у пациентов с хронической HCV-инфекцией неоднозначны. Имеются сведения о более частом, примерно в 25% случаев, обнаружении метаболического синдрома при ХГС в сравнении с 22% случаев в популяционных исследованиях, проведенных на Среднем Западе США [3].
Не меньший интерес представляет другой, специфический для гепатита С механизм развития резистентности к инсулину. Убедительно доказана ее непосредственная связь с инфицированием вирусом гепатита С и развитием гепатита – это так называемая вирусная инсулинорезистентность [8, 9, 10, 11, 12].
Инсулинорезистентность (как вирусиндуцированная, так и метаболическая) приводит к развитию гиперинсулинемии, которая является важным аспектом формирования фиброза печени. Гиперинсулинемия стимулирует синтез внеклеточного матрикса звездчатыми клетками, что приводит к прогрессированию процессов фиброгенеза [16]. Эти данные свидетельствуют о важной роли инсулинорезистентности при ХГС как фактора, влияющего на течение патологического процесса.
Кроме того, гиперинсулинемия как следствие инсулинорезистентности нарушает метаболизм липидов в гепатоците и, следовательно, способствует формированию стеатоза и стеатогепатита, с повышением рисков развития сахарного диабета.
Стеатоз печени в последние годы стали рассматривать как фактор прогрессирования ХГС. Важно понимать, что при стеатозе печени включаются механизмы формирования фиброза, в развитии которого ключевая роль отводится окислительному стрессу, что привлекает к себе внимание как точка приложения средств фармакокоррекции. Известна высокая частота обнаружения стеатоза печени при ХГС (от 30 до 80%), особенно при инфицировании генотипом 3 вируса [21, 22, 23].
Таким образом, определение роли различных характеристик макроорганизма в формировании патологического процесса прогрессирования инфекции и его исходов является условием разработки перспективных способов фармакологической коррекции. Это может быть существенным дополнением современных схем противовирусной терапии в плане повышения ее эффективности.
Цель исследования: оценить частоту инсулинорезистентности по индексу HOMA-IR у больных ХГС и ее связь с нарушением жирового обмена.
Материалы и методы
В исследование были включены 75 больных ХГС (35 мужчин и 40 женщин) в возрасте от 20 до 55 лет. Средний возраст обследованных составил 36,1 ± 9,2 лет.
Диагноз ХГС устанавливался на основании обнаружения в крови маркеров вируса: суммарных антител (HCV-Ab), РНК-HCV, а также по совокупности клинико-анамнестических, эпидемиологических, биохимических, инструментальных данных согласно классификации хронических гепатитов (Лос-Анджелес, 1994).
У 76% больных гепатит С был впервые выявлен при скрининговом обследовании на маркеры вирусов гепатитов, и 24% пациентов были обследованы целенаправленно в связи с наличием каких-либо клинико-лабораторных отклонений (умеренное повышение активности аланинаминотрансферазы (АлАТ), обнаружение гепатомегалии по данным УЗИ, реже – ухудшение самочувствия в виде астеновегетативного и диспепсического синдромов).
Критериями исключения при подборе пациентов для проведения исследования были признаки субкомпенсированного и декомпенсированного цирроза печени (по Сhild-Pugh, 1973), хронические заболевания печени другой этиологии (в том числе вирусный гепатит В), хронический алкоголизм, сахарный диабет, симптоматическая артериальная гипертензия, тяжелая сопутствующая соматическая патология, а также потребление наркотических средств и ВИЧ-инфекция.
Практически у половины пациентов (44,6%) давность гепатита составила более 8 лет, у 27% – от 3 до 8 лет, у 18,9% – до 3 лет, у 9,5% продолжительность заболевания установить не удалось.
ХГС у 52,4% пациентов был обусловлен 1b генотипом ВГС, у 46% – 3а генотипом. Об активности гепатита судили по биохимическим показателям – активности АлАТ (МЕ/л) и уровню тимоловой пробы (ЕД), отражающим выраженность цитолитического и мезенхимально-воспалительного синдромов. У 20 пациентов была оценена степень фиброза печени по шкале METAWIR по результатам биопсии печени, эластографии печени и Фибромакс-теста.
У всех больных рассчитывали индекс массы тела (ИМТ) методом Кетле (кг/м²). Согласно критериям ожирения ВОЗ (1997), распределение пациентов по ИМТ оказалось следующим: у 36 больных ХГС (48%) масса тела была нормальной, у 31 (41,3%) обнаружена избыточная масса тела; у 6 пациентов (8,0%) диагностировано ожирение 1-й степени, у 2 (2,6%) – ожирение 2-й степени.
Наличие абдоминального ожирения устанавливали путем измерения обхвата талии в соответствии с IDF-критерием 2005 года (у мужчин > 94 см, у женщин > 80 см). На этом основании у 33 больных ХГС (44%) диагностировано абдоминальное ожирение. Уровень глюкозы в венозной крови определяли натощак ферментативным колориметрическим методом. Содержание иммунореактивного инсулина в плазме крови определяли натощак методом ИФА с использованием тест-системы DRG Insulin ELISA (США). Для оценки инсулинорезистентности использовали индекс HOMA-IR (D. Matthews, 1985). Показатели HOMA-IR ≥ 2,27 свидетельствовал о наличии инсулинорезистентности.
Результаты исследования и обсуждение
Инсулинорезистентность (HOMA-IR ≥ 2,27) диагностирована у 27 (36,0%) больных ХГС. Результаты анализа значений HOMA-IR и частоты выявления инсулинорезистентности в зависимости от возраста пациентов, наличия признаков нарушения жирового обмена представлены в таблице 1.
1. Poynard T., Ratziu V., Charlotte F. et al. Rates and risk factors of liver fibrosis progression in patients with chronic hepatitis C // Hepatology. 2001. Vol. 34. P. 730–739.
2. Kahn R., Buse J., Ferrannini E. et al. The metabolic syndrome: time for a critical appraisal: joint statement from the American Diabetes Association and the European Association for the Study of Diabetуs // Diabetes Care. 2005. Vol. 28. P. 2289–2304.
3. Hanouneh I.A., Feldstein A.E., Lopes R. et al. Клиническое значение метаболического синдрома у больных хроническим гепатитом С // Клиническая гастроэнтерология и гепатология. Русское издание. 2010. Т. 3. № 3. С. 158–164.
4. Marra F. Leptin and liver fibrosis: a matter of fat // Gastroenterology. 2002. Vol. 122. P. 1529–1532.
5. Ikejima K. et al. Leptin receptor-mediated signaling regulates hepatic fibrogenesis and remodeling of extracellular matrix in the rat // Gastroenterology. 2002. Vol. 122. P. 1399–1410.
6. Kamada Y. et al. Enhanced carbon tetrachloride-induced liver fibrosis in mice lacking adiponectin // Gastroenterology. 2003. Vol. 125. P. 1796–1807.
7. Ortiz V., Berenguer M., Rayon J.M. et al. Contribution of obesity to hepatitis C – related fibrosis progression // Am. J. Gastroenterol. 2002. Vol. 97. P. 2408–2414.
8. Rubbia-Brandt L., Fabris P. еt al. Steatosis affects chronic hepatitis C progression in a genotype specific way // Gut. 2004. Vol. 53. P. 406–412.
9. Monto A., Alonzo J., Watson J.J. et al. Steatosis in chronic hepatitis C: relative contributions of obesity, diabetes mellitus, and alcohol // Hepatology. 2002 . Vol. 36. P. 729–736.
10. Adinolfi L.E., Gambardella M., Andreana A. et al. Steatosis accelerates the progression of liver damage of chronic hepatitis C patients and correlates with specific HCV genotype and visceral obesity // Hepatology. 2001. Vol. 33. № 6. P. 1358–1364.
11. Lo Iacono O., Venezia G. et al. The impact of insulin resistance, serum adipocytokines and visceral obesity on steatosis and fibrosis in patients with chronic hepatitis C // Aliment. Pharmacol. Ther. 2007. Vol. 25. P. 1181–1191.
12. Kawaguchi T., Yoshida T., Harada M. et al. Hepatitis C virus down-regulates insulin receptor substrates 1 and 2 through up-regulation of suppressor of cytokine signaling 3 // Am. J. Pathol. 2004. Vol. 165. P. 1499–1508.
13. Shintani Y., Fujie H., Miyoshi H. et al. Hepatitis C virus infection and diabetes: direct involvement of the virus in the development of insulin resistance // Gastroenterology. 2004. Vol. 126. P. 840–848.
14. Hotamisligil G.S., Murray D.L., Choy L.N., Spiegelman B.M. Tumor necrosis factor alpha inhibits signaling from the insulin receptor // Proc. Natl. Acad. Sci. USA. 1994. Vol. 91. P. 4854–4858.
15. Romero-Gomez M., Del Mar Viloria M., Andrade R.J. et al. Insulin resistance impairs sustained response rate to peginterferon plus ribavirin in chronic hepatitis C patients // Gastroenterology. 2005. Vol. 128. P. 636–641.
16. Paradis V., Perlemuter G., Bonvoust F. et al. High glucose and hyperinsulinemia stimulate connective tissue growth factor expression: a potential mechanism involved in progression to fibrosis in nonalcoholic steatohepatitis // Hepatology. 2001. Vol. 34. P. 738–744.
17. Mason A.L., Lau J.Y., Hoang N. et al. Association of diabetes mellitus and chronic hepatitis C virus infection // Hepatology. 1999. Vol. 29. P. 328–333.
18. Mehta S.H., Brancati F.L., Sulkowski M.S. et al. Prevalence of type 2 diabetes mellitus among persons with hepatitis C virus infection in the United States // Ann. Intern. Med. 2000. Vol. 133. P. 592–599.
19. Reddy K.R., Govindarajan S., Marcellin P. et al. Hepatic steatosis in chronic hepatitis C: baseline host and viral characteristics and influence on response to therapy with peginterferon alpha-2a plus ribavirin // J. Viral. Hepat. 2008. Vol. 15. № 2. P. 129–136.
20. Hui J.M., Sud A., Farrell G.C. et al. Insulin resistance is associated with chronic hepatitis C virus infection and fibrosis progression // Gastroenterology. 2003. Vol. 125. P. 1695–1704.
21. Bach N., Thung S.N., Schaffner F. The histological features of chronic hepatitis C and autoimmune chronic hepatitis: a comparative analysis // Hepatology. 1992. – Vol.15. № 4. P. 572–577.
22. Zaitoun A.M., Al Mardini H., Awad S. et al. Quantitative assessment of fibrosis and steatosis in liver biopsies from patients with chronic hepatitis C // J. Clin. Pathol. 2001. Vol. 54. P. 461–465.
23. Lonardo A., Adinolfi L.E., Loria P. et al. Steatosis and hepatitis C virus: mechanisms and significance for hepatic and extrahepatic disease // Gastroenterology. 2004. Vol. 126. P. 586–597.
24. Rubbia-Brandt L., Quadri R., Abid K. et al. Hepatocyte steatosis is a cytopathic effect of hepatitis C virus genotype 3 // J. Hepatol. 2000. Vol. 33. P. 106–115.
25. Westin J., Nordlinder H., Lagging M. et al. Steatosis accelerates fibrosis development over time in hepatitis C virus genotype 3 infected patients // J. Hepatol. 2002. Vol. 37. P. 837–842.
26. D’Souza R., Sabin C.A., Foster G.R. Insulin resistance plays a significant role in liver fibrosis in chronic hepatitis C and in the response to antiviral therapy // Am. Gastroenterol. 2005. Vol. 100. P. 1509–1515.
27. Байжанова Ж.Ж., Игнатова Т.М., Некрасова Т.П. Метаболический синдром у больных хроническим гепатитом С // Клиническая гепатология. 2010. Т. 6. № 1. С. 17–23.
28. Nair S., Diehl A.M., Wistman M. et al. Metformin in the treatment of non-alcoholic steatohepatitis: a pilot open label trial // Aliment. Pharmacol. Ther. 2004. Vol. 20. P. 23–28.
29. Uygun A., Kadayifci A., Isik A.T. et al. Metformin in the treatment of patients with non-alcoholic steatohepatitis // Aliment. Pharmacol. Ther. 2004. Vol. 19. P. 537–544.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Так сколько же лет может прожить человек, зараженный гепатитом С?
Прежде всего необходимо сказать о том, как ведет себя вирус на начальном этапе его попадания в человеческий организм.
Сразу же после заражения гепатит вступает в борьбу со здоровыми клетками, но не всегда выходит победителем. В 10-30% случаев сильная иммунная система инфицированного сводит вирус на нет так, что заболевание, о котором человек может даже и не подозревать, заканчивается немедикаментозным самоизлечением. Однако в дальнейшем различные провокационные факторы способены активизировать вирус. В остальных же 90-70% случаев при заражении острый гепатит С переходит в хронический.
По данным Всемирной организации здравоохранения свыше 500 миллионов жителей планеты заражены гепатитом С, однако только 6-7% из них погибают по причине инфицирования. Смертность от этого вируса наступает намного чаще, если гепатит сопровождается другими заболевания печени, чаще всего циррозом (смертность в 57% случаев) и гепатоцеллюлярной карциномой (смертность в 43% случаев).
По прогнозам специалистов к 2025 году количество больных циррозом печени возрастет на 55%, а раком печени на 70%. Предполагается, что общее число смертельных исходов от других заболеваний печени превысит современные показатели почти в 2 раза.
Но это не повод отчаиваться, если Вы соблюдений диеты и следуете всем советам вашего лечащего врача, то можно прожить и до 60-80 лет.
Гепатит С и здоровый образ жизни
Сколько лет можно прожить носителям гепатита С, ведя здоровый образ жизни?
В одиночку сам вирус не может убить зараженного человека, а лишь способствует развитию патологий, сокращающих его жизнь.
Конкретного и универсального периода, в течение которого разрушается организм, не существует. В каждом случае этот процесс сугубо индивидуален и зависит от многих факторов, в первую очередь от:
- возраста пациента;
- продолжительности инфекции;
- состояния иммунитета;
- ведения здорового образа жизни;
- курения; ;
- своевременного лечения;
- сопутствующих хронических заболеваний (сахарный диабет, ожирение);
- пол (у мужчин развитие такого последствия гепатита С, как фиброз, развивается быстрее и чаще, чем у женщин).
Гепатит С способен долгое время оставаться бессимптомным, даже при переходе в хроническую стадию. Так, у 30% инфицированных заболевание развивается около 50 лет, причем летальный исход наступает не от заражения, а от сопутствующих ему заболеваний. У стольких же пациентов гепатит приводит к циррозу не ранее, чем через 20 лет. При этом, если отказаться от употребления алкоголя, заниматься спортом, соблюдать диету и врачебные предписания, развитие болезни можно значительно замедлить.
Что происходит при гепатите С
Как говорилось выше, острый гепатит в большинстве случаев переходит в хронический, если его симптомы остаются вовремя незамечены.
Однако на начальной стадии, до трансформации, заболевание проявляется как обычное ОРВИ, которое сопровождается такими нетипичными симптомами, как:
- аллергические реакции;
- общая интоксикация;
- незначительное повышение температуры;
- хроническая усталость, повышенная утомляемость;
- головная боль;
- различные желудочно-кишечные расстройства.
Поскольку данные симптомы не всегда и не у всех людей вызывают подозрения, начальная стадия гепатита часто остается недиагностируемой, и потому вирус легко приобретает хроническую форму. При нем долгие годы (от 15 до 25 лет) заболевание может опять-таки никак себя не проявлять, но общее состояние человека заметно ухудшается. У инфицированного постепенно ослабевают функции печени, и развиваются заболевания желудочно-кишечного тракта, сердечно-сосудистой и мочеполовой систем.
Последствия при гепатите С могут быть разными, приводящие к таким заболеваниям, как:
-
— накопление жира в клетках печени — рубцевание тканей печени — необратимые изменения в тканях печени
Цирроз печени — это очень серьезное последствие действия вируса на организм, дающий такие осложнения, угрожающие жизни:
- значительная печеночная недостаточность;
- кровотечения (даже незначительные травмы и ушибы из-за снижения свертываемости крови могут сопровождаться сильными кровотечениями);
- энцефалопатия (поражение головного мозга токсинами, не обезвреженными слабой печенью);
- асцит (скопление жидкости в брюшной полости);
- первичный рак печени;
- желтуха (симптом прогрессирующего цирроза печени, наряду с болью в правом подреберье; потемнением мочи; обесцвеченным калом; желтизной глаз и кожных покровов ладоней)
Ваше здоровье в Ваших руках!
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Что такое сахарный диабет 2 типа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, диабетолога со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго. [9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
Сахарный диабет II типа (Type 2 diabetes) — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
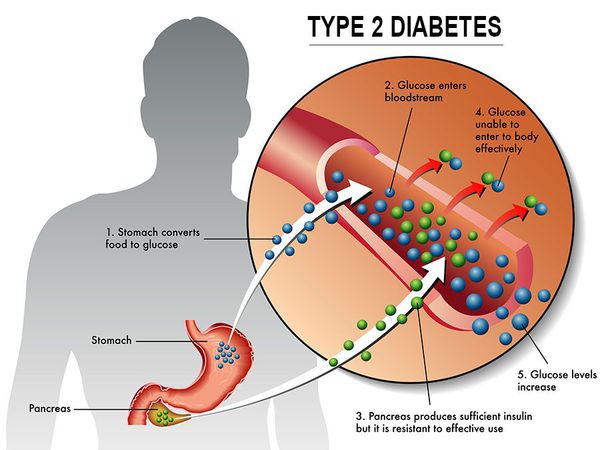
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет, бессонница. [1] [10]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе. [3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
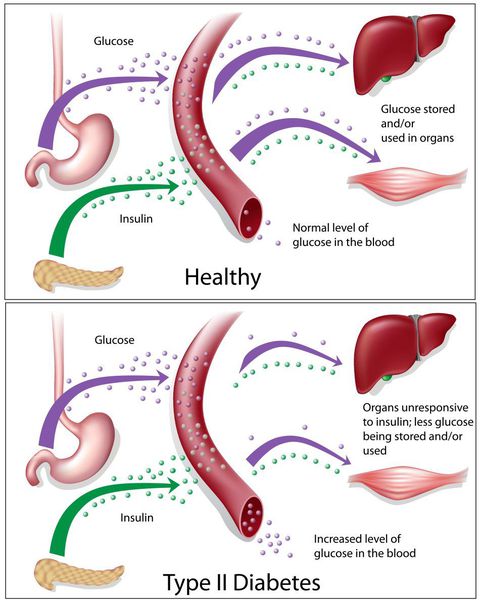
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности. [6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень - происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
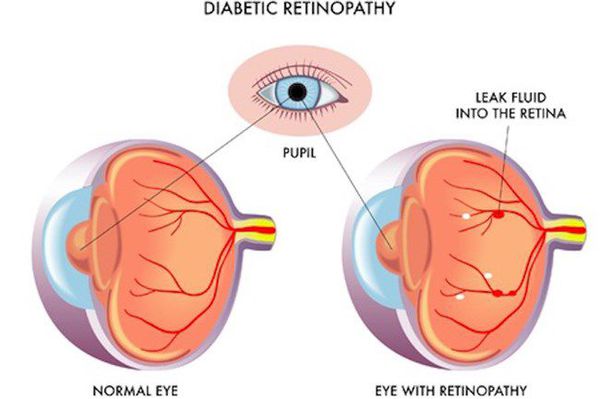
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
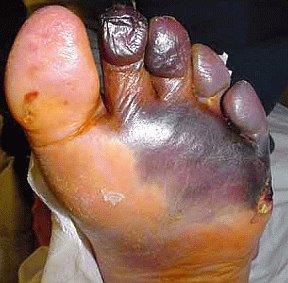
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование. [4]
Шунтирование желудка по Ру
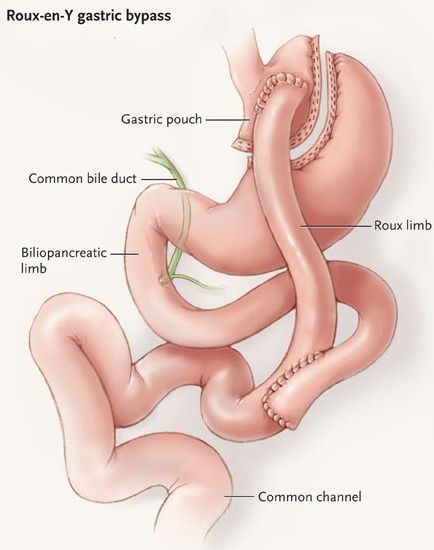
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи. [5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
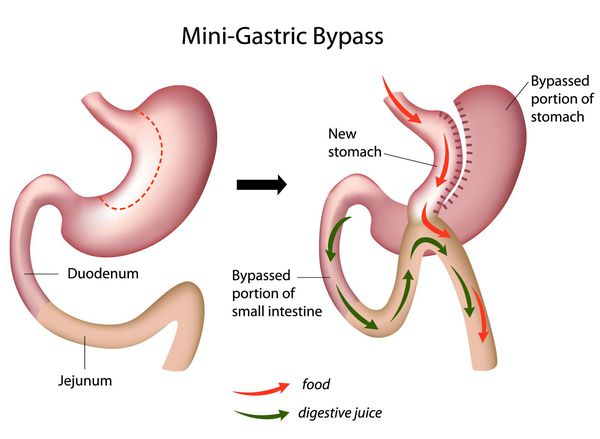
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки). [2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание; [8]
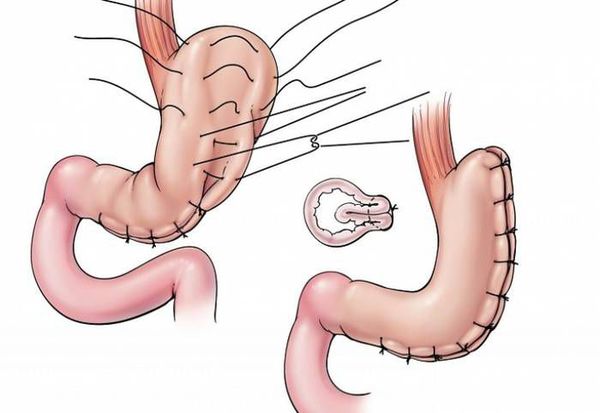
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
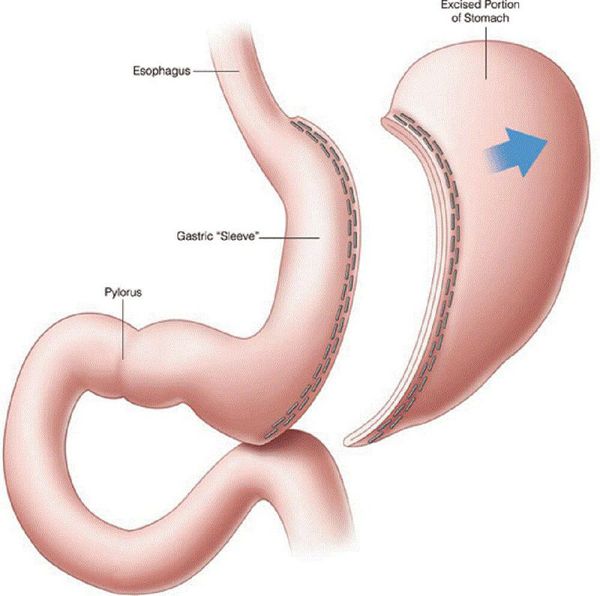
- бандажирование желудка — уменьшение объёма желудка с помощью специального кольца (бандажа), накладывающегося на верхнюю часть желудка (данное вмешательство обратимо).
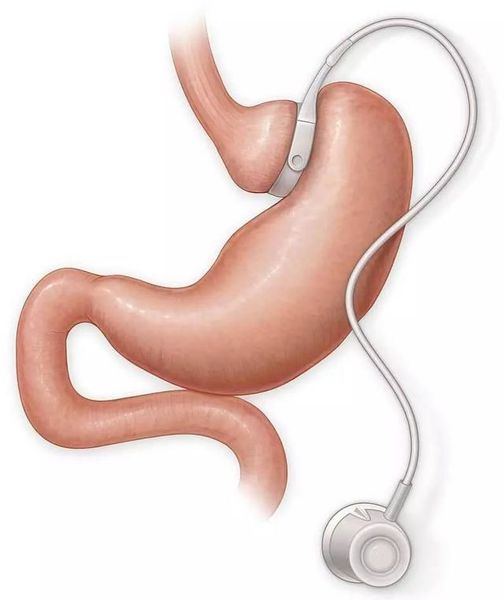
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Прогноз. Профилактика
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики:

Большинство тестов, показали, что люди с хроническим HCV более склонны к развитию диабета 2 по сравнению со здоровыми индивидуумами.
Кроме того, доказано, что лица с СД2 подвергаются опасности худших исходов, включая снижение уровня устойчивого вирусологического ответа, прогрессирование фиброза и цирроза и гепатоцеллюлярной карциномы.
Введение
Всемирная организация здравоохранения (ВОЗ) сообщила, что 170 миллионов людей инфицированы вирусом, а 347 млн., страдают сахарным диабетом (СД).
Заболеваемость продолжает расти из-за причин, связанных с гепатитом С.
Сообщается о повышенном риске СД2 у больных с ВГС.
Это сохраняется даже при сравнении с больными с другими прогрессирующими вирусными заболеваниями печени.
Статистика говорит о том, что СД2 предрасполагающий фактор для HCV.
Связь между циррозом и непереносимостью глюкозы давно известна.
Эпидемиология
Положительная связь между гепатитом С и СД2 постоянно демонстрируется в разных этнических и географических регионах как в развитых, так и в развивающихся странах.
Общая распространенность СД среди ВГС-серопозитивных групп населения в Северной Америке, Европе, на Ближнем Востоке, Азии и в том числе и в России, колеблется от 13 до 33%.
По оценкам, у 20% разовьется цирроз и примерно у 50% из них будет СД2.
Возраст и пол
Было показано, что возраст является фактором риска и независимым предиктором развития диабета у инфицированных Hepatitis C.
Механизмы
Фиброз и цирроз печени не единственные механизмы, приводящие к непереносимости глюкозы и выраженному СД у пациентов с ВГС.
Делается заключение, что инфекция может в первую очередь предрасполагать к СД2 через индукцию стеатоза печени.
Скрининг
Как сказано выше, это ясно показывает, что люди с хроническим гепатитом С более подвержены развитию СД2.
Поэтому рекомендуется скрининг независимо от возраста или истории болезни.
Терапевтические соображения
Терапия с заболеваниями печени осложняется влиянием метаболизма лекарств, взаимодействием микстур и потенциальной токсичностью для органа некоторых медикаментов.
Применение инновационных индийских микстур, является одним из вариантов решения проблемы.
Медпрепараты на основе эффективных веществ, таких как Софосбувир и Даклатасвир купить недорого можно на всей территории Российской Федерации посредством онлайн-аптеки “Гепатит-Стоп”.
Интегрированное лечение
Принимая во внимание, что применение интерферона было основой терапии против HCV, а он эффективно снижает инсулинорезистентность всего организма, это может быть противопоказано некоторым группам.
Исследователи выдвигают гипотезу о том, что новые доступные схемы без IFN, на основе противовирусных препаратов прямого действия (ПППД), могут предоставить возможности для более значительного улучшения внепеченочных проявлений.
Тесты показывают, что полное подавление фага может быть достигнуто с помощью комбинаций ПППД, не содержащих IFN, и дополнительно демонстрирует положительную внепеченочную (но не печеночную) активность инсулина.
Помимо снижения резистентности к инсулину, лица, получавшие схемы без интерферона, сообщали об улучшенном гомеостазе глюкозы.
Это указывает на огромную пользу для тех, у которых они могут быть в состоянии уменьшить количество диабетических лекарств, необходимых для поддержания гликемического контроля.
Заключение
С одной стороны, инфекция Hepatitis C вызывает диабет, в основном 2-го типа, но иногда (особенно у лиц, получавших IFN) 1-го типа, с другой стороны, диабет ухудшает исход гепатита С. Механистические исследования подтверждают гипотезу о том, что HCV приводит к дефектам путей передачи сигналов инсулина и что возможны прямые воздействия его на бета-клетки.
Метформин является препаратом выбора при хроническом ВГС, поскольку представленные данные показывают хорошие результаты.
Важно, чтобы врачи, ухаживающие за пациентами с ВГС, знали о высоком риске СД2 и СД1 и проводили скрининг.

Вирус гепатита С обычно проявляется в двух формах: острой или хронической.
Острая инфекция ВГС чаще всего бессимптомная и лишь иногда приводит к угрозе для жизни. Около 15%–45% инфицированных людей, переживающих острую стадию заболевания, избавляются от вируса в течение полугода после заражения. Причем — без какого-либо лечения. Способность победить болезнь в этом случае зависит от состояния иммунитета и образа жизни инфицированного.
Но 60%–80% больных переходят к хронической стадии заболевания, и в этом случае речь идет о серьезном пожизненном заболевании. У людей с хронической инфекцией вируса гепатита С риск цирроза печени составляет около 15%–30%. Болезнь развивается, как правило, в пределах 20 лет.
По данным Всемирной организации здравоохранения от хронической инфекции гепатита С в мире страдает 71 миллион человек.
Чем опасно заболевание
Соответственно, чем лучше работает иммунная система, тем больше клеток печени повреждается.
Как можно заразиться гепатитом С
Вирус гепатита С — гемотрансмиссивный, т.е. заразиться можно при контакте даже с небольшим количеством крови. Например:

- после употребления инъекционных наркотиков (при совместном использовании устройств для инъекций);
- при переливании зараженной (непроверенной) крови и ее продуктов. Сегодня это уже не очень актуальная проблема. Она была распространена до 1992 года (тогда донорскую кровь еще не проверяли на вирус);
- при незащищенном половом акте, который приводит к контакту с кровью инфицированного (процент заражения низкий, не более 10%);
- в результате бытового заражения: во время некачественного маникюра или педикюра нестерильным инструментом, а также татуажа и пирсинга. При использовании чужих бритвенных станков и зубных щеток, а также любых предметов, где может быть чужая инфицированная кровь.
Как заразиться нельзя:
- при употреблении грудного молока младенцем;
- при еде и питье (даже употребляя пищу и напитки с инфицированным человеком);
- при поцелуях и объятиях.
Симптомы проявления болезни
Острое развитие гепатита С в подавляющем большинстве случаев проходит практически бессимптомно. Характерен лишь астенический синдром — беспричинная слабость, быстрая психическая и физическая утомляемость.
Многие люди списывают подобное состояние на авитаминоз или простуду, переутомление, потому и не задумываются о сдаче анализов. А это крайне важно: при своевременном обращении доля излечившихся доходит до 98%.
Иногда (не более 20%) зараженных гепатитом С могут ощущать:

- жар, потливость
- отсутствие аппетита
- тошноту
- дискомфорт (боль) в области живота
Иногда к этим симптомам прибавляются такие, как:
- моча темного цвета
- серый кал
- ноющая боль суставов
Если болезнь из острой стадии перешла в хроническую, то спустя годы, она превращается в стадию декомпенсации ( нарушения нормального функционирования органа, в частности, печени — прим. ред. ). Тогда могут появиться:
- отеки
- увеличение живота
- кровотечения
- желтуха
- далее — цирроз и фиброз печени
Как диагностируется заболевание
На начальной стадии заболевания гепатит С, как правило, проходит бессимптомно. Именно поэтому если человек заразился, условно, месяц назад, диагноза не будет.
Нередко пациент узнает о болезни случайно, сдав кровь на антитела и антигены вируса гепатита С. Например, при подготовке к операции или при расширенных обследованиях организма.

Если результат анализа на антитела и антигены ВГС положительный, то врач назначает еще один скрининг. Это необходимо, чтобы подтвердить или опровергнуть хроническую инфекцию. Проводится новый анализ крови. В частности, специфический тест, который позволяет узнать присутствие в организме РНК вируса (рибонуклеиновой кислоты), т.е. его концентрацию.
Если в результате этих анализов у пациента диагностируется хроническая инфекция гепатита С, следует еще один этап диагностики. В частности, медики определяют степень поражения печени. Это делается с помощью неинвазивных медицинских методов, например, молекулярной диагностики. Метод позволяет узнать о стадии фиброза. Что касается биопсии, то такая процедура проводится сегодня крайне редко.
О методах лечения
Острая инфекция вируса гепатита С, как правило, не требует лечения. Около 30% заболевших благодаря хорошей работе иммунитета избавляются от болезни в течение 6 месяцев. Другое дело, что в острой стадии болезнь почти никогда не обнаруживается, ведь она — бессимптомна. Остальные 70% заболевших переходят к хронической стадии заболевания.
Хроническое заболевание требует лечения. Основная сложность в том, что вирус быстро перестает реагировать на препараты и продолжает разрушать печень .
По данным ВОЗ за 2018 год, рекомендуется проводить терапию в хронической стадии на основе специальных пангенотипных препаратов прямого противовирусного действия (ПППД).
Курс лечения занимает от 12 до 24 недель и считается коротким. Однако пангенотипные препараты весьма дорогостоящие.

В Беларуси таких больных около 30-33 тысяч. В случае своевременного обращения полного выздоровления достигают в 95–98 % пациентов.
Кроме того, Беларусь поддерживает Программу ВОЗ по ликвидации вирусного гепатита С к 2030 году. Борьба с гепатитом С проходит в основном за счет средств государственного бюджета. Порядка 3000 минчан с хроническим гепатитом С приняли помощь и уже избавились от болезни.
Кроме того, с 2009 года на базе Минской городской инфекционной больницы открыт Минский городской центр инфекционной гепатологии. Специалисты готовы ответить на любые вопросы заболевших.
Что будет с печенью, если не лечить гепатит С
Если не лечить хроническую инфекцию гепатита С, то больной в большинстве случаев получит цирроз или рак печени.
По оценкам ВОЗ, в 2016 г. от ВГС умерли приблизительно 399 000 человек, главным образом от цирроза печени и гепатоцеллюлярной карциномы (первичного рака печени).
Полное излечение существует!
Сегодня есть возможность полностью избавиться от болезни. Противовирусные препараты позволяют добиться этого в более чем 95% случаев. Это снижает риск смертности от цирроза или рака печени. К сожалению, доступность к обследованиям и лечению все равно низкая.
Плюс сегодня еще не существует профилактической прививки от гепатита С, ученые лишь работают над ее созданием.
О профилактике
- Следует тщательно выбирать места и мастеров по маникюру и педикюру. Внимательно относится к процедурам, которые связаны с инъекциями (например, мезотерапии).
- Нельзя пользоваться предметами личной гигиены совместно с другими людьми (например, бритвенными станками, зубными щетками, инструментом для маникюра).
Вирус гепатита С давно перестал быть заболеванием, связанным только с наркоманией. Теоретически, при несоблюдении перечисленных выше правил безопасности заразиться может каждый. Однако стоит помнить, что сегодня заболевание — излечимо. Противовирусные препараты позволяют добиться этого более чем в 95% случаях. Естественно, при условии обнаружения на ранней стадии. Вот почему при малейшем подозрении на заражение лучше сдать кровь и помнить, что инкубационный период болезни в среднем длится 150 суток.
Читайте также:

