Сыворотка крови от чумы
Обновлено: 07.05.2024
Патогенез чумы. Патогенез поражений возбудителем чумы. Признаки чумы. Клиника чумы. Клинические проявления чумы.
Чумная палочка внедряется в организм в месте укуса блохи. В свою очередь, инфинирование блохи происходит при её питании кровью грызунов в период бактериемии, предшествующей гибели животных. Патогенез заболевания до конца не изучен. Ни один Аг или токсин, синтезируемый Y. pestis, в отдельности не в состоянии вызвать заболевание.
Механизм развития чумы включает три стадии.
1. Лимфогенный перенос возбудителя чумы от места проникновения до лимфатических барьеров.
2. Распространение возбудителя чумы из лимфатических узлов в кровоток (бактериемия).
3. Распространение чумы до забарьерных клеточных систем (генерализованная септицемия). Проникшие бактерии чумы активно поглощаются фагоцитами, однако фагоцитарные реакции носят незавершённый характер и способствуют дальнейшему распространению возбудителя. Одновременно чумная палочка распространяется лимфогенно, вызывая множественный лимфаденит. Затем возбудитель чумы проникает в кровоток и диссеминирует в различные органы и ткани.
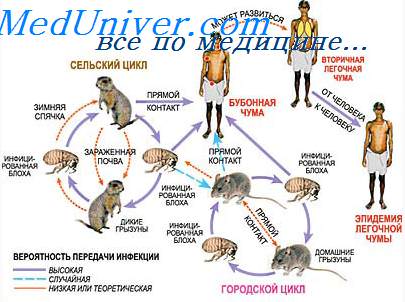
Признаки чумы. Клиника чумы. Клинические проявления чумы
Продолжительность инкубационного периода чумы составляет 3-6 сут (при эпидемиях или септических формах сокращается до 1-2 дней).
Чумная палочка не вызывает воспалительных изменений кожи и мигрирует в ближайший лимфатический узел, где развивается серозно-геморрагическое воспаление, и формируется резко болезненный бубон.
Патогенетически различают первичные (всегда связаны с местом входных ворот инфекции) и вторичные бубоны чумы (возникают лимфогенно). По клиническим проявлениям выделяют преимущественно локальные (кожную, кожно-бубонную и бубонную), генерализованные или внутренне-септические формы (первично- и вторично-септические), внешне диссеминированные формы чумы (первичную и вторичную лёгочную, кишечную).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Приведенная научная информация является обобщающей и не может быть использована для принятия решения о возможности применения конкретного лекарственного препарата.
Владелец регистрационного удостоверения:
Лекарственная форма
Лиофилизат д/пригот. суспензии для инъекций, накожного скарификационного нанесения и ингаляций: фл. 1 или 10 доз в компл. с растворителем
Форма выпуска, упаковка и состав препарата Вакцина чумная живая
| Лиофилизат для приготовления суспензии для инъекций, накожного скарификационного нанесения и ингаляций | 1 фл. |
| лиофилизированная живая культура вакцинного штамма чумного микроба Yersinia pestis EV линии НИИЭГ | 80-430 подкожных доз для взрослых |
Вспомогательные вещества: лактоза 0.2 г, декстрин 0.02 г, тиомочевина 0.02 г, аскорбиновая кислота 0.02 г.
80-430 подкожных доз для взрослых - флаконы (10) - пачки картонные.
Фармакологическое действие
Вакцина вызывает развитие иммунитета к чуме длительностью до одного года.
Показания активных веществ препарата Вакцина чумная живая
Профилактика чумы. Прививкам подлежат дети с 2 лет и взрослые, проживающие на энзоотичных по чуме территориях, а также лица, работающие с живыми культурами возбудителя чумы.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Вакцинацию проводят однократно подкожным, накожным, внутрикожным или ингаляционным способами, и перорально.
Ревакцинацию осуществляют через один год, при неблагоприятной эпидемической обстановке - через 6 мес.
Доза зависит от применяемого препарата, содержащего вакцину, возраста прививаемых и способа введения.
Препараты, содержащие вакцину чумную живую, следует применять строго в соответствии с инструкцией по применению, утвержденной МЗ РФ.
Побочное действие
Прививки вакциной чумной живой могут сопровождаться как общей, так и местной реакциями, интенсивность которых зависит от метода вакцинации.
После подкожной и внутрикожной вакцинации могут наблюдаться местные реакции в виде гиперемии, болезненности, инфильтрата диаметром до 50 мм, реже - увеличение регионарных лимфатических узлов. Местные реакции возникают через 6-10 ч, достигают полного развития через 24-48 ч и исчезают через 4-5 сут.
После ингаляционной вакцинации возможно возникновение недомогания, головной боли, болей в мышцах, повышения температуры до 38.5 °С и очень редко до 40 °С
После пероральной вакцинации возможна ограниченная слабовыраженная гиперемия слизистой оболочки полости рта в области миндалин и незначительно боли в горле при глотании.
Возможны недомогание, головной боли, повышении температуры до 38.5°С, реже до 40°С (при ингаляционном применении), тошнота, рвота.
Продолжительность реакции 1-3 сут. По времени возникновения наблюдаются два типа реакций: ранние - развиваются в первые двое суток и характерные для повторно прививаемых; поздние - появляются на 5-7 сут, и чаще встречаются у первично привитых.
Противопоказания к применению
Острые инфекционные и неинфекционные заболевания, хронические заболевания в фазе обострения (прививки проводят не ранее чем через 1 мес после выздоровления); первичные и вторичные иммунодефициты; на фоне лечения стероидными препаратами, антиметаболитами, химио- и рентгенотерапии (прививки проводят не ранее чем через 6 мес после окончания лечения); системные заболевания соединительной ткани; злокачественные новообразования и злокачественные заболевания крови; распространенные рецидивирующие заболевания кожи (при накожной иммунизации); хронические заболевания органов дыхания (при ингаляционной иммунизации); аллергические заболевания (бронхиальная астма, анафилактический шок, отек Квинке в анамнезе); беременность; период лактации (за исключением накожной вакцинации); детский возраст до 2 лет - для всех способов применения, до 13 лет включительно - для подкожного, ингаляционного и перорального применения;
Применение при беременности и кормлении грудью
Противопоказано применение при беременности.
Женщин, кормящих грудью, прививают только накожно.
Особые указания
С целью выявления противопоказаний врач (фельдшер) в день прививки проводит опрос и осмотр прививаемого с обязательной термометрией.
Проведенные разными способами прививки регистрируют в установленных учетных формах с указанием наименования препарата, изготовителя, даты прививки, дозы, способа введения, номера серии, срока годности, реакции на прививку.
Лекарственное взаимодействие
Вакцина чувствительна к антибиотикам. Не допускается применение вакцины чумной живой в сочетании с антибиотиками группы тетрациклина, группы стрептомицина, с сульфаниламидами, а также в течение 14 дней после иммунизации.
Допускается одновременная накожная вакцинация взрослых против чумы, бруцеллеза и туляремии на разных участках наружной поверхности верхней трети плеча.
Форма выпуска, упаковка и состав препарата Иммуноглобулин антирабический из сыворотки крови человека
Раствор для инъекций прозрачный, слабо опалесцирующий, бесцветный или светло- желтого цвета.
| 1 мл | |
| иммуноглобулин антирабический | 150 МЕ |
Вспомогательные вещества: глицин гликокол (стабилизатор) - 20-25 мг, натрия хлорид - 7 мг, вода д/и.
Препарат не содержит антибиотиков.
HBsAg, антитела к ВИЧ-1, ВИЧ-2 и к вирусу гепатита С отсутствуют.
1 мл (не менее 150 МЕ) - флаконы (1) - коробки картонные.
2 мл (не менее 300 МЕ) - флаконы (1) - коробки картонные.
5 мл (не менее 750 МЕ) - флаконы (1) - коробки картонные.
Фармакологическое действие
Иммуноглобулин антирабический из сыворотки крови человека представляет собой концентрированный раствор очищенной гамма-глобулиновой фракции сыворотки крови человека, выделенной методом холодовой экстракции этанолом и подвергнутой процессу ультрафильтрации, очистки и вирусной инактивации при значении рН 4/0 и температуре 23-25°С в течение 21 дня.
Препарат содержит специфические антитела, способные нейтрализовать вирус бешенства.
Фармакокинетика
Максимальная концентрация антител достигается через 2-3 дня после внутримышечного введения антирабического иммуноглобулина. Период полувыведения антител составляет от 3 до 4 недель.
Показания препарата Иммуноглобулин антирабический из сыворотки крови человека
- в комбинации с антирабической вакциной для предупреждения заболевания людей гидрофобией при тяжелых множественных укусах бешеными или подозрительными на бешенство животными.
Повторное назначение: при повторном множественном укусе больным бешенством или подозрительным на бешенство животным антирабический иммуноглобулин не назначается, если при первом укусе пострадавший получил полный комбинированный курс антирабического лечения, а проводится полный курс с назначением только антирабической вакцины.
Режим дозирования
Немедленно или как можно раньше после укуса или повреждения проводят обязательную местную обработку раны. Раны обильно промывают водой с мылом или любым детергентом и обрабатывают 40-70% спиртом или 5% спиртовым раствором йода. В случаях, когда имеются показания, проводят хирургическую обработку раны.
После местной обработки раны немедленно начинается специфическое лечение. Перед инъекцией проверяют целостность флакона и наличие на нем маркировки. Не пригоден к применению препарат во флаконах с нарушенной целостностью, маркировкой, а также при изменении его физических свойств (цвета, прозрачности и др.), при истекшем сроке годности, при нарушениях режима хранения.
Вскрытие флаконов и процедура введения препарата осуществляются при строгом соблюдении правил асептики и антисептики. Постановка кожной пробы перед введением не требуется.
Препарат вводят как можно в более ранние сроки после обращения однократно в дозе 20 МЕ/кг массы тела взрослого или ребенка.
Пример расчета дозы иммуноглобулина
Масса тела пострадавшего - 60 кг;
Например, фактическая активность иммуноглобулина данной серии, указанная на этикетке флакона или на упаковке, составляет 200 МЕ/мл.
Для того, чтобы определить необходимую для введения дозу иммуноглобулина в мл, нужно вес пострадавшего (60 кг) умножить на 20 ME и разделить полученное число на активность препарата (200 МЕ/мл), т.е. 60×20/200 = 6 мл
Как можно большая часть рассчитанной дозы должна быть инфильтрирована вокруг и в глубь раны, если это возможно анатомически.
Остальная часть должна быть введена внутримышечно:
Взрослым: в верхний наружный квадрант ягодичной мышцы;
Детям: в переднебоковую поверхность бедра.
Для детей (особенно имеющих множественные ранения) доза антирабического иммуноглобулина из сыворотки крови человека может быть разведена в 2-3 раза стерильным 0.9%-ным раствором натрия хлорида до объема, обеспечивающего полноценную инфильтрацию пораженных участков тела. Антирабический иммуноглобулин из сыворотки крови человека вводят не позднее 7 суток после контакта с больным бешенством или подозрительным на бешенство животным.
Иммуноглобулин антирабический из сыворотки крови человека применяется в комбинации с вакциной антирабической при 3-ей категории повреждения, подробное описание характера контакта с животным, данные о нем, а также схема лечения описаны ниже в таблице:
Схема лечебно-профилактических прививок антирабической вакциной и Иммуноглобулином антирабическим из сыворотки крови человека (АРИГ)
| Категория повреждения | Характер контакта | Данные о животном | Лечение |
| 1 | Нет повреждений кожных покровов, нет ослюнений кожных покровов, нет ослюнений слизистых оболочек | Больное бешенством | Не назначается |
| 2 | Ослюнения неповрежденных кожных покровов, ссадины, царапины, поверхностные укусы туловища, верхних и нижних конечностей (кроме участков головы, лица, шеи, кисти, пальцев рук и ног), нанесенные домашними и сельскохозяйственными животными | Если в течение 10 суток наблюдения за животным оно остается здоровым, то лечение прекращают (т.е. после 3-ей инъекции). Если лабораторно доказано отсутствие бешенства у животного, то лечение прекращают с момента установления отсутствия бешенства. Во всех других случаях, когда невозможно 10-ти дневное наблюдение за животным (убито, погибло, убежало, исчезло и пр.), лечение продолжить по указанной схеме | Начать лечение немедленно: вакцина по 1.0 мл в 0, 3, 7, 14, 30, 90 день |
| 3 | Любые ослюнения слизистых оболочек, любые укусы головы, лица, шеи, кисти, пальцев рук и ног, гениталий; одиночные или множественные глубокие рваные раны, нанесенные домашними и сельскохозяйственными животными. Любые ослюнения и повреждения, нанесенные дикими плотоядными животными, летучими мышами и грызунами | Если в течение 10 суток имеется возможность наблюдения за животным, и оно остается здоровым, то лечение прекращают (т.е. после 3-ей инъекции). Если лабораторно доказано отсутствие бешенства у животного, то лечение прекращают с момента установления отсутствия бешенства. Во всех других случаях, когда невозможно 10-ти дневное наблюдение за животным, лечение продолжают по указанной схеме | Начать немедленно комбинированное лечение Иммуноглобулином антирабическим из сыворотки крови человека в 0 день и антирабической вакциной по 1.0 мл в 0, 3, 7, 14, 30 и 90 день |
Комбинированное лечение Иммуноглобулином антирабическим из сыворотки крови человека и вакциной антирабической должно осуществляться при строгом выполнении следующих условий:
Сначала вводится Иммуноглобулин антирабический из сыворотки крови человека, и не более чем через 30 минут после него вводится антирабическая вакцина.
Необходимо строго соблюдать последовательность введения антирабических препаратов!
Введение АРИГ после введения антирабической вакцины не допускается.
Иммуноглобулин антирабический и антирабическая вакцина должны вводиться в разные участки тела с использованием различных шприцов.
Дозировка иммуноглобулина не должна превышаться ни при каких обстоятельствах, так как введение повышенной дозы иммуноглобулина может частично подавить продукцию антител.
При необходимости экстренной профилактики столбняка последнюю осуществляют после введения иммуноглобулина антирабического и первой прививки антирабической вакцины.
Побочное действие
У отдельных лиц в первые несколько суток в месте введения препарата возможно развитие гиперемии и отечности, которые не нуждаются в назначении лечения, а также субфебрильная температура. В исключительно редких случаях возможно развитие аллергической реакции немедленного типа (крапивница, отек Квинке, анафилактический шок), в связи с чем, лица, получившие иммуноглобулин антирабический из сыворотки крови человека, должны находиться под медицинским наблюдением не менее 30 мин.
Противопоказания к применению
Поскольку иммуноглобулин из сыворотки крови человека применяют по витальным (жизненным) показаниям, противопоказания к его применению отсутствуют.
Лицам с повышенной чувствительностью к препаратам крови человека и беременным иммуноглобулин вводится в условиях стационара.
Особые указания
Запрещается вводить препарат внутривенно.
Не допускается использование препарата в случае наличия осадка, не исчезающего при встряхивании, посторонних образований, трещин на флаконе, не плотно закрытой крышки флакона.
После вскрытия флакона назначенная доза должна быть немедленно использована. Остаток препарата во флаконе не подлежит применению.
Лекарственное взаимодействие
Введение антирабического иммуноглобулина может быть осуществлено одновременно с проведением экстренной профилактики столбняка. Плановое введение других профилактических препаратов допускается не ранее, чем через 3 месяца после завершения курса комбинированного антирабического лечения.
Условия хранения препарата Иммуноглобулин антирабический из сыворотки крови человека
Хранить и транспортировать при температуре от 2° до 8°С в защищенном от света месте. Не замораживать. Хранить в недоступном для детей месте.
Принципы микробиологической диагностики чумы включают бактериоскопические, бактериологические, аллергические и биологические методы. Материалом для исследований служат отделяемое бубонов, содержимое язв или других кожных поражений, мокрота и слизь из зева, кровь, фекалии и СМЖ.
Выделение возбудителя чумы
Все мероприятия проводят в специализированных лабораториях с соблюдением условий предохранения от лабораторного заражения (противочумные костюмы, защитные устройства и т.д.). Материал засевают на твёрдые питательные среды и, при необходимости, па жидкую среду накопления. Затем готовят мазки из изолированных колоний. Для экспресс-диагностики используют метод ускоренного роста на средах обогащения, а также ставят РИФ с мечеными AT (выявляет Y. pestis в различных объектах в течение первых 2 ч исследования).
* Биохимическую идентификацию возбудителя чумы проводят в соответствии с принципами, применяемыми в отношении прочих энтеробактерий. В соответствии со способностью ферментировать глицерин и углевод мелибиозу выделяют биовары antigua (+, -) medievalis (+, +) и orientalis (-, -). Первый биовар выделяют в Центральной Азии и Центральной Африке, второй — в Средней Азии и Иране, третий — повсеместно. Отечественная классификация выделяет подвиды pestis (основной подвид), altaica (алтайский подвид), caucasica (кавказский подвид), hissarica (гиссарский подвид) и udegeica (удэгейский подвид).
* Антигены чумной палочки идентифицируют в РА, РНГА, РП в стандартных агаровых пластинках, РНАТ, ИФА и др.
* Для проведения ускоренной диагностики чумы используют чумной бактериофаг. Его высокая специфичность и вирулентность для чумной палочки позволяют применять его для идентификации чумы путём внесения в исследуемый материал — о положительном результате свидетельствует образование негативных колоний бактериофага либо увеличение титра бактериофага в среде.

Биологическая проба при чуме
Её обычно проводят при сильной контаминации материала посторонней микрофлорой. Для пробы используют морских свинок, заражаемых накожно, подкожно или внутрибрюшинно. Выявление Аг возбудителя в тканях погибших животных проводят при помощи РИГА, ИФА или с использованием AT, меченных флюоресцеинами. При снижении вирулентности или применении малой заражающей дозы перед заражением животным вводят глкжокортикоиды, что позволяет ослабить защитные силы и ускорить получение результата.
Серологические исследования при чуме
AT в крови больных чумой выявляют посредством РНГА, ИФА и др.
Аллергическая проба при чуме
Для ретроспективной диагностики чумы ставят кожные пробы с пестином (белковый аллерген из культур возбудителя чумы).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника и признаки чумы. Варианты и формы течения чумы
Инкубационный период 3-6 дней, может быть короче. Болезнь начинается остро, иногда внезапно, с сильного озноба, сменяющегося жаром, быстрым подъемом температуры до 40°С. Больные жалуются на сильную головную боль, головокружение, резкую слабость, тошноту, иногда появляется рвота, боль в мышцах. Состояние многих возбужденное, больные говорливы, излишне подвижны, суетливы, возможны бред и галлюцинации. Иногда, напротив, апатичны. Кожные покровы лица гиперемированы, оно одутловатое, глаза инъецированы, походка шатающаяся, речь невнятная, что бывало причиной диагностических ошибок, когда больных чумой в начальной стадии принимали за опьяневшего.
Клиническое течение чумы отличается разнообразием форм. Помимо общетоксического синдрома, вскоре на первый план выходят те или иные ее проявления. Общепринятой классификацией чумы является предложенная Г.П. Рудневым, большим знатоком этой инфекции. Он рассматривает клинику чумы с патогенетических и эпидемиологических позиций, что важно для практики ведения больных чумой и проведения противоэпидемических мероприятий.

Чумной бубон
Различают локальные формы-кожную, кожно-бубонную, бубонную и генерализованные: внутренне диссеминированные (первично-септическая) и внешне диссеминированные (первично-легочная, вторично-легочная, кишечная).
При кожной форме чумы местные изменения проходят стадии пятна, папулы, везикулы, пустулы, язвы. Язва отличается болезненностью, медленным заживлением с образованием рубца.
Характерным признаком бубонной формы является резко болезненный, увеличенный лимфоузел. Наиболее часто при чуме увеличиваются паховые, подмышечные и шейные лимфоузлы; они болезненны, локальная боль появляется в месте будущего бубона гораздо раньше, чем сам бубон. Над бубоном появляется отечность, увеличенные лимфоузлы сливаются в единый конгломерат, резко болезненный. Изменения окраски кожи, приобретающей красный лоснящийся цвет, появляются позднее самого бубона. Бубоны раньше, как правило, самостоятельно вскрывались с образованием втянутого рубца или склерозировались.
При современном лечении они могут рассасываться. В прошлом летальность даже при бубонной форме чумы достигала 40-90%. В настоящее время при антибиотикотерапии все больные выздоравливают.
Первично-септическая форма чумы встречается редко (1-3% случаев). Изменений на коже при этой форме болезни не наблюдается. Болезнь сразу приобретает картину остроразвивающегося сепсиса с быстрым нарастанием токсикоза, возможным появлением менингоэн-цефалита, развитием ТГС и скоротечным течением (1-3 дня). Заканчивается летальным исходом при явлениях ИТШ и комы.
Вторично-септическая форма чумы - следствие бубонной формы, которая быстро переходит в сепсис с прогрессирующей бактериемией и интоксикацией. Для нее характерны вторичные очаги инфекции с выраженными проявлениями геморрагической септицемии. Эта форма отличается большой тяжестью течения и частыми летальными исходами.
Клиника вторичной легочной чумы напоминает описанную картину поражения легких при первичной легочной чуме с той разницей, что ей предшествует развитие прогрессирующей бубонной формы, когда возникает гематогенная генерализация инфекции.
Читайте также:

