В таиланде есть вирус эбола
Обновлено: 25.04.2024
Крупная эпидемия лихорадки Эбола в Западной Африке (Гвинея, Сьерра-Леоне, Либерия) с февраля 2014 года по 14 августа 2014 года уже унесла жизни 1145 человек. Общее число случаев заражения (в том числе предположительные и вероятные) более 2100 человек. Регистрируются единичные случаи болезни среди прилетающих из Западной Африки в другие страны: Нигерию, США, Англию, Германию, Канаду. Грозит ли нам лихорадка Эбола?
Геморрагическая лихорадка Эбола.
Синонимы: болезнь, вызванная вирусом Эбола (БВВЭ),
лихорадка Эбола.
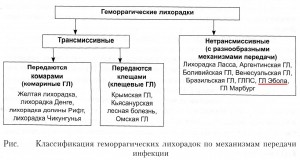
Лихорадка Эбола — это острая вирусная антропозоонозная (ею болеют и люди, и животные) инфекция с разными механизмами передачи и с природной очаговостью.
Это одна из многочисленных геморрагических лихорадок. Она относится к особо опасным заболеваниям и входит в число инфекций, которые могут стать причиной возникновения чрезвычайной ситуации в области санитарно-эпидемиологического благополучия населения страны.
История
Первые упоминания о лихорадке Эбола относятся к 1976 г., когда были зарегистрированы вспышки заболевания в Заире (в районе реки Эбола, откуда и название болезни) – 318 случаев заражения, из которых 280 закончились летально. Примерно в то же время возникла вспышка в Судане (284 случая, летальный исход у 151 человека). В обоих случаях из крови умерших выделили возбудитель, и при их сопоставлении выяснилось их антигенное и генетическое различие, поэтому вирусы были отнесены к разным подвидам (серотипам): Эбола-Заир и Эбола-Судан. Вспышка в Кении (1985 г.) изучалась мало. Во время вспышек заболевали сотни людей, летальность колебалась в пределах 53–90% случаев.
В 1989–1990 гг. вместе с импортом приматов (обезьян циномолгус Macaca fascicularis) в город Рестон (Вирджиния, США) был завезен другой тип вируса – Эбола-Рестон. Большинство инфицированные обезьян умерло; среди людей случаев инфекции выявлено не было.
Еще один вариант вируса был выделен от исследователя приматов из Кот‑д’Ивуара, заразившегося при заборе материала от дикого шимпанзе. После полного выздоровления выяснилось, что возбудителем инфекции был новый вид вируса – Эбола-Кот‑д’Ивуар (в настоящее время переименован в Эбола-Таи Форест).
Хронология вспышек болезни, вызванной вирусом Эбола
Заражение вирусом Эбола в России
Этиология

Возбудитель лихорадки Эбола – вирус, содержащий РНК. По структуре, патогенности и ареалу распространения выделены 5 подтипов вируса:
1. Эбола-Заир (Ebola-Zaire, EBO‑Z, EBOV);
2. Эбола-Судан (Ebola-Sudan, EBO‑S, SUDV);
3. Эбола-Таи Форест, ранее называвшийся Эбола-Кот‑д’Ивуар (Ebola-Tai Forest, TAFV; Ebola-Cote d’Ivoire, Ebola-Ivory Coast, EBO-CI);
4. Эбола-Рестон (Ebola-Reston, EBO‑R, RESTV);
5. Эбола-Бундибуджио (Ebola-Bundibugyo, BDBV).
Считается, что Эбола-Рестон не способен вызывать заболевание у человека. Самым вирулентным считается Эбола-Заир, Эбола-Судан и Эбола-Бундибуджио обладают меньшей вирулентностью, а Эбола-Таи Форест – наименее вирулентный.
Что происходит в организме человека после попадания в него вируса Эбола?
В течение инкубационного периода (от 2 до 21 дня), когда человек не заразен, вирус размножается в лимфоузлах, селезенке, возможно, и в других органах. Далее следует острое начало с лихорадкой. Поражение клеток и тканей организма связано как с непосредственным влиянием самого вируса, так и запускаемыми им аутоиммунными реакциями, когда антитела организма атакуют собственные клетки, распознавая их как чужеродные. Нарушается микроциркуляция, что клинически проявляется кровотечениями, отеками и ДВС-синдрором (свертывание крови в сосудах). В органах появляются некрозы и кровоизлияния. У инфицированного человека появляются симптомы гепатита, пневмонии, панкреатита, орхита и др. Антитела, необходимые для борьбы с вирусом, вырабатываются организмом поздно (это было выявлено при обследовании переболевших, но выживших людей).
Источники инфекции и пути передачи
Циркуляцию вируса в природе поддерживают летучие мыши (фруктоядные и насекомоядные), и именно они являются резервуаром возбудителя. Источниками инфекции являются шимпанзе, гориллы, обезьяны циномолгус. Они тоже болеют лихорадкой Эбола. Человек заражается при контакте с больными животными и их трупами. Человек бывает источником инфекции только при заболевании, носительство отсутствует. Возможность заразиться от человека возникает с появлением симптомов болезни и продолжается вплоть до выздоровления, которое при благоприятном исходе наступает через 2–3 месяца. У больного человека вирус выявляется в разных органах и биологических жидкостях: кровь, слизь носоглотки, моче, сперме (кстати, есть исследования, в ходе которых был выделен вирус Эбола в семенной жидкости человека, переболевшего инфекцией, на 61 день от момента выздоровления).
Вирус проникает в организм через повреждения на коже и слизистых оболочках. Передача возбудителя осуществляется по следующим путям:
1. прямым контактным путем (при уходе за больным животным, при заборе материала для исследования, при снятии шкур, разделке тушек, при приготовлении животных для употребления в пищу);
2. непрямым контактным путем (через зараженные кровью или другими выделениями предметы);
3. пищевой путь (при употреблении в пищу мозга зараженных обезьян);
4. парентеральный путь (переливание крови, операции, инъекции);
5. воздушно-капельная передача маловероятна, но предполагается.
Восприимчивость людей очень высокая. Иммунитет после перенесенной инфекции стойкий. Повторные случаи заболевания редки (их частота не более 5%). Для лихорадки Эбола характерна эндемичность: вирус циркулирует в зоне влажных тропических лесов Центральной и Западной Африки. Вспышки лихорадки случаются, в основном, весной и летом.
Признаки и симптомы
Лихорадка Эбола – тяжелая острая вирусная инфекция, начинающаяся внезапно с лихорадки, сильной слабости, мышечных болей, головной боли, боли в горле (т.е. как обычный грипп). Далее появляются рвота, диарея, сыпь, нарушение функции почек, печени, кровотечения (внутренние и наружные). В крови лабораторно отмечается снижение уровня лейкоцитов и тромбоцитов и повышение количества ферментов печени.
Для постановки диагноза сначала исключают целый ряд других инфекционных болезней, а окончательный диагноз ставят только в лабораторных условиях на основе проведения ряда тестов.
Вакцины и лечение
8 августа 2014 года ВОЗ признала лихорадку Эбола угрозой мирового масштаба. В целях обеспечения санитарно-эпидемиологического благополучия населения РФ Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека рекомендует учитывать предоставленную информацию при планировании поездок в зарубежные страны.
Обращаем ваше внимание, что информация, представленная на сайте, носит ознакомительный и просветительский характер и не предназначена для самодиагностики и самолечения. Выбор и назначение лекарственных препаратов, методов лечения, а также контроль за их применением может осуществлять только лечащий врач. Обязательно проконсультируйтесь со специалистом.

БАНГКОК, 3 октября. /Корр. ТАСС Алексей Сковоронский/. Всемирная организация здравоохранения (ВОЗ) обратилась к Таиланду с просьбой предоставить для исследований и испытаний антитела, полученные учеными из бангкокского госпиталя Сирирадж, которые могут быть эффективны при лечении болезни, вызванной вирусом Эбола (БВВЭ).

Как сообщил журналистам декан медицинского факультета Сирирадж в Университете Махидол, доктор Удом Качинтхорн, испытания пройдут в США. В ходе них будет исследовано влияние таиландских антител на реальный вирус Эбола. Ранее ученые тестировали их лишь на образцах родственного вируса, вызывающего геморрагическую лихорадку. Это сотрудничество, отметил Удом Качинтхорн, может ускорить процесс получения лекарства от смертоносной БВВЭ.
Ранее декан медицинского факультета Сирирадж в Университете Махидол сообщил, что антитела, способные противостоять вирусу Эбола, были получены таиландскими учеными с использованием генов человека.

"Размер полученных нами антител в пять раз меньше, чем аналогичных экземпляров, тестируемых сейчас в США", - сообщил Удом Качинтхорн. По его мнению, разработка именно таиландских ученых может оказаться наиболее эффективной при лечении БВВЭ.
Госпиталь Сирирадж является одной из самых крупных и авторитетных медицинских клиник Таиланда. Среди его пациентов в том числе король Пумипон Адульядет и его семья.
По данным ВОЗ, число жертв вспышки вируса Эбола, которая продолжается и сейчас в странах Западной Африки, превысило 3,3 тыс. человек, инфицированы свыше 7 тыс.
Большая часть смертельных случаев приходится на три страны - Либерию, Сьерра-Леоне и Гвинею.
Среди симптомов БВВЭ - сильный жар, лихорадка и расстройство пищеварения. Смертность от вируса Эбола достигает 90%, однако во время текущей вспышки она составляет около 55%.

Опаснейший вирус
Вот уже сорок лет вирус Эбола называют одним из самых страшных в истории человечества. Лихорадка Эбола появилась в 1976 году в Заире и сразу же стала причиной нескольких серьезных эпидемий. Свое имя вирус-убийца получил по названию реки, в районе которой была зафиксирована первая вспышка заболевания. Тогда в Заире погибли 280 человек, еще 151 умер в Судане.
Александр Бутенко - профессор, заведующий отделом арбовирусных инфекций Научно-исследовательского института вирусологии имени Д. И. Ивановского Российской академии медицинских наук
Это самая тяжелая вирусная инфекция, география которой стремительно расширяется. Если раньше лихорадка Эбола свирепствовала только в центре Черного континента, то сейчас она добралась до восточных и западных африканских государств.
Людям, которые собираются в Африку, я бы посоветовал избегать контактов с человекообразными обезьянами, как в дикой природе, так и в местных зоопарках. А также вовсе исключить контакты с больными людьми.
После заражения скрытый период заболевания продолжается от нескольких часов до двух-трех недель. У инфицированных поднимается высокая температура (обычно она превышает 40 градусов), начинаются сильные головные боли. Появляется сыпь на коже. За этим следует рвота и диарея. В ряде случаев начинается внутреннее кровотечение.
Смертельное лакомство

Жареные летучие мыши считаются лакомством в Африке
Фото: Thierry Gouegnon / Reuters
Носителями вируса оказываются не только живые люди и животные, но и мёртвые. Африканские СМИ неоднократно сообщали о случаях, когда родственники умерших заражались во время похорон.
Лекарства не существует
Главная проблема заключается в том, что за сорок лет учёные так и не смогли найти лекарства для лечения лихорадки Эбола. Ни одна из крупных фармакологических компаний пока не решилась вложить деньги в разработку вакцины против вируса-убийцы. Не исключено, что дело тут не в сложности самой задачи, а в нежелании корпораций вкладываться в исследования. Дело в том, что рынок сбыта будет очень ограниченным и вложения могут не окупиться.

Фото: Christine Nesbitt / AP
Примечательно, что однажды вакцина уже почти была создана. Работу над ней тогда вели Министерство обороны США и Национальный институт здравоохранения. Американцы опасались, что вирус Эбола может использоваться для создания биологического оружия. В результате было разработано несколько прототипов вакцины, которые успешно прошли испытания на животных. Две компании (Sarepta и Tekmira) уже собрались приступить к испытаниям на человеке. Ожидалось, что вакцина появится через пять-семь лет. Однако в августе 2012 года Пентагон перестал финансировать исследования, сославшись на нехватку денег.

Планируя поездку в экзотическую страну, многие туристы опасаются пищевых отравлений и солнечных ожогов, но не инфекций или лихорадок. Люди слышат предостережения, однако мало кто верит, что именно он заболеет. А ведь порой для этого достаточно одного комариного укуса.

В начале года эпидемия лихорадки Денге случилась в Шри-Ланке: заболели 48 тысяч человек, 77 скончались.
Лихорадка Денге — это острое вирусное заболевание, вызывающее очень высокую температуру, головную, мышечную и суставную боль, сыпь. Основные переносчики Денге — комары, симптомы проявляются через 3-14 дней после укуса.
Возможны осложнения: падает уровень тромбоцитов, что вызывает кровотечения, которые очень сложно остановить.
Опасность лихорадки Денге

Врач Сергей Колмаков около десяти лет живет в Таиланде, работает штатным переводчиком Phyathai Siracha Hospital (Сирача). Рассказывает, что обезопаситься от Денге можно вакцинированием, а также используя спрей от комаров или другие защитные средства.
Для всех, кто собирается в Таиланд, страховка необходима, иначе стоимость лечения может достичь нескольких миллионов: сутки пребывания в частной клинике — порядка 80 тысяч рублей.

"В Таиланде, особенно в центральной части, не так много экзотических болезней, самая распространенная как раз Денге, — говорит Сергей. — Очень редко бывают случаи малярии — это заболевание больше характерно для Камбоджи. Чаще всего люди обращаются с ротавирусными инфекциями, вызывающими расстройство желудка".
В случае заражения Денге эксперт советует по возможности лечить лихорадку, не уезжая из Таиланда. "В России с Денге мало знакомы, ее как-то даже побаиваются, хотя малярию лечат хорошо", — считает Сергей.

Анна Белорукова, дизайнер из Новосибирска, переболела экзотической лихорадкой.
"Началось все в самолете, когда я летела из Пхукета в Новосибирск, — рассказывает она. — Весь полет мне было очень жарко, болели ноги и спина. На следующий день я проснулась с высокой температурой. Врач из поликлиники направил в инфекционную больницу, где меня полторы недели лечили супрастином, а пока была температура, давали парацетамол".
Анна до сих пор точно не знает, что за лихорадка у нее была: "Медики сказали, что у меня Денге. Анализ крови это не подтвердил, но и не опровергнул".
Роспотребнадзор и Ростуризм регулярно призывают туроператоров предупреждать о вспышках заболеваний в разных странах, однако не все турагентства готовы рисковать своей прибылью.
Микробный и вирусный пейзаж

Доктор медицинских наук, врач-инфекционист Института медицинской паразитологии, тропических и трансмиссивных заболеваний Андрей Девяткин говорит, что наиболее частая экзотическая болезнь, которую привозят российские туристы с отдыха, — это как раз лихорадка Денге. В 2016 году также были зафиксированы случаи заболеваний в России лихорадкой Зика. В прошлом году была вспышка энтеровирусной инфекции в Турции (Коксаки), но это, по мнению Девяткина, не свидетельствует о какой-то проблеме страны, скорее связано с ее теплым климатом.
![]()
"Есть такое заболевание, как "диарея путешественников", ведь в каждой местности свой микробный и вирусный пейзаж, — поясняет Андрей Девяткин. — И попадание этих возбудителей через рот в организм человека приводит к развитию острого диарейного синдрома".
Но есть и болезни, привязанные к географии. Так, лихорадка Эбола чаще всего встречается в Экваториальной Африке, вирус Зика — в Центральной и Южной Америке, желтая лихорадка — в тропическом поясе Африки и Южной Америки, лихорадка Денге — в Юго-Восточной Азии.
Как обезопасить себя

Туристам, собирающимся в экзотические страны, необходимо получить подробную информацию об инфекционной заболеваемости в регионе, в некоторых случаях — вакцинироваться в обязательном порядке.
Купание в небольших водоемах, контакт с животными, укусы насекомых, которые размножаются в большом количестве в зарослях, отсутствие чистой питьевой воды повышают риск заражения инфекционными и паразитарными заболеваниями.

Пока российский турист Герасим Григорьев остается в больнице Пхукета, в соцсетях его знакомые развернули акцию по сбору денег, которая в том числе вылилась в бурную дискуссию.
Алексей Иванов: "Зато когда говорят, что, ребята, сидите дома, там антисанитария, а где-то предупреждают об обстановке неблагоприятной, все начинают возражать: "Что, и из дома выходить, мол, опасно? И на машине опасно? И все опасно? Что теперь, никуда не ездить, нигде не бывать?" Бывайте, ездите, только потом не нойте".
Михаил Саныч: "Неприятно говорить, но нечего ездить по заграницам".
Евгений Ильин: "Я что-то тут начитался, и зачем мне эта заграница? Лучше на Байкал летом рвануть или в Крым".
Как бы ни обострялась дискуссия после очередного заболевания экзотической лихорадкой, на самом деле риски заразиться в цивилизованных отелях, вдали от дикой природы, по мнению экспертов, минимальны.
Даже при путешествиях по России может понадобиться вакцинация. Так, перед посещением таежных районов Сибири настоятельно рекомендуется привиться от клещевого энцефалита.
Врач-инфекционист Андрей Девяткин отмечает особое внимание туристов к возможному заражению паразитами: "То, что в последнее время пишут в интернете,— мракобесие какое-то. Якобы чуть ли не всех людей нужно лечить от паразитов, что заражение ими можно определить даже визуально (!). Заявляю: определить это можно только на основании полноценного лабораторного обследования. И уже после этого инфекционисты приступают к специфическому лечению".
Читайте также:

