Вирусная нагрузка при гриппе
Обновлено: 08.05.2024
Этиология гриппа
Грипп — острое респираторное вирусное заболевание, этиологически связанное с представителями трех родов — Influenza A virus (вирусы гриппа А), Influenza В virus (вирусы гриппа В) и Influenza С virus (вирусы гриппа С) — из семейства Orthomyxoviridae [2, 26].
Вирус гриппа А был впервые изолирован от свиней американским вирусологом Ричардом Шоупом (1901–1966) в 1930 г.; от людей — тремя годами позже группой английских ученых: Вильсоном Смитом (1897–1965), Кристофером Эндрюсом (1896–1987) и Патриком Лейдлоу (1881–1940) [26].
| Рис. 1. Структура вириона вируса гриппа А (Orthomyxoviridae, Influenza A virus) |
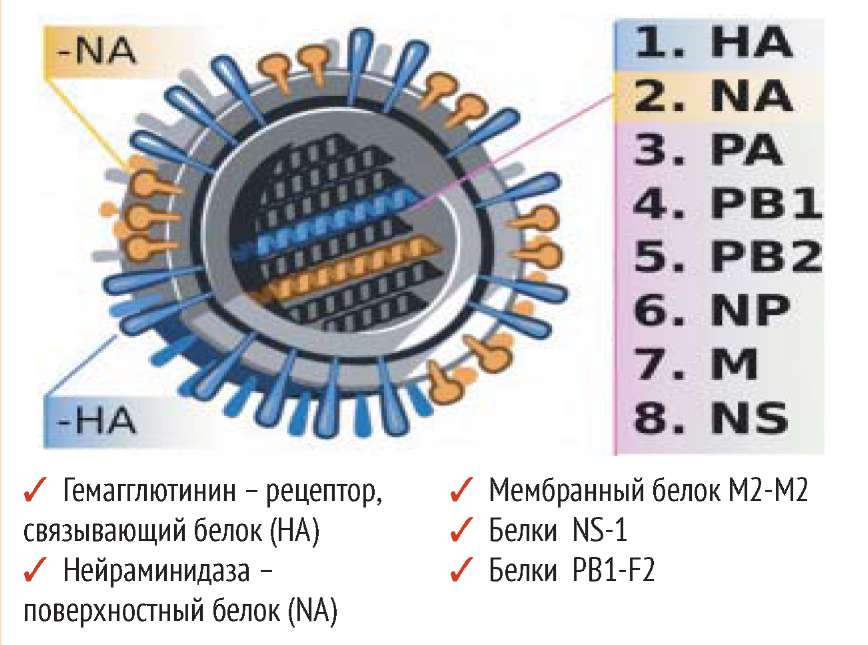
На поверхности вириона (вирусной частицы) вируса гриппа А имеются две функционально-важные молекулы (рис. 1): гемагглютинин (с помощью которого вирион прикрепляется к поверхности клетки-мишени); нейраминидаза (разрушающая клеточный рецептор, что необходимо при почковании дочерних вирионов, а также для исправления ошибок при неправильном связывании с рецептором) [2, 24, 26].
В настоящее время известны 16 типов гемагглютинина (обозначаемые как Н1, Н2, …, Н16) и 9 типов нейраминидазы (N1, N2, …, N9). Комбинация типа гемагглютинина и нейраминидазы (например, H1N1, H3N2, H5N1 и т. п.) называется субтипом: из 144 (16 × 9) теоретически возможных субтипов на сегодняшний день известны 115 [24].
Природным резервуаром вируса гриппа А являются дикие птицы водно-околоводного экологического комплекса (в первую очередь, речные утки, чайки и крачки), однако вирус способен преодолевать межвидовой барьер, адаптироваться к новым хозяевам и длительное время циркулировать в их популяциях [9–12]. Эпидемические варианты вируса гриппа А вызывают ежегодный подъем заболеваемости и раз в 10–50 лет — опасные пандемии [1, 11, 16].
Вирус гриппа В был открыт в 1940 г. американским вирусологом Томасом Фрэнсисом-младшим (1900–1969). Вирус гриппа В не вызывает пандемии, но является возбудителем крупных эпидемических вспышек [26].
Вирус гриппа С был открыт в 1947 г. американским вирусологом Ричардом Тейлором (1887–1981). Вирус гриппа С вызывает локальные эпидемические вспышки в детских коллективах. Наиболее тяжело инфекция протекает у детей младшего возраста [26].
Вирусы гриппа занимают важное место в структуре заболеваемости людей острыми респираторными вирусными инфекциями (ОРВИ), составляющими до 90% от всех других инфекционных болезней. По данным Всемирной Организации Здравоохранения (ВОЗ), только тяжелыми формами гриппа в мире ежегодно заболевают 3–5 млн человек. Заболевает ежегодно гриппом и другими ОРВИ в РФ — 25–35 млн, из них 45–60% — дети. Экономический ущерб РФ от сезонного эпидемического гриппа составляет до 100 млрд руб./год, или порядка 85% экономических потерь от инфекционных болезней [2–8, 20–23].
История гриппозных пандемий
В первый постпандемический эпидсезон 2010–2011 гг. пандемический грипп А(H1N1) swl стал причиной более 70% случаев ОРВИ в мире, грипп А(H3N2) — 1–5%, грипп В — 10–20%.
Состав противогриппозных вакцин в эпидсезоне 2011–2012 гг. (как и в 2010–2011 гг.): A/California/07/2009 (H1N1) swl; A/Perth/16/2009 (H3N2); B/Brisbane/60/2008.
Пандемический вирус гриппа А(H1N1) swl резистентен к Ремантадину и Амантадину, но чувствителен к Тамифлю, Релензе, Ингавирину, Арбидолу и Рибавирину [13–16, 18, 19, 23].
Высоковирулентный грипп А(H5N1) птиц — возможный возбудитель очередной пандемии.
Вероятность преодоления вирусом гриппа А межвидового барьера и проникновения в человеческую популяцию с опасными последствиями резко увеличивается в период эпизоотий 3 . Поэтому высоковирулентный вирус гриппа А(H5N1) птиц, ставший причиной современной масштабной эпизоотии среди диких и домашних птиц Старого Света и имеющий повышенную способность репродуцироваться в клетках млекопитающих, рассматривается как наиболее вероятный возбудитель очередной пандемии гриппа [10, 11, 17]. Дальнейшее распространение этого вируса может иметь катастрофические последствия в случае появления у него эпидемического потенциала (способности передаваться от человека к человеку), так как, во-первых, у человечества отсутствует коллективный иммунитет к вирусам гриппа А (Н5), а во-вторых, из 563 лабораторно подтвержденных случаев заболевания людей в 15 странах мира в результате заражения вирусом гриппа А(H5N1) птичьего происхождения за 2003–2011 гг. 330 умерли, т. е. летальность приближается к 60% [11, 24].
Патогенез гриппа
У человека вирусы гриппа поражают эпителиальные клетки слизистой оболочки респираторного тракта, а также бокаловидные клетки (секретирующие слизь), альвеолоциты и макрофаги [3, 4, 7]. Все эти клетки имеют на своей поверхности рецептор, с которым связывается вирусный гемагглютинин (рис. 1), — концевой остаток сиаловой, или N-ацетилнейраминовой, кислоты (Neu5Ac) (рис. 2), в составе полисахаридных цепочек, входящих в состав ганглиозидов и гликопротеинов. Концевой остаток сиаловой кислоты может связываться со следующим моносахаридом двумя способами: с помощью альфа2-3- или альфа2-6-связи (рис. 2) [14, 18].
Рис. 2. Структурные формулы сиаловой, или N-ацетилнейраминовой кислоты (Neu5Ac) и двух способов ковалентной связи со следующим моносахаридом (в данном случае — галактозой, Gal): альфа2-3- или альфа2-6-связью
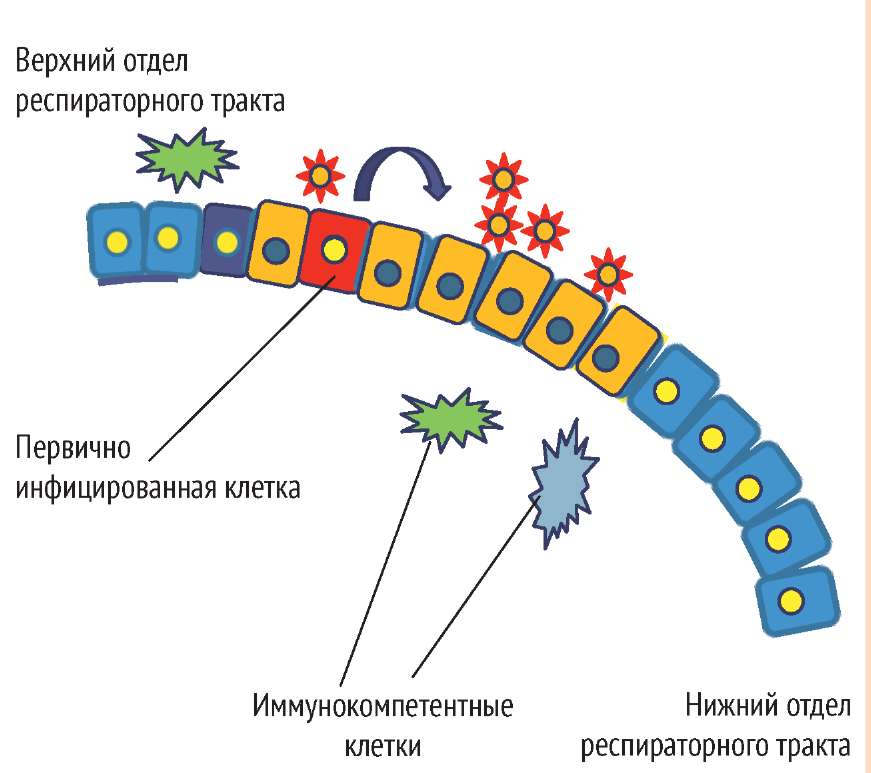
Клетки эпителия верхних отделов респираторного тракта человека содержат, в основном, альфа2-6-сиалозиды; нижних отделов — альфа2-3-сиалозиды (рис. 3). Поэтому эпидемические штаммы вирусов гриппа, имея альфа2-6-специфичность, легко репродуцируются в верхних отделах респираторного тракта человека, активно выделяются в окружающую среду при речи, чихании, кашле и эффективно заражают других людей капельно-воздушным путем.
Варианты вируса гриппа А, адаптированные к птицам, имеют альфа2-3-специфичность (рис. 3). Концевые альфа2-3-сиалозиды содержатся у птиц, в основном, на поверхности эпителиальных клеток слизистой кишечника, поэтому у птиц грипп протекает в форме энтерита; вирус выделяется во внешнюю среду с фекалиями, а заражение происходит алиментарным путем. Альфа2-3-специфичность птичьих вариантов вируса гриппа А объясняет их неспособность эффективно поражать эпителий верхних отделов респираторного тракта человека и, как следствие, — передаваться капельно-воздушным путем в человеческой популяции. Вместе с тем, если высоковирулентный вирус гриппа А птиц каким-либо образом сумел вызвать продуктивную инфекцию в человеческом организме, то он будет эффективно поражать нижние отделы респираторного тракта, становясь причиной тяжелой первичной вирусной пневмонии (по данным ВОЗ, в 60% случаев — летальной).
Эпителиоциты свиней одновременно содержат и альфа2-6-, и альфа2-3-сиалозиды (рис. 3), поэтому в организме могут одновременно циркулировать и эпидемические, и птичьи варианты вируса гриппа А. Вследствие этого в свиных популяциях могут, во-первых, формироваться реассортанты 4 человеческих и птичьих штаммов с новыми биологическими свойствами; во-вторых, селектироваться штаммы со смешанной альфа2-6/альфа2-3-специфичностью. Именно такой смешанной альфа2-6/альфа2-3-специфичностью обладают штаммы пандемического вируса гриппа А(H1N1) swl, и, как следствие, они обладают способностью распространяться капельно-воздушным путем и вызывать тяжелые пневмонии [13–15, 18, 19, 23].
Рис. 3. Сиалозиды-рецепторы вирусов гриппа А на поверхности эпителиоцитов людей (альфа2-6 — на слизистой верхних, альфа2-3 — на слизистой нижних отделов респираторного тракта), свиней (альфа2-6/альфа2-3-смесь на слизистой респираторного тракта) и птиц (альфа2-3 — на слизистой кишечника)
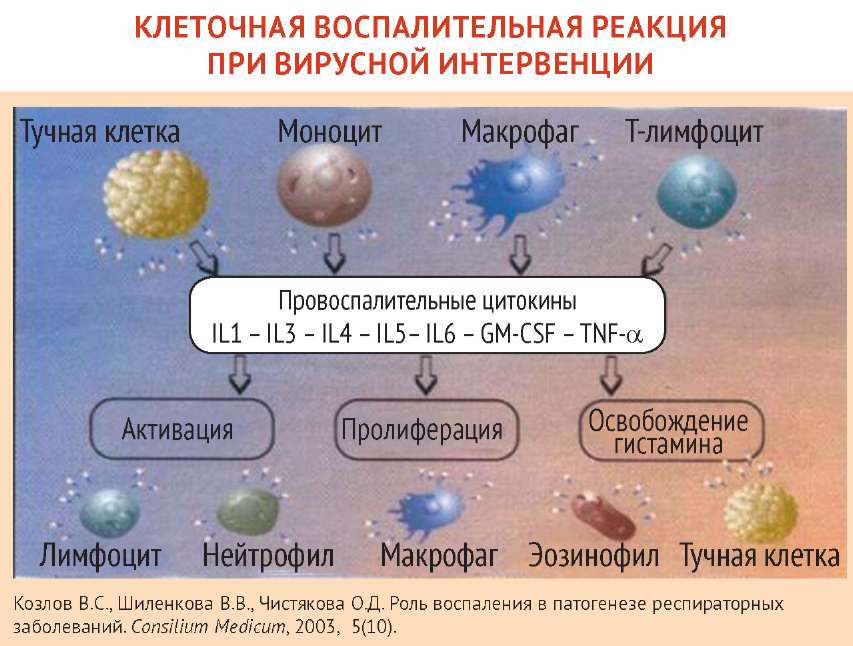
Инфицирование эпителиоцитов имеет следствием быстрый рост вирусной нагрузки, апоптоз, дегенерацию и некроз этого типа клеток с последующим развитием токсических и токсико-аллергические реакций. У людей характерно повреждение клеток цилиндрического эпителия трахеи и бронхов. Главным звеном в патогенезе гриппа А является поражение сосудистой и нервной систем, возникающее вследствие токсического действия вируса. При этом одним из основных механизмов влияния вируса гриппа А на сосудистую систему является образование активных форм кислорода, которые взаимодействуют с фосфолипидами клеточных мембран, вызывая в них процесс перекисного окисления липидов, нарушение мембранного транспорта и барьерных функций, способствуя дальнейшему развитию вирусной инфекции. Лизосомальные ферменты дополнительно повреждают эпителий капилляров, базальную мембрану клеток, что способствует распространению гриппозной инфекции и виремии. Повышение проницаемости сосудов, ломкость их стенок, нарушение микроциркуляции является причиной возникновения геморрагических проявлений — от носовых кровотечений до геморрагического отека легких и кровоизлияний в вещество головного мозга. Циркуляторные расстройства, в свою очередь, вызывают поражения ЦНС: патоморфологическая картина характеризуется наличием лимфомоноцитарных инфильтратов вокруг мелких и средних вен, гиперплазией глиальных элементов и очаговой демиелинизацией, что свидетельствует о токсико-аллергической природе патологического процесса в ЦНС при гриппе [3–8, 23].
Важным фактором патогенеза при гриппе является продукция вирусного белка PB1-F2, который вызывает апоптоз тканевых макрофагов легких и тем самым способствует развитию вторичных бактериальных пневмоний (у современного пандемического варианта вируса гриппа А(H1N1) swl продукция PB1-F2, к счастью, отсутствует, что снижает — но не отменяет! — вероятность развития вторичных пневмоний, оставляя в силе опасность первичных вирусных пневмоний — см. далее) [2, 26].
Клиническая картина гриппа у людей
Начало острое, с озноба, быстрого повышения температуры до высоких цифр, резкого нарастания симптомов интоксикации. Температура достигает максимальных значений (39,0–40,0 °С) в первые сутки заболевания. В этот же период нарастают признаки интоксикации: озноб, сильная головная боль, головокружение, миалгии, артралгии, выраженная слабость. При внешнем осмотре: лицо гиперемировано, одутловато, сосуды склер инъецированы, определяется гиперемия конъюнктив, цианоз губ и слизистой оболочки ротоглотки, возможны точечные геморрагии на мягком небе. Цианоз вообще является важным симптомом при гриппе: следует обращать внимание не только на цианоз губ, но и на цианотичный оттенок язычка, миндалин, небных дужек на фоне яркой гиперемии слизистой ротоглотки; слизистая оболочка мягкого неба также имеет цианотичный оттенок, хорошо видна мелкая зернистость, инъекция сосудов и мелкоточечные геморрагические элементы; на задней стенке глотки — умеренная гиперплазия лимфоидной ткани.
Локализация головной боли: в лобно-височной области и в глазных яблоках (при легком надавливании на них или при их движении). Нередко определяются менингеальные знаки, которые постепенно исчезают с уменьшением интоксикации и снижением температуры тела. Диапазон клинических проявлений со стороны нервной системы достаточно широкий: от функциональных расстройств до серозных менингитов и тяжелых менингоэнцефалитов.
При развитии вторичных пневмоний на фоне вирусной инфекции определяются признаки бактериального воздействия, подтверждаемого обнаружением в мокроте бактерий Streptococcus pneumoniae, Staphylococcus aureus и др. Как правило, вторичная пневмония развивается после 5–7 сут гриппа и характеризуется повторным подъемом температуры до фебрильных значений, усилением кашля, появлением слизисто-гнойной мокроты, часто с прожилками крови, рентгенологически — очаговыми и очагово-сливными инфильтратами, нередко с признаками деструкции и абсцедирования. Позже 10 сут пневмония имеет, как правило, бактериальную этиологию и чаще всего связана с грамотрицательной микрофлорой.
Одним из главных факторов, способствующих тяжелому течению гриппа, является сопутствующая патология. В частности, у пациентов, умерших в период двух последних эпидсезонов 2009–2011 гг., преобладали болезни сердца и сосудов, сахарный диабет, метаболический синдром (ожирение), алкоголизм и табакокурение. Особую группу риска составляют беременные, у которых пневмония может развиваться стремительно, а потому они требуют особого внимания клиницистов и безотлагательной терапии.
Литература
М. Ю. Щелканов, доктор биологических наук, доцент
Л. В. Колобухина, доктор медицинских наук, профессор
Д. К. Львов, доктор медицинских наук, профессор, академик РАМН
1 Для сравнения: в результате военных действий за 5 лет Первой мировой войны (1914–1918 гг.) погибли 8,3 млн человек.
3 Эпизоотия — процесс распространения инфекционного заболевания в популяциях животных.
4 Вирус гриппа А имеет геном, состоящий из 8 отдельных молекул РНК. Реассортацией называется формирование штамма, у которого источником различных генетических сегментов стали различные родительские штаммы, одновременно инфицировавшие одну и ту же клетку.
Грипп - острое инфекционное заболевание, вызванное вирусом гриппа (семейство Orthomyxoviridae), которое в холодное время года поражает до 15% населения земного шара. Актуальность данного заболевания отражена в статистических данных: ежегодно в мире до 500 млн человек заболевают гриппом, из них 2 млн случаев заканчиваются смертельным исходом. Если рассматривать ситуацию в рамках российской действительности, то ежегодно регистрируют от 27,3 до 41,2 млн человек, заболевших гриппом и ОРВИ. Каждый 6-7 россиянин вовлекается в эпидемический процесс.
ГРИПП - МЕДИКО-СОЦИАЛЬНАЯ И ЭПИДЕМИОЛОГИЧЕСКАЯ ПРОБЛЕМА

При попадании в верхние дыхательные пути одной вирусной частицы уже через 8 ч количество инфекционного потомства достигает 10 3 , а к концу первых суток - 10 23 . Высокая скорость размножения объясняет короткий инкубационный период -от одних до двух суток. Вирус, обладая выраженным цитолитическим эффектом, повреждает клетки трахеи и бронхов с последующей дистрофией, некрозом и десквамацией эпителия.
Вирус попадает в кровь, разносится по всему организму, активирует систему протеолиза, повреждает эндотелий капилляров, угнетает кроветворение.
ВИРУС ГРИППА ПЫТАЕТСЯ ВНЕДРИТЬСЯ В ЭПИТЕЛИЙ ВЕРХНЕГО ОТДЕЛА РЕСПИРАТОРНОГО ТРАКТА
Инфекционная доза вируса гриппа 10-100 вирусных частиц
Патогенез гриппозной инфекции
Возбудителем гриппозной инфекции является вирус гриппа, который относится к оболочечным РНК-содержа-щим вирусам с негативным геномом. Внутри вириона находятся 8 сегментов РНК, связанных с белками поли-меразного комплекса и белком нукле-окапсида. Внутреннюю сторону липидной мембраны вируса выстилает основной структурный мембранный белок М1, в нее же погружен формирующий ионные каналы М2-белок. Снаружи в липидную мембрану вируса погружены два поверхностных гликопротеида вируса гриппа - гемагглютинин (НА) и вирусный фермент нейраминидаза (NA), которые обуславливают необычайную исключительную изменчивость вируса гриппа [2]. Патогенность вирусов гриппа зависит от всех генов и кодирующихся ими вирусоспецифических белков. Рецептор-связывающий белок -гемагглютинин (HA) взаимодействует со специфическим рецептором клетки - сиаловой кислотой, поэтому НА называют рецептор-связывающий белок. Кроме того, он стимулирует экспорт вирусного генома к месту сборки вируса. НА высокопатогенных вирусов расщепляется протеазами респираторного тракта и фуриноподобными протеазами, которые синтезируются в различных органах и системах, что придает патогенным вирусам способность поражать различные органы и ткани. НА определяет способность вируса к преодолению межвидовых барьеров. Изменения структуры гемагглютинина составляют основу ускользания вирусов гриппа от специфического иммунного ответа.
В ПАТОГЕННОСТИ ВИРУСОВ ГРИППА ИГРАЮТ РОЛЬ ВСЕ ГЕНЫ И КОДИРУЮЩИЕСЯ ИМИ ВИРУСОСПЕЦИФИЧЕСКИЕ БЕЛКИ
Нейраминидаза (NA) удаляет сиаловую кислоту от НА, позволяя ему освободиться от поверхности клетки и участвовать в репродукции вируса. Нейраминидаза участвует в процессе расщепления вновь синтезированной молекулы НА. НА и NA - протеолиз, активация плазминогена и мембранных протеаз, индукция цитокинового шторма.
Острое начало заболевания характеризуется резким повышением температуры тела до 38 0 C и выше, выраженной интоксикацией (озноб, головная боль, ломота в мышцах, суставах, боль при движении глазными яблоками или надавливании на них, светобоязнь) с последующим присоединением катарально-респираторных симптомов (сухость слизистых верхних дыхательных путей, першение в горле, першение или боли за грудиной, сухой кашель, одышка) [1]. Главная особенность течения заболевания, вызванного вирусом гриппа, в том, что симптомы интоксикации опережают развитие катарального синдрома, который выражен поражением респираторного тракта: трахеитом (кашель, саднение и боли за грудиной), часто с при соединением геморрагического синдрома (носовые кровотечения, мокрота с прожилками крови).
КЛИНИЧЕСКИЕ СИНДРОМЫ И СИМПТОМЫ ГРИППА
? Острое начало с синдрома интоксикации
? Симптомы интоксикации опережают развитие катарального синдрома
? Наличие лихорадки (фебрильная, постоянного типа)
? Ведущий синдром поражения респираторного тракта - трахеит (кашель, саднение и боли за грудиной)
? Наличие геморрагического синдрома (носовые кровотечения, мокрота с прожилками крови)
Тактика ведения больного гриппом
В лечении больных гриппом необходимо придерживаться комплексного лечения этиопатогенетической направленности. Комплексность и поэтапность терапии включают назначение противовирусных лекарственных препаратов (желательно в первые 48 ч от появления симптомов заболевания) при регистрации врачом гриппоподобного заболевания либо лабораторно подтвержденного диагноза грипп. В острый период заболевания больному показана противовоспалительная и жаропонижающая терапия: ибупрофен, целекоксиб, напроксен, парацетамол, анальгин, литическая смесь, а также дезинтоксикационная и антиоксидантная терапия с включением ингибиторов протеолиза, назначением флавоноидов и витаминов с адекватной респираторной поддержкой и использованием отхаркивающих, сосудосуживающих и антиконгестивных препаратов [1].

ПРОТИВОВИРУСНАЯ ТЕРАПИЯ: ПРЕПАРАТЫ С ПРЯМЫМ ПРОТИВОВИРУСНЫМ ЭФФЕКТОМ (РЕКОМЕНДАЦИИ ВОЗ)
Дни заболевания
Патогенетические механизмы
Терапия
Противовирусная терапия: осельтамивир, занамивир, умифеновир
Антигистаминные препараты: хлоропирамин, дезлоратадин, дифенгидрамин
Жаропонижающая терапия: парацетамол, анальгин, литическая смесь
системной
воспалительной
реакции с активацией
специфического
протеолиза
Противовоспалительная терапия Блокаторы ЦОГ: целекоксиб, напроксен, диклофенак
Антиоксиданты: поливитамины, витамин С, витамин Е, дигидрокверцетин, рутозид, ацетилцистеин
Ингибиторы протеолиза: апротинин (Контрикал, Аэрус), аминометилбензойная кислота, аминокапроновая кислота
Сосудосуживающие препараты: ксилометазолин, оксиметазолин, фенилэфрин, нафазолин Отхаркивающие средства: ацетилцистеин, гвайфенезин, амброксол
Период ранней реконвалесценции с возможным развитием осложнений
Контроль за состоянием сердечнососудистой, дыхательной, нервно-эндокринной системы пациентов Продолжение симптоматической терапии и назначение растительных и синтетических иммуномоделирующих препаратов
Основные классы противовирусных препаратов
Согласно анатомо-терапевтически-химической (АТХ) классификации все лекарства делятся на группы согласно их основному терапевтическому применению. Появление противовирусных препаратов прямого действия (ПППД, direct-acting antiviral, DAA) является по-настоящему революционным. Опыт лечения с применением ПППД говорит о том, что использование этих препаратов значительно повышает частоту выздоровления больных гриппом. По определению экспертов Food and Drug Administration (США), противовирусными могут быть названы только препараты, оказывающие непосредственное прямое воздействие на репликацию вируса, т. е. действие этих препаратов направлено на определенную вирусоспецифическую мишень в цикле размножения вируса. Существует несколько классов препаратов прямого противовирусного действия. Мишенью действия противогриппозных препаратов адамантанового ряда (амантадин и римантадин) является М2-белок вируса гриппа. Функцию вирусного фермента нейраминидазы блокируют противогриппозные препараты осельтамивир и занамивир. Вирусоспецифической мишенью действия умифеновира (Арбидол) в цикле вирусной репродукции является поверхностный белок вируса гриппа гемагглютинин (НА).
ПРОТИВОВИРУСНАЯ ТЕРАПИЯ: ПРЕПАРАТЫ С ПРЯМЫМ ПРОТИВОВИРУСНЫМ ЭФФЕКТОМ (РЕКОМЕНДАЦИИ ВОЗ)
Класс
Мишень
Препараты
Ингибитор слияния (фузии)
Осельтамивир (Тамифлю™) Занамивир (Реленза™)
Ионные каналы М2
Амантадин Ремантадин Орвирем
* Не рекомендован ВОЗ в связи с отсутствием к нему чувствительности большинства сезонных штаммов гриппа (Guidelines for Pharmacological Management of Pandemic Influenza A(H1N1) 2009 and other Influenza Viruses. Revised February 2010. Part I: Recommendations).
Механизм действия противовирусного препарата умифеновир (Арбидол)
Арбидол (умифеновир) - препарат с прямым противовирусным эффектом, код АТХ: [J05AX], включен в АТХ-классификацию как препарат с прямым противовирусным действием.
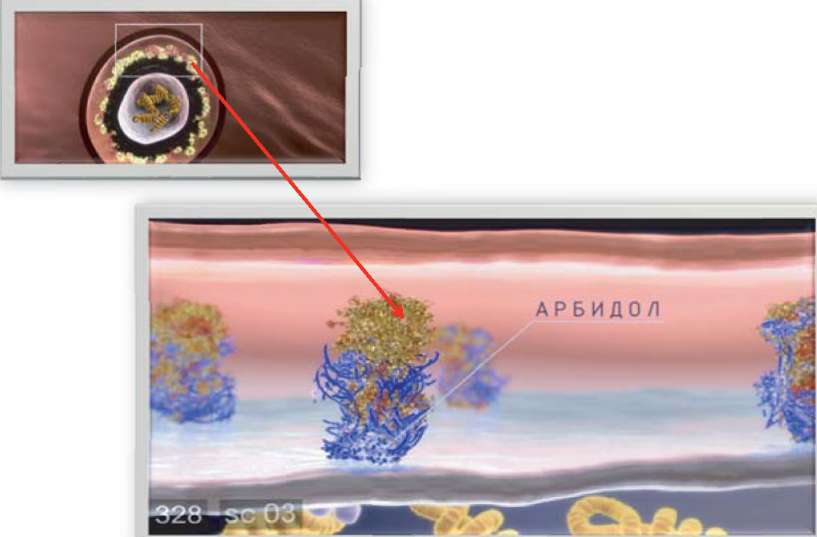
Важнейшим показателем прямого противовирусного действия препарата является его способность или способность его метаболитов подавлять репродукцию вируса в клетках, которая численно выражается в значении ингибиторной концентрации 50 (ИК50 - концентрация препарата, ингибирующая размножение вируса на 50%). Анализ данных, полученных в различных отечественных и зарубежных исследовательских центрах, позволяет сделать однозначный вывод о том, что Арбидол отвечает всем стандартным международным требованиям, предъявляемым к противовирусным препаратам. Арбидол (умифеновир) взаимодействует с гемагглютинином (НА), препятствует его конформации, необходимой для слияния НА с мембранами эндосом. Предотвращает выход генома вируса в цитоплазму клетки и последующее размножение вируса гриппа.
АРБИДОЛ (УМИФЕНОВИР) ВЗАИМОДЕЙСТВУЕТ С ГЕМАГГЛЮТИНИНОМ, ПРЕПЯТСТВУЕТ ЕГО КОНФОРМАЦИИ (РАСПОЛОЖЕНИЕ АТОМОВ В МОЛЕКУЛЕ), НЕОБХОДИМОЙ ДЛЯ СЛИЯНИЯ С МЕМБРАНАМИ ЭНДОСОМ
МЕХАНИЗМ ДЕЙСТВИЯ АРБИДОЛА
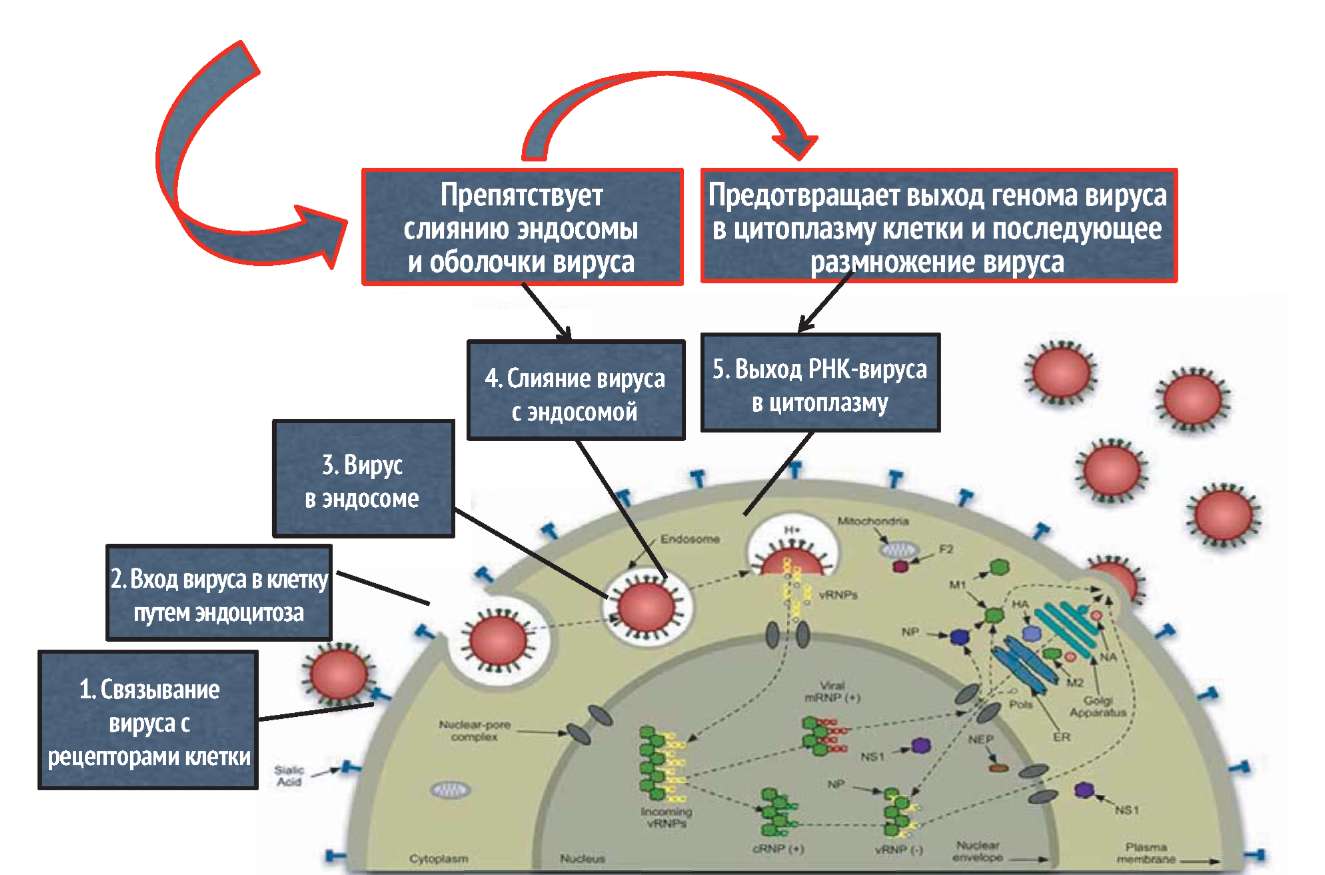
Boriskin Y.S., Leneva I.A., Pecheur E.I., PoLyak SJ. ArbidoL: a broad-spectrum antiviral compound that blocks viral fusion. Curr Med Chem., 2008, 15(10): 997-1005.
Схема назначения Арбидола
Арбидол (умифеновир) может назначаться взрослым и детям с 3-летнего возраста. Обязательным условием является курсовое назначение препарата и раннее его применение -при первых симптомах заболевания (в первые 48 ч).
СХЕМА НАЗНАЧЕНИЙ ПРЕПАРАТА АРБИДОЛ ВЗРОСЛЫМ И ДЕТЯМ СТАРШЕ 12 ЛЕТ
Лечение гриппа и ОРВИ
200 мг 4 раза в день, курс 5 дней
Постконтактная профилактика гриппа и ОРВИ
200 мг 1 раз в сутки, курс 10-14 дней
Сезонная профилактика гриппа и ОРВИ
200 мг 2 раза в неделю, курс 3 недели
Результаты исследования терапевтической эффективности Арбидола
ИССЛЕДОВАНИЯ ПРЕПАРАТА АРБИДОЛ ПРОДОЛЖАЮТСЯ
Двойное слепое рандомизированное 1 плацебо-контролируемое многоцентровое клиническое 1 исследование по изучению эффективности 1 и безопасности препарата Арбидол® 1 при лечении и профилактике гриппа и других ОРВИ 1
850 пациентов ПЦР-диагностика 16 вирусных возбудителей ОРВИ, в т. ч. 4 видов вируса гриппа
Цель исследования
? Получение дополнительных данных о безопасности и терапевтической эффективности препарата Арбидол® у пациентов с диагнозом грипп или ОРВИ
? Получение дополнительных данных о безопасности и эффективности применения препарата Арбидол® для профилактики гриппа/ОРВИ среди контактных лиц заболевшего
? Оценка частоты возникновения резистентных к препарату Арбидол® штаммов вируса гриппа при терапевтическом и профилактическом применении препарата.
- снижает тяжесть течения инфекционного заболевания и длительность острого периода;
- абсолютное большинство пациентов к 4-му дню наблюдения демонстрировали элиминацию возбудителя из организма человека, что подтверждает высокую противовирусную активность Арбидола.
ПРИ ПРИЕМЕ ПРЕПАРАТА АРБИДОЛ У ПАЦИЕНТОВ С ГРИППОМ НАБЛЮДАЕТСЯ БОЛЕЕ ЛЕГКОЕ ТЕЧЕНИЕ ЗАБОЛЕВАНИЯ И СЛАБАЯ ВЫРАЖЕННОСТЬ ОСНОВНЫХ СИМПТОМОВ ИНТОКСИКАЦИИ ВЛИЯНИЕ АРБИДОЛА НА СРОКИ ЭЛИМИНАЦИИ ВИРУСА ГРИППА
Известный факт
1. Выраженность симптомов гриппа коррелирует со степенью вирусной нагрузки, поэтому применение противовирусного препарата снижает тяжесть течения инфекционного заболевания и длительность острого периода
2. Противовирусный препарат сокращает период элиминации вируса гриппа
1. Carrat F., Vergu E., Ferguson N., Lemaitre M., Cauchemez S., Leach S. & Valleron A. Time Lines of Infection and Disease in Human Influenza. A Review of Volunteer Challenge Studies American Journal of Epidemiology, 2008, 167(7): 775-785.
2. Sophia Ng et al. Effects of oseltamivir treatment on duration of clinical illness and viral shedding, and household transmission of influenza virus. Clin Infect Dis., 2010, 50(5): 707-714.
Ранее проведенные исследования доказали, что Арбидол сокращает длительность основных симптомов ОРВИ негриппозной этиологии на 1,5-2 сут., а общую продолжительность болезни - на 2, 4 сут.
Активность Арбидола в отношении других возбудителей ОРВИ
Арбидол активен в отношении широкого спектра вирусов, вызывающих респираторные инфекции у человека: респираторно-синцитиального вируса, аденовируса, вируса парагриппа, риновируса, коронавируса.
АРБИДОЛ СОКРАЩАЕТ ДЛИТЕЛЬНОСТЬ ОСНОВНЫХ СИМПТОМОВ ОРВИ НЕГРИППОЗНОЙ ЭТИОЛОГИИ НА 1,5-2 СУТ., ОБЩУЮ ПРОДОЛЖИТЕЛЬНОСТЬ БОЛЕЗНИ - НА 2, 4 СУТ.
Малеев В.В., Селькова Е.П., Простяков И.В., Осипова ЕА. Фармакоэпидемиологическое исследование течения гриппа и других ОРВИ в сезоне 2010-2011 гг. Инфекционные болезни, 2012, 10(3): 15-23.
АРБИДОЛ АКТИВЕН В ОТНОШЕНИИ ВИРУСОВ ГРИППА А И В, А ТАКЖЕ РЯДА ДРУГИХ ВОЗБУДИТЕЛЕЙ ОРВИ
Семейство
Возбудитель
Показатель активности Арбидола
Вирус гриппа А H1N1 A/PR/8/34 (сезонный) A/California/07/2009 (пандемич.)
Современные возможности ПЦР диагностики COVID-19 в лаборатории ДИЛА позволяют ответить на несколько действительно важных вопросов:
- ЕСТЬ или НЕТ вирусные частицы в исследуемом материале путем выявления РНК вируса;
- определить вирусную нагрузку (ВН) – какое количество вирусов находится в 1 мл биоматериала (в соскобе со слизистых носо- и ротоглотки).
От показателя ВН (высокая, средняя, низкая) напрямую зависит заразность инфицированного человека для окружающих.
Интенсивнее всего вирус размножается за 1-3 дня до появления симптомов и в первые 5-7 дней после первых проявлений. В этот период количество вирусов в 1 мл выделений из носоглотки может составлять сотни тысяч и миллионы частиц, что соответствует среднему и высокому показателю вирусной нагрузки и делает пациента максимально заразным для окружающих. Затем количество вирусов, выделяемых человеком начинает снижаться. Обычно начиная с 7-10 дня от начала клинических проявлений человек перестает быть заразным, что соответствует снижению показателей вирусной нагрузки. В этот период вирусная РНК в анализе еще может выявляться (ПЦР позитивный с низким уровнем ВН), однако большинство исследований показывает, что после 10 дня клинических проявлений вирус теряет свою способность к репликации (размножению), а значит, и способность заражать других людей.
Как определяется ВН и что значит показатель Сt*
Как понимать полученный результат исследования
Если значение Ct низкое (5-15), это говорит о том, что вирусная нагрузка высокая и вирус SARS COV-2 передает свою генетическую информацию и размножается очень активно, образуя новые вирусные РНК в большом количестве и тем заразнее человек.
Если вирусных частичек мало, для их выявления нужно большее количество циклов. Чем выше значение порогового цикла (Ct=30-35-40), тем меньше вирусных частиц находится в образце.
Результат ПЦР отрицательный в том случае, если РНК вируса выявить не удается даже при самом высоком пороговом цикле чувствительности прибора – более 40 циклов амплификации (Сt больше 40: РНК SARS COV-2 не выявлена).
Сt 5-27.
Высокая ВН
- обратиться к врачу для наблюдения за состоянием (симптомы могут появиться позже);
- повторить ПЦР тест через 10-14 дней;
- для определения иммунного ответа сдать тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели.
Человек болен COVID-19, есть риск заражения окружающих.
Рекомендуется:
Человек заражен COVID-19, есть риск заражения окружающих.
Рекомендуется:
- обратиться к врачу для наблюдения за состоянием (симптомы могут появиться позже);
- повторить ПЦР тест через 10-14 дней;
- для определения иммунного ответа провести тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели.
Ct 35-40.
Низкая ВН
Человек болен COVID-19, риск заражения окружающих сохраняется, но он вероятно низок. Возможно самое начало заболевания.
Рекомендуется:
Человек заражен COVID-19. Чаще всего это может быть в период выздоровления (выведения вируса).
Рекомендуется (если был контакт с больным COVID-19):
- повторить ПЦР тест через 5-7 дней;
- для определения иммунного ответа провести тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели.
Риск заражения окружающих отсутствует.
Возможно:
- человек инфицирован другим возбудителем ОРВИ;
- вирус концентрируется не в носоглотке, а в тканях легких или кишечника;
- повторное взятие мазка через короткий промежуток времени (день в день или через день) уменьшает количество биоматериала в образце и в свою очередь может приводить к отрицательным результатам.
Для уточнения диагноза рекомендуется:
- для определения иммунного ответа провести тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели;
- провести тест для исключения других инфекций (Скрининг респираторных инфекций, ПЦР, 21 показатель, FTD (высокочувствительный);
- при тяжелом состоянии нужно провести RT-ПЦР исследования на определение вируса с другим биоматериалом (мокрота, смывы из бронхов, кал).
Риск заражения окружающих отсутствует.
- человек здоров или выздоровел. Тест на иммуноглобулины класса G поможет уточнить, переболели ли вы коронавирусной инфекцией раньше
Тест на імуноглобуліни класу G допоможе уточнити, чи перехворіли ви на коронавірусну інфекцію раніше.
При обнаружении любого из определяемых генов коронавируса результат теста является положительным, что означает присутствие вируса в организме.
Важно помнить, что клинические проявления заболевания могут отсутствовать при любом уровне вирусной нагрузки. При положительном результате ПЦР с высоким уровнем вирусной нагрузки и отсутствии симптомов заболевания (бессимптомном течении) вы высоко заразны для окружающих, поскольку из носоглотки выделяется много вирусов при дыхании, разговоре. Для контроля снижения заразности можно провести повторное ПЦР-тестирование с определением уровня вирусной нагрузки через 7-10 дней

Современные возможности ПЦР диагностики COVID-19 в лаборатории ДИЛА позволяют ответить на несколько действительно важных вопросов:
- ЕСТЬ или НЕТ вирусные частицы в исследуемом материале путем выявления РНК вируса;
- определить вирусную нагрузку (ВН) – какое количество вирусов находится в 1 мл биоматериала (в соскобе со слизистых носо- и ротоглотки).
От показателя ВН (высокая, средняя, низкая) напрямую зависит заразность инфицированного человека для окружающих.
Интенсивнее всего вирус размножается за 1-3 дня до появления симптомов и в первые 5-7 дней после первых проявлений. В этот период количество вирусов в 1 мл выделений из носоглотки может составлять сотни тысяч и миллионы частиц, что соответствует среднему и высокому показателю вирусной нагрузки и делает пациента максимально заразным для окружающих. Затем количество вирусов, выделяемых человеком начинает снижаться. Обычно начиная с 7-10 дня от начала клинических проявлений человек перестает быть заразным, что соответствует снижению показателей вирусной нагрузки. В этот период вирусная РНК в анализе еще может выявляться (ПЦР позитивный с низким уровнем ВН), однако большинство исследований показывает, что после 10 дня клинических проявлений вирус теряет свою способность к репликации (размножению), а значит, и способность заражать других людей.
Как определяется ВН и что значит показатель Сt*
Как понимать полученный результат исследования
Если значение Ct низкое (5-15), это говорит о том, что вирусная нагрузка высокая и вирус SARS COV-2 передает свою генетическую информацию и размножается очень активно, образуя новые вирусные РНК в большом количестве и тем заразнее человек.
Если вирусных частичек мало, для их выявления нужно большее количество циклов. Чем выше значение порогового цикла (Ct=30-35-40), тем меньше вирусных частиц находится в образце.
Результат ПЦР отрицательный в том случае, если РНК вируса выявить не удается даже при самом высоком пороговом цикле чувствительности прибора – более 40 циклов амплификации (Сt больше 40: РНК SARS COV-2 не выявлена).
Сt 5-27.
Высокая ВН
- обратиться к врачу для наблюдения за состоянием (симптомы могут появиться позже);
- повторить ПЦР тест через 10-14 дней;
- для определения иммунного ответа сдать тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели.
Человек болен COVID-19, есть риск заражения окружающих.
Рекомендуется:
Человек заражен COVID-19, есть риск заражения окружающих.
Рекомендуется:
- обратиться к врачу для наблюдения за состоянием (симптомы могут появиться позже);
- повторить ПЦР тест через 10-14 дней;
- для определения иммунного ответа провести тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели.
Ct 35-40.
Низкая ВН
Человек болен COVID-19, риск заражения окружающих сохраняется, но он вероятно низок. Возможно самое начало заболевания.
Рекомендуется:
Человек заражен COVID-19. Чаще всего это может быть в период выздоровления (выведения вируса).
Рекомендуется (если был контакт с больным COVID-19):
- повторить ПЦР тест через 5-7 дней;
- для определения иммунного ответа провести тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели.
Риск заражения окружающих отсутствует.
Возможно:
- человек инфицирован другим возбудителем ОРВИ;
- вирус концентрируется не в носоглотке, а в тканях легких или кишечника;
- повторное взятие мазка через короткий промежуток времени (день в день или через день) уменьшает количество биоматериала в образце и в свою очередь может приводить к отрицательным результатам.
Для уточнения диагноза рекомендуется:
- для определения иммунного ответа провести тест на Ig М или суммарные антитела через 7-10 дней, Ig G через 2-3 недели;
- провести тест для исключения других инфекций (Скрининг респираторных инфекций, ПЦР, 21 показатель, FTD (высокочувствительный);
- при тяжелом состоянии нужно провести RT-ПЦР исследования на определение вируса с другим биоматериалом (мокрота, смывы из бронхов, кал).
Риск заражения окружающих отсутствует.
- человек здоров или выздоровел. Тест на иммуноглобулины класса G поможет уточнить, переболели ли вы коронавирусной инфекцией раньше
Тест на імуноглобуліни класу G допоможе уточнити, чи перехворіли ви на коронавірусну інфекцію раніше.
При обнаружении любого из определяемых генов коронавируса результат теста является положительным, что означает присутствие вируса в организме.
Важно помнить, что клинические проявления заболевания могут отсутствовать при любом уровне вирусной нагрузки. При положительном результате ПЦР с высоким уровнем вирусной нагрузки и отсутствии симптомов заболевания (бессимптомном течении) вы высоко заразны для окружающих, поскольку из носоглотки выделяется много вирусов при дыхании, разговоре. Для контроля снижения заразности можно провести повторное ПЦР-тестирование с определением уровня вирусной нагрузки через 7-10 дней
Вирусная нагрузка – важный показатель состояния организма ВИЧ-положительного пациента. Она рассчитывается путем подсчета количества копий РНК ВИЧ (вирусных частиц) в 1 миллилитре плазмы крови. Полученные показатели указывают на степень тяжести вирусной инфекции. Благодаря им можно оценить эффективность проводимой ВААРТ, и прогнозировать дальнейшее развитие заболевания. Для создания более полной картины болезни, анализ на вирусную нагрузку проводится вместе с тестом на уровень CD4-лимфоцитов – антигены иммунной системы, отображающие ее состояние.
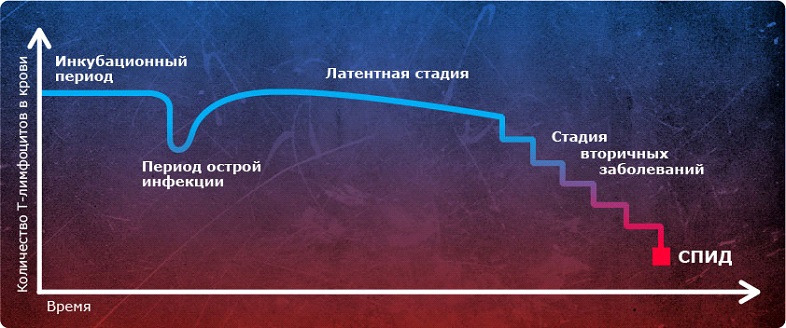
Без приёма терапии со временем снижается уровень СД4 клеток.
Как можно узнать уровень вирусной нагрузки на организм?
По сути, вирусная нагрузка отображает количество ВИЧ в крови. В то время как количество CD4 клеток демонстрирует состояние иммунной системы. Регулярный мониторинг этих двух показателей позволяет своевременно принимать решения – назначать ВААРТ и корректировать лечение, тем самым сдерживая прогрессирование ВИЧ-инфекции.
Анализ на вирусную нагрузку необходимо делать в следующих случаях.
- При подозрении на ВИЧ-инфекцию.
- При постановке диагноза ВИЧ.
- До начала антиретровирусной терапии – каждые 3-6-12 месяцев.
- Через 1 и 3 месяца после начала ВААРТ и далее каждые 3-4 месяца в ходе ее проведения.
Именно оценивая динамику вирусной нагрузки, лечащий инфекционист может сделать заключение об эффективности лечения и при необходимости корректировать ВААРТ.
Для определения вирусной нагрузки проводятся лабораторные исследования, с применением одного из нижеследующих методов.
- ПЦР (полимеразная цепная реакция) – обнаруживает вирус, начиная с 20 - 40 копий в 1 мл крови.
- Метод разветвленной ДНК – менее чувствительный и обнаруживает большое количество копий.
- NASBA (метод транскрипционной амплификации) – очень чувствительная методика, способная увеличивать белки вируса, для того чтобы определить его количество. Однако в России NASBA пока не получил широкое распространение.
Принципиальное различие методов и степень их чувствительности могут стать причиной недостоверного результата. Поэтому специалисты рекомендуют для определения вирусной нагрузки выбрать какой-нибудь один метод и использовать его на постоянной основе.
Расшифровка результатов исследований на ВИЧ
Полученные в ходе исследования вирусной нагрузки результаты расшифровываются следующим образом.
- До 10 000 копий вируса – низкая вирусная нагрузка.
- Свыше 100 000 копий – высокая вирусная нагрузка.
- 0 копий – вируса в организме нет, что считается нормой для здорового человека и указывает на необходимость повторного исследования для ВИЧ-инфицированных пациентов.
Неопределяемая вирусная нагрузка – минимальное количество копий, наличие которых невозможно зафиксировать с помощью выбранного метода исследования.
Таким образом, неопределяемая вирусная нагрузка – это показатель, к которому стремятся все ВИЧ-инфицированные пациенты. Такой результат указывает на то, что вирус в организме есть, но его количество ничтожно мало и на данный момент человеку ничего не угрожает. Одна при этом обязательно необходимо оценить общее состояние иммунной системы. Для этого нужно определить количество CD4+антигенов Т-лимфоцитов. Норма клеток и возможные отклонения приведены в нижеследующей таблице.
| Количество CD4 | Возможные действия пациента |
|---|---|
| 1500 – 500 кл/мл | норма |
| 500 - 350 кл/мл | необходимо начать ВААРТ |
| 200 кл/мл и ниже | проводят ВААРТ |
| Менее 100 кл/мл | проводят ВААРТ и симптоматическую терапию |
Оценивая показатели вирусной нагрузки и CD4 можно сделать достоверное заключение о состоянии здоровья пациента. Если зафиксирована низкая вирусная нагрузка, например, 4000 копий и показатели CD4 в норме, то ВААРТ эффективна. И наоборот – высокая вирусная нагрузка при снижении показателей CD4 свидетельствуют о низкой эффективности лечения.
Как уменьшить вирусную нагрузку?
Тест на вирусную нагрузку отражает степень тяжести ВИЧ-инфекции и состояние организма. Естественно, что столкнувшись с высокими показателями нагрузки, пациенты стремятся ее снизить. Нередко для этой цели они прибегают к альтернативным методам лечения. Но проблема в том, что единственный способ снизить вирусную нагрузку – это эффективная ВААРТ. Иммуностимуляторы, иммуномодуляторы, витаминные комплексы, отвары трав и прочие средства, не оказывают никакого влияния на развитие ВИЧ-инфекции. Снизить нагрузку можно только с помощью антиретровирусной терапии.
Преимущества неопределяемой низкой нагрузки
Низкая или неопределяемая вирусная нагрузка желательна по нескольким причинам.
- Минимальный риск прогрессирования инфекции.
- Минимальный риск развития резистентности к препаратам ВААРТ.
- Минимальный риск передачи инфекции во время незащищенного полового контакта.
- Максимальный шанс родить здорового ребенка (для женщин).
Читайте также:


