Вирусный менингит и ангина
Обновлено: 13.05.2024
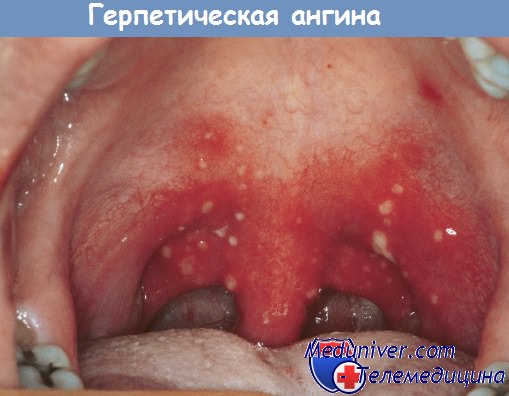
Герпетическая ангина у детей. Энтеровирусный менингит и эпидемическая миалгия
Герпетическая ангина впервые описана в 1920 г. Т. Zahorsky, встречается в виде спорадических заболеваний и эпидемических вспышек, преимущественно у детей первых лет жизни. Часто сочетается с другими проявлениями Коксаки-инфекции. В 1—2-е сутки заболевания на гиперемированной слизистой оболочке небных дужек, иногда язычка, миндалин, мягкого и твердого неба, языка появляются мелкие красные папулы размером 1—2 мм, быстро превращающиеся в пузырьки, которые через 1—2 дня лопаются и изъязвляются.
В регионарных подчелюстных лимфатических узлах наблюдается гиперплазия. Некоторые авторы наблюдали при герпетической ангине папулезную и везикулярную сыпь на туловище и дистальных отделах конечностей.
Серозный (асептический, абактериальный) менингит — одна из частых и типичных форм Коксаки- и ЕСНО-инфекций, может наблюдаться в сочетании с другими проявлениями, выделена даже особая форма — менингомиалгия, когда у больного сочетаются приступообразные боли в различных мышцах с симптомами менингита и воспалительными изменениями в спинномозговой жидкости [Цукер М. Б., 1975].
Энтеровирусные серозные менингиты протекают обычно благоприятно. В летальных случаях у новорожденных и детей более старшего возраста в мягких мозговых оболочках головного и спинного мозга обнаруживаются отек, гиперемия, клеточная инфильтрация, состоящая из лимфоцитов, моноцитов с примесью полиморфноядерных лейкоцитов. Аналогичная инфильтрация иногда отмечается в сосудистых сплетениях желудочков.
В настоящее время имеются данные, что при энтеровирусной инфекции развиваются и энцефалиты со смертельным исходом. Гистологически в веществе головного и спинного мозга на фоне резчайшего отека и умеренной гиперемии с отдельными пердиапедезными кровоизлияиями выявляется нерезко выраженная очаговая инфильтрация, состоящая из глиальных, лимфоидных и макрофагальных элементов.
Изменения локализуются чаще всего в стволе мозга, в частности в области большого водопровода и моста мозга, но встречаются (реже) в коре, в базальных ганглиях, мозжечке и спинном мозге. В некоторых случаях описывается некротический характер изменений с явлениями деструктивного отека и без воспалительной реакции в пораженной ткани мозга [Ерман Б. А., 1969].
Б. А. Ерман и соавт. подчеркивают следующие черты энцефалита, вызванного вирусом Коксаки:
1) распространенный некроз и некробиоз нервных клеток коры и покрышки стволовой части мозга;
2) интенсивный диффузный пери-васкулярный и перицеллюлярный отек в коре, который в подкорковых ганглиях имеет характер деструктивного отека;
3) тяжелые циркуляторные расстройства с некробиозом стенок сосудов;
4) крайне слабая глиальная реакция и отсутствие периваскулярных муфт, лейкоцитарной реакции и кровоизлияний в очагах некробиоза;
5) очаговая деструкция белого вещества мозга;
6) наличие базофильных (внутриядерных), эозинофильных и пиронинофильных включений в клетках ЦНС погибших.
Эпидемическая миалгия (плевродиния, болезнь Борнхольма) — частая типичная форма Коксаки В-инфекции. Вспышки эпидемической миальгии наблюдаются во многих странах, чаще имеют локальный характер, но иногда принимают размеры эпидемий.
При микроскопическом исследовании биоптатов мышц при Коксаки В-инфекции обнаруживается картина острого и иронического миозита. В мышечных волокнах отмечается исчезновение поперечной исчерченности, набухание и иногда в отдельных участках ценкеровский некроз. Наряду с дистрофическими изменениями происходят регенерация мышечных волокон и реактивные изменения: отек, инфильтрация межмышечной соединительной ткани гистиоцитами, лимфоцитами, макрофагами. Из иссеченных участков мышц был выделен вирус Коксаки.
Описанные морфологические изменения могут сопровождаться тяжелыми клиническими проявлениями — парезы, боли, но могут протекать и без них. Эти изменения в поперечнополосатых мышцах (в частности, в диафрагме, мышцах шеи, верхних и нижних конечностей) являются, по мнению Н. А. Максимович и Е. А. Суптель (1973), очень важным диагностическим признаком любой формы Коксаки-инфекции.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вирусный менингит — поражение оболочек головного мозга, протекающее по типу серозного воспалительного процесса и обусловленное вирусной инфекцией. Подобно менингитам другой этиологии вирусный менингит проявляется головной болью, тошнотой, повторными рвотами, наличием менингеальных симптомов. Его отличительными чертами являются острое начало, легкая степень нарушения сознания, непродолжительное течение и благоприятный исход. Вирусный менингит диагностируется на основании клинических данных, результатов анализа цереброспинальной жидкости и ее ПЦР-исследования. Лечение пациентов с вирусным менингитом заключается в проведении симптоматической терапии (жаропонижающие, анальгетики), по показаниям проводится противовирусная терапия.
МКБ-10

Общие сведения
Вирусный менингит представляет собой воспаление оболочек головного мозга (менингит), вызванное проникновением в них вирусов. В отличие от гнойного менингита, обусловленного бактериальной флорой, вирусный менингит сопровождается серозным воспалительным процессом. Для серозного воспаления характерно образование серозного выпота, который пропитывает оболочки головного мозга, приводя к их утолщению. Отек мозговых оболочек при вирусном менингите вызывает нарушение оттока цереброспинальной жидкости и приводит к повышению внутричерепного давления. Однако серозный тип воспаления не сопровождается массовой экссудацией нейтрофилов и гибелью клеточных элементов, поэтому вирусный менингит имеет более благоприятное течение, чем бактериальный.

Причины
Вирусный менингит является инфекционным заболеванием. Его возбудителями могут выступать различные вирусы, которые попадают в мозговые оболочки гематогенным, лимфогенным или периневральным путем. В зависимости от типа вируса вирусный менингит может возникнуть при контактном или воздушно-капельном заражении. Попадая в организм, вирусы проникают в подпаутинное пространство и инфицируют паутинную и мягкую мозговые оболочки. Распространение вирусов в вещество мозга с развитием энцефалита наблюдается в крайне редких случаях.
В 75-80% случаев вирусный менингит обусловлен энтеровирусной инфекцией (вирусами Коксаки и ЕСНО). Реже причиной вирусного менингита становится вирус эпидемического паротита, вирус Эпштейна-Барр (возбудитель инфекционного мононуклеоза), аренавирусы, цитомегаловирус, герпетическая инфекция, аденовирусы. ВИЧ-инфекция также может приводить к развитию вирусного менингита. Однако чаще при ней отмечаются лишь изменения в цереброспинальной жидкости, а вирусный менингит имеет бессимптомное течение. Вирусный менингит имеет сезонную заболеваемость зависящую от вида возбудителя. Большинство случаев заболевания приходится на летнее время, для вируса эпидемического паротита характерен пик заболеваемости зимой и весной.
Симптомы вирусного менингита
Как правило, инкубационный период вирусного менингита занимает от 2 до 4 дней. Характерно острое начало с подъема температуры тела до высоких цифр, общего недомогания и интоксикационного синдрома. Могут наблюдаться боли в мышцах, тошнота и рвота, анорексия, понос и боли в животе. Пациент может жаловаться на насморк, боли в горле и/или кашель. У грудных детей наблюдается напряжение или выбухание родничка. При вирусном менингите нередко отмечаются легкие нарушения сознания: сонливость или оглушенность. В некоторых случаях наоборот возможно беспокойство и возбуждение больного. При возникновении более тяжелых расстройств сознания (сопор, кома) необходимо проведение повторного обследования пациента и пересмотр диагноза.
Вирусный менингит сопровождается ярко выраженным менингеальным синдромом, который может проявляться с первого дня заболевания или манифестировать на вторые сутки. Он характеризуется постоянной мучительной головной болью, плохо снимаемой приемом анальгетиков, повторными рвотами, повышенной чувствительностью кожи (гиперестезией) и болезненным восприятием внешних раздражителей (шума, резких звуков, яркого света и т. п.). Характерно положение больного в постели: лежа на боку, голова запрокинута назад, колени приведены к животу, руки прижаты к груди.
При осмотре пациента, имеющего вирусный менингит, отмечается избыточное напряжение (ригидность) разгибательной группы мышц шеи, затрудняющее приведение подбородка к груди; положительные менингеальные симптомы. Симптомы Брудзинского: верхний — при пассивном сгибании головы происходит непроизвольное сгибание ног; нижний — разгибание согнутой под прямым углом ноги приводит к сгибанию второй ноги. Симптом Кернига — затруднение пассивного разгибания ноги согнутой под прямым углом. У детей грудного возраста показательным является симптом Лесажа (симптом подвешивания): если ребенка поднять, держа под мышки, то наблюдается сгибание ног и подтягивание их к животу.
Вирусный менингит отличается относительно коротким течением. Уже на 3-5 сутки температура тела падает до нормальных цифр, хотя в некоторых случаях наблюдается вторая волна лихорадки. Весь период заболевания длится от 7 до 14 дней, в среднем около 10 дней.
Диагностика
Заподозрить вирусный менингит неврологу позволяют характерные жалобы пациента, острое начало заболевания и наличие менингеальных симптомов. Для установления вирусного характера воспаления мозговых оболочек проводят люмбальную пункцию с исследованием цереброспинальной жидкости, ПЦР-исследования и выделение возбудителя.
Анализ цереброспинальной жидкости при вирусном менингите показывает незначительное увеличение белка, нормальное содержание глюкозы и лейкоцитоз. В первые 1-2 сутки вирусный менингит может сопровождаться нейтрофильным лейкоцитозом ликвора, что более характерно для бактериального воспаления. Однако отсутствие возбудителя при микроскопии различно окрашенных мазков цереброспинальной жидкости свидетельствует в пользу вирусной этиологии заболевания. Для ее подтверждения необходимо повторное исследование ликвора спустя 12ч, при котором в случае вирусного менингита наблюдается уменьшение числа нейтрофилов и нарастание количества лимфоцитов.
Анализ цереброспинальной жидкости позволяет дифференцировать вирусный менингит от других видов воспаления мозговых оболочек. Так, при лептоспирозной и туберкулезной этиологии менингита, а также при его опухолевом характере, наблюдающийся в цереброспинальной жидкости лимфоцитоз сочетается со снижением уровня глюкозы.
Выделение вируса является весьма сложной задачей, поскольку в цереброспинальной жидкости он содержится в небольшом количестве, а в других источниках (кровь, моча, кал, мазок из носоглотки) может находиться при носительстве или после перенесенной инфекции без развития вирусного менингита. Поэтому основным современным методом диагностики возбудителя при вирусном менингите является ПЦР- исследование цереброспинальной жидкости. Серологические реакции для диагностики вирусного менингита показательны только в случае сравнения их результатов в начале заболевания и спустя 2-3 недели. Из-за большой длительности такой диагностики она может носить лишь ретроспективный характер.
Пациентам, имеющим вирусный менингит, дополнительно проводят клинический анализ крови, биохимические пробы печени, определение электролитного состава крови, содержание в ней глюкозы, креатинина, липазы и амилазы. При атипичном течении вирусного менингита и сомнениях при его диагностике возможно проведение электромиографии, ЭЭГ, МРТ и КТ головного мозга.
Лечение вирусного менингита
В отношении вирусного менингита в большинстве случаев проводится симптоматическая терапия. Пациенту рекомендован покой, постельный режим, нахождение в затемненном помещении. Для купирования головной боли назначают анальгетики. Но зачастую она значительно уменьшается после снижения внутричерепного давления в результате диагностической люмбальной пункции. Температура тела выше 38°C является показанием к приему жаропонижающих препаратов (парацетамол, ибупрофен и др.).
Специфическая и неспецифическая противовирусная терапия вирусного менингита необходима у пациентов с ослабленным состоянием иммунной системы и у грудных детей. В таких случаях проводится внутривенное введение иммуноглобулина. Если вирусный менингит вызван вирусом герпеса или вирусом Эпштейн-Барр, то возможно применение ацикловира.
Прогноз
У взрослых вирусный менингит в большинстве случаев заканчивается полным выздоровлением. Примерно в 10% случаев отмечаются остаточные явления в виде астении, головной боли, небольших расстройств координации, легких нарушений интеллектуальной сферы (ухудшения памяти, затруднение способности к сосредоточению, некоторая невнимательность и пр.). Однако и они проходят спустя несколько недель, реже — месяцев. В грудном возрасте вирусный менингит может приводить к тяжелым осложнениям в виде стойкой тугоухости, задержки психического развития, нарушений интеллекта.
Общие сведения
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного происхождения — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
По этиологии:
- бактериальные (пневмококковый, туберкулезный, менингококковый и др.)
- вирусные (вызванный энтеровирусами Коксаки и ЕСНО, острый лимфоцитарый хориоменингит и др.)
- грибковые (криптококкозный, кандидозный и др.)
- протозойные (при малярии, при токсоплазмозе и др.)
По характеру воспалительного процесса:
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
По патогенезу:
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
По распространенности процесса:
По темпу течения заболевания:
- молниеносные
- острые
- подострые
- хронические
По степени тяжести:
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и диффдиагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано.
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
Прогноз
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
Профилактика
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.).
Менингококковая инфекция – инфекционная болезнь, совмещающая целую группу заболеваний, которые имеют разнообразные клинические проявления: от назофарингита до менингококкового сепсиса и менингита. Объединяет их то, что все они вызываются менингококками, которые переносятся воздушно-капельным путем. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
МКБ-10
Общие сведения
Менингококковая инфекция – инфекционное заболевание, имеющее типичные клинические проявления в виде поражения слизистой оболочки носоглотки. Для этой болезни характерно распространение процесса, что приводит к специфической септицемии и гнойному лептоменингиту. Менингококковая инфекция распространилась по всем странам мира, в которых наблюдаются как спорадические случаи, так и эпидемические вспышки, бывают и эпидемии. Самое большое распространение менингококковая инфекция получила в странах Центральной Африки, Южной Америки, в Китае. Вспышки этого заболевания часто возникают там, где большая скученность населения сочетается с антисанитарными условиями обитания.
В нашей стране заболеваемость менингококковой инфекцией стабилизировалась и в среднем держится на уровне 5 на 100 тысяч населения. Как показывает географический анализ, есть несколько неблагополучных зон, где показатель заболеваемости более высок. Это, в первую очередь, дальневосточные области, расположенные рядом с границей Китая и Монголии. Другой регион, который дает стабильно высокий уровень заболеваемости – Мурманская и Архангельская области.

Этиология и патогенез
Возбудителем менингококковой инфекции является менингококк Neisseria meningitidis. Это грамотрицательный диплококк, не имеющий жгутиков и капсул и не образующий спор. Менингококки хорошо видны на окрашенных анилиновыми красками препаратах из чистой культуры. Они располагаются парно, как два боба, обращенных друг к другу вогнутой поверхностью. Оптимальная температура для роста менингококков – 37 °С. Во внешней среде они малоустойчивы, быстро погибают при воздействии солнечных лучей, дезинфицирующих средств, при высыхании и понижении температуры до 22 °С. Различают несколько серологических типов менингококков, основными из которых считаются четыре: А, B, C, D.
В результате воздушно-капельного механизма распространения инфекции менингококки проникают в носоглотку, полость рта, верхние дыхательные пути здоровых людей, затем гематогенным путем начинают распространяться в организме. В патогенезе менингококковой инфекции решающую роль играет комбинация процессов токсического и септического характера с присоединившимися аллергическими реакциями.
Заражение менингококковой инфекцией
Единственный источник возбудителя менингококковой инфекции - человек с клинически выраженными признаками болезни, а также носитель менингококков. Путь передачи менингококков - аспирационный. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Способствует заражению тесный контакт между людьми, особенно в закрытом помещении.
Менингококковая инфекция характеризуется некоторой сезонностью. Число заболевших в сырое и холодное время года увеличивается, достигая пика в марте-мае. Для менингококковой инфекции типичны периодические подъемы заболеваемости, имеющие интервалы в 10-15 лет. Болезнь может поражать людей практически любого возраста, но преимущественно болеют дети. Они составляют почти 70% от общего количество всех больных. Большое значение в развитии менингококковой инфекции имеет ослабленная иммунная система человека.
Классификация
Соответственно клинической классификации менингококковую инфекцию делят на локализованную и генерализованную. К локализованным формам относят менингококконосительство, острый назофарингит и изолированную менингококковую пневмонию. Генерализованные формы: острая и хроническая менингококкемия, менингококковый менингоэнцефалит, менингококковый менингит. Существуют редкие формы: менингококковый артрит или полиартрит, менингококковый эндокардит и иридоциклит. Частое распространение получили смешанные формы менингококковой инфекции.
Симптомы менингококковой инфекции
Инкубационный период при менингококковой инфекции длится от 1 до 10 дней, в среднем 2-3 дня. При менингококконосительстве чаще всего состояние здоровья не нарушается. Обычно болезнь начинается остро, однако у некоторых больных бывает продромальный период: слабость и потливость, головная боль и небольшое повышение температуры.
При менингококковом менингите может наступить расстройство сознания и психические нарушения. Возможны бред, возбуждение, галлюцинации или адинамия, заторможенность, сопор, даже кома. У детей часто возникают судороги, иногда гиперкинезы. У большинства больных отмечается угнетение или усиление периостальных и сухожильных рефлексов, а также их неравномерность, происходит поражение черепных нервов. Может развиться гнойный лабиринтит, который приводит к полной потере слуха. Реже бывает неврит зрительного нерва.
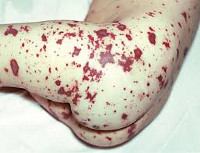
Менингококкемия представляет острый менингококковый сепсис, для которого типично острое начало, высокая лихорадка, ряд септических явлений, в том числе значительные изменения в деятельности сердечно-сосудистой системы, раннее появлением сыпи и тяжелое течение. Сыпь появляется чаще на туловище и нижних конечностях в виде розеолезных и папулезных элементов интенсивно-розового или слегка синюшного оттенка. Кроме того, на коже бывают разной величины геморрагические элементы и звездчатые красные пятна, переходящие в некроз.
При менингококкемии отмечаются кровоизлияния в конъюнктивы, склеры и слизистые оболочки носоглотки. У больных могут наблюдаться носовые, маточные, желудочные кровотечения, субарахноидальные кровоизлияния, микро- и макрогематурия. В отдельных случаях возникают артриты и полиартриты. Тяжелая менингококкемия у взрослых часто сочетается с менингитом.
Менингококковый менингоэнцефалит характеризуется судорогами и нарушением сознания уже с первых дней болезни, нередко появляются зрительные или слуховые галлюцинации. Для него типичны ранние параличи и парезы.
Осложнения
Возможны специфические осложнения в раннем и позднем течении болезни. К ним относятся:
- токсико-инфекционный шок;
- острая почечная недостаточность;
- желудочно-кишечное и маточное кровотечение;
- паренхиматозно-субарахноидальное кровоизлияние;
- острое набухание и отек головного мозга;
- церебральная гипотензия;
- отек легких;
- параличи и парезы;
- гормональная дисфункция;
- эпилепсия;
- гидроцефалия.
К неспецифическим осложнениям относят такие, как герпес, отит, пневмония, пиелонефрит и другие.
Диагноз менингококковой инфекции
Чтобы поставить правильный диагноз, необходимо изучить клиническую картину заболевания. Принимают во внимание также эпидемиологические данные, анамнез, результаты лабораторных исследований крови и цереброспинальной жидкости, взятой путем люмбальной пункции. При подозрении на менингококконосительство или менингококковый назофарингит проводят бактериологическое исследование слизи, которую собирают с задней стенки глотки. Используют также иммунологические методы.
Дифференциальный диагноз следует проводить с другими заболеваниями. Назофарингит дифференцируют с острыми вирусными инфекциями, ангиной, фарингитом. Смешанную форму менингококковой инфекции и менингококкемию сравнивают с другими инфекционными болезнями. Менингококковый менингит дифференцируют с гнойными менингитами другой этиологии.
Лечение менингококковой инфекции
При менингококковой инфекции необходима ранняя госпитализация в специализированные отделения инфекционной больницы. При развитии осложнений больных определяют в отделение реанимации. В случаях выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях проводят противошоковые мероприятия, дегидратационную и дезинтоксикационную, противосудорожную терапию. Назначают анальгетики, применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию легких и другие средства. По показаниям используют витамины, ноотропные препараты и сердечные гликозиды. Выписка из стационара может быть произведена после исчезновения клинических симптомов, при наступлении выздоровления и отсутствии в бактериологических исследованиях слизи из зева и носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции прогноз благоприятен. По статистике летальные исходы возможны при таких осложнениях, как отек и набухание головного мозга, инфекционно-токсический шок. Остаточные явления встречаются у пациентов, лечение которых было начато только в поздние сроки заболевания. Могут быть функциональные нарушения нервно-психической деятельности. Пациентам, перенесшим менингококковую инфекцию показано амбулаторное наблюдение и долечивание у невролога.
Профилактика менингококковой инфекции
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их. Противоэпидемическими мерами является выявление носителей инфекции и проведение им санации носоглотки. Большое значение для профилактики имеет повышение иммунитета людей. За теми, кто был в контакте с больным, устанавливается медицинское наблюдение и проводится бактериологическое обследование. По показаниям осуществляется вакцинация комплексной полисахаридной вакциной против менингококков серологических групп А и С, иммунитет от которой сохраняется в течение 3-5 лет. Повторную иммунизацию при угрозе эпидемии можно проводить через три года.
Читайте также:

