Все за и против прививок дифтерии и полиомиелита
Обновлено: 25.04.2024
В акцинация против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекци и
Защита организма от серьёзных распространённых инфекционных заболеваний происходит посредством специальных прививок. Министерством здравоохранения России разработан специальный календарь вакцин с указанием дат и периодов, в которые рекомендуется проводить вакцинацию. В клинике РебёнОК вы можете сделать прививки от полиомиелита, коклюша, столбняка, дифтерии, гемофильной инфекции, и других болезней, которые способны нанести вред детскому организму.
В наше время доступны комплексные решения, где в состав одной вакцины входят действующие вещества и препараты, способные выработать иммунитет сразу от нескольких инфекций. Мы широко используем для прививок следующие варианты:
Все препараты прошли ряд необходимых тестов и получили соответствующие рекомендации от Всемирной организации здравоохранения. Мы полностью уверены в их безопасности и эффективности.
Значение прививки от острых инфекций в раннем возрасте
На стадии формирования иммунитета у ребёнка, введение небольшого дозированного количества вакцины вызовет защитную реакцию организма, в результате чего будет возведен барьер от полиомиелита, коклюша, столбняка, дифтерии, гемофильной инфекции . В дальнейшем, когда он вновь встретится с этой болезнью, организм сможет быстро распознать её и уничтожить ещё на первых порах.
Также стоит отметить, что взрослые люди должны регулярно вакцинироваться против дифтерии и столбняка. Наша клиника обеспечит качественное обслуживание пациентов любых возрастов. Мы позаботимся о вас и ваших детках на самом высоком уровне.
Международные наблюдения
Всемирная практика вакцинации против коклюша, дифтерии, столбняка, полиомиелита и других инфекций доказала, что прививки абсолютно безопасны для детей, эффективны и в несколько раз снижают заболеваемость.
Таким образом, если вы хотите обезопасить своего малыша от сложного протекания болезней в дальнейшем, позаботьтесь о том, чтобы своевременно сделать прививку. Наши специалисты – лучшие в своей области. Мы работаем в отличных условиях с современным оборудованием, продвинутыми лабораториями, аппаратами для диагностики и лечения. Кроме того, вас порадуют лояльные цены. Ознакомиться с ними можно в прайс-листе.
Споры между теми родителями, кто утверждает, что прививки призваны защищать детей от смертельно опасных инфекций и теми, кто полагает, что естественного иммунитета для защиты от этих заболеваний достаточно, не утихают. Зачастую, спорящие стороны, имеют весьма смутное представление о том, как работает иммунитет, какие вакцины сегодня используются, каковы реальные, а каковы мнимые угрозы при вакцинации. Разобраться в этом можно только с помощью специалиста.
Нужны ли прививки? Как сохранить здоровье ребенка? Об этом мы беседуем с Ольгой Васильевной Шамшевой, заведующей кафедрой инфекционных болезней у детей РНИМУ им. Н. И. Пирогова, доктором медицинских наук, профессором.
- Ольга Васильевна, сегодня, некоторые родители, окончательно запутавшись в противоречивой информации, которую они встречают в Интернете, стали отказываться от прививок для своих детей. Каковы последствия отказа от прививок?
Эпидемию дифтерии в России в 90-х годах удалось побороть, резко повысив охват детей прививками и массовой вакцинацией взрослых. В Чечне в 1995 году наблюдалась вспышка полиомиелита (144 случая).
К сожалению, такие ситуации возникали не только в прошлом. Например, Россия еще несколько лет назад была близка к ликвидации кори, но в связи с отказами от прививок в странах Европы и России, мы столкнулись с противоположной ситуацией - с появлением вспышек заболевания в Москве и стране в целом. Так, в Москве в 2011 году заболело корью 139 человек, среди которых было 95 взрослых и 44 ребенка. Анализ ситуации показал, что большинство из них не были привиты против кори, Наиболее частыми причинами непривитости среди детей оказались отказ родителей прививать ребенка (62%) и медицинский отвод от прививки (7,7%).
- Многие боятся вакцинации, потому что считают, что после вакцинации иммунитет снижается. Как на самом деле вакцины влияют на иммунную систему?
При реализации календаря профилактических прививок закономерно возникает вопрос о возможности иммунной системы ребенка адекватно ответить на большое количество вакцинных препаратов. В этом отношении важно учитывать, что речь идет о тотально распространенных инфекционных болезнях и, независимо от того, получит ребенок вакцину или нет, он все равно встретится с дикими и, следовательно, опасными возбудителями. Результатом такой встречи может явиться заболевание, в том числе и тяжелое, а в ряде случаев с летальным исходом. Таким образом, реакция на введение вакцины не может идти ни в какое сравнение с естественной инфекцией после встречи с диким возбудителем.
Вопрос о напряженности календаря профилактических прививок, используемый многими отечественными педиатрами как аргумент против введения новых вакцин, также следует считать искусственным. Во-первых, потому, что заболевание может протекать тяжело, с осложнениями. Во-вторых, многими исследователями показано, что иммунная система ребенка адекватно отвечает на одновременное введение многих антигенов. Наконец, доказана безопасность комбинированных вакцин. В связи с этим ВОЗ считает возможным одновременно вводить все вакцины, которые необходимы ребенку данного возраста.
- Может быть стоит довериться естественному иммунитету? Может ли естественный иммунитет самостоятельно справится с детскими заболеваниями? Многие же из нас переболели в детстве корью, краснухой, ветрянкой.
- Много вопросов вызывают сроки прививок – почему необходимо прививать так рано? Практически все прививки ставятся в первый год жизни. Самые ранние, против гепатита В и туберкулеза еще в роддоме. Какой в этом смысл и почему важно следовать Национальному календарю прививок?
- Действительно от гепатита В мы вакцинируем всех новорожденных в первые 24, а еще лучше в первые 12 часов жизни. Это необходимо для того, чтобы защитить детей, рожденных от матерей, носительниц НBs-антигена (вируса гепатита В) или больных острым гепатитом В. Россия - большая страна, и, несмотря на то, что всех беременных женщин должны проверять на носительство этого вируса, многие относятся к этому легкомысленно, не наблюдаются в консультации, не проходят обследование. И, для того, чтобы исключить возможность инфицирования ребенка от больной матери в родах, мы всех детей вакцинируем сразу после рождения. К слову сказать, так происходит не только в России, но и во всех других, как развитых, так и развивающихся странах. И в настоящее время мы имеем стабильное снижение заболеваемостью гепатитом В в нашей стране, особенно в детском возрасте, что явилось следствием охвата прививками всех новорожденных и активной вакцинацией подростков. Необходимо подчеркнуть, что заражение гепатитом В может происходить также через препараты крови и нестерильные шприцы, иглы, использовании нестерильных гибких эндоскопов, что в настоящее время наблюдается все реже. Сейчас основными путями передачи гепатита В являются половой путь, а также использование инъекционных наркотиков. Кроме того возможно бытовое заражение через поврежденную кожу или слизистые, например, через бритвенный прибор (в семьях, где есть больной гепатитом В или носитель вируса).
БЦЖ - прививку против туберкулеза проводят на 3-5 сутки после рождения, тем самым удается создать иммунитет в самом раннем возрасте (на это уходит 8–10 недель). Внутрикожное введение микродозы БЦЖ (БЦЖ-М) требует высокой квалификации, и иметь в роддоме такого специалиста проще, чем в каждой поликлинике. Возбудитель инфекции, микобактерия туберкулеза, распространяется воздушно-¬капельным путем и в первую очередь поражает легкие, хотя могут быть затронуты и другие органы. Считается, что микобактерией туберкулеза инфицировано около 2/3 населения планеты. Однако у большинства инфицированных людей туберкулез никогда не развивается. Это происходит только у лиц с ослабленной иммунной системой (особенно ВИЧ¬-инфицированных), когда бацилла преодолевает все защитные барьеры организма, размножается и вызывает заболевание.
Ежегодно, по статистике Всемирной организации здравоохранения, туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. К сожалению, вакцина БЦЖ (БЦЖ-М) не обеспечивает полную защиту от туберкулеза. Она лишь способна предотвращать у детей до 80% тяжелых форм инфекции, но не предотвращает инфицирования. Таким образом, профилактика туберкулеза основана, прежде всего, на раннем выявлении инфицированных туберкулезной палочкой и их адекватном лечении.
Что касается сроков введения других вакцин – они вводятся в те сроки, когда из организма ребенка уходят материнские антитела, которые он получил в родах и его организм оказывается незащищенным. И в этом смысле, важно, чтобы будущие матери были привиты против инфекционных болезней согласно календарю. От того, как вакцинировалась мать в младенчестве, в течение юности, в зрелости, зависит, насколько будет защищен ее ребенок в первые месяцы жизни. Так, если беременная была правильно привита в детстве от дифтерии, коклюша, столбняка, ее ребенок будет защищен от этих инфекций в первые 3 месяца жизни. Именно в этом возрасте мы вводим вакцину АКДС. Что касается вакцинации против кори и паротита, то материнские антитела уходят из организма ребенка приблизительно в 6-9 месяцев жизни, поэтому вакцинация проводится в возрасте 1 года, хотя можно было бы проводить ее и раньше.
- А зачем сегодня вакцинировать детей от тех заболеваний, которые практически исчезли? Например, в нашей стране не регистрируются случаи полиомиелита, а прививки продолжают делать.
- Благодаря массовой вакцинации в России уже несколько лет не регистрируются случаи заболевания, вызванного диким (природным) полиовирусом. Таким образом, можно признать, что в нашей стране одержана победа над второй (после оспы) страшной болезнью. Однако риск завоза вируса из-за границы по-прежнему существует, поэтому продолжать прививаться нужно. Используются живая и убитая (инактивированная) моновалентные вакцины, а также комбинированная пятикомпонентная французская вакцина, защищающая как от полиомиелита, так и от дифтерии, столбняка, коклюша и гемофильной инфекции. Как живая, так и убитая вакцины слабо реактогенны и в целом высокоэффективны. Однако убитая вакцина имеет некоторые преимущества перед живой по способности формировать иммунитет и полностью исключает возможность развития, так называемого, вакциноассоциированного, т. е. развившегося вследствие использования живой вакцины, полиомиелита у привитых. С целью исключения развития вакциноассоциированного полиомиелита во всем мире, в том числе и в России, первые две вакцинации в 3 и 4,5 месяца жизни проводятся исключительно инактивированными полиомиелитными вакцинами (ИПВ), последующие вакцинации – живыми вакцинами ОПВ.
- В нашей стране от ряда инфекций прививают только детей, относящихся к группам риска. Например, от гемофильной инфекции. Почему так происходит?
- Это связано с экономическими вопросами. От гемофильной инфекции нет отечественной вакцины, поэтому было приято решение вакцинировать только самых уязвимых детей. Думаю, что если эта вакцина будет создана у нас, то прививать будут всех детей с 2 месяцев, как это делается это в развитых странах. Прививка рекомендована всем детям до 5 лет. По данным международных и российских исследований, примерно половина всех гнойных бактериальных менингитов у детей раннего возраста вызываются гемофильной палочкой (b типа). На Западе и в странах Европы (Англия, Франция, Германия, Бельгия и др.) ежегодно регистрируются лишь единичные случаи заболевания, поскольку в развитых странах прививка против гемофильной инфекции проводится в плановом порядке вместе с вакцинацией против дифтерии, столбняка и коклюша.
- Если говорить о рисках серьезных осложнений, то некоторые эксперты утверждают, что они возникают при скрытых серьёзных патологиях, которые врачи не могут диагностировать стандартными методами. Что можно сделать, чтобы проверить ребенка на наличие патологий, которые могут вызвать проблемы при вакцинации?
- Противопоказанием ко многим прививкам является первичный иммунодефицит – эта патология довольно редко встречается и, как правило, проявляется к трем месяцам. В этом возрасте перед началом плановой вакцинации необходимо сделать общий анализ крови и мочи, а также провести осмотр невролога.
Из серьезных осложнений на прививки можно выделить всего три. Первое – это вакциноассоциированный полиомиелит (ВАП), который сегодня в России не регистрируется, поскольку первые две прививки проводятся инактивированными полиомиелитными вакцинами (ИПВ) вместо живой оральной полиовакцины (ОПВ).
Осложнения после вакцинации БЦЖ, например, холодный абсцесс, лимфадениты, вызваны неправильным введением вакцины. Поэтому медицинский персонал специально обучают в родильных домах и в поликлиниках данной технологии.
И третье серьезное осложнение – анафилактический шок. Есть вакцины (гриппозные и зарубежные паротитно-коревые вакцины, входящие в состав тривакцин), которые делаются на зародышах куриного эмбриона, поэтому противопоказанием к ним является аллергия на куриное яйцо. Про такого рода аллергию родители должны знать. К слову сказать, отечественная дивакцина против кори и паротита производится на основе перепелиных яиц.
- Получается, что отечественные вакцины не хуже и даже безопаснее зарубежных?
- Наша страна, еще со времен СССР, долгое время была впереди планеты всей по вакцинации. Так, например, первая в мире вакцина АКДС была создана у нас. И ВОЗ рекомендует использовать именно такую вакцину, как наша, для первичной иммунизации ребенка, потому что она обладает высокой иммуногенной и профилактической эффективностью. В чем-то, конечно, мы потеряли позиции, как я уже говорила, у нас, например, пока нет своей вакцины от гемофильной инфекции, но те вакцины, которые производятся в стране, безопасны и эффективны.
- Если вернутся к теме осложнений, реакции на прививки могут протекать более тяжело, если ребенок во время проведения прививок сталкивается с другими инфекциями. Как ухаживать за ребенком до прививок, чтобы избежать серьезных реакций?
- Небольшие реакции, такие как покраснение, болезненность в месте инъекции, небольшая температура являются нормальными реакциями на прививку, все они описаны в инструкции к препаратам и их не стоит бояться. Чтобы избежать риска развития серьезных реакций, нужно соблюдать несколько простых правил: минимизировать контакт ребенка с окружающими за несколько дней до и после прививки – не ходить в людные места (магазины, поликлиники и другие места скопления людей), не приглашать гостей в дом. Также необходимо исключить введение новых продуктов в рацион питания ребенка, чтобы не спровоцировать аллергическую реакцию, которую часто путают с реакцией на прививку.
- К слову, об аллергиях. Некоторые родители отказываются проводить пробу Манту, боятся вызвать аллергическую реакцию у детей. Можно ли заменить эту пробу на другие виды тестов? Например, диаскин-тест?
- Нет, потому что проба Манту показывает, инфицирован ребенок туберкулезом или нет. Ее проводят перед вакцинацией БЦЖ. Если проба Манту положительная, ребенка направляют к фтизиатру для дальнейшего обследования, если отрицательная – делают БЦЖ.
- Мы с вами подробно поговорили о прививках, но ситуация сейчас такова, что голоса антивакцинологов звучат громче, чем голоса эпидемиологов, инфекционистов, педиатров, и других специалистов.. И люди к ним прислушиваются. Почему так происходит, на Ваш взгляд?
Профилактика всегда лучше лечения. Когда люди отказываются от вакцинации, например, против гриппа, они не понимают, что за этим стоит. Считается, что грипп не опаснее ОРЗ, но это не так. В первую очередь он опасен своими осложнениями, которые часто возникают, особенно у детей раннего или у людей пожилого возраста. Может наблюдаться и летальный исход.
- Если родители все же боятся делать прививки детям, то какой главный аргумент в пользу прививок мог бы их убедить в необходимости профилактики?
- Я думаю, что вся наша беседа именно об этом. Не надо бояться вакцин, потому что современные вакцины безопасные, высокоиммуногенные, они обладают низкой реактогенностью и высокой профилактической эффективностью.
И сегодня наша задача состоит в том, как их еще больше улучшить и усилить их эффективность. Расширение календаря профилактических прививок ставит вопрос о создании комбинированных вакцин, когда одним уколом мы можем защитить ребенка сразу от нескольких инфекционных заболеваний. Необходимо сделать так, чтобы комбинированные вакцины стали доступными для населения, для этого нам надо создавать собственные вакцины.
В принципе вакцина – это лекарство, которое вводится не с лечебной, а профилактической целью. Профилактировать заболевание всегда легче, чем лечить. А те родители, которые отказываются прививать своих детей, ставят под угрозу их жизнь.
Мы отвечаем на интересующие вас вопросы в специальном разделе! Чаще всего это вопросы индивидуального характера в отношении вакцинации, иммунитета и тому подобного.
АКДС – прививка от коклюша, дифтерии и столбняка. Обеспечивающая комплексную защиту от вышеназванных болезней, она параллельно ставится с введением вакцины от полиомиелита/приемом иммунобиологического препарата перорально. Согласно НКПП, этот вид иммунизации входит в список обязательных. Причина: заболевания, развитие которых предупреждает прививка, сопровождаются тяжелыми последствиями, имеют высокий риск летального исхода. Так, в частности, до введения вакцинации смертность от столбняка составляла 90%, от дифтерии – 25%.
Чем опасны коклюш, дифтерия, столбняк и полиомиелит?
Коклюш относится к категории высококонтагиозных инфекционных заболеваний. Оно протекает тяжело, длится до 10 и более недель, характеризуется приступами мучительного кашля, которые не устраняют даже лекарства. Восприимчивость непривитых детей к возбудителю этой болезни составляет 100%. В запущенных случаях коклюш приводит к развитию пневмонии, энцефалопатии, судорог. Дети до 1 года (при отсутствии соответствующего лечения) могут задохнуться. После трех – четырех безуспешных попыток откашляться у них происходит остановка дыхания.
Дифтерия характеризуется отстроченным характером проявления последствий. Так, например, токсический миокардит может развиваться на 2–3 неделе болезни. Невриты и полирадикулоневропатии – через 1–3 месяца после полного выздоровления. Если человек не был вакцинирован от дифтерии, она может угрожать его жизни. Причиной возможной летальности может выступать как паралич дыхательной мускулатуры, так и инфекционно-токсический шок, полиорганная недостаточность.
Полиомиелит при тяжелой форме протекания приводит к параличу. Поражая ткани шейного, грудного и поясничного отдела спинного мозга, он способствует иннервации мышц нижних конечностей. У верхних конечностей блокируется нормальная работа трехглавых, дельтовидных мышц и супинаторов предплечья. К осложнениям такой болезни относят пневмонию, миокардит. При бульбарной форме течения полиомиелита существует вероятность столкнуться с острым расширением желудка, образованием язвы, непроходимостью кишечника.
График вакцинации
Согласно НКПП, курс профилактики развития дифтерии, коклюша и столбняка предполагает трехкратную вакцинацию. Так, прививки пациенту ставятся в 3, 4,5 и 6 месяцев. В 1,5 года выполняется первичная ревакцинация. Когда ребенок достигает 6 лет, процедуру иммунизации проводят повторно. В 14 лет выполняется третья ревакцинация. После пациенты прививаются каждые 10 лет с момента последнего вакцинирования.
Важно: так как сроки постановки АКДС совпадают со временем проведения еще одного важного профилактического мероприятия – предупреждения развития полиомиелита, оба направления совмещаются.
Постановка прививки АКДС не всегда проводится по плану. Иногда схема иммунизации меняется. В некоторых случаях педиатр разрабатывает индивидуальный план вакцинации пациента. Причин, по которым график профилактики может смещаться, немало.
К ним относятся:
- ослабленность организма, прохождение острой стадии болезни в период вакцинации;
- недостаточный вес (ребенок рожден недоношенным) для проведения иммунизации;
- отсутствие пациента на территории РФ в период от 3 месяцев до 1 года с отсутствием возможности привиться вакциной отечественного производства.
При этом следует знать: прививку АКДС разрешается ставить только до 4 лет. Если ребенок в этот временной промежуток не успел пройти вакцинацию, процедуру иммунизации проводят АДС-анатоксином (в 4–6 лет) или АДС-М-анатоксином (для пациентов старшего возраста). Последние обеспечивают защиту организма только от дифтерии и столбняка. Коклюшного компонента в их составе нет. Что касается профилактики полиомиелита, то она проводится отдельно.
Как подготовиться к постановке АКДС?
До того как ставить прививку от коклюша, дифтерии и столбняка, полиомиелита, ребенку необходим осмотр педиатра. Только специалист сможет дать независимую оценку состоянию юного пациента, и, исключив все возможные противопоказания, выдать ему допуск к введению иммунобиологического препарата. Важно: перед постановкой прививки ребенок должен быть здоров. Малейшие проявления простуды и других заболеваний – основание для выдачи временного медотвода от вакцинирования.
Противопоказания для прививания
Разрешение на проведение вакцинации ребенка/взрослого препаратом АКДС выдается в каждом случае индивидуально.
Временно не допустить к иммунопрофилактике пациента могут в том случае, если у него наблюдается:
- обострение хронической болезни;
- острая стадия протекания инфекционного заболевания;
- ослабленный иммунитет после проведения операции, другого.
При этом некоторые ограничения относятся к категории ложных противопоказаний. Т.е. прививку ставить можно, но только после нормализации состояния пациента. Таковыми являются недоношенность, диатез, сезонные аллергические заболевания, тяжелые побочные реакции на АКДС и судороги у родственников. Также существует перечень абсолютных противопоказаний к постановке прививки от коклюша, дифтерии, столбняка, полиомиелита.
- чувствительность к составляющим вакцины;
- первичные и вторичные иммунодефицитные состояния;
- прогрессирующие болезни нервной системы;
- тяжелые побочные реакции на предыдущее введение препарата.
Прививка таким пациентам делается АДС – вакциной, не содержащей коклюшной составляющей. При этом обязательным для них является консультация узкого специалиста, сдача анализов, прохождение дополнительного медицинского обследования.
Место введения вакцины
Ассоциированная вакцина (включает в свой состав возбудители болезней: коклюш, дифтерия, столбняк, полиомиелит) вводится внутримышечно. Для детей 0–3 лет место введения инъекции – переднелатеральная область бедра. Для взрослых пациентов – дельтовидная мышца. Введение препарата в ягодичную область запрещается. Причина: малая эффективность вакцинации, высокий риск повреждения сосудов, седалищного нерва.
В тех случаях, когда профилактика полиомиелита предполагает введение отдельной вакцины, способ выполнения этой медицинской манипуляции определяется этапом вакцинации и рекомендациями производителя. Так, в частности, прививка с ИПВ (инактивированной полиомиелитной вакциной) ставится в плечо, подлопаточную область или бедро. Живая вакцина ОПВ вводится перорально. В последнем случае она попадает на лимфоидную ткань глотки или небные миндалины. Ребенка просят запрокинуть голову и открыть рот, куда капают 2 или 4 капли (определяется дозировкой препарата).
Что делать после постановки прививки?
На протяжении получаса после вакцинации необходимо находиться на территории медучреждения. Причина: если возникнет острая реакция на препарат, врачи смогут быстро прийти на помощь. Риск осложнений будет сведен практически до нуля. При этом сидеть рядом возле прививочного кабинета необязательно. Можно выйти на улицу и прогуляться поблизости с поликлиникой (и в пределах досягаемости медперсонала, и полезно для здоровья).
Принимать душ с водой комнатной температуры можно. Париться, мыться в горячей ванне 2 – 3 дня после постановки прививки нежелательно. Организм привитого ослаблен и уязвим к заболеваниям. Лучшим решением в этот период времени будет полное избегание перегрева и охлаждения. Оптимальным будет, если температура воздуха в помещении не будет превышать 22°С, а влажность – 70%.
Перекармливать ребенка не рекомендуется. Это негативно скажется на его состоянии. Питье можно давать без ограничения. При этом в качестве жидкости для утоления жажды следует использовать не соки, а теплую воду, некрепкий чай, настой ромашки. Что касается питания, то из него рекомендуется временно убрать продукты-аллергены (шоколад, ягоды красного цвета, грибы, твердый сыр, другое). Также не следует вводить в рацион новую пищу во избежание возникновения специфического иммунного ответа.
Реакции организма на АКДС
После введения иммунобиологического препарата у пациента могут наблюдаться незначительные изменения в месте укола. Относящиеся к категории местных реакций, они выражаются в:
- покраснении;
- появлении уплотнения;
- отеке.
Ребенок может жаловаться на боль в ноге и слегка прихрамывать. Как правило, такие неприятные симптомы проходят за неделю. Если они не исчезают, требуется консультация специалиста. Для справки: наиболее часто гипермию и пастозность (отек) вызывают вакцины, которые содержат адъюванты для усиления иммунного ответа. Наряду с местными, у ребенка могут проявляться общие реакции на прививку.
- повешение температуры тела;
- расстройство стула;
- повышенную нервную возбудимость;
- нарушения аппетита.
Ребенок может жаловать на головную боль, слабость, бессонницу. Все это является нормой. Однако следует уметь отделять естественные реакции на АКДС от патологических состояний. Последними являются длительный плач, лихорадка, затрудненное дыхание, судороги, временная обездвиженность. Чтобы облегчить период реабилитация ребенка после постановки прививки, рекомендуется неукоснительно следовать данным врачом рекомендациям. В частности, дать ему жаропонижающее с целью предупреждения повышения температуры тела. Помните: недомогание (в умеренных его проявлениях) является нормальной реакцией. Оно говорит о запуске в организме процессов выработки специфического иммунитета.
Возможные осложнения
Тяжелые реакции на АКДС могут возникнуть, если юный пациент не был обследован грамотно. Противопоказания имелись, но, несмотря на это прививка была сделана.
К таким последствиям вакцинации относят:
- нарушения в работе центральной нервной системы;
- тяжёлые аллергические реакции;
- резидуальные судорожные состояния.
Иммунизация препаратом ОПВ может стать причиной развития вакцинно-ассоциированного полиомиелита. Статистика показывает, что последний встречается в 1 случае на 1 000 000 и чаще всего имеет абортивную форму (без паралича). Тяжелое течение болезни наблюдается крайне редко. Имеющее паралитическую форму, оно выражается в поражении разных отделов нервной системы: спинального, понтинного или бульбарного.
Виды вакцин
По способности вырабатывать невосприимчивость к одному или нескольким возбудителям все вакцины делятся на моно- и ассоциированные. Первые обеспечивают защиту от одного заболевания. Вторые – от нескольких (пример: коклюш, столбняк, дифтерия). В частности, профилактика полиомиелита может проводиться как параллельно с вакцинацией АКДС, так и быть включенной в программу комплексной иммунизацией одним препаратом. Все зависит от производителя.
БиВак Полио (Россия)
Моновакцина, предназначенная для профилактики полиомиелита. Она включает в свой состав вирус возбудителя (аттенуированные штаммы Сэбина тип 1, тип 3), магния хлорид, канамицин – не более 30мкг на 1 дозу препарата. Статистические данные говорят о том, что представленный препарат обладает высокой степенью сероконверсии. Так, в частности, стойкий иммунитет к болезни вырабатывается у 90 – 95% пациентов, успешно прошедших процедуру вакцинирования.
БиВак Полио может применяться совместно с АКДС (вакцинацией пациента АДС или АДС-М анатоксином). Допускается вероятность использования препарата с другими вакцинами, входящими в список разрешенных НКПП. Каждый случай рассматривается индивидуально. При этом следует помнить: иммуносупрессоры могут уменьшить иммунный ответ на вакцинацию ОПВ. Также они могут спровоцировать размножение вируса и увеличение времени его выделения с калом.
Иммунизация БиВак Полио может проводиться с 6 месяцев. До этого профилактика полиомиелита предполагает использование ИПВ (инактивированной вакцины с разрушенными частицами вируса). Вакцинация таким препаратом является допустимой только в отношении здоровых пациентов. Категорически запрещается ее применять в рамках профилактики полиомиелита у беременных, больных с неврологическими расстройствами и иммунодефицитными состояниями, детей из группы риска.
АДС (Россия)
Двухкомпонентная вакцина, использующаяся для предупреждения дифтерии и столбняка. Она содержит анатоксины вышеназванных заболеваний, а также вспомогательные вещества. Характеризующаяся отсутствием коклюшного компонента, АДС считается слабореактогенным препаратом. У отдельных вакцинированных она может вызвать общие и местные реакции. В исключительных случаях – стать причиной обострения аллергического заболевания.
АДС разрешается параллельно вводить с постановкой других прививок НКПП. Главное – не смешивать его в одном шприце с иными препаратами для парентерального введения. Прием иммуноглобулина на профилактику болезней такой вакциной не оказывает влияния. Также допускается возможность проведение иммунизации с параллельным использованием поддерживающих доз стероидов.
Прививка АДС может ставиться с 3 месяцев (при наличии противопоказаний к АКДС, выработанного иммунитета к вирусу коклюша). Если юный пациент не был привит от дифтерии и столбняка, допускается вариант его вакцинации этим препаратом до 6 лет. После профилактика вышеназванных заболеваний проводится с использованием АДС-М анатоксина. К временным причинам медотвода от такой вакцинации относят болезни инфекционной и неинфекционной этиологии, хронические заболевания в острой стадии. Категорически запрещается ставить прививку АДС при тяжелых побочных реакциях, поствакцинальных осложнениях, вызванных первичной иммунизацией пациента.
АКДС (Россия)
Трехкомпонентная вакцина, направленная на борьбу с коклюшем, дифтерией и столбняком. В ее состав входят возбудители вышеназванных заболеваний, а также гидроксид алюминия, тиомерсал – не более 57,5мкг на одну дозу препарата. Курс вакцинации таким препаратом состоит из трех прививок. По его окончании у прививаемого формируется стойкий специфический иммунитет (при условии соблюдения утвержденного НКПП графика).
АКДС можно параллельно вводить с вакциной от полиомиелита. Также разрешается ее ставить совместно с проведением профилактики других болезней НКПП. Исключение – БЦЖ (предупреждение развития туберкулеза). Если до 4 лет юный пациент не получил прививку с использованием этого препарата, ее не ставят. В качестве альтернативы ребенку в возрасте до 6 лет проводят иммунизацию АДС-анатоксином, лицам старшего возраста АДС-М-анатоксином.
Минимальный возраст для первичной вакцинации АКДС – 3 месяца. Ревакцинация выполняется, когда пациенту исполняется 4,5 месяца. Далее – в полгода. Противопоказаниями к использованию такого препарата относят болезни нервной системы в стадии прогрессирования, афебрильные судороги в анамнезе. Не допускается его применение при чувствительности к составляющим иммунобиологического препарата, сопровождающейся тяжелыми реакциями (гипермией свыше 3см в диаметре, повышением температуры до 39°С).
Пентаксим (Франция)
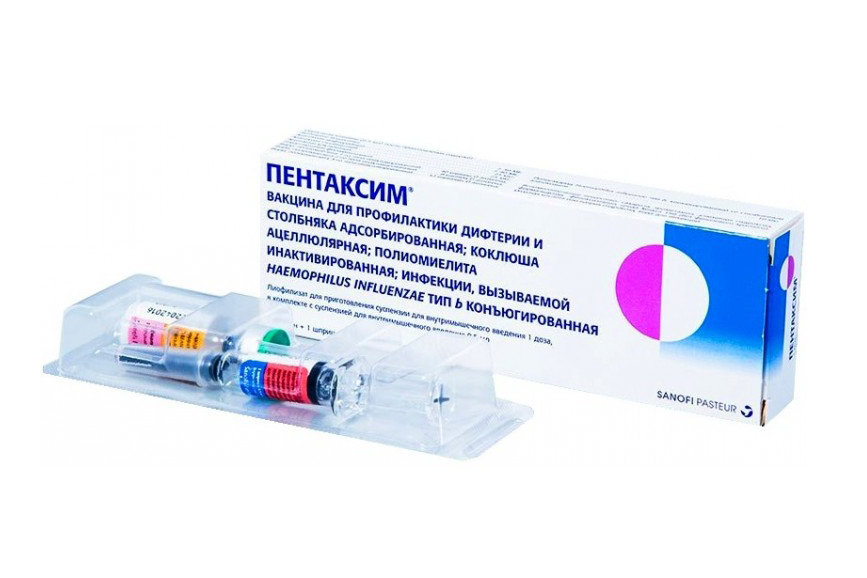
Ассоциированная вакцина для защиты организма от коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции. Она содержит возбудители всех вышепредставленных заболеваний, вспомогательные вещества. Согласно статистике, данный вид препарата показывает высокие показатели сероконверсии. Так, в частности, антитела к дифтерии и столбняку наблюдаются у 100%, к полиомиелиту – у 99%, к коклюшу и гемофильной инфекции – у 88% привитого населения.
Возможность совместного применения Пентаксима с другими иммунобиологическими препаратами не имеет достоверных данных. Единственное, что она предполагает, так это то, что нельзя допускать его смешивания с другими вакцинами НКПП. Следует знать: в течение 1–2 недель после постановки такой прививки анализ мочи может давать положительную реакцию на вирус гемофильной инфекции. Принимая это во внимание, следует использовать другие методы диагностики рассматриваемого заболевания.
Вакцинация Пентаксимом может проводиться с 2 месяцев. Далее, прививка с таким препаратом будет ставиться согласно индивидуально утвержденному графику иммунизации: 2-3-4, 2-4-6 или 3-4-5 (соответственно рекомендаций лечащего врача). С осторожностью вакцину следует использовать в отношении пациентов с невритом плечевого нерва, синдромом Гийена-Барре. Запрещается ее применение для иммунизации детей с прогрессирующей энцефалопатией, непереносимостью компонентов препарата.

Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Автор:
Баймурзина Оксана Викторовна
Заместитель главного врача, педиатр
Полиомиелит – высококонтагиозное вирусное заболевание, которое приводит к параличу рук, ног и дыхания, а также может стать причиной смерти. Возбудители полиомиелита проникают на слизистую рта преимущественно через загрязненную воду. Возможно также заражение воздушно-капельным путем.

Чем опасен полиомиелит?
Большая часть инфекций (>95%) протекает без симптомов, но при этом образуются антитела. Если есть признаки болезни, существуют различные картины болезни:
· Абортивный полиомиелит: воспаление желудочно-кишечного тракта (гастроэнтерит), лихорадка, тошнота, боль в горле, боли в мышцах и головные боли без участия центральной нервной системы.
· Непаралитический полиомиелит (асептический менингит): воспаление мозговой оболочки без паралича.
· Паралитический полиомиелит (1 из 200 инфекций) с типичными симптомами паралича: при этом самостоятельное дыхание может стать невозможным, может потребоваться пожизненное использование искусственной вентиляции легких. Паралич также может привести к смерти.
Еще через десятилетия после заражения может возникнуть постполиотический синдром. Лечения полиомиелита не существует. Предусмотрено только назначение симптоматической терапии для устранения дискомфорта.
Виды вакцин

Доступны различные вакцины, которые врач вводит с помощью шприца в нескольких разовых дозах. Вакцинация от полиомиелита для младенцев часто сочетается с другими вакцинами. Комбинированная прививка распределяется по четырем разовым дозам: первую получают младенцы в возрасте 3 месяцев, последнюю – на втором году жизни.
Виды вакцин от полиомиелита:
· Прививка ОПВ (оральная полиомиелитная вакцина). Выпускается в форме капель и содержит ослабленные формы двух типов вирусов. Пассивный иммунитет вырабатывается в кишечнике.
ОПВ дешевле. Препарат производится в России и имеет хорошие отзывы. Инактивированная вакцина от полиомиелита является импортным продуктом. Препараты имеют определенные отличия, имеют свои побочные реакции и положительные стороны.
Выбор препарата остается за врачом. Многие специалисты предпочитают использовать комбинированные вакцины. Если у ребенка имеются противопоказания, тогда назначаются монопрепараты.
Противопоказания

Как и все прививки, вакцинация от полиомиелита не проводится в период острого инфекционного заболевания или обострения хронической патологии. То же самое относится и к серьезным аллергическим реакциям на вакцинацию против полиомиелита или любого из его компонентов.
Плюсы и минусы
Вакцинация от полиомиелита обычно проводится в младенческом возрасте в рамках базовой иммунизации вместе с пятью другими стандартными прививками. Полиомиелит является серьезным инфекционным заболеванием, которое в стадии развития приводит к инвалидности в случае поражения серого вещества спинного мозга. Преимущества вакцинации от полиомиелита:
· позволяет избежать заражения и предотвратить инвалидность, деформации скелета и паралич;
· у привитого вырабатывается иммунитет от заболевания, поэтому даже при заражении ребенок перенесет болезнь гораздо легче;
· побочные реакции после вакцинации в преимущественном большинстве отсутствуют.
Многие считают, что вакцина имеет недостатки, которые выражены развитием болезни полиомиелит. Но вероятность такого исхода составляет не более 1 случая на 2,7 млн. человек.
Прививка не опасна для жизни и здоровья ребенка. Цель – защита от заражения в будущем путем создания барьера от инфекции. Наиболее безвредной является инактивная вакцина.
Побочные реакции

Комбинированная вакцина против полиомиелита, часто используемая у младенцев, обычно хорошо переносится. В месте инъекции может возникнуть покраснение или болезненный отек. Возможны также аллергические реакции.
Поскольку иммунная система реагирует на вакцину, это может временно вызвать различные недомогания. К ним относятся, например:
· головные боли и ломота;
· лихорадка и усталость;
· раздражительность и озноб.
Эти реакции вакцинации обычно проходят самостоятельно через 1-3 дня.
Возможные осложнения
Прививка от полиомиелита может иметь серьезные последствия для детей. Среди опасных последствий после вакцинации живой прививкой следует выделить вакциноассоциированный полиомиелит. Среди серьезных последствий также следует выделить аллергические реакции в виде зуда, сыпи и отека.
Бывает ли повышенная температура после прививки?
После введения вакцины от полиомиелита детям может повыситься температура тела. Такая реакция считается нормальной и указывает на то, что в организме начали вырабатываться антитела, необходимые для борьбы с вирусом. Небольшое повышение температуры тела наблюдается у 1-4% пациентов. Температура может повыситься до 37,5-38,6 градусов. Если показатели превышают умеренный уровень, тогда следует принять жаропонижающее средство.

Сколько прививок делают от полиомиелита?
В российском национальном календаре прививок предусмотрен следующий график вакцинации от полиомиелита:
· на 1-м году жизни – в 3,4,5 и 6 месяцев;
· на 2-м году жизни – в 18 и 20 месяцев;
· в 14-летнем возрасте – однократно.
В соответствии с календарем РФ, первые две прививки проводятся ИПВ, третья – ОПВ. Курс вакцинации подразумевает использование только инактивированных вакцин. При введении двух доз ОПВ удается обеспечить высокую местную защиту в кишечнике. При дальнейшем использовании живых вакцин снижается риск развития вакциноассоциированного полиомиелита.
В российском национальном календаре прививок предусмотрен следующий график вакцинации от полиомиелита:
- на 1-м году жизни – в 3, 4,5 и 6 месяцев;
- на 2-м году жизни – в 18 и 20 месяцев;
- в 6-летнем возрасте – однократно.
В соответствии с календарем РФ, первые четыре прививки проводятся ИПВ, остальные – ОПВ. Курс первичной вакцинации подразумевает использование только инактивированных вакцин. При введении двух доз ОПВ удается обеспечить высокую местную защиту в кишечнике. При дальнейшем использовании живых вакцин снижается риск развития вакциноассоциированного полиомиелита.
Советы родителям
Если у ребенка часто возникают аллергические реакции или же он является аллергиком, то вакцинация возможна только в период ремиссии. Перед введением вакцины нет необходимости в использовании каких-то медикаментозных средств.
Если после вакцинации у ребенка возникают следующие симптомы, следует обратиться к врачу:
· появление признаков ОРЗ (насморк, кашель и пр.);
· дисфункции желудочно-кишечного тракта;
· одышка, снижение мышечного тонуса конечностей.
Речь идет о признаках вакциноассоциированного полиомиелита, которые могут появиться через 4-30 дней после введения ОПВ. Визит к педиатру необходим при нарушении сердечного ритма, появлении крапивницы и сильных головных болей.
После вакцинации рекомендуется отказаться от посещения людных мест. Ребенку нужно давать пить больше очищенной воды, а также исключить из рациона аллергенные продукты.
Предостережение для непривитых
Заявленная цель Всемирной организации здравоохранения (ВОЗ) – искоренить полиомиелит, и Россия также привержена этой цели. Тем не менее, полиомиелит по-прежнему встречается в Пакистане, Афганистане или Нигерии и также может быть перенесен туристами на территорию Российской Федерации. Поэтому вакцинация против полиомиелита по-прежнему рекомендуется, важна и необходима.
Каждый должен быть вакцинирован против полиомиелита, в идеале уже в младенчестве. Люди, которые не были привиты в детстве, или чей статус вакцинации неизвестен, должны наверстать вакцинацию от полиомиелита.
Заключение

Статья не заменяет прием врача. Обязательно проконсультируйтесь со специалистом, который определит диапозон и назначит лечение.
Читайте также:

