Акантамебный кератит можно ли заразить других
Обновлено: 25.04.2024
Кератиты и гнойные язвы роговицы при контактной коррекции
Журнал: Вестник офтальмологии. 2018;134(4): 17‑24
В России отсутствуют публикации по анализу частоты, причин и последствий инфекционных осложнений, связанных с ношением контактных линз (КЛ). Цель — проанализировать случаи тяжелых инфекционных кератитов и язв роговицы, связанных с ношением КЛ; разработать оптимальную тактику ведения таких пациентов, определить направления совершенствования методов профилактики, диагностики и лечения. Материал и методы. С 2009 по 2016 г. под наблюдением находились 97 пациентов (103 глаза) с инфекционными кератитами и язвами роговицы, связанными с ношением КЛ. Проанализирован анамнез заболевания. У 61 пациента делали соскоб на посев с роговицы и конъюнктивы. Выработана трехэтапная тактика лечения с использованием 2—4 видов противомикробных препаратов. Результаты. В 77 (79,3%) случаях развитие инфекционного процесса было связано с нарушением рекомендованных правил ношения и ухода за КЛ. Преобладали КЛ длительного ношения (62 случая). Однодневные КЛ были в 17 случаях, ортокератологические — в 8, жесткие — в 1 случае. У 9 пациентов вид КЛ был неизвестен. Средняя острота зрения при поступлении составляла от 1,0 до светоощущения с неправильной проекцией света, при этом в 71 случае была ниже 0,3. По данным микробиологических исследований получен рост микрофлоры в 20 случаях (32,8% информативности): Pseudomonas aeruginosa (9 глаз), Staphylococcus epidermidis, Acinetobacter species, плесневые грибы (по 2 глаза), Cryptococcus laurentii, Serratia marcescens, Burkholderia cepacia, Staphylococcus hominis, Candida (1 глаз). Не менее чем у 10% пациентов отмечалась небактериальная инфекция (грибы и акантамеба). Средний срок пребывания пациентов в стационаре составил 15,2±8,9 дня. Хирургическое лечение потребовалось 15 (15,5%) пациентам, в том числе 5 — сквозная кератопластика. В исходе лечения средняя острота зрения составила 0,48±0,33, причем в 67 случаях она достигла 0,3—1,0; в 3 случаях светоощущение с правильной проекцией, в 2 — с неправильной. Заключение. Выработана эффективная тактика ведения пациентов с кератитами и гнойными язвами роговицы, вызванными контактной коррекцией. Необходимо совершенствование микробиологических методов исследований. Целесообразно создание единой общероссийской базы данных осложнений, связанных с ношением КЛ.
В мире более 140 млн человек пользуются контактными линзами (КЛ), из них в США 39,2 млн, в Российской Федерации (РФ) — около 5 млн [1, 2]; 2/3 пользователей КЛ — женщины. Средний возраст носителей КЛ в мире 32 года. При этом он колеблется от 24 лет в странах Азии до 39 лет в Европе. В РФ средний возраст пользователей КЛ составляет 25 лет [1—4].
По данным литературы, от 9 до 40% всех бактериальных кератитов связано с ношением КЛ [4—8]. Инфекционные осложнения контактной коррекции относятся к наиболее тяжелым, способным привести к потере зрительных функций и даже органа зрения.
Частота развития микробных кератитов при ношении КЛ колеблется в больших пределах: 2—12 случаев на 10 000 носителей однодневных КЛ [7, 9—12], 9—96 случаев на 10 000 носителей многодневных КЛ [7, 9, 11—13], 7,7—13,9 случая на 10 000 носителей ортокератологических линз, набирающих в последние годы популярность [14]. Однако в среднем частота таких осложнений составляет 0,02—0,2% среди носителей КЛ и остается стабильной на протяжении многих лет, несмотря на развитие отрасли [4, 15, 16].
По данным P. Morgan, только 3% всех носителей КЛ соблюдают все правила пользования ими и около 23% — соблюдают большинство правил [17]. Несмотря на вариабельность данных литературы, контактная коррекция рассматривается как один из ведущих факторов риска развития кератита наряду с травмами.
Следует отметить, что в России отсутствуют какие-либо обобщающие эпидемиологические исследования частоты и причин инфекционных осложнений, связанных с контактной коррекцией.
Цель работы — проанализировать случаи тяжелых инфекционных кератитов и язв роговицы, связанных с ношением КЛ; разработать оптимальную тактику ведения таких пациентов, определить направления совершенствования методов профилактики, диагностики и лечения.
Материал и методы
С июля 2009 по 2016 г. под наблюдением находились 97 пациентов (103 глаза) с тяжелыми кератитами и язвами роговицы, вызванными ношением КЛ, проходивших лечение в Московской офтальмологической клинической больнице (с марта 2014 г. переименована в Филиал № 1 ГКБ им. С.П. Боткина). Эта группа пациентов составила около 10% всех случаев кератитов и язв роговицы по данным стационара нашей клиники. Средний возраст пациентов составил 30 лет (от 16 до 65), средние сроки наблюдения — от 1 до 6 мес (отдельных пациентов — до 3 лет).
Острота зрения при поступлении: 0,3—1,0 — 32 глаза; 0,01—0,2 — 49 глаз; светоощущение с правильной проекцией — 20 глаз, с неправильной проекцией — 2 глаза.
На основе многолетнего опыта наблюдения и ведения таких пациентов нами была выработана трехэтапная тактика лечения.
I этап — активная антимикробная терапия (2—4 нед);
II этап — репаративный (восстановительный) период (1—2 мес);
III этап — реабилитационный период (1—3 мес).
При подозрении или подтверждении грибковой инфекции использовали как местные (флюконазол 0,2%, амфотерицин Б 0,15%), так и системные (итраконазол 200 мг/сут, флюконазол 50—100 мг/сут, нистатин 1 500 000 Ед./сут) противогрибковые препараты. Для местного применения все препараты готовили ex tempora из растворов для внутривенного введения. Продолжительность лечения составляла от 2 до 4 нед.
Всем пациентам обязательно местно назначали циклоплегические препараты длительной (атропин 0,1 или 1%) или средней (циклопентолат 1%) продолжительности действия.
Нестероидные противовоспалительные средства назначали, как правило, коротким курсом на 3—5 дней для купирования/уменьшения болевого синдрома и потенцирования мидриаза. Более длительное их применение представляется нецелесообразным из-за возможного подавления процессов заживления роговицы (вплоть до развития местных трофических нарушений) [18—20].
Использование противовирусной и слезозаместительной терапии на этом этапе у данной группы пациентов представляется нецелесообразным. Ни у одного пациента не было ни клинической картины, ни лабораторного подтверждения вирусной этиологии заболевания.
Системное назначение антибактериальных препаратов при изолированном поражении роговицы нецелесообразно из-за отсутствия значимого влияния на инфекционный процесс в сравнении с местной терапией и возможных побочных системных эффектов препаратов.
Ряду пациентов назначали физиотерапевтические процедуры в виде электрофореза с антибактериальными и ферментными препаратами. Однако следует с осторожностью относиться к данному методу лечения в связи с возможным неблагоприятным влиянием на заживление дефекта роговицы и субъективным дискомфортом у пациентов с повреждением эпителиального покрова роговицы.
К местному применению кортикостероидных препаратов в острый период заболевания следует относиться настороженно ввиду возможного усиления инфекционного процесса, особенно при небактериальной инфекции, а также углубления и увеличения площади язвенного дефекта роговицы.
При прогрессировании процесса, несмотря на проводимую терапию, и/или при угрозе перфорации ряду пациентов проводили хирургическое лечение с органосохраняющей целью — покровную эпикератопластику, реконструктивную сквозную кератопластику (СКП).
На II этапе делали акцент на применении препаратов высокой вязкости (на основе гелей и мазей), стимулирующих репаративные процессы в роговице, в сочетании с кортикостероидами.
Предпосылками для выделения II этапа лечения пациентов с инфекционными кератитами и гнойными язвами роговицы явились:
1. Токсикоаллергическая реакция на массивную местную многокомпонентную терапию (часто проявляющаяся в виде токсической кератопатии и хемоза конъюнктивы).
2. Остаточный дефект роговицы.
3. Размывание собственной слезной пленки на фоне частых инстилляций, применения глазных мазей.
4. Возможное временное развития дисфункции мейбомиевых желез (чаще у более возрастных пациентов).
5. Локальное нарушение конфигурации (корнеотопографии) поверхности роговицы, которая может меняться в сроки до 3—6 мес после начала заболевания, что связано с неравномерным истончением роговицы в зоне бывшей язвы и формированием рубцового помутнения роговицы в зоне воспаления.
Результаты
Данная патология ежегодно составляет около 10% случаев всех микробных кератитов и язв роговицы, по данным нашего стационара, и остается стабильной на протяжении всех лет наблюдения.
Среди КЛ, используемых пациентами, преобладали мягкие КЛ длительного ношения (от однонедельной до трехмесячной замены) — в 62 (63,9%) случаях. В 17 (17,5%) наблюдениях были однодневные КЛ, в 8 (8,2%) — ортокератологические линзы (рис. 4, 5). Рис. 4. Акантамебный кератит на фоне ношения ортокератологических линз (а) и контактных линз месячной замены (б). Рис. 5. Исходы лечения кератитов, вызванных КЛ длительного ношения (а) и ежедневной замены (б). Острота зрения 0,3 и 1,0 соответственно. Жесткие К.Л. послужили причиной заболевания только в 1 случае. У 9 пациентов вид КЛ был неизвестен.
По данным анамнеза, в 77 (79,3%) случаях развитие инфекционного процесса было связано с нарушением рекомендованных правил ношения и ухода за КЛ: ношение КЛ во время сна — 22 случая, использование КЛ дольше рекомендованного срока ношения — 15 случаев, ношение КЛ на фоне воспалительного процесса — 12 случаев, применение просроченных многофункциональных растворов — 6 случаев, травмирование роговицы при надевании или снятии КЛ с последующим их ношением — 4 случая, использование непредназначенных растворов (вплоть до проточной воды) — 2 случая, прочие причины — 16 случаев. В 20 (20,6%) наблюдениях выяснить причины заболевания по данным анамнеза не удалось.
Отметим, что, по данным литературы, при оставлении КЛ на ночь риск возникновения инфекционного кератита возрастает многократно — в 10—15 раз [8, 21—23].
По данным микробиологических исследований у 61 пациента получен рост микрофлоры в 20 случаях (32,8% информативности): Pseudomonas aeruginosa (9 глаз) (рис. 1, 2, Рис. 1. Рис. 1. Кератит с изъязвлением после ношения ортокератологических линз. а – при поступлении; б – после лечения. Рис. 2. Рис. 2. Типичный внешний вид гнойной язвы роговицы, вызванной Pseudomonas aeruginosa. 3), Staphylococcus epidermidis, Acinetobacter species, плесневые грибы (по 2 глаза), Cryptococcus laurentii, Serratia marcescens, Burkholderia cepacia, Staphylococcus hominis, Candida (1 глаз). В 36 случаях посев был стерилен. Из них в 3 наблюдениях клинически была грибковая инфекция, в 5 — акантамеба.

Рис. 3. Гнойная язва роговицы, вызванная Pseudomonas aeruginosa на фоне ношения линз длительной замены без снятия на ночь. а – состояние при поступлении; б – после лечения.
В клиническом течении инфекционного процесса у данных пациентов можно выделить следующие особенности:
1. Крайняя агрессивность инфекции (часто наличие резистентности к антимикробным препаратам).
2. Часто быстрая динамика клинической картины (как в положительную, так и отрицательную сторону).
3. Практически во всех случаях в исходе формировалось стойкое помутнение роговицы в зоне поражения (при обширных и/или паралимбальных процессах нередко с васкуляризацией стромы).
Среди особенностей клинической картины выделялись: наличие на роговице инфильтрата с изъязвлением (от поверхностных до глубоких). В 38 (36,9%) случаях поражение роговицы сочеталось с наличием гипопиона. У 12 (12,4%) пациентов по данным эхографии выявлялся экссудативный выпот в стекловидном теле.

Хирургическое лечение потребовалось 15 (15,5%) пациентам: покровная эпикератопластика лиофилизированной кадаверной роговицей с каймой склеры — 8 глаз, промывание передней камеры раствором антибиотика — 5 глаз (в 3 случаях с одномоментным проведением СКП, в 2 случаях у одного пациента), СКП — 6 случаев (4 пациента, у 1 пациента — трижды (рис. 6), Рис. 6. Кератит грибковой этиологии (а), потребовавший трижды проведения реконструктивной сквозной кератопластики из-за рецидива инфекции на трансплантате (б). в 2 случаях с одномоментной экстракцией катаракты), диатермокоагуляция инфильтратов роговицы — 2 случая.
Средний срок пребывания пациентов в стационаре составил 15,2±8,9 дня (от 2 до 46 дней). На фоне лечения в 67 случаях острота зрения достигла 0,3—1,0, в 31 — 0,01—0,2, в 3 наблюдениях — светоощущение с правильной проекцией, в 2 — с неправильной.
На двух последних пациентах остановимся подробнее.
Одна пациентка с грибковым кератитом и формированием перфорации роговицы из-за невозможности проведения СКП в условиях нашей больницы после выполнения покровной эпикератопластики была направлена для проведения хирургического лечения в федеральное учреждение, однако она выпала из поля зрения как нашей больницы, так и данного учреждения. Очевидно, что без выполнения СКП вероятность сохранения глаза как органа в данном случае представляется минимальной.
У другого пациента, гражданина Узбекистана, на фоне длительного торпидного течения с неясной этиологией (посевы отрицательные), несмотря на неоднократное промывание передней камеры и массивную как антибактериальную, так и противогрибковую терапию, сохраняется обширный инфильтрат на всю толщину роговицы с постоянным уровнем гипопиона. Возможной тактикой ведения такого пациента является проведение реконструктивной СКП. Однако по техническим и финансовым причинам данное лечение было невозможно.
Ни в одном случае не потребовалось удаления глазного яблока. Однако, учитывая два описанных выше случая, без выполнения реконструктивных операций вероятность потери глаз как органов в данных ситуациях крайне высока. Практически во всех наблюдениях в исходе сформировалось стойкое помутнение роговицы различной степени выраженности в зоне поражения.
Ведущей причиной заболевания (до 80% случаев) явилось нарушение рекомендованных правил ношения и ухода за К.Л. Информативность посевов не превышает 34%, что можно объяснить, с одной стороны, недостаточной чувствительностью данного метода, с другой — недостаточным вниманием лабораторий к возможному наличию атипичной бактериальной и небактериальной инфекции. Ведущим инфекционным агентом, по результатам посевов, является Pseudomonas aeruginosa (9 глаз), что соответствует данным мировой литературы [7, 15, 24—26]. В 10% случаев причиной заболевания являлась небактериальная инфекция — грибы и акантамеба. Вирусная инфекция не характерна для этой группы пациентов. Эти данные необходимо учитывать при первичном подборе терапии.
Наибольшую сложность на сегодня представляет лечение грибковых язв роговицы, с которыми в большинстве случаев связан неблагоприятный исход лечения. Причинами этого, на наш взгляд, являются следующие моменты:
1. Крайне низкая информативность посевов (требуют особых сред и прицельного внимания со стороны сотрудников лабораторий) и недоступность современных молекулярных методов диагностики.
2. Выявление грибковой инфекции значительно реже происходит до вида гриба, определяется лишь тип гриба (плесень, дрожжи, мицелий).
3. Редко определяется чувствительность к противогрибковым препаратам в связи с отсутствием таких функций в лабораториях.
4. Клиническая картина часто смазана, что приводит к неверному выбору первичной терапии, усугубляющей тяжесть течения инфекции.
5. Сочетание грибковой язвы роговицы с увеитом является крайне неблагоприятным фактором в отношении прогноза результата консервативного лечения, если не определена чувствительность инфекции к выбранным препаратам.
6. Грибковая инфекция значительно чаще, чем любая другая, требует проведения реконструктивных кератопластических вмешательств по срочным показаниям. При этом имеется высокий риск рецидива инфекции на трансплантате.
7. Отсутствие в РФ разрешенных противогрибковых препаратов для местного применения в офтальмологии и как следствие — возникновение потенциальных проблем:
а) юридических (решение вопроса о применении не разрешенных в офтальмологии препаратов, приготовленных ex tempora);
б) финансовых (покупка избыточного количества препарата с целью приготовления раствора для местного применения);
в) медицинских (повышенный риск побочных эффектов препаратов, приготовленных ex tempora).
Вывод
1. Тяжелые случаи язв роговицы и кератитов у носителей КЛ требуют срочного и максимально энергичного стационарного лечения. При отсутствии эффекта от консервативной терапии необходимо хирургическое лечение, вплоть до сквозной пересадки роговицы.
2. На основе 7,5-летнего опыта разработана трехэтапная тактика ведения пациентов с инфекционными заболеваниями роговицы на фоне ношения КЛ, позволяющая во всех случаях (при доступности выполнения кератопластических операций) достичь полного купирования инфекционного процесса, сохранить зрительные функции и снизить частоту хирургических вмешательств.
3. Крайне ограниченная доступность в настоящее время проведения кератопластических операций (в первую очередь из-за нерешенных юридических аспектов в этой области) у пациентов с острой патологией роговицы на сегодня сильно затрудняет в тяжелых случаях оказание им адекватной и исчерпывающей помощи.
4. С целью повышения информативности результатов микробиологических исследований и сокращения сроков их получения требуется активное внедрение современных молекулярных методов диагностики (полимеразной цепной реакции и масс-спектрометрии), а также обучение персонала лабораторий работе не только на стандартных средах для посевов. В качестве первичной ориентировочной микробиологической диагностики возможно гистологическое исследование мазков с поверхности роговицы или материала из передней камеры.
5. Профилактические мероприятия должны быть направлены на снижение факторов риска и частоты патологии, связанной с ношением КЛ:
— строгое соблюдение правил ношения и ухода за КЛ, периодическая смена не только многофункциональных растворов, но и контейнеров для хранения КЛ (1 раз в 1—2 мес);
— при подборе, а также каждой смене модели и/или параметров КЛ обязательно объяснение пациентам правил ношения и ухода за КЛ (с демонстрацией) и предупреждение о возможных рисках, связанных с их несоблюдением;
— использование, по возможности, однодневных КЛ;
На сегодня в России отсутствует какая-либо статистика по частоте осложнений контактной коррекции зрения. С целью более объективной картины частоты и этиологии возникновения кератитов и язв роговицы, связанных с ношением КЛ, возможно, целесообразно создание единой общероссийской обезличенной базы данных под единым кураторством случаев патологии, вызванной ношением КЛ.
Участие авторов:
Концепция и дизайн исследования: А.О., А.С.
Сбор и обработка материала: А.О.
Статистическая обработка: А.О.
Написание текста: А.О.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Акантамебиаз - протозойное поражение глаз, кожных покровов и ЦНС, вызываемое свободноживущими амебами. Заболевание протекает в форме акантамебного конъюнктивита и кератита, дерматита или гранулематозного энцефалита. Осложнениями акантамебиаза могут служить перфорация роговицы, образование абсцессов внутренних органов. Диагноз акантамебиаза устанавливается путем обнаружения амеб и их цист в слезной жидкости, соскобах с роговицы, биоптатах кожи, спинномозговой жидкости. Местное и системное лечение акантамебиаза проводится антибиотиками группы аминогликозидов (в виде глазных капель, мазей, инъекций).
МКБ-10
Общие сведения

Причины акантамебиаза
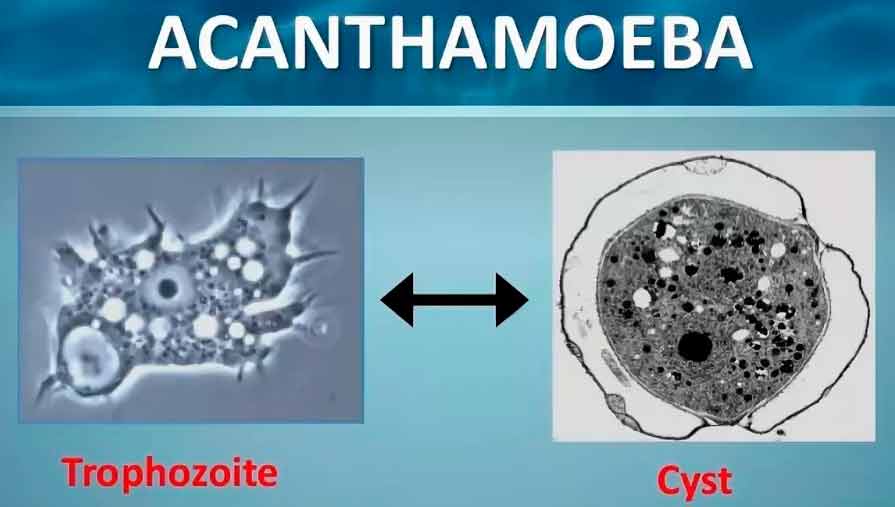
Среди свободноживущих патогенных амеб рода Acanthamoeba опасность для человека представляют 6 видов: A. hatchetti (вызывают поражение глаз), A. palestinensis и A. astronyxis (вызывают поражение ЦНС), A. polyphaga, A. Culbertsoni, A. castellanii (вызывают различные поражения, в т. ч. кожи). В процессе жизненного цикла амебы рода Acanthamoeba проходят вегетативную стадию (трофозоит) и стадию цисты.
Акантамебы - аэробные организмы, живущие в почве, стоячей пресноводной воде природных и искусственных водоемов, особенно загрязненных сбросами сточных вод. Кроме этого, одноклеточные простейшие благополучно обитают в водопроводной воде, канализации, воде из труб отопления. Увеличению популяции акантамеб способствует температура воды выше 28°С и присутствие в ней различных органических веществ. В случае снижения окружающей температуры или высыхания водоема акантамебы инцистируются. В состоянии цисты паразиты хорошо переносят колебания температуры и рН, воздействие антисептиков и дезинфектантов.
При попадании в организм человека возбудители акантамебиаза вновь переходят в вегетативное состояние и становятся способны к паразитизму. Источником инвазии выступают контаминированные акантамебами почва и вода. Заражение человека осуществляется контактно-бытовым, пищевым и водным путями. Акантамебиаз глаз обычно возникает у пациентов, не соблюдающих гигиенические правила ношения и ухода за мягкими контактными линзами: не снимающих их во время купания и приема душа, пренебрегающих мерами дезинфекции, не обрабатывающих руки перед надеванием линз и т. д. У здоровых людей акантамебы нередко обнаруживаются в носоглоточной слизи и фекалиях, однако развитию акантамебиаза ЦНС подвержены, главным образом, лица с иммунодефицитом (особенно ВИЧ-инфекцией), сахарным диабетом, злокачественными новообразованиями, алиментарной недостаточностью.
Симптомы акантамебиаза
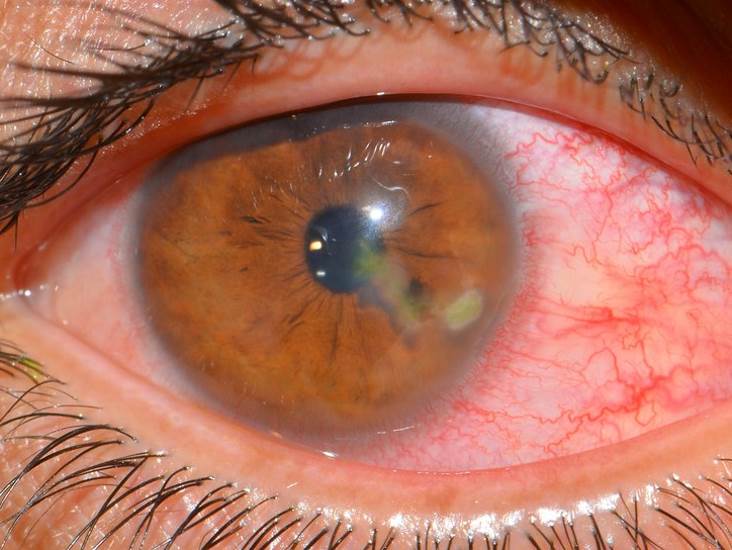
Акантамебиаз чаще всего протекает в форме акантамебного кератита. Начальные симптомы глазной инфекции включают покраснение глаз, режущую боль в глазах, светобоязнь, слезотечение, затуманенность зрения, ощущение инородного тела в глазу. В позднем периоде становится заметным кольцевидное или дисковидное помутнение роговицы. Чередование обострений и ремиссий при акантамебиазе глаз нередко приводит к увеиту, склериту, иридоциклиту, образованию гипопиона. Без адекватной терапии акантамебиазе быстро прогрессирует, вызывая перфорацию роговицы.
Акантамебиаз кожи может возникать первично (самостоятельно) или вторично, вследствие изначального поражения центральной нервной системы. Первичное акантамебное поражение кожи происходит при попадании воды, загрязненной цистами амеб, на открытые ранки кожного покрова. При этом на коже лица, груди, спины, конечностей образуются одиночные или множественные узелки, папулы или пятна серо-черного цвета, достигающие в диаметре 0,5-3 см. В дальнейшем эти элементы трансформируются в язвы кожи, покрытые струпом. При длительном течении возможно формирование акантамебных абсцессов мышц, лимфоузлов, печени, легких и других внутренних органов. Вторичный акантамебиаз кожи обусловлен диссеминацией акантамеб из первичного очага.
Поражение ЦНС при акантамебиазе вызывает развитие гранулематозного акантамебного энцефалита. Эта редкая патология обычно возникает при гематогенном заносе акантамеб в головной мозг из первичных очагов. Амебное поражение может затрагивать вещество мозга, сосудистую или паутинную оболочку, базальные ганглии. При нормальной резистентности организма развивается гранулематозное воспаление; при сниженной – некротический процесс. Инкубационный период при акантамебном поражении мозга длится от нескольких недель до месяца и более. Начальный период акантамебиаза характеризуется непостоянным субфебрилитетом, сонливостью, головными болями, судорогами, нарушениями конвергенции. Прогрессирование акантамебиаза ЦНС приводит к развитию комы и летальному исходу.
Диагностика и лечение акантамебиаза
В зависимости от формы акантамебиаза его диагностика и лечение проводится специалистами офтальмологами, дерматологами, неврологами. Диагноз акантамебного поражения глаз, кожи, головного мозга подтверждается путем обнаружения вегетативных и цистных форм акантамеб в исследуемом материале. При акантамебном кератите - это слезная жидкость, смывы и соскобы роговицы; при акантамебном дерматите - отделяемое инфильтратов, биоптаты кожи; при гранулематозном энцефалите - спинномозговая жидкость. Кроме микроскопического исследования препаратов, для верификации диагноза акантамебиаза применяется культуральный метод, серологические тесты, биологическая проба. При подозрении на акантамебиаз следует исключить у пациента кератиты, энцефалиты и дерматозы иной этиологии.
Лечение акантамебного кератита требует отказа от ношения контактных линз. Местная терапия включает ежечасную инстилляцию в конъюнктивальную полость антибактериальных препаратов (гентамицина, неомицина, полимиксина В и др.), кортикостероидов; применения противогрибковых средств (амфотерицина В, кетоконазола). В комбинации с глазными каплями используются мазевые аппликации за веко этих же средств. При прогрессирующих изменениях роговицы может быть показано проведение кератопластики.
При акантамебиазе кожи проводится системная антибиотикотерапия препаратами из группы аминогликозидов, местное нанесение мазей с неомицином, полимиксином и др. Наиболее сложную задачу представляет терапия акантамебного энцефалита. При данной клинической форме акантамебиаза показано внутривенное введение амфотерицина В, назначение комбинации триметоприма и сульфаметоксазола, аминогликозидов. Лечение акантамебиаза ЦНС оказывается эффективным лишь в единичных случаях.
Прогноз и профилактика акантамебиаза
При акантамебном поражении кожи и глаз прогноз для жизни благоприятный, однако акантамебиаз головного мозга в подавляющем большинстве случаев заканчивается летально. Профилактика акантамебного кератита заключается в соблюдении правил использования и ухода за контактными линзами, их хранении только в специальных стерильных растворах, обработке контейнеров для линз, периодической инстилляции в глаза бактерицидных средств (сульфацила натрия и др.), необходимости извлечения контактных линз на время купания, посещения бани и сауны, мытья под душем. Предупредить акантамебиаз кожи и ЦНС позволяет соблюдение правил личной гигиены, ограничение контакта с загрязненными водоемами, являющимися местами обитания акантамеб.
01 Июн Акантамебный кератит — инфекция большого риска
В мире более 140 млн. человек носят контактные линзы (КЛ) из них в РФ — около 5 млн. только 3% всех носителей КЛ соблюдают правила пользования КЛ. Длительное применение и традиционных и одноразовых линз сопровождается 5-10 кратным увеличением риска инфекций.
Так при оставлении КЛ на ночь, риск возникновения кератита возрастает в 10-15 раз. При тестировании антибактериальной активности многофункциональных растворов, используемых при хранении и очистки КЛ, это свойство изучают только в отношении пяти микроорганизмов (spinonas aeruginosa, staphylococcus aureus,serratid marcescens candida albicans,fusaiium solan). Многие функциональные растворы активны в отношении самой акантамебы, но не воздействуют на ее цисты.

Акантамебный кератит (АК) до широкого распространения контактных линз встречался крайне редко.
Акантамебы — широко распространенное простейшее, обнаруживаемое в водопроводной и бутилированной, речной и морской воде, стоячих водоемах, ваннах — джакузи, хлорированной воде бассейнов, почвы и воздуха. Существует в 2-х формах: трофозит и циста.
Трофозит при контакте с токсичными веществами, неблагоприятными окружающими условиями пребывания переходит в цисту. Циста устойчива к высыханию, охлаждению, хлорированию, антибиотикам, антистатикам в стандартных концентрациях, остается жизнеспособна в воде при температуре +4 в течении 24 лет и сохраняет свою вирулентность. Единственным способом инактивации акантамебы, без перехода ее в цисту является кипячение, т.е. при создании анаэробных условий. существует до 9 видов акантамеб, выявляют поражения обусловленные несколькими видами акантамеб.
В норме человек обладает высокой резистентностью к акантамебной инфекции. К факторам риска внедрения акантамебы в роговицу относят микротравмы ее эпителия и контакт с загрязненными источниками окружающей среды.
Акантамеба вызывает деструкцию эпителия и стромы роговицы. Считается, что именно разрушение стромы различными ферментами приводит к образованию характерного для акантамебного кератита, инфильтрата в виде кольца. Причина сильного болевого синдрома заключается во внедрении трофозита (одна из форм существования акантамебы) в периневральные пространства роговицы. Вторично может появляться воспаление склеры. На поверхностях акантамеб, могут появляться продукты распада бактерий, обнаруживаемых на любых поверхностях включая внутривенные катетеры, контактные линзы.
Акантамебный кератит следует заподозрить у любого пациента, пользующегося контактными линзами и пренебрегающего правилами ношения и ухода, с механической травмой роговицы, химическими или термическими ожогами,нарушением целостности эпителия, осложненными воздействием некипяченой воды или почвы. Заболевание носит односторонний характер (резко билатеральный), с выраженным болевым синдромом, слезотечением, светобоязнью, блефароспазмом, затуманиванием зрения.
- 1-я — поверхностный эпителиальный кератит.
- 2-я — поверхностный точечный кератит
- 3-я — стромальный кольцевидный кератит
- 4-я — язва роговицы
- 5-я — кератит склерит
Для диагностики АК применяют следующие методы: микробиологическое исследование соскобов и смывов с роговицы биопсийного материала, мазков с контактных линз, смывов с контейнеров для контактных линз, соскобы могут содержать бактерии, грибы, что необходимо учитывать.
При неэффективности лечения лучший метод диагностики биопсия роговицы с целью выявления цист или трофозитов в ее ткани, конфокальная микроскопия in vivo (чувствительность 84-100%), метод ПЦР (чувствительность 77-91%) позволяет обнаружить возбудителя АК в соскобах роговицы при его минимальном содержании в клинических образцах. На ранних стадиях АК дифференцируют от герпетического кератита, аденовирусного кератоконъюнктивита, токсико-аллергической реакции в развитых стадиях от бактериального и грибкового кератита.
![Акантамебный кератит]()
Цель терапии АК — уничтожение жизнеспособных цист и трофозитов, быстрое купирование воспалительного процесса.
В настоящее время существует несколько групп препаратов для лечения АК. Наиболее эффективные катионные антисептики 0,02% водный раствор хлоргексидина биглюконата (ХГБ) и 0,2% раствор полигексаметилен бигуанид (ПГМБ). В качестве стартовой монотерапии закапывают ежечасно в первые 3-5 дней, затем в течении 2-6 недель инсталляции 4-6 раз в сутки 3-6 месяцев и более. Бигуаниды проникают в цитоплазмическую мембрану клетки. Ароматические диамидины : 0,1% раствор пропамидина изетионата (Brolen Великобритания) первые 3-5 дней ежечасно, затем 4 р. несколько месяцев Дипромопропамидин изетионат 0,15% мазь (мазь Brolene). Комбинация бигуанидов диаминидов показала наилучший эффект. В настоящее время в РФ нет официального препарата разрешенного к применению в офтальмологии.
Акантамебный кератит относится к одной из самых тяжелых патологий, которая может развиться при различных травмах роговицы и ношении контактных линз. основная причина заболевания заключается в нарушении правил ношения контактных линз. При акантамебном кератите требуется стационарное лечение. Не стоит ждать четкого подтверждения диагноза, лечение комбинированное, включает 2-х амебоцидных препаратов. Раннее хирургическое лечение предотвращает развитие перфорации роговицы и сокращает сроки лечения. Прогноз для зрения у пациентов с АК хуже, чем при других видах инфекционных кератитов.
![Классификация, диагностика и лечение кератита]()
11.11.2021 1123
Содержание статьи:
![]()
Кератит – общее название воспалительных процессов в роговице. Исход этого заболевания зависит от причины, адекватности лечения, локализации, глубины поражения и длительности процесса.
Причины кератита
В конъюнктивальной полости в норме постоянно присутствует микрофлора, не оказывающая патологического воздействия. Но, при малейшем повреждении поверхностного эпителия роговицы она, проникая в ранку, может вызывать воспалительный процесс, нарушающий прозрачность оптических сред.
Причины кератита:
вирусы. Вирусная этиология определяется в наибольшем числе случаев заболевания. Около 60-70% это – вирусы простого герпеса и герпеса Зостер (опоясывающего лишая). На втором месте – аденовирус, далее – коревой кератит, ветряная оспа и пр.;
бактерии. Эти возбудители образуют гнойные инфильтраты или язвы. По своей природе могут быть неспецифическими (стрепто-, стафило-, пневмококки, палочки – синегнойная, кишечная и т.п) и специфическими (на фоне туберкулеза, сифилиса, хламидиоза и пр.). Особняком стоит акантабемный кератит – тяжелая форма болезни глаз, вызванная патогенным простейшим. Чаще встречается при нарушении правил ношения контактных линз – плавании в мягких линзах, доливании нового раствора в старый, споласкивании мягких линз водой и т.п.;
грибки – аспергиллы, кандиды, фузариум;
аллергия на лекарственные препараты (в виде капель);
нарушение иннервации – нейротрофические кератиты;
общие заболевания – ревматоидный артрит, болезнь Шегрена и т.п.
Утяжеляют течение и осложняют лечение кератита общие болезни и состояния, снижающие защитные функции организма – сахарный диабет, гиповитаминоз, астения.
Классификация кератитов
Классифицируют заболевание по нескольким факторам: причине, остроте течения, глубины и локализации расположения патологических очагов.
Кератиты различают:
Поверхностные и глубокие. Поверхностными называют патологические очаги, расположенные под эпителием или захватывающими 1/3 стромы. Глубокими – распространяющиеся на всю толщу роговицы;
Центральные, парацентральные и периферические. Неблагоприятный прогноз по зрению при кератитах, расположенных центрально, в зоне зрачка;
Экзогенные и эндогенные. Экзогенная природа кератита предполагает поступление патологического фактора извне – бактерии, вирусы, грибки, травмы и т.п. Эндогенные – туберкулезные, сифилитические, нейротрофические и т.п.
Симптомы и диагностика кератита
При кератитах возникает так называема перикорнеальная инъекция – покраснение глаза, больше выраженное вокруг роговицы. Если патологическим процессом захвачена и конъюнктива, покраснение тотальное, глаз ярко-красный.
![]()
Это сопровождается корнеальным (или роговичным) синдромом, включающим в себя следующие симптомы:
рефлекторное сжимание век – блефароспазм;
чувство инородного тела;
боли, рези в глазу;
при локализации патологического процесса в центральных или парацентральных отделах – снижение остроты зрения.
![]()
Диагностика кератита на первом этапе включает в себя сбор анамнеза (уточнение связи с предшествующими общими заболеваниями, травмами), проверку остроты зрения, осмотр на щелевой лампе (биомикроскопию) - определяют степень снижения зрительных функций, глубина залегания, распространенность и локализация воспалительных очагов, предположительная причина заболевания. Проводят флюоресцеиновую пробу для уточнения целостности эпителия – поверхность роговицы окрашивается и осматривается в свете щелевой лампы с синим светофильтром. В ряде случаев (нейротрофический, герпетический кератиты) определяют поверхностную корнеальную чувствительность.
Дальнейшая диагностика кератита лабораторная, она заключается в бактериологическом и цитологическом исследовании мазка с поверхности роговицы и конъюнктивы. При необходимости проводят иммунологическое исследование, аллергопробы и пр. – в зависимости от предполагаемой причины.
Лечение кератита
В большинстве случаев лечение кератита проводят амбулаторно, при тяжелом течении – изъязвлении, глубоких массивных инфильтратах, кератоувеитах – в специализированнном отделении стационара. Длительность терапии зависит от многих факторов, от 7 дней до нескольких недель.
![]()
При первом обращении к врачу, до лабораторной диагностики кератита, назначают эмпирически – антибактериальные препараты широкого спектра действия, чаще на мазевой основе, и противовирусное средство (например, мазь Флоксал и инсилляция Офтальмоферона). До начала терапии берут мазки для лабораторного исследования. Если оба лекарственных препарата назначают в капельной форме, как правило, в схему дополнительно включают глазной гель для скорейшей регенерации – Корнерегель, Актовегин, Солкосерил и т.п. Если лечение кератита тяжелой формы проводят в стационаре, антибиотики могут назначаться также в виде инъекций – субконъюнктивальных, парабульбарных, внутримышечных и внутривенных. После лабораторной диагностики кератита, уточнении возбудителя и его чувствительности к антибиотикам лекарственный препарат могут сменить.
![]()
В ряде случаев по характерной клинической картине врач сразу определяет кератит как герпетический или аденовирусный. В этих случаях упор делают на противовирусные препараты в виде капель и мазей (например, мазь ацикловир и капли Офтальмоферон, Полудан). Даже при полной уверенности в вирусной этиологии кератита назначают антибактериальные капли как профилактику вторичной инфекции. Достаточно часто курс лечения кератитов включает таблетированные формы (ацикловир, валацикловир).
При специфических кератитах – туберкулезном, сифилитическом и т.п. – к лечению подключают профильного специалиста (фтизиатра, дерматовенеролога, инфекциониста).
При тяжелом течении процесса, изъязвлении роговицы применяют микрохирургические методики: края и дно язвы прижигают лазером, или проводят термокоагуляцию, или криоаппликацию жидким азотом.
Исходы воспаления роговицы
При легком течении кератита и поверхностном залегании очагов воспаления выздоровление полное, роговица восстанавливает прозрачность.
При тяжелом варианте развития событий образуются глубокие инфильтраты или изъязвления, которые в дальнейшем, рубцуясь, оставляют стойкие помутнения. При центральном расположении дефекта наступает стойкое снижение остроты зрения, что влечет за собой необходимость кератопластики.
Формирование язвы роговицы может закончиться ее рубцеванием или, в особо тяжелых случаях – прорывом в переднюю камеру – прободением. Проникновение воспалительной массы в полость глаза через дефект роговицы вызывает активное внутриглазное воспаление, которое может закончиться эндофтальмитом и необходимостью энуклеации - удаления глазного яблока.
Пингвекула глаза – доброкачественное образование, возникающее на конъюнктивальной оболочке глаза. Представляет собой безболезненный нарост.
Герпетический кератит – заболевание, развивающееся в том случае, если на роговицу глаза попадает вирус герпеса. Чаще всего заболевание поражает маленьких детей, чей возраст еще не перешел отметку в 5 лет, но может встречаться и у взрослых пациентов.
Акантамёбный кератит – угрожающая зрению инфекция роговицы, вызванная свободноживущей патогенной амебой. Инфекционный процесс обычно спровоцирован нарушением правил ухода за линзами
Читайте также: