Боль в животе запоры после кишечной инфекции
Обновлено: 06.05.2024
Боль в кишечнике возникает при функциональном расстройстве — синдроме раздраженной кишки, распространенных органических заболеваниях — кишечных инфекциях, хроническом энтерите и энтероколите, болезни Крона и неспецифическом язвенном колите (НЯК). Реже симптоматика свидетельствует о новообразованиях, дивертикулах, острой хирургической патологии. Для диагностики причин боли в кишечнике используют лабораторные анализы, ультразвуковые, эндоскопические, рентгенологические методы. Для лечения болевого синдрома применяют диетотерапию, лекарственные препараты (антибиотики, спазмолитики, пробиотики), хирургические методы.
Причины болей в кишечнике
Синдром раздраженного кишечника
Для СРК характерны умеренные боли в животе различного характера — тянущие, спастические, колющие. Болевой синдром усиливается в утреннее время, при психоэмоциональном перенапряжении. Типичный признак синдрома — резкое нарастание болевых ощущений перед дефекацией. В дополнение к сильным схваткообразным болям слева в подвздошной области ощущается позыв на опорожнение кишечника. После дефекации самочувствие человека сразу улучшается.
Болевые ощущения при синдроме раздраженного кишечника сохраняются на протяжении нескольких месяцев. Женщины отмечают усиление болей перед менструацией. При такой патологии болевой синдром сочетается с нарушениями стула: больные предъявляют жалобы на чередование запоров и диареи, ощущение неполного опорожнения кишечника. Наблюдается повышенное газообразование, отрыжка, тошнота.
Дисбактериоз
При дисбиозе кишечника возникают спазмы и колики по всему животу, но наиболее сильная боль локализована в левой подвздошной области. Болевой синдром сочетается с тяжестью, дискомфортом и урчанием в животе. Отмечается диарея. Каловые массы жидкие, обильные, имеют зеленоватый оттенок. Клиническая картина разворачивается при приеме антибактериальных препаратов, хронических гастроэнтерологических заболеваниях, иммунных расстройствах.
Кишечные инфекции
Боль в животе развивается при сальмонеллезе, эшерихиозе, дизентерии и других инфекционных процессах. При преимущественном поражении тонкой кишки она определяется в околопупочной области. При вовлечении в процесс толстого кишечника характерна болезненность внизу живота слева. Боли имеют резкий, схваткообразный характер. Они сопровождаются диареей (до 20 раз в сутки), тошнотой и рвотой.
Хронический энтерит
При воспалении кишечника пациенты испытывают боли вокруг пупка, в боковых отделах живота. Болевые ощущения тупые или ноющие, усиливаются при погрешностях в питании, после употребления алкоголя. Интенсивность боли уменьшается после отхождения газов, дефекации. Для энтерита типична хроническая диарея. Испражнения обильные и зловонные, содержат частицы непереваренной пищи.

Болезнь Крона
При этом заболевании боли чаще всего локализованы в правой подвздошной области, что обусловлено поражением терминальных отделов тонкого кишечника. Интенсивность симптоматики определяется степенью тяжести болезни Крона. Во время ремиссии характерен дискомфорт в животе, при обострении наблюдаются резкие боли, которые зачастую сопровождаются появлением крови в кале. Пациентов беспокоит диарея, отсутствие аппетита, слабость и снижение работоспособности.
Неспецифический язвенный колит
Для НЯК характерны выраженные схваткообразные боли в левых отделах кишечника, которые свидетельствуют о поражении сигмовидной кишки. Тотальный колит проявляется разлитой интенсивной болью. При усилении болевого синдрома в испражнениях заметна ярко-красная кровь. Также беспокоят болезненные тенезмы. У страдающих НЯК, кроме боли, возможны внекишечные симптомы: узловатая эритема, поражение глаз, суставов и билиарной системы.
Дивертикулез
При дивертикулах кишечника отмечаются неопределенные ноющие или тянущие боли, при которых пациенты редко обращаются за медицинской помощью. Усиление симптоматики происходит при нарушениях моторики ЖКТ, хронических запорах. Больной испытывает сильные приступообразные боли, локализованные в зоне расположения дивертикула. Они уменьшаются после опорожнения кишечника, отхождения газов.
Новообразования кишечника
При полипах кишечника болевые ощущения возникают, когда опухоль достигает больших размеров. Распирание и тупые боли вызваны нарушением пассажа химуса и каловых масс. При прогрессировании опухолевого процесса появляются сильные спазмы около пупка или в боковых частях живота. Для диффузного полипоза типичны сильные разлитые боли в сочетании с тенезмами, диареей. Клиника заболевания напоминает тяжелую кишечную инфекцию.
При злокачественных новообразованиях болевой синдром проявляется на поздних стадиях, когда присоединяется воспаление или изъязвление. Боль имеет постоянный характер, не связана с погрешностями в диете или другими внешними факторами. При раке кишечника часто встречаются тенезмы, запоры. При поражении прямой кишки больные отмечают чувство неполного опорожнения при дефекации. Общие симптомы включают слабость, бледность кожных покровов, резкое похудение.
Неотложные состояния
Острые сильные боли характерны для инфаркта кишечника. Они возникают внезапно на фоне полного здоровья. Пациент ощущает резкие спазмы в животе, которые через несколько часов перерастают в постоянные мучительные боли. На их локализацию влияет то, какой отдел кишечника поражен. Ослабление болевого синдрома параллельно с усилением общей симптоматики является прогностически неблагоприятным признаком.
Резкие боли развиваются при кишечной непроходимости. Они не имеют четкой локализации, не связаны с приемом пищи. Типично периодическое усиление болевых ощущений, обусловленное активацией перистальтики. При механической непроходимости болевой синдром постоянный, при динамической форме боли могут стихать после ликвидации этиологического фактора.
При аппендиците боль возникает внезапно. Обычно сначала она ощущается в эпигастральной области или возле пупка, затем становится разлитой, а спустя несколько часов концентрируется справа в подвздошной зоне. Болевые ощущения постоянны, их усиление провоцируется кашлем, смехом. Выраженность боли уменьшается, когда пациент лежит на правом боку. Наблюдаются тошнота, рвота, метеоризм, диарея. Температура повышается до субфебрильных и фебрильных цифр. Резко учащается пульс.
Осложнения фармакотерапии
Самое серьезное последствие приема антибактериальных средств — развитие псевдомембранозного колита, который вызван условно-патогенной микрофлорой. Больные жалуются на схваткообразную боль в проекции сигмовидной кишки, симптом усиливается перед началом дефекации. Одновременно с болью беспокоит тяжелая диарея, которая достигает 20 раз за сутки. В испражнениях появляется большое количество слизи, прожилки крови.
Редкие причины
- Грыжевые выпячивания: белой линии живота, спигелиевой линии, послеоперационные вентральные грыжи.
- Воспалительные процессы: мезаденит, оментит.
- Врожденные аномалии: синдром Пайра, болезнь Гиршпрунга, мальротация.
- Хроническая ишемия кишечника.
Диагностика
Обследование начинается со сбора жалоб и анамнеза заболевания, пальпации живота. Важно установить, как долго продолжаются боли в кишечнике, с чем связано их возникновение. Чтобы исключить хирургическую патологию, врач проверяет перитонеальные симптомы. Из лабораторных методов применяют копрограмму, бакпосев кала, общий и биохимический анализы крови. Для диагностического поиска наиболее информативны инструментальные методы:
- УЗИ органов брюшной полости. Выполняется как скрининговое исследование для дифференциальной диагностики поражений различных отделов кишечника. Сонография позволяет обнаружить новообразования, воспалительные изменения, выпот в брюшную полость.
- Эндоскопические методы. Чтобы осмотреть всю поверхность толстой кишки, проводится колоноскопия. При необходимости с помощью эндоскопа врач берет биопсию подозрительных участков кишечной стенки. Если беспокоят боли в верхних отделах живота, целесообразно выполнить ЭФГДС.
- Ирригоскопия. Методика используется для изучения анатомических и функциональных особенностей толстого кишечника. Детальную визуализацию слизистой оболочки кишки обеспечивает двойное контрастирование — бариевой взвесью и воздухом.
- Рентген-исследование. Чтобы оценить состояние пищеварительного тракта, производится рентгенография с пероральным введением контрастного вещества. По результатам исследования выявляют аномалии строения кишечника, нарушения моторики, дефекты наполнения, которые указывают на объемные образования.

Лечение
Помощь до постановки диагноза
Объем лечебных мероприятий зависит от состояния пациента. При подозрении на кишечные инфекции необходимо сделать промывание желудка, дать сорбенты, во избежание обезвоживания обеспечить человеку обильное питье. При резких схваткообразных болях нужно как можно быстрее обратиться к врачу, до его приезда лучше не принимать обезболивающие, чтобы не исказить клиническую картину.
При болях в кишечнике до уточнения диагноза врач-гастроэнтеролог дает рекомендации по питанию. Из рациона исключают продукты, которые раздражают слизистую ЖКТ, экстрактивные вещества, жирную и тяжелую пищу. При запорах в рационе увеличивают количество растительных продуктов, злаков и хлеба с отрубями. При диарее в рацион добавляют каши (особенно рисовую и овсяную), сухое печение, печеные овощи.
Консервативная терапия
План лечения подбирают после постановки окончательного диагноза. Он включает этиопатогенетическую и симптоматическую терапию. При выраженном интоксикационном синдроме используют внутривенные инфузии солевых и коллоидных растворов. При истощении, например, при наличии опухолей, проводится парентеральное питание. Базовые схемы лечения в гастроэнтерологии включают ряд препаратов:
- Антибиотики. Отдают предпочтение кишечным антисептикам, которые не всасываются в системный кровоток и не оказывают побочных эффектов. При серьезных бактериальных процессах назначают пероральное или парентеральное введение антибиотиков, под действием которых боли и другие симптомы быстро исчезают.
- Противовоспалительные средства. Препараты из группы кортикостероидов применяются при НЯК и болезни Крона в качестве патогенетической терапии. Они уменьшают частоту обострений, снимают болевой синдром и способствуют улучшению общего самочувствия. При недостаточной эффективности терапию усиливают цитостатиками.
- Спазмолитики. Показаны для нормализации перистальтики и быстрого купирования болевого синдрома, который связан со спастическим сокращением мышечной оболочки кишечника. Рекомендованы при острых и хронических энтеритах, СРК.
- Пробиотики. Лекарства используют для восстановления микрофлоры кишечника по окончании курса антибиотикотерапии, при хронических болезнях, сопровождающихся мальабсорбцией. Препараты нормализуют частоту и консистенцию испражнений, что способствует купированию боли в толстом кишечнике.
При СРК медикаментозную терапию дополняют растительными седативными препаратами, легкими транквилизаторами. Эффективны физиотерапевтические методики: рефлексотерапия, нейроседативный массаж, ароматические ванны. Больным с хроническими заболеваниями в стадии ремиссии назначают бальнеологическое лечение. Рекомендуется добавить занятия ЛФК для укрепления мышц брюшной стенки.
Хирургическое лечение
Вмешательство абдоминального хирурга требуется при запущенных и осложненных формах хронических поражений кишечника, новообразованиях, кишечной непроходимости, ряде острых состояний. Объем операции определяется с учетом ведущей патологии и общего состояния пациента. Чаще всего проводятся органосохраняющие вмешательства: аппендэктомия при аппендиците, резекция с наложением анастомоза при диффузном поражении участка кишки.
Удаление доброкачественных опухолей допустимо выполнять малоинвазивным способом с сохранением целостности кишечной стенки. В тяжелых случаях НЯК, при распространенном дивертикулезе и полипозе обоснован радикальный подход — тотальная колэктомия. Большинство объемных вмешательств и операций при злокачественных неоплазиях завершаются стомированием с последующим закрытием стомы.
1. Воспалительные заболевания кишечника. Клиническое руководство/ под ред. Д.Дж. Штайн, Р. Шейкер. — 2018.
На сервисе СпросиВрача доступна бесплатная консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, скорее всего нифуроксазид вызвал у вас запор(противодиарейное) баксет нормализует микрофлору, пейте его


Здравствуйте. Послабление стула было после антибактериальных препаратов, после этого, на фоне приема пробиотиков, ожидаемо возникновение запоров, на восстановление нормальной перельстатики просто нужно время.
Вадим, спасибо большое. Подскажите пожалуйста, могу ли я давать безмолочные каши с фруктами, или даже в кашах они запрещены во время диеты? Гречку разваренную и рис можно ?


Почему это должно быть страшно? Вы имеете ввиду послабление стула на фрукты? Если да, то переживать не о чем.
Вадим, да я подумала , что если там будут фрукты , так как свежие нельзя сейчас , то могут навредить. Поэтому решила уточнить .



Добрый день! Бак сет не может вызвать запор,его вызывают противодиарейные препараты.На данный момент,продолжайте пить бак сет,так же соблюдайте диету,больше жидких слизистых супов,питьевой режим,местно можно использовать Микролакс,Глицериновые свечи.Постепенно флора восстановиться.
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Пребиотики и льняное масло по 1 ч. Л 2-3 р в день. Больше питья. Овощей и фруктов побольше кушать

Здравствуйте. Да, такое возможно.
Добавьте в рацион больше клетчатки.
Питьевой режим 3х мл на кг массы тела в сутки.
Массаж животика ежедневный.
Если принимаете пробиотики отмените.
Кал на копрограмму.

Здравствуйте, Юлия. После перенесённой кишечной инфекции часто наблюдается нарушение пищеварения, что связано с нарушением работы ферментативной системы и изменениями микрофлоры кишечника. Необходимо сдать копрограмму для определения дальнейшей тактики лечения. До результата можно ситуацию подкорректировать питанием: снизить потребление мучных и сладких изделий, бананов, дополнительно ввести продукты с послабляющим эффектом (свёкла, чернослив), а также продукты, богатые клетчаткой (сырые овощи). Желаю скорейшего выздоровления.

Юлия, это возможно после кишечных инфекции. Не жалуется, и хорошо. Просто побольше поить, начинайте день с воды- до первого приема пищи за 30-60 минут хотя бы 14-1/2 стакана воды комнатной т. Продукты, которые слабят- тыква, курага, свекла, инжир.
Выздоравливайте.

Здравствуйте. Про питьевой режим и питание уже многие мои коллеги посоветовали.
Я в свою очередь очень рекомендую препарат энтерожермина ( 2 млрд. единиц) 2 раза в день 5 -7 дней. Очень "выручит" в вашей проблеме
Желаю ребенку здоровья!

Здравствуйте, задержка стула после кишечных инфекций бывает очень часто, если ребенка ничего не беспокоит ждите самостоятельного стула до 5 дней.
Обязательно обильное питьё, не менее 39 мл/кг в сутки, компоты из яблок и чернослива.
Ежедневно кушать свежие фрукты и овощи, перед сном давайте кисломолочные напитки - кефир, биолакт, ацидофиллин.
Делайте массаж живота 2-3 раза в день.








Современные методы лечения




Острая кишечная инфекция
Кишечные инфекции – одно из самых распространенных заболеваний в мире.
Острые кишечные инфекции (ОКИ) – группа острых инфекционных заболеваний человека, вызываемых различными инфекционными агентами (преимущественно бактериями), с алиментарным механизмом заражения, проявляющиеся лихорадкой и кишечным синдромом с возможным развитием обезвоживания и тяжелым течением в детской возрастной группе и у пожилых людей.
Заболеваемость кишечными инфекциями в мире, и в частности в России, достаточно высока. Ежегодно на планете заболевают более 500 млн. человек. Показатель заболеваемости в России доходит до 400 и более случаев на 100 тыс. населения.
Причины кишечных инфекций
Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого кишечника (включающего 12-типерстную кишку, тощую кишку, подвздошную кишку), толстого кишечника. В слюне ротовой полости присутствует вещество – лизоцим, обладающее бактериостатическим действием. Это первый защитный барьер. Слизистая оболочка желудка имеет железы, вырабатывающиежелудочный сок (состоящий из соляной кислоты и пепсина). Соляная кислота является вторым барьером для патогенных микроорганизмов, который могут в нем погибнуть (однако это происходит не всегда). Слизистая тонкого кишечника покрыта многочисленными ворсинками, участвующими в пристеночном пищеварении, выполняющими защитную и транспортную функции. Кроме того, слизистая кишечника содержит секреторный иммуноглобулин – IgA, играющий роль в иммунитете организма человека.
Микрофлора, населяющая кишечник, делится на облигатную (обязательную для присутствия в кишечнике), к которой относятся бифидобактерии, лактобактерии, кишечные палочки, бактероиды, фузобактерии, пептококки. Облигатная флора составляет 95-98% от всех представителей. Функция облигатной флоры – защитная за счет конкурентного присутствия и участие в процессах пищеварения. Другая группа микроорганизмов, населяющих кишечник, называется факультативной (добавочной) флорой, к которой относятся стафилококки, грибы, условно-патогенные микроорганизмы (клебсиеллы, стрептококки, протей, синегнойная палочка, клостридии и другие). Добавочная флора также может участвовать в процессе пищеварения за счет выработки определенных ферментов, однако условно-патогенная при определенном росте может вызвать развитие кишечного синдрома. Вся остальная флора, попадающая извне, называется патогенной и вызывает острую кишечную инфекцию.
Какие возбудители могут явиться причиной острой кишечной инфекции?
Выделяют несколько видов кишечных инфекций в зависимости от этиологии:
- Кишечная инфекция бактериальная: cальмонеллез (Salmonellae enteritidis et spp.), дизентерия (Shigellae sonnae et spp.), иерсиниоз (Iersiniae spp.), эшерихиоз (Esherihiae coli энтероинвазивные штаммы), кампилобактериоз (энтерит, вызванный Campylobacter), острая кишечная инфекция, вызванная синегнойной палочкой (Pseudomonas aeruginosa), клостридиями (Clostridium), клебсиеллами (Klebsiellae), протеем (Proteus spp.), стафилококковое пищевое отравление (Staphilococcus spp.), брюшной тиф (Salmonellae typhi), холера (Vibrio cholerae), ботулизм (отравление ботулотоксином) и прочие.
- ОКИ вирусной этиологии (ротавирусы, вирусы группы Норфолк, энтеровирусы, коронавирусы, аденовирусы, реовирусы).
- Грибковые кишечные инфекции (чаще грибы рода Candida).
- Протозойные кишечные инфекции (лямблиоз, амебиаз).
Причины возникновения кишечных инфекций

Источник инфекции – больной клинически выраженной или стертой формой кишечной инфекции, а также носитель. Заразный период с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции – до 2х недель после выздоровления. Больные выделяют возбудителей в окружающую среду с испражнениями, рвотными массами, реже с мочой.
Механизм заражения – алиментарный (то есть через рот). Пути инфицирования – фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях – воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде, хорошо сохраняют свои патогенные свойства на холоде (в холодильнике, например). Факторы передачи – пищевые продукты (вода, молоко, яйца, торты, мясо в зависимости от вида кишечной инфекции), предметы обихода (посуда, полотенца, грязные руки, игрушки, дверные ручки), купание в открытых водоемах. Основное место в распространении инфекции отводится соблюдению или не соблюдению норм личной гигиены (мытье рук после туалета, ухода за больным, перед едой, дезинфекция предметов обихода, выделение личной посуды и полотенца заболевшему, сокращение контактов до минимума).
Восприимчивость к кишечным инфекциям всеобщая независимо от возраста и пола. Наиболее восприимчивы к кишечным патогенам – дети и лица преклонного возраста, лица с заболеваниями желудка и кишечника, люди, страдающие алкоголизмом.
Иммунитет после перенесенной инфекции нестойкий, строго типоспецифический.
Общие симптомы острых кишечных инфекций
Инкубационный период (с момента попадания возбудителя до появления первых признаков болезни) длится от 6 часов до 2х суток, реже дольше.
Для практически любой кишечной инфекции характерно развитие 2х основных синдромов, но в различной степени выраженности:
- Инфекционно-токсического синдрома (ИТС), который проявляется температурой от субфебрильных цифр (37? и выше) до фебрильной лихорадки (38° и выше). При некоторых инфекциях температуры нет совсем (например, холера), также отсутствие температуры или небольшой кратковременный подъем характерен для пищевого отравления (стафилококкового, например). Температура может сопровождаться симптомами интоксикации (слабость, головокружение, ломота в теле, подташнивание, иногда на фоне высокой температуры рвота). Часто инфекционно-токсический синдом является началом острой кишечной инфекции, длится от нескольких часов до суток, реже дольше.
- Кишечного синдрома. Проявления кишечного синдрома могут быть разными, но есть схожесть симптоматики. Этот синдром может проявляться в виде синдрома гастрита, гастроэнтерита, энтерита, гастроэнтероколита, энтероколита, колита.
Синдром гастрита характеризуется появлением болей в области желудка (эпигастрии), постоянной тошноты, рвоты после приема пищи и питья воды, причем ее может вызвать даже глоток жидкости. Рвота может быть многократной, приносящей недолговременное облегчение. Возможно разжижение стула и в течение короткого промежутка времени, иногда однократно.
Синдром гастроэнтерита сопровождается болями в животе в области желудка и околопупочной области, рвотой, появлением частого стула сначала кашицеобразного характера, а затем с водянистым компонентом. В зависимости от причины возникновения в стуле может меняться цвет (зеленоватый при сальмонеллезе, светло-коричневый при эшерихиозе, к примеру), а также появляться слизь, непереваренные остатки пищи.
Синдром энтерита характеризуется появлением только нарушений стула в виде частого водянистого стула. Частота зависит от вида возбудителя и степени инфицирующей дозы его, попавшей к конкретному больному.
Синдром гастроэнтероколита проявляется и рвотой, и частым жидким стулом, боли в животе становятся разлитого характера и практически постоянными, акты дефекации становятся болезненными, не приносящими облегчения, нередко примеси крови и слизи в стуле. Некоторые акты дефекации со скудным слизистым отделяемым.
Синдром энтероколита характеризуется только выраженным болевым синдромом по всему периметру живота, частым стулом вперемешку со скудным отделяемым.
Синдром колита проявляется боями в нижних отделах живота, преимущественно слева, акты дефекации болезненные, содержимое скудное с примесью слизи и крови, ложные позывы на стул, отсутствие облегчения в конце дефекации.
Такие синдромы как гастроэнтерит, гастроэнтероколит и энтероколит характерны для сальмонеллеза, энтероколит и колит – для дизентерии, эшерихиозы сопровождаются развитием гастроэнтерита, энтерит – ведущий синдром холеры, синдром гастрита может сопровождать пищевое отравление, однако это может быть и гастроэнтерит, вирусные кишечные инфекции протекают чаще в виде гастроэнтеритов.
Осложнения острых кишечных инфекций
- Дегидратация (обезвоживание) – патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Выделяют 4 степени обезвоженности у взрослых: - 1 степень (компенсированная) – потеря массы тела до 3% от исходной; 2 степень (переходная) – потеря массы тела 4-6% от исходной; 3 степень (субкомпенсированная) – 7-9% от исходной; 4 степень (декмпенчированная) – более 10% потери массы тела от исходной. Помимо снижения веса беспокоит сухость кожи и слизистых, жажда, снижение эластичности кожи, нарушения гемодинамики (учащение пульса, снижение АД).
- Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание и расстройства гемодинамики (критическое падение артериального давления).
- Инфекционно-токсический шок: возникает на фоне высокой температуры, чаще в начале болезни и сопровождается высокой токсинемией (высокой концентрацией токсинов бактерий в крови), серьезными нарушениями гемодинамики и возможным летальным исходом.
- Пневмония (воспаление легких).
- Острая почечная недостаточность.
Не секрет, что появление частого жидкого стула для большинства людей – не повод для обращения к врачу. Большинство стараются различными препаратами и методами остановить диарею и восстановить нарушенное состояние здоровья. Вместе с тем, простая (как кажется на первый взгляд) кишечная инфекция может обернуться серьезной проблемой с длительной потерей трудоспособности.
Симптомы, с которыми нужно обратиться к врачу незамедлительно:
- ранний детский возраст (до 3х лет) и дошкольный возраст ребенка;
- лица преклонного возраста (старше 65 лет);
- частый жидкий стул более 5 раз в сутки у взрослого;
- многократная рвота;
- высокая лихорадка с диареей и рвотой;
- кровь в стуле;
- схваткообразные боли в животе любой локализации;
- выраженная слабость и жажда;
- наличие хронических сопутствующих болезней.
Что нельзя категорически делать при подозрении на острую кишечную инфекцию:
Если появился частый жидкий стул, сопровождаемой болями в животе и температурой, то:
- Нельзя применять болеутоляющие лекарственные средства. В случае скрытых симптомов какой-либо хирургической патологии (холецистит, аппендицит, кишечная непроходимость и другие) снятие болевого синдрома может затруднить постановку диагноза и отложить оказание своевременной специализированной помощи.
- Нельзя самостоятельно применять закрепляющие средства (вяжущие) – такие как иммодиум или лоперамид, лопедиум и другие. При острой кишечной инфекции основная масса токсинов возбудителей концентрируется в кишечнике, и применение таких препаратов способствует их накоплению, что усугубит состояние пациента. Течение кишечной инфекции будет благоприятным при своевременном опорожнении содержимого кишечника вместе с токсинами патогенов.
- Нельзя делать самостоятельно клизмы, особенно с горячей водой.
- Нельзя применять греющие процедуры на живот (грелка с горячей водой, например), что безусловно способствует усилению воспалительного процесса, что усугубит состояние пациента.
- При наличии симптомов острой кишечной инфекции и подозрении на хирургическую патологию нельзя медлить и пытаться лечить подручными средствами (народные, гомеопатические и другие). Последствия промедления с обращением за медицинской помощью могут быть очень печальными.
Профилактика острой кишечной инфекции сводится к следующим мероприятиям:
Колит – это воспалительное заболевание толстой кишки, возникшее вследствие инфекционного, ишемического, лекарственного или иного поражения. Колиты протекают с болевым синдромом, расстройством пищеварения (запорами, поносами), метеоризмом, тенезмами. В рамках диагностики производится исследование кала (копрограмма, бакпосев, на гельминтов и простейших), ирригоскопия, колоноскопия с биопсией слизистой толстого кишечника. Лечение назначается с учетом этиологической формы болезни, включает диету, этиотропную (антибактериальную, противогельминтную и другую терапию), прием ферментов и эубиотиков, фитотерапию, физио- и бальнеотерапию.
МКБ-10

Общие сведения
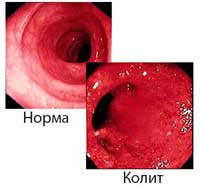
Колитами называют заболевания пищеварительной системы, характеризующиеся развитием воспаления в слизистой оболочке стенки толстой кишки. Различают острый и хронический колит. Для острого колита характерны боли в животе, метеоризм, наличие слизи и прожилок крови в кале, тошнота, позывы к акту дефекации. Могут развиться хроническая форма, язвенное поражение кишечника, кровотечения, иногда канцерофобия.
Хронический колит представляет собой патологические изменения в строении слизистой оболочки в результате продолжительного воспалительного процесса и дистрофии пораженных тканей, в связи с которыми возникают нарушения моторной и секреторной функции толстого кишечника. Хронический колит - довольно часто встречающееся заболевание пищеварительного тракта, нередко воспаление толстой кишки сопровождается поражением тонкого кишечника.
Порядка трети больных хроническим колитом отмечают в качестве причины его развития различные кишечные инфекции (чаще всего дизентерию и сальмонеллез). Во многих случаях заболевание развивается на фоне дисбактериоза (к примеру, после продолжительного курса антибиотикотерапии), в связи с неправильным питанием, склонностью к гиподинамии, злоупотреблением алкогольными напитками.

Причины колита
Причины возникновения патологии могут быть связаны с нарушением режима и характера питания (неправильные пищевые привычки, нерегулярное нерациональное питание, злоупотребление алкоголем, прием некачественной пищи). Колиты могут возникать как осложнение заболеваний желудочно-кишечного тракта (хронического гастрита, панкреатита, гепатита), а также при пищевых отравлениях и заражении кишечными инфекциями.
Прием многих лекарственных средств может оказывать негативное действие на кишечную флору, ятрогенный дисбактериоз может в свою очередь вызывать воспалительные процессы в толстом кишечнике. Кроме того, колитам могут поспособствовать препараты, нарушающие кислотно-щелочной баланс в просвете кишечника. Иногда причинами воспалительных заболеваний кишечника являются врожденные патологии развития и функциональная недостаточность.
Классификация
Колиты подразделяются на инфекционные (колит при шигеллезе, сальмонеллезе, микобактериоз, туберкулезный колит и т.д.), алиментарные (связанные с нарушениями питания), токсические экзогенные (при продолжительных интоксикациях парами ртути, соединениями фосфора, мышьяка и т. д.) и эндогенные (при интоксикации продуктами катаболизма, например, уратами при подагре), лекарственные (развившиеся после применения лекарственных средств: слабительных, аминогликозидов, антибиотиков).
Выделяют также аллергические (аллергическая реакция на пищевые компоненты, лекарственные средства, некоторые бактерии или продукты их метаболизма) и механические (при хронических запорах, злоупотреблении клизмами, ректальными суппозиториями в результате регулярного механического раздражения слизистой) колиты. Зачастую имеет место несколько этиологических факторов, способствующих развитию воспаления в толстом кишечнике, тогда можно говорить о комбинированном колите.
Симптомы колита
Для хронического воспаления характерны такие клинические проявления, как боль в животе, расстройство дефекации, тенезмы. Болевой синдром при колите характеризуется тупой ноющей болью в нижних и боковых частях живота (часто с левой стороны), либо больной не может достаточно четко локализовать источник боли (разлитая боль в животе). После еды обычно боль усиливается и ослабляется после дефекации и отхождения газов. Кроме того, провоцировать усиление боли может ходьба, тряска, очистительная клизма. Также может отмечаться чувство тяжести в животе, вздутие, метеоризм.
Расстройства стула чаще всего протекают в виде запоров, но может отмечаться и чередование запоров и поносов. Для хронических колитов характерен понос с выделением водянистого кала с прожилками слизи (иногда может отмечаться кровь). Могут возникать тенезмы – ложные позывы к дефекации. Иногда позыв к дефекации заканчивается выделением слизи. При остром воспалительном процессе все перечисленные выше симптомы выражены более ярко, диарея преобладает над запорами.
Воспаление толстого кишечника чаще всего развивается в ее терминальных отделах (проктит и проктосигмоидит). Зачастую причиной колита в таких случаях является острая кишечная инфекция (дизентерия) или хронические запоры. Кроме того, проктосигмоидит является нередким результатом злоупотребления очищающими и лечебными клизмами, приема слабительных средств.
При этой форме колита боль локализуется с левой подвздошной области, возникают частые и болезненные тенезмы, особенно по ночам. Стул, как правило, скудный, может быть наподобие овечьего кала, содержать в больших количествах слизь, реже кровь и гной. При пальпации живота отмечают болезненность в области проекции сигмовидной кишки. Иногда пальпируется врожденная аномалия развития – дополнительная петля сигмы.
Диагностика

В комплекс обязательных диагностических мероприятий при подозрении на колит входит макро- и микроскопия кала, копрограмма, выявления яиц гельминтов, бакпосев каловых масс. Производят общий анализ крови для определения наличия признаков воспаления.
Анатомические и функциональные особенности толстого кишечника визуализируются его при контрастной ирригоскопии. Колоноскопия позволяет досконально изучить состояние слизистой на всем протяжении толстой кишки. Кроме того, проведение колоноскопии позволяет взять биоптаты слизистой кишечной стенки для дальнейшего гистологического исследования. Для исключения геморроя, анальной трещины, парапроктита и других патологий показан осмотр проктолога с пальцевым исследованием заднего прохода.
Дифференциальная диагностика хронических колитов проводится с дискинезией толстого кишечника. Однако, необходимо помнить, что продолжительно существующее расстройство моторики кишечника может осложниться воспалительным процессом. Довольно часто клиническая картина колита может сопровождать развивающуюся опухоль толстого кишечника. Для исключения злокачественных образований производят биопсию всех подозрительных участков стенки кишечника.
Кроме того, производят дифференциацию колитов и энтеритов. Иногда имеет место воспаление обоих отделов кишечника. Данные для дифференциальной диагностики хронического колита и заболеваний верхних отделов пищеварительного тракта дают эндоскопические исследования (колоноскопия, фиброгастродуоденоскопия), УЗИ органов брюшной полости и функциональные пробы для выявления маркеров воспаления печени и поджелудочной железы.
Осложнения
Колит может привести к перфорации кишечной стенки с развитием перитонита (характерное осложнение тяжело протекающего неспецифического язвенного колита), кишечному кровотечению, которое способствует развитию анемии, непроходимости кишечника в результате формирования спаек, стриктур, рубцов.
Лечение колита
Хронический колит в период обострения целесообразно лечить в стационаре, в отделении проктологии. Колиты инфекционной природы лечат в специализированных инфекционных отделениях. Значительным элементом в лечении хронического колита является соблюдение лечебной диеты. При этом из рациона исключают все продукты, которые могут механически или химически раздражать слизистую оболочку кишечника, пищу употребляют в протертом виде, с частотой не менее 4-5 раз в день. Кроме того, для исключения молочнокислого брожения больным рекомендуют отказаться от молока, с целью снижения газообразования ограничивают капусту, бобовые.
Из хлебобулочных изделий разрешен подсушенный пшеничный несладкий хлеб. Мясо и рыбу нежирных сортов желательно употреблять приготовленными на пару. При стихании выраженной клинической симптоматики диету постепенно расширяют. Для борьбы с запорами рекомендуют включение в рацион вареных овощей, фруктовых пюре (киселя), хлеба с отрубями. Улучшению прохождения кишечных масс способствует растительное масло и достаточное количество употребляемой в сутки жидкости. Употреблять фрукты и овощи в сыром виде в острый период заболевания нежелательно. Также стоит отказаться от охлажденных блюд, молочнокислых продуктов и пищи с высоким содержанием кислоты. Для регуляции секреции жидкости в кишечнике ограничивают употребление поваренной соли.
В случае инфекционной природы колита и для подавления патогенной бактериальной флоры, развившейся в результате дисбактериоза, назначают антибиотикотерапию короткими курсами (препараты ципрофлоксацин, Нифуроксазид, рифаксимин). Назначения лекарственных средств производится только специалистом. Выявления яиц глистов является показанием к назначению противогельминтных средств. Для облегчения болевого синдрома назначают спазмолитические средства (дротаверин, папаверин).
При лечении проктосигмоидита полезна местная терапия: микроклизмы с отварами ромашки, календулы, с танином или протарголом. При проктите назначают ректальные суппозитории с белладонной, анестезином для снятия выраженной болезненности, вяжущие средства (окись цинка, ксероформ). При поносах вяжущие и обволакивающие средства назначаются внутрь (танин+альбумин, нитрат висмута, белая глина, отвар коры дуб, другие отвары и настои сборов, содержащие дубильные компоненты). При запорах показано проведение гидроколонотерапии. Сильные спазмы при колите могут стать показанием для назначения холинолитиков.
Помимо вышеперечисленных средств, при колитах могут назначать энтеросорбенты (для борьбы с метеоризмом), ферментные препараты (при нарушении пищеварения в результате ферментных недостаточностей), эубиотики (для коррекции дисбиоза). Хороший эффект при терапии хронических колитов дает регулярное санаторно-курортное лечение, бальнеотерапия.
Прогноз и профилактика
В комплекс профилактических мер для предотвращения колитов входит сбалансированная рациональная диета, своевременное выявление и лечение заболеваний пищеварительной системы, меры санитарно-гигиенического режима и соблюдение правил техники безопасности на производствах, связанных с опасными химическими ядами.
Профилактика обострений у лиц, страдающих хроническими заболеваниями толстого кишечника, кроме того, включают регулярное диспансерное наблюдение специалиста в области клинической проктологии. Трудоспособность больных с данной патологией ограничена, им стоит избегать избыточных физических нагрузок, психо-эмоциональных стрессов и деятельности, связанной с частыми командировками и способствующей нарушению режима питания. Прогноз при своевременном выявлении и соблюдении врачебных рекомендаций по лечению хронического колита благоприятный.
Читайте также:

