Что делать у ребенка лишаи от собаки
Обновлено: 25.04.2024
Стригущий лишай (микроспория) – заболевание, проявляющееся в виде грибкового поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Патогеном становится плесневой грибок рода Microsporum. Его колонии формируются в ороговевших субстратах. Микроспория остается относительно распространенным заболеванием – дерматологи выявляют 60-75 случаев на каждые сто тысяч жителей Москвы. Патология обладает выраженной сезонностью. Пик заболеваемости приходится на конец лета и начало осени – период выведения потомства у кошек и других животных.
Пути заражения
Возбудитель микроспории попадает в организм при контакте здорового человека с носителем заболевания. Альтернативный способ – взаимодействие с предметами, покрытыми спорами грибка. Наиболее часто стригущий лишай выявляется у детей 5-10 лет, у мальчиков микроспория диагностируется в пять раз чаще, чем у девочек. Патология почти не затрагивает взрослых из-за присутствия в структуре их волос органических кислот, которые подавляют рост мицелия грибка.
Причинами развития стригущего лишая становится микротравмы кожи, ее сухость. Споры попадают в трещины, царапины или вскрытые мозоли. Здоровые кожные покровы становятся непреодолимой преградой для грибка. Возбудитель не переживает контакта со средствами личной гигиены – тщательное мытье рук после контакта с носителями спор исключает вероятность инфицирования.
В группу риска входят люди, регулярно контактирующие с землей и дикими животными. Активному росту грибка способствуют нарушения в работе сальных желез при изменениях в химическом составе их секрета. Споры Microsporum способны сохранять жизнеспособность на протяжении трех месяцев при пребывании в открытом грунте.
Симптоматика патологии
Симптомы стригущего лишая проявляются через 4-6 недель после инфицирования пациента. На гладком участке кожи ребенка или взрослого появляется пятно красного цвета. Оно возвышается над поверхностью и обладает ровными границами. С течением времени размеры очага увеличиваются. Поверхность покрывается узелками, пузырьками и струпьями. Пятна превращаются в кольца, которые могут пересекаться или сливаться друг с другом. Диаметр образований на коже колеблется от 5 до 30 миллиметров.
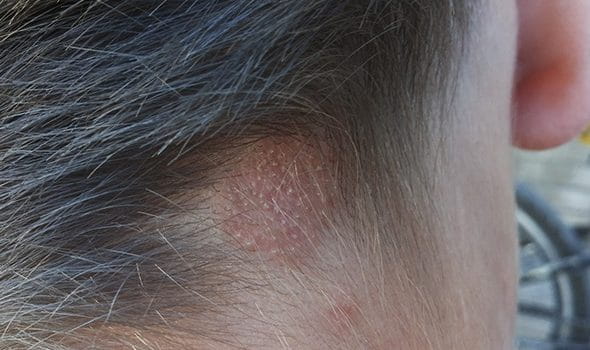
Признаки стригущего лишая включают острую воспалительную реакцию. Часто она развивается у детей и девушек. Очаги поражения начинают интенсивно шелушиться. Пациенты, страдающие от дерматитов, не сразу выявляют у себя симптомы микроспории. Места активного роста грибков могут выглядеть как воспалительные поражения кожи.
Распространенным проявлением стригущего лишая у ребенка становится поражение волосистой части головы. От этого симптома страдают пациенты в возрасте 5-12 лет. Дети старшего возраста переживают изменение химического состава кожного сала. Его элементы становятся опасными для возбудителя микроспории.
Нагноительный тип стригущего лишая характеризуется появлением мягких узелков на кожных покровах пациента. Узлы усеяны многочисленными гнойниками. При их сдавлении отделяется гнойное содержимое.
Диагностические мероприятия
Диагностика и лечение стригущего лишая проводятся дерматологом. Врач осматривает пациента и выявляет типичные проявления микроспории. Изучение соскоба с кожи под микроскопом позволяет обнаружить мицелий грибка и изменения в структуре волос и кожи. Дифференциальная диагностика позволяет исключить из анамнеза пациента трихофитию, которая обладает схожими проявлениями при микроскопии биоматериалов пациента.
Посев на микрофлору оказывается более информативным диагностическим приемом. Сотрудники лаборатории определяют вид и род грибков. На основании лабораторного заключения дерматолог подбирает препараты, которые позволят вылечить пациента.
Люминесцентное исследование дает возможность выявить патологические очаги на кожных покровах пациента и проживающих совместно с ним лиц. Этот метод диагностики основан на свечении мицелия грибка зеленым цветом под действием газоразрядного источника света.
Лечение

Сочетание назначаемых пациенту препаратов зависит от тяжести поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Противогрибковая терапия может оказаться местной или общей. В первом случае ребенку или взрослому необходимо использовать кремы и мази, которые подавляют деятельность возбудителя микроспории. Препараты этой группы не рекомендуется использовать девушкам в период беременности и лактации. Средства местного действия в форме спреев оказываются эффективными при обработке обширных очагов стригущего лишая. Современные составы не оставляют пятен на коже и не впитываются в ткань одежды.
Выраженная воспалительная реакция лечится сочетанием противогрибковых и гормональных препаратов. Пациентам предстоит накладывать на зоны поражений аппликации с мазями. После это выполняется обработка кожных покровов йодными растворами. График перорального приема таблеток формируется дерматологом на основании клинической картины патологии.
Присоединение к микроспории вторичной инфекции предполагает применение препаратов на основе бетаметазона, гентамицина или клотримазола.
Профилактические меры
Профилактика стригущего лишая базируется на регулярных врачебных осмотрах детей, посещающих дошкольные образовательные учреждения. Родителям следует провести с малышами беседу о недопустимости контактов с бродячими животными. Важной профилактической мерой становится соблюдение правил личной гигиены пациентами всех возрастных групп.
При покупке домашних животных необходимо посетить ветеринара. Врач осмотрит кошку или собаку и даст рекомендации по устранению любых проблем со здоровьем питомца. Следование советам ветеринара позволит предотвратить вспышку микроскопии внутри семьи.
Вопросы и ответы
Возможно ли повторное заражение микроспорией?
Да. Выздоровевший пациент может вновь заразиться микроспорией от носителей или при контакте с покрытыми спорами предметами. Избежать подобного сценария позволяет синхронное лечение всех совместно проживающих лиц (детей и родителей).
Как владельцы домашних животных могут обезопасить себя от инфицирования микроспорией?
Кошек и собак следует регулярно привозить на ветеринарные осмотры. В группу риска входят животные, которых вывозят за город. Контакты с другими кошками и собаками могут превратить питомца в носителя спор грибка-возбудителя микроспории. Животных необходимо периодически мыть с использованием специальных средств.
Наш эксперт – кандидат медицинских наук, врач-дерматолог Алина Гордеева.
Наиболее распространенная инфекция, которой можно заразиться от бездомного или купленного в переходе метро котенка или щенка, – это стригущий лишай. Собственно само это название – бытовое. Под общим термином скрываются два отдельных заболевания: трихофития или микроспория. Возбудителями этих инфекций являются грибки трихофитон и микроспорум.
Трихофития в основном выявляется у собак, а также у домашних грызунов, а микроспорией дети обычно заражаются от кошек. Оба недуга поражают кожу на теле и волосистую часть головы. Заболевание это очень заразное, зачастую им болеют все члены семьи.
Пойти по грибы
По оценкам специалистов, стригущим лишаем заболевают от 3 до 5% детей. Взрослые – реже. Инкубационный период болезни составляет от недели до месяца, но обычно не превышает двух недель. Как правило, на коже головы заразившегося появляются одна или несколько розоватых шелушащихся проплешин. Но иногда клиническая картина стерта, и тогда родители принимают заболевание за банальную перхоть, а порой – и за облысение. Дело в том, что волосы на участках поражения обычно сами собой обламываются на расстоянии 1–2 мм от корня, отсюда и название лишая – стригущий. Но грибки могут поражать не только голову, но и кожу в других местах, и тогда бледно-розовые пятна с более темным валиком по краям и шелушением в центре усеивают любые участки тела. Иногда заболевание сопровождается зудом.
Дети – народ вездесущий. Только мама зазевалась на минутку – глядь, а ее малыш уже вовсю тискает и обнимает плешивого котенка. Что делать в такой ситуации? Не паниковать и не уповать на везение, а попробовать меры срочной профилактики. Максимальный инкубационный период стригущего лишая – 2 недели (но обычно он короче). Если в тот же вечер, когда кроха был пойман за общением с бездомным котиком, и каждый следующий день в течение двух недель мыть ребенка противогрибковым шампунем, используя его как гель для душа, возможно, болезни удастся избежать.
Вылечить запущенный стригущий лишай очень трудно, к тому же это делается только в условиях стационара, тогда как инфекция в легкой форме вполне успешно лечится и амбулаторно. Поэтому важно как можно скорее обратиться к врачу-дерматологу и начинать лечение. Диагноз ставится на основании осмотра, микроскопического исследования и посева. До визита к врачу не следует применять никаких препаратов, чтобы не затруднить диагностику.
Сначала врач осматривает кожу тела и головы больного в затемненном помещении под ртутной лампой Вуда (если есть поражение грибками микроспорум – в этих местах будет наблюдаться зеленое свечение). Затем волосы и соскобленные чешуйки кожи исследуются под микроскопом. Подтверждает диагноз самый верный метод – посев исследуемого материала (при наличии инфекции через две недели в питательной среде вырастут колонии грибков).
Стриженные поневоле
Если лишай появился на голове, волосы придется сбривать каждую неделю вплоть до полного излечения. А проблемные места на коже каждое утро нужно будет смазывать йодом, а каждый вечер – серно-салициловой или серно-дегтярной мазью. Обычно врачи рекомендуют использовать также и лечебные лосьоны и кремы.
Впрочем, сегодня специалисты уже не так настойчивы в требовании удалять всю растительность на голове. Обычно они просят сбрить волосы только с тех мест, где есть бляшки. Ведь в гладкую кожу мази проникают легче. Но, если пятен много и они активно распространяются, помимо наружного лечения придется воспользоваться и таблетками. Лекарство лучше запивать молоком, а не водой или соком – чтобы лучше усваиваться, противогрибковому препарату нужны жиры. Помимо этого в курс лечения часто входят витамины, общеукрепляющая терапия.
Принимать ванну в течение всего срока лечения нельзя – иначе лишай распространится по всему телу. Можно только обмывать влажной губкой здоровые участки.
Разумеется, все предметы обихода больного должны быть строго индивидуальными. Если есть болячки на голове, нужно будет постоянно носить плотно прилегающую трикотажную шапочку, которую надо ежедневно кипятить. Также кипятить в мыльно-содовом растворе, а затем гладить горячим утюгом необходимо всю одежду и постельное белье больного. В помещении обязательна ежедневная влажная уборка.
После начала адекватного лечения уже через несколько дней шелушение начнет уменьшаться, а вскоре симптомы пропадут совсем. Но прекращать лечение на этом этапе нельзя – необходимо пройти полный курс, иначе, если останется хотя бы одна спора, заболевание вернется вновь. Об излечении можно уверенно говорить лишь тогда, когда три анализа на грибки, сделанные с интервалом в 7–14 дней, будут отрицательными.
В тяжелых случаях, если ребенок обсыпан весь, его придется лечить в стационаре от двух недель до нескольких месяцев – все зависит от того, насколько рано будет начато лечение.
Экзема – кожное заболевание, характеризующееся сыпью с покраснением, жжением и зудом. Возникает с первых месяцев жизни. Имеет рецидивирующую форму, практически не поддается излечению. То есть после исчезновения симптомов они могут появиться снова.
Симптомы экземы у детей
Для заболевания характерны:
- сыпь;
- покраснение кожи участками, которые слегка воспалены и имеют признаки отечности, с четкими контурами;
- шелушение кожи;
- зуд, усиливающийся к вечеру;
- пузыри, на месте которых потом формируются корочки;
- сниженный аппетит;
- слабость;
- раздражительность.
Характер проявления перечисленных признаков зависит от стадии заболевания. В остром периоде кожа интенсивно краснеет, отекает и становится горячей на ощупь. На ней образуются мокнущие пузырьки. В случае их инфицирования к первичным симптомам добавляются вторичные – высокая температура, головная и мышечная боль, слабость и т. п.
Экзема у детей протекает сравнительно тяжело. Характеризуется повышенной чувствительностью кожи и слизистых, снижением сопротивляемости к инфекциям, воспалительные очаги нередко нагнаиваются.
Причины появления
Одна из главных причин – наследственность. Чтобы болезнь проявилась, нужен стимул для этого, которым может служить аллергическая реакция (на детскую косметику, бытовую химию, шерсть животных и др.), стресс на фоне общей слабости организма. Также заболевание вызывается:
- эндокринными патологиями;
- заражением глистами;
- вирусами;
- дисбактериозом;
- инфекциями;
- некоторыми продуктами питания и препаратами, которые употребляет мать, если ребенок – на грудном кормлении.
Экзема у ребенка может возникнуть на теле, ногах, руках, лице, голове, пальцах рук, за ушами, на локтях.
Экзема на руках доставляет психологический дискомфорт, если ребенок уже адаптируется в обществе, накладывает ограничения на привычные действия. Возникает от: длительного контакта с моющими средствами, при аллергии на шерсть кошек, некоторые продукты питания, пыльцу, повышенной потливости рук, излишней сухости кожи, нагноений.
Очень распространено это заболевание, локализующееся на локтях. При нем кожа очень сухая, образуются трещины, ребенок ощущает зуд, кожные покровы шелушатся и краснеют.
Также распространенным видом экземы является ее сухая форма. Локализация – пальцы рук. Начинается обычно с одного пальца и распространяется без лечения вплоть до всей кисти. Клиническая картина: трещины, сухость и огрубение кожи, снижение ее эластичности, шелушение, сыпь. Зуд появляется редко, бывает слабовыраженным. Разновидность – локализация между пальцев. Проявляется мелкими пузырьками, сильным зудом. Когда пузырьки лопаются, формируются мокнущие участки, которые затем грубеют, шелушатся, покрываются пигментацией и трещинами.
Недуг может развиваться на теле. При этом появляется зудящая сыпь, воспаление, пузырьки и везикулы (водянистые полости, выступающие над поверхностью кожи), эрозии, красные пятна. Может проявиться в первые недели жизни.
На голове болезнь очень часто появляется у грудных детей уже на 2-й неделе жизни, когда еще не устоялся гормональный фон. Обычно она не беспокоит ребенка, выглядит как шелушение.
Заболевание может локализоваться за ушами. Формируются мокнущие участки, которые затем высыхают, образуются трещины. Сопровождаются зудом, отечностью кожных покровов.
Разновидности экземы
Экзема подразделяется на несколько видов – истинную, вирусную, себорейную, атопическую, микробную и микотическую.
Истинная (идиопатическая) экзема
Это самая распространенная. В острой форме проявляется множеством микровезикул – мельчайших пузырьков, заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются грануляциями – корочками. Поражения начинаются с лица и кистей, а после покрывают все тело. Они вызывают сильный зуд. Очаги – без четких границ. В хронической стадии образуются инфильтраты, как правило, симметричные относительно друг друга.
Разновидность истинной экземы – дисгидротическая. Локализуется преимущественно на ладонях, подошвах, боковых поверхностях пальцев ног и рук. Множественные пузырьки располагаются группами. Истинной также считается контактная экзема, возникающая на открытых участках кожи после контакта с аллергеном.
Вирусная экзема(экзантема)
Развивается из-за попадания в организм возбудителей вирусных инфекций, поражающих кожу – вирусов герпеса, ветряной оспы, гепатитов В и С, Эпштейн-Бара и Коксаки, энтеровирусов и цитомегаловируса, аденовируса и парвовируса В19. Протекает особенно тяжело. Симптомы появляются резко, сопровождаются отеком кожи, повышением температуры тела и тошнотой. Источник:
Е.О. Утенкова
Инфекционные экзантемы у детей
// Детские инфекции, 2018, №17(3)
Себорейная
Наступает после себореи как осложнение. Характеризуется сильным зудом и шелушением в области волосистой части головы, за ушами и на шее, а также в областях, где много сальных желез – между лопатками, на плечах и в зоне декольте. Сопровождается образованием желто-серых корочек.
Атопическая
Проявляется реакцией на внешние факторы в виде сухости и шелушения кожи. Представляет собой хроническое рецидивирующее воспаление кожи. Может осложняться грибковыми и микробными поражениями. Нередко развивается в грудничковом возрасте и по мере взросления может переходить в стадию устойчивой ремиссии. Источник:
Л.С. Намазова, Ю.Г. Левина, А.Г. Сурков, К.Е. Эфендиева, И.И. Балаболкин, Т.Э. Боровик, Н.И. Вознесенская, Л.Ф. Казначеева, Л.П. Мазитова, Г.В. Яцык
Атопический дерматит
// Педиатрическая фармакология, 2006, №1, с.34-40
Микробная
Это асимметричные высыпания, провоцируемые попаданием микробов в ранки на коже – ссадины, царапины, свищи. Очаги поражения – с четкими границами, часто располагаются на ногах и руках.
Микотическая
Развивается как аллергия на грибковую инфекцию. Характеризуется четкими округлыми поражениями. Трудно поддается лечению.
Диагностика заболевания
Врач ставит предварительный диагноз на основании клинической картины и результатов опроса. Для его подтверждения назначают:
- общий и биохимический анализы крови;
- общий анализ мочи;
- комплексные аллергологические и иммунологические исследования, в том числе аппликационные кожные пробы.
Так как иногда проявления экземы у детей схожи со стригущим лишаем и чесоткой, для дифференциальной диагностики может понадобиться гистологическое исследование пораженных тканей.
Лечение экземы у детей
Чем лечить экзему у ребенка
Важно! Детские аллергические реакции нельзя запускать и лечить народными средствами. Обязательно нужно обратиться к врачу для постановки верного диагноза.
Источники:
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Алопеция представляет собой выпадение волос – очаговое или тотальное. Это происходит под воздействием разных факторов: от врожденных патологий до стресса. Обычно это состояние не связано с какой-то опасной для жизни патологией, но проведение терапии все равно нельзя откладывать. В детском возрасте в некоторых случаях алопеция – это признак дефицита определенных микроэлементов и витаминов, что может привести в будущем к серьезным патологиям.
Причины возникновения алопеции у детей
Наиболее часто к развитию этого заболевания приводят наследственные и врожденные патологии, резкая потеря веса, хирургические вмешательства, дефицит фолиевой кислоты и витамина В12, общая интоксикация организма, травматизация волосяных луковиц, слабый иммунитет, стресс. Источник:
Е.В. Маслова, О.Н. Позднякова Структура и клинические варианты алопеции в практике врача-дерматовенеролога // Journal of Siberian Medical Sciences, 2012, №2
Также к частичному или полному облысению приводят:
- сбои в работе нервной и эндокринной систем;
- неврологические расстройства;
- травмы головы;
- вредные привычки: дергать себя за волосы, накручивать их на палец и др.;
- кожные воспаления в зоне роста волос;
- некоторые общие инфекционные заболевания;
- прием антибиотиков;
- заражение глистами;
- сахарный диабет;
- дефицит питания;
- железодефицитная анемия;
- переизбыток витамина А в организме;
- воздействие рентгеновских лучей;
- рахит;
- стригущий лишай;
- и др.
Можно сгруппировать причины развития этого заболевания по возрасту:
Диагностика заболевания
Если взрослые члены семьи или педиатр заметили признаки алопеции, нужно понять, почему происходит поредение волос. Для этого проводится расширенная диагностика. Чтобы вылечить алопецию, ребенок должен сначала посетить следующих детских специалистов:
Эти врачи назначат ряд обследований, чтобы определить причину появления патологии:
Существующие виды недуга
- Физиологическая алопеция. Локализуется на висках, затылке. Наблюдается у младенцев первых месяцев жизни по причине постоянного трения о подушку. Лечение не требуется, потому что болезнь пройдет, когда ребенок перестанет все время находиться в лежачем положении.
- Анагенная. Связана с препаратами, которые используются для лечения онкологии.
- Наследственная. Появляется у ребенка, если его родители тоже имели такую патологию.
- Врожденная. Является одним из симптомов врожденной патологии, порока. Достаточно редкая. Возникает на фоне эндокринных, кожных заболеваний и др.
- Телогенная. Развивается из-за резкого снижения веса, хирургических вмешательств, перенесенных болезней на фоне повышенной температуры тела.
- Очаговая, или гнездная (плешивость). Служит симптомом нарушений в функционировании иммунной системы. Поражение – локальное, то есть на голове формируются отдельные участки облысения. Такой формой алопеции болеет один ребенок на тысячу. Источник:
Н. Бекбауова, Р.Алиева, Ж. Жарасова, О. Степанова Этиология гнездной алопеции у детей // Медицинский журнал Западного Казахстана, 2012, №3(35), с.90 - Диффузная. Наиболее распространенный вид. Представляет собой равномерную потерю волос от 150 в сутки.
- Себорейная. Развивается по причине себореи.
- Универсальная. Потеря волос по всему телу.
- Псевдопелада Брока, или атрофирующее облысение. Потеря волос происходит в зонах лба и темени. Среди детей это редкая патология, обычно ей подвержены женщины после 35 лет.
Как лечить алопецию у детей?
Запрещено лечение народными методами. Это может усугубить первопричину и сказаться на дальнейшей жизни ребенка.
Терапия должна строиться на основании выявленной причины потери волос. Во всех случаях детям показано общеукрепляющее лечение, которое включает прием:
- иммуномодуляторов;
- фитина;
- витаминов А, Е, С, В1, В6, В12;
- метионина;
- пантотеновой кислоты;
- при тотальной алопеции – системный прием гормональных препаратов.
При топической разновидности заболевания проводят УФО очагов потери волос. Предварительно их смазывают фотосенсибилизирующим препаратом на основе амии большой, пастернака, метоксалена. Также проводится дарсонвализация волосистой части головы.
Ежедневно волосистая часть головы охлаждается хлорэтилом, в нее нужно втирать различные настойки и эмульсии, мазь на основе преднизолона.
Если ребенок потерял волосы в связи с ожогом, то на месте рубца новые волосы не вырастут при применении консервативной терапии. Помочь может только пересадка кожи.
Алопеция – психологически тяжела для ребенка, поэтому ему может потребоваться помощь детского психолога.
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

