Что такое парвовирус профилактика и лечение
Обновлено: 26.04.2024
Ротавирусный энтерит - острая вирусная болезнь с преимущественным заболеванием детей; характеризуется симптомами общей интоксикации, поражением желудочно-кишечного тракта, дегидратацией.
Что провоцирует / Причины Ротавирусного энтерита:
Возбудитель относится к семейству Reoviridae, роду Rotavirus. Название ротавирусы получили от латинского rota - колесо, так как вирусные частицы под электронным микроскопом выглядят как маленькие колесики с толстой втулкой, короткими спицами и тонким ободом. Вирион икосаэдрической формы, диаметром 65 - 75 нм. Капсид двухслойный, построен по кубоидальному типу. Содержат РНК.
Эпидемиология.
Заболевание широко распространено во многих странах мира, составляя в развивающихся странах около половины всех кишечных расстройств у детей первых двух лет жизни. В США ежегодно наблюдается свыше 1 млн случаев тяжелых ротавирусных диарей среди детей в возрасте от 1 до 4 лет, у 150 больных заболевание заканчивается летальным исходом. У 90%, более старших детей, в крови обнаруживаются противоротавирусные антитела, что свидетельствует о широком распространении этой инфекции.
В Германии и в Японии преобладали антитела против ротавирусов 1 и 3 серотипов. В разные годы в одной и той же стране могут преобладать различные серотипы. Так, в Австралии в 1975 году преобладал ротавирус серотипа 3, в 1977 и 1978 - серотипа 2, а в 1980 и 1986 чаше выявлялся ротавирус серотипа 1.
Заболевают чаще дети в возрасте до 3 лет, как в развитых, так и в развивающихся странах. Ротавирусами обусловлено 30-50% всех случаев поноса, требующих госпитализации и проведения регидратационной терапии. Нередко заболевают и взрослые в семьях, где заболел ребенок, заболевают и пожилые лица с ослабленным иммунитетом.
На ротавирусную инфекцию приходится около 25% случаев так называемой диареи путешественников. Ротавирусная инфекция может протекать и бессимптомно, такие случаи нередко обнаруживались у новорожденных. Такое течение в дальнейшем защищает детей от тяжелых ротавирусных гастроэнтеритов на протяжении первых 3 лет жизни.
Резервуар и источники возбудителя: человек, больной или носитель. Обнаружены перекрестные антигенные связи между ротавирусами человека, обезьян и телят, однако эпидемиологическое значение вирусов животных не установлено.
Ротавирусы обнаруживаются в воде рек, озер, морей, в подземных водах. Возбудитель выделяется с испражнениями (в 1 г кала содержится до 10-10 вирусных частиц) на протяжении до 3 недель (чаще 7-8 дней от начала болезни).
Механизм передачи возбудителя фекально-оральный; пути передачи - водный, пищевой, бытовой. Возможность реализации воздушно-капельного или воздушно-пылевого путей передачи носит предположительный характер.
В тропических странах ротавирусная инфекция встречается круглый год с некоторым повышением заболеваемости в прохладный дождливый сезон. В странах с умеренным климатом довольно выражена сезонность с наибольшей заболеваемостью в зимние месяцы.
Человек инфицируется алиментарным путем. Размножение и накопление реовируса происходит в верхних отделах желудочно-кишечного тракта, в частности в эпителии двенадцатиперстной кишки. Отсутствие выраженной лихорадки и симптомов общей интоксикации (при отсутствии сведений о вирусемии) позволяет думать, что гематогенный путь распространения ротавирусов не имеет существенного значения.
Патогенез (что происходит?) во время Ротавирусного энтерита:
Ротавирусы вызывают гибель зрелых клеток тонкого кишечника, они замещаются незрелыми всасывающими клетками, не способными адекватно абсорбировать углеводы и другие питательные вещества, что приводит к осмотической диарее.
Внутриклеточный метаболизм циклического аденозинмонофосфата или гуанозинмонофосфата не имеет значения в патогенезе ротавирусной диареи.
Ротавирусы накапливаются в слизистой оболочке кишечника и потом попадают в просвет кишки. Патогенетически важны большие потери жидкости и электролитов, что приводит к дегидратации, обычно не более II-III степени. В небольших количествах ротавирусы обнаруживались и в толстой кишке.
Ротавирусная инфекция часто сочетается с другими вирусными (адено- и коронавирусы) и бактериальными (эшерихии, шигеллы, сальмонеллы, кампилобактер) агентами. Однако и сами ротавирусы могут вызывать поражение желудочно-кишечного тракта, что доказано в опытах на животных.
Патоморфологическая картина.
При микроскопическом исследовании слизистой оболочки тонкой кишки выявляются участки со сглаженной поверхностью, укороченными ворсинками, отмечается инфильтрация слизистой оболочки одноядерными клетками. При электронной микроскопии можно обнаружить ротавирусные частицы. Через 4-8 недель слизистая оболочка тонкой кишки полностью нормализуется.
При ротавирусном заболевании частично разрушается эпителий ворсинок тонкой кишки, в котором происходит синтез дисахаридаз. В результате в кишечнике накапливаются нерасщепленные дисахариды. Нарушен и процесс всасывания простых сахаров. Все это приводит к избыточному поступлению дисахаридов и простых сахаров в толстую кишку, что обусловливает повышение осмотического давления. В связи с этим жидкость в большом количестве поступает из тканей в толстую кишку, что может привести к синдрому обезвоживания. Этот процесс усиливается воспалительными явлениями, обусловленными ротавирусной инфекцией.
Иммунитет.
В большинстве случаев возникает в раннем детстве после перенесенного заболевания. Иммунитет нестойкий, поэтому у взрослых с низким уровнем антител заболевание может повториться. Невосприимчивость у переболевших обусловлена не только гуморальными, но и секреторными антителами.
Симптомы Ротавирусного энтерита:
Инкубационный период длится от 15 ч до 7 дней (чаще 1-2 дня). Заболевание начинается остро. Развернутая картина болезни формируется уже через 12-24 часа от начала заболевания. У большинства госпитализированных детей температура тела достигает 37,9° С и выше, а у некоторых может подниматься до 39°С и выше. При легких формах болезни, как у взрослых, так и у детей выраженной лихорадки не бывает. Больные отмечают боли в эпигастральной области, тошноту, рвоту.
При осмотре нередко отмечается гиперемия зева, признаки ринита, увеличение шейных лимфатических узлов. Однако наиболее типичными проявлениями болезни считаются симптомы поражения органов пищеварения.
Характерен обильный жидкий водянистый стул без примеси слизи и крови. Более тяжелое течение обычно обусловлено наслоением вторичной инфекции. У половины больных отмечается рвота. У взрослых больных на фоне умеренно выраженной интоксикации и субфебрильной температуры появляются боли в эпигастральной области, рвота и понос. Лишь у отдельных больных рвота повторяется на 2-3-й день болезни. У взрослых нередко выявляется гиперемия и зернистость слизистой оболочки мягкого неба, небных дужек, язычка, а также гиперемия склер. Признаки общей интоксикации отмечаются лишь у 10% общего числа больных, выражены слабо.
У всех больных наблюдается обильный водянистый стул с резким запахом, иногда испражнения мутновато-белесоватые, могут напоминать испражнения больного холерой. Характерно громкое урчание в животе. Позывы к дефекации императивного характера, ложных позывов не бывает. У некоторых больных отмечается примесь слизи и крови в испражнениях, что всегда свидетельствует о сочетании ротавирусного заболевания с бактериальной инфекцией (шигеллез, эшерихиоз, кампилобактериоз). У этих больных более выражены лихорадка и общая интоксикация. Признаки воспаления верхних дыхательных путей, которые выявляются у части больных ротавирусными заболеваниями, некоторые авторы считают следствием наслоения вторичной вирусной инфекции.
При обильном жидком стуле может развиться обезвоживание. Дегидратация развивается довольно часто (у 75-85% госпитализированных детей), однако в большинстве случаев (у 95%), она выражена нерезко (I и II степени обезвоживания по В. И. Покровскому). Лишь в отдельных случаях развивается тяжелая дегидратация с декомпенсированным метаболическим ацидозом. В этих случаях возможны острая почечная недостаточность и гемодинамические расстройства.
При пальпации живота отмечаются болезненность в эпигастральной и пупочной областях, грубое урчание в правой подвздошной области. Печень и селезенка не увеличены. При ректороманоскопическом исследовании у большинства больных изменений нет, лишь у некоторых больных наблюдается умеренная гиперемия и отечность слизистой оболочки прямой и сигмовидной кишок. Признаки поражения органов пищеварения сохраняются в течение 2-6 дней.
Количество мочи в острый период болезни уменьшено, у отдельных больных наблюдается альбуминурия, лейкоциты и эритроциты в моче, повышение содержания остаточного азота в сыворотке крови. В начале болезни может быть лейкоцитоз, который в периоде разгара сменяется лейкопенией. СОЭ не изменена.
Осложнения.
Ротавирусное заболевание осложнений не дает. Необходимо учитывать возможность наслоения вторичной бактериальной инфекции, которая приводит к изменениям клинической картины болезни и требует другого терапевтического подхода. Недостаточно изучены особенности течения ротавирусной инфекции у лиц с иммунодефицитами (ВИЧ-инфицированные и др.). Может наблюдаться некротический энтероколит и геморрагический гастроэнтерит.
Диагностика Ротавирусного энтерита:
Диагноз и дифференциальный диагноз.
При распознавании учитывают клинические симптомы болезни и эпидемиологические предпосылки. Характерны острое начало, обильный водянистый стул без патологических примесей с частотой до 10-15 раз в сутки, рвота, дегидратация при умеренно выраженной температурной реакции и симптомах общей интоксикации. Имеет значение зимняя сезонность заболевания, групповой характер, а также отсутствие положительных находок при обычных бактериологических исследованиях на кишечную группу микробов.
Диагноз подтверждается обнаружением ротавирусов в испражнениях различными методами (иммунофлюоресцентный и др.). Меньшее значение имеют серологические методы (РСК и др.). Для исследования испражнения стерильной деревянной лопаточкой собирают во флакон из-под пенициллина (1/4 часть флакона), резиновую пробку закрепляют лейкопластырем, доставляют в лабораторию в контейнерах со льдом.
Дифференцируют от холеры, дизентерии, эшерихиоза, гастроинтестинальных форм сальмонеллеза, кишечного иерсиниоза, протозойных заболеваний (лямблиоз, криптоспороидоз, балантидиаз).
Лечение Ротавирусного энтерита:
Неотъемлемой составной частью терапии ротавирусного энтерита должны быть:
1. Режим, диета (с ограничениями в зависимости от уровня и выраженности симптомов поражения ЖК тракта).
2. Патогенетическая терапия, основанная на представлениях о механизме развития диареи.
Целью последней является восстановление потерь жидкости и электролитов: регидратация, проводимая в режиме оральной (глюкозо-олевые растворы: регидрон, цитроглюкосолан, оралит и др.) или инфузионной (при II и III степени обезвоживания). Расчет объема и характер растворов для внутривенной регидратации проводится с учетом возраста пациента и степени обезвоживания (5% раствор глюкозы, изотонический раствор натрия хлорида, раствор Рингера и др.).
3. Широкое использование энтеросорбентов (активированный уголя, неосмектина, энтеросгеля и др.), ферментных препаратов (креона, панкреатина, мезима-форте, дигестала, панзинорма).
Все это лечение должно проходить на фоне строгой диеты, основу которой составляют кисломолочные продукты, жидкие каши на воде, белые сухари и крепкий несладкий чай. Исключить же следует цельное молоко, темный хлеб, сахар, сырые фрукты и овощи.
Профилактика Ротавирусного энтерита:
Профилактика ротавирусной инфекции заключается в соблюдении мер личной гигиены и изолировании больного во время болезни.
К каким докторам следует обращаться если у Вас Ротавирусный энтерит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ротавирусного энтерита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Парвовирусная инфекция – антропонозное заболевание, вызываемое ДНК-содержащим вирусом. Часто протекает бессимптомно. Может проявляться общеинтоксикационным синдромом, катаральными явлениями, диспепсическими симптомами и сыпью. Для взрослых характерно наличие признаков артрита. При трансплацентарной передаче возбудителя развивается неиммунная водянка плода, на ранних сроках возможны выкидыши. Диагностика основана на обнаружении специфических антител. Используется ПЦР, дополнительно назначаются общеклинические методы исследования. Специфическое лечение не разработано, проводится симптоматическая терапия.
МКБ-10
Общие сведения

Причины
Возбудитель – ДНК-содержащий вирус В 19 семейства Parvoviridae. Патоген достаточно устойчив во внешней среде, нечувствителен к замораживанию, воздействию множества дезинфицирующих средств (эфир, спирт), выдерживает нагревание до 56° С в течение часа. Подобные свойства обусловлены отсутствием в капсиде вируса липидного компонента. Вирус мгновенно инактивируется при кипячении, использовании для обеззараживания формальдегида, гипохлорида.
Источник инфекции – больной человек. Чаще всего заражение происходит воздушно-капельным путем. Возможна реализация вертикального пути при поступлении вируса от матери к плоду через плаценту, гемоконтактного механизма при переливании зараженных компонентов крови, особенно VΙΙΙ и ΙΧ факторов свертывания, а также при пересадке инфицированных органов и тканей. Больной заразен до появления сыпи. Для этого периода характерна виремия, кроме того, патоген обнаруживается в секрете верхних дыхательных путей.
Патогенез
Патогенез парвовирусной инфекции изучен недостаточно. Считается, что основным звеном развития заболевания является поражение клеток-предшественниц эритроцитов. Место первичного размножения возбудителя не установлено. Через 7-8 дней после контакта с источником заболевания вирус проникает в кровь и красный костный мозг. Причиной поражения клеток красного ростка является наличие на их поверхности специфического Р-белка, благодаря которому инфекционный агент способен проникать внутрь клеток, вызывая их лизис. Р-белок также расположен на поверхности клеток эндотелия, трофобласта, ворсин хориона, мегакариоцитах, гепатоцитах.
Люди с врожденным дефектом или отсутствием данного белка невосприимчивы к парвовирусу. Длительная персистенция патогена у лиц с иммунодефицитными состояниями способствует аплазии соответствующей клеточной культуры. Угнетается эритропоэз, снижается количество эритроцитов, ретикулоцитов, гемоглобина, развивается анемия. Одним из клинических симптомов инфекции является наличие сыпи и возникновение артритов. Подобные состояния объясняются образованием иммунных комплексов, их отложением в коже и синовиальной оболочке.
Классификация
По тяжести течения в зависимости от выраженности интоксикации выделяют легкую, среднюю и тяжелую степени заболевания. По длительности различают острый (до 1 мес.), подострый (до 3 мес.) и хронический, рецидивирующий или непрерывный (свыше 3 мес.) варианты течения. Существуют следующие формы патологического процесса:
- Врожденная инфекция. Формируется в результате передачи вируса трансплацентарным путем. Риск инфицирования плода составляет 30%. Наиболее опасным периодом является срок с 10 по 28 недели гестации. Гибель плода, по разным данным, возникает в 3-8% случаев. При передаче парвовируса трансплацентарно отмечены случаи самопроизвольных абортов, внутриутробной гибели плода. Основной причиной нарушения развития становится гипоксия из-за снижения кислородной емкости крови. Часто наблюдается вирусный миокардит с нарушениями ритма, сердечной недостаточностью, при поражении клеток печени выявляется гипоальбуминемия.
- Приобретенная инфекция. Чаще диагностируется у детей. Среди взрослых больных превалируют женщины. У беременных клиническая картина не имеет специфических особенностей. Приобретенная парвовирусная инфекция делится на типичную и атипичные (артралгическая, гепатитная, бессимптомная) формы.
- Хроническая инфекция. Развивается у пациентов с первичными или приобретенными иммунодефицитами. Возникает из-за неспособности организма человека элиминировать вирус. Типична постоянная виремия. Патоген обнаруживается в красном костном мозге.
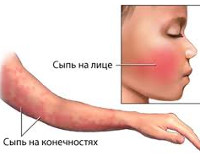
Симптомы парвовирусной инфекции
Далее высыпания распространяются по всему телу. Элементы склонны к слиянию, сыпь часто сопровождается зудом. Наиболее типичными локализациями являются разгибательные поверхности конечностей, шея, туловище. Спустя 5-10 дней высыпания начинают бледнеть в центре, приобретая характерный кружевной вид. Постепенно сыпь сходит без шелушения, однако провоцирующие факторы (горячие ванны, солнечное облучение) способны вызвать ее рецидив. После выздоровления формируется пожизненный иммунитет.
Поражение суставов и развитие артралгической формы типично для женщин. Течение артритов доброкачественное. Вовлекаются преимущественно пястно-фаланговые, межфаланговые, голеностопные, коленные суставы. Беспокоят боли при движении. Определяется локальная болезненность, отечность, гиперемия околосуставных областей. Выздоровление наступает спустя 1-3 месяца. Деструктивные изменения нехарактерны. Описаны случаи острого гепатита (гепатитная форма) при заражении парвовирусом. Обнаруживается интоксикация с наличием или отсутствием слабо выраженной желтухи, умеренное повышение активности печеночных трансаминаз и незначительное увеличение размеров печени.
Осложнения
Поскольку патогенез инфекции связан с угнетением красного ростка крови, осложнения наиболее часто наблюдаются у больных гемолитическими анемиями (талассемией, серповидно-клеточной анемией, с недостаточностью пируваткиназы). Развивается апластический криз. В крови отсутствуют ретикулоциты, резко снижается количество эритроцитов и уровень гемоглобина. Наблюдается выраженная слабость, одышка, тахикардия, спутанность сознания. Криз продолжается 7-12 дней. Полное восстановление показателей крови наступает через месяц. При отсутствии специфического лечения смертность составляет 2,2%. Существуют данные о способности парвовируса вызывать менингит, энцефалит.
Диагностика
Объективно отмечается наличие специфических элементов сыпи с соответствующей локализацией, бледность носогубного треугольника, при развитии артралгической формы – отечность, гиперемия пораженных суставов, при гепатите – желтуха, увеличение печени. Для диагностики парвовирусной инфекции используются следующие клинико-лабораторные методы:
- Клиническое исследование крови. Определяется легкая анемия, тромбоцитопения, нейтропения, ускорение СОЭ. Для апластического криза характерна выраженная анемия с критическим снижением содержания гемоглобина, отсутствие ретикулоцитов.
- Идентификация инфекционных маркеров. Применяются серологические методики. Определяют титры IgM и IgG. IgM в крови появляется спустя 7-10 дней после заражения и циркулирует до 6 мес. IgG образуется через 2-3 дня после появления IgM. Таким образом, уровень IgM не является строгим показателем острой парвовирусной инфекции. Обычно используют нарастание титра IgG в динамике. Разработана ПЦР-диагностика.
Дифференциальный диагноз проводят со скарлатиной, корью, краснухой. В ряде случаев требуется дифференцировка с аллергическими реакциями, болезнью Кавасаки, лихорадкой скалистых гор. При преобладании желудочно-кишечной симптоматики болезнь отличают от псевдотуберкулеза, энтеровирусной инфекции. При развитии гепатита необходимо исключить другие возможные причины патологического состояния. Артралгичекая форма может напоминать ревматоидный артрит, поражение суставов при болезни Лайма.
Лечение парвовирусной инфекции
Препараты для этиотропного лечения не разработаны. Назначается симптоматическая терапия. В случае выраженной лихорадки применяют жаропонижающие средства, при выраженном зуде используют антигистаминные препараты. Проводят дезинтоксикационную терапию. При апластическом кризе необходимо срочное переливание эритроцитарной массы под контролем данных общего анализа крови. Возможны повторные гемотрансфузии до восстановления собственного эритропоэза. Дополнительно показана оксигенотерапия. При хронической парвовирусной инфекции хорошие результаты дает применение внутривенного иммуноглобулина. Требуется отмена препаратов или коррекция состояний, вызвавших иммунодефицит. При формировании водянки плода возможны внутриматочные обменные переливания.
Прогноз и профилактика
Прогноз относительно благоприятный. Инфекция имеет доброкачественное течение, исключение составляют случаи внутриутробного инфицирования плода и развития патологии у пациентов с гемолитическими анемиями, иммунодефицитами. Тактика ведения в указанных состояниях определяется индивидуально. Диспансерное наблюдение после перенесенного заболевания не проводится. Специфическая профилактика не разработана, вакцина находится на стадии клинических испытаний. Изоляция не требуется, поскольку больные заразны только до появления высыпаний. Скрининг беременных на перенесенную парвовирусную инфекцию пока не осуществляется, необходима разработка мероприятий, направленных на выявление серонегативных беременных и предупреждение их заражения.
1. Парвовирусная инфекция – современная проблема в эпидемиологии и клинической медицине / Никишов О.Н., Кузин А.А., Антипова А.Ю., Лаврентьева И.Н. // Эпидемиология и вакцинопрофилактика – 2015 – Т.14, №4.
2. Парвовирусная (В19V) инфекция у беременных и детей раннего возраста / Васильев В.В., Мурина Е.А., Сидоренко С.В., Мукомолова А.Л., Куюмчъян С.Х., Воронина О.Л., Мирошниченко И.Г., Мацко В.А. // Журнал инфектологии – 2011 – Т.3, №4.
3. Парвовирусная инфекция / Абросимова А.А., Анохин В.А., Хасанова Г.Р., Степанова Е.Ю. // Инфекционные болезни – 2010 – Т.8, №1.
Впервые была установлена в США (Аппелем и др., 1978).
Возбудитель — Canine parvovirus ДНК содержащий вирус из семейства парвовирусов антигенно родственен с вирусами панлейкопении кошек и вирусного энтерита норок, хотя и отличается по специфическим антигенам. Возбудитель устойчив к нагреванию, при 60°С в течение 1 часа сохраняет жизнеспособность при рН-3. В замороженном состоянии вирус жизнеспособен до года, а при комнатной температуре-до 6 месяцев. Диаметр вируса-21нм. Вирус обладает выраженным тропизмом к быстроделящимся тканям. Его обнаруживают в кале, моче, во всех органах животного, а также в носовом секрете, рвотных массах и крови.
Эпизоотология. Носительство парвовируса установлено у собак разных пород. Кошки невосприимчивы к возбудителю болезни. На возможность заразится, влияет возраст собаки. Наиболее восприимчивы к этому вирусу молодые собаки от 1,5-3-х месяцев до года и взрослые собаки в возрасте шести — десяти лет, когда у животного понижаются защитные силы организма. Отмечено, что наиболее чаще заболевают кобели, суки менее подвержены этому заболеванию.
Патогенез. В организм собаки вирус обычно проникает через рот и нос. В начале болезни вирус внедряется в эпителиальные клетки слизистой оболочки пищеварительного тракта, вызывая развитие острого геморрагического воспаления желудка и кишечника, атрофию ворсинок, характерные регрессивные и гипопластические изменения эпителия крипт. Вирус действует и на костный мозг, вызывая в нем синусную гиперемию, скопление фибрина в пересинусоидальных тканях и нарушение в миэлопоэтических клетках на 80% и более. В лимфатических узлах, тимусе, селезенке происходит разрушение миелоидных клеток с пролиферацией ретикулоэндотелия, а в селезенке -фокусный некроз в фолликулах. Все это приводит у больной собаки к развитию лейкопении. В случаях, когда болезнь не очень быстро заканчивается летальным исходом, во внутренние органы собаки часто внедряются до 80-90% различных видов бактерий, которые усугубляют и осложняют течение болезни.
Одновременно с внедрением в эпителий слизистой оболочки желудка и кишечника вирус проникает в сердечную мышцу, вызывая ее острое воспаление — миокардит. На почве миокардита у больного животного наступает острая сердечно — сосудистая недостаточность. Ткани и органы животного начинают испытывать недостаток кислорода и питательных веществ. Работа сердца нарушается также в результате быстрого обезвоживания организма, которое возникает из-за потери жидкости при частых рвотах и поносах.
Быстрое размножение вируса и патогенной микрофлоры приводит к накоплению в тканях и органах больной собаки токсинов и развитию общей интоксикации организма, у животного возникает лихорадка.
Клинические признаки. Инкубационный период болезни длится от 4 до 10 дней, причем у кобелей и щенков он существенно короче. Болезнь протекает в трех формах: кишечной, сердечной и смешанной, которые протекают обычно молниеносно или остро.
При молниеносном течении кишечной формы гибель щенят в возрасте 6-10 недель наступает через несколько часов после упадка сил, обычно без проявления признаков энтерита.
Острая кишечная форма развивается в течение 5-6 дней, инкубационный период длится до 6 дней. Часто первым признаком бывает анорексия, затем у больной собаки появляется слизистая рвота и через 6-24 часа после рвоты –диарея. Фекалии вначале серые или желтовато-серые, затем становятся зеленым или ярко-фиолетовым, часто содержат полоски крови, иногда бывают геморрагическими со слизью или водянистыми с сильным зловонным запахом. Температура тела повышается до 39,5 °С иногда до 40-41°С. Рвота и диарея быстро приводят к дегидратации. Собака перестает вставать и двигаться, из анального отверстия вытекают красноватые или бурые каловые массы. Развивается коматозное состояние, температура падает ниже нормы. Конечности, уши, хвост, нос становятся холодными.
При проведении клинического осмотра, регистрируем: обезвоживание организма, спадание вен, потерю эластичности кожи, кожа становится сухой, шерсть тусклой, истощение, сухость языка, слизистых оболочек губ, десен, глаз и носа. Видимые слизистые оболочки анемичны, иногда синюшны. Склеры воспалены, с набухшими сосудами. Глазные яблоки глубоко запавшие. Гнойных выделений из глаз, носа, характерных для чумы, как правило, не бывает.
Живот при пальпации болезненный. Кишечные петли неэластичные, малоподвижные, болезненные. Больные собаки при пальпации живота ведут себя неадекватно из-за болезненных колик.
Печень, селезенка чаще находится в пределах физиологических границ.
При тяжелом течении болезни дыхание учащенное, поверхностное. У собак в возрасте 6-10 лет прослушиваются влажные хрипы, которые сопровождают отек легких.
Смерть больной собаки наступает вследствие нарушения нервной проводимости в сердечной мышце. Смертность при этой форме болезни достигает 70-80%, при кишечной форме у щенят-до 50%, у взрослых собак-до 5-10%.
Патоморфологические изменения при кишечной форме характеризуются геморрагическим воспалением слизистой оболочки тонкого и толстого отделов кишечника. Селезенка увуеличена и имеет светлые зоны. Мезентериальные лимфатические узлы отечны, увеличены. Тимус может быть отечным. При проведении гистологического исследования в кишечнике отмечают некротические изменения эпителия крипт, лимфоидной ткани пейровых бляшек, лимфатических узлов, тимуса, иногда обнаруживают внутриядерные включения в цитоплазме энтероцитов. При сердечной форме болезни отмечаем расширение клапанов, отек легких, признаки острого гепатита и осцита.
Дифференциальный диагноз. При дифференциальной диагностике исключаем чуму, инфекционный гепатит, кокцидиоз, алиментарный и паразитарный гастроэнтериты.
Кокцидиоз у собак исключаем проведением микроскопических исследований по методу Филлеборна. Положительным результатом является обнаружение в фекалиях ооцист кокцидий. В клинической картине отсутствуют симптомы миокардита.
При отравлениях и алиментарных гастроэнтеритах вирусологические исследования дают отрицательный результат на парамиксовирус. Основными причинами отравлений обычно являются различные кормовые и не кормовые токсины. При алиментарном гастроэнтерите температура тела у больной собаки в пределах нормы, а при отравлениях она чаще понижается, симптомы миокардита отсутствуют.
Лечение. Терапия парвовирусного энтерита должна быть комплексной. В качестве специфических средств лечения применяют сыворотку против чумы и парвовирусного энтерита- поливалентную гипериммунную сыворотку против чумы, парвовирусных инфекций и гепатита плотоядных в дозе для собак с массой до 5 кг 3мл, при большей массе тела-5мл. При тяжелом состоянии животному сыворотку вводят многократно с интервалом в 12 часов. Кроме сыворотки можно назначать специфические и неспецифические гамма — и иммуноглобулины, тимоген, тималин, тимаптин, тактивин, анандин, камедон, интерферон и другие иммуномодуляторы согласно инструкции по их применению.
Больное животное необходимо изолировать в отдельное теплое, без сквозняков, помещение. На время болезни запрещается выгул больного животного, с целью недопущения заражения здоровых собак.
Назначается диетическое кормление. В 1-3-й дни болезни скармливают говяжий или куриный бульоны 2-й варки, обеспечивают кипяченой водой, лучше с добавлением дезинфицирующих веществ или отваров лекарственных растений (кору дуба, цветки ромашки или василька, зверобой, плоды черники или черемухи и др.). В отдельных случаях в чистую кипяченую воду добавляют аскорбиновую кислоту из расчета 1мл 5%-го раствора на 100-200 мл или сахар (1 чайная ложка на стакан воды).
При успешном лечении на 3-4 дни в рацион добавляют теплые сырые яйца по одному 3-4 раза в день, отвар льняного семени, жидкую на воде рисовую или овсяную кашу. Вначале задают по 1-2 столовые ложки.
Из питательных средств, в прямую кишку водят 5%-й раствор глюкозы, 0,9%-й раствор натрия хлорида, растворы Рингера и Рингера-Локка, говяжий или куриный бульон 2-й варки, иногда с добавлением 1-2 мл 5%-го раствора аскорбиновой кислоты.
Из антигистаминных препаратов используют димедрол по 0,2-1 мл 2-3 раза в день внутримышечно или внутривенно; пипольфен по 0,2-1 мл 2-3 раза в день внутримышечно или внутривенно, а также тавегил, супрастин, интал и пр. строго по инструкции.
Для подавления секундарной микрофлоры назначают различные антибиотики пенициллинового ряда ампиокс, ампициллин, клафоран, фортум, кефзол и др. При лечении больной собаки нежелательно применять тетрациклины, макролиды и левомицетин, особенно задавать их внутрь. Ввиду того, что реакция о стороны воспаленного желудка будет отторгающей.
В схемы лечения парвовирусного энтерита включают аскорбиновую кислоты, витамины группы В (В-1,В-2,В-6,В-12) и жирорастворимые. Витамин С вводят подкожно, внутримышечно или внутривенно по 0,5-1 мл 1-3 раза в день до выздоровления.
Для коррекции поражения миокарда, кроме глюкозы, назначают ферментативные-цитохром С, АТФ, кокарбоксилазу, камфорные препараты, лучшим из которых является сульфокамфокаин, а также кордиамин, коразол и пр.
В качестве обезболивающих и спазмолитических- но-шпу, баральгин, спазган, растворы новокаина, препараты красавки и другие.
Функцию печени восстанавливают применением гепатопротекторов: эссенцеале форте по 1-2 капсулы 3 раза в день в течение трех месяцев, карсила по 1 таблетке 3 раза вдень в течение месяца, лив-52, силибора и других по наставлению.
С целью уменьшения порозности кровеносных капилляров и предотвращения выхода эритроцитов в слизистую оболочку кишечника внутривенно вводим 5%-ый раствор аминокапроновой кислоты по 50-100мл 4-6 раз в сутки до выздоровления. Эффективны также растворы викасола или дицинола. При лечении очень осторожно с этой целью надо применять 10%-е растворы глюконата и хлорида кальция.
Для общей профилактики и снятия интоксикации в период болезни очень эффективным является применение минерального энтеросорбента-В (производство ВетЭко-Центра, СПб., 294-11-86),обладающего высоким адсорбционными ионообменными, антитоксическими, антибактериальными свойствами. Он богат минеральными элементами : железом,марганцем, кальцием, кремнием, а также содержит калий, титан, хром, серу и другие элемепнты. Для профилактики-доза 1,5-2,0 г в день, для лечебных целей дозу удваивают. Энтеросорбент – В скармливают с влажным кормом или с водой в течение 5-7 дней.
Для активной иммунопрофилактики парвовирусного энтерита широко используют как отечественные так и зарубежные моновакцины: Биовак-Р, Нобивак-Р, Парводог (Франция).
Ассоциированные вакцины Биовак-РА, Биовак — ДРА,Мультикан-2,4,6. Гексаканивак, Пентакакнивак (Россия); Вакцидог, Тривировак, Гексодок (Франция); Вангард-5,7 и многие другие.
Для пассивной иммунизации щенят, полученных от невакцинированных сук, и при неблагополучной эпизоотической обстановке, особенно в питомниках и клубах собаководства, рекомендуется применять моноспецифические иммуноглобулины или моновалентные гипериммунные сыворотки против парвовирусного энтерита собак.
Меры борьбы включают в себя изоляцию больных собак, дезинфекцию мест их содержания и предметов ухода за животными. Ограничения с неблагополучного питомника служебного собаководства снимают через 40 дней после последнего случая выздоровления и гибели больной собаки и проведения заключительной дезинфекции.
В 80-х гг. было установлено, что целый ряд заболеваний - от инфекционной эритемы и острого артрита у здоровых в остальном людей до апластических кризов и хронической анемии у ослабленных больных - обусловлены парвовирусной инфекцией. У беременных она может привести к внутриутробной инфекции, водянке плода и его гибели.
Многие тяжелые проявления парвовирусной инфекции связаны с размножением парвовируса в клетках эритроидного ростка костного мозга и их разрушением.
Что провоцирует / Причины Парвовирусной инфекции:
К семейству парвовирусов относится несколько видоспецифических вирусов животных.
Для человека патогенен только парвовирус В19, названный номером образца сыворотки человека, из которой он был впервые выделен. Это мелкий вирус диаметром 20-25 нм без внешней оболочки. Икосаэдрический капсид из двух структурных белков окружает одну плюс- или минус-цепь ДНК. Парвовирус В19 высокоустойчив: он сохраняет жизнеспособность при 16-часовом нагревании при 60°С. В культурах клеток, обычно применяющихся в лабораторной практике, он не размножается и инфекции у лабораторных животных не вызывает. Культивировать его удается в клетках-предшественниках эритроцитов, полученных из костного мозга человека, крови, пуповины или печени плода.
Парвовирусные заболевания встречаются в любое время года, но наиболее распространенное из них - инфекционная эритема - чаще дает вспышки в школах зимой и весной. При таких вспышках заболевает 20-60% детей и еще у многих инфекция протекает бессимптомно.
По данным массовых серологических исследований, антитела к парвовирусу В19 имеют около половины взрослых. Процент серопозитивных лиц быстро повышается с 5 до 18 лет и продолжает возрастать в дальнейшем, что указывает на заражение также и взрослых. Больные заразны в фазе виремии, когда вирус обнаруживают в мазках из зева, секрете дыхательных путей и сыворотке.
Очень заразны больные с апластическими кризами: описана вспышка инфекционной эритемы среди медицинских сестер, в которой несомненным источником инфекции был такой больной. Больные инфекционной эритемой значительно менее заразны.
Механизм передачи инфекции в естественных условиях неясен. По-видимому, она передается воздушно-капельным путем или при непосредственном контакте. Возможно также заражение при инфузии препаратов факторов свертывания, даже обработанных паром и сухим нагреванием.
Патогенез (что происходит?) во время Парвовирусной инфекции:
Благодаря исследованиям на добровольцах известно, что парвовирусная инфекция имеет две фазы.
Первая фаза совпадает с виремией, развивающейся примерно через 6 сут после интраназального введения вируса восприимчивым (серонегативным) лицам. Виремия продолжается около 1 нед; в первые 2-3 сут наблюдаются общие симптомы (головная боль, недомогание, миалгия, озноб, лихорадка, зуд), ретикулоцитопения. В этот период вирус выделяется с секретами дыхательных путей. Через несколько дней происходит незначительное снижение уровня гемоглобина, сохраняющееся в течение 7-10 сут. Исследование костного мозга в этот период выявляет значительное обеднение эритроидного ростка. Иногда бывают легкие лимфопения, нейтропения и тромбоцитопения.
Вторая фаза заболевания наступает через 17-18 сут после заражения. К этому времени виремия прекращается, появляются специфические IgM-антитела. Зги антитела через несколько месяцев исчезают. На несколько дней позже IgM появляются IgG-антитела, которые сохраняются неопределенно долго. В этой фазе вирус из секрета носоглотки исчезает, количество ретикулоцитов в крови нормализуется, в течение 2-3 сут наблюдается пятнисто-папулезная сыпь, на 1-2 сут дольше - артралгия или артрит.
Упомянутые выше исследования показали, что у здоровых людей парвовирусная инфекция быстро проходит без лечения. Ее клинические проявления - инфекционная эритема и артрит - почти несомненно обусловлены образованием иммунных комплексов. В пользу этого предположения свидетельствует развитие инфекционной эритемы у больных с хронической виремией при введении им нормальных иммуноглобулинов.
У больных с хронической гемолитической анемией или иммунодефицитом парвовирусная инфекция часто протекает тяжело, сопровождаясь обширным разрушением эритроидного ростка костного мозга. В то время как здоровые люди легко переносят прекращение эритропоэза на 7-10 сут, при гемолитической анемии, когда компенсация достигается за счет усиленного эритропоэза, разрушение клеток-предшественников эритроцитов обычно приводит к тяжелому апластическому кризу. У больных с иммунодефицитом виремия не прекращается, развивается тяжелая хроническая анемия вследствие постоянного заражения вирусом клеток эритроидного ростка.
Водянка плода при внутриутробной инфекции объясняется его потребностью в значительно более напряженном, чем у взрослых, эритропоэзе в сочетании с незрелостью иммунной системы.
Парвовирус В19 избирательно прикрепляется к мембранному рецептору эритроцитов - антигену Р, чем и объясняется тропность этого вируса к клеткам-предшественникам эритроцитов, особенно к эритробластам и нормобластам. У немногочисленных лиц, не имеющих антигена Р, парвовирус В19 инфекции не вызывает.
Симптомы Парвовирусной инфекции:
Инфекционная эритема (пятая болезнь) - это самое частое проявление парвовирусной инфекции; она встречается в основном у детей и известна также под названием "пятая болезнь", данным ей в конце XIX века как одной из шести детских инфекций, сопровождающихся сыпью.
Протекает заболевание легко. Яркая пятнистая сыпь появляется на щеках ("нашлепанные" щеки). Иногда высыпаниям предшествует субфебрильная температура. Сыпь обычно пятнисто-папулезная и имеет сетчатый, кружевной вид; она быстро распространяется на конечности. Иногда сыпь кореподобная, везикулярная, геморрагическая или сопровождается зудом. Обычно она проходит примерно через неделю, но на протяжении последующих недель могут появляться преходяшие высыпания, особенно при волнении, физической нагрузке, пребывании на солнце, купании, изменении окружающей температуры.
Острая артралгия и артрит - редкие у детей, но частые у взрослых проявления парвовирусной инфекции. Сыпь у взрослых, наоборот, нередко отсутствует или нетипичная - без характерной эритемы на лице. В большинстве случаев артрит симметрично поражает периферические суставы (коленные, суставы кисти и запястья) и обычно проходит через 3 нед, не оставляя деструктивных изменений. Однако у некоторых больных он держится несколько месяцев, в редких случаях - несколько лет. Неизвестно, обусловлен ли затяжной артрит хронической инфекцией или аутоиммунными реакциями. Описаны единичные случаи, в которых предполагается (но не доказана) связь парвовирусной инфекции с идиопатической тромбопитопенической пурпурой, гемофагоцитарным синдромом, панцитопенией, артритом, подобным поражению суставов при лаймской болезни, с рецидивирующей парестезией, фибромиалгией, СКВ, системными васкулитами (в том числе узелковым периартериитом, гранулематозом Вегенера, болезнью Кавасаки).
Парвовирусная инфекция - причина большинства внезапных апластических кризов при почти всех хронических гемолитических анемиях, в том числе серповидноклеточной анемии, ферментопатиях, наследственном микросфероцитозе, талассемиях, пароксизмальной ночной гемоглобинурии, аутоиммунной гемолитической анемии. Кроме того, парвовирусная инфекция может вызвать апластический криз у больных с острой кровопотерей.
Кризы сопровождаются тяжелой анемией с бледностью, слабостью, сонливостью. Часто за неcколько дней до криза отмечаются общие симптомы. Глубокая ретикулоцитопения держится 7-10 сут. Клетки эритроидного ростка в костном мозге отсутствуют, хотя клеток гранулоцитарно-моноцитарного ростка достаточно. Уровень гемоглобина может упасть до угрожающего жизни предела, требующего неотложного переливания крови.
В отличие от инфекционной эритемы и артрита апластический криз сопровождается виремией, и такие больные заразны.
У больных с иммунодефицитом, вероятно, из-за неспособности вырабатывать в достаточном количестве IgG-антитела, парвовирус В19 не элиминуеруется из организма. Развивается хроническая инфекция с разрушением клеток-предшественников эритроцитов в костном мозге и анемией, требующей регулярных переливаний крови. Такая анемия описана при ВИЧ-инфекции, врожденных иммунодефицитах, поддерживающей химиотерапии острого лимфобластного лейкоза, у реципиентов костного мозга.
Хроническая парвовирусная инфекция может быть причиной идиопатической аплазии эритроидного ростка. Анемия, обусловленная этой инфекцией, иногда бывает единственным проявлением нераспознанного иммунодефицита. Анемия может протекать волнообразно; ее удается излечить или добиться улучшения с помощью нормальных иммуноглобулинов. Спектр иммунодефицитов, при которых наблюдается хроническая анемия, вызванная парвовирусом В19, и распространенность подобного сочетания пока не изучены.
В большинстве случаев парвовирусная инфекция у беременных не приводит к инфицированию плода и вредного воздействия на него не оказывает. Однако почти у 10% беременных, перенесших парвовирусную инфекцию, плод погибает от неиммунной водянки. Смерть плода наступает от тяжелой анемии и сердечной недостатости. Вирус обнаруживают в тканях плода, особенно в эритробластах и нормобластах. Беременным, которые могут заразиться парвовирусом В19, необходимо периодически определять титр IgM и уровень альфа-фетопротеина и проводить повторные УЗИ, чтобы своевременно выявить водянку плода. В некоторых случаях плод переносит водянку и рождается здоровым или, реже, - с врожденной анемией и гипогаммаглобулинемией, не поддающейся лечению нормальными иммуноглобулинами.
Диагностика Парвовирусной инфекции:
Парвовирусную инфекцию обычно подтверждают измерением титров специфических IgM и IgG с помощью готовых наборов для ИФА. Иногда выделяют вирус из сыворотки или тканей или выявляют в них вирусные антигены и ДНК. Об острой инфекции свидетельсвуют характерная клиническая картина и высокий титр IgM или выделение самого вируса, о давно перенесенной - высокий титр IgG.
При инфекционной эритеме и остром артрите вирус из сыворотки обычно не удается выделить, но титр IgM высокий. При апластических кризах параллельно с высоким титром IgM в сыворотке определяют большое количество вируса или eго ДНК. В костном мозге обнаруживают характерные гигантские эритробласты и гипоплазию эритроидного ростка. У больных с иммунодефицитом антитела часто не удается определить но в сыворотке обнаруживают вирус или его ДНК.
Диагноз внутриутробной инфекции подтверждает водянка плода при наличии в околоплодных водах или крови плода вирусной ДНК в сочетании с высоким титром специфических IgM у беременной.
Лечение Парвовирусной инфекции:
Инфекционная эритема и артрит в большинстве случаев лечения не требуют. При тяжелом, в частности затяжном, артрите используют НПВС. При апластическом кризе обычно требуются переливания эритроцитарной массы. При анемии у больных с иммунодефицитом применяют нормальный иммуноглобулин для в/в введения, содержащий антитела к парвовирусу В19. С его помощью удается добиться излечение или хотя бы подавления парвовирусной инфекции.
Профилактика Парвовирусной инфекции:
При контакте с парвовирусной инфекцией профилактическое применение этого препарата показано больным с иммунодефицитом и хронической гемолитической анемией и беременным, однако действенность такой иммунопрофилактики, проведенной непосредственно перед или сразу после заражения, не установлена.
Чтобы уменьшить вероятность заражения, лицам группы риска следует мыть руки перед едой и после контакта с больными.
Больные с апластическим кризом и хронической инфекцией, вызванной парвовирусом В19, в отличие от больных инфекционной эритемой и артритом представляют собой источник больничной инфекции. Их госпитализируют в отдельные палаты и соблюдают контактную и респираторную изоляцию.
Вакцина против парвовируса В19 пока не создана, но исследуется возможность ее получения с помощью зараженной рекомбинантным бакуловирусом линии клеток насекомых, которая экспрессирует белки капсида парвовируса В19, не вызывающие заболевание, но обладающие иммуногенными свойствами.
К каким докторам следует обращаться если у Вас Парвовирусная инфекция:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Парвовирусной инфекции, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Парвовирусная инфекция у беременных - острое инфекционное заболевание, вызываемое парвовирусом и характеризующееся разнообразными клиническими проявлениями. Наиболее часто парвовирусная инфекция проявляется как инфекционная эритема ("пятая болезнь").
Что провоцирует / Причины Парвовирусной инфекции у беременных:
Возбудитель - парвовирус В19, это ДНК-содержащий вирус, проявляющий тропизм к эритробластам, в которых он литически размножается. Парвовирус В19 вызывает самостоятельно купирующееся системное заболевание, называемое инфекционной эритемой, или пятой болезнью, которым чаще болеют дети и реже - взрослые. При инфицировании беременных женщин возможно внутриутробное поражение плода с развитием водянки плода.
Парвовирус В19 - это вирус, состоящий из ДНК, окруженной протеиновой оболочкой. Для репликации вирусу необходимо встроиться в геном активно делящихся клеток хозяина. Клетками-мишенями для вируса В19 являются клетки-предшественники гемопоэза, находящиеся в красном костном мозге и селезенке, и гепатоциты плода, которые под воздействием вируса лизируются. Поэтому во время вирусемии наблюдается падение уровня ретикулоцитов вплоть до их полного исчезновения, предшествующее падению уровня эритроцитов и гемоглобина. Также может наблюдаться временное падение уровня лимфоцитов, гранулоцитов, тромбоцитов. Интересно, что рецептором для парвовируса В19 является групповой антиген крови Р, и лица, у которых отсутствует антиген, являются невосприимчивыми к этой инфекции. У пациентов с иммунодефицитными состояниями возможно развитие хронических форм латентной парвовирусной инфекции. У лиц со сниженной жизнеспособностью эритроцитов (например, у больных с серповидно-клеточной анемией) инфицирование парвовирусом может приводить к хронической гемолитической анемии с апластическими кризами.
Парвовирусная инфекция широко распространена по всему миру и возникает в виде эпидемических и спорадических вспышек. Болезнь чаще переносится в детском возрасте, и приблизительно 60-70 % взрослых имеют иммунитет к этой болезни. Передается инфекция воздушно-капельным путем. Особой опасности инфицирования подвержены лица, работающие в детских коллективах, а также имеющие детей в возрасте до 10 лет. При инфекции во время беременности вирус может передаваться трансплацентарно. Возможна парентеральная передача через свежую кровь, концентраты эритроцитов и продукты крови.
При развитии инфекционной эритемы человек является заразным до момента появления сыпи. Инкубационный период с момента проникновения вируса в организм через носоглотку до появления симптомов составляет около 10-18 сут. Через несколько дней после заражения наступает период вирусемии, длящийся 7-8 дней, в течение которого человек заразен. Риск заражения наиболее высок в поздней вирусемической стадии за 3-4 сут до появления симптомов или у лиц без симптомов до образования IgM-антител.
Симптомы Парвовирусной инфекции у беременных:
Наиболее часто встречается бессимтомное течение (у 25 % взрослых и более чем у 50 % детей) или ОРВИ-подобный синдром, при котором возникают субфебрилитет, боли в горле, миалгии и артралгии. В случае клинической манифестации у детей на лице наблюдается сыпь, напоминающая следы от пощечины, и эритематозная макулопапулезная сыпь на теле и конечностях, сопровождающаяся сильным зудом. У взрослых экзантема часто выглядит нетипично, может отсутствовать, иногда сопровождается полиартритом мелких суставов. Начало появления сыпи коррелирует с появлением в крови IgM и началом сероконверсии.
Специфические IgG появляются на 7-е сутки заболевания и сохраняются в течение многих лет.
Осложнения инфекции встречаются редко, менее чем у 10 % детей и у 50 % взрослых развиваются артралгии и артриты. Другими осложнениями парвовирусной инфекции являются гемолитическая анемия, острый миокардит и энцефалопатия.
Диагностика Парвовирусной инфекции у беременных:
Обнаружение вирусной ДНК возможно с помощью ПЦР. Показана она для подтверждения внутриутробной и неонатальной инфекции, а также инфекции у беременных серонегативных женщин. Серологические исследования подтверждают диагноз острой инфекции при обнаружении IgM в крови в течение 14 дней после инфицирования, IgM сохраняются в крови в течение 3-4 мес. Обнаружение и IgG, и IgM свидетельствует об острой инфекции, обнаружение только IgG подтверждает перенесенную в прошлом парвовирусную инфекцию.
Во время беременности парвовирусная инфекция диагностируется редко, так как в большинстве случаев не имеет характерных клинических проявлений. Беременность не влияет на течение заболевания. Однако при инфицировании во время беременности серонегативной женщины в период вирусемии велик риск прерывания беременности и внутриутробного инфицирования плода. При этом вирус проявляет тропность к быстро делящимся нормобластам плода. Литическое размножение вируса наряду с торможением эритропоэза и сокращением продолжительности жизни эритроцитов у плода до 45-70 дней могут обусловливать падение уровня ретикулоцитов и гемоглобина. Развившаяся в результате этого тяжелая анемия служит причиной водянки, сердечно-сосудистой декомпенсации и смерти плода. Способствует ли инфекция клеток миокарда остановке сердца, пока неизвестно.
Частота передачи вируса плоду при острой инфекции - 33 %. Частота водянки плода с анемией или без таковой составляет около 18 %, частота самопроизвольных абортов - 13 %. Смерть плода наблюдается в 5-20 % случаев, обычно при возникновении острой инфекции на сроке 13-28 нед. Это объясняется возрастанием уровня эритроцитов у плода во II триместре в 3- 4 раза. Уменьшающийся риск внутриутробной инфекции в III триместре обусловлен более зрелым иммунологическим статусом плода. Вызывает ли парвовирус пороки развития плода, пока не установлено. Существует мнение о связи заболевания инфекционной эритемой в I триместре с различными аномалиями органа зрения плода.
При подозрении на наличие парвовирусной инфекции у беременной она должна быть лабораторно подтверждена, так как своевременное введение нормального иммуноглобулина и заменное переливание крови у плода при его внутриутробном инфицировании может предотвратить неблагоприятные исходы. Диагностику проводят главным образом посредством определения антител. ДНК вируса дополнительно выявляют при сомнительных серологических результатах и при проведении пренатальной диагностики для обнаружения взаимосвязи между фетальной В19-инфекцией и "необычными" данными УЗИ плода. Сегодня ПЦР - наиболее распространенный метод, он применим для определения ДНК В19 в крови, сыворотке, околоплодных водах, асцитической жидкости и тканях. У беременных, бывших в контакте с больными парвовирусной инфекцией, исследуют сыворотку на специфические антитела. Отсутствие антител позволяет исключить острую инфекцию.
Если у матери подтверждено наличие острой парвовирусной инфекции, то спустя 3 нед после сероконверсии у матери необходимо еженедельное УЗИ плода. Пренатальную диагностику проводят у беременных с доказанной острой инфекцией, особенно в сочетании с "необычными" данными сонографии (плацентит, водянка плода). Забор околоплодных вод возможен до 16 нед, забор фетальной крови проводят начиная с 17-й недели беременности.
Лечение Парвовирусной инфекции у беременных:
Специфического лечения нет.
Внутриматочную терапию концентратом эритроцитов проводят при уровне гемоглобина меньше 80 г/л. Перед лечением берут пробы крови с целью выявления ДНК парвовируса. Определение IgM в фетальной крови имеет более низкую диагностическую ценность, так как из-за несовершенства иммунной системы плода отсутствие IgM до 24 нед не исключает его инфекционного поражения.
Профилактика Парвовирусной инфекции у беременных:
Порядок действий при контакте беременной с парвовирусом В19 следующий:
- Определить уровень специфических IgM- и IgG-антител у беременной:
- (-)IgM, (+)IgG - перенесенная ранее инфекция;
- (+)IgM, (-)IgG - острая инфекция, УЗИ в динамике каждые 7 дней в течение 6-10 нед после начала инфекции у матери, при водянке плода - пренатальная диагностика;
- (-)IgM, (-)IgG - отсутствие иммунитета, контроль через 2-3 нед.
К каким докторам следует обращаться если у Вас Парвовирусная инфекция у беременных:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Парвовирусной инфекции у беременных, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

