Энтеровирусная инфекция и арбуз
Обновлено: 13.05.2024
Статья почвящена инфекционным факторам развития сахарного диабета у детей. Подчеркивается необходимость настороженности врачей в отношении энтеровирусной инфекции, полиморфизма ее проявлений, тяжелых поражений многих органов и систем с формированием сомат
The article is dedicated to infectious factors of diabetes mellitus in children. The need for doctors caution in respect of enteroviral infection, polymorphism of its representations, severe lesions of multiple organs and systems with formation of somatic problems were highlighted.
Сахарный диабет (СД) является одним из наиболее важных и сложных для современной медицины заболеваний, что обусловлено его широким распространением, клиническим полиморфизмом и тяжестью осложнений [1–6]. Летальность при СД выше в 2–3 раза по сравнению с больными без него. Всемирная организация здравоохранения (ВОЗ) характеризует инсулинзависимый СД (ИЗСД, или СД 1-го типа) как эпидемию неинфекционного генеза из-за значительного роста среди детей и подростков [2–5]. Прогнозируется, что заболеваемость ИСЗД за период с 2005 по 2020 гг. у детей младше 5 лет увеличится в 2 раза, а общая распространенность его у детей до 15 лет возрастет на 70%, поэтому госпитализация также увеличится [7].
В настоящее время смертность от острых осложнений СД (диабетической комы) не превышает 1%, но вместе с повышением продолжительности жизни больных возникла новая проблема — сосудистые осложнения СД [8]. Развитие СД сопровождается 3–4-кратным увеличением риска смерти от сердечно-сосудистых заболеваний (ССЗ) и уменьшением ожидаемой продолжительности жизни по сравнению с лицами, не имеющими СД. Возникающие кардиоваскулярные нарушения в детском возрасте при ИЗСД становятся основной причиной смертности у взрослых пациентов. Миокардиодистрофия в большинстве случаев приводит к развитию сердечной недостаточности, артериальной гипертензии (АГ), прогрессированию макро- и микрососудистых осложнений СД 1-го типа.
На сегодняшний день существуют только единичные работы, посвященные данной проблеме у детей. Основная же масса представленных работ касается взрослого контингента, хотя известно, что формирование осложнений начинается в детском возрасте, когда данные изменения еще обратимы и есть возможность предотвратить их прогрессирование. Кроме того, имеет место неоднозначная трактовка результатов исследования ввиду их малочисленности и отсутствия единой комплексной оценки всех звеньев патогенеза сосудистых осложнений.
Основным патогенетическим механизмом, участвующим в развитии кардиоваскулярных нарушений при СД 1-го типа, является диффузный генерализованный патологический процесс, который поражает всю систему микроциркуляции — микроангиопатия с нарушением метаболизма сердечной мышцы, изменение нервной регуляции сердца, развитие изменений в рамках кардиоренального синдрома и эндотелиальной дисфункции. У детей и подростков, больных СД 1-го типа, на ранних его стадиях происходит также развитие диабетической микроангиопатии зрительного анализатора, обусловленного хронической гипергликемией, хронической гипоксией, активизирующей процессы ангиогенеза [9]. Признанным механизмом повреждения миокарда при СД является уменьшение коронарного резерва вследствие гипергликемии (микроангиопатии), гипертриглицеридемии, эндотелиальной дисфункции.
Поражение сердца при СД развивается вследствие воздействия ряда неблагоприятных факторов, приводящих к повреждению миокарда, его реактивной гипертрофии, фиброзу на фоне функциональных и структурных изменений мелких сосудов, метаболических нарушений и кардиальной автономной нейропатии [10]. СД является мощным и независимым фактором риска развития мерцательной аритмии и трепетания предсердий. Следует отметить, что нередко асимптоматические пароксизмы и пароксизмы, сопровождающиеся клинической симптоматикой, находятся в соотношении 12:1, и задачей клиницистов является раннее предупреждение этих состояний [11]. СД и мерцательная аритмия тесно связаны между собой по ряду факторов, ускоренному развитию атеросклероза с формированием фибросклероза с ишемизирующим воздействием на миокард, ремоделированием иннервации предсердий и другие.
Клинический полиморфизм при энтеровирусной инфекции проявляется не только разнообразием клинических форм, но и тем, что у одного и того же больного данная инфекция может проявляться в различных вариантах.
Было проведено изучение морфологических маркеров вирусов при биопсии у 57 больных с аритмогенной кардиопатией правого желудочка (АКПЖ) (средний возраст пациентов 48 ± 12 лет). Результаты исследования (биопсийного и аутопсийного) свидетельствовали в пользу врожденного генеза кардиомиопатии. В преобладающем количестве случаев у пациентов были выявлены энтеровирусы. Экспрессия антигена энтеровирусов была обнаружена в цитоплазме кардиомиоцитов, гладкомышечных клетках, эндотелиоцитах сосудов [12].
Отечественная история изучения значения различных вирусов как причин манифестации ИЗСД относится к 1980-м гг. и связана с именами таких ученых, как Л. С. Лозовская, В. В. Смирнов, Н. А. Мазурина и др. [14, 15].
К энтеровирусной инфекции в последние годы приковано внимание специалистов всего мира. Преимущественно зарубежными учеными в последние годы были собраны метаанализы, разрабатываются программы, методы диагностики и профилактики энтеровирусной инфекции. Столь пристальное внимание обусловлено серьезностью и тяжестью последствий энтеровирусной инфекции во многих областях медицины и, в частности, в эндокринологии. ВОЗ характеризует ИЗСД как эпидемию. К сожалению, среди отечественных специалистов-эндокринологов пока нет такой настороженности и понимания значения этой инфекции как причины развития ИЗСД, хотя за рубежом уже создается вакцина от энтеровирусной инфекции для предупреждения развития СД [16, 17].
Учитывая важность настоящей проблемы, первоначально мы преследовали основную цель — выявить изменения со стороны сердечно-сосудистой системы у детей, умерших от ИЗСД за 20-летний период времени (1991–2011). Однако, принимая во внимание данные литературы последних лет, в ходе исследования был проведен анализ патологоанатомических данных и поиск этиотропных вирусов, которые обладают полиорганным поражением (сердца, бета-клеток поджелудочной железы и др. органов).
За данный период времени, по материалам вскрытий Морозовской ДГКБ, умерло 16 детей (8 мальчиков и 8 девочек) с диагнозом СД 1-го типа (рис. 1).
Как видно из рис. 1, большинство летальных исходов у детей с СД 1-го типа приходилось на 1991–2003 гг. В последующие годы, очевидно, в связи с отработкой методов лечения и контроля как во всем мире, так и у нас в стационаре, количество летальных исходов значительно уменьшилось.
ИЗСД впервые выявленный был у 11 детей, СД 1-го типа со стажем от 1,5 до 12,5 лет — у 5 детей (31,3%). Возраст детей был следующим: 1–3 года — 2 чел.; 3–6 лет — 3; 6–9 лет — 4; 9–12 лет — 1; 12–15 лет — 6. Таким образом, 56,3% детей были в возрасте от 1 до 9 лет и 43,7% — старше 9 лет. Основным диагнозом при поступлении у всех больных был СД 1-го типа, кетоацидотическая кома. Причина летального исхода — отек головного мозга.
Анализируя клиническую симптоматику дебюта заболевания и тех симптомов, с которыми дети поступали в стационар, следует сказать, что у 14 больных (87,5%) заболевание началось с характерных симптомов — жажды и похудания, однако у 11 детей (68,8%) имели место симптомы инфекционного заболевания, такие как острое респираторное заболевание (4 чел.), боль в горле (1 чел.), пневмония (1 чел.), энцефалит (1 чел.), аппендицит (?) (у детей с болями в животе) (табл. 1). У одного ребенка диагноз был установлен случайно во время диспансеризации, другой поступил в стационар в кардиологическое отделение с пароксизмальной тахикардией. Сложность диагностики во многом была связана с краткостью пребывания в стационаре. Так, 9 детей (56,3%) погибли в первые сутки пребывания в отделении реанимации и интенсивной терапии (ОРИТ), находясь в коме.
По данным патологоанатомического исследования оказалось, что у большего количества детей (14 из 16) имели место различные фетодисплазии, которые ни у одного ребенка, несмотря на возраст (многие из них старшего возраста) не были выявлены. Среди фетодисплазий выделены 2 группы: у 5 детей — нарушение лобуляции легких, у 8 — пороки развития (головного мозга — 3, сердца — 1, почек — 2, добавочная селезенка — 1, гепатобластома — 1).
Основными осложнениями были следующие:
- двухсторонняя пневмония — 10 (62,5%);
- панкреатит — 10 (62,5%);
- менингит, энцефалит — 6 (37,5%);
- миокардит — 6 (37,5%);
- вторичный иммунодефицит — 3 (18,8%).
Возбудители, выделенные по результатам патологоанатомических исследований, представлены в табл. 3.
У 12 детей были выделены следующие вирусы — энтеровирусы (у 8 пациентов), вирусы респираторной группы (аденовирусы, респираторно-синцитиальный вирус, парагрипп, грипп) — у 5 больных. У двух больных были обнаружены герпесвирусы.
Таким образом, преобладающими возбудителями были энтеровирусы, обнаруженные у 8 детей (50% случаев). Однако у 5 детей с неуточненной генерализованной инфекцией (им не было проведено вирусологическое обследование) изменения в органах были однотипны таковым у 8 больных с энтеровирусами, поэтому, возможно, энтеровирусная инфекция имела место у большего количества детей. Энтеровирусная инфекция была представлена следующими серотипами: Коксаки А (3, 4, 5) — у 6 детей; Коксаки В — у 4, энтеровирусы — у 3 детей; смешанное течение — у 4. Для энтеровирусной инфекции были характерны поражения следующих органов: сердца — 7 пациентов (87,5% случаев), головного мозга — 6 (75%), поджелудочной железы — 5 (62,5%), печени — 5 (62,5%), почек — 4 (50%), фетодисплазии — 6 (75%), желудочно-кишечного тракта — 2 (25%).
Изменения со стороны сердечно-сосудистой системы были оценены нами ретроспективно по анализу электрокардиограммы (ЭКГ) (прижизненно), а также после вскрытия (по его результатам и гистологии). По результатам ЭКГ регистрировалась перегрузка правых отделов сердца, аритмия, брадикардия, удлинение систолы желудочков, нарушение внутрижелудочковой проводимости. У одного ребенка имела место пароксизмальная тахикардия. Артериальная гипотензия превалировала и была выявлена у 6 детей, гипертензия — у 2.
У всех 16 детей с ИЗСД проводилась морфологическая и гистологическая оценка состояния сердечно-сосудистой системы по следующим параметрам: масса сердца, наличие гипертрофии камер сердца, фиброэластоз, состояние коронарных сосудов.
На вскрытии у 7 детей имело место увеличение размеров сердца, у 7 — уменьшение, причем эти изменения не зависели от давности течения СД. Дилатационная кардиомиопатия была выявлена у большинства — у 12 детей (75% случаев), фиброэластоз эндокарда — у 11 больных (68,7% случаев), миокардит — у 6 (37,5%). Коронарные сосуды изменены не были практически ни у кого из детей, за исключением одного ребенка, у которого обнаружено утолщение коронарных артерий (сочетание энтеро- и вирусов респираторной группы). Описаны общие следующие изменения миокарда: миокард дряблый, очаги гистиоцитарной инфильтрации, очаговый склероз, фиброз, миксоматоз клапанов, утолщение створок, их сращение, агломерация папиллярных мышц. Отмечается белковая дистрофия кардиомиоцитов, гибель клеток, распад миофибрилл. В сосудах — очаговый фиброз, дистрофия стенок. Выявленные изменения, в первую очередь, имели место у всех детей с энтеровирусной инфекцией.
Следует заметить, что изменения со стороны сердца и поджелудочной железы взаимосвязаны у детей. Наши данные аналогичны таковым, полученным авторами из г. Новосибирска А. В. Деминой и С. В. Нетесовым, которые выделяли формы энтеровирусной инфекции, связанные с серологическими штаммами. Например, перикардит и миокардит встречался при вирусах Коксаки В 1–5 типов, вирусах ЕСНО 1-го, 6-го, 9-го, 19-го типов; а диабет регистрировался при вирусах Коксаки А 9-го, В 1–5 типов [18].
Со слов мамы, ранее не болел, но врачи отмечали вегетососудистую дистонию по гипотоническому типу.
По результатам патологоанатомического исследования был установлен следующий диагноз: генерализованная смешанная инфекция: менингоэнцефалит с лейкомаляцией, мелкоочаговый продуктивный панкардит, продуктивный полиневрит, продуктивный гепатит, интерстициальный нефрит. Вирусологическое обследование: были выделены следующие вирусы: энтеровирусы групп А, В, С, а также вирусы респираторной группы (гриппа, парагриппа, аденовирус).
Выявлены следующие фетодисплазии: трехстворчатого клапана, гипоплазия хрящевых пластин субсегментарных бронхов, двудолевое правое легкое, добавочная селезенка, атрофия тимуса, внутренняя гидроцефалия.
Патологоанатомический эпикриз: смерть ребенка 3 лет с множественными дисплазиями, генерализованной смешанной инфекцией, СД 1-го типа впервые выявленным с развитием кетоацидоза и гиперосмолярной комой наступила от лейкомаляции вещества головного мозга.
Патологоанатомические исследования сердца: на разрезе — истончение миокарда правого желудочка до 0,2 см (норма — 0,27 см), расширение полостей желудочков, утолщение миокарда левого желудочка. Папиллярные мышцы в правом желудочке практически отсутствуют, хордальные нити прикрепляются к стенке желудочка, остальные укорочены, хаотически расположены, третьи — несколько удлинены. На створках клапанов мелкие мукоидные прозрачные узелки. Гистология сердца: утолщение коронарных артерий, мукоидное набухание клапанов, мелкие очаги лимфоидной инфильтрации в эпикарде, миокарде, эндокарде, отек интерстиция. В некоторых нервных стволах эпикарда — гибель клеточных элементов и гистиоцитарная инфильтрация.
На рис. 2 представлены гистологические изменения сердца ребенка.
_575.jpg)
Данный случай демонстрирует взаимосвязь поражений многих органов и систем, в частности, сердца и поджелудочной железы с энтеровирусной инфекцией. Принимая во внимание наличие фетодисплазий, заражение, вероятнее всего, произошло во внутриутробном периоде. Известно, что энтеровирусная инфекция может иметь персистирующее течение, принимать аутоиммунные формы и обостряться под действием вирусов респираторной группы, как, возможно, в данном случае.
Подводя итог данной работы, хочется еще раз подчеркнуть особую важность и необходимость настороженности врачей многих специальностей в отношении энтеровирусной инфекции, полиморфизма ее проявлений, тяжелых поражений многих органов и систем с формированием соматических проблем (миокардит, панкреатит, интерстициальный нефрит, ИЗСД, менингит и т. д.). На сегодняшний день необходимо развивать диагностику энтеровирусной инфекции, так как даже при большом желании мы не имеем возможности полноценного обследования на эту инфекцию не только в Москве, но и в России в целом. Увеличение количества случаев энтеровирусной инфекции в виде вспышек, эпидемий, рост заболеваемости менингитами, СД 1-го типа во всем мире — тому подтверждение.
Литература
Т. А. Полилова*
М. С. Савенкова*, доктор медицинских наук, профессор
В. В. Смирнов* , 1 , доктор медицинских наук, профессор
Е. Е. Петряйкина**, доктор медицинских наук, профессор
И. Е. Колтунов**, доктор медицинских наук, профессор
Л. Н. Каск**
Н. В. Бузина**
* ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
** ГБУЗ Морозовская ДГКБ ДЗМ, Москва

В конце ноября 2019 года педиатр приехала на вызов в загородный посёлок. Родители вызвали врача, подозревая, что их четырёхлетний ребёнок повторно заболел ветряной оспой.
Жалобы
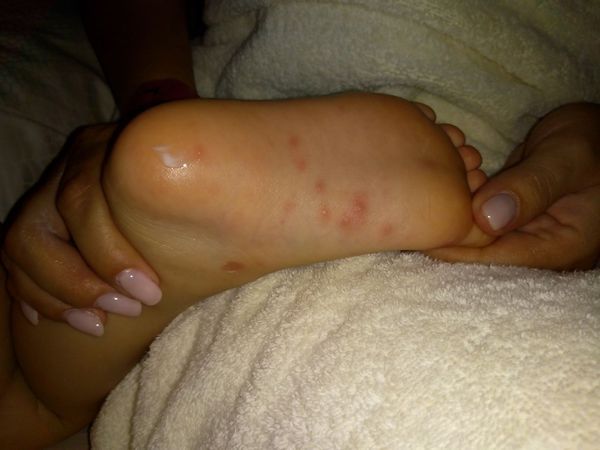
Родители отмечали у ребёнка повышение температуры до 38 °C , сыпь вокруг рта, ладонях и подошвах, мальчик жаловался на боль в стопах (отказывался наступать на ноги).
После приёма "Нурофена" отмечалось кратковременное снижение температуры, однако боль в стопах не уменьшалась.
Анамнез
Болезнь внезапно началась около суток назад с подъёма температуры и появления болей в ногах. Мальчик настойчиво показывал на подошвы, отказывался наступать на них, просил прикладывать прохладные салфетки. Ночью спал крайне беспокойно. Утром родители заметили мелкие высыпания вокруг рта, на ладонях и подошвах, напоминающие высыпания при ветряной оспе.
Около года назад ребёнок болел ветряной оспой. Тогда отмечались температура и обильная сыпь на теле, пациент был осмотрен педиатром, диагноз подтверждён.
В течение последнего месяца семья не выезжала за пределы своего посёлка. Дома все здоровы. Мальчик посещает частный детский сад. Неделю назад в группу вышел мальчик, недавно приехавший с отдыха из Турции, где легко переболел "неизвестной болезнью с сыпью", со слов его матери. Врача в отеле к нему не вызывали.
Обследование
При осмотре: обильные папуловезикулёзные элементы на подошвах, скудные подобные элементы на ладонях. Вокруг рта около 10 розовых папулёзных элементов. На слизистой нёбных дужек, языка — мелкие пузырьки, вокруг них венчик покраснения. Сыпь во рту не доставляет ребёнку дискомфорта. Пьёт и ест без затруднений.
Со стороны других органов не отмечено никаких изменений. Температура 37,2 °C . К моменту осмотра мальчик уже уверенно наступает на ноги, ходит, не плачет.
Учитывая наличие классических для энтеровирусной инфекции высыпаний на коже кистей, стоп и слизистой рта, дополнительные обследования ребёнку не понадобились.
Диагноз
Лечение
Данное заболевание у детей не требует назначения противовирусных или антибактериальных препаратов. Мальчик получал симптоматическую терапию, направленную на облегчение симптомов:
- при жалобах на зуд и боль в месте высыпаний — смазывание элементов болтушкой "Циндол" 3-4 раза в день;
- орошение высыпаний на слизистой рта аэрозолем "Тантум верде" 3 раза в день;
- жаропонижающие средства при повышении температуры выше 38.5-39 °C .
- обильное питьё и диета с ограничением острых, кислых блюд, которые могут раздражать слизистую рта.
Прогулки разрешены, однако важно помнить, что ребёнок заразен для окружающих детей и взрослых. До полного разрешения сыпи мальчик должен быть изолирован. Купать ребёнка можно, но лучше под душем, а не в ванне.
Температура периодически повышалась в течение двух суток, свежие высыпания появлялись до третьего дня заболевания. Болевых ощущений после второго дня болезни больше не отмечалось. Полное разрешение высыпаний на коже и слизистых произошло к 12 дню от появления первых симптомов.
Через 2 недели от начала заболевания ребёнок был полностью здоров и начал вновь посещать детский сад.
Заключение
В нашем регионе случаи энтеровирусной инфекции преимущественно регистрируются с июля по сентябрь. Однако, учитывая широкие возможности для отдыха в тёплых странах в течение всего года, нельзя исключать встречу с этой инфекцией в холодное время года, как это и произошло в данном случае.
Кроме того, инфекция, вызванная вирусом Коксаки, действительно в некоторых случаях может напоминать ветряную оспу. Поэтому осмотр ребёнка педиатром крайне желателен.
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным механизмом заражения, вызываемых патогенными и условно-патогенными бактериями, вирусами или простейшими
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным (фекально-оральным) механизмом заражения, вызываемых патогенными (шигеллы, сальмонеллы и др.) и условно-патогенными бактериями (протеи, клебсиеллы, клостридии и др.), вирусами (рота-, астро-, адено-, калицивирусы) или простейшими (амеба дизентерийная, криптоспоридии, балантидия коли и др.).
Ведущим компонентом терапии ОКИ является рациональное лечебное питание, адаптированное к возрасту ребенка, характеру предшествующего заболевания и вскармливания.
Цель диетотерапии — уменьшение воспалительных изменений в желудочно-кишечном тракте, нормализация функциональной активности и процессов пищеварения, максимальное щажение слизистой оболочки кишечника.
Основные требования к диете при ОКИ:
включение в диеты низко- и безлактозных продуктов и кисломолочных продуктов, обогащенных бифидо- и лактобактериями;
снижение объема пищи в первые дни болезни на 15–20% (при тяжелых формах до 50%) от физиологической потребности;
Из диеты исключаются стимуляторы перистальтики кишечника, продукты и блюда, усиливающие процессы брожения и гниения в кишечнике: сырые, кислые ягоды и фрукты, соки, сырые овощи, сливочное и растительные масла (в чистом виде), сладости, свежая выпечка. Не следует давать бобовые, свеклу, огурцы, квашеную капусту, редис, апельсины, груши, мандарины, сливы, виноград. Не рекомендуется овсяная крупа, так как она усиливает бродильные процессы. Должны быть исключены из питания жирные сорта мясных и рыбных продуктов (свинина, баранина, гусь, утка, лосось и др.).
Цельное молоко в остром периоде кишечных инфекций назначать не следует, так как оно усиливает перистальтику кишечника и бродильные процессы в результате нарушения расщепления молочного сахара (лактозы), что сопровождается усилением водянистой диареи и вздутием живота.
В первые дни заболевания исключается также черный хлеб, способствующий усилению перистальтики кишечника и учащению стула.
При уменьшении проявлений интоксикации, прекращении рвоты и улучшении аппетита вводится творог, мясо (говядина, телятина, индейка, кролик в виде котлет, фрикаделек, кнелей), рыба нежирных сортов, яичный желток и паровой омлет. Разрешаются тонко нарезанные сухари из белого хлеба, каши на воде (кроме пшенной и перловой), супы слизистые, крупяные с разваренной вермишелью на слабом мясном бульоне.
В остром периоде заболевания рекомендуется использовать молочнокислые продукты (кефир, ацидофильные смеси и др.). Молочнокислые продукты за счет активного действия содержащихся в них лактобактерий, бифидобактерий, конечных продуктов протеолиза казеина (аминокислот и пептидов, глутаминовой кислоты, треонина и др.), увеличенного количества витаминов В, С и др. способствуют улучшению процессов пищеварения и усвоению пищи, оказывают стимулирующее влияние на секреторную и моторную функции кишечника, улучшают усвоение азота, солей кальция и жира. Кроме того, кефир обладает антитоксическим и бактерицидным действием на патогенную и условно-патогенную флору за счет наличия молочной кислоты и лактобактерий. Однако длительное применение только кефира или других молочнокислых смесей нецелесообразно, поскольку эти продукты бедны белками и жирами. Лечебным кисломолочным продуктом является Лактофидус — низколактозный продукт, обогащенный бифидобактериями.
При лечении детей с ОКИ в периоде выздоровления необходимо широко использовать плодово-овощные продукты (яблоки, морковь, картофель и др.), так как они содержат большое количество пектина. Пектин — коллоид, обладающий способностью связывать воду и набухать, образуя пенистую массу, которая, проходя по кишечному тракту, адсорбирует остатки пищевых веществ, бактерий, токсических продуктов. В кислой среде от пектина легко отщепляется кальций, оказывая противовоспалительное действие на слизистую оболочку кишечника. Фрукты и овощи содержат органические кислоты, обладающие бактерицидным действием, а также большое количество витаминов, глюкозу, фруктозу, каротин и др. Применение вареных овощей и печеных фруктов уже в остром периоде кишечных инфекций способствует более быстрому исчезновению интоксикации, нормализации стула и выздоровлению.
Питание детей грудного возраста
В последнее время в клинике кишечных инфекций предпочтение отдается назначению детям, находящимся на искусственном вскармливании, низко- и безлактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ, соевые смеси). При тяжелых формах ОКИ и развитии гипотрофии широко используются гидролизованные смеси (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил и др.), способствующие быстрому восстановлению процессов секреции и всасывания в кишечнике и усвоению белков, жиров и углеводов, что предупреждает развитие ферментопатии в исходе кишечной инфекции (табл).
По нашим данным, в результате клинико-лабораторной оценки влияния низколактозных смесей на клиническую картину и состояние микробиоценоза кишечника при вирусных диареях у детей раннего возраста был получен положительный эффект стимуляции функциональной активности нормальной и, в первую очередь, сахаролитической микрофлоры (по стабилизации показателей уксусной, масляной и пропионовой кислот), а также регулирующее влияние на процессы метаболизма углеводов и жиров в острый период заболевания. Клинический эффект заключался в быстром и стойком купировании основных проявлений болезни: рвоты, диареи, абдоминального синдрома и эксикоза, что наряду с хорошей переносимостью позволило рекомендовать низколактозные смеси для использования в качестве лечебного питания у детей раннего возраста в острый период кишечных инфекций вирусной этиологии.
При разгрузке в питании ежедневно объем пищи увеличивается на 20–30 мл на одно кормление и соответственно изменяется кратность кормлений, то есть увеличивается интервал между кормлениями. При положительной динамике заболеваний и улучшении аппетита необходимо довести суточный объем пищи до физиологической потребности не позднее 3–5 дня от начала лечения.
Детям 5–6 месяцев при улучшении состояния и положительной динамике со стороны желудочно-кишечного тракта назначается прикорм кашей, приготовленной из рисовой, манной, гречневой круп на половинном молоке (или воде при ротавирусной инфекции). Кашу назначают в количестве 50–100–150 г в зависимости от возраста ребенка и способа вскармливания до заболевания. Через несколько дней добавляют к этому прикорму 10–20 г творога, приготовленного из кипяченого молока, а затем — овощные пюре, ягодный или фруктовый кисель в количестве 50–100–150 мл, соки.
Питание детей 7–8 месяцев должно быть более разнообразным. При улучшении состояния им назначают не только каши, творог и кисели, но и овощные пюре, желток куриного яйца на 1/2 или 1/4 части, затем бульоны, овощной суп и мясной фарш. В каши и овощное пюре разрешается добавлять сливочное масло. Желток (яйцо должно быть сварено вкрутую) можно давать отдельно или добавлять его в кашу, овощное пюре, суп.
Питание детей старше года строится по такому же принципу, как и у детей грудного возраста. Увеличивается лишь разовый объем пищи и быстрее включаются в рацион продукты, рекомендуемые для питания здоровых детей этого возраста. В остром периоде болезни, особенно при наличии частой рвоты, следует провести разгрузку в питании. В первый день ребенку назначают кефир по 100–150–200 мл (в зависимости от возраста) через 3–3,5 часа. Затем переходят на питание, соответствующее возрасту, но с исключением запрещенных продуктов. В остром периоде заболевания всю пищу дают в протертом виде, применяется паровое приготовление вторых блюд. Крупу для приготовления каши и гарнира, овощи разваривают до мягкости. Набор продуктов должен быть разнообразным и содержать кисломолочные смеси, кефир, творог, сливки, сливочное масло, супы, мясо, рыбу, яйца, картофель, свежие овощи и фрукты. Можно пользоваться овощными и фруктовыми консервами для детского питания. Из рациона исключают продукты, богатые клетчаткой и вызывающие метеоризм (бобовые, свекла, репа, ржаной хлеб, огурцы и др.). Рекомендуются арбузы, черника, лимоны, кисели из различных ягод, желе, компоты, муссы, в которые желательно добавлять свежевыделенный сок из клюквы, лимона.
Правильно организованное питание ребенка с кишечной инфекцией с первых дней заболевания является одним из основных условий гладкого течения заболевания и быстрого выздоровления. Неадекватное питание и погрешности в диете могут ухудшить состояние ребенка, равно как и длительные ограничения в питании. Важно помнить, что на всех этапах лечения ОКИ необходимо стремиться к полноценному физиологическому питанию с учетом возраста и функционального состояния желудочно-кишечного тракта ребенка.
Значительные трудности в диетотерапии возникают у детей с развитием постинфекционной ферментопатии, которая развивается в разные сроки заболевания и характеризуется нарушением переваривания и всасывания пищи вследствие недостатка ферментов.
При ОКИ, особенно при сальмонеллезе, кампилобактериозе, протекающих с реактивным панкреатитом, наблюдается нарушение всасывания жира и появление стеатореи — стул обильный с блеском, светло-серый с неприятным запахом. Диетотерапия при стеаторее проводится с ограничением жира в рационе, но не более 3–4 мг/кг массы тела в сутки для детей первого года жизни. Это достигается путем замены части молочных продуктов специализированными низкожировыми продуктами (Ацидолакт) и смесями зарубежного производства, в состав которых в качестве жирового компонента входят среднецепочечные триглицериды, практически не нуждающиеся в панкреатической липазе для усвоения (Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ, Алфаре, Прегестимил, Фрисопеп и др.). При появлении признаков острого панкреатита из рациона исключают свежие фрукты, ягоды, овощи, концентрированные фруктовые соки на срок до 1 мес.
При лактазной недостаточности рекомендуется использование адаптированных низколактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ и др.) или соевых смесей (Нутрилон Соя, Фрисосой, Хумана СЛ, Симилак Изомил, Энфамил Соя и др.). При их отсутствии — 3-суточный кефир; детям первых трех месяцев жизни можно давать смесь типа В-кефир, состоящую из 1/3 рисового отвара и 2/3 3-суточного кефира с добавлением 5% сахара (глюкозы, фруктозы), 10% каши на воде, овощных отварах.
В качестве прикорма этим больным дают безмолочные каши и овощные пюре на воде с растительным или сливочным маслом, отмытый от сыворотки творог, мясное пюре, печеное яблоко. Схемы введения прикормов могут быть индивидуализированы, следует обратить внимание на раннее назначение мясного (суточная доза в 3–4 приема). Избегают применения сладких фруктовых соков, продуктов, повышающих газообразование в кишечнике и усиливающих перистальтику (ржаной хлеб, белокочанная капуста, свекла и другие овощи с грубой клетчаткой, кожура фруктов, чернослив, сухофрукты). Длительность соблюдения низколактозной диеты индивидуальна — от 1,5–2 до 6 месяцев.
После тяжелых кишечных инфекций может возникнуть непереносимость не только лактозы, но и других дисахаридов, реже — полная углеводная интолерантность (глюкозо-галактозная мальабсорбция), при которой у больных отмечается выраженная диарея, усиливающаяся при применении смесей и продуктов, содержащих дисахариды, моносахариды и крахмал (молочные и соевые смеси, крупы и практически все фрукты и овощи). Это чрезвычайно тяжелое состояние, приводящее к обезвоживанию и прогрессирующей дистрофии, требует строгого безуглеводного питания и парентерального введения глюкозы или полного парентерального питания. В отдельных случаях возможно пероральное введение фруктозы. При индивидуальной переносимости в диете сохраняются белок и жиросодержащие продукты: нежирное мясо — индейка, конина, говядина, кролик, растительное масло, ограниченный ассортимент овощей с низким содержанием сахарозы и глюкозы — цветная и брюссельская капуста, шпинат, стручковая фасоль, салат.
Дефицит белка возникает за счет нарушения утилизации, всасывания либо за счет потери эндогенного белка, особенно у детей с исходной гипотрофией. Коррекция потерь белка проводится путем назначения гидролизованных смесей (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил, Фрисопеп и др.).
При длительных постинфекционных диареях, особенно у детей, получавших повторные курсы антибактериальных препаратов, возможно развитие вторичной пищевой аллергии, сопровождающейся сенсибилизацией к белкам коровьего молока, реже — к яичному протеину, белкам злаковых культур. Такие нарушения могут возникать не только у детей с аллергическим диатезом, но и у больных без отягощенного преморбидного фона. Клинически постинфекционная пищевая аллергия проявляется гиперчувствительностью к ранее хорошо переносимым продуктам — молочным смесям, молочным кашам, творогу и др. У детей отмечаются боли в животе, вздутие после кормления, срыгивания, жидкий стул с мутной стекловидной слизью, иногда с прожилками крови, при копрологическом исследовании в кале обнаруживаются эозинофилы. Характерна остановка прибавки массы тела, вплоть до развития гипотрофии.
При выявлении аллергии к белкам коровьего молока в питании детей первого года жизни используются смеси на соевой основе (Нутрилак Соя, Нутрилон Соя, Фрисосой, Хумана СЛ, Энфамил Соя и др.) и на основе гидролизатов белка (Нутрилон Пепти ТСЦ, Нутримиген, Прегестимил, Фрисопеп и др.).
Отсутствие специализированных продуктов не является непреодолимым препятствием в организации безмолочного рациона. Элиминационная диета в этом случае составляется на основе безмолочных протертых каш (рисовой, гречневой, кукурузной), фруктовых и овощных пюре, картофеля, кабачков, цветной капусты, тыквы, из печеного яблока, банана, растительного и сливочного масла, мясного пюре. При этом необходимо учитывать физиологические потребности ребенка в основных пищевых веществах и энергии. Мясное пюре, как основной источник белка, при отсутствии специализированных смесей можно назначать с 2–3-месячного возраста. Предпочтительно использовать конину, мясо кролика, птицы, постную свинину, а также диетические мясные консервы — Конек-Горбунок, Чебурашка, Петушок, Пюре из свинины и др.
У детей старше года принцип составления рациона тот же. При назначении безмолочной диеты необходимо полностью компенсировать недостающее количество животного белка протеинами мяса, соевых смесей, а также исключить из диеты продукты, обладающие повышенной сенсибилизирующей активностью (шоколад, рыба, цитрусовые, морковь, свекла, красные яблоки, абрикосы и другие плоды оранжевой или красной окраски, орехи, мед). При постинфекционной пищевой аллергии срок соблюдения указанной диеты составляет не менее 3 месяцев, а чаще — от 6 до 12 месяцев. Эффект от элиминационной диеты оценивается по исчезновению симптомов заболевания, прибавке массы тела, нормализации стула.
Л. Н. Мазанкова, доктор медицинских наук, профессор Н. О. Ильина, кандидат медицинских наук Л. В. Бегиашвили РМАПО, Москва

Во время летних отпусков, на морских курортах регистрируются вспышки кишечных инфекций. Куда бы вы ни отправились отдыхать, нужно следовать простым правилам профилактики, которые уберегут от кишечных инфекций, в том числе и ротавируса.
Что нужно знать о ротавирусе
Вопреки распространенному мнению, подхватить ротавирус можно не только на диком пляже в РФ, но и за границей. Причем распространенность инфекций высока. Ежегодно на берегах Турции, Болгарии, Греции и даже Таиланде регистрируются вспышки заболевания.
Ротавирусная инфекция передается орально-фекальным путем. Возбудитель, то есть сам вирус, находится в воде, на земле, песке. Оседает на предметах личного использования, в том числе, и гигиенических. Распространение вируса происходит с плохо вымытыми овощами, фруктами, а также с некачественно приготовленной пищей.
Вирус устойчив. Он не боится перепадов температур, распространяется в любое время года. Но больше распространен летом. На морском курорте заразиться вирусом просто.
Этому способствует несколько факторов:
- высокая температура
- высокая плотность отдыхающих
- пренебрежение правилами гигиены
- особенности питания и др.
Тревожные признаки
Инкубационный период болезни продолжается 1-5 дней. Острый, когда проявляются симптомы болезни – около недели. К числу типичных признаков относят:
- Симптомы со стороны желудочно-кишечного тракта
- Признаки простудных заболеваний
- Выраженная тошнота и многократная рвота
- Диарея, которая сопровождается болью в животе
- Каловые массы пенятся
- Громкое урчание в животе
- Повышенная температуры
- Головная боль, лихорадка, слабость
- Насморк, отечность, красное горло
- При длительной рвоте возникают признаки обезвоживания. Это состояние может угрожать здоровью и жизни пациентов.
Как не заболеть ротавирусом на море?
Чтобы отпуск был полон положительных впечатлений, нужно строго следовать простым рекомендациям. Выполнять их несложно. ВОЗ рекомендует придерживаться следующих правил.
Фрукты, овощи, ягоды в широкой доступности летом и нередко это и является основой рациона. Такие продукты чаще употребляются в сыром виде, но всегда требует тщательной гигиенической обработки. Но другие продукты опасно есть без предварительной обработки.
Мясо, сырое молоко нередко заселены микроорганизмами, которые могут стать причиной кишечных инфекций. Но в ходе термической обработки возбудители инфекций уничтожаются. Важно, чтобы температура была равномерной и составляла минимум 70 градусов.
Летом рекомендовано есть исключительно свежеприготовленную пищу, то есть готовить на завтрак, обед и ужин. Остывшая еда – питательная среда для размножения возбудителей инфекции.
Если нет возможности готовить пищу каждый раз. То запас пищи нужно хранить либо в горячем виде, либо холодном. Такого правила рекомендовано придерживаться при хранении пищи более 4-5 часов. Детскую пищу вообще не рекомендовано хранить.
Категорически запрещено допускать контакта между уже приготовленными и сырыми продуктами. Насекомые часто являются переносчиками инфекций. Поэтому для надежной защиты нужно хранить всю приготовленную пищу в плотных контейнерах.
Вода в море может быть сколь угодно прозрачной. Но она не может быть чистой и не предназначена для питья, промывания горла и носа. При купании в море важно избегать попадания в рот и нос. Родители должны следить за тем, чтобы дети не смогли наглотаться воды.
Перед приемом пищи нужно тщательно мыть руки под проточной водой и мылом. Мыть руки нужно после купания, контакта с песком, галькой, ракушками. На пляже можно использовать антибактериальные средства и санитайзеры.
Перед тем как съесть фрукты или овощи, их нужно тщательно промыть под проточной водой. Еду запрещено оставлять под палящими солнечными лучами. Это один из факторов, который приводит к быстрому распространению инфекций.
Кроме того, открытые продукты питания на пляже привлекают насекомых, которые являются переносчиками кишечных инфекций.
Нужно избегать посещения сомнительных заведений общепита. Врачи не рекомендуют покупать пищу у пляжных разносчиков. Опасными будут не только пирожки, но и овощи, например, кукуруза.
После посещения пляжа необходимо тщательно вымыть руки под проточной водой с мылом. Только после этого можно принимать пищу. Некоторые врачи утверждают, что во время пребывания на пляже, целесообразно полоскать полость рта ополаскивателями с антисептической направленностью. Среди научных исследований можно найти противоречивые результаты. Поэтому следовать ли этому совету – решение принимает каждый самостоятельно.
Что делать если появились симптомы?
Лечение ротавирусной инфекции требует медицинского контроля. Ведь осложнения могут представлять опасность для здоровья и жизни.
После осмотра врач может назначить прием сорбентов, например, активированного угля. Важно восполнять потерянную жидкость и электролиты. Для этого может быть рекомендовано простая вода или же специальные растворы для регидратации.
Ротавирусная инфекция относится к классу кишечных. После заболевания наблюдаются дисбиотические нарушения в микробиоме кишечника. Поэтому в период реабилитации могут быть рекомендован прием пробиотических препаратов и коррекция режима питания.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диета при энтеровирусной инфекции имеет большое значение при комплексном лечении, поскольку очаг возникновения заболевания находится в кишечнике больного.
Энтеровирусная инфекция – это целая группа инфекционных заболеваний острого характера, возбудителями которых являются кишечные вирусы. После заражения проходит инкубационный период – от одного до десяти дней, а затем заболевание проявляется в резкой, острой форме. Обязательны проявления лихорадки – повышение температуры; сильной слабости и озноба; боли в мышцах и суставах. Иногда наблюдается покраснение слизистых оболочек дыхательных путей, появление несильного кашля или насморка; немного увеличиваются лимфатические узлы, селезёнка и печень. В дальнейшем, обычно, после снижения температуры появляется сыпь – пятна розового цвета, которые беспокоят больного в течение нескольких часов. На нёбе, глотке и миндалинах, на кистях и стопах больного возникают везикулы; появляется конъюнктивит. Возможно появление тошноты и рвоты, поноса, боли в животе.
Инфекция поражает дыхательные пути, сердечнососудистую и центральную нервную систему, опорно-двигательный аппарат. Поэтому, возможны проявления менингита, энцефалита, фарингита или катара дыхательных путей, бронхиолита или пневмонии, острых миокардитов и перикардитов, плевродии – резких болях в мышцах тела больного, которые носят приступообразный характер.
Диета при энтеровирусной инфекции назначается лечащим врачом. Её необходимо придерживаться неукоснительно, поскольку результаты выздоровления пациента во многом зависят от правильности соблюдаемой диеты.

[1], [2], [3], [4], [5], [6], [7]
Лечение энтеровирусной инфекции диетой
Рацион питания больного энтеровирусной инфекцией достаточно строг. К тому же, необходимо заботиться о правильном потреблении пищи и жидкости больным.
- При энтеровирусной инфекции велик риск обезвоживания организма вследствие частых проявлений рвоты или поноса у больного. Поэтому, необходимо соблюдать обильный питьевой режим, чтобы восполнить потери жидкости в организме.
- Энтеровирусная инфекция вызывает интоксикацию организма. Поэтому, обильное питьё является первостепенным средством выведения токсинов из кишечника. Также, необходимо ввести в рацион питания больного те продукты, которые способствуют удалению токсинов из организма.
- Необходимо удалить из рациона питания те продукты, которые способствуют увеличению перистальтики кишечника.
- Пища должна быть лёгкой и быстро усваиваться.
- Пища должна быть жидкой или протёртой.
- Блюда, которые употребляет больной, не должны быть горячими или холодными. Самая лучшая пища для пациента – тёплая.
- В начале возникновения инфекции назначается строгая диета, которая состоит, в основном из каш на воде, овощных супов и пюре, печёных яблок и большого количества питья.
- После прохождения острого периода, через две-три недели, можно добавлять к вышеприведённому списку и другие продукты и блюда, которые разрешены при данном заболевании.
- Диетическое питание должно сохраняться длительное время после перенесения инфекции и излечения от недуга. Продолжительность диеты и необходимые продукты к употреблению назначает лечащий врач.
Лечение энтеровирусной инфекции диетой зарекомендовало свою эффективность. Одним медикаментозным лечением, без изменения режима питания, нельзя добиться выздоровления больного.
Какая диета при энтеровирусной инфекции?
Для того, чтобы правильно подобрать продукты питания больному, нужно определиться, какая диета при энтеровирусной инфекции?
Принципы диеты при энтеровирусной инфекции заключаются в следующем:
- Важно провести профилактику обезвоживания организма, которое может наступить вследствие поражения больного энтеровирусной инфекцией. Поэтому, рекомендуется в течение каждого часа выпивать небольшое количество воды. За сутки пациент должен выпивать не менее двух литров жидкости.
- Необходимо полностью исключить жареные блюда.
- Можно употреблять пищу, которая готовилась с помощью варки, запекания в духовке, на пару.
- Нельзя употреблять копчёные, острые и солёные продукты.
- Жирная пища находится под запретом.
- Вместо продуктов с большим содержанием жиров используется обезжиренная пища.
- Полностью исключаются молочные продукты.
- Из рациона питания больного исключаются продукты, которые усиливают кишечную перистальтику.
- Нельзя употреблять свежие овощи и фрукты. Вместо них можно кушать овощи и фрукты в печёном, тушёном и варёном виде.
- Питание должно быть дробным. Необходимо организовать не менее 5-6 приёмов пищи в сутки, во время которых съедается небольшое количество еды.
- Иногда энтеровирусная инфекция сопровождается гнилостными процессами в кишечнике. Из-за этого в организме больного выделяются ядовитые вещества. Чтобы вывести их из организма необходимо ввести в ежедневный рацион питания больного печёные яблоки.
Диета при энтеровирусной инфекции у взрослых
Диета при энтеровирусной инфекции у взрослых должна строиться соответствующим образом:
- Обильное питьё не менее двух литров в день. Жидкость нужно давать в тёплом виде и принимать маленькими порциями, но часто, например, каждые полчаса.
- Хорошо выпивать компоты и отвары из сухофруктов без добавления сахара, некрепкий зелёный чай, минеральную воду без газа, очищенную кипячёную воду.
- В питании в самом начале заболевания необходимо отдать предпочтение жидким кашам на воде – гречневой, рисовой. Хороши также жидкие или протёртые овощным супы. Эта пища легко усваивается организмом и не доставляет беспокойства кишечнику больного.
- Через некоторое время можно добавить жидкое картофельное пюре и пюре из разрешённых овощей.
- Нужно озаботиться тем, чтобы больной каждый день съедал некоторое количество печёных яблок. Этот фрукт способен связывать токсины, которые выделяются в кишечнике, и выводить их из организма.
- После прохождения острой фазы заболевания, в период выздоровления, когда аппетит больного начинает появляться, можно ввести в его рацион питания следующие продукты и блюда:
- сухарики из белого хлеба;
- галетное печенье;
- блюда из нежирного мяса – кролика, индейки, телятины, которые приготовлены на пару;
- омлеты, приготовленные на пару;
- кисели.
Такие продукты следует вводить в рацион питания больного не раньше, чем через две – три недели после начала заболевания. Каждый продукт нужно вводить постепенно, отслеживая реакцию организма на новое блюдо.

[8], [9], [10], [11], [12], [13], [14], [15], [16]
Диета при энтеровирусной инфекции у детей
Диета при энтеровирусной инфекции у детей соответствует следующим принципам:
- У детей при возникновении данного заболевания очень быстро наступает обезвоживание организма. Поэтому, рекомендуется обильное питьё – каждые полчаса ребёнок должен выписать определённое количество жидкости. Общее суточное количество воды должно составлять не менее двух литров.
- У детей, находящихся на грудном вскармливании, количество выпиваемой за сутки жидкости рассчитывается следующим образом. В течение суток малыш должен употребить: обычный объём грудного молока, приплюсованный к обычному суточному объёму выпиваемой жидкости, к которым добавляется объём жидкости, потерянной при поносе или рвоте.
- Поить малыша нужно маленькими порциями: младенцев - из ложечки, а взрослых детей – из чашки.
- Жидкость, а особенно вода, которую пьёт ребёнок, должна быть тёплой.
- При появлении энтеровирусной инфекции очень быстро наступает интоксикация организма. Для выведения токсинов рекомендуется выпивать большое количество жидкости, и не только воды. Хорошо поить ребёнка узварами – отварами из сухофруктов; компотами, морсами, минеральной негазированной водой.
- Общее суточное количество потребляемой пищи должно быть несколько снижено. Однако, полный голод не является полезным в данном случае.
- Ребёнку необходимо соблюдать дробный режим питания. Нужно кормить детей не менее пяти раз в день (лучше шесть) маленькими порциями.
- Предпочтение следует отдать лёгкой и быстровсасываемой в стенки кишечника пище – жидкому картофельному и овощному пюре; овощным супам; жидким кашам на воде.
- Пища должна быть тёплой – нагретой до 33 – 36 градусов.

[17], [18], [19], [20], [21], [22]
Меню диеты при энтеровирусной инфекции
Меню диеты при энтеровирусной инфекции очень простое. Весь суточный рацион питания нужно распределить на 5 – 6 приёмов пищи. Приблизительное меню при начальной, острой стадии заболевания выглядит следующим образом:
- Завтрак – жидкая гречневая или рисовая каша; зелёный чай без сахара с галетным печеньем или сухариками из белого хлеба.
- Второй завтрак – печёные яблоки; печёные груши.
- Обед – овощной суп; овощной суп-пюре; овощной суп с крупой; картофельное пюре; овощное пюре.
- Полдник – компот из сухофруктов или узвар с сухариками из белого хлеба или галетным печеньем.
- Ужин – жидкая гречневая или рисовая каша.
После того, как больной пойдёт на поправку, но не ранее, чем через две недели можно вводить в рацион и другие диетические блюда. Примерное меню на этот период выглядит следующим образом:
- Жидкая гречневая или рисовая каша; зелёный чай без сахара с сухариками из белого хлеба.
- Второй завтрак – печёные яблоки или груши; или кисель.
- Обед – овощной суп (или овощной суп-пюре, или овощной суп с крупой); паровые котлеты, тефтели, кнели, фрикадельки из индейки, телятины, курицы (или отварное кроличье мясо, отварная птица); картофельное пюре или пюре из разрешённых овощей.
- Полдник - узвар или компот из сухофруктов с галетным печеньем.
- Ужин – омлет из яиц без молока, приготовленный на пару; или жидкая гречневая/ рисовая каша; ромашковый чай без сахара.
Рецепты диеты при энтеровирусной инфекции
Ингредиенты: 200 грамм сушёных яблок, 200 грамм сушёных груш, 100 грамм мёда, три литра воды.
- сухофрукты необходимо промыть и залить холодной водой на десять минут;
- в кастрюлю налить три литра воды и засыпать в неё сухофрукты;
- варить на медленном огне полчаса;
- после этого нужно дать узвару остыть до температуры 60 градусов;
- добавить мёд и размешать;
- накрыть крышкой и укутать, чтобы напиток настоялся;
- оставить на два-три часа, а затем процедить;
- пить в тёплом виде.
- Овощной суп.
Ингредиенты: две картофелины, одна средняя луковица, одна средняя морковка, полтора литра воды, соль.
- вымыть картофель и морковку, почистить их от кожуры;
- нарезать картофель мелкими кубиками;
- натереть морковь на тёрке;
- почистить лук и нарезать его мелко, как для зажарки;
- вскипятить воду и бросить туда картофель;
- проварить десять минут и бросить лук и морковь, а затем посолить;
- варить суп в течение 7-10 минут, затем снять его с огня, остудить до температуры 33 – 36 градусов и подать больному.
- Котлеты из индейки на пару.
Ингредиенты: 600 грамм индейки, 100 мл воды, четыре куска чёрствого белого хлеба, одна луковица, одно яйцо, соль.
- хлеб нужно очистить от корочки и замочить в воде;
- лук надо очистить и нарезать на маленькие кусочки;
- мясо индейки нужно пропустить через мясорубку вместе с луком;
- вбить в полученный фарш яйцо и посолить;
- хорошо перемешать полученную массу и начинать формировать котлеты;
- в пароварке котлеты готовятся сорок пять минут;
- если в доме нет пароварки, то можно использовать неглубокую кастрюлю, в которую нужно сложить котлеты и добавить немного кипятка;
- кастрюлю нужно накрыть крышкой и дать котлетам потушиться на небольшом огне в течение двадцати минут.
- Пюре из картофеля с овощами.
Ингредиенты: две картофелины, половина луковицы, половина средней моркови, соль
- вымыть картофель и морковь, очистить от кожуры;
- нарезать овощи кубиками и отварить в воде в течение 10 минут;
- лук очистить, нарезать маленькими кусочками и бросить к овощам, посолить;
- варить овощи ещё в течение 10 минут;
- слить часть воды, а остальную воду вместе с овощами взбить миксером или в блендере;
- остудить блюдо до температуры 35 градусов и подавать больному.
Рецепты диеты при энтеровирусной инфекции можно применять и при других кишечных заболеваниях. Поскольку щадящее питание – основа восстановительной диеты при заболеваниях и расстройствах кишечника.
Диета при энтеровирусной инфекции – одно из средств лечения заболевания, наряду с медикаментозным. Если питание больного было организовано правильным образом, то пациент скоро ощутит на себе признаки выздоровления. А затем, и вовсе поправится, избежав тяжёлой формы заболевания и возможных осложнений.

[23], [24], [25], [26], [27]
Читайте также:

