Если животное укусил энцефалитный клещ
Обновлено: 07.05.2024
Энцефалит у кошек представляет собой серьезное заболевание, приводящее к развитию воспалительного процесса в головном мозге. Хотя у усатых оно возникает крайне редко, хозяева должны знать об этой патологии, чтобы при необходимости оказать кошке должную помощь.

Болезнь может развиться на фоне черепно-мозговой травмы или заболевания инфекционной этиологии. Кроме того, зачастую ее вызывают укусы иксодовых клещей, являющихся переносчиками энцефалита.
Болеют ли кошки энцефалитом?
Кошки, точно так же как и собаки болеют энцефалитом. Недуг может появиться у абсолютно любого домашнего любимца вне зависимости от половой принадлежности и возраста, поэтому хозяин должен не только знать ответ на вопрос болеют ли кошки энцефалитом при укусе клеща, но и немедленно начинать лечение питомца, как только заметит первые признаки патологии.
Переносчиками вируса энцефалита являются иксодовые клещи. Чаще всего насекомые атакуют бродячих и имеющих доступ к улице животных, однако быть укушенной клещом может и домашняя кошка, которая может заболеть, в случае если хозяин принесет насекомое на одежде или обуви.

Обычно клещевой энцефалит у кошек обнаруживается у питомцев в период с мая по октябрь. В этот временной промежуток клещи отличаются наибольшей активностью. Однако не только укус насекомого может спровоцировать развитие патологии. Причиной энцефалита может стать:
- заражение инфекционным листериозом. Этот недуг называют еще псевдобешенством. Его вызывают патогенные микроорганизмы, которые попадают в ткани головного мозга через лимфу и кровь;
- токсоплазмоз. Токсоплазмы живущие в организме кошек иногда могут поражать оболочку головного мозга, провоцируя воспалительный процесс;
- отит. Хроническое воспаление внутреннего уха может привести к тому, что у кошки разовьется тяжелая форма энцефалита;
- травмы головы. Отек мозга, характерный для травм головы приводит к сдавливанию и повреждению сосудов, провоцируя воспалительный процесс.
Симптоматика энцефалита
Энцефалит у кошек – тяжелая патология и чем скорее хозяин животного обнаружит его признаки, тем больше у него будет шансов спасти животное.
Энцефалит у кошек представлен рядом признаков, которые зависят от запущенности недуга. В первые несколько недель после заражения у домашнего любимца появляются:
- лихорадка, сопровождающаяся повышением температурных показателей;
- апатия, сонливость и вялость;
- различные изменения в поведении не характерные для питомца;
- слезотечение и выделение слизи из носа;
- диарея и рвота;
- отказ от еды.

Если симптомы будут проигнорированы, то болезнь перейдет в следующую стадию, для которой характерны:
- парализация и ослабление конечностей;
- слепота и глухота;
- судорожный синдром;
- тремор конечностей и нижней челюсти;
- нарушенная координация движений;
- напряжение мышц шеи с невозможностью наклонять голову вперед;
- головная боль;
- обезвоживание и резкая потеря веса.
Диагностирование энцефалита
Для постановки диагноза ветврачу необходимо собрать полный анамнез, осмотреть питомца и взять анализ крови и спинномозговой жидкости. Если в ликворе будет обнаружен гной, то врач может заподозрить менингит, а большое количество красных кровяных телец и белков, говорит о воспалении головного мозга, более характерного для энцефалита.

Если ветеринар подозревает, что энцефалит вызван вирусом, то проводится анализ крови на серологию. При воспалительном процессе мозговых оболочек, вызванных отитом, проводится исследование внутреннего уха животного.
При обнаружении на теле кошки клеща, ветврач проводит его извлечение и делает анализ на определение возбудителя недуга. Если же животное более уже не один день, то клещевой энцефалит у кошки начинает проявлять типичные для него симптомы, по которым можно понять, что именно насекомое вызвало развитие болезни.
Стадии заболевания
Энцефалит у кошек имеет несколько стадий развития:
- Инкубационный период. Если кошка имеет сильный иммунитет, то эта стадия может развиваться до двух недель. На протяжении этого времени у животного будет наблюдаться простудная симптоматика, включающая в себя высокую температуру и выделения из глаз и носа.
- Неврология. В этот период происходит поражение нервной системы, а точнее, нейронов головного мозга. На симптоматику будет влиять запущенность заболевания.
- Интоксикация. Помимо поражения нервных клеток, на этой стадии патогенные микроорганизмы начинают выделять токсические вещества, приводящие к интоксикации.
Чтобы спасти свою кошку, хозяину необходимо оказать ей помощь до того момента, когда у нее разовьется тяжелая форма интоксикации и заболевание поразит все системы и органы.
Терапия
При возникновении симптомов энцефалита у кошки, ее нужно отвезти в ветклинику и оставить под присмотром специалистов, которые смогут проводить все необходимые мероприятия и наблюдать за ее состоянием.
Для того чтобы снять интоксикацию, кошке выполняют внутривенные инфузии раствором Рингера и глюкозой.

Кроме того, питомцу вводят антибиотики, способные бороться не только с самой инфекцией, но и преодолевать гематоэнцефалический барьер. Это могут быть препараты ампициллинового или циклоспоринового ряда.
Если животное удается спасти, его ожидает длительная восстановительная терапия, включающая в себя электрофорез, массаж и мануальную терапию.
Профилактические мероприятия
Чтобы свести вероятность заболевания к минимуму, владельцу кошки необходимо:
- осматривать питомца после прогулок на предмет клещей;
- вакцинировать от вирусных инфекций;
- прививать от бешенства;
- ограничить общение хвостатого любимца с бездомными и дикими животными;
- своевременно лечить заболевания лор органов;
- изолировать кошку в случае ее укуса диким животным с целью наблюдения за возможным развитием бешенства.
- проводить дегельминтизацию раз в шесть месяцев.

Соблюдая эти рекомендации заражение энцефалитом можно свести к минимуму.
Вакцинация
К сожалению, ни одна прививка от клещевого энцефалита не способна защитить кошку на все 100%.Однако в совокупности со спреями или противоклещевыми ошейниками она дает очень хороший результат.
Даже если клещ и атакует животное, то после того, как он прицепится к кожному покрову, он просто отпадет и погибнет, не нанеся кошке никакого вреда.

С начала весны и по середину лета, когда клещи особенно активны, лучше постараться не выпускать животное на улицу, а если не удастся, то стараться внимательно его осматривать после каждой прогулки.
Опасен ли энцефалит для человека?
Опасность клещевого энцефалита грозит не только кошкам и собакам, но и человеку.
Иксодовые клещи, питающиеся кровью, могут попасть в дом на теле хвостатого любимца и укусить его хозяина, заразив последнего опасным недугом.
Как передается клещевой энцефалит человеку?
Когда клещ кусает человека, в кровь вместе с его слюной попадает вирус, но так бывает не всегда. Если в слюне насекомого была небольшая доза вируса, либо если человек имеет сильную иммунную систему, то болезнь не разовьется.

Кроме укуса клеща, энцефалитом можно заразиться и через слюну больной кошки, поэтому, чтобы избежать заражения, следует соблюдать гигиену и регулярно осматривать животное.
Если человек все же заразился, то у него проявится следующая симптоматика, представленная:
- усталостью;
- постоянным ощущением холода из-за спазмированных сосудов;
- повышением температурных показателей;
- тошнотой и головной болью;
- конъюнктивитом;
- мышечным гипотонусом лица и шеи;
- расстройством сознания.
Чтобы избежать заражения этим опасным заболеванием, достаточно сделать прививку от энцефалита, которая включена в прививочный календарь.
Заключение
На вопрос болеют ли кошки клещевым энцефалитом, ветеринары дают следующий ответ. Риск заразиться этим заболеванием небольшой, но все же он существует. Поэтому, чтобы избежать риска заражения, хозяин должен осматривать кошку после каждой прогулки, не пренебрегать вакцинацией и обрабатывать животное от клещей. Ну а если, хвостатый любимец все же заболеет, немедленно отвезти его в ветклинику, где врачи окажут необходимую помощь, которая поможет не только избежать осложнений, но и сохранит питомцу жизнь.

Отдых на природе омрачает перспектива быть покусанным различными насекомыми. Наибольшее беспокойство вызывает клещ. Неприятен сам факто того, что при укусе он глубоко погружается под кожу человека, и часть его может остаться в теле, вызывая нагноение. Некоторые из этих насекомых переносят вирус, вызывающего энцефалит (воспаление головного мозга). Это чревато опасными последствиями, вплоть до инвалидности и смерти. Мы выясним, насколько стоит бояться и как защититься от этого насекомого.
Как распознать энцефалитного клеща
На самом деле такого вида насекомого, как энцефалитный клещ, в природе не существует. Есть обычный лесной, который переносит инфекцию. В западной части России носителем опасного вируса является собачий клещ, в восточной – таежный.
Однако это не значит, что все насекомые этого вида без исключения могут заразить вирусом энцефалита. Для того чтобы стать переносчиком, он должен выпить крови больного человека или животного.
Внешне это никак не проявится: насекомое будет выглядеть точно так же. Признаков наличия возбудителя не существует. Отличается визуально лишь сытый клещ от голодного: напившись, он увеличивается с 2-3 мм в десятки раз.
Выяснить, переносило ли конкретное насекомое вирус, могут только в лаборатории. Единственное условие – оно должно оставаться живым. Его следует доставить к месту исследования в течение двух суток после укуса.
Признаки укуса энцефалитного клеща
Как и у большинства кровососущих насекомых, кусаются только самки. Теоретически и самец может присосаться к телу, но долго поглощать кровь он не способен. Женская особь может питаться более недели беспрерывно.
Лесной клещ способен долго оставаться незамеченным. В его слюне содержится обезболивающее вещество, благодаря которому человек не чувствует укуса. В этом кроется серьезная опасность: чем дольше насекомое пьет кровь, тем выше риск инфицирования.
Обнаруживается укушенное место визуально по таким признакам:
- покраснение круглой или овальной формы;
- черная точка в центре (если осталась голова с хоботком);
- отек;
- сыпь.
Клещевая аллергия на лесных особей обычно не развивается (в отличие от домашних). Хотя у людей с ослабленным иммунитетом возможно появление зуда и других симптомов. Сам клещ может оставаться на месте укуса или отвалиться, так и не попавшись на глаза.
Последствия укуса энцефалитного клеща
Энцефалит не развивается сразу. Опасное заболевание может проявиться по прошествии двух-трех недель. Потом зараженный сталкивается с первыми симптомами в виде общего недомогания, сонливости, незначительного повышения температуры.
Развитие энцефалита проявляется набором признаков:
- боли в мышцах необъяснимой природы;
- лихорадка;
- судороги;
- рвота;
- затуманенность сознания;
- заторможенность или, наоборот, хаотичность движений;
- галлюцинации.
Поскольку это заболевание, поражающее нервную систему, высок риск наступления паралича. В результате человек не может ходить, поднимать руки, в тяжелых случаях – и держать голову.
Последствиями клещевого энцефалита могут стать эпилепсия, нарушения кровообращения, утрата когнитивных способностей. Если из-за поражения мозга страдает дыхательная система, повышается риск летального исхода.
Что делать после укуса лесного клеща
Хотя на вид насекомое, которое переносит вирус, никак не отличается, паниковать при каждом укусе не стоит. В весенне-летний сезон клещи кусают многих, но инфицированным оказываются не более 5-6%.
Можно попытаться извлечь кровососа самостоятельно. Но тут велика опасность разорвать его напополам. Кровь из него может попасть на слизистые и повысить риск заражения. К тому же оставшаяся в теле головка вызовет гнойное воспаление прилежащих тканей.
Как обработать укушенное место
После укуса клеща возможно три варианта развития событий. От этого зависит набор действий пострадавшего и его близких:
- Насекомого нет. Достаточно продезинфицировать рану спиртом, хлоргексидиномили любым другим антисептиком. Если неподалеку имеются мыло и вода, предварительно участок лучше промыть.
- Головка осталась в теле. Вытащить ее самостоятельно не удастся. Смазывание маслом или жирным кремом ни к чему не приведет. Достаточно обработать йодным раствором – и можно ждать, пока голова засохнет и выйдет.
- Клещ присосался и держится. Если до больницы далеко, следует вытащить его самостоятельно, например, клещедером. Для этого насекомое захватывают пинцетом как можно ближе к голове и тянут, поворачивая вокруг его оси. После этого обрабатываем рану, как в первом варианте.
Укушенный участок может чесаться, особенно если пострадавший склонен к аллергии. Расчесывать его нельзя. Для снятия зуда лучше принять антигистаминный препарат, например, Супрастин.
Как узнать, не заразился ли энцефалитом
Инкубационный период у болезни – достаточно длительный. Поэтому нет смысла сдавать анализы сразу: они все равно сразу ничего не покажут. Обследоваться можно, когда появятся первые симптомы клещевого энцефалита.
Если удалось сохранить насекомое и доставить его в лабораторию, специалисты установят, было ли оно переносчиком вирусной инфекции. Однако даже если его тестирование окажется положительным, симптомы энцефалита у человека могут и не появиться.
Чем быстрее клеща отнимут от тела, тем меньшую порцию возбудителя он передаст укушенному. Так что он может просто не успеть заразить свою жертву настолько, чтобы развилось столь серьезное заболевание.
Наличие вируса выявляется по анализу крови. Диагноз ставят при четырехкратном повышении уровня соответствующих IgG-антител, которые иммунная система вырабатывает в ответ на заражение. Тогда потребуется лечение в стационаре.
Как предотвратить инфицирование клещевым энцефалитом
Опасность чаще подстерегает в лесу, хотя и в городских парках клещи могут поджидать своих жертв. Они отличаются неумением летать, поэтому сидят в траве и перепрыгивают на тело при достаточном приближении. Так что для безопасности следует:
- избегать территорий с высокой травой;
- при выходе на природу стараться не оставлять голых участков ниже пояса, а рубашку заправлять в брюки;
- при сидении в траве на отдыхе каждые 10 минут осматривать голову, шею, руки и другие открытые зоны;
- использовать антиклещевые репелленты (Гардекс экстрим и др.).
Эти кровососущие насекомые атакуют не только людей, но и животных. Поэтому после прогулки с питомцем нужно тщательно осматривать его тело. Иначе пострадает он сам, а паразит перепрыгнет на хозяина.
Болезнь эта изучена, поэтому против нее существует вакцина. Периодами повышенного риска являются весна и осень. Поэтому прививки лучше делать осенью и зимой для формирования иммунитета. После укуса вакцинироваться смысла нет.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ

Отдых на природе омрачает перспектива быть покусанным различными насекомыми. Наибольшее беспокойство вызывает клещ. Неприятен сам факто того, что при укусе он глубоко погружается под кожу человека, и часть его может остаться в теле, вызывая нагноение. Некоторые из этих насекомых переносят вирус, вызывающего энцефалит (воспаление головного мозга). Это чревато опасными последствиями, вплоть до инвалидности и смерти. Мы выясним, насколько стоит бояться и как защититься от этого насекомого.
Как распознать энцефалитного клеща
На самом деле такого вида насекомого, как энцефалитный клещ, в природе не существует. Есть обычный лесной, который переносит инфекцию. В западной части России носителем опасного вируса является собачий клещ, в восточной – таежный.
Однако это не значит, что все насекомые этого вида без исключения могут заразить вирусом энцефалита. Для того чтобы стать переносчиком, он должен выпить крови больного человека или животного.
Внешне это никак не проявится: насекомое будет выглядеть точно так же. Признаков наличия возбудителя не существует. Отличается визуально лишь сытый клещ от голодного: напившись, он увеличивается с 2-3 мм в десятки раз.
Выяснить, переносило ли конкретное насекомое вирус, могут только в лаборатории. Единственное условие – оно должно оставаться живым. Его следует доставить к месту исследования в течение двух суток после укуса.
Признаки укуса энцефалитного клеща
Как и у большинства кровососущих насекомых, кусаются только самки. Теоретически и самец может присосаться к телу, но долго поглощать кровь он не способен. Женская особь может питаться более недели беспрерывно.
Лесной клещ способен долго оставаться незамеченным. В его слюне содержится обезболивающее вещество, благодаря которому человек не чувствует укуса. В этом кроется серьезная опасность: чем дольше насекомое пьет кровь, тем выше риск инфицирования.
Обнаруживается укушенное место визуально по таким признакам:
- покраснение круглой или овальной формы;
- черная точка в центре (если осталась голова с хоботком);
- отек;
- сыпь.
Клещевая аллергия на лесных особей обычно не развивается (в отличие от домашних). Хотя у людей с ослабленным иммунитетом возможно появление зуда и других симптомов. Сам клещ может оставаться на месте укуса или отвалиться, так и не попавшись на глаза.
Последствия укуса энцефалитного клеща
Энцефалит не развивается сразу. Опасное заболевание может проявиться по прошествии двух-трех недель. Потом зараженный сталкивается с первыми симптомами в виде общего недомогания, сонливости, незначительного повышения температуры.
Развитие энцефалита проявляется набором признаков:
- боли в мышцах необъяснимой природы;
- лихорадка;
- судороги;
- рвота;
- затуманенность сознания;
- заторможенность или, наоборот, хаотичность движений;
- галлюцинации.
Поскольку это заболевание, поражающее нервную систему, высок риск наступления паралича. В результате человек не может ходить, поднимать руки, в тяжелых случаях – и держать голову.
Последствиями клещевого энцефалита могут стать эпилепсия, нарушения кровообращения, утрата когнитивных способностей. Если из-за поражения мозга страдает дыхательная система, повышается риск летального исхода.
Что делать после укуса лесного клеща
Хотя на вид насекомое, которое переносит вирус, никак не отличается, паниковать при каждом укусе не стоит. В весенне-летний сезон клещи кусают многих, но инфицированным оказываются не более 5-6%.
Можно попытаться извлечь кровососа самостоятельно. Но тут велика опасность разорвать его напополам. Кровь из него может попасть на слизистые и повысить риск заражения. К тому же оставшаяся в теле головка вызовет гнойное воспаление прилежащих тканей.
Как обработать укушенное место
После укуса клеща возможно три варианта развития событий. От этого зависит набор действий пострадавшего и его близких:
- Насекомого нет. Достаточно продезинфицировать рану спиртом, хлоргексидиномили любым другим антисептиком. Если неподалеку имеются мыло и вода, предварительно участок лучше промыть.
- Головка осталась в теле. Вытащить ее самостоятельно не удастся. Смазывание маслом или жирным кремом ни к чему не приведет. Достаточно обработать йодным раствором – и можно ждать, пока голова засохнет и выйдет.
- Клещ присосался и держится. Если до больницы далеко, следует вытащить его самостоятельно, например, клещедером. Для этого насекомое захватывают пинцетом как можно ближе к голове и тянут, поворачивая вокруг его оси. После этого обрабатываем рану, как в первом варианте.
Укушенный участок может чесаться, особенно если пострадавший склонен к аллергии. Расчесывать его нельзя. Для снятия зуда лучше принять антигистаминный препарат, например, Супрастин.
Как узнать, не заразился ли энцефалитом
Инкубационный период у болезни – достаточно длительный. Поэтому нет смысла сдавать анализы сразу: они все равно сразу ничего не покажут. Обследоваться можно, когда появятся первые симптомы клещевого энцефалита.
Если удалось сохранить насекомое и доставить его в лабораторию, специалисты установят, было ли оно переносчиком вирусной инфекции. Однако даже если его тестирование окажется положительным, симптомы энцефалита у человека могут и не появиться.
Чем быстрее клеща отнимут от тела, тем меньшую порцию возбудителя он передаст укушенному. Так что он может просто не успеть заразить свою жертву настолько, чтобы развилось столь серьезное заболевание.
Наличие вируса выявляется по анализу крови. Диагноз ставят при четырехкратном повышении уровня соответствующих IgG-антител, которые иммунная система вырабатывает в ответ на заражение. Тогда потребуется лечение в стационаре.
Как предотвратить инфицирование клещевым энцефалитом
Опасность чаще подстерегает в лесу, хотя и в городских парках клещи могут поджидать своих жертв. Они отличаются неумением летать, поэтому сидят в траве и перепрыгивают на тело при достаточном приближении. Так что для безопасности следует:
- избегать территорий с высокой травой;
- при выходе на природу стараться не оставлять голых участков ниже пояса, а рубашку заправлять в брюки;
- при сидении в траве на отдыхе каждые 10 минут осматривать голову, шею, руки и другие открытые зоны;
- использовать антиклещевые репелленты (Гардекс экстрим и др.).
Эти кровососущие насекомые атакуют не только людей, но и животных. Поэтому после прогулки с питомцем нужно тщательно осматривать его тело. Иначе пострадает он сам, а паразит перепрыгнет на хозяина.
Болезнь эта изучена, поэтому против нее существует вакцина. Периодами повышенного риска являются весна и осень. Поэтому прививки лучше делать осенью и зимой для формирования иммунитета. После укуса вакцинироваться смысла нет.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ

Отдых на природе омрачает перспектива быть покусанным различными насекомыми. Наибольшее беспокойство вызывает клещ. Неприятен сам факто того, что при укусе он глубоко погружается под кожу человека, и часть его может остаться в теле, вызывая нагноение. Некоторые из этих насекомых переносят вирус, вызывающего энцефалит (воспаление головного мозга). Это чревато опасными последствиями, вплоть до инвалидности и смерти. Мы выясним, насколько стоит бояться и как защититься от этого насекомого.
Как распознать энцефалитного клеща
На самом деле такого вида насекомого, как энцефалитный клещ, в природе не существует. Есть обычный лесной, который переносит инфекцию. В западной части России носителем опасного вируса является собачий клещ, в восточной – таежный.
Однако это не значит, что все насекомые этого вида без исключения могут заразить вирусом энцефалита. Для того чтобы стать переносчиком, он должен выпить крови больного человека или животного.
Внешне это никак не проявится: насекомое будет выглядеть точно так же. Признаков наличия возбудителя не существует. Отличается визуально лишь сытый клещ от голодного: напившись, он увеличивается с 2-3 мм в десятки раз.
Выяснить, переносило ли конкретное насекомое вирус, могут только в лаборатории. Единственное условие – оно должно оставаться живым. Его следует доставить к месту исследования в течение двух суток после укуса.
Признаки укуса энцефалитного клеща
Как и у большинства кровососущих насекомых, кусаются только самки. Теоретически и самец может присосаться к телу, но долго поглощать кровь он не способен. Женская особь может питаться более недели беспрерывно.
Лесной клещ способен долго оставаться незамеченным. В его слюне содержится обезболивающее вещество, благодаря которому человек не чувствует укуса. В этом кроется серьезная опасность: чем дольше насекомое пьет кровь, тем выше риск инфицирования.
Обнаруживается укушенное место визуально по таким признакам:
- покраснение круглой или овальной формы;
- черная точка в центре (если осталась голова с хоботком);
- отек;
- сыпь.
Клещевая аллергия на лесных особей обычно не развивается (в отличие от домашних). Хотя у людей с ослабленным иммунитетом возможно появление зуда и других симптомов. Сам клещ может оставаться на месте укуса или отвалиться, так и не попавшись на глаза.
Последствия укуса энцефалитного клеща
Энцефалит не развивается сразу. Опасное заболевание может проявиться по прошествии двух-трех недель. Потом зараженный сталкивается с первыми симптомами в виде общего недомогания, сонливости, незначительного повышения температуры.
Развитие энцефалита проявляется набором признаков:
- боли в мышцах необъяснимой природы;
- лихорадка;
- судороги;
- рвота;
- затуманенность сознания;
- заторможенность или, наоборот, хаотичность движений;
- галлюцинации.
Поскольку это заболевание, поражающее нервную систему, высок риск наступления паралича. В результате человек не может ходить, поднимать руки, в тяжелых случаях – и держать голову.
Последствиями клещевого энцефалита могут стать эпилепсия, нарушения кровообращения, утрата когнитивных способностей. Если из-за поражения мозга страдает дыхательная система, повышается риск летального исхода.
Что делать после укуса лесного клеща
Хотя на вид насекомое, которое переносит вирус, никак не отличается, паниковать при каждом укусе не стоит. В весенне-летний сезон клещи кусают многих, но инфицированным оказываются не более 5-6%.
Можно попытаться извлечь кровососа самостоятельно. Но тут велика опасность разорвать его напополам. Кровь из него может попасть на слизистые и повысить риск заражения. К тому же оставшаяся в теле головка вызовет гнойное воспаление прилежащих тканей.
Как обработать укушенное место
После укуса клеща возможно три варианта развития событий. От этого зависит набор действий пострадавшего и его близких:
- Насекомого нет. Достаточно продезинфицировать рану спиртом, хлоргексидиномили любым другим антисептиком. Если неподалеку имеются мыло и вода, предварительно участок лучше промыть.
- Головка осталась в теле. Вытащить ее самостоятельно не удастся. Смазывание маслом или жирным кремом ни к чему не приведет. Достаточно обработать йодным раствором – и можно ждать, пока голова засохнет и выйдет.
- Клещ присосался и держится. Если до больницы далеко, следует вытащить его самостоятельно, например, клещедером. Для этого насекомое захватывают пинцетом как можно ближе к голове и тянут, поворачивая вокруг его оси. После этого обрабатываем рану, как в первом варианте.
Укушенный участок может чесаться, особенно если пострадавший склонен к аллергии. Расчесывать его нельзя. Для снятия зуда лучше принять антигистаминный препарат, например, Супрастин.
Как узнать, не заразился ли энцефалитом
Инкубационный период у болезни – достаточно длительный. Поэтому нет смысла сдавать анализы сразу: они все равно сразу ничего не покажут. Обследоваться можно, когда появятся первые симптомы клещевого энцефалита.
Если удалось сохранить насекомое и доставить его в лабораторию, специалисты установят, было ли оно переносчиком вирусной инфекции. Однако даже если его тестирование окажется положительным, симптомы энцефалита у человека могут и не появиться.
Чем быстрее клеща отнимут от тела, тем меньшую порцию возбудителя он передаст укушенному. Так что он может просто не успеть заразить свою жертву настолько, чтобы развилось столь серьезное заболевание.
Наличие вируса выявляется по анализу крови. Диагноз ставят при четырехкратном повышении уровня соответствующих IgG-антител, которые иммунная система вырабатывает в ответ на заражение. Тогда потребуется лечение в стационаре.
Как предотвратить инфицирование клещевым энцефалитом
Опасность чаще подстерегает в лесу, хотя и в городских парках клещи могут поджидать своих жертв. Они отличаются неумением летать, поэтому сидят в траве и перепрыгивают на тело при достаточном приближении. Так что для безопасности следует:
- избегать территорий с высокой травой;
- при выходе на природу стараться не оставлять голых участков ниже пояса, а рубашку заправлять в брюки;
- при сидении в траве на отдыхе каждые 10 минут осматривать голову, шею, руки и другие открытые зоны;
- использовать антиклещевые репелленты (Гардекс экстрим и др.).
Эти кровососущие насекомые атакуют не только людей, но и животных. Поэтому после прогулки с питомцем нужно тщательно осматривать его тело. Иначе пострадает он сам, а паразит перепрыгнет на хозяина.
Болезнь эта изучена, поэтому против нее существует вакцина. Периодами повышенного риска являются весна и осень. Поэтому прививки лучше делать осенью и зимой для формирования иммунитета. После укуса вакцинироваться смысла нет.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Возбудитель боррелиоза
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
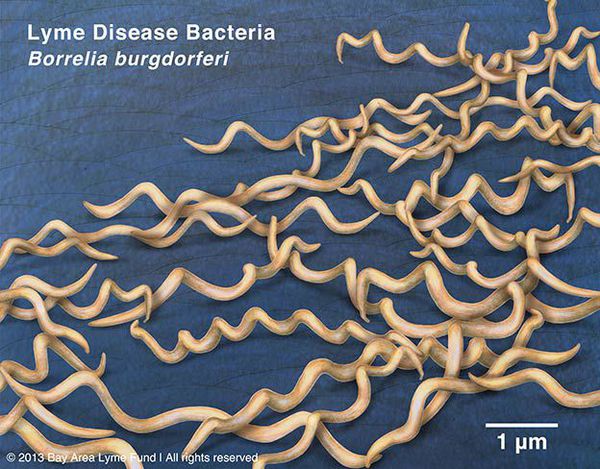
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).

Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Заразен ли боррелиоз
Механизмы передачи инфекции:
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
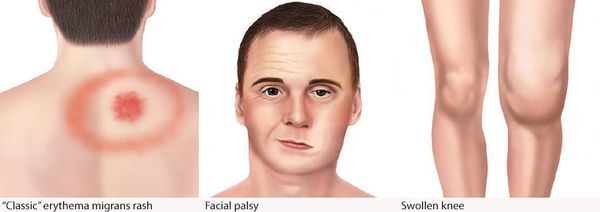
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.

В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.

Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза

Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера. [3][6]
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
Патогенез болезни Лайма
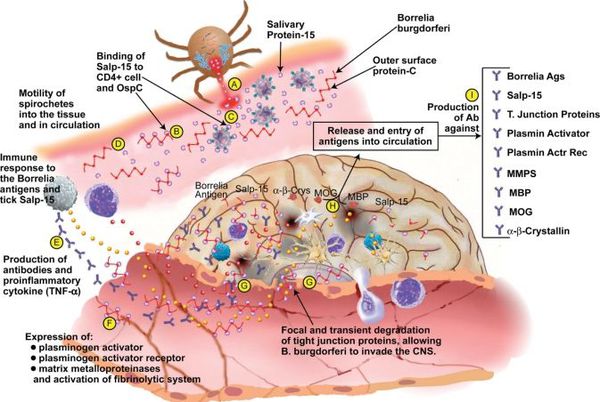
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
Осложнения болезни Лайма
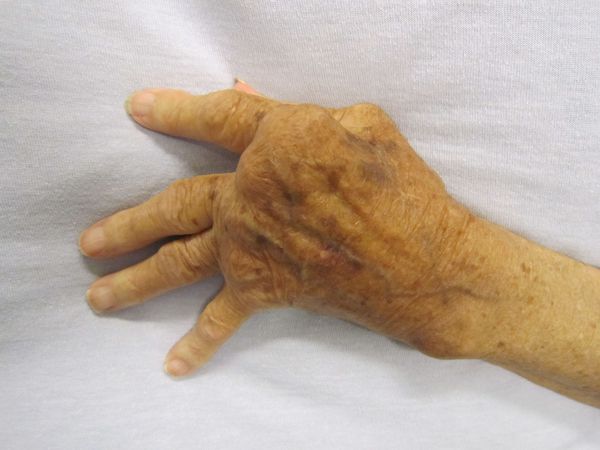
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Вакцины от болезни Лайма сейчас нет. Компании Valneva, Pfizer и MassBiologics разработали вакцины-кандидаты, которые проходят клинические испытания [7] .
Читайте также:

