Глазной червь жизненный цикл
Обновлено: 07.05.2024
Распространенность паразитарных болезней глаз. Эпидемиология гельминтозов глаз
Паразитарные заболевания глаз чрезвычайно многообразны и относятся к нередко встречающейся глазной патологии. В основе этих заболеваний лежит паразитизм различных живых организмов в организме человека. Болезни, вызываемые паразитами, называют паразитарными, или инвазионными.
Интерес к проблеме современных паразитарных заболеваний глаз за последние годы значительно повысился. Характерно, что это происходит на фоне снижения частоты в прошлом массовых и опасных заразных болезней глаз и даже ликвидации некоторых из них (например, трахомы), в борьбе с которыми выработались эпидемиологические принципы.
Соответственно трем группам паразитов различают:
1) гельминтозы, болезни, вызываемые гельминтами, или паразитическими червями,
2) протозойные болезни, или протозоозы, вызываемые простейшими организмами,
3) болезни, вызываемые членистоногими, изучением которых занимается медицинская арахноэнтомология.
Сравнительно высокая частота глазных проявлений паразитарных заболеваний обусловлена тем, что локализация глаза создает благоприятные условия как для прямого, так и непрямого воздействия паразитов.
Паразитарные заболевания, особенно хронические и изнуряющие, эндемичны для многих районов мира. Как указывает С. К. Литвинов, малярией ежегодно заболевает до 150 млн. человек, около 200 млн. страдают филяриатозами, 20—40 млн. поражены онхоцеркозом, являющимся главной причиной слепоты в зонах поражеиности, широко распространены шистосомоз, аскаридоз, лейшманиоз, токсоплазмоз, лямблиоз и другие паразитарные болезни.
Анализируя проблемы развивающихся стран, О. П. Щепин подчеркивает, что особенно существенный вред здоровью населения этих стран наносят кишечные гельминтозы. Они нередко протекают тяжело и способствуют возникновению общих нарушений и других заболеваний, отягощают течение нарушений питания, а в ряде случаев являются основной причиной их развития. Нарушения питания могут иметь прямое отношение к развитию слепоты у детей, например, в связи с ксерофтальмией и кератомалярией.
Ф. Ф. Сопрунов относит гельминтозы к глобальной общечеловеческой проблеме, так как они наносят колоссальный ущерб здоровью населения и социально-экономическому развитию человечества в целом. По мнению А. Я. Лысенко, тропическими гсльминтозами поражены 1,5 млрд. жителей развивающихся стран. О распространенности гельминтозов в развивающихся странах можно судить и по недавно полученным данным, которые приводит Е. S. Trainer, — от 40 до 99% населения инфицированы тремя наиболее часто встречающимися кишечными гельминтами.
Всемирная организация здравоохранения (ВОЗ) рассматривает паразитарные болезни как важный фактор, подрывающий здоровье, физическую и умственную активность населения развивающихся стран. С участием ВОЗ и других международных организаций выполняются программа по борьбе с онхоцеркозом в Африке и глобальная программа по борьбе с малярией в мире, осуществляются также программы ВОЗ по борьбе с другими паразитарными болезнями.
Неправильно было бы думать, что паразитарные заболевания — удел только стран тропического климата или развивающихся стран с низким санитарно-гигиеническим уровнем и несовершенной системой здравоохранения. Некоторые паразитарные болезни распространены повсеместно. В книге приведены материалы о паразитарных поражениях глаз, наблюдающихся на территории нашей страны, США, ФРГ, Англии и других стран Европы, а некоторые из них, как, например, акантамсбный кератит, вызываемый свободпоживущими амебами, описан пока только в США, Англии, ФРГ и Нидерландах.
Вместе с тем ряд паразитарных заболеваний встречается только в странах с тропическим климатом, а сами болезни обычно называют тропическими (лоаоз, онхоцеркоз, трипаносомоз, шистосомоз и др.). Однако необходимость ознакомить с ними широкий круг офтальмологов и других врачей обусловлена запросами медицинской практики. В частности, в последние годы в результате значительного расширения контактов с зарубежными странами, особенно с развивающимися странами Африки, Азии и Латинской Америки, существует потенциальная возможность завоза в нашу страну и распространения ряда так называемых тропических паразитарных болезней.
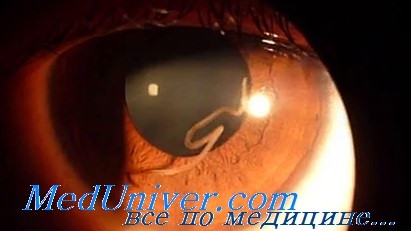
Следует учитывать, что некоторые паразитарные заболевания глаз могут проявиться спустя много лет после заболевания. Так, например, возбудитель лоаоза — африканский глазной червь может оставаться всю жизнь в организме человека и не вызывать никаких симптомов заболевания или проявиться спустя даже 30 лет после пребывания в Западной или Центральной Африке, а поводом обращения в медицинское учреждение обычно являются именно глазные поражения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лоаоз – это хроническое инфекционное заболевание, вызываемое круглыми червями. Характерным клиническим симптомом является образование ограниченного отечного участка, преимущественно на конечностях, а также поражение слизистых оболочек, чаще конъюнктивы. Висцеральные инвазии встречаются реже. Диагностика болезни заключается в обнаружении возбудителя в крови и тканях, определении антител. Терапия этиотропная (диэтилкарбамазин) и симптоматическая, особое внимание уделяется купированию аллергического компонента заболевания. Хирургическое лечение используется в случае субконъюнктивальной локализации.
МКБ-10
Общие сведения
Лоаоз (калабарская опухоль) – нематодоз, отличительной особенностью которого является миграция взрослых особей в тканях организма. Возбудитель был открыт в 1778 году французским ученым Гюйо. Заболевание распространено во влажном тропическом климате на территории стран Западной и Центральной Африки, четкой сезонности не имеет. Пораженность местного населения составляет 70-90%, приезжих – до 20%, при этом среди жителей эндемичного региона обычно регистрируется бессимптомное течение патологии. Группами риска являются мужчины, представители негроидной расы, лица в возрасте 30-39 лет, сельскохозяйственные рабочие, лесорубы.

Причины лоаоза
Возбудитель болезни – гельминт, относящийся к круглым червям, Лоа лоа (африканский глазной червь). Паразит является живородящим, раздельнополым. Для развития ему необходима смена хозяев: в организме промежуточного хозяина обитают личинки-микрофилярии, окончательного – половозрелые особи, способные к миграции в тканях. Источником и резервуаром инфекции служит больной человек и, вероятно, некоторые приматы. Путь передачи – трансмиссивный, заражение происходит во время укуса насекомого.
Личиночная стадия лоа лоа проходит в мышечном аппарате переносчика болезни – слепня, этот процесс занимает 7-20 дней, в дальнейшем микрофилярии перемещаются в слюнные железы насекомого. Установлено, что в эндемичных районах Африки пораженность лоа лоа популяции слепней достигает более 5%. Нападение на людей обычно наблюдается днём на территории обитания переносчиков – затененных берегах рек, в зарослях кустарников, лесах; насекомых могут привлекать огонь, дым, движущиеся предметы.
Патогенез
Внедрение микрофилярий в кровеносное русло человека начинается во время атаки слепня. В дальнейшем личинки попадают в капилляры легких, где в течение 6-18 месяцев достигают половой зрелости, проникают в подкожную жировую ткань, конъюнктиву глаз и серозные оболочки, отрождая живых личинок, после чего цикл повторяется. Миграция микрофилярий и наибольшее их количество в периферической крови обычно обнаруживается в дневные часы (12:00-14:00). Вместе с личинками в кровоток попадают токсичные продукты их жизнедеятельности.
В патогенезе клинических проявлений при лоаозе существенную роль играют токсико-аллергические реакции, в которых участвуют специфические иммуноглобулины (E, G3, G4 и другие), вырабатываемые иммунной системой зараженных. Среди больных лоаозом ВИЧ-инфицированных, не получающих антиретровирусные препараты ВААРТ, уровень микрофиляриемии прямо пропорционален росту титра ВИЧ в крови. Это может привести к усугублению течения обоих заболеваний, увеличить риск осложнений и смертельного исхода.
Симптомы лоаоза
Инкубационный период при данном гельминтозе составляет несколько лет, в редких случаях 4 месяца. Заболевание начинается резко, на фоне полного здоровья, с повышения температуры тела более 38° C, озноба, слабости, болей в суставах и костях, сыпи на теле в виде крупных волдырей, боли в конечностях, нарушений чувствительности. При передвижении лоа лоа ощущаются как сами перемещения, так и жгучая боль, зуд. Одновременно на теле (обычно на руках или ногах) образуются безболезненные отечные участки, самостоятельно исчезающие в течение трех дней.
При локализации в области глаз возникает отек век, жжение, чувство движения паразита, обильное слезотечение, интенсивное покраснение; симптомы проходят сразу после проникновения гельминта в область параорбитальной клетчатки. Реже наблюдается попадание лоа лоа в мочеиспускательный канал, что проявляется резкой болью даже в покое, и поражение оболочек головного мозга, при котором главными симптомами становятся затруднение контакта с пациентом, бред, галлюцинации, сильные головные боли, невозможность привести подбородок к груди и др.
Осложнения
Наиболее частыми осложнениями считаются разнообразные проявления отечно-аллергического синдрома, описана водянка яичка, блефароспазм, дилатационная кардиомиопатия, нефропатия, энцефалопатия. Нередко встречаются внутримышечные абсцессы и флегмоны конечностей, обусловленные присоединением вторичной инфекции; с этой же причиной связывают увеит и панофтальмит при глазном поражении, пиелонефрит, цистит, уретрит, орхит и простатит при вовлечении мочеполовой системы.
Гораздо реже встречаются такие осложнения, как кишечная непроходимость, тромбоз мезентериальных сосудов и гипогонадизм. Последнее состояние связывают с высоким уровнем гонадотропина и низким титром сывороточного тестостерона у больных лоаозом мужчин, что становится предпосылкой к формированию вторичного бесплодия. Длительная персистенция гельминта внутри стекловидного тела и высокий уровень микрофиляриемии приводят к кровоизлияниям в сетчатку, отеку диска зрительного нерва, его атрофии и слепоте.
Диагностика
Диагноз лоаоза подтверждается инфекционистом; важен тщательный сбор эпидемиологического анамнеза, в частности, уточняется пребывание в эндемичных по лоаозу странах в течение последнего десятилетия. Обязателен осмотр офтальмолога, по показаниям назначаются консультации других специалистов. Диагностические методы, необходимые для верификации лоаозного поражения, включают следующие методики:
- Физикальное исследование. При объективном осмотре выявляются кожные уртикарные высыпания, отеки конечностей, половых органов, лица и век. В области локализованных отечных образований наблюдается гиперемия, либо (чаще) бледность кожи, зуд. Перкуторно может отмечаться расширение границ сердца, пальпаторно – гепатоспленомегалия. При вовлечении ЦНС определяются общемозговые, очаговые и менингеальные симптомы.
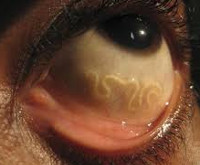
- Осмотр офтальмолога. Наиболее частым является поражение век. При офтальмоскопии слизистая отечна, гиперемирована, с обильным слезотечением. Движущийся круглый червь и экссудат могут быть обнаружены в подслизистой оболочке и передней камере, возможно заращение зрачка; характерны признаки кератита, ретинита, катаракты, атрофии зрительного нерва. Острота зрения при длительном течении лоаоза прогрессивно снижается.
- Лабораторные исследования. В общеклиническом анализе крови – лейкоцитоз, выраженная эозинофилия до 50-70%, вторичная анемия различной степени, незначительное ускорение СОЭ. Наблюдается рост активности АЛТ, АСТ, креатинина и мочевины, гипергаммаглобулинемия, гипоальбуминемия. Иммунограмма характеризуется увеличением иммуноглобулинов класса E. В общем анализе мочи возможна гематурия, протеинурия.
- Выявление инфекционных агентов. Микроскопия крови, взятой в дневное время, позволяет обнаружить личинок лоа лоа. Серологическая диагностика проводится с помощью ИФА. Разработаны экспресс-тесты на определение антител к лоа лоа иммунохроматографическим методом. Проба с диэтилкарбамазином (тест Мазотти) становится положительной при любом филяриатозе, поэтому не считается ни доказательством, ни опровержением лоаоза.
- Инструментальные методики. Рентгенографию органов грудной клетки выполняют для исключения других глистных инвазий; применение МРТ, КТ мягких тканей зрительного аппарата помогает визуализировать гельминта в ретробульбарной клетчатке. УЗИ глазных яблок и орбиты позволяет обнаружить паразита в мягких тканях, недоступных при осмотре. Ультразвуковое исследование подкожной клетчатки, органов брюшной полости рекомендуется с целью дифференциальной диагностики.
Дифференциация осуществляется с аскаридозом, при котором сыпь появляется вместе с поражением кишечника и легких, трихинеллезом, для которого характерны отеки лица и сильные мышечные боли, вухерериозом с типичными лимфангитами, лимфаденитами и сыпью, бругиозом (высыпания, слоновость конечностей). Кроме инфекционной патологии следует отличать лоаоз от укусов насекомых, алиментарной и медикаментозной аллергии, сывороточной болезни, возникающей через 7-14 дней после введения гетерогенных сывороток и иммуноглобулинов.
Лечение лоаоза
Стационарное лечение показано пациентам с глазными симптомами, среднетяжелым и тяжелым течением болезни. Постельный режим назначается до стойкой нормальной температуры тела в течение 3-4 суток. Диетические рекомендации не разработаны; следует исключить алкоголь, никотин, высокоаллергенную и трудноперевариваемую пищу, включить продукты, богатые белком. Важно соблюдать нормальный питьевой режим. Разрешается использование местных противозудных мазей и гелей, во избежание загрязнения расчесов нужно коротко обстричь ногти, чаще мыть руки с мылом.
Этиотропное противогельминтное лечение традиционно заключается в пероральном приеме диэтилкарбамазина, терапевтический курс должен составлять не менее трех недель. В некоторых зарубежных исследованиях предлагалось использование альбендазола и ивермектина, однако самая низкая частота повторных курсов терапии регистрировалась среди пациентов, получавших диэтилкарбамазепин. Применение гормональных препаратов с целью снижения побочных эффектов антигельминтных средств доказанной эффективности не имело.
Выраженная аллергизация организма больного – прямое показание для введения десенсибилизирующих и дезинтоксикационных растворов, антигистаминных средств. В случае выраженных отеков разрешено назначение глюкокортикостероидов, диуретиков и препаратов альбумина. Присоединение гнойных осложнений требует проведения антибиотикотерапии, иногда – хирургического вмешательства. Глазной лоаоз является показанием для оперативного лечения, объем которого определяется индивидуально – от удаления червя до эвисцерации органа зрения.
Прогноз и профилактика
Прогноз при лоаозе благоприятный за исключением случаев осложненного течения болезни. Летальных случаев зафиксировано не было. Специфическая профилактика (вакцина) на данном этапе развития медицины не разработана. Основные превентивные меры – раннее выявление и изоляция больных, использование противомоскитных сеток в домах и больницах, осушение болот, дезинсекция, применение репеллентов, спреев и одежды из плотных тканей при работах в привычных местах обитания слепней. При длительном нахождении в эндемичном районе рекомендуется принимать профилактические дозы диэтилкарбамазина.
4. A novel rapid test for detecting antibody responses to Loa loa infections/ Bijan Pedram, Valérie Pasquetto, Papa M. Drame// PLoS Negl Trop Dis. - 2017 – №11.
Дирофиляриоз глаз – заболевание органа зрения, вызванное паразитами рода Dirofilaria. Сопровождается формированием гранулем или узелков, содержащих гельминтов, в подкожной клетчатке век или структурах глазного яблока. Клиника зависит от места локализации возбудителя. Общие проявления, характерные для всех форм: боль, зуд, ощущение шевеления в глазу. Диагностика основывается на данных анамнеза, осмотра, лабораторных (ОАК, ИФА, ПЦР), инструментальных и паразитологических методов исследований. Хирургическое лечение сводится к удалению гранулем. Параллельно с противогельминтной терапией показан прием НПВС, глюкокортикоидов и антигистаминных средств.
Общие сведения
Дирофиляриоз глаз – это гельминтоз, который развивается при инвазии личинки нитевидной нематоды в структуры глазного яблока и характеризуется преимущественно хроническим течением. Первым дирофиляриоз описал португалец Лузитано Амато в 1566 году после выделения дирофилярий из глаза трехлетнего ребенка. Детальным изучением патологии начали заниматься после 1930 года в гельминтологической школе СССР. Согласно статистическим данным, европейцы более подвержены риску заражения, чем афроамериканцы. Заболевание обычно диагностируют у людей средней возрастной категории. Dirofilaria immitis в 2 раза чаще выявляют у представителей мужского пола, Dirofilaria repens, напротив, более склонна поражать женщин, что приводит к их большему инфицированию в популяции из-за широкой распространенности возбудителя. Эпидемиологически значимыми очагами инфекции являются Шри-Ланка, территории Южной и Восточной Европы, Малой Азии. В странах постсоветского пространства часто встречаются подкожные формы заболевания.

Причины дирофиляриоза глаз
Дирофиляриоз глаз развивается при заражении паразитами рода Dirofilaria, относящимися к классу круглых червей. Обычно поражение вызывают D. repens и D. immitis. Средняя длина самки D. repens составляет 145 мм, ширина – 0,4 мм. Продольный размер самца около 55 мм, поперечный – 0,4. Тело самки D. immitis достигает 300 мм, самца – 110 мм. Человек выступает в роле конечного (тупикового) хозяина червей, большинство паразитов погибает в человеческом организме, не достигнув половой зрелости. В литературе описан всего один случай попадания микрофилярий в кровеносное русло.
Инфицирование человека реализуется трансмиссивным путем при укусе комара, пораженного личиночной стадией дирофилярий. Источниками заражения для москитов являются бродячие собаки, редко – кошки. Заражение человека обычно происходит во время выполнения работ в саду и на огороде, при отдыхе возле водоема или во время путешествий. Риск инфицирования возрастает с мая по сентябрь при пребывании в местах, где находится большое количество переносчиков дирофиляриоза.
Симптомы дирофиляриоза глаз
Возбудители дирофиляриоза чаще всего локализируются в подкожной клетчатке век и конъюнктиве, в редких случаях – в структурах глазного яблока (передняя камера, склера). Дирофилярии могут распространяться в окружающие ткани (клетчатку глазницы, брови). При укусе москита формируется ограниченная зона воспаления, которая со временем приобретает плотную консистенцию. Уплотнение заполняется серозным или гнойным содержимым, макрофагами, лейкоцитами и нейтрофилами, внутри уплотнения находится паразит. Снаружи гранулемы образуется фиброзная капсула.
Поражение век сопровождается отеком, снижением подвижности, выраженным зудом и слезотечением. Пациенты предъявляют жалобы на боль при касаниях и в покое. Позже развиваются гиперемия, прогрессирующий птоз и блефароспазм. Уплотнения под кожей век могут увеличиваться в размере и менять форму. Больные обнаруживают гранулемы при самостоятельном осмотре, нанесении макияжа и т. п. Внешне проявления заболевания напоминают ангионевротический отек.
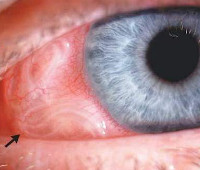
При расположении возбудителей под конъюнктивой или в глазном яблоке специфическими симптомами являются ощущение инородного тела, выпячивание глаза, патологическое шевеление под веком, в глазнице или структурах глазного яблока. При внутриконъюнктивальном расположении паразиты заметны невооруженным глазом, напоминают закрученные нитки или узелки. Их внезапное исчезновение в сочетании с изменением симптоматики говорит о проникновение в глазное яблоко. Происходит присоединение клинической картины конъюнктивита. Движения червей провоцируют жжение, выраженную боль и зуд. Слизистая оболочка глаз становится отечной, гиперемированной. При дирофиляриозе век или конъюнктивы острота зрения не снижается. Возможно незначительное повышение внутриглазного давления.
В зависимости от локализации возбудителя на фоне основного заболевания могут развиваться воспалительные процессы (блефарит, конъюнктивит, кератит, эндофтальмит и др.). Наиболее опасное осложнение дирофиляриоза – отслоение сетчатки. Хроническое течение заболевания приводит к сенсибилизации организма, распад гранулемы при гибели гельминта или нагноении может стать причиной выраженной интоксикации и возникновения аллергической реакции. Гиперчувствительность проявляется в виде папулезных высыпаний на кожных покровах и отеках слизистых оболочек.
Диагностика дирофиляриоза глаз
Диагностика дирофиляриоза основывается на данных анамнеза, результатах лабораторных и инструментальных методов исследования. Анамнестические сведения указывают на пребывание в эндемическом регионе в период высокой активности москитов (с мая по сентябрь). При объективном осмотре век и конъюнктивы глаза часто удается визуализировать возбудителя в виде извитых ниток, расположенных подкожно или в толще слизистой оболочки. Гельминт может сохранять подвижность. При пальпации боль усиливается. Специфическая диагностика заключается в проведении иммуноферментного анализа (ИФА) и полимеразной цепной реакции (ПЦР). Подтвердить диагноз методом ИФА можно при нарастании титра IgM более чем в 4 раза, что говорит об остром или IgG – хроническом течении. ПЦР позволяет выявить ДНК возбудителя, что позволяет идентифицировать вид дирофилярий.
Оптическая когерентная томография проводится для диагностики дирофиляриоза при расположении гельминтов внутри структур глазного яблока. При внутренней локализации также показано проведение ультразвукового исследования в режиме В-сканирования. Гониоскопия информативна только при расположении дирофилярий в передней камере глаза, данным методом удается выявить подвижных паразитов нитевидной формы. При осмотре у офтальмолога обязательно проведение визометрии и тонометрии, которые позволяют измерить показатели остроты зрения и внутриглазного давления. Значения ВГД и остроты зрения зависят от места расположения червей. При наружной локализации показатели находятся в пределах нормы, при внутреннем расположении паразитов острота зрения снижена, ВДГ повышено. Дифференцировать дирофиляриоз следует с поражением глаз при лоаозе, описторхозе и аскаридозе.
Лечение дирофиляриоза глаз
Лечение дирофиляриоза должно быть комбинированным. В хоре оперативного вмешательства проводится удаление гранулем и других патологических образований, в которых содержится гельминт. Накануне операции рекомендовано применение дитразина с целью снижения подвижности червей. В послеоперационном периоде назначают дезинфицирующие и противовоспалительные средства в каплях и мазях.
Медикаментозная терапия сводится к приему противогельминтных лекарственных средств. Употребление противогельминтных препаратов и распад паразитов в организме могут спровоцировать развитие аллергических реакций и интоксикации. Поэтому симптоматическое лечение включает в себя прием нестероидных противовоспалительных средств, глюкокортикоидов и антигистаминных препаратов.
Прогноз и профилактика дирофиляриоза глаз
Профилактика дирофиляриоза глаз заключается в обработке инсектицидами очагов размножения комаров и деларвации водоемов. При проживании в эндемическом регионе рекомендовано использовать репелленты с пролонгированным эффектом в виде спрея, лосьона или пудры. В случае необходимости следует носить защитную одежду и очки для глаз. Нужно своевременно обследовать домашних животных, проводить дегельминтизацию. Специфических мер по профилактике в офтальмологии не разработано.
Прогноз для жизни и трудоспособности при дирофиляриозе глаз благоприятный. Своевременная диагностика и лечение обеспечивают полное выздоровления без сопутствующего снижения остроты зрения и развития других осложнений (отслойки сетчатки, повышения ВГД).
МКБ-10
Общие сведения
Филяриатоз (филяриоз) – общее название близких по эпидемиологии и проявлениям гельминтозов, обусловленных внекишечным паразитированием нематод отряда Filariata. Филяриатозы распространены на территории Африки, Центральной и Южной Америки, Южной Азии, в субтропических и типических климатических зонах. В России встречаются исключительно завозные случаи заболеваний. Всего в мире насчитывается порядка 140 млн. человек, зараженных филяриями. В зависимости от места паразитирования макрофилярий в организме человека, инвазии подразделяются на лимфатические филяриатозы (вухерериоз, бругиоз) и филяриатозы с поражением подкожной клетчатки и серозных полостей (онхоцеркоз, дипеталонематоз, лоаоз, мансонеллез).

Причины филяриатозов
Общим для всех возбудителей филяриатозов является их принадлежность к отряду Filariata. Филярии представляют собой нитевидных круглых червей (нематод), которым для развития требуется промежуточный хозяин. Изучено 8 видов филярий, способных вызывать филяриатозы человека: Wuchereria bancrofti (возбудитель вухерериоза), Brugia malayi и Brugia timori (возбудители бругиоза), Loa loa (возбудитель лоаоза), Onchocerca volvulus (возбудитель онхоцеркоза), Mansonella ozzardi (возбудитель мансонеллеза), Dipetalonema perstans и Dipetalonema streptocerca (возбудитель акантохейлонематоза или дипеталонематоза).
Филярии проходят сложный цикл развития; окончательными хозяевами для них служат человек и позвоночные животные; промежуточными хозяевами и переносчиками - кровососущие насекомые (комары, мошки, слепни, мокрецы). В организме постоянного хозяина взрослые особи (макрофилярии) паразитируют в лимфоидных образованиях, подкожной клетчатке, серозных оболочках и полостях тела. Личиночные стадии (микрофилярии) циркулируют в кровеносном русле или располагаются в верхних слоях дермы.
При кровососании микрофилярии попадают в организм насекомого, где достигают инвазионной стадии. Затем они мигрируют в хоботок насекомого и при следующем кровососании оказываются в организме окончательного хозяина. С током крови инвазионные личинки достигают места своей локализации, где превращаются во взрослых филярий. Продолжительность жизни микрофилярий составляет 3-36 месяцев; макрофилярий – годы иногда более 20 лет.
Патогенез
Патогенез филяриатозов связан с локальными изменениями в местах паразитирования половозрелых гельминтов, а также иммунными реакциями, развивающимися в ответ на паразитирование микрофилярий. В лимфатических узлах и сосудах наблюдаются признаки продуктивного воспаления, пролиферация клеток эндотелия, разрастание соединительной ткани, дилатация сосудов с утолщением их стенок и повреждением клапанов. Изменения со стороны подкожной клетчатки обусловлены лимфатическим отеком и характеризуются уплотнением тканей. В нарушении лимфооттока известная роль отводится иммунным механизмам, способствующим развитию гранулематозного воспаления и фиброза. В результате воспалительных изменений и обструкции лимфатических сосудов погибшими гельминтами развивается лимфедема.
Симптомы филяриатозов
Лимфатические филяриатозы
В раннюю стадию отмечается высокая лихорадка, зудящие и болезненные кожные высыпания по типу крапивницы, отеки подкожной клетчатки, конъюнктивит, лимфаденит и лимфангит, увеличение печени и селезенки. Типично возникновение эозинофильных инфильтратов в легких, что проявляется клиникой астматического бронхита или пневмонии. Симптомы филяриатоза обостряются волнообразно, а ранняя стадия может растягиваться на 2-7 лет.
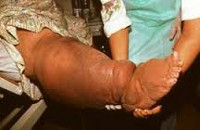
В развернутой стадии на первый план выходят признаки поражения лимфатических путей мочеполовых органов и нижних конечностей. У мужчин нередко возникают гидроцеле, фуникулит, эпидидимит, болезненность мошонки. В случае полной блокады лимфооттока развивается слоновость ног, рук (при вухерериозе - мошонки, вульвы, молочных желез), представляющая собой плотный отек подкожной клетчатки. Возможен разрыв лимфатических сосудов почек и мочевого пузыря, что чревато развитием хилурии. Нарушение целостности лимфатических сосудов кишечника сопровождается хилезной диарей, брюшины — хилезным асцитом. В других местах обитания филярий (подкожной клетчатке и серозных оболочках) образуются абсцессы, которые могут вскрываться наружу, в брюшную или плевральную полость с развитием перитонита и эмпиемы плевры.
Филяриатозы с поражением подкожной клетчатки и серозных полостей
Местные проявления акантохейлонематоза (дипеталонематоза) характеризуются эритематозными или пятнисто-папулезными высыпаниями на коже, отеками лица, конечностей и мошонки, лимфаденопатией. Из общих симптомов наиболее типичны приступы лихорадки, головокружение, признаки менингоэнцефалита. У жителей эндемичных районов клинические признаки филяриатоза выражены незначительно или чаще отсутствуют.
При лоаозе отмечается поражение мягких тканей, глаз, серозных оболочек. Ранние признаки инвазии, связанные с миграцией микрофилярий включают лихорадку, парестезии и боль в конечностях, сыпь, эозинофилию. Наиболее типичным и постоянным признаком лоаоза служит калабарская опухоль - ограниченный отек кожи и подкожной клетчатки, плотный на ощупь, медленно (в течение 5-7 дней) развивающийся и столь же медленно регрессирующий.
При паразитировании гельминта в глазу развивается клиника блефарита и конъюнктивита, сильная боль, снижение остроты зрения. В случае проникновения филярий в подслизистый слой уретры возникают дизурические расстройства. Осложнениями филяриатоза могут служить менингит, энцефалит, эндомиокардиальный фиброз, сердечная недостаточность, межмышечные абсцессы.
В отличие от других филяриатозов, мансонеллез протекает относительно доброкачественно. Патогномоничные проявления включают лихорадку, зудящую сыпь на коже, увеличение паховых лимфоузлов, отеки и онемение конечностей, артралгии, гидроцеле. Онхоцеркоз характеризуется поражением кожи, подкожной клетчатки, глаз, лимфатической системы и подробно рассмотрен в отдельной статье.
Диагностика
Филяриатозы распознаются на основании клинико-эпидемиологических данных и результатов лабораторной диагностики. Определяющими диагностическими факторами служат пребывание пациента в эндемичных по филяриатозу районах, развитие лимфатических отеков, лимфедемы, поражений кожи и глаз. Для проведения дифференциальной диагностики больные нуждаются в консультации инфекциониста, лимфолога, по показаниям – окулиста, невролога, хирурга и др.
Подтвердить диагноз филяриатоза позволяет исследование на микрофилярии мазка или толстой капли крови с окраской по Романовскому-Гимзе, биоптатов кожи и лимфоузлов. Также проводятся иммунологические исследования (РПГА, РСК, ИФА). При лоаозе и онхоцеркозе взрослые гельминты могут быть обнаружены в глазу при биомикроскопии.
Лечение филяриатоза
Консервативная терапия
Лечение филяриатозов проводится стационарно. С целью дегельминтизации используется препарат диэтилкарбамазин (дитразин), иногда повторными курсами. Эффективность противопаразитарной терапии отслеживается с помощью лабораторного контроля. При выраженных аллергических реакциях назначаются антигистаминные средства, кортикостероиды. В целях устранения лимфостаза показано возвышенное положение конечности, ношение эластичных чулок, компрессионное бандажирование.
Хирургическое лечение
При неэффективности консервативной терапии лимфедемы проводится оперативное лечение (наложение лимфовенозного анастомоза, туннелирование, дерматофасциолипэктомия). При гидроцеле показана пункция мошонки с аспирацией жидкости, иссечение или пластика оболочек яичка. Абсцессы, гнойный плеврит, перитонит также подлежат хирургическому лечению.
Прогноз и профилактика
Филяриоз: возбудители, диагностика, лечение
Возбудителей лимфатического филяриоза (Brugia malayi и Wuchereria bancrofti) переносит комар Aedes aegypti, обитающий в тропическом поясе. Онхоцеркоз вызывает Onchocerca volvulus; переносчик — мошка Simulium damnosum. Заболевание распространено на западе Африки и в Южной и Центральной Америке. Лоаоз вызывает паразит Loa loa, переносчики которого — мухи рода Chrysops, обитающие в Западной Африке.
Клинические признаки филяриоза. Развивающееся воспаление тканей при филяриозах возникает в ответ на воздействие эндобактерий (род Wolbachia, близких по строению с риккетсиями — род Rickettsia), инфицирующих филярий.
Лимфатический филяриоз характеризуется приступами лихорадки и лимфатическим отёком, осложняющимися вторичной бактериальной инфекцией. Возникающее при этом повреждение лимфатических сосудов приводит к развитию лимфатических (лимфедема) отёков ног, рук и мошонки.
Взрослые особи рода Onchocerca поражают лимфатические узлы, а микрофилярии мигрируют в кожном покрове, вызывая зуд, сухость и истончение последнего. При проникновении личинок в глаза развивается слепота.
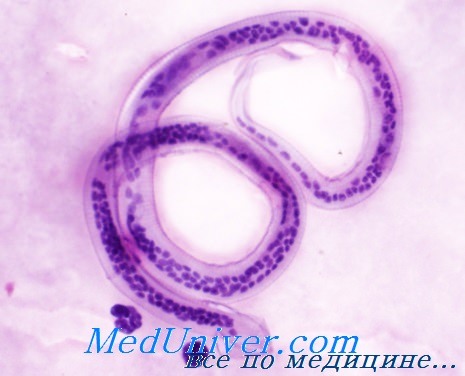
Возбудитель филяриоза - Brugia malayi
При лоаозе отмечают менее выраженные изменения в организме. Пациенты жалуются на появление подкожных опухолей (калабарские опухоли). Инфекция может сопровождаться лихорадкой и нарушением функций почек.
Диагностика филяриоза. Лимфатический филяриоз подтверждают обнаружением микрофилярий в периферической крови. Кровь, взятую для исследования (в ночное время), фильтруют, а фильтрат окрашивают и микроскопируют.
При лоаозе кровь исследуют в дневное время.
При онхоцеркозе исследуют биоптаты, взятые из любого поражённого участка кожи, а также из области бёдер, ягодиц и лопаток. При микроскопии образцов кожи обнаруживают микрофилярии. При отрицательном результате биопсии назначают однократный приём диэтилкарбамазина в дозе 50 мг, происходит усиление зуда кожи (реакция Маццотти). Обычно после этого результат биопсии становится положительным. Для диагностики также применяют ИФА.
Лечение филяриоза. Для лечения лимфатического филяриоза применяют диэтилкарбамазин или ивермектин в сочетании с альбендазолом. Ивермектин также считают препаратом выбора при онхоцеркозе. Тетрациклин способствует снижению микрофиляриозной нагрузки, стерилизуя взрослых червей. Следует помнить, что при лечении филяриозов может развиться острая воспалительная реакция.
Профилактика заболеваний и контроль филяриоза. Онхоцеркоз широко распространён в Западной Африке. В настоящее время проходят масштабные международные кампании по лечению населения всех стран этого региона ивермектином и доксициклином. Для профилактики лимфатического филяриоза необходим строгий контроль за популяцией переносчиков. Международная программа по эрадикации ришты привела к заметному снижению числа лиц, инфицированных дракункулёзом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

