Инфекции ротовой полости какие анализы
Обновлено: 07.05.2024
Этот анализ принимается по сокращённому графику. Это связано с тем, что биоматериал должен попасть в лабораторию в очень короткий срок. Проверьте расписание сокращённого графика приёма на странице вашего отделения. При сдаче вне графика срок выполнения исследования может быть увеличен на 1-3 дня.
Приём и исследование биоматериала
Когда нужно сдавать анализ Биохимический анализ слюны?
- Оценка состояния микрофлоры полости рта (при подготовке к протезированию, имплантации, хирургическим методам лечения пародонтита, операции синус-лифтинга).
- Заболевания пищеварительного тракта.
- Подбор терапии и оценка эффективности проводимого лечения.
Подробное описание исследования
Биохимический анализ слюны — исследование, с помощью которого оцениваются показатели, отражающие состояние микрофлоры ротовой полости.
Слюна – жидкость, выделяемая слюнными железами в ротовую полость. Вещества в ее составе отражают процессы, происходящие во внутренних органах.
Дисбактериоз — наиболее часто встречающаяся патология, которая отражает изменения количественного и качественного состава бактериальной флоры ротовой полости.
Подобное состояние может быть вызвано различными причинами:
- особенностями питания человека;
- приемом антибактериальных препаратов;
- физическими нагрузками;
- эмоциональным стрессом;
- иммунодефицитными состояниями;
- воспалительными процессами.
Биохимический анализ слюны на дисбактериоз – это лабораторное исследование, основанное на определении количественного и качественного состава короткоцепочечных жирных кислот, являющихся метаболитами анаэробных и аэробных популяций индигенной микрофлоры. К короткоцепочечным жирным кислотам (фракции С2–С6) относят уксусную, пропионовую, изомасляную, масляную, изовалериановую, валериановую, изокапроновую и капроновую кислоты. Их продуцируют микроорганизмы ротовой полости и слизистой желудочно-кишечного тракта. При различных патологиях органов ЖКТ (желудка, кишечника, печени) изменяется микрофлора, а значит, и биохимические параметры слюны. По спектру летучих жирных кислот можно судить о локализации заболевания пищеварительного тракта.
Исследование приводится методом газожидкостного хроматографического анализа. Метод позволяет оценить состояние микробиоценоза полости рта. Таким способом можно диагностировать пародонтоз, гингивит, истоматит.
Верификация видового состава микрофлоры проводится по качественному, т. е. относительному содержанию короткоцепочечных жирных кислот.
Что ещё назначают с этим исследованием?
Использованная литература
Подготовка к исследованию
- За несколько дней до анализа не принимать противовоспалительные средства, антисептики, антибиотики.
- За 3 часа до сдачи слюны не употреблять пищу и напитки, а также исключить курение и жевательную резинку. Запрещается чистить зубы и полоскать полость рта.
Противопоказания и ограничения
Абсолютных противопоказаний нет.
Исследование рекомендуется отложить:
- при кровоточивости десен;
- повреждениях слизистой оболочки рта;
- приеме некоторых лекарственных препаратов (противовоспалительных средств, антибиотиков, антисептиков).
Интерпретация результата
Исследование выявляет метаболиты микроорганизмов ротовой полости (летучие жирные кислоты):
- масляную;
- пропионовую;
- уксусную.
Обнаружение в ротовой жидкости суммарного количества короткоцепочечных жирных кислот на уровне 0,8–1,9 мг/г свидетельствует о нормальном состоянии микрофлоры полости рта.
Снижение или увеличение суммарного количества короткоцепочечных жирных кислот говорит об изменении количества и функциональной активности облигатной и условно-патогенной микрофлоры полости рта.
Увеличение относительного содержания пропионовой и масляной кислот в качественном составе короткоцепочечных жирных кислот говорит о повышенном количестве популяций анаэробных микроорганизмов. При относительном содержании пропионовой кислоты на уровне 0,17–0,185 ед. и уксусной кислоты на уровне 0,75–0,78 ед. отмечается увеличение количества бактерий рода Bacteroides; при содержании масляной кислоты на уровне 0,03–0,35 ед., уксусной кислоты на уровне 0,6–0,65 ед. и пропионовой кислоты на уровне 0,09–0,1 ед. – бактерий рода Clostridium и Fusobacterium; содержание пропионовой кислоты на уровне 0,19–0,21 ед., масляной кислоты на уровне 0,045–0,055 ед. и уксусной кислоты на уровне 0,7–0,75 ед. свидетельствует об увеличении в полости рта смешанной анаэробной флоры.
Содержание пропионовой кислоты на уровне 18–20%, масляной кислоты на уровне 0,1–0,12 ед. и изокислот на уровне 0,059–0,065 ед. указывает на увеличение количества анаэробной флоры, обладающей протеолитической и гемолитической активностью. Содержание уксусной кислоты на уровне 0,89–0,93 ед., пропионовой кислоты на уровне 0,055–0,09 ед., масляной кислоты на уровне 0,015–0,025% и изомеров короткоцепочечных жирных кислот на уровне 0,03–0,038 ед. говорит об увеличении микроорганизмов родов Е. coli, аэробных стрептококков и стафилококков; содержание уксусной кислоты на уровне 0,87–0,91 ед. и изомеров короткоцепочечных жирных кислот на уровне 0,07–0,085 ед. характерно для увеличения популяций аэробных микроорганизмов, обладающих протеолитической активностью.
Изменение относительного содержания кислот в пределах 0,05–0,06 ед. от нормальных показателей свидетельствует о минимальных изменениях микрофлоры полости рта.
Существует распространенное заблуждение, что при занятиях оральным сексом невозможно инфицирование ИППП.
К сожалению, это очень далеко от истины.

Большая часть половых инфекций может передаваться при данном виде отношений.
Какие ИППП передаются через оральный секс?
Инфекционные заболевания, передающиеся половым путем можно классифицировать по этиологии:
- I. Бактериальные
- II. Вирусные
- III. Грибковые
- IV. Паразитарные

Бактериальные инфекции ИППП, передающиеся орально:
Это самые распространенные представители данной группы.
Заражение происходит при передаче патогенных бактерий между половыми партнерами через слюну, сперму или вагинальную слизь.
Вирусные ИППП, передающиеся через оральный секс:

Вирусы содержат в себе генетический материал и защитные белки, который не являются полноценными клетками.
Проникая в клетку организма, они встраиваются в ее ДНК для собственной репликации.
Кроме вирусных и бактериальных половых инфекций орально можно заразиться грибковыми инфекциями.
Основной грибковой инфекцией, передающейся половым путем является кандидоз.
Грибы кандида считаются условно-патогенными и присутствуют в нормальной микрофлоре.
Считается, что при контакте с человеком, больным кандидозом, может произойти инфицирование.

Развитие заболевания происходит при нарушении иммунитета.
После орального контакта, кроме ИППП вы можете подцепить паразитарные инфекции.
Например: фтириаз и чесотку.
Эти заболевания вызываются лобковой вошью и чесоточным клещом соответственно.
Статистика говорит о том, что риску подвергаются оба партнера, независимо от того, кто удовлетворяет своего партнера орально.
Какие ИППП чаще всего передаются орально, при поцелуях
Передача ИППП через оральный контакт - это довольно частая практика.
Не обязательно заниматься сексом, для того чтобы подцепить инфекцию.
Наиболее часто через поцелуй передаются:
- Гонорея
- Сифилис
- Герпетическая инфекция
- Хламидиоз

По внешнему виду часто нельзя определить наличие данных болезней.
Даже в случае, когда внешне человек здоров – он может быть носителем скрытой инфекции.
Кроме ИППП, при оральном контакте можно заразиться туберкулезом, кариесом, и хеликобактер пилори.
ИППП, которыми нельзя заразиться при оральном контакте и поцелуе
Существуют некоторые ИППП, которые не распространяются при оральном контакте.
К ним относят трихомониаз, уреаплазмоз, микоплазмоз.
При глубоком поцелуе и обмене значительным количеством слюны, известны случаи заражения и этими заболеваниями.
Считается, что ВИЧ-инфекция не передается при поцелуях.
Это основано на том, что вирус не стойкий и быстро погибает в неблагоприятной среде.
Количество вирусов в слюне в несколько раз меньше их содержания в сперме, вагинальной слизи и крови.
Исследования по этому факту не проводились и научно этот факт не доказан.
При орально-генитальных контактах вероятность заражения ВИЧ многократно возрастает.
Шанс заразиться повышается, если на слизистой рта или половых органов есть воспаление или небольшие ранки.
Микробиологическое исследование отделяемого из ротоглотки или носа, которое позволяет диагностировать инфекционные заболевания верхних дыхательных путей (ринит, фарингит, ларингит, тонзиллит), а также оценить эффективность их лечения.
Приём и исследование биоматериала
Когда нужно сдавать анализ Посев отделяемого верхних дыхательных путей на микрофлору (нос, зев)?
Показания к назначению:
- подозрение на инфекцию верхних дыхательных путей,
- оценка эффективности лечения.
Подробное описание исследования
Микрофлора верхних дыхательных путей
Микрофлора верхних дыхательных путей — это совокупность различных видов микроорганизмов, которые населяют нос, рот и глотку.
Как правило, качественный и количественный состав микрофлоры стабилен.
Среди представителей микрофлоры носа и зева выделяют комменсальные (дружественные, непатогенные) и условно-патогенные микроорганизмы.
Комменсальные микроорганизмы:
- нейссерии,
- лактобактерии,
- гемофильная палочка,
- дифтероиды,
- фузобактерии,
- актиномицеты.
Условно-патогенные микроорганизмы:
- грибы рода Candida,
- стафилококки,
- стрептококки,
- энтеробактерии.
Условно-патогенные микроорганизмы — потенциальный источник инфекции верхних дыхательных путей. Если снижается иммунитет, нарушается обмен веществ или баланс гормонов, условно-патогенные микроорганизмы подавляют рост представителей нормальной микрофлоры и приводят к инфекционному заболеванию.
Факторы, провоцирующие рост условно-патогенной микрофлоры:
- бесконтрольный приём антибиотиков,
- воспалительные заболевания верхних дыхательных путей,
- травмы рта и носа (в том числе после хирургического вмешательства),
- хронический стресс.
Инфекции верхних дыхательных путей
Инфекции верхних дыхательных путей (ИВДП) — поражение верхних отделов дыхательной системы чужеродными патогенами (вирусами, бактериями и грибами).
Инфекции верхних дыхательных путей распространены среди людей всех возрастов. Заражение ИВДП возможно в любое время, но пик заболеваемости обычно приходится на осень и зиму.
Инфекции верхних дыхательных путей:
- ринит — воспаление слизистой оболочки носа;
- фарингит — воспаление глотки;
- тонзиллит — воспаление глоточных и нёбных миндалин;
- ларингит — воспаление гортани;
- эпиглоттит — воспаление надгортанника.
Симптомы инфекционных заболеваний верхних дыхательных путей различаются в зависимости от того, какая часть носо- и ротоглотки поражена. Но можно выделить и общие проявления.
Симптомы инфекций верхних дыхательных путей:
- насморк, заложенность носа,
- боль в горле,
- чихание,
- кашель,
- повышение температуры тела,
- общее недомогание,
- боль в мышцах и суставах.
В отсутствие правильного и своевременного лечения возбудители инфекции верхних дыхательных путей могут опуститься в нижние отделы дыхательной системы и окружающие ткани с развитием гнойного воспаления и пневмонии.
Возбудители инфекций верхних дыхательных путей
В большинстве случаев инфекции верхних дыхательных путей вызывают вирусы.
Вирусы — возбудители ИВДП:
- риновирус,
- коронавирус,
- вирус гриппа и парагриппа,
- аденовирус,
- респираторно-синцитиальный вирус,
- вирус Эпштейна — Барр,
- энтеровирус Коксаки В.
Помимо вирусов, инфекционные заболевания верхних дыхательных путей могут вызывать бактерии.
Бактерии — возбудители ИВДП:
- пневмококк,
- β-гемолитический стрептококк группы А,
- дифтерийная палочка,
- микоплазма,
- хламидия,
- золотистый стафилококк,
- моракселла,
- клебсиелла.
Как правило, вирусы и бактерии попадают в дыхательные пути воздушно-капельным или контактно-бытовым путём.
Нередко причиной ИВДП становится инфекция ротовой полости, возникшая из-за кариеса или грибов рода Candida.
Диагностика инфекций верхних дыхательных путей
Чтобы определить возбудителя инфекционного заболевания и назначить лечение, врач направляет пациента на бактериологический анализ отделяемого верхних дыхательных путей — посев на микрофлору.
Посев отделяемого верхних дыхательных путей — культуральный метод исследования, который позволяет выделить из биоматериала пациента микроорганизмы, идентифицировать их и определить точное количество.
Посев отделяемого из зева или носа — стандарт диагностики ИВДП, который позволяет подтвердить или опровергнуть участие вирусов, бактерий и грибов в развитии болезни.
Чтобы правильно выбрать препарат для лечения ИВДП, дополнительно определяют чувствительность возбудителя к антибактериальным препаратам, бактериофагам и антимикотическим средствам.
Если ИВДП была диагностирована ранее, бактериологический посев отделяемого верхних дыхательных путей проводят, чтобы оценить эффективность терапии.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стоматит: причины появления, симптомы, диагностика и способы лечения.
Определение
Стоматит - собирательное название заболеваний слизистой оболочки полости рта, проявляющееся ее покраснением, отеками с формированием участков эрозий, язвочек или пузырьковых высыпаний. Стоматитом болеют примерно 20% населения, чаще дети. Стоматит может быть как самостоятельным заболеванием, так и осложнением или проявлением других заболеваний (например, скарлатины, гриппа, кори и пр.).
Причины стоматита
Нет ни одного фактора, который был бы единственной причиной воспаления полости рта. При стоматите выявляют бактерии или вирусы, особенно в язвочках на слизистой. Однако в полости рта всегда присутствует разнообразная микрофлора, но стоматит дает о себе знать лишь тогда, когда есть сильное дополнительное воздействие на эту микрофлору.
К таковым воздействиям относятся:
- травматизация слизистой, вызванная чрезмерно усердной чисткой зубов, грубой пищей и т.д.;
- снижение иммунитета из-за простуды, авитаминоза, хронических болезней, стресса, плохого питания, а также более серьезных заболеваний (анемии, онкологических и аутоиммунных болезней, ВИЧ);
попадание в полость рта большого количества болезнетворных микроорганизмов через грязные руки, немытые продукты и т.д.;
- травматический стоматит возникает в результате воздействия физических (ранение, ожог горячей пищей и др.) или химических (ожог слизистой оболочки рта едкими веществами и др.) факторов на слизистую оболочку;
- инфекционный стоматит возникает в результате вирусной, бактериальной или грибковой инфекции;
- специфический стоматит возникает вследствие специфической инфекции (туберкулеза, сифилиса); в эту же группу включают лучевой, медикаментозный, а также стоматит при профессиональных заболеваниях;
- симптоматический стоматит развивается на фоне заболеваний желудочно-кишечного тракта, сердечно-сосудистой, нервной, эндокринной системы, заболеваний крови;
- аллергический стоматит развивается при контакте с аллергенами.
- катаральный стоматит;
- язвенный стоматит;
- афтозный стоматит.
Симптомы стоматита
У детей заболевание протекает тяжелее, чем у взрослых: может значительно повышаться температура тела, присутствовать интоксикация.
У взрослых стоматит полости рта, как правило, не сопровождается лихорадкой за исключением случаев глубокого поражения слизистых при язвенной форме болезни.

У лиц с патологиями желудочно-кишечного тракта, а также при неадекватном лечении катаральный стоматит имеет тенденцию перехода в следующую стадию - язвенную с образованием дефектов на всю глубину слизистой оболочки. Сопровождается неприятным запахом изо рта, вплоть до гнилостного, язвочки покрыты серым налетом, прием любой пищи приводит к усилению болей. Язвенный стоматит протекает тяжелее катарального, может давать небольшое повышение температуры, увеличение регионарных лимфатических узлов.
Афтозный стоматит проявляется в виде небольших (3-5 мм) единичных или множественных дефектов слизистой оболочки овальной или круглой формы, окруженных тонкой ярко красной каймой и покрытых желто-серым налетом фибрина. Афты образуются не одномоментно, поэтому можно видеть разные стадии их развития. Заживление афт начинается после самостоятельного отслаивания налета фибрина и заканчивается полным исчезновением дефекта.
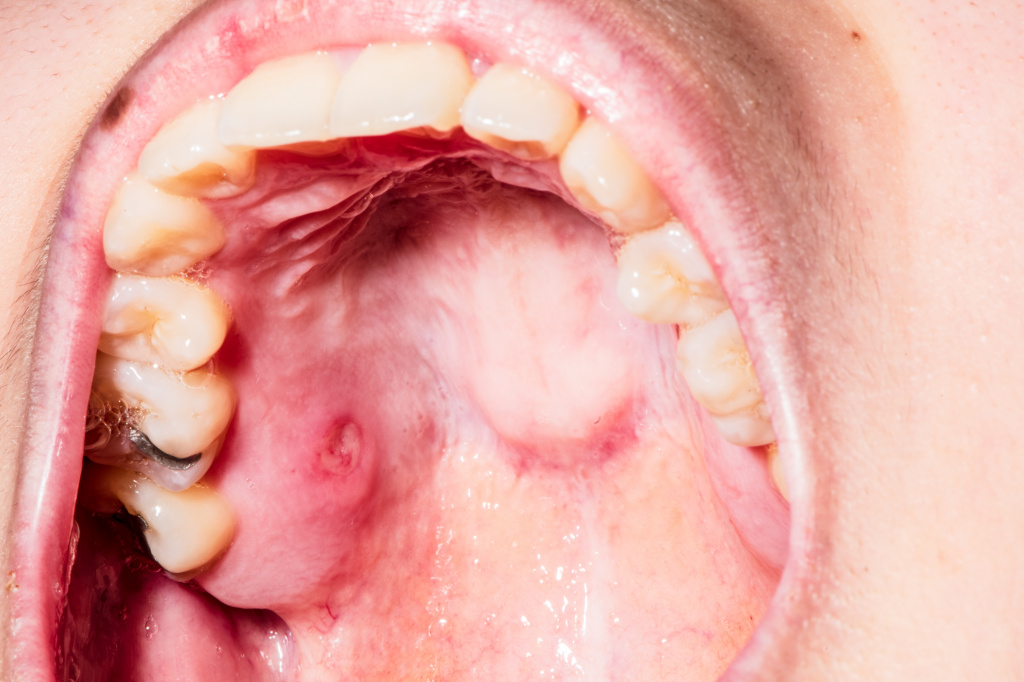
Аллергический стоматит во рту возникает на фоне обострения основного заболевания - аллергии. Повышенная чувствительность организма может возникать на продукты питания, лекарственные препараты, пыльцу растений, шерсть животных, косметику и средства ухода и даже на одежду. Чаще всего стоматит провоцируют зубные пасты, которые содержат ароматизаторы, химические компоненты.
Среди вирусных стоматитов чаще всего встречается герпетический, который обостряется на фоне ОРВИ. Заболевание начинается с общего недомогания и продолжается 7-10 дней.
Слизистая полости рта краснеет и отекает, увеличиваются регионарные лимфоузлы. Через несколько дней на языке и внутренней поверхности щек возникает пузырьковая сыпь, а внутри высыпаний находится полупрозрачная жидкость. После вскрытия пузырьков появляются мелкие эрозии, которые покрыты желтоватой пленкой.
Диагностика заболевания
Адекватное лечение стоматита можно назначить, установив, что стало его причиной - бактерии, грибы или вирусы.
При подозрении на грибковое поражение и для оценки эффективности терапии выявляют ДНК Candida albicans в ротоглоточном соскобе и выполняют посев на дрожжеподобные грибы рода Candida и Cryptococcus с определением чувствительности к антимикотическим препаратам.
Читайте также:

