Инфекции заднего прохода венерические
Обновлено: 26.04.2024
Заболевания передающиеся половым путем (ЗППП) в проктологии - причины, признаки, лечение
Заболевания передающиеся половым путем (ЗППП) вызываются возбудителями, передающимися во время сексуальных контактов. Локализация поражения: гениталии, аноректальная область, полость рта. Аноректальные ЗППП являются существенной проблемой у пациентов, практикующих анальные половые сношения. Негативная модель поведения пациента или его партнера(-ов) часто приводит к повторному инфицированию ЗППП. Множественные и симультанные ЗППП - обычное явление, часто сочетающееся с ВИЧ.
• Отделяемое: гонорея, хламидиоз (венерический лимфогранулематоз), герпес.
• Аногенитальные изъязвления: герпес, ВИЧ-ассоциированные язвы, первичный сифилис, мягкий шанкр (Haemophilus ducreyi), венерический лимфогранулематоз, паховая гранулема (донованоз: Klebsiella/Calymmatobacterium granulomatis).
• Боль:
- Есть: герпес, венерический лимфогранулематоз, мягкий шанкр.
- Нет: сифилис (шанкр), паховая гранулема.
• Проктит/проктоколит: гонорея, хламидии, сифилис, герпес.
• Пролиферативные синдромы: ВПЧ, HHV-8 (герпес вирус 8, саркома Капоши), лимфома, сифилис (плоские кондиломы, гуммы).
• Кожная сыпь: вторичный сифилис, диссеминированная гонорея, лобковый педикулез, чесотка.
Прямое заражение аногенитальными инфекциями: ВПЧ, Neisseria gonorrhoeae, Chlamydia trachomatis (включая венерический лимфогранулематоз), Treponema pallidum (сифилис), герпес.
Непрямое заражение (например, оральный или орально-анальный путь): Giardia lamblia, виды Campylobacter, виды Shigella, Entamoeba histolytica, С. trachomatis, лобковый педикулез, чесотка.
ВИЧ-положительные больные: цитомегаловирус, Mycobacterium avium intracellular е комплекс (MAI/MAC), Microsporidium, Isospora и т.д.
а) Эпидемиология. В США общая заболеваемость ЗППП составляет до 20 миллионов вновь инфицированных в год. Активная инфекция (например, гонорея, сифилис и т.д.) увеличивает риск заражения ВИЧ в случае контакта.
б) Симптомы заболеваний передающихся половым путем (ЗППП)
Общие симптомы:
• Проктит: зуд, боль, тенезмы, ректальные кровотечения, слизистое отделяемое.
• Проктоколит: симптомы такие же, как при проктите, дополнительно - изменение стула (диарея), колики.
• Энтерит: диарея, спазмы без признаков проктоколита.
• Пролиферативные процессы: инфильтраты, опухоли, кондиломы.
Специфические симптомы заболеваний:
• Гонорея: бессимптомное носительство (резервуар инфекции); воспалительные процессы в малом тазу; моноартрит; кожная сыпь; уретрит; проктит с обильным мутным или кровянистым отделяемым; боль.
• Сифилис (люэс):
- Первичный: первичный комплекс (шанкр) - небольшая безболезненная плотная язва с чистым дном; проктит.
- Вторичный: диффузная макуло-папулезная кожная сыпь, без зуда, возможно наличие общих симптомов (лимфаденопатия, лихорадка, головная боль), плоские кондиломы.
- Латентный: состояние после инфекции, но без клинических признаков заболевания.
- Третичный: признаки первичной манифестации заболевания отсутствуют, неврологические симптомы, аортит, гуммы.
• Мягкий шанкр: глубокие болезненные гнойные аногенитальные язвы с болезненными нагноившимися паховыми лимфоузлами.
• Генитальный герпес: множественные сгруппированные болезненные везикулы и плоские язвы.
• Chlamydia серовары D-K: проктит, уретрит.
• Chlamydia серовары L1-L3 (венерический лимфогранулематоз): болезненная лимфаденопатия, проктоколит с геморрагическим/серозным отделяемым, боли/ тенезмы, запоры, лихорадка. В отдаленные сроки: лимфостаз, свищи/стриктуры.
• Паховая гранулема (донованоз): прогрессирующее, очень васкуляризированное и ранимое, безболезненное изъязвление без регионарной лимфаденопатии.
в) Дифференциальный диагноз:
• Другие причины изъязвления, кровотечения, боли.
• Первичные опухоли: рак анального канала, болезнь Педжета, болезнь Боуэна, АИН, рак прямой кишки, меланома, саркома Капоши, лимфома.
• Другие формы колита: язвенный колит, Болезнь Крона, колит, вызванный С. Difficile, и т.д.
г) Возбудители заболеваний передающихся половым путем (ЗППП):
• Гонорея: N. gonorrhoeae, внутриклеточные грамотрицательные диплококки => изолированные культуры (специальная среда Thayer-Martin), ПЦР.
• Сифилис: Т. pallidum (спирохеты) => микроскопия в темном поле/иммунофлуоресцентная, серология.
• Мягкий шанкр: Н. ducreyi, грамотрицательная палочка => рост на специальных средах (сложный метод), ПЦР диагностика.
• Генитальный герпес: HSV-1 и HSV-2 (herpes genitalis) => изоляция на культурах клеток, диагностика на основе ПЦР.
• С. trachomatis серовары D-K и L1, L2, L3 (венерический лимфогранулематоз), внутриклеточный микроорганизм => серология, культуры, иммунофлуоресцентные тесты.
• Паховая гранулема (донованоз): грамотрицательная К. granulomatis (старое название С. granulomatis) => получение культуры затруднительно, диагноз на основании биопсии: темноокрашенные тельца Донована.
д) Обследование заболеваний передающихся половым путем (ЗППП):
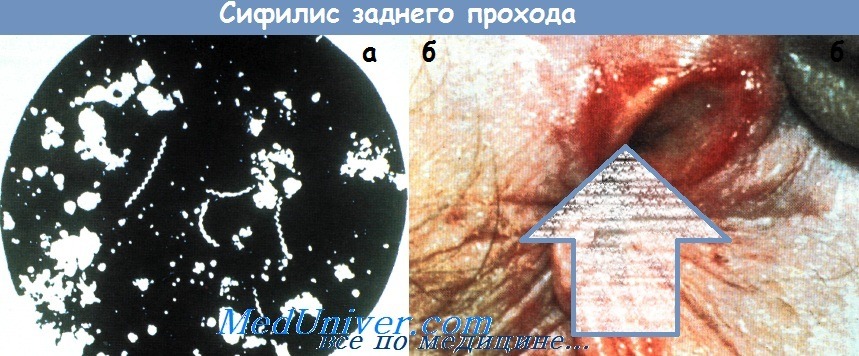
а - Бледная трепонема: исследование на темном фоне.
б - Первичный твердый шанкр заднего прохода.
Необходимый минимальный стандарт:
- Анамнез: принадлежность к группе риска, ВИЧ статус, специфические симптомы.
- Клинический осмотр: инфильтраты/опухоли, язвы/пузырьки, свищи?
- Пальцевое исследование/пальпация паховых лимфоузлов; аноскопия/ректороманоскопия => герпес, гонорея, венерический лимфогранулематоз, сифилис? Осмотр полости рта.
- Все больные с ЗППП => анализ на ВИЧ (кроме тех, у кого уже установлен положительный диагноз ВИЧ).
- Культуры:
• Прямые культуры: герпес, гонорея, Н. ducreyi, хламидии, туберкулез.
• Посевы кала, включая Giardia, криптоспоридиоз, микроспоридиз. - Другие исследования:
• Лейкоциты в кале?
• Мазки аноректального секрета с окраской по Граму: грамотрицательные внутриклеточные диплококки?
• Микроскопия в темном поле: Т. pallidum?
• Серологические исследования: HSV-2, сифилис, венерический лимфогранулематоз, гонорея.
- Аногенитальные язвы => серология на сифилис + микроскопия в темном поле или прямая иммунофлюоресценция, культура вируса герпеса или тест на антиген, Н. ducreyi культура.
- Регистрируемые заболевания: сифилис, гонорея, хламидиоз, ВИЧ, туберкулез.
Дополнительные исследования (необязательные):
• Рентгенография органов грудной клетки или тест на туберкулез.
• Колоноскопия.
е) Классификация. Основана на характеристике возбудителя.
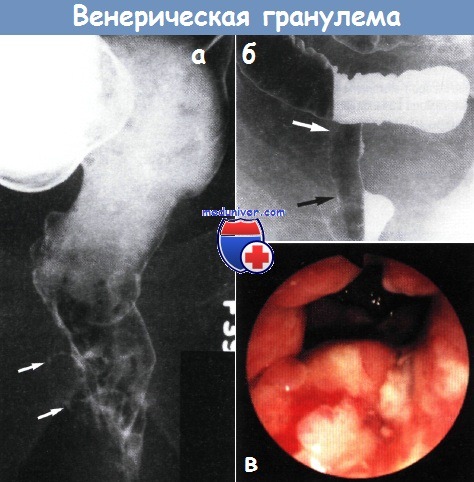
а - Венерическая лимфогранулема. Дистальный отдел прямой кишки диффузно сужен, его слизистая оболочка узловатая. В перианальные мягкие ткани идут заполненные барием ходы (показано стрелками).
У данного мужчины в анамнезе анальные половые акты и значительно повышенный титр хламидий.
Бариевая клизма, двойное контрастирование.
б - Хроническая венерическая лимфогранулема. Проксимальный отдел прямой кишки диффузно сужен.
Бариевая клизма, двойное контрастирование.
в - Ректороманоскопическая картина тяжелого проктита при венерической лимфогранулеме.
ж) Лечение без операции заболеваний передающихся половым путем (ЗППП):
• Проктит: цефтриаксон + доксициклин.
• Герпес: один из препаратов - ацикловир, фамцикловир, валацикловир.
• Сифилис: пенициллин G => внимание: реакция Яриша-Герксхаймера в течение первых 24 часов - лихорадка, головная боль, миалгия! Альтернативное лечение: доксициклин, тетрациклин.
• Хламидии/венерический лимфогранулематоз: доксициклин, альтернатива - эритромицин.
• Гонорея: цефтриаксон (+ лечение хламидийной инфекции); альтернатива - спектиномицин => внимание: лекарственно-резистентные формы гонореи! Цитомегаловирус: ганцикловир (лейкомакс).
• Мягкий шанкр: один из следующих препаратов - азитромицин, цефтриаксон, ципрофлоксацин, эритромицин или триметопримсульфаметоксазол.
• Идиопатические ВИЧ-ассоциированные язвы: эмпирическое лечение - ацикловир + метронидазол.
• ВПЧ: см. соответствующие статьи на сайте (рекомендуем пользоваться формой поиска на главной странице сайта).
з) Операция при заболевании передающемся половым путем (ЗППП):
Показания:
• Неясный диагноз => биопсия и культуры из биоптата (бактерии, вирусы, кислотоустойчивые бактерии).
• Аногенитальные кондиломы.
• Устойчивые к лечению ВИЧ-ассоциированные язвы.
и) Результаты:
• Более высокий риск неэффективного лечения среди ВИЧ-инфицированных больных, в частности с низким уровнем CD4.
• Факторы риска рецидива: сохранение негативной модели поведения (промискуитет, незащищенные половые акты), нелеченый партнер, наличие крайней плоти.
к) Наблюдение и дальнейшее лечение:
• Оценка отсутствия инфекции => наблюдение должно быть основано на особенностях этиологии и тяжести клинических симптомов. Трудности в дифференцировке реинфекции и неудачи лечения.
• Обследование и лечение половых партнеров.
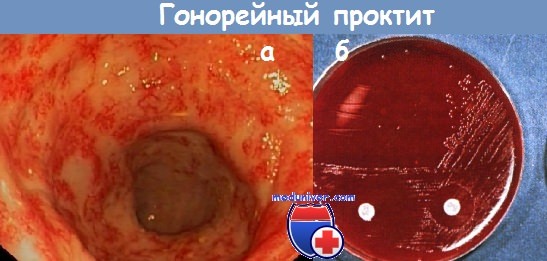
а - Гонорейный проктит.
б - Чашки с культурой Neisseria gonorrhoeae. Чувствительность к антибиотикам деляют при помощи пропитанных антибиотиками дисков.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
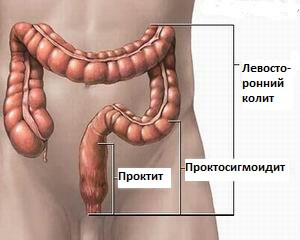
Рис. 1. Уровни поражения кишечника при наличии венерической инфекции.
Инфекционные заболевания ануса и прямой кишки передающиеся половым путем могут проявляться в виде:
- проктита;
- проктоколита;
- энтерита.
Частота встречаемости — распространены во всем мире.
Причинные факторы: бактерии, вирусы, простейшие; вид микроорганизмов зависит от зоны поражения.
Симптомы: боли в анусе, боли в прямой кишке, выделения из ануса и прямой кишки, диарея.
Лечение: зависит от выявленного причинного фактора.
Что они собой представляют?
Проктит, проктоколит и энтерит — это заболевания кишечника вызванные различными микроорганизмами (бактериями, вирусами или простейшими), которые передаются или половым путем или другим каким-либо образом.
Проктоколит — это инфекционное воспаление прямой и толстой кишки. Он обычно вызывается шигеллами,сальмонеллами, кампилобактер, дизентерийной амебой или инфекцией под названием венерическая гранулема.
Проктит — это инфекционное воспаление прямой кишки, менее распространенное по протяженности чем проктоколит. Он обычно вызывается гонореей, хламидиями, герпесом, сифилисом, венерической гранулемой и обычно возникает в результате анального секса.
Энтерит — это инфекционное воспаление тонкой кишки, которое обычно вызывается лямблиями. Если у больного имеется ВИЧ, энтерит может быть вызван также цитомегаловирусом, микобактериями, криптоспоридиями, изоспорами и сальмонеллами.
Многие микроорганизмы, которые передаются половым путем могут вызывать инфекционные заболевания кишечника.
Различные виды заболеваний передающихся половым путем поражают различные области желудочно-кишечного тракта.
Насколько они распространены?
Некоторые из этих инфекций, такие как хламидии, гонорея, герпес, венерическая гранулема и сифилис могут передаваться только при половых контактах. Женщины, которые имеют гонорею или хламидиоз с поражением шейки матки могут заболеть проктитом, если инфицированный секрет попадет в область ануса. Другие инфекции больше распространены среди мужчин и женщин, которые занимаются анальным сексом или используют орально-анальные контакты, что называется римминг. Но следует помнить, что ряд из этих инфекций могут передаваться не только половым путем, они встречаются часто у путешественников, которые заражаются ими употребляя в пищу плохо обработанные продукты. К сожалению, отсутствует точная информация относительно того сколько людей заразились именно половым путем такими инфекционными заболеваниями.
Каковы симптомы?
Независимо от того, что человек заразился инфекцией, которая привела к развитию проктита, проктоколита или энтерита половым путем, симптомы обычно схожи с другим гастроинтестинальными заболеваниями. Сколько времени проходит между заражением и первыми симптомами заболевания зависит от вида инфекции. Хотя боли в животе и выделения из прямой кишки встречаются при этом часто, специфические симптомы зависят от области поражения желудочно-кишечного тракта.
Симптомы проктита включают боли в области ануса, слизистые выделения из ануса, запоры, ощущение императивного позыва сходить в туалет по большому даже если в кишке ничего нет (тенезмы), даже при натуживании. В стуле может быть замечена кровь, или кровь может присутствовать на туалетной бумаге. Если проктит вызван герпесом или сифилисом, могут появиться высыпания. У мужчин инфицирование хламидиями или гонореей протекает со значительно менее выраженными симптомами при поражении прямой кишки, в сравнении с поражением уретры.
Симптомы проктоколита в общем такие же как и при проктите, но имеется еще диарея и боли в животе. Очень редко при проктите и проктоколите вообще нет клинических симптомов заболевания.
Симптомы энтерита включают диарею, спастические боли в животе, чаще слева. Тошнота и вздутие живота часто дополняют клиническую картину. Диарея может сопровождаться выделением крови, могут быть слизистые выделения из прямой кишки. Другие возможные симптомы — лихорадка, озноб, пот, слабость, потеря веса тела.
Как передаются проктит, проктоколит и энтерит?
Проктит передается половым путем во время анального секса у мужчин и у женщин, у женщин инфекция может также распространяться из половых путей.
Энтерит передается половым путем если человек поедает фекалии, например при орально-анальном сексе или орально-генитальном сексе, если область гениталий была контаминирована фекальными массами.
Не все энтериты передаются половым путем. Некоторые пациенты заболевают в результате употребления в пищу недостаточно обработанных продуктов, зараженных фекальными массами.
Проктоколитом можно заразиться при орально-анальном и орально-генитальном сексе.
Мужчина, который практикует анальный секс может инфицироваться (однако течение заболевания у него может быть бессимптомным), и передавать инфекцию другим половым партнерам. Некоторые люди, которые являются пассивными участниками анального секса практикуют спринцевание; в таких случаях инфицирование других людей возможно при пользовании контаминированными спринцовками. Спринцевание также может приводить к травме тканей прямой кишки, что значительно повышает риск заболевания инфекциями передающимися половым путем. Люди зараженные герпесом могут вызывать вспышки заболевания в области ануса при генитально-генитальных контактах, и редко внутри анального канала.
Правильное использование презервативов при половых контактах позволяет предотвратить заражение проктитом или проктоколитом. Орально-анальный секс следует исключить, если состояние здоровья партнера не известно.
Как диагностируются такие инфекции?
- на консультации у специалиста-проктолога (проводится опрос, осмотр области ануса, исследование живота, осмотр ануса и прямой кишки изнутри — аноскопия или проктоскопия, если необходимо рекомендуется колоноскопия);
- делается забор материала из кишки для бактериоскопического и бактериологического исследований;
- проводится биопсия;
- проводится забор крови из вены на исследование.
Лечение
Лечение этих инфекций направлено на подлежащий патологический агент.
При проктите вызванном бактериальной инфекцией, например гонореей и хламидиями, назначаются антибиотики. Лечение обычно начинают сразу, еще до получения результатов посева из лаборатории и подбирается на основании данных клинического осмотра.
Стандартные схемы лечения рассчитаны на 7-14 дней.
По окончании лечения требуется контрольный визит пациента в клинику для осмотра и забора материала для лабораторных исследований.
Венерические заболевания, также известные как венерологические инфекции, могут быть вызваны бактериями, вирусами, грибками или паразитами. Заражение может происходить не только во время классического интимного общения, но и при оральном и анальном контактах.
В этой статье мы расскажем о 15 наиболее распространенных венерических заболеваний.
Как происходит заражение
Венерические заболевания — это группа инфекций, которые могут передаваться половым путем: вагинальным, оральным или анальным. В редких случаях заражение происходит при использовании зараженных предметов — мокрых полотенец, губок или интимных принадлежностей.
Факторы, повышающие риск заражения венерическими заболеваниями, включают большое количество сексуальных партнеров, отказ от презервативов и злоупотребление психоактивными веществами, которые усиливают склонность к рискованному сексуальному поведению.

Отказ от презервативов
Доказано, что чаще всего страдают венерическими заболеваниями люди в возрасте от 15 до 24 лет, с низким материальным статусом, проживающие в крупных городских агломерациях, а также мужчины гомосексуальной ориентации, не остающиеся в постоянных отношениях.
Венерические заболевания, вызванные бактериями
Гонорея
Гонорея вызывается грамотрицательными бактериями Neisseria gonorrhea. Заражение почти всегда происходит при половом контакте. Особый случай — когда больная мать заражает ребенка во время родов. Экстрасексуальные инфекции чрезвычайно редки и могут возникать в результате использования инфицированных предметов, например, влажной губки или полотенца (бактерии могут сохраняться на них от 3 до 24 часов).
Гонорея у женщин чаще всего протекает бессимптомно, однако могут возникать гнойные выделения, боли в нижней части живота, жжение во влагалище , нарушения менструального цикла и обильные менструации.

У мужчин заболевание проявляется в виде гнойных выделений из уретры, ощущения жжения и боли при мочеиспускании.
Сифилис
Сифилис вызывается бактерией спирохета. Заражение происходит в основном через половой контакт (вагинальный, оральный, ректальный). Возможно заразиться даже поцелуем, если бактерии присутствуют на слизистой рта человека
У половины людей сифилис не дает никаких симптомов, но даже в скрытой форме он влияет на здоровье и, если его не лечить, повреждает нервную и сердечно-сосудистую системы, кости, суставы, вызывает психические расстройства и слепоту.
Болезнь может привести к появлению симптомов — на первом этапе на половых органах или вульве появляется язва, затем сыпь на ладонях и ступнях ног, которые проходят сами собой. Далее болезнь продолжается скрыто.


Хламидиоз
За развитие хламидиоза ответственна Chlamydia trachomatis. У 50% мужчин и 75% женщин при заражении симптомы отсутствуют, и болезнь диагностируется только тогда, когда начинаются осложнения — эпидидимит у мужчин или воспаление придатков у женщин.
Заражение может происходить не только при половом контакте, но и через поврежденную кожу и слизистые оболочки. Без лечения хламидиоз приводит к проблемам с фертильностью.
Язвы, вызванные хламидией трахоматис
Заболевание, вызванное бактериями Chlamydia trachomatis ранее встречалось в основном в тропических и субтропических странах. Но теперь распространилось и в Европе, в т.ч. в России.
Проявляется в виде язв, везикул или папул на половых органах. Вызывает воспаление лимфатических узлов, боли в суставах, абсцессы.
Венерическая язва
Венерическая язва, также известная как мягкая, чаще встречается у мужчин, чем у женщин. Причиной образования являются бактерии Haemophilus ducreyi. Основной симптом заболевания — болезненное изъязвление на половых органах, которое выглядит как зерно чечевицы с ярко-красной каймой. Болезнь сопровождается опухшими лимфатическими узлами.
Язвенная инфекция в развитой Европе встречается редко, чаще ее диагностируют в развивающихся странах, увы, и в России.
Негонококковый уретрит (НГУ)
Негонококковый уретрит чаще встречается у женщин. Его провоцирует в большинстве случаев бактерия хламидия — Chlamydia trachomatis (30% случаев), реже вагинальные трихомонады Ureaplasma urealyticum или Mycoplasma genitalium.
Симптомы, которые могут возникнуть как у мужчин, так и у женщин, — частые позывы переполненности мочевого пузыр я, боль и жжение при мочеиспускании. Кроме того, у женщин могут возникнуть неприятные выделения из влагалища и гнойные выделения из уретры у мужчин.


Венерические заболевания, вызванные вирусами
СПИД является последней стадией заражения вирусом иммунодефицита человека ( ВИЧ ). На начальном этапе заболевание не имеет симптомов и может оставаться скрытым до 10 лет. Только на поздней стадии СПИД вызывает вспышку таких заболеваний, как пневмония, туберкулез, рак.
Наиболее распространенная причина инфекции — сексуальный контакт. Также заражение может происходить через кровь (например, при использовании нестерильных медицинских инструментов) и во время родов, когда мать заражает новорожденного ребенка.
Люди, имеющие половые контакты с несколькими партнерами, должны регулярно проходить тестирование на ВИЧ, так как отсутствие симптомов может привести к невольному инфицированию других людей.
Генитальный герпес
За развитие генитального герпеса отвечает ВПГ-2. Он изначально проявляется маленькими группами болезненных пузырей, располагающихся вокруг половых органов или заднего прохода. Пузырьки увеличиваются в течение 1-2 недель, а затем лопаются и трансформируются в мелкие язвы.
Лечение состоит из противовирусных пероральных препаратов и смазывания пораженных участков противовоспалительными мазями.

Противовирусные пероральные препараты
Беременным женщинам, являющимся носителями вируса герпеса, показано родоразрешение путем кесарева сечения, чтобы устранить риск заражения новорожденного.
Вирусный гепатит
Заражение гепатитом В происходит главным образом через кровь, но также возможно инфицирование при половом контакте. Опасен не только половой акт, но и прямой контакт со спермой или выделениями из влагалища больного человека.
Инфекция предотвращается (хотя и не на 100%) использованием презервативов.
Генитальные бородавки (ВПЧ)
Генитальные бородавки — это следствие венерического заболевания, вызываемого вирусом папилломы человека (ВПЧ). Инфекция проявляется в форме папул и папилл, расположенных вокруг заднего прохода и половых органов (как снаружи, так и внутри, например, во влагалище).
В более редких случаях кондиломы могут возникать во рту — на языке, на слизистой оболочке глотки, гортани, губах. Нелеченные кондиломы со временем превращаются в похожие на цветную капусту наросты с беловатым оттенком. Папилломы могут перерождаться в рак, так как именно вирус папилломы является основным источником рака шейки матки. У мужчин он вызывает рак полового члена.
Лечение предполагает использование противовирусных мазей, кремов и криотерапию (замораживание). В случае больших поражений необходимо лазерное удаление.
Контагиозный моллюск
Контагиозный моллюск вызывается вирусом оспы Poxviridae. У взрослых он чаще всего передается половым путем, реже при контакте с инфицированными объектами. Характерный симптом этого заболевания — появление твердых, полупрозрачных выпуклостей телесного, жемчужного или желтого цвета, которые заполнены пористым веществом внутри.
У мужчин поражения расположены на половом члене, а у женщин — на лобковых буграх, половых губах, в паху, в округ заднего прохода.

Поражения вокруг заднего прохода
Контагиозный моллюск не опасен и, как правило, вызванные им изменения самопроизвольно исчезают через несколько месяцев. Однако, во избежании осложнений, рекомендуется провести лечение. Гинеколог и уролог выписывают специальные мази и пероральные препараты. Большие поражения иссекаются, лазером или электроножом.
Венерические заболевания, вызванные простейшими и грибами
Трихомониаз
Трихомониаз вызывается простейшими — влагалищной трихомонадой Trichomonas. Основным путем заражения является половой акт, реже контакт с инфицированными объектами (особенно с туалетными принадлежностями, удерживающими влагу, например, полотенца, губки).
Симптомы трихомониаза встречаются в основном у женщин (у мужчин заболевание обычно протекает бессимптомно) и включают желто-зеленые, пенистые выделения из влагалища, зуд и жжение во влагалище, боли в мочеиспускательном канале и сильные позывы в туалет.
Генитальный кандидоз
Кандидоз, или грибковая инфекция половых органов, чаще всего вызывается дрожжами Candida albicans . Более подвержены риску развития заболевания люди, принимающие антибиотики, и те, чья кожа повреждена в результате трения, различных видов травм или контакта с моющими средствами.
У женщин кандидоз вызывает неприятный зуд, жжение и сыроподобные выделения. Заболевание редко поражает мужчин, но когда оно развивается, оно вызывает такие симптомы, как жжение и зуд половых органов, красные пятна и пузырьки на крайней плоти, дискомфорт во время полового акта.
Венерические заболевания, вызванные паразитами
Чесотка в интимных зонах
Чесотка в области интимных органов вызвана внешним паразитом — клещом человеческой чесотки. Первые симптомы заболевания появляются через 1-2 месяца после того, как паразит начинает существовать в организме. К ним относятся, прежде всего, сильный зуд кожи — у мужчин вокруг мошонки и полового члена, у женщин в области половых губ и лобка.

Чесотка в интимной зоне
Паразиты невидимы невооруженным глазом и размножаются, строя в канальцах эпидермиса (чесоточных коридорах), где они откладывают яйца. Лечение чесотки предполагает смазывание зараженных мест специальными препаратами.
Лобковые вши
При заражении вшами, паразитирующими в интимной области, пациентов мучает хронический зуд не только гениталий, но и лобка, живота, паха, бедер. Заражение этим типом вшей обычно происходит во время полового контакта, но паразиты могут также перемещаться в лобковые области от одежды, постельных принадлежностей или полотенец, принадлежащих инфицированному человеку.
Лечение вшей включает использование специальных мазей, лосьонов и шампуней.
Все вышеперечисленные заболевания дают осложнения и очень заразны, поэтому, при появлении любых симптомов, нужно обратиться к гинекологу, урологу или дерматологу, и сдать анализы. Не занимайтесь самолечением, так как симптомы этих инфекций схожи с другими заболеваниями, но лечатся по-разному. Неправильное лечение лишь усугубит симптомы.
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
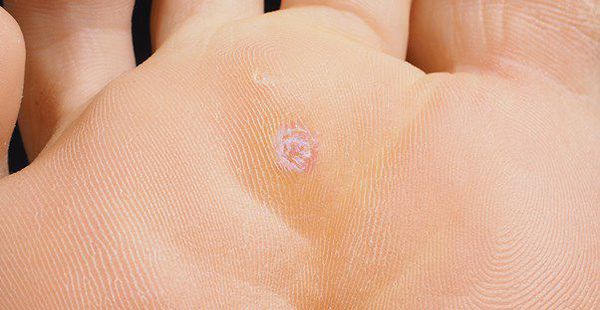
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
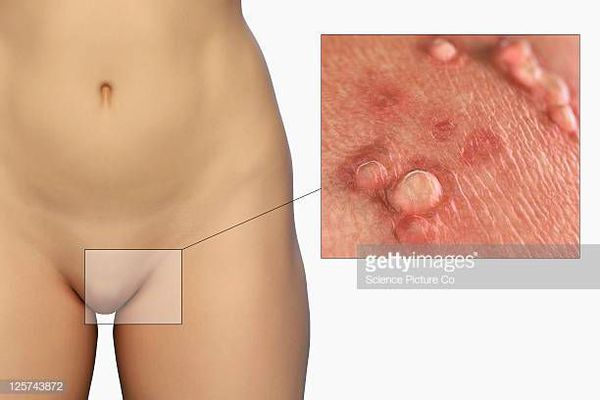
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
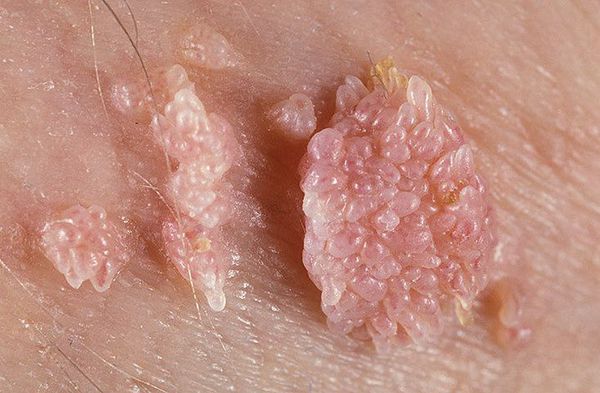
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
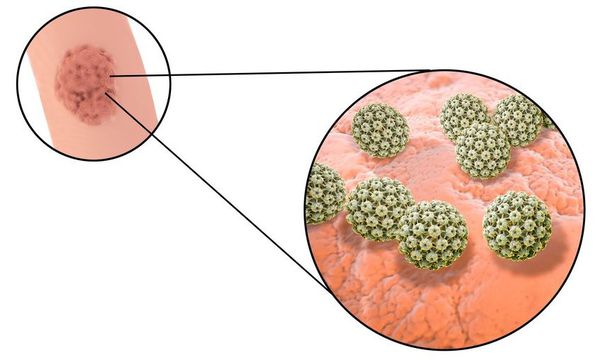
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
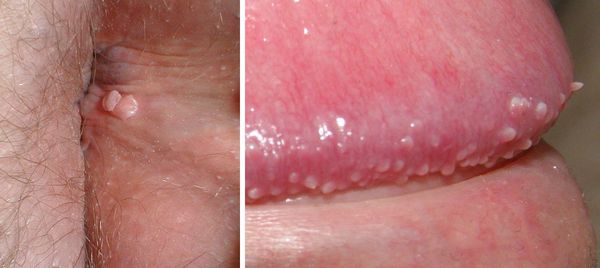
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
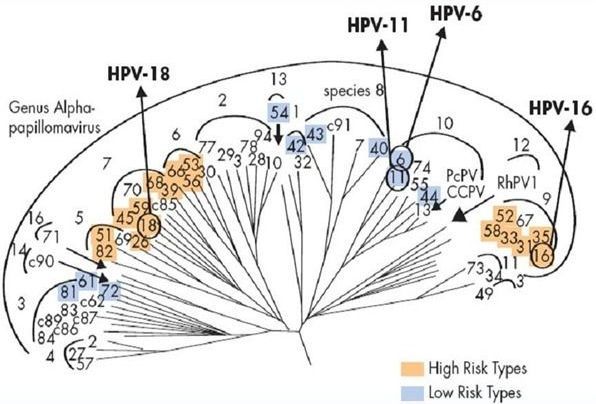
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
Размножение
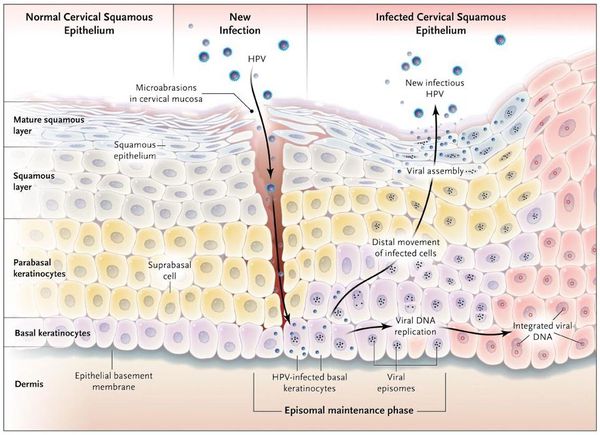
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
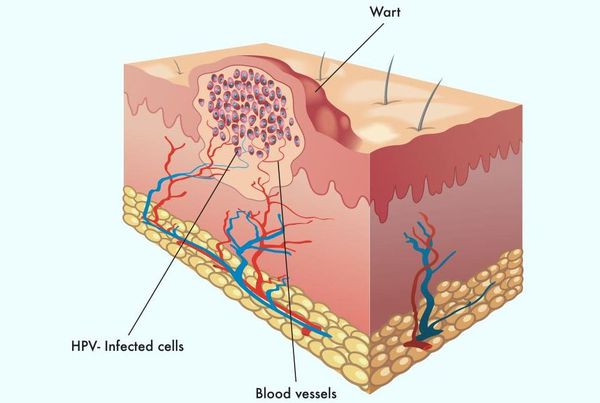
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
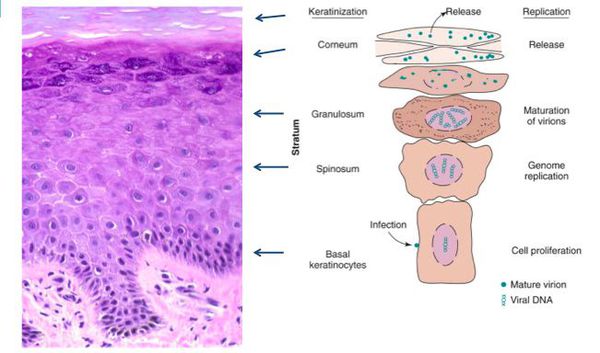
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
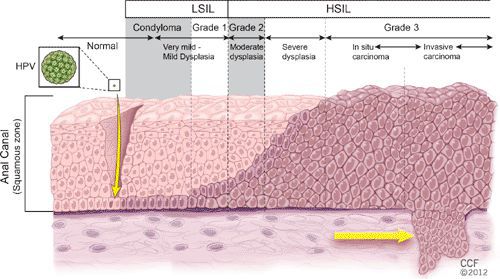
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
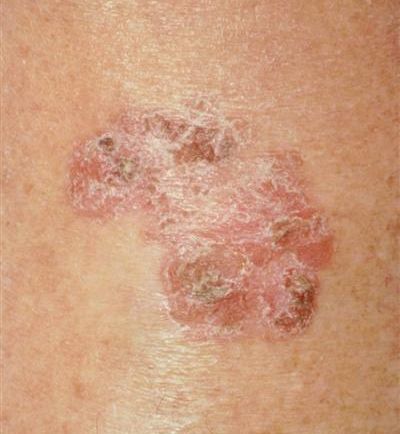
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
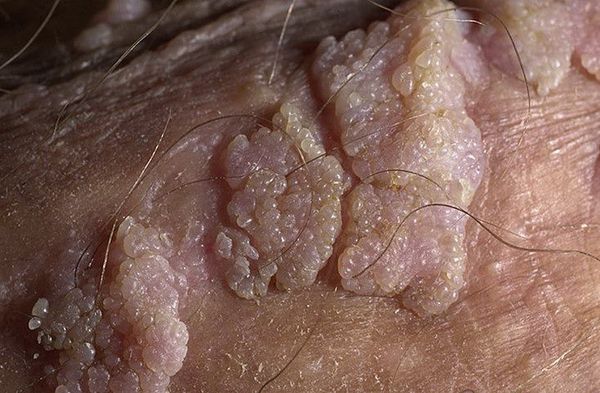
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
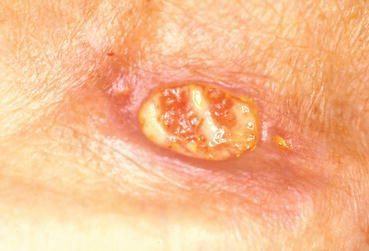
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
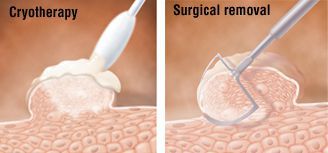
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]
Читайте также:

