Инфекционного артрита выступают стафилококковые и стрептококковые бактерии
Обновлено: 26.04.2024
Стафилококковая инфекция (СИ) — бактериальное заболевание, протекающее с развитием гнойного воспаления в поражаемых органах и тканях.
Этиология. Возбудитель — грамположительный кокк рода Staphylococcus, устойчивый во внешней среде. В обычных условиях стафилококк — микроб-комменсал неповреждённых кожи и слизистых оболочек человека. Вирулентность возбудителя определяется его способностью вырабатывать экзотоксины (энтеротоксины, эксфолиатины и т.п.) и другие факторы агрессии. Наибольшее клинико-эпидемиологическое значение имеют штаммы Staphylococcus aureus, проявляющие высокую биохимическую активность при росте на питательных средах (продукция коагулазы, способность ферментировать маннитол). Из 11 коагулазаотрицательных сероваров только Staphylococcus epidermidis и Staphylococcus saprophyticus — причины развития заболевания (преимущественно инфекций мочевыводящих путей).
Эпидемиология • Стафилококк — условно-патогенный возбудитель, т.е. для развития клинически манифестных форм инфекции необходимы особые условия (массивность инфицирования, дефицит гуморальных и клеточных факторов защиты, травмы кожных покровов и слизистых и т.п.) • Доминирующий путь распространения — контактный (перенос возбудителя с инфицированных поверхностей) • Группы риска по развитию тяжёлых форм СИ •• Новорождённые дети (особенно недоношенные) •• Пациенты с иммунодефицитными состояниями •• Лица, подвергшиеся хирургическим вмешательствам с установкой пластиковых катетеров, протезов, дренажей • Возбудитель устойчив к антибиотикам • Стафилококк нередко обнаруживается как на поверхностях, так и в экскретах человеческого организма (бактериурия, бактериолактия и т.п.), что часто требует комплексной оценки состояния пациента для установления этиопатогенетической связи между выделенным возбудителем и возможным (в т.ч. латентным, бессимптомным) вариантом течения заболевания.
Классификация • По продолжительности течения •• Острый вариант течения •• Хронический вариант течения (более 3 мес) • По локализации и распространённости •• Локализованные и распространённые поражения ••• Кожа и подкожная клетчатка: пиодермии, пемфигус, фурункул, абсцесс, флегмона, скарлатиноподобный синдром, фолликулит, карбункул, гидраденит, лимфаденит, омфалит, мастит ••• Зев, носоглотка: ангины (тонзиллит), назофарингит, синусит, отит, фарингит ••• Органы дыхания: трахеит, бронхит, бронхиолит, пневмония, абсцесс лёгкого, плеврит ••• ЖКТ: стоматит, энтерит, энтероколит, гастроэнтероколит (первичные и вторичные), холецистит ••• Кости и суставы: остеомиелит, артрит ••• ЦНС: менингит, абсцесс мозга, менингоэнцефалит (вентрикулит) ••• Мочевыводящая система: цистит, пиелонефрит, околопочечный абсцесс ••• ССС: эндокардит, перикардит, флебиты •• Генерализованные поражения — сепсис (септицемия, септикопиемия, бактериальный эндокардит) •• Токсинобусловленные заболевания ••• Пищевая токсикоинфекция ••• Эксфолиативный дерматит Риттера ••• Синдром токсического шока.
Анамнез • Контакт с больным СИ (пациенты стационаров или персонал по уходу, имеющие воспалительные изменения на коже, слизистых оболочках или в других органах определённо или предположительно стафилококковой этиологии) за 1–10 дней до настоящего заболевания • Употребление инфицированных стафилококком продуктов питания • Развитие гнойно-воспалительного заболевания в условиях стационара, чаще после 3 дня с момента госпитализации • Хирургическое вмешательство с установкой пластиковых катетеров, протезов, дренажей • Диагностированное первичное (реже вторичное) иммунодефицитное состояние.
Клиническая картина
• Синдром интоксикации: гнойно-резорбтивная лихорадка, головная боль, рвота, астения; выраженность и продолжительность синдрома соответствуют величине и динамике развития местного гнойного очага воспаления.
• Формирование воспалительного очага в месте внедрения возбудителя; доминирующий характер воспалительного процесса — гнойный, но возможно развитие серозно-геморрагических, фибринозных изменений.
• Симптомы тяжёлого генерализованного процесса со множеством метастатических очагов воспаления или токсическим шоком.
• Синдром стафилококкового токсического шока •• Высокая температура тела (выше 38,9 °С) •• Наличие распространённой красной пятнистой сыпи вплоть до диффузной эритемы кожных покровов •• Шелушение кожных покровов (гиперкератоз) через 1 или 2 нед от начала болезни, максимально выраженное на ладонях и стопах •• Артериальная гипотензия с падением систолического АД ниже 50% возрастной нормы или ортостатический коллапс, сопровождаемый снижением диастолического АД до 15 мм рт.ст. и угнетением сознания •• Признаки полиорганной патологии: расстройства деятельности ЖКТ (рвота, диарея), гематологические нарушения (нейтропения, тромбоцитопения), мышечные боли, печёночно-почечная недостаточность.
• Эксфолиативный дерматит Риттера •• Преимущественное развитие у детей первых месяцев жизни •• Изменение кожи в виде болезненных участков гиперемии, возникающих вокруг рта, носа, пупочного остатка, заменяемые через 24–48 ч большими дряблыми пузырями (буллами); после вскрытия пузырей обнажается эрозированная поверхность дермы •• Симптом Никольского (отслойка эпидермиса даже внешне здоровой кожи после надавливания на неё пальцем) •• При обширных поражениях кожи возможна значительная потеря жидкости и электролитов •• Возможны лихорадка и умеренная интоксикация.
• Пищевая токсикоинфекция (пищевое отравление) •• Короткий инкубационный период (от 30 мин до 7 ч) •• Гастроэнтерит (тошнота, рвота, схваткообразные боли в животе, частый водянистый стул) •• Отсутствие лихорадки •• Быстрая обратная динамика симптомов без этиотропного лечения •• Проявления интоксикации в виде слабости, недомогания, головокружения.
• Особенности клиники СИ у новорождённых •• Высокая частота поражения кожи и её придатков (от пиодермии до эксфолиативного дерматита Риттера и обширных флегмон) •• Генерализация процесса с поражением нескольких внутренних органов •• Динамичность локальных воспалительных изменений (гнойный и некротический распад тканей поражённого органа в течение нескольких часов от начала развития) •• Глубокие язвенно-некротические изменения стенки кишки с её перфорацией и развитием перитонита (язвенно-некротический энтероколит новорождённого) •• Высокая частота гемодинамических и гемокоагуляционных расстройств •• Характерны тяжёлое течение и высокая летальность.
Методы исследования • Обнаружение возбудителя или его токсинов •• Бактериоскопия мазков биологического материала очага поражения: обнаружение типичных гроздевидных грамположительных кокков •• Бактериологическое исследование (выделение стафилококка с поражённых участков кожи, из крови, мочи, мокроты, воспалительного экссудата, кала, ликвора, со слизистой оболочки носа, ротоглотки): определение чувствительности выделенного штамма к антибиотикам, фаготипирование штамма или типирование плазмид для идентификации возможного источника инфекции •• При пищевой токсикоинфекции: выделение идентичных штаммов стафилококка от источника инфицирования и в образцах пищевых продуктов, обнаружение в них энтеротоксинов стафилококка методом ИФА • Обнаружение прироста титра АТ к различным Аг стафилококка в реакциях пассивной гемагглютинации, ИФА.
Лечение
• Этиотропная терапия (выбор антибиотика зависит от локализации процесса, результатов бактериологического исследования, а также чувствительности микроорганизмов). Длительность лечения — обычно 2–4 нед •• Антибиотики b -лактамовой группы (полусинтетические пенициллины, цефалоспорины, карбопенемы) ••• Оксациллин взрослым обычно в дозе 3 г/сут (до 6–8 г/сут) внутрь или 2–4 г/сут в/м или в/в 4–6 р/сут; детям — 20–100 мг/кг/сут ••• Амоксициллин: взрослым — 0,5–1 г 3 р/сут, детям — 0,125–0,25 г 3 р/сут ••• Цефалоспорины I и II поколения 0,5–2 г в/м или в/в каждые 6–8 ч взрослым; детям — 25–100 мг/кг/сут ••• Ванкомицин — внутривенная инфузия в течение не менее 1 ч по 500 мг каждые 6 ч или 12 ч (при нормальных функциях почек) — препарат выбора при внутрибольничных инфекциях, вызванных метициллин-резистентными штаммами Staphylococcus aureus. При стафилококковом энтероколите назначают по 250–500 мг каждые 6 ч внутрь. Препарат усиливает нефро- и нейротоксическое действие других ЛС, например аминогликозидов, полимиксина •• Преодоление резистентности стафилококков: использование высоких доз, комбинация с аминогликозидами, введение в комплексный препарат компонентов клавулановой кислоты •• Альтернативные препараты — макролиды, линкозамиды •• Антистафилококковый иммуноглобулин, гипериммунная антистафилококковая плазма.
• Хирургическое лечение: дренаж очага гнойного воспаления, иссечение некротизированных тканей, местное введение антибиотиков.
Осложнения • Сердечно-сосудистая недостаточность • Пневмония • Пневмоторакс • Эндокардит • Отёк головного мозга • Менингит и менингоэнцефалит • Перфорация стенки кишки.
Профилактика. Санацию лиц, длительно выделяющих стафилококк, проводят стафилококковым бактериофагом (парентерально и местно в виде примочек, орошений), иммунизацией стафилококковым анатоксином или вакциной. Для предупреждения гнойных послеоперационных осложнений используют антибиотики.
Сокращение. СИ — стафилококковая инфекция
МКБ-10 • A05.0 Стафилококковое пищевое отравление • A41.0 Септицемия, вызванная Staphylococcus aureus • A41.1 Септицемия, вызванная другим уточнённым стафилококком • A41.2 Септицемия, вызванная неуточнённым стафилококком • A49.0 Стафилококковая инфекция неуточнённая • P23.2 Врождённая пневмония, вызванная стафилококком • P36.2 Сепсис новорождённого, обусловленный золотистым стафилококком [Staphylococcus aureus] • P36.3 Сепсис новорождённого, обусловленный другими и неуточнёнными стафилококками.
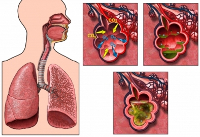
Стрептококковая пневмония – это инфекционное воспаление ткани легких, развивающееся при участии патогенных бактерий рода Streptococcus. Заболевание чаще поражает детей, в основном возникает как осложнение других респираторных инфекций. Стрептококковая пневмония протекает с лихорадкой, кашлем, одышкой, болями в груди; нередко осложняется гнойным плевритом, перикардитом, абсцедированием, гломерулонефритом. Диагноз верифицируется с помощью рентгенографии легких, определения стрептококка в мокроте, крови или плевральном аспирате. При подтверждении стрептококковой этиологии пневмонии предпочтительно назначение пенициллинов; при наличии выпота может потребоваться проведение торакоцентеза.
МКБ-10
Общие сведения

Причины
Представители рода Streptococcus являются возбудителями широкого спектра стрептококковых инфекций. Чаще всего данные микроорганизмы вызывают фарингит, тонзиллит, синуситы, скарлатину, отит, импетиго, однако также могут становиться причиной менингита, сепсиса новорожденных, инфекционного эндокардита, абсцессов головного мозга и брюшной полости.
Инфекции нижних дыхательных путей – трахеобронхит и стрептококковая пневмония встречаются нечасто. Бета-гемолитические стрептококки группы A обычно вызывают пневмонию у детей, а также пациентов, страдающих сахарным диабетом и другими тяжелыми сопутствующими заболеваниями. Известны случаи массовой заболеваемости солдат, проходящих воинскую службу (самая крупная эпидемия стрептококковой пневмонии возникла в первую мировую войну), однако обычно встречаются спорадические случаи.
Способ проникновения стрептококка в дыхательные пути – воздушно-капельный. Заболеваемость стрептококковой пневмонией выше осенью и весной, в периоды вспышек ОРВИ. В большинстве случаев бактериальная инфекция легких осложняет такие заболевания, как грипп, корь, коклюш, ветряная оспа, внезапная экзантема. Поражение легких чаще всего проявляется в форме сегментарной или интерстициальной пневмонии, реже – очаговой или долевой пневмонии.
Патогенез
Попадая в дыхательные пути, стрептококк вызывает изъязвление и некроз слизистой оболочки трахеи и бронхов, сопровождающийся обильной экссудацией и геморрагиями. В легочной ткани патологические изменения обычно затрагивают межальвеолярные перегородки. По лимфатической системе стрептококковая инфекция быстро распространяется на лимфатические узлы корня легкого и средостения. Гематогенным путем гноеродная флора проникает в плевральную полость: выпот при стрептококковой пневмонии обычно обильный, по характеру - серозный (серозно-геморрагический) или жидкий гнойный.
Симптомы стрептококковой пневмонии
Характерной особенностью стрептококковой пневмонии является частое присоединение парапневмонического плеврита и эмпиемы плевры, которые возникают уже на 2-3 день заболевания. Данные осложнения встречаются почти у 60% детей и 50% взрослых. Несколько реже (у 35% пациентов) отмечается гнойный перикардит, формирование легочных абсцессов в зоне пневмонического очага. Случаи гнойного артрита, остеомиелита и гломерулонефрита встречаются еще реже.
Отдельно выделяют стрептококковую пневмонию новорожденных, которая манифестирует в первые 5-7 дней жизни ребенка. Чаще всего она служит проявлением внутриутробного сепсиса, вызванного стрептококковой инфекцией. Такая пневмония протекает с тяжелыми дыхательными расстройствами (тахипноэ, диспноэ, эпизодами апноэ, диффузным цианозом, нарастающей гипоксемией).
Диагностика
При этиологической верификации пневмонии пульмонолог учитывает анамнез (перенесенные вирусные и бактериальные инфекции), острое начало, ранее присоединение плеврита. Перкуторные и аускультативные данные при стрептококковой пневмонии скудные, что объясняется небольшими размерами пневмонических очагов. Между тем, в общем анализе крови с первых дней заболевания отмечается выраженный лейкоцитоз (до 20-30х10 9 /л), сдвиг лейкоцитарной формулы влево.
Рентгенография легких выявляет рассеянные инфильтративные тени, чаще в средней и нижней долях. При формировании абсцесса определяется полость с горизонтальным уровнем жидкости; на развитие плеврита указывает интенсивное гомогенное затемнение с косой верхней границей. Для установления характера экссудата (серозного или гнойного) выполняется плевральная пункция.
Важной частью подтверждения диагноза стрептококковой пневмонии является бактериологический посев мокроты. Культура стрептококка также может быть выделена из других биологических сред – крови, плеврального экссудата. На стрептококковую этиологию пневмонии может указывать нарастание титров антистрептолизина-О (АСЛ-О) в крови пациента. Дифференциальную диагностику следует осуществлять с другими видами пневмоний (пневмококковой, стафилококковой, атипичной и др.).
Лечение стрептококковой пневмонии
Принципы лечения стрептококковой пневмонии не отличаются от основных подходов к лечению бактериальной пневмонии в целом. Основные звенья включают назначение постельного режима на период лихорадки, проведение антибиотикотерапии, дезинтоксикационных мероприятий, реабилитационных процедур.
Антибиотиками первого ряда при стрептококковой пневмонии выступают пенициллины (пенициллин G, карбенициллин, ампициллин, амоксициллин), которые часто применяются в комбинации с аминогликозидами. Препаратами второго и третьего ряда соответственно являются макролиды и цефалоспорины 2-го поколения. Антибиотики вначале вводятся парентерально, затем после наступления клинического улучшения - внутрь в течение 2-3-х недель.
В целях дезинтоксикации, коррекции водно-электролитного баланса и восполнения белковых потерь осуществляется внутривенное введение глюкозы, водно-солевых растворов, переливание плазмы. При осложнении стрептококковой пневмонии плевритом (серозным или гнойным) показан повторный торакоцентез или закрытое дренирование плевральной полости с аспирацией экссудата и последующими промываниями антисептиками или антибиотиками.
В позднем периоде, после купирования лихорадочно-интоксикационного синдрома, назначается физиотерапевтическая реабилитация (лекарственный электрофорез, УВЧ, индуктотермия, СВЧ-терапия, ингаляционная терапия), массаж грудной клетки, ЛФК.
Прогноз и профилактика
В целом летальность от стрептококковой пневмонии невысока. Затяжное течение заболевания и гнойные осложнения при своевременной и рациональной антибиотикотерапии встречаются редко. Профилактика заключается в укреплении защитных функций организма, санации очагов стрептококковой инфекции в носоглотке. Мерой специфической профилактики осложнений является вакцинация детей и пожилых людей от пневмококковой инфекции.
2. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике (Пособие для врачей)/ Чучалин А.Г., Синопальников А.И., Козлов Р.С., Тюрин И.Е., Рачина С.А.// Клиническая микробиология и антимикробная химиотерапия. – 2010 – Т.12, №3.
3. Микробиологические аспекты внебольничных пневмоний пневмококковой этиологии у лиц молодого возраста в закрытых коллективах: Автореферат диссертации/ Мартынова А.В. – 2005.
4. Эпидемиологические аспекты пневмококковых инфекций и молекулярно-генетическая характеристика Streptoroccus pneumonia: Автореферат диссертации/ Мартынова А.В. – 2008.
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый - M00.0;
- пневмококковый - M00.1;
- стрептококковые - M00.2;
- вызванные другими уточненными бактериальными возбудителями - M00.8;
- пиогенный неуточненный - M00.9;
- туберкулезный – М01.1;
- гонококковый - M01.3;
- вирусный – М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция – гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
- неспецифическим – то есть, иметь общие симптомы, характерные для воспалительных процессов; вызываются такие процессы гноеродной патогенной и условно-патогенной микрофлорой – стафилококками, стрептококками, синегнойной и кишечной палочками и др.; вызываемые ими воспалительные процессы носят обычно острый гнойный характер и протекают остро, особенно, у детей;
- специфическим – при таком воспалении развиваются, как общие симптомы, характерные для всех артритов, так и симптомы, свойственные данной инфекции; к таким инфекциям относят туберкулезный, бруцеллезный, гонорейный, вирусный, грибковый, паразитарный воспалительные процессы.
Инфекционные артриты имеют два механизма развития:
- бактериально-метастатический – воспаление начинается из-за присутствия в суставе инфекции;
- токсико-аллергический – воспаление развивается за счет общей интоксикации и неадекватного иммунного ответа на внедрение в организм инфекции;
- смешанный – действуют оба механизма.
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
Боли и и отеки характерны для начальной стадии инфекционного токсико-аллергического артрита у детей и взрослых
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
- постоянных или регулярно повторяющихся болях в суставах;
- появлении лихорадки, недомогания в сочетании с болями в суставах;
- отека, гиперемии кожи над суставом в сочетании с лихорадкой у пациентов, уже страдающих хроническим артритом – возможно, к имеющемуся хроническому воспалению присоединилась инфекция;
- появление суставных болей при туберкулезе легких, гонорее, бруцеллезе и др. инфекционных заболеваниях.
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
- Начальная – гнойный процесс без деструкции внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с развитием гнойных процессов в прилегающих тканях.
- Развернутая – гнойный артрит с деструкцией внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с гнойным поражением окружающих мягких тканей.
- Запущенная – с поражением костной и хрящевой ткани:
- А. - без поражения окружающих тканей;
- В. – с гнойным поражением данных тканей;
- С. – с выходом гноя на поверхность тела (свищами).
- Завершающая:
- при отсутствии адекватного лечения – деструкция, неподвижность сустава, инвалидизация;
- при правильном лечении – полное или частичное восстановление функции конечности.
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
- нагноение околосуставных тканей;
- генерализация инфекции, сепсис.
Отдаленные последствия – это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
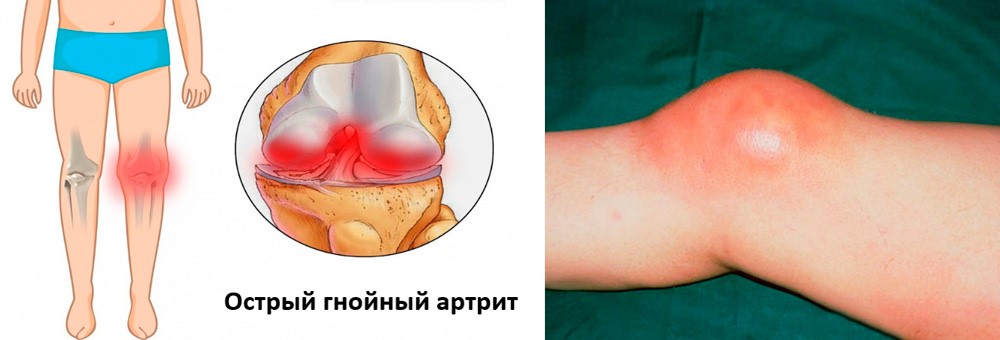
Острый гнойный артрит коленного сустава
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным – при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Без оказания своевременной помощи суставные поверхности быстро разрушаются с ограничением подвижности конечности. При назначении адекватного лечения наступает полное выздоровление.
Септический
Развивается на фоне уже существующего сепсиса – генерализованного инфекционного процесса. Инфекция попадает в суставную полость гематогенным путем - с током крови. Заболевание может протекать в виде:
- бактериально-метастатической формы с симптомами острого гнойного артрита – состояние пациента может быть крайне тяжелым; прогноз заболевания зависит от своевременного лечения;
- токсико-аллергической формы – течение не всегда имеет острый характер, часто протекает подостро с множественным поражением суставов мигрирующего (чередующегося) характера; процесс носит негнойный характер и заканчивается выздоровлением на фоне излечения сепсиса.
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма – это инфекция, вызываемая спиралевидными бактериями – спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
- Через 1-2 недели после укуса клеща появляются повышение температуры тела, интоксикация, скованность мышц и появление на теле в месте укуса клеща покраснения - эритемы, окруженной концентрическими кольцами, распространяющейся на большие участки тела. При своевременном назначении антибактериальной терапии заболевание может закончиться на этой стадии.
- Развивается через 1 – 3 месяца после начала заболевания и проявляется в виде поражений нервной системы (менингитов, невритов с острыми болями) и сердца (сердечных блокад, миокардитов и др.).
- Поражение суставов начинается через полгода (иногда через 2 года) после начала заболевания у генетически предрасположенных людей и протекает в виде сильных суставных болей, доброкачественного рецидивирующего воспалительного процесса, протекающего по типу инфекционно-аллергического артрита с асимметричным поражением 1 – 2 суставов (чаще всего коленного) и заканчивающегося через несколько лет выздоровлением у большинства больных. Но у некоторых пациентов заболевание может переходить в хроническую форму с постепенным нарушением функции конечностей.
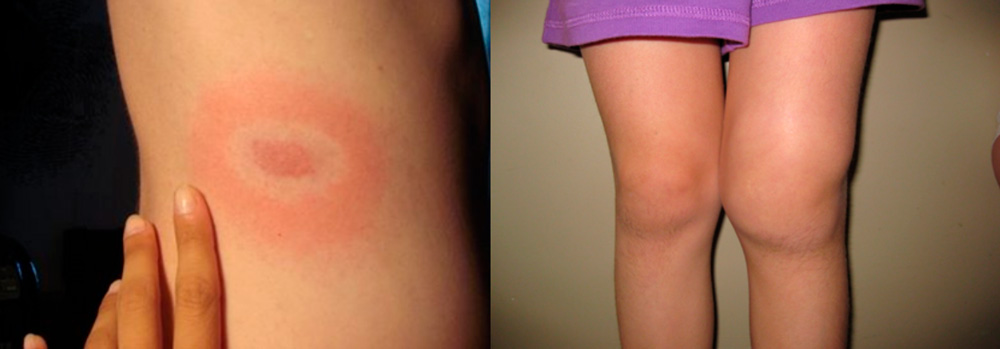
Начальная стадия боррелиоза – мигрирующая эритема и 3 стадия - хронический артрит колена
Вирусный
Развивается на фоне различных вирусных заболеваний:
- Парвовирусная инфекция, вызванная парвовирусом B19 – заболевание протекает с интоксикацией, лихорадкой, кожными проявлениями в виде красных пятен, возвышающихся над кожей папул и точечных подкожных кровоизлияний. Одновременно происходит симметричное поражение суставов. Могут вовлекаться мелкие суставчики кисти, лучезапястные, локтевые, коленные, голеностопные суставы. Симптомы похожи на ревматоидные поражения, но протекают от 3 месяцев до года и имеют благоприятный исход.
- Краснуха – артрит развивается чаще у взрослых женщин на фоне уже имеющихся симптомов краснухи или перед их появлением. У детей такие поражения встречаются редко. Околосуставные ткани отекают, краснеют, появляются сильные боли, нарушающие суставную функцию. Поражение асимметричное с вовлечением мелких суставов кисти, лучезапястных, коленных, локтевых суставов. Артрит продолжается две-три недели, после чего наступает полное выздоровление.
- Вирусные гепатиты В и С – артриты развиваются достаточно часто, но имеют доброкачественное течение и заканчиваются полным выздоровлением. Поражаются мелкие суставы кисти, локтевые, голеностопные и реже другие суставы. Воспаление в суставах обычно начинается до появления желтухи и заканчивается в период ее разгара.
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи – ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи – кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах – это в основном крупные суставы – коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.
Для цитирования: Белов Б.С. А-стрептококковая инфекция глотки в практике ревматолога и терапевта. РМЖ. 2013;32:1617.
Инфекции верхних дыхательных путей принадлежат к числу широко распространенных заболеваний. При этом наиболее значимым бактериальным возбудителем является β-гемолитический стрептококк группы А (БГСА). Известно, что БГСА-инфекции глотки могут приводить к развитию ранних гнойных (абсцессы, флегмоны) и поздних иммуноопосредованных (острая ревматическая лихорадка (ОРЛ), постстрептококковый гломерулонефрит) осложнений, которые могут быть успешно предупреждены своевременной адекватной антибиотикотерапией.
1 Доложено на VI съезде ревматологов России. Москва, 16.05.2013 г.
Литература
1. Gerber M.A., Baltimore R.S., Eaton C.B., Gewitz M., Rowley A.H., Shulman S.T., Taubert K.A. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics // Circulation. 2009. Vol. 119 (11). Р. 1541–1551.
2. Shulman S.T., Bisno A.L., Clegg H.W., Gerber M.A., Kaplan E.L., Lee G., Martin J.M., Van Beneden C. Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the Infectious Diseases Society of America // Clin Infect Dis. 2012. Vol. 55 (10). Р. 86–102.
3. Насонова В.А., Белов Б.С., Страчунский Л.С., Каманин Е.И., Богданович Т.М., Судиловская Н.Н., Кречикова О.И., Богомильский М.Р., Овчинников Ю.М. Антибактериальная терапия стрептококкового тонзиллита и фарингита // Клин. микробиол. антимикроб. тер. 1999. № 1. С. 78–82.
4. Wannamaker L.W. Perplexity and precision in the diagnosis of streptococcal pharyngitis // Am J Dis Child. 1972. Vol. 124. Р. 352–358.
5. Pfoh E., Wessels M.R., Goldmann D., Lee G.M. Burden and economic cost of group A streptococcal pharyngitis // Pediatrics. 2008. Vol. 121 (2). Р. 229–234.
6. Беляков В.Д. Сюрпризы стрептококковой инфекции // Вестн. РАМН. 1996. № 11. С. 24–28.
7. Kaplan E.L. T. Duckett Jones Memorial Lecture. Global assessment of rheumatic fever and rheumatic heart disease at the close of the century. Influences and dynamics of populations and pathogens: a failure to realize prevention? // Circulation. 1993. Vol. 88 (4 Pt 1). Р. 1964–1972.
8. Pastore S., De Cunto A., Benettoni A., Berton E., Taddio A., Lepore L. The resurgence of rheumatic fever in a developed country area: the role of echocardiography // Rheumatology. 2011. Vol. 50 (2). Р. 396–400.
9. Vinker S., Zohar E., Hoffman R., Elhayany A. Incidence and clinical manifestations of rheumatic fever: a 6 year community-based survey // Isr Med Assoc J. 2010. Vol. 12 (2). Р. 78–81.
10. McIsaac W.J., Goel V., To T., Low D.E. The validity of a sore throat score in family practice // CMAJ. 2000. Vol. 163 (7). Р. 811–815.
11. Denny F.W. T. Duckett Jones and rheumatic fever in 1986. T. Duckett Jones Memorial Lecture // Circulation. 1987. Vol. 76 (5). Р. 963–970.
12. Lennon D.R., Farrell E., Martin D.R., Stewart J.M. Once-daily amoxicillin versus twice-daily penicillin V in group A beta-haemolytic streptococcal pharyngitis // Arch Dis Child. 2008. Vol. 93 (6). Р. 474–478.
13. Clegg H.W., Ryan A.G., Dallas S.D., Kaplan E.L., Johnson D.R., Norton H.J., Roddey O.F., Martin E.S., Swetenburg R.L., Koonce E.W., Felkner M.M., Giftos P.M. Treatment of streptococcal pharyngitis with once-daily compared with twice-daily amoxicillin: a noninferiority trial // Pediatr Infect Dis J. 2006. Vol. 25 (9). Р. 761–767.
14. Shvartzman P., Tabenkin H., Rosentzwaig A., Dolginov F. Treatment of streptococcal pharyngitis with amoxycillin once a day // BMJ. 1993. Vol. 306 (6886). Р. 1170–1172.
15. Feder H.M., Gerber M.A., Randolph M.F., Stelmach P.S., Kaplan E.L. Once-daily therapy for streptococcal pharyngitis with amoxicillin // Pediatrics. 1999. Vol. 103 (1). Р. 47–51.
16. Regoli M., Chiappini E., Bonsignori F., Galli L., de Martino M. Update on the management of acute pharyngitis in children // Ital J Pediatr. 2011 Jan 31. Vol. 37. Р. 10.
17. Chiappini E., Regoli M., Bonsignori F., Sollai S., Parretti A., Galli L., de Martino M. Analysis of different recommendations from international guidelines for the management of acute pharyngitis in adults and children // Clin Ther. 2011. Vol. 33 (1). Р. 48–58.
18. Азовскова О.В., Иванчик Н.В., Дехнич А.В., Кречикова О.И., Козлов Р.С., исследовательская группа ПеГАС. Динамика антибиотикорезистентности респираторных штаммов Streptococcus pyogenes в России за период 1999–2009 гг. // Клин. микробиол. антимикроб. химиотер. 2012. № 14 (4). С. 309–321.
19. Logan L.K., McAuley J.B., Shulman S.T. Macrolide treatment failure in streptococcal pharyngitis resulting in acute rheumatic fever // Pediatrics. 2012. Vol. 129 (3). Р. 798–802.
20. Casey J.R., Pichichero M.E. Higher dosages of azithromycin are more effective in treatment of group A streptococcal tonsillopharyngitis // Clin Infect Dis. 2005. Vol. 40 (12). Р. 1748–1755.
21. Altamimi S., Khalil A., Khalaiwi K.A. et al. Short versus standard duration antibiotic therapy for acute streptococcal pharyngitis in children. Cochrane Database Syst Rev. 2009. (1):CD004872.
22. Feinstein A.R., Wood H.F., Epstein J.A., Taranta A., Simpson R., Tursky E. A controlled study of three methods of prophylaxis against streptococcal infection in a population of rheumatic children. II. Results of the first three years of the study, including methods for evaluating the maintenance of oral prophylaxis // N Engl J Med. 1959. Vol. 260 (14). Р. 697–702.
23. Habib G., Hoen B., Tornos P., Thuny F., Prendergast B., Vilacosta I., Moreillon P., de Jesus Antunes M., Thilen U., Lekakis J., Lengyel M., Müller L., Naber C.K., Nihoyannopoulos P., Moritz A., Zamorano J.L. ESC Committee for Practice Guidelines. Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (new version 2009): the Task Force on the Prevention, Diagnosis, and Treatment of Infective Endocarditis of the European Society of Cardiology (ESC). Endorsed by the European Society of Clinical Microbiology and Infectious Diseases (ESCMID) and the International Society of Chemotherapy (ISC) for Infection and Cancer // Eur Heart J. 2009. Vol. 30 (19). Р. 2369–2413.
24. McNeil S.A., Halperin S.A., Langley J.M. et al. Safety and immunogenicity of 26-valent group A streptococcus vaccine in healthy adult volunteers // Clin Infect Dis. 2005. Vol. 41. Р. 1114–1122.
25. Bisno A.L. Acute rheumatic fever: a present-day perspective // Medicine. 1993. Vol. 72 (4). Р. 278–283.
Читайте также:

