Какие лекарства принимают при сепсисе
Обновлено: 25.04.2024
Инфекционное заболевание сепсис является очень опасным для человека. В прошлом оно заканчивалось летальным исходом в 80% случаев. Сегодня благодаря достижениям современной медицины этот показатель уменьшился, но продолжает оставаться достаточно высоким и составляет 30-40%.
Что представляет собой сепсис
Часто сепсис становится продолжением развития различных местных воспалений, например, фурункула, флегмоны, абсцесса, менингита, вызываемого менингококковой инфекцией, которая также может привести к развитию менингококкового сепсиса.
Пациенты, больные сепсисом, как правило, имеют иммунитет, ослабленный первичным воспалительным процессом. Именно на фоне сниженных защитных функций организма повышается риск развития сепсиса, как вторичного воспалительного процесса.
Классификация
Классификация сепсиса проводится по нескольким критериям:
По темпам развития:
- молниеносный – стремительное развитие с возможностью летального исхода в течение 1-2 суток;
- острый – продолжительность развития до 4 недель;
- подострый – продолжительность развития инфекции сепсиса 3-4 месяца;
- рецидивирующий – характерно чередование обострений и затуханий заболевания, продолжительность до полугода;
- хронический – продолжительность более года.
Формы сепсиса у взрослых вторичного типа по зоне локализации первичного очага:
- тонзиллогенный – развивается на фоне ангин, которые были вызваны стафилококками и стрептококками;
- акушерско-гинекологический – риск развития на фоне осложнений после аборта или родов;
- хирургический сепсис – занесение инфекции в кровь из послеоперационной раны;
- плевро-легочный – первичным очагом являются гнойные заболевания легких;
- уросепсис – очагами становятся органы мочеиспускательной системы;
- одонтогенный – связан с заболеваниями, развивающимися в зубочелюстной системе;
- кожный – гнойные заболевания кожи, а также глубокие повреждения кожных покровов (ожоги, инфицированные раны и т.д.);
- отогенный – развивается на фоне заболеваний уха (гнойный средний отит, например);
- риногенный – развивается на фоне распространения инфекций в организме из носовой полости;
- перитонеальный – локализация первичных очагов в органах брюшной полости.
Отдельно следует выделить неонатальный сепсис – системное инфекционное заболевание у новорожденных первых 28 дней жизни. Источником становится образование гнойного процесса в тканях и сосудах пуповины.
Симптомы и признаки сепсиса
Признаки и симптомы сепсиса у взрослых могут быть достаточно обширными и разнообразными. К общим признакам сепсиса относятся:
- повышенная температура тела;
- появление сильного озноба;
- образование местных гнойников;
- обильное потоотделение;
- бледность кожи и усталый, отрешенный вид;
- психоэмоциональные изменения – состояние эйфории или наоборот полная апатия и пассивность;
- гиперемированность лица.
При сепсисе можно наблюдать петехиальные кровоизлияния, которые образовываются на поверхности голеней и предплечий и имеют вид пятен или полос.
По симптомам сепсиса специалисты различают следующие формы:
- синдром системной воспалительной реакции;
- сепсис;
- тяжелый сепсис;
- септический шок.
Причины развития сепсиса
Главное условие развития гнойного сепсиса – попадание в организм пациента возбудителей инфекции (вирусов, грибков, бактерий). Иммунная система начинает активную борьбу с возбудителями, следствием чего и становится воспалительный процесс в организме – происходит массовое инфицирование гнилостными продуктами, образовавшимися в результате разрушения патогенных микроорганизмов. Ослабление иммунной системы приводит к тому, что она не справляется с задачей своевременной локализации патогенных организмов. Они попадают в кровотоки, в результате чего сепсис в крови разносится по всему организму, поражая все органы и системы.
Причины развития сепсиса кроются в создании в организме пациента ряда благоприятных условий:
- появление первичного источника инфекции;
- распространение патогенных возбудителей с потоками крови по всему организму;
- формирование вторичных очагов, которые также становятся источниками распространения инфекции по всему организму;
- развитие воспалительного процесса, как ответ иммунной системы на проникновении инфекции;
- ослабление иммунной системы и, как следствие, её неспособность локализовать инфекцию.
Факторы риска
Дополнительно факторами, которые увеличивают риск развития сепсиса, являются:
- расстройства и нарушения функционирования иммунной системы;
- неправильный подбор при лечении инфекций антибактериальных препаратов;
- несоблюдение правил асептики и антисептики при проведении оперативных вмешательств и при обработке гнойных ран.
Осложнения
Осложнения сепсиса могут быть очень серьезными.
- Септический шок – происходит нарушение функционирования всех органов и систем, нарушается кровоток и обмен веществ. Особая группа риска среди пациентов – люди с ослабленным иммунитетом и пожилые лица. Статистика летального исхода при данном осложнении достигает 50%.
- Тромбофлебит – происходит воспаление венозных стенок, которое сопровождается образованием тромбов. Пациент может испытывать при этом болевые ощущения в зонах поражения вен, на кожных покровах отмечается покраснение и появляется отек конечностей.
- Тромбоэмболия легочной артерии – в большинстве случаев развивается в качестве осложнения на фоне тромбофлебита. Происходит отрыв части тромба и попадание его по токам к крови сначала в сердце, а далее в легочные сосуды. Достигнув мелкого сосуда, тромб способен перекрыть его. Симптоматика может выражаться одышкой, посинением кончиков пальцев, губ и носа, появлением сильной боли в грудной клетке и за грудиной, снижением артериального давления, потерей сознания, обмороками и даже впадением в кому.
- Тромбоэмболия сосудов головного мозга – также одно из осложнений тромбофлебита, при котором часть тромба попадает в головной мозг. Для данного осложнения характерен отрыв тромба в ночное время. Тромбоэмболия данного типа сопровождается состоянием оглушенности и нарушением сознания у пациента, отмечается нарушение движений и чувствительности рефлексов, потеря ориентации во времени и пространстве. Симптоматика в некоторой степени напоминает менингит.
- Кровотечения – результатом поражения сосудов в различных органах могут открываться очаги кровотечения. У пациента появляется характерная бледность, слабость.
- Снижение массы тела – по статистике каждый пациент, страдающий этим заболеванием, теряет около 20% массы своего тела.
Когда следует обратиться к врачу
Диагностика сепсиса
Диагностика сепсиса проводится с использованием целого ряда клинических и лабораторных методов исследования. Специалист назначает анализы при сепсисе и аппаратные исследования:
- общий анализ крови для определения общей картины по течению воспалительного процесса;
- посев крови (может выполняться многократно) позволяет учесть для лечения сепсиса жизненный цикл патогенных возбудителей;
- бакпосев из гнойного очага;
- выделение ДНК патогенного возбудителя методом ПРЦ;
- аппаратные исследования с целью выявления первичных очагов воспаления – УЗИ, рентген, МРТ, компьютерная томография и др.
Лечение сепсиса
Лечение сепсиса назначается в соответствии с установленным диагнозом и распространяется на первичный источник инфицирования. Важным фактором для выбора интенсивных методов терапии является присутствие риска летального исхода.
Основные методы лечения:
- внутривенное введение максимально возможных доз антибиотиков (учитывается чувствительность и индивидуальные особенности организма пациента);
- интенсивная терапия, направленная против токсикоза;
- стимулирование иммунной системы пациента, восстановление её функций.
Ключевым является устранение инфекции из первичных очагов. Антибиотики могут дополняться гормональной терапией. В некоторых случаях может требоваться вливания плазмы крови, глюкозы и глобулина.
Для пациента создаются условия изоляции и покоя. В качестве дополнительной терапии назначается специальная диета. В критических случаях питание пациента осуществляется внутривенно.
При наличии вторичных гнойных очагов для лечения сепсиса применяется хирургическое вмешательство – удаление гноя и промывание очагов специальными растворами, вскрытие абсцессов, хирургическое иссечение пораженных тканей вместе с прилегающими здоровыми.
Профилактика сепсиса
Главным методом профилактики сепсиса – является своевременное и правильное лечение инфекций, ставших причиной развития первичных очагов.
Второй важный момент – строгое соблюдение асептических и антисептических правил проведения любых медицинских операций.
Использование антибактериальных средств должно быть грамотным. Вирусы, грибы и микробы имеют свойство приспосабливаться. Неоправданное применение сильных антибиотиков ведет к тому, что инфекции адаптируются, становятся умней и бороться с ними становится сложней. Самолечение следует исключить принципиально. Лучшее решение – обращение к специалисту.
Как записаться к специалисту
Все исследования проводятся на современном оборудовании, в максимально сжатые сроки. При назначении лечения врачи всегда применяют индивидуальный подход, позволяющий победить болезнь максимально щадящим способом для организма. Помните, что чем раньше вы обратитесь к врачу, тем более простым и коротким будет лечение.
На сайте клинике можно ознакомиться с информацией о стоимости предоставляемых услуг. Звоните, если у вас остались какие-то вопросы, мы поможем вам!
Резюме
Несмотря на многочисленные усилия проникнуть в суть воспалительных реакций, лежащих в основе патогенеза сепсиса, ряд клинических исследований по модулированию иммунного ответа с использованием антиэндотоксиновых антител, антител к фактору некроза опухоли-α (ФНО-α) и растворимых ФНО-рецепторов не смогли продемонстрировать клинические преимущества. Аналогичные результаты наблюдали при использовании гидрокортизона или интенсивном контроле уровня глюкозы путем постоянной инфузии инсулина.
Иммуномодулирующий эффект макролидов был продемонстрирован у больных хроническими легочными заболеваниями - диффузным панбронхиолитом и муковисцидозом. Благоприятные клинические исходы внебольничной пневмонии при лечении β-лактамными антибиотиками в комбинации с макролидами также объясняются иммуномодулирующим действием последних. Эффективность макролидов в отношении грамотрицательных микроорганизмов в экспериментальных моделях сепсиса послужила основанием для инициации клинического исследования иммуномодулирующего действия кларитромицина у 200 больных вентилятор-ассоциированной пневмонией и сепсисом.
Сепсис занимает 10-е место в списке ведущих причин смерти в США. Сепсис развивается у 11-12% больных отделений интенсивной терапии (ОИТ) с показателями смертности 48,4-55,2% (в ОИТ и госпитальной). Несмотря на своевременную постановку диагноза и раннее начало антибиотикотерапии, смертность у больных сепсисом по-прежнему высока. Очевидно, это объясняется вовлечением других механизмов, в частности избыточного иммунного ответа, которые приводят к развитию полиорганной недостаточности (ПОН) с неблагоприятным исходом для больного. Поэтому одним из ключевых направлений в лечении сепсиса является воздействие на иммунный ответ.
Индукторами септической реакции считаются определенные компоненты/метаболиты микробной клетки - эндотоксины (липополисахарид - ЛПС), липотейхоевая кислота, зимозан и бактериальная ДНК, которые активируют моноциты, прикрепляясь к толл-рецепторам клеточной стенки, и таким образом стимулируют внутриклеточные сигнальные пути. Это приводит к активации ядерного фактора NF-κΒ, генной экспрессии про- и противовоспалительных цитокинов, среди которых наиболее изученными являются ФНО-α и интерлейкины (ИЛ) - ИЛ-1β, ИЛ-6, ИЛ-8, ИЛ-10. Гиперпродукция этих цитокинов может привести к развитию ПОН, синдрому диссеминированного внутрисосудистого свертывания и гипергликемии.
В эксперименте показано подавление кларитромицином высвобождения ИЛ-8 клеточной культурой человеческих моноцитов после их предварительной стимуляции клеточными лизатами P. aeruginosa и Escherichia coli благодаря ингибированию транскрипции ядерного фактора NF-κΒ и активатора протеина 1. Иммуномодулирующее действие макролидов при остром воспалении подтверждается данными ретроспективного анализа результатов лечения внебольничной пневмонии у 1518 больных в Испании: смертность 6,9% - при лечении комбинацией β-лактама и макролида, 13,3%- при лечении только β-лактамом. Анализ 409 случаев пневмонии, вызванной S.pneumoniae, показал снижение макролидами риска смерти в 2,5 раза, исключив влияние макролидов на исход за счет подавления атипичных патогенов. Эти данные подтвердились в ретроспективном анализе 2349 больных пневмонией.
Предпочтение кларитромицину отдано в силу того, что азитромицин не обеспечивает достаточные сывороточные концентрации, необходимые для подавления продукции провоспалительных цитокинов моноцитами. В экспериментальной модели сепсиса, вызванного полирезистентными штаммами P. aeruginosa, Klebsiella pneumoniae и E. coli (не относящимися к спектру активности кларитромицина), кларитромицин вводили внутривенно одновременно с инокуляцией бактерий либо уже после появления симптомов сепсиса (для максимального приближения к клиническим условиям). При отсутствии подавления роста бактерий кларитромицин в значительной мере ослабил воспалительную реакцию, что подтверждалось меньшей инфильтрацией тканей нейтрофилами и лимфоцитами, снижением сывороточной концентрации ФНО-α и сывороточного оксидантного стресса, а также повысил выживаемость. Максимальные сывороточные концентрации кларитромицина в этом исследовании варьировали в диапазоне 5-10 мкг/мл и достигались через 30 мин после введения.
Клиническая эффективность кларитромицина у больных сепсисом и вентилятор-ассоциированной пневмонией (ВАП)
Двести больных ВАП, осложненной нозокомиальным сепсисом, были рандомизированы в группы лечения кларитромицином и плацебо (100 пациентов в каждой группе), кларитромицин вводили в дозе 1 г/сут в виде внутривенной 1-часовой инфузии в течение 3 дней подряд с намерением достичь сывороточных концентраций 5-10 мкг/мл. Дополнительная антибактериальная терапия назначалась по усмотрению лечащего врача. В исследовании использовались международные критерии сепсиса, тяжелого сепсиса и септического шока.
Группы кларитромицина и плацебо были сопоставимы по возрасту, половой принадлежности, сопутствующим заболеваниям, тяжести сепсиса и степени органной недостаточности у пациентов, равно как и степени респираторной дисфункции (значению отношения парциального давления кислорода к фракции вдыхаемого кислорода -рО2/FiO2) и спектру используемых дополнительно иммуномодулирующих препаратов (низких доз гидрокортизона и инфузии инсулина для поддержания уровня глюкозы в пределах 80-110 мг/дл).
Этиологию сепсиса определяли посевом трахеобронхиального секрета с последующим бактериологическим исследованием до начала лечения кларитромицином, а затем на 5 и 10-е сутки. В группах плацебо и кларитромицина культуры грамотрицательных патогенов (10 5 КОЕ) выделены у 68 и 66% пациентов соответственно (разница статистически незначима), в том числе Acinetibacter baumannii (63,2%), P. aeruginosa (17,6%), K. pneumoniae (8,8%). Частота выделения указанных возбудителей в группе кларитромицина составила 54,5, 25,8 и 7,6% соответственно.
Для исключения влияния других антибактериальных препаратов на интерпретацию эффектов кларитромицина и клинических исходов среди выделенных патогенов определили пропорцию чувствительных микроорганизмов к одному или более используемым в группе антибиотикам. Таковых оказалось 62,5% в группе плацебо и 75,4% - в группе кларитромицина (р=0,44). Эрадикация патогена к 5-му дню была достигнута у 37,3% пациентов из группы плацебо и 42,6% пациентов из группы кларитромицина (р=0,31), а к 10-му дню - у 41,4 и 46,2% соответственно (р=0,82).
Обе группы сравнивали по следующим клиническим исходам/параметрам: резолюция ВАП, время до отключения от аппарата искусственной вентиляции легких (ИВЛ) (экстубации), риск смерти. Среднее время резолюции ВАП составило 15,5 сут в группе плацебо и 10,0 сут в группе кларитромицина (р=0,011). Средний период времени до экстубации составил 22,5 и 16,0 сут соответственно (р=0,047). Полученные данные согласовались с результатами оценки по шкале легочной инфекции CPIS (Clinical Pulmonary Infection Score): исходные значения составили 7,92 и 7,62 балла в группах плацебо и кларитромицина соответственно (р=0,29), на 5-е сутки - 6,10 и 5,23 балла, на 10-е - 5,88 и 5,09 (р=0,032).
Показатель выживаемости зависел от развития у пациентов септического шока в сочетании с ПОН -основной причины смерти. В группе плацебо относительный риск смерти ввиду указанных причин составил 19,0, а в группе кларитромицина он был снижен до 3,78 (р=0,043).
В целом, ПОН развилась у 22 пациентов, не имевших симптомов органной недостаточности на момент включения в исследование. Средний период времени до проявления симптомов органной недостаточности составил 3,38 сут в группе плацебо и 5,78 - в группе кларитромицина (р=0,006).
В группе кларитромицина не выявили риска развития каких-либо серьезных побочных эффектов в связи с введением препарата.
Полученные результаты могут послужить основанием для назначения кларитромицина внутривенно больным сепсисом и ВАП. Предлагаемые показания к применению кларитромицина: 1) ВАП - ввиду обеспечения кларитромицином более раннего разрешения пневмонии и более раннего отключения от ИВЛ; 2) септический шок с ПОН -ввиду существенного снижения риска смерти.
Могут рассматриваться разные гипотезы о механизме действия кларитромицина. Исходя из накопленных данных (у больных с хроническими воспалительными заболеваниями дыхательных путей и в модели экспериментального сепсиса), механизм действия кларитромицина включает модулирование иммунного ответа хозяина и инструмента общения бактерий - quоrum sensing, о чем свидетельствует пролонгирование кларитромицином промежутка времени до развития ПОН у септических больных.
Заключение
Сепсис и септический шок остаются одной из основных причин гибели больных в ОИТ. Попытки использовать ряд препаратов с разным механизмом действия с целью модулирования иммунного ответа хозяина практически не изменили показатели смертности у этой категории больных (см. рисунок).
Наблюдаемые в двойном слепом рандомизированном клиническом исследовании эффекты внутривенного лечения кларитромицином больных ВАП и сепсисом позволяют смотреть в будущее с оптимизмом. Необходимы дополнительные клинические исследования для четкого определения показаний к применению кларитромицина в качестве иммуномодулятора при сепсисе.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лечение сепсиса было актуальным в продолжение всего периода изучения этого патологического состояния. Количество методов, применявшихся для его лечения, огромно. Отчасти это можно объяснить гетерогенной природой септического процесса.
В основе предложенных методических рекомендаций - анализ результатов клинических исследований, выполненных экспертами 11 ведущих мировых объединений специалистов и распределённых в зависимости от уровня их доказательности
В соответствии с методическими рекомендациями предложены следующие мероприятия.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Микробиологическое исследование
Все пробы на микробиологические исследования берут сразу при поступлении больного, до начала антибактериального лечения. На исследование должны быть взяты по крайней мере две пробы крови. При этом одну пробу крови берут с помощью пункции периферической вены, а вторую - из центрального венозного катетера (если таковой установлен ранее). На микробиологические исследования также отправляют образцы физиологических жидкостей (мочу, если установлен мочевой катетер или есть веские основания для исключения вероятности инфекции мочевой системы), секрет бронхиального дерева, раневое отделяемое и другие образцы в соответствии с клинической картиной ведущей патологии.
Первичное интенсивное лечение
Направлены на достижение в первые 6 ч интенсивного лечения (мероприятия начинают проводить сразу после постановки диагноза) следующих значений параметров:
Если переливанием различных инфузионных сред не удаётся достичь подъёма ЦВД и уровня сатурации смешанной венозной крови до указанных цифр, то рекомендуют:
- переливание эритромассы до достижения уровня гематокрита, равного 30%;
- инфузию добутамина в дозе 20 мкг/кг в минуту.
Проведение указанного комплекса мероприятий позволяет снизить летальность с 49,2 до 33,3%.
Антибактериальное лечение
Лечение антибиотиками широкого спектра действия начинают в течение первого часа после постановки диагноза. Выбор антибактериального препарата основывают на данных обследования больного с оценкой вероятного возбудителя и с учётом данных локального мониторинга микрофлоры стационара (отделения).

[15], [16], [17], [18], [19], [20], [21], [22], [23]
Контроль источника инфекции
Каждый пациент с признаками тяжёлого сепсиса должен быть тщательно обследован для обнаружения источника инфекционного процесса и проведения соответствующих мероприятий по контролю за источником (source control), в состав которых входят три группы оперативных вмешательств:
Выполненные исследования, базирующиеся на принципах доказательной медицины, свидетельствуют о том, что можно считать доказанным алгоритм лечения двух форм хирургических инфекций.
Доказано, что проведение операции при некротизирующем фасциите спустя 24 ч и более после постановки диагноза даёт снижение летальности до 70%, а проведение операции в срок до 24 ч - снижение летальности до 13%. Принципиально важный момент - необходимость стабилизации гемодинамических показателей (не нормализации!). Необходимо отметить, что оперативное вмешательство по устранению зоны некроза относится к реанимационным мероприятиям, и чем ранее выполнена операция, тем больше шансов у больного. Оперативные вмешательства, проведённые в позднем периоде при наличии развернутой картины ДВС и полиорганной недостаточности, не приводили к снижению летальности.
- инфузионное лечение;
- применение вазопрессоров;
- инотропное лечение;
- использование малых доз стероидов;
- использование рекомбинантного активированного протеина С;
- трансфузионное лечения;
- алгоритм ИВЛ при синдроме острого повреждения лёгких/респираторном дистресс-синдроме взрослых (СОПЛ/РДСВ);
- протокол седации и анальгезии у больных с тяжёлым сепсисом;
- протокол контроля гликемии;
- протокол лечения ОПН;
- протокол использования бикарбоната;
- профилактику тромбоза глубоких вен;
- профилактику стресс-язв;
- заключение.
В конце XX в. три проблемы, представляющие на протяжении веков неразрешимую задачу для клиницистов, и прежде всего хирургов, сводившую на нет множество блестящих операций при различных заболеваниях, ранениях и травмах, - воспаление, инфекция и сепсис - были представлены в качестве целостной системы. Современные представления о патогенезе воспаления позволяют утверждать, что эта реакция для всех видов повреждений едина и, более того, необходима для восстановления организма после перенесённой операции или травмы. Это с полной очевидностью доказали многочисленные эксперименты, в которых тем или иным способом отключали воспалительный ответ на незначительную рану мягких тканей у подопытного животного. Если в контрольной группе все испытуемые смогли самостоятельно преодолеть последствия ранения, то в опытной группе все животные погибли.
В современных представлениях об инфекционном процессе сегодня по-прежнему нет окончательной ясности. Попадание микроорганизмов в раневый канал приводит к микробному загрязнению, однако многочисленные работы во время Великой Отечественной войны, различных локальных конфликтов, опыт хирургов мирного времени доказывают, что микрофлора, загрязняющая рану, колонизирующая её (вегетирующая в ране) и вызывающая инфекционный процесс,- три различных понятия. Только сверхвысокие дозы микроорганизмов, когда их число превышает 10 6 на 1 г ткани, попадающие в рану в ходе экспериментального заражения или, например, в клинической практике при ранениях левой половины толстой кишки, способны сразу преодолеть защитные барьеры макроорганизма. К счастью, такие случаи крайне редко наблюдают на практике. Необходимость дифференцирования микробного загрязнения, микрофлоры раны и микрофлоры, вызывающей инфекционный процесс, следует особенно отчётливо осознавать при анализе данных микробиологического исследования раневого отделяемого, а также при анализе причин развития инфекционных осложнений.
При современном подходе к пониманию патогенеза сепсиса его определяют как системную воспалительную реакцию на инфекционный процесс. Такая трактовка вызывает в ряде случаев неоднозначную реакцию. В самом деле, каждое повреждение сопровождается воспалением на местном и на системном уровне (признаки системного воспаления).
Во-первых, несомненно, тяжёлый сепсис - результат взаимодействия микроорганизмов и макроорганизма, повлекший за собой нарушение функций одной или нескольких ведущих систем жизнеобеспечения, что признают все ученые, занимающиеся этой проблемой.
Во-вторых, простота и удобство используемого подхода в диагностике тяжёлого сепсиса (критерии системной воспалительной реакции, инфекционный процесс, критерии диагностики органных нарушений) дают возможность выделять более или менее однородные группы больных.
Важнейшими достижениями практической реализации подхода к пониманию сепсиса, предложенного Р. Боном, стало получение объективных данных по эпидемиологии сепсиса, впервые показавших, что частота тяжёлого сепсиса превосходит частоту инфаркта миокарда, а летальность при тяжёлом сепсисе превышает летальность от инфаркта миокарда.
Не менее, а, может быть, более важным практическим результатом внедрения указанного подхода стала разработка научно обоснованных методов лечения тяжёлого сепсиса на базе принципов клинической эпидемиологии и доказательной медицины. Барселонская декларация, объективно определившая алгоритмы лечения больных с тяжёлым сепсисом, позволила в значительной степени нивелировать многочисленные спекуляции по применению различных методов для лечения сепсиса. Так, в частности, не получили подтверждения многие из предлагаемых методов иммунокоррекции, чрезвычайно широко использующиеся в отечественной медицинской практике. Единственный метод, получивший теоретическое обоснование для иммунокоррекции при сепсисе, - пассивная иммунозаместительнон лечение. Проведённые клинические испытания выявили з
- противоречивые данные при использовании IgG, что не позволяет рекомендовать g
- его препараты для этих целей. Единственный получивший доказательную базу ц
- метод - использование обогащенных иммуноглобулинов, содержащих IgG, IgM, IgA.
Использование широко распространённых в России методов экстракорпоральной гемокоррекции (гемодиализа или продолженной гемофильтрации) показано лишь при лечении ОПН.
Данные Барселонской декларации о снижении летальности при тяжёлом сепсисе на 25% за 5 лет в результате внедрения принципов лечения, получивших доказательную базу, обнадеживают. Усилия специалистов должны быть направлены на совершенствование эффективности лечения этой крайне тяжёлой категории больных. Сегодня это возможно при условии объединения усилий учёных различных специальностей на базе решений Согласительной конференции и разработанной на их основе теории патогенеза сепсиса. Вместе с тем остаётся ещё множество нерешённых вопросов, связанных с ранней диагностикой и мониторированием сепсиса, возможностью его раннего и эффективного прогнозирования.
В качестве одного из важных направлений развития позитивных тенденций в лечении тяжёлого сепсиса можно назвать иммунофизиологический подход, ориентированный на взаимодействие генетически детерминированных медиаторов индивидуального системного воспалительного ответа.

[24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
Сепсис (инфекционное заражение крови) – это тяжелое патологическое состояние, которое описывается, как нахождение возбудителя (микроба или грибков) в крови.
Развитие септического процесса является опасным для жизни состоянием и при несвоевременном лечении может приводить к гибели человека.
Возбудителями могут становиться микробы или патогенные грибки. Основными микробными агентами являются:
- синегнойная палочка, патогенные штаммы стафилококка,
- патогенные штаммы кишечной палочки,
- пневмококк, менингококк, клебсиелла,
- туберкулезная микобактерия,
- в редких случаях может возникать сепсис, вызванный грибками Candida или другими видами грибков.
Процесс развивается в случае снижения общей сопротивляемости организма к инфекции, истощения иммунной системы хроническими инфекционными процессами или наличием гнойных очагов, в случае снижения защитной функции естественных барьеров – кожи, кишечника, легких.
В результате организм не может локализовать и уничтожить микробы, они беспрепятственно проникают в кровь, в то время как в крови, за счет нарушения иммунитета, снижено количество бактерицидных компонентов и иммунных клеток.
В каждом конкретном случае очаги первичной инфекции могут быть разными – от кариозных зубов и миндалин, до абсцессов в брюшной полости и гнойных ран кожи.
Обычно сепсис возникает
- при диабете,
- при онкологических заболеваниях,
- при рахите или иммунодефицитах (врожденных или приобретенных),
- при тяжелых травмах или ожогах,
- при длительном приеме иммуносупрессоров или в случае длительной рентгено- и химиотерапии.
Выделяется несколько видов сепсиса, отличающихся по механизму развития и типам возбудителей:
- Кожный сепсис - очаги инфекции первично возникают на коже (ожоги, раны, гнойные процессы).
- Ротовой (оральный) сепсис - первичные очаги расположены в полости рта или глотке (кариозные полости, пульпиты, остеомиелиты челюсти, миндалины, заглоточные абсцессы).
- Акушерский (гинекологический) с первичными очагами в матке или половой сфере после родов, при воспалительных процессах малого таза.
- Отогенный сепсис, с первичным очагом в области среднего уха или рядом с ним.
- Хирургический (диагностический) - возникает после оперативных вмешательств с заносом инфекции или после проведения диагностических манипуляций.
- Криптогенный, с неизвестным или невыясненным первичным очагом заражения.
- Внутрибольничный сепсис - особое состояние, характеризующееся инфицированием опасными штаммами микробов, устойчивых к терапии.
В отличие от обычных инфекций, сепсис имеет особенные условия протекания. Для него характерно:
- Обязательное наличие первичного очага, пусть даже и невыясненного, но он имеется всегда. Причем, этот очаг должен быть тесно связан с кровеносными или лимфатическими путями.
- При сепсисе возбудитель должен многократно проникать в кровь (это состояние называют септицемией).
- Характерно формирование вторичных инфекционных очагов, в которых размножается возбудитель и вновь проникает в кровь (септикопиемия).
- Организм не в состоянии обеспечить должный иммунный ответ на инфекцию и активизировать защитные реакции клеток и тканей против возбудителей.
Только при наличии всех этих условий выставляется диагноз сепсиса.
Признаки сепсиса во многом зависят от первичного очага и типа возбудителя, но для септического процесса характерно несколько типичных клинических симптомов:
- сильные ознобы,
- повышение температуры тела (постоянное или волнообразное, связанное с поступлением в кровь новой порции возбудителя),
- сильная потливость со сменой нескольких комплектов белья за сутки.
Это три основных симптома сепсиса, они являются наиболее постоянными проявлениями процесса. К ним в дополнение могут быть:
- бледность кожи и слизистых, восковой цвет лица,
- усталость и безучастность пациента, изменения в психике от эйфории до сильной апатии и ступора,
- впалые щеки с сильно выраженным румянцем на щеках на фоне общей бледности,
- кровоизлияния на коже в виде пятен или полосок, особенно на руках и ногах,
- герпесоподобные высыпания на губах, кровоточивость слизистых,
- нарушение дыхания, снижение давления,
- уплотнения или гнойнички на коже,
- уменьшение объема мочи.
Процесс может развиваться по следующим сценариям:
- молниеносно – развивается за 1-3 суток,
- остро - развивается спустя 4-60 суток с момента формирования первичного очага,
- подостро - течение длится от двух до шести месяцев,
- хронически - длится более полугода,
- рецидивирующе - чередуются периоды развития сепсиса с периодами полного здоровья.
Диагноз устанавливается при наличии типичной картины сепсиса с подтверждением его лабораторными данными.
Производится посев крови и отделяемого из очагов воспаления. Проведение посевов с обнаружением возбудителя должно быть многократным, так как у возбудителей существуют жизненные циклы, а проведение терапии может существенно изменять картину крови и уровня микроба в ней.
При обнаружении в крови и содержимом первичного очага аналогичных микробов, диагноз подтверждается.
Для уточнения лечения проводится еще и определение чувствительности микробов к антибиотикам.
Кроме того, проводятся общий анализ крови с выявлением воспалительной картины, биохимический анализ крови с выявлением воспалительных сдвигов, газовый состав, электролитный состав и ее свертываемость.
Проводят рентген грудной клетки, УЗИ внутренних органов с поиском первичных очагов инфекции.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Сепсис лечится только в инфекционном или терапевтическом стационаре, в отделении реанимации и интенсивной терапии.
Принципы лечения аналогичны лечению других очагов инфекции, но учитываются общее тяжелое состояние и риск летального исхода.
- антибиотики в максимальных дозах с учетом чувствительности, внутривенно.
- проводят активную борьбу с токсикозом,
- активизируют собственную иммунную систему, корректируют нарушенные процессы жизнедеятельности.
Необходимо создание покоя и изоляции, назначается особая диета, в случае тяжелого состояния – искусственное внутривенное питание.
Важно удаление инфекции из первичного очага, применение двух и более антибиотиков иногда в сочетании с гормонами.
При необходимости больным производят вливание плазмы крови, гамма-глобулина и глюкозы.
При формировании вторичных гнойных очагов необходимо их хирургическое лечение – вскрытие абсцессов, удаление гноя и промывание ран, иссечение пораженных участков.
Не смотря на все мероприятия, прогноз при сепсисе серьезный – летальность достигает 60%, инвалидизация после перенесенного сепсиса также довольно высока.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
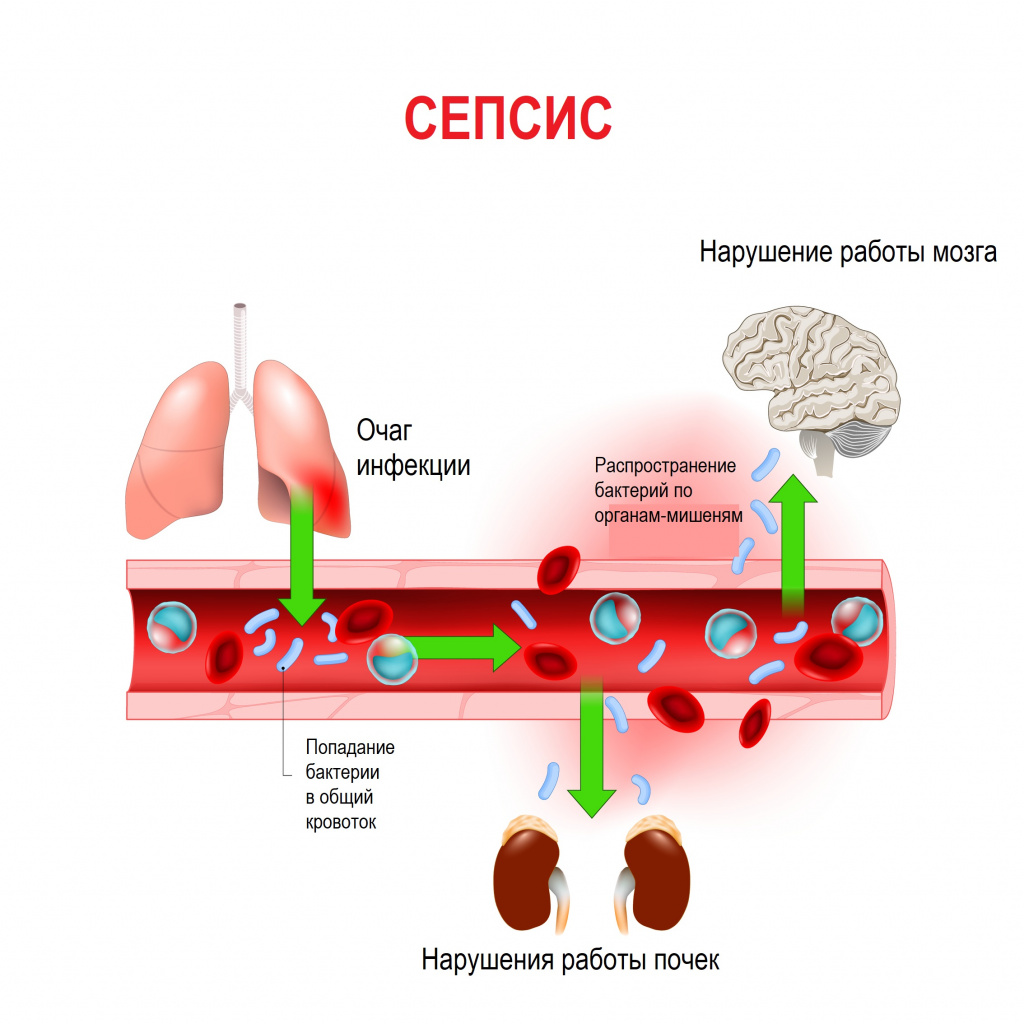
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
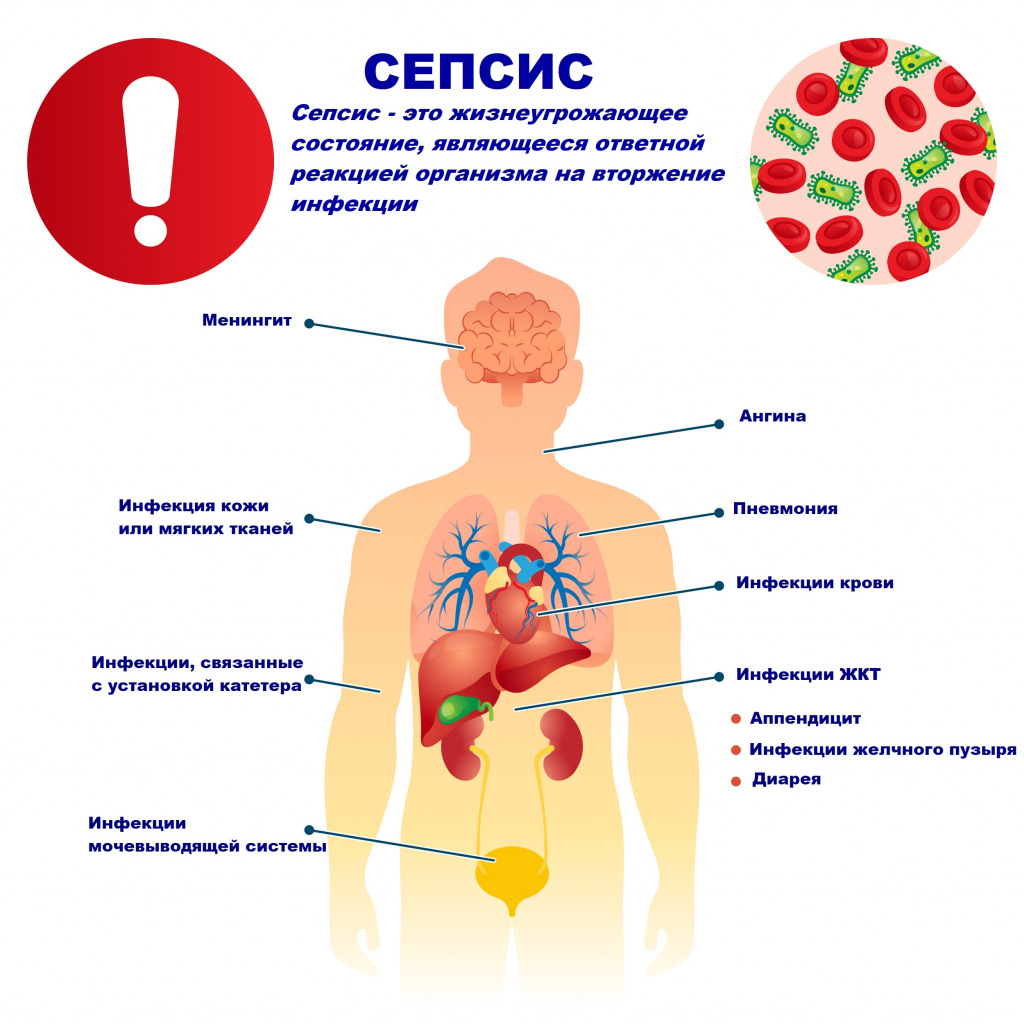
Причины возникновения сепсиса
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Читайте также:

