Какое звено патогенеза определяет тяжесть течения холеры
Обновлено: 25.04.2024
17. Какой из антибактериальных препаратов не назначают для лечения генерализованной формы сальмонеллеза?
- 1. фуразолидон;
- 2. ампициллин;
- 3. левомицетин;
- 4. ципрофлоксацин.
- 1. 3%;
- 2. 6%;
- 3. 8%;
- 4. 10% и выше.
- 1. нейтрофильный лейкоцитоз;
- 2. лейкопения с относительным лимфоцитозом;
- 3. лейкоцитоз с лимфоцитозом;
- 4. лейкоцитоз с эозинофилией.
- 1. регидрон;
- 2. цитроглюкосалан;
- 3. 5% раствор глюкозы;
- 4. физиологический раствор;
- 5. хлосоль.
21. Укажите звено патогенеза, отличающее генерализованную форму сальмонеллеза от гастроинтестинальной:
- 1. проникновение сальмонелл в слизистую оболочку тонкого кишечника;
- 2. интоксикация;
- 3. бактериемия;
- 4. паренхиматозная диффузия возбудителя.
- 1. зуд и жжение в области ануса;
- 2. раздражительность;
- 3. плохой сон;
- 4. гепатоспленомегалия.
- 1. высокая температура;
- 2. миалгия;
- 3. диарея;
- 4. гиперемия лица, склерит.
- 1. кровь;
- 2. моча;
- 3. кал;
- 4. слюна.
- 1. бледность кожных покровов;
- 2. розеолезная экзантема;
- 3. гепатоспленомегалия;
- 4. тахикардия.
- 1. увеличение ОЦК;
- 2. ацидоз;
- 3. гипокалиемия;
- 4. гипохлоремия.
- 1. кашель;
- 2. лихорадка;
- 3. отек лица;
- 4. миалгии.
- 1. проникновение вибриона в энтероциты;
- 2. слущивание эпителия тонкой кишки;
- 3. поражение вегетативной иннервации тонкой кишки;
- 4. воздействие токсических субстанций на ферментные систе¬мы энтероцитов.
- 1. прямая кишка;
- 2. сигмовидная кишка;
- 3. двенадцатиперстная кишка;
- 4. слепая и восходящий отдел толстой кишки.
- 1. кора головного мозга;
- 2. двигательные ядра продолговатого мозга;
- 3. периферические нервы;
- 4. ганглии.
- 1. обильный, водянистый, зловонный;
- 2. обильный, водянистый, без калового запаха и окраски;
- 3. обильный, водянистый, зеленоватой окраски;
- 4. водянистый, с примесью крови.
- 1. изотоническое обезвоживание;
- 2. интоксикация;
- 3. дегидратация в сочетании с интоксикацией.
- 1. повышение связанной фракции;
- 2. повышение связанной и свободной фракций в одинаковой мере;
- 3. повышение свободной фракции;
- 4. повышение связанной фракции при умеренном повышении свободного билирубина.
- 1. аминогликозиды;
- 2. нитрофураны;
- 3. сульфаниламиды;
- 4. макролиды.
- 1. пенициллин;
- 2. фталазол;
- 3. эритромицин;
- 4. ципрофлоксацин.
- 1. непосредственное воздействие вируса на гепатоциты;
- 2. иммунный ответ на вирусные антигены и аутоантигены;
- 3. поражение желчных ходов.
- 1. несколько часов;
- 2. одни сутки;
- 3. 2-3 суток;
- 4. 7-28 дней.
- 1. трисоль;
- 2. дисоль;
- 3. хлосоль;
- 4. цитраглюкосолан.
- 1. кровь;
- 2. кал;
- 3. моча;
- 4. желчь.
- 1. кровь;
- 2. кал;
- 3. моча;
- 4. желчь.
44. Укажите один из механизмов диарейного синдрома, характерный для всех острых кишечных диарейных заболеваний:
- 1. инвазия возбудителя в энтероциты;
- 2. внедрение возбудителя в кровь;
- 3. воздействие токсинов на аденилатциклазную систему;
- 4. внедрение возбудителя в подслизистый слой кишечника.
- 1. двенадцатиперстная кишка;
- 2. тощая кишка;
- 3. подвздошная кишка;
- 4. толстая кишка.
46. Укажите, какой биологический субстрат используется при сальмонеллезе гастроинтестинальной формы для подтверждения диагноза:
- 1. кровь;
- 2. кал;
- 3. моча;
- 4. желчь.
- 1. высокая температура, диффузные боли в животе, водянистый обильный стул;
- 2. высокая температура, боли в правой подвздошной области, кашицеобразный стул;
- 3. высокая температура, боли в левой подвздошной области, кашицеобразный стул;
- 4. высокая температура, кашицеобразный стул без болей в животе.
- 1. бисептол;
- 2. ремантадин;
- 3. эритромицин;
- 4. пенициллин.
- 1. белковые фракции крови;
- 2. протромбиновый индекс;
- 3. АлАт;
- 4. уровень холестерина.
- 1. боли в животе;
- 2. положительный симптом Щеткина;
- 3. тахикардия, падение АД.
- 1. высокая температура;
- 2. головная боль;
- 3. розеолезная сыпь;
- 4. слабость.
- 1. тетрациклин;
- 2. фторхинолоны;
- 3. физиологический раствор;
- 4. цитроглюкосолан.
- 1. высокая температура, головная боль, миалгии, трахеит, не¬продуктивный насморк;
- 2. субфебрильная температура, ларингит, ринит;
- 3. высокая температура, увеличение миндалин, лимфатических узлов, фарингит.
- 1. высокая температура;
- 2. фарингит;
- 3. ринит;
- 4. лимфаденопатия;
- 5. артриты.
- 1. грипп;
- 2. парагрипп;
- 3. риновирусная инфекция;
- 4. аденовирусная инфекция.
- 1. нейтрофильный лейкоцитоз;
- 2. лейкопения с относительным лимфоцитозом;
- 3. лейкоцитоз, лимфоцитоз, моноцитоз, атипичные мононуклеары;
- 4. лейкопения, лимфоцитоз, моноцитоз.
- 1. плеоцитоз;
- 2. снижение сахара;
- 3. лимфоцитарный плеоцитоз;
- 4. обнаружение возбудителя.
- 1. пятнистая;
- 2. нодозная;
- 3. папулезная;
- 4. геморрагическая с некрозом.
59. Какая суточная доза пенициллина верна для лечения менингококкового менингита средней тяжести, вес больного 80 кг?
- 1. 2 млн ЕД;
- 2. 6 млн ЕД;
- 3. 8 млн ЕД;
- 4. 24 млн ЕД.
- 1. грипп;
- 2. парагрипп;
- 3. риновирусная инфекция;
- 4. аденовирусная инфекция.
- 1. грипп;
- 2. парагрипп;
- 3. риновирусная инфекция;
- 4. аденовирусная инфекция.
- 1. лимфаденопатия;
- 2. кашель;
- 3. насморк;
- 4. осиплость голоса;
- 5. повышение температуры.
63. Какой вирусный гепатит чаще сопровождается хронизацией патологического процесса с исходом в цирроз?
Что такое сальмонеллез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сальмонеллёз — это острое инфекционное заболевание желудочно-кишечного тракта с возможностью дальнейшей генерализации процесса (распространением заболевания по всему организму). Причина развития сальмонеллёза — различные серотипы бактерий рода Salmonella. К клиническим характеристикам сальмонеллёза относят синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (гастрит, энтерит), синдром обезвоживания, гепатолиенальный синдром (увелечение печени и/или селезёнки) и иногда синдром экзантемы (высыпания).
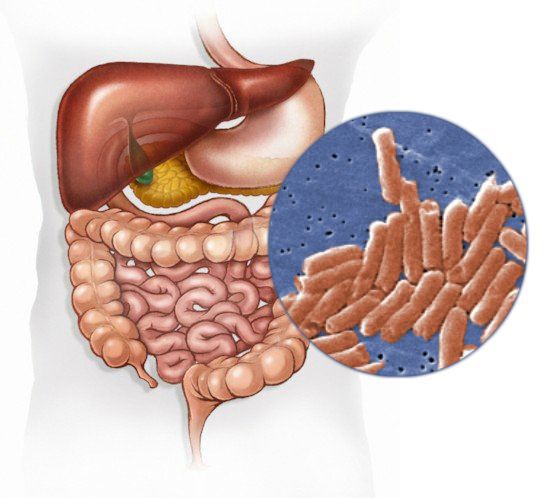
Возбудитель
семейство — кишечные бактерии (Enterobacteriaceae)
род — Сальмонелла (Salmonella)
Существует 7 подвидов (более 2500 сероваров). Наиболее актуальные серовары: typhimurium, enteritidis, panama, london.
Представлены следующей антигенной структурой:
- О-антиген (соматический, термостабильный);
- H-антиген (жгутиковый, термолабильный);
- К-антиген (поверхностный, капсульный);
- Vi-антиген (антиген вирулентности — степень способности штамма вызвать заболевание; является компонентом О антигена);
- М-антиген (слизистый).
К факторам патогенности (механизмам приспособления бактерий) относятся:
- холероподобный энтротоксин — интенсивная секреция жидкости в просвет кишки;
- эндотоксин (липополисахарид) — общее проявление интоксикации;
- инвазия — заражение.
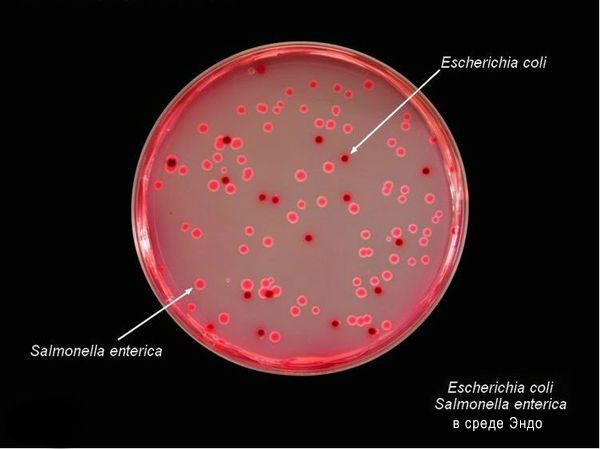
Тинкториальные свойства: разлагают глюкозу и маннит, образовывая кислоту и газ, продуцируют сероводород. Грамм-отрицательные палочки подвижны, спор и капсул не образуют. Растут на обычных питательных средах, образуя прозрачные колонии, на мясо-пептонном агаре с образованием колоний голубоватого цвета, на среде Эндо образуют прозрачные розовые колонии, на среде Плоскирева — бесцветные мутные, на висмут-сульфитном агаре — чёрные с металлическим блеском.
Высокоустойчивы во внешней среде (без агрессивных воздействий), активно размножаются в мясе и молоке (до 20 суток), в воде сохраняют жизнесособность до 5 мес., в почве — до 9 мес., в комнатной пыли — до 6 мес., в колбасе — до 1 мес., в яйцах — до 3 мес., в фекалиях сохраняются до 4 лет. При 56 °C погибают через 3 минуты, при кипячении мгновенно. Сальмонеллы, которые находятся в куске мяса массой 400 гр и толщиной до 9 см, погибают при его варке за 3,5 часа. Соление и копчение оставляет сальмонелл в живых. Воздействие кислот и хлорсодержащих дезинфицирующих средств вызывает их гибель. В последнее десятилетие появились штаммы сальмонелл, устойчивые ко многим антимикробным препаратам. [2] [5]
Эпидемиология
Зооантропоноз, распространённый повсеместно.
Источники инфекции: домашние животные (сами не болеют), птицы, человек (больной и носитель).
Резервуары инфекции и причина эпидемических вспышек сальмонеллеза: грызуны, дикие птицы, тараканы, улитки, лягушки, змеи.
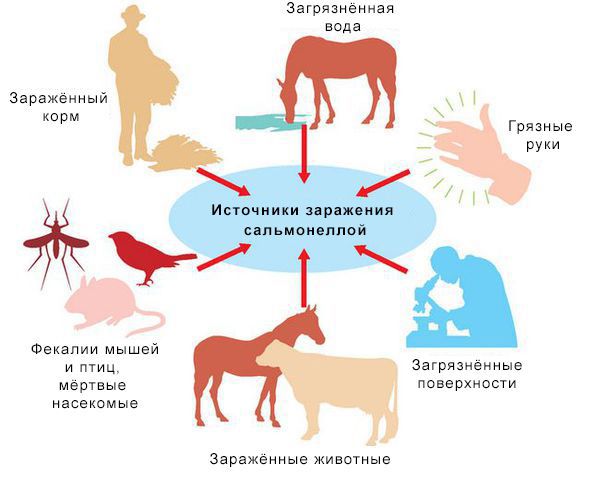
Механизм передачи: фекально-оральный (пути — алиментарный, т. е. через органы ЖКТ, водный, контактно-бытовой). В основном источниками заражения являются птицы, яйца и молочные продукты. Инфицирующая доза 10*5-10*8 микробных тел.
Факторы риска
- детский возраст до 5 лет;
- возраст до 12 месяцев, особенно высока вероятность заболеть без грудного вскармливания;
- иммунодефицит (в основном у младенцев и лиц старше 65 лет, а так же у пациентов с ВИЧ в стадии СПИДа, принимающих иммунодепрессивные препараты);
- регулярный приём препаратов, снижающих кислотность желудка;
- употребление сырого и недостаточно термически обработанного мяса, молочных продуктов и яиц;
- частый контакт с животными с несоблюдением правил гигиены;
- посещение стран с низким уровнем жизни.
В России в 2016 г. заболеваемость была – 26 на 100 тыс. населения, у детей в до 14 лет – 71 на 100 тыс. Для сравнения в США среднегодовая заболеваемость — 15 на 100 тыс. (1,35 миллиона заболеваний, 26 500 госпитализаций и 420 смертей ежегодно). Иммунитет строго типоспецифичен (возможно многократное инфицирование различными штаммами) и непродолжителен [2] [6] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сальмонеллеза
Инкубационный период — от 6 часов (при алиментарном заражении) до 3 суток. При внутрибрюшном заражении (искусственно) — до 8 дней.
Начало заболевания острое (т. е. развитие основных синдромов происходит в первые сутки заболевания).
17. Какой из антибактериальных препаратов не назначают для лечения генерализованной формы сальмонеллеза?
- 1. фуразолидон;
- 2. ампициллин;
- 3. левомицетин;
- 4. ципрофлоксацин.
- 1. 3%;
- 2. 6%;
- 3. 8%;
- 4. 10% и выше.
- 1. нейтрофильный лейкоцитоз;
- 2. лейкопения с относительным лимфоцитозом;
- 3. лейкоцитоз с лимфоцитозом;
- 4. лейкоцитоз с эозинофилией.
- 1. регидрон;
- 2. цитроглюкосалан;
- 3. 5% раствор глюкозы;
- 4. физиологический раствор;
- 5. хлосоль.
21. Укажите звено патогенеза, отличающее генерализованную форму сальмонеллеза от гастроинтестинальной:
- 1. проникновение сальмонелл в слизистую оболочку тонкого кишечника;
- 2. интоксикация;
- 3. бактериемия;
- 4. паренхиматозная диффузия возбудителя.
- 1. зуд и жжение в области ануса;
- 2. раздражительность;
- 3. плохой сон;
- 4. гепатоспленомегалия.
- 1. высокая температура;
- 2. миалгия;
- 3. диарея;
- 4. гиперемия лица, склерит.
- 1. кровь;
- 2. моча;
- 3. кал;
- 4. слюна.
- 1. бледность кожных покровов;
- 2. розеолезная экзантема;
- 3. гепатоспленомегалия;
- 4. тахикардия.
- 1. увеличение ОЦК;
- 2. ацидоз;
- 3. гипокалиемия;
- 4. гипохлоремия.
- 1. кашель;
- 2. лихорадка;
- 3. отек лица;
- 4. миалгии.
- 1. проникновение вибриона в энтероциты;
- 2. слущивание эпителия тонкой кишки;
- 3. поражение вегетативной иннервации тонкой кишки;
- 4. воздействие токсических субстанций на ферментные систе¬мы энтероцитов.
- 1. прямая кишка;
- 2. сигмовидная кишка;
- 3. двенадцатиперстная кишка;
- 4. слепая и восходящий отдел толстой кишки.
- 1. кора головного мозга;
- 2. двигательные ядра продолговатого мозга;
- 3. периферические нервы;
- 4. ганглии.
- 1. обильный, водянистый, зловонный;
- 2. обильный, водянистый, без калового запаха и окраски;
- 3. обильный, водянистый, зеленоватой окраски;
- 4. водянистый, с примесью крови.
- 1. изотоническое обезвоживание;
- 2. интоксикация;
- 3. дегидратация в сочетании с интоксикацией.
- 1. повышение связанной фракции;
- 2. повышение связанной и свободной фракций в одинаковой мере;
- 3. повышение свободной фракции;
- 4. повышение связанной фракции при умеренном повышении свободного билирубина.
- 1. аминогликозиды;
- 2. нитрофураны;
- 3. сульфаниламиды;
- 4. макролиды.
- 1. пенициллин;
- 2. фталазол;
- 3. эритромицин;
- 4. ципрофлоксацин.
- 1. непосредственное воздействие вируса на гепатоциты;
- 2. иммунный ответ на вирусные антигены и аутоантигены;
- 3. поражение желчных ходов.
- 1. несколько часов;
- 2. одни сутки;
- 3. 2-3 суток;
- 4. 7-28 дней.
- 1. трисоль;
- 2. дисоль;
- 3. хлосоль;
- 4. цитраглюкосолан.
- 1. кровь;
- 2. кал;
- 3. моча;
- 4. желчь.
- 1. кровь;
- 2. кал;
- 3. моча;
- 4. желчь.
44. Укажите один из механизмов диарейного синдрома, характерный для всех острых кишечных диарейных заболеваний:
- 1. инвазия возбудителя в энтероциты;
- 2. внедрение возбудителя в кровь;
- 3. воздействие токсинов на аденилатциклазную систему;
- 4. внедрение возбудителя в подслизистый слой кишечника.
- 1. двенадцатиперстная кишка;
- 2. тощая кишка;
- 3. подвздошная кишка;
- 4. толстая кишка.
46. Укажите, какой биологический субстрат используется при сальмонеллезе гастроинтестинальной формы для подтверждения диагноза:
17. Какой из антибактериальных препаратов не назначают для лечения генерализованной формы сальмонеллеза?
- 1. фуразолидон;
- 2. ампициллин;
- 3. левомицетин;
- 4. ципрофлоксацин.
- 1. 3%;
- 2. 6%;
- 3. 8%;
- 4. 10% и выше.
- 1. нейтрофильный лейкоцитоз;
- 2. лейкопения с относительным лимфоцитозом;
- 3. лейкоцитоз с лимфоцитозом;
- 4. лейкоцитоз с эозинофилией.
- 1. регидрон;
- 2. цитроглюкосалан;
- 3. 5% раствор глюкозы;
- 4. физиологический раствор;
- 5. хлосоль.
21. Укажите звено патогенеза, отличающее генерализованную форму сальмонеллеза от гастроинтестинальной:
- 1. проникновение сальмонелл в слизистую оболочку тонкого кишечника;
- 2. интоксикация;
- 3. бактериемия;
- 4. паренхиматозная диффузия возбудителя.
- 1. зуд и жжение в области ануса;
- 2. раздражительность;
- 3. плохой сон;
- 4. гепатоспленомегалия.
- 1. высокая температура;
- 2. миалгия;
- 3. диарея;
- 4. гиперемия лица, склерит.
- 1. кровь;
- 2. моча;
- 3. кал;
- 4. слюна.
- 1. бледность кожных покровов;
- 2. розеолезная экзантема;
- 3. гепатоспленомегалия;
- 4. тахикардия.
- 1. увеличение ОЦК;
- 2. ацидоз;
- 3. гипокалиемия;
- 4. гипохлоремия.
- 1. кашель;
- 2. лихорадка;
- 3. отек лица;
- 4. миалгии.
- 1. проникновение вибриона в энтероциты;
- 2. слущивание эпителия тонкой кишки;
- 3. поражение вегетативной иннервации тонкой кишки;
- 4. воздействие токсических субстанций на ферментные систе¬мы энтероцитов.
- 1. прямая кишка;
- 2. сигмовидная кишка;
- 3. двенадцатиперстная кишка;
- 4. слепая и восходящий отдел толстой кишки.
- 1. кора головного мозга;
- 2. двигательные ядра продолговатого мозга;
- 3. периферические нервы;
- 4. ганглии.
- 1. обильный, водянистый, зловонный;
- 2. обильный, водянистый, без калового запаха и окраски;
- 3. обильный, водянистый, зеленоватой окраски;
- 4. водянистый, с примесью крови.
- 1. изотоническое обезвоживание;
- 2. интоксикация;
- 3. дегидратация в сочетании с интоксикацией.
- 1. повышение связанной фракции;
- 2. повышение связанной и свободной фракций в одинаковой мере;
- 3. повышение свободной фракции;
- 4. повышение связанной фракции при умеренном повышении свободного билирубина.
- 1. аминогликозиды;
- 2. нитрофураны;
- 3. сульфаниламиды;
- 4. макролиды.
- 1. пенициллин;
- 2. фталазол;
- 3. эритромицин;
- 4. ципрофлоксацин.
- 1. непосредственное воздействие вируса на гепатоциты;
- 2. иммунный ответ на вирусные антигены и аутоантигены;
- 3. поражение желчных ходов.
- 1. несколько часов;
- 2. одни сутки;
- 3. 2-3 суток;
- 4. 7-28 дней.
- 1. трисоль;
- 2. дисоль;
- 3. хлосоль;
- 4. цитраглюкосолан.
- 1. кровь;
- 2. кал;
- 3. моча;
- 4. желчь.
- 1. кровь;
- 2. кал;
- 3. моча;
- 4. желчь.
44. Укажите один из механизмов диарейного синдрома, характерный для всех острых кишечных диарейных заболеваний:
- 1. инвазия возбудителя в энтероциты;
- 2. внедрение возбудителя в кровь;
- 3. воздействие токсинов на аденилатциклазную систему;
- 4. внедрение возбудителя в подслизистый слой кишечника.
- 1. двенадцатиперстная кишка;
- 2. тощая кишка;
- 3. подвздошная кишка;
- 4. толстая кишка.
46. Укажите, какой биологический субстрат используется при сальмонеллезе гастроинтестинальной формы для подтверждения диагноза:
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
МКБ-10
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй - 3-6%;
- на третьей - 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) - питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Читайте также:

