Кашель после операции на туберкулему
Обновлено: 07.05.2024
Туберкулема легких объединяет разнообразные по генезу инкапсулированные казеозные фокусы величиной более 1 см в диаметре.
Источником формирования туберкулем в основном служат две формы туберкулеза легких: инфильтративно-пневмоническая и очаговая. Кроме того, туберкулемы образуются из кавернозного туберкулеза посредством заполнения каверны казеозом.
Заполненные каверны относятся к туберкулемам лишь условно, поскольку заполнение каверны происходит механически, в то время как туберкулемы - это своеобразный феномен в легочной ткани.
На рентгенограмме туберкулемы выявляются в виде тени округлой формы с четкими контурами. В фокусе может определяться серповидное просветление за счет распада, иногда перифокальное воспаление и небольшое количество бронхогенных очагов, а также участки обызвествления.
Что провоцирует / Причины Туберкулемы легких:
Возбудителями туберкулёза являются микобактерии - кислотоустойчивые бактерии рода Mycobacterium. Всего известно 74 вида таких микобактерий. Они широко распространены в почве, воде, среди людей и животных. Однако туберкулёз у человека вызывает условно выделенный комплекс M. tuberculosis, включающий в себя Mycobacterium tuberculosis (человеческий вид), Mycobacterium bovis (бычий вид), Mycobacterium africanum, Mycobacterium bovis BCG (БЦЖ-штамм), Mycobacterium microti, Mycobacterium canetti. В последнее время к нему отнесены Mycobacterium pinnipedii, Mycobacterium caprae, филогенетически имеющие отношение к Mycobacterium microti и Mycobacterium bovis. Основной видовой признак микобактерии туберкулёза (МБТ) - патогенность, которая проявляется в вирулентности. Вирулентность может существенно изменяться в зависимости от факторов внешней среды и по-разному проявляться в зависимости от состояния макроорганизма, который подвергается бактериальной агрессии.
Туберкулёз у людей чаще всего возникает при заражении человеческим и бычьим видами возбудителя. Выделение M. bovis отмечается преимущественно у жителей сельской местности, где путь передачи в основном алиментарный. Отмечается также птичий туберкулез, который встречается преимущественно у иммунодефицитных носителей.
МБТ относятся к прокариотам (в их цитоплазме нет высокоорганизованных органелл аппарата Гольджи, лизосом). Отсутствуют также характерные для части прокариотов плазмиды, обеспечивающие для микроорганизмов динамику генома.
Форма - слегка изогнутая или прямая палочка 1-10 мкм × 0,2-0,6 мкм. Концы слегка закруглены. Обычно они длинные и тонкие, но возбудители бычьего вида более толстые и короткие.
МБТ неподвижны, не образуют микроспор и капсул.
В бактериальной клетке дифференцируется:
- микрокапсула - стенка из 3-4 слоёв толщиной 200-250 нм, прочно связана с клеточной стенкой, состоит из полисахаридов, защищает микобактерию от воздействия внешней среды, не обладает антигенными свойствами, но проявляет серологическую активность;
- клеточная стенка - ограничивает микобактерию снаружи, обеспечивает стабильность размеров и формы клетки, механическую, осмотическую и химическую защиту, включает факторы вирулентности - липиды, с фосфатидной фракцией которых связывают вирулентность микобактерий;
- гомогенная бактериальная цитоплазма;
- цитоплазматическая мембрана - включает липопротеиновые комплексы, ферментные системы, формирует внутрицитоплазматическую мембранную систему (мезосому);
- ядерная субстанция - включает хромосомы и плазмиды.
Белки (туберкулопротеиды) являются главными носителями антигенных свойств МБТ и проявляют специфичность в реакциях повышенной чувствительности замедленного типа. К этим белкам относится туберкулин. С полисахаридами связано обнаружение антител в сыворотке крови больных туберкулёзом. Липидные фракции способствуют устойчивости микобактерий к кислотам и щелочам.
Mycobacterium tuberculosis - аэроб, Mycobacterium bovis и Mycobacterium africanum - аэрофилы.
Патогенез (что происходит?) во время Туберкулемы легких:
Первичное инфицирование микобактериями туберкулеза и скрытое течение туберкулёзной инфекции.
Первичное заражение человека МБТ обычно происходит аэрогенным путем. Другие пути проникновения - алиментарный, контактный и трансплацентарный - встречаются значительно реже.
Система дыхания защищена от проникновения микобактерий мукоцилиарным клиренсом (выделение бокаловидными клетками дыхательных путей слизи, которая склеивает поступившие микобактерии, и дальнейшая элиминация микобактерий с помощью волнообразных колебаний мерцательного эпителия). Нарушение мукоцилиарного клиренса при остром и хроническом воспалении верхних дыхательных путей, трахеи и крупных бронхов, а также под воздействием токсических веществ делает возможным проникновение микобактерий в бронхиолы и альвеолы, после чего вероятность инфицирования и заболевания туберкулёзом значительно увеличивается.
Возможность заражения алиментарным путём обусловлена состоянием стенки кишечника и его всасывающей функции.
Приобретённый клеточный иммунитет
В основе приобретённого клеточного иммунитета лежит эффективное взаимодействие макрофагов и лимфоцитов. Особое значение имеет контакт макрофагов с Т-хелперами (CD4+) и Т-супрессорами (CD8+). Макрофаги, поглотившие МБТ, экспрессируют на своей поверхности антигены микобактерий (в виде пептидов) и выделяют в межклеточное пространство интерлейкин-1 (ИЛ-1), который активирует Т-лимфоциты (CD4+). В свою очередь Т-хелперы (CD4+) взаимодействуют с макрофагами и воспринимают информацию о генетической структуре возбудителя. Сенсибилизированные Т-лимфоциты (CD4+ и CD8+) выделяют хемотаксины, гамма-интерферон и интерлейкин-2 (ИЛ-2), которые активируют миграцию макрофагов в сторону расположения МБТ, повышают ферментативную и общую бактерицидную активность макрофагов. Активированные макрофаги интенсивно вырабатывают активные формы кислорода и перекись водорода. Это так называемый кислородный взрыв; он воздействует на фагоцитируемый возбудитель туберкулёза. При одновременном воздействии L-аргинина и фактора некроза опухолей-альфа образуется оксид азота NO, который также обладает антимикробным эффектом. В результате всех этих процессов разрушительное действие МБТ на фаголизосомы ослабевает, и бактерии разрушаются лизосомальными ферментами. При адекватном иммунном ответе каждое последующее поколение макрофагов становится всё более иммунокомпетентным. Выделяемые макрофагами медиаторы активируют также B-лимфоциты, ответственные за синтез иммуноглобулинов, однако их накопление в крови на устойчивость организма к МБТ не влияет. Но выработка B-лимфоцитами опсонирующих антител, которые обволакивают микобактерии и способствуют их склеиванию, является полезной для дальнейшего фагоцитоза.
Повышение ферментативной активности макрофагов и выделение ими различных медиаторов может вести к появлению клеток повышенной чувствительности замедленного типа (ПЧЗТ) к антигенам МБТ. Макрофаги трансформируются в эпителиоидные гигантские клетки Лангханса, которые участвуют в ограничении зоны воспаления. Образуется экссудативно-продуктивная и продуктивная туберкулёзная гранулёма, образование которой свидетельствует о хорошем иммунном ответе на инфекцию и о способности организма локализовать микобактериальную агрессию. На высоте гранулематозной реакции в гранулеме находятся Т-лимфоциты (преобладают), B-лимфоциты, макрофаги (осуществляют фагоцитоз, выполняют аффекторную и эффекторную функции); макрофаги постепенно трансформируются в эпителиоидные клетки (осуществляют пиноцитоз, синтезируют гидролитические ферменты). В центре гранулёмы может появиться небольшой участок казеозного некроза, который формируется из тел макрофагов, погибших при контакте с МБТ.
Реакция ПЧЗТ появляется через 2-3 недели после инфицирования, а достаточно выраженный клеточный иммунитет формируется через 8 недель. После этого размножение микобактерий замедляется, общее их число уменьшается, специфическая воспалительная реакция затихает. Но полной ликвидации возбудителя из очага воспаления не происходит. Сохранившиеся МБТ локализуются внутриклеточно (L-формы) и предотвращают формирование фаголизосомы, поэтому недоступны для лизосомальных ферментов. Такой противотуберкулёзный иммунитет называется нестерильным. Оставшиеся в организме МБТ поддерживают популяцию сенсибилизированных Т-лимфоцитов и обеспечивают достаточный уровень иммунологической активности. Таким образом, человек может сохранять МБТ в своем организме длительное время и даже всю жизнь. При ослаблении иммунитета возникает угроза активизации сохранившейся популяции МБТ и заболевания туберкулёзом.
Приобретенный иммунитет к МБТ снижается при СПИДе, сахарном диабете, язвенной болезни, злоупотреблении алкоголем и длительном применении наркотиков, а также при голодании, стрессовых ситуациях, беременности, лечении гормонами или иммунодепрессантами.
В целом риск развития туберкулёза у впервые инфицированного человека составляет около 8 % в первые 2 года после заражения, постепенно снижаясь в последующие годы.
Большая популяция МБТ нарушает баланс в иммунной защите: количество Т-супресоров (CD8+) растёт, иммунологическая активность Т-хелперов (CD4+) падает. Сначала резко усиливается, а затем ослабевает ПЧЗТ к антигенам МБТ. Воспалительная реакция приобретает распространённый характер. Повышается проницаемость сосудистой стенки, в ткани поступают белки плазмы, лейкоциты и моноциты. Формируются туберкулёзные гранулёмы, в которых преобладает казеозный некроз. Усиливается инфильтрация наружного слоя полинуклеарными лейкоцитами, макрофагами и лимфоидными клетками. Отдельные гранулёмы сливаются, общий объём туберкулёзного поражения увеличивается. Первичное инфицирование трансформируется в клинически выраженный туберкулёз.
Симптомы Туберкулемы легких:
Выделены 3 клинических варианта течения туберкулем:
1. прогрессирующий, который характеризуется появлением на каком-то этапе болезни распада, перифокального воспаления вокруг туберкулемы, бронхогенного обсеменения в окружающей легочной ткани;
2. стабильный, при котором отсутствуют рентгенологические изменения в процессе наблюдения за больным или возникают редкие обострения без признаков прогрессирования туберкулемы;
3. регрессирующий, который характеризуется медленным уменьшением туберкулемы, с последующим образованием на ее месте очага или группы очагов, индурационного поля или сочетания этих изменений.
По отношению ко всем формам туберкулеза легких больные с туберкулемами составляют 6-10%. Это объясняется тем, что обширные инфильтративно-пневмонические процессы под влиянием лечения и повышения сопротивляемости организма ограничиваются, уплотняются. Однако процесс полностью не останавливается, оставаясь четко очерченным плотным образованием.
Поскольку туберкулема сама по себе является показателем высокой сопротивляемости организма, то часто больных с этой формой туберкулеза легких выявляют случайно при флюорографических обследованиях, профилактических осмотрах и т.д. Жалоб больные практически не предъявляют.
Диагностика Туберкулемы легких:
При физикальном обследовании больного патология в легких также не обнаруживается. Хрипы прослушиваются только при массивной вспышке с распространенными инфильтративными изменениями в легочной ткани вокруг туберкулемы.
Картина крови также без особенностей, при обострениях наблюдаются умеренное ускорение СОЭ и умеренный лейкоцитоз.
При стабильных туберкулемах МБТ в мокроте не находят. При наличии распада в туберкулемах бацилловыделение встречается в тех случаях, когда есть связь с дренажным бронхом.
Туберкулиновые пробы. Больные с туберкулемами легких в большинстве случаев положительно реагируют на туберкулин, проба Манту часто имеет гиперергический характер.
Лечение Туберкулемы легких:
До открытия антибактериальных препаратов прогноз при туберкулемах был плохим - туберкулемы давали массивные вспышки с последующим переходом в тяжелые формы туберкулеза легких.
Профилактика Туберкулемы легких:
Туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Причинами эпидемиологического неблагополучия по туберкулезу в нашей стране являются ухудшение социально-экономических условий, снижение жизненного уровня населения, рост числа лиц без определенного места жительства и занятий, активизация миграционных процессов.
Мужчины во всех регионах болеют туберкулезом в 3.2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2.5 раза выше, чем женщин. Наиболее пораженными являются лица в возрасте 20 - 29 и 30 - 39 лет.
Заболеваемость контингентов, отбывающих наказание в учреждениях исполнения наказания системы МВД России, в 42 раза превышает среднероссийский показатель.
В целях профилактики необходимо проведение следующих мероприятий:
- проведение профилактических и противоэпидемических мероприятий адекватных сложившейся крайне неблагополучной эпидемиологической ситуации по туберкулезу.
- раннее выявление больных и выделение средств на лекарственное обеспечение. Это мероприятие сможет также уменьшить заболеваемость людей, вступающих в контакт в очагах с больными.
- проведение обязательных предварительных и периодических осмотров при поступлении на работу в животноводческие хозяйства, неблагополучных по заболеванию туберкулезом крупного рогатого скота.
- увеличение выделяемой изолированной жилой площади больным, страдающим активным туберкулезом и проживающим в многонаселенных квартирах и общежитиях.
- своевременнее проведение (до 30 дней жизни) первичной вакцинации новорожденным детям.
К каким докторам следует обращаться если у Вас Туберкулема легких:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Туберкулемы легких, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Туберкулома легкого – это осумкованный казеозный очаг в легочной ткани диаметром более 1 см, образующийся в исходе различных форм туберкулеза. Туберкулома легкого чаще всего бессимптомна, поэтому в большинстве случаев обнаруживается случайно. При прогрессировании сопровождается признаками интоксикации, субфебрилитетом, кашлем, кровохарканьем. Основной способ выявления туберкуломы легкого – рентгенологический. Отмечается положительная туберкулиновая реакция; МБТ в мокроте обнаруживаются не всегда. В отношении туберкулом легких применяется консервативная тактика (специфическая химиотерапия), в некоторых случаях – хирургический подход (сегментэктомия, лобэктомия).
МКБ-10

Общие сведения
Туберкулома легкого – самостоятельная форма туберкулеза легких, представляющая собой фокус творожистого некроза, ограниченный от легочной ткани фиброзной капсулой. Туберкулома легкого выявляется у 4-6% пациентов с первично диагностированным туберкулезом органов дыхания. Преобладающий контингент - молодые люди в возрасте 25-40 лет.
Более чем в половине случаев туберкулома легкого обнаруживается во время профилактической флюорографии, поскольку не сопровождается явными клиническими проявлениями. Вместе с тем, распад туберкуломы вызывает обострение туберкулезного процесса и представляет опасность не только для пациента (в силу бронхогенной диссеминации), но и для окружающих людей (в силу заразности). Эти обстоятельства исключают возможность пассивного наблюдения за пациентами с бессимптомными туберкуломами легких, а требуют активной позиции со стороны фтизиатров-пульмонологов.

Причины
Большинство туберкулом легкого образуются в результате эволюции вторичных форм туберкулеза (инфильтративного, очагового, диссеминированного, кавернозного), реже формируются из первичного туберкулезного комплекса и туберкулеза ВГЛУ. При этом 80% туберкулом являются исходом неадекватного лечения легочного туберкулеза и только 20% возникают без предшествующей терапии. Известная роль в патогенез заболевания отводится гиперсенсибилизации организма. В число факторов, благоприятствующих формированию туберкуломы в легком, исследователи включают обменные нарушения: в частности, данная форма туберкулеза сравнительно часто развивается у пациентов с сахарным диабетом.
Патогенез
Организация туберкуломы легкого отражает реакцию организма на длительную персистенцию микобактерий туберкулеза в легочной ткани. Специфическая противотуберкулезная терапия может сравнительно быстро привести к рассасыванию перифокального воспаления и образованию инфильтрата с наличием большого количества казеозно-некротических масс. Со временем вокруг центральной зоны казеозного очага формируется слой грануляций, а по периферии - коллагеновые волокна, которые затем фиброзируются. Таким образом, на разрезе туберкулома легкого состоит из казеозного ядра, окруженного двухслойной капсулой: внутренний слой, образован туберкулезными грануляциями, а наружный – фиброзными волокнами. Обычно процесс формирования туберкуломы легкого занимает от 1 до 3-х лет.
Макроскопически туберкулома легкого представляет одиночный, реже множественный очаг округлой или овальной формы, величиной более 1-1,5 см в диаметре. Локализуются туберкуломы в периферических отделах легкого, с одинаковой частотой выявляются как в левом, так и в правом легком.
Классификация
В патоморфологическом отношении туберкуломы легкого делятся на инфильтративно-пневмонические, солитарные (гомогенные и слоистые) и конгломератные. Инфильтративно-пневмоническая форма возникает в результате неполной инволюции инфильтративного туберкулеза; характеризуется чередованием участков казеоза с эпителиоидно-клеточными гранулемами, наличием тонкой фиброзной капсулы. Солитарная (одиночная) туберкулома может иметь гомогенную или слоистую структуру. В первом случае она представлена казеозно-некротическим ядром, окруженным двухслойной капсулой; во втором – концентрически расположенными участками казеоза, разделенными фиброзными волокнами, что указывает на волнообразное течение процесса. Конгломератная туберкулома представляет собой несколько близко расположенных фокусов казеоза, заключенных в общую капсулу.
Истинную туберкулому легкого следует отличать от псевдотуберкуломы (казеомы), которая образуется в результате облитерации дренирующего бронха и заполнения каверны казеозом. По величине туберкуломы легкого делятся на мелкие (диаметром до 2 см), средние (диаметром до 4 см), крупные (диаметром до 6 см) и гигантские (диаметром более 6 см).
Клиническое течение туберкуломы легкого может быть:
- стабильным – при отсутствии прогрессирования клинико-рентгенологических признаков туберкуломы;
- прогрессирующим – при разрыхлении капсулы, расплавлении казеоза, его выделении через дренирующий бронх с образованием каверны и бронхогенным обсеменением окружающей легочной ткани;
- регрессирующим – в случае обызвествления казеоза и гиалинизации фиброзной капсулы.
Симптомы туберкуломы легкого
Опухоли свойственен бессимптомный или малосимптомный характер течения. В первом случае больные жалоб не предъявляют. Во втором случае вне обострения может отмечаться утомляемость, потливость, снижение аппетита, редкий кашель (сухой или со скудной мокротой), периодический субфебрилитет. Субплевральное расположение туберкуломы легкого обусловливает появление болей тянущего или ноющего характера на стороне поражения, связанных с дыханием.
В период распада туберкуломы интоксикация становится более выраженной, появляется стойкое повышение температуры, кашель с мокротой, у части пациентов возникает кровохарканье. Прогрессирующее течение туберкуломы легкого может способствовать развитию казеозной пневмонии, фиброзно-кавернозного или диссеминированного туберкулеза легких. При благоприятных условиях возможна регрессия очага.
Диагностика
Диагностика туберкуломы легкого связана с определенными трудностями, вызванными частым отсутствием туберкулезного анамнеза, слабовыраженными клиническими и физикальными данными. Туберкулинодиагностика может давать различные результаты: чаще всего выявляется повышенная или гиперергическая чувствительность к туберкулину, однако на фоне химиотерапии проба Манту может быть умеренной или слабоположительной.
Физикальное обследование может выявлять укорочение легочного звука, ослабление дыхания над очагом, изредка - сухие или влажные хрипы, шум трения плевры. Изменения в клинической и биохимической картине крови более значимы при прогрессирующей туберкуломе легкого: отмечается умеренно выраженный лейкоцитоз, лимфопения, моноцитоз, ускорение СОЭ, гипоальбуминемия. Обнаружить МБТ в мокроте и смывах с бронхов удается не всегда даже в фазе распада туберкуломы.

КТ органов грудной клетки. Очаговое объемное образование верхней доли (S3) левого легкого с включениями кальция (верифицированная туберкулома)
Основой для верификации диагноза остается рентгенография легких. Характерный рентгенологический признак – наличие ограниченного затемнения правильной округлой формы, с четкими контурами и преимущественно однородной структурой. В стадии обострения контуры туберкуломы легкого становятся размытыми за счет появления перифокальной инфильтрации.
Дифференциальную диагностику туберкулом проводят с гамартомой легкого, периферическим раком легкого, метастазами в легкие, аспергилломой, эхинококковой кистой. Исключить нетуберкулезный процесс помогает проведение бронхоскопии, КТ легких, торакоскопия, биопсия легкого. В последние годы с целью этиологической верификации инфекционного процесса используются тесты крови in vitro (квантифероновый, Т-СПОТ.ТБ), помогающие с высокой долей вероятности выявить тубинфицированность.
Лечение туберкуломы легкого
При определении лечебной тактики учитывают множество факторов: размеры туберкуломы легкого, фазу течения, длительность анамнеза и др. Консервативная тактика используется при фокусах менее 2-х см. Больным назначается III режим химиотерапии: в течение первых двух месяцев прием 4-х противотуберкулезных препаратов из основной группы (рифампицин, этамбутол, изониазид и пиразинамид), затем на протяжении четырех-шести месяцев – 2-х туберкулостатиков (рифампицин или этамбутол в сочетании с изониазидом). Для ускорения инволюции туберкуломы легкого во вторую фазу лечения проводится противовоспалительная терапия: туберкулинотерапия, введение вакцины БЦЖ, инъекции лидазы, ФТЛ (индуктотермия, ультразвук).
Согласно современным стандартам, принятым во фтизиопульмонологии, хирургическое лечение показано при диаметре туберкуломы легкого более 2-3 см, ее склонности к прогрессированию, резистентности к химиотерапии в течение 4-6 мес., наличии множественных очагов. Объем оперативного пособия может варьировать от клиновидной резекции и сегментэктомии до лобэктомии. После операции с противорецидивной целью назначается терапия туберкулостатиками на срок до 6 месяцев.
Прогноз и профилактика
Своевременно назначенное лечение и проведенное хирургическое вмешательство, позволяет надеяться на полное клиническое излечение в 95% случаев; рецидивы редки. Без соответствующего лечения спонтанное регрессирующее течение туберкуломы легкого отмечается редко; в большинстве случаев рано или поздно развивается одна из форм активного туберкулеза легких. Профилактическое направление общее для всех форм туберкулезной инфекции. Рекомендуется ежегодная профилактическая флюорография для своевременного выявления изменений в легких.
1. Туберкулома легкого – обращаться ли к хирургу?/ Калабуха И.А., Иващенко В.Е.//Здоровье Украины. - 2010.
2. Туберкулемы легких в условиях региона Крайнего Севера на примере Якутии (патогенез, морфология, клиника, лечение): Автореферат диссертации/ Винокуров И.И. - 2011.
3. Туберкулема легкого как форма туберкулезного процесса/ Холодок О.А, Григоренко А.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2014.
4. Морфологические аспекты активности туберкулом легкого/ Холодок О.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2013.
Исход туберкулом легкого. Обострение туберкулом легких.
Наиболее правильное представление о том или ином исходе туберкулом может быть получено лишь на основании длительного наблюдения в диспансерных условиях за всеми больными этой формой процесса. При изучении именно таких материалов, касающихся 213 больных, наблюдавшихся в течение от 2 до 18 лет в некоторых диспансерах Москвы, И. П. Жингель (1974) у 62,1% из них установил стабильную клинико-рентгенологическую картину процесса, у 24,9 % — регрессирование и у 13%—прогрессирующее течение.
Чаще всего неблагоприятный исход наблюдался в первые 1—4 года образования туберкуломы, между тем как в дальнейшем нарастает число лиц с неактивным стационарным или регрессирующим процессом. Очевидно, туберкулома отнюдь не всегда, как утверждают отдельные клиницисты, представляет собой бомбу замедленного действия (time bombe, Zeitbombe), которая рано или поздно, но непременно должна взорваться, т. е. расплавиться и стать источником образования фиброзно-кавернозного туберкулеза легких и распространения микобактерий туберкулеза в организме.
Такой неблагоприятный исход чаще отмечается при понижении иммунобиологической устойчивости организма под влиянием различных неблагоприятных факторов и, в частности, при сопутствующих серьезных заболеваниях, например диабете. Определенную роль, как мы убедились, играет размер активной по своему характеру туберкуломы, с увеличением которой частота прогрессирования возрастает. Такую закономерность в последнее время установил И. П. Жингель (1974). При мелких туберкуломах (от 1 до 2 см) он отмечал прогрессирование у 5,8% больных, при фокусах величиной 2—3,9 ом — у 14,8%, а при более крупных образованиях — у 25%.
По наблюдениям того же автора, на течении активных форм туберкуломы сказываются длительность и качество химиотерапии. При коротких ее сроках (до 6 мес) обострение имело место у 54,7% больных, а при более прадолжителыюм лечении — у 18,5%; У 81,5%—процесс стабилизировался или излечивался. В последнем случае на месте туберкулом можно было отметить образование рубца или рубца-очага.

Те или иные разновидности туберкулом встречаются у лиц обоего пола и во всех возрастах. Однако литературные данные о возрастно-половом составе таких больных противоречивы, и это связано также с неоднородным составом изучаемых контингентов, находящихся под амбулаторным наблюдением или госпитализированных в различные лечебные учреждения. Так, из 219 больных, лечившихся в 1969—1971 гг. по поводу туберкуломы в терапевтических отделениях нашей клиники, лица в возрасте до 40 лет составляли 34,7%, 40—49 лет — 29,2%, а старше 50 лет — 36,1%. Между тем среди 214 больных, подвергшихся в той же клинике оперативному вмешательству, соответствующие показатели были иными: 71,5; 24,3 и 4,2%.
О сравнительно высоком удельном весе лиц молодого возраста среди всех лиц, подвергшихся резекции, свидетельствуют также данные М. Г. Виннера и М. Л. Шулутко (71,5%), М. М. Авербаха (75%), А. В. Дубровского (88,4%).
Вот почему наиболее достоверное представление по этому вопросу может быть получено скорее по результатам флюорографии, а также па основании анализа данных о всем контингенте больных, как состоящих на учете диспансеров, так и госпитализированных в различные лечебные учреждения. Этому требованию соответствуют материалы рентгенологов из 36 городов, полученные в 1969—1971 гг. и полученные по единой разработанной нами совместно с М. 3.
Упитерам схеме, а также данные о больных, состоявших на учете некоторых диспансеров Москвы (№ 13 и 20), проанализированные И. П. Жингелем (1974). Определенный интерес представляют прежде всего полученные интенсивные показатели. Так, среди 403 778 обследованных методам флюорографии мужчин туберкуломы были обнаружены у 0,04%, а среди 377 081 женщины — у 0,026%. Ту же закономерность можно установить при учете экстенсивных показателей, при этом среди больных превалируют мужчины молодого и среднего возраста.
При изучении анамнеза больных туберкуломой у 1/3 из них, как мы могли установить, имел место в прошлом контакт с бацилловыделителем. Часть из них раньше состояла на учете противотуберкулезных учреждений по поводу очагового, инфильтративного, диссеминированного, кавернозного туберкулеза легких или экссудативного плеврита. У некоторых из этих больных туберкуломы сформировались при лечении искусственным пневмотораксом или антибактериальными препаратами. В остальных случаях данная форма болезни выявлялась при профилактической флюорографии или при обращении больных к врачам различных специальностей по поводу тех или иных симптомов.
По изученным нами материалам, касающимся 373 больных туберкуломой легких без распада, впервые выявленных в 1969—1972 гг. в противотуберкулезных учреждениях МПС и ряде городов, у 63,8% из них процесс был обнаружен при флюорографии. Из 113 больных туберкуломой, но в фазе распада, тем же методом исследования были выявлены 66 человек, т. е. 59,3%. Остальные обратились с теми или иными клиническими симптомами к терапевтам и врачам других специальностей. Однако при тщательном расспросе больных, впервые выявленных при флюорографии, некоторые отмечали различные симптомы (кашель сухой или с мокротой, слабость, боли в груди), но у большинства из пих эти признаки отсутствовали.
Таким образом, следует признать, что туберкулома несколько реже, чем другие формы туберкулеза легких, сопровождается выраженными функциональными расстройствами. Но при прогрессировании процесса и, в частности, при распадающихся туберкуломах парастают симптомы интоксикации, усиливается кашель с мокротой, учащается кровохарканье, появляется одышка.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Активность туберкулеза после резекции легкого. Радикальность резекции легкого при туберкулезе
В настоящее время в комплексной терапии туберкулеза легких, как известно, широко используются различные хирургические методы лечения (Л. К. Богуш, Н. П. Амосов, И. С. Колесников, А. А. Полянцев, Н. И. Герасименко, М. И. Перельман и др.). Среди них наибольшее распространение получила резекция легкого. Эта операция при туберкулезе в нашей стране впервые была с успехом выполнена Л. К. Богушем. В дальнейшем она нашла широкое применение в повседневной практике противотуберкулезных учреждений и заняла ведущее место во фтизиохирургии.
Многочисленные клинические наблюдения свидетельствуют о том, что своевременное удаление из организма основного очага туберкулезной инфекции способствует повышению эффективности антибактериальной терапии, избавляет больного от угрозы возникновения легочного кровотечения, опасности развития амилоидоза внутренних органов. Сам больной становится безопасным для окружающих.
Резекция легкого в комплексе с антибактериальной и общеукрепляющей терапией в подавляющем большинстве приводит к стойкому излечению больного.
Вместе с тем, опыт показывает, что с удалением основного очага инфекции из организма предрасположенность его к заболеванию туберкулезом в дальнейшем полностью не устраняется. В различные сроки после операции возможны также обострения и рецидивы заболевания. Возникновению обострений и рецидивов, несомненно, способствуют дефекты в проведении антибактериальной терапии до и после операции, степень активности туберкулезного процесса к моменту операции и объем самого оперативного вмешательства, несоблюдение больным после операции предписанного ему режима.
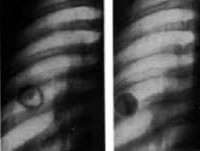
Многие авторы (В. С. Северов с соавт., Б. С. Кибрик, Н. И. Марков), анализируя причины возникновения обострений и рецидивов после операции, ведущую роль среди них отводят очагам обсеменения, оставляемым в легком после удаления основного очага поражения.
Действительно, опыт показывает, что при производстве частичных резекций легких удалить все туберкулезные очаги из легочной ткани практически невозможно. В оставшейся части легкого после его резекции то в большем, то в меньшем количестве остаются очаги обсеменения, которые, по мнению указанных авторов и служат причиной рецидива туберкулеза. При этом, как указывают некоторые авторы, частота возникновения рецидивов находится в прямой зависимости от количества оставшихся очагов.
Активность туберкулезного процеса в повседневной практике, как известно, определяется обычно на основании клинико-рентгенологических и лабораторных данных. Однако, среди многочисленных тестов абсолютно надежного среди них еще нет, и нередко, они оказываются недостоверными (Л. К. Богуш, М. И. Перельман, 1960; А. Е. Рабухин, 1970; М. И. Ойфебах, 1970; Н. М. Николаев, 1972 и др.). В этом неоднократно убеждались и мы.
- Вернуться в оглавление раздела "Хирургия"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Осложнения оперативного лечения туберкулеза. Эффективность оперативного лечения туберкулеза
Наличие распространенного процесса в легких, травматичность операций, тяжесть состояния больных до операции были основным фоном для возникновения послеоперационных осложнений. Наиболее частыми из них являлись легочно-сердечная недостаточность (12,3%), ателектазы (8,4%), бронхиальные свищи (3,4%), эмпиема плевры (2,3%), остаточная полость (2,0%), прочие осложнения (3,7%).
Комплекс лечебно-восстановительных мероприятий послеоперационного периода; внутривенное введение туберкулостатиков и антибиотиков, гемотрансфузии, лечебная физическая культура, пневмоперитонеум, повторные оперативные вмешательства и др., — позволил ликвидировать 24,7% осложнений и добиться состояния компенсации организма оперированных.
Хотелось бы еще раз отметить некоторые важные особенности хирургического лечения больных фиброзно-кавернозным туберкулезом, у которых основной процесс осложнился амилоидозом внутренних органов (36 больных), подтвержденным положительной пробой с конгортом и биопсией прямой кишки. У всех этих больных была протеинурическая стадия амилоидоза.
Тяжесть течения заболевания, а у 13 из них наблюдалась и эмпиема плевры, обусловили то, что семь больных оперированы по жизненным показаниям, остальные по расширенным. Пульмонэктомия произведена 17, лобэктомия—7, торакопластика—7 и торакотомия—5 больным.
Несмотря на то, что до операции и после нее, кроме антибактериального лечения, больным переливалась консервированная кровь, плазма, белковые кровозаменители, альбумин, растворы соды, глюкозы и Рингер-Локка, применялись анаболические гормоны, витамины, оксигенотерапия и оксигеноперитонеум, у всех оперированных в первые дни после вмешательства наблюдалась различной степени азотемия и нарастали патологические изменения в моче.
При отсутствии других послеоперационных осложнений они уменьшались к 3—4-й недели, затем стабилизировались в течение нескольких месяцев, а в дальнейшем на протяжении 2—5 лет исчезли у тех пациентов, у которых наступило излечение процесса в легких.
Результаты лечения 1228 оперированных больных при выписке из хирургического стационара классифицировались следующим образом; положительный исход—отсутствие в легких деструктивных изменений и в мокроте микобактерий туберкулеза при неосложненном течении послеоперационного периода установлено у 65,6%; отсутствие в легких деструктивных изменений и в мокроте микобактерий туберкулеза, при наличии излеченных послеоперационных осложнений у 24,7%; отрицательный исход—сохранение деструкции в легких, бактериовыделения или легочно-плевральных осложнений у 7,4%; летальный исход наступил у 2,3%.
После выписки из стационара 82,3% оперированных прошли санаторно-курортный этап лечения, продолжительность которого определялась характером остаточных изменений в легких, объемом перенесенной операции и функциональным состоянием оперированного.
В последующем более 2/3 больных пользовались амбулаторным и противорецидивным лечением. Обострения и рецидивы заболевания наблюдались у 20% оперированных (чаще при диссеменированном фоне специфических изменений). Это вынуждало применять повторное лечение: стационарное, амбулаторное, санаторное. Необходимость в производстве повторных хирургических вмешательств возникла в 13,6% случаев, наложении пневмоперитонеума — в 8,7%, что позволило добиться ликвидации реактивации процесса в 11,3%.
Читайте также:

