Клизма при поносе и отравление
Обновлено: 12.05.2024
Клизмой называется введение через прямую кишку различных жидкостей с диагностической или лечебной целью.
Диагностическая клизма применяется, например, для распознавания кишечной непроходимости. Для рентгенологического исследования толстой кишки (ирригоскопии) используют так называемую контрастную клизму, содержащую взвесь рентгеноконтрастного препарата. С лечебной целью применяют очистительные, сифонные и лекарственные клизмы.
Что является показанием для постановки очистительной клизмы?
Очистительные клизмы, предназначенные для разжижения и удаления содержимого нижних отделов толстой кишки, используют при упорных запорах, для удаления токсичных веществ при отравлениях, перед операциями и родами, рентгенологическими исследованиями пищеварительного тракта и эндоскопическими исследованиями толстой кишки, перед применением лекарственных клизм.
Что является противопоказанием для постановки очистительной клизмы?
Противопоказаниями для постановки очистительных клизм служат острые воспалительные и эрозивно-язвенные поражения слизистой оболочки толстой кишки, некоторые острые хирургические заболевания органов брюшной полости (острый аппендицит, острый перитонит), желудочно-кишечные кровотечения, распадающиеся опухоли толстой кишки, первые дни послеоперационного периода после хирургического вмешательства на органах брюшной полости, тяжелая сердечно-сосудистая недостаточность.
Что представляет собой система для постановки очистительной клизмы?
Очистительную клизму ставят с помощью стеклянной или резиновой кружки Эсмарха (специальный резервуар объемом 1-2 л с отверстием), к которой прикрепляют резиновую трубку длиной около 1,5 м с резиновым, эбонитовым или стеклянным наконечником. На конце трубки расположен кран, с помощью которого можно регулировать поступление воды из кружки.
Какой может быть температура воды, используемой для клизмы?
Для очистительной клизмы взрослому человеку требуется обычно 1-1,5 л теплой воды (25-35 °С). Если необходимо стимулировать сокращения толстой кишки (при атонических запорах), то можно применять воду более низкой температуры (12-20 °С). Напротив, если необходимо расслабить гладкую мускулатуру кишечника (при спастических запорах), то используют воду с температурой 37-42 °С. Для усиления очистительного действия клизмы иногда добавляют 2-3 столовые ложки глицерина или растительного масла, или растворяют в воде 1 столовую ложку стружки детского мыла.
Как проводится подготовка к процедуре?
В кружку Эсмарха наливают воду и, открыв кран, заполняют резиновую трубку, вытесняя воздух. Затем кран вновь закрывают и кружку подвешивают выше уровня кровати (кушетки). Больной ложится на левый бок с согнутыми в коленях ногами, подтянув их к животу (в таком положении больного анальное отверстие находится более поверхностно, что облегчает введение наконечника). Под больного подкладывают клеенку, край которой опускают в таз.
Какова техника постановки очистительной клизмы?
Первым и вторым пальцами левой руки раздвигают ягодицы больного, а правой рукой вращательными движениями осторожно вводят в прямую кишку на глубину 10-12 см предварительно смазанный вазелином наконечник. Вначале (первые 3-4 см) наконечник вводят по направлению к пупку больного, а затем поворачивают соответственно просвету прямой кишки и продолжают введение параллельно копчику. После этого открывают кран и вводят жидкость, поднимая кружку на высоту до 1 м. Если вода не поступает, необходимо несколько выдвинуть наконечник и увеличить напор воды, подняв кружку выше. Напротив, при возникновении болей по ходу толстой кишки, напор воды уменьшают. После окончания введения жидкости больного просят воздержаться от дефекации в течение 5-10 минут. Затем за счет стимуляции перистальтики толстой кишки происходит опорожнение ее нижних отделов от каловых масс. Использованные наконечники моют теплой водой с мылом и кипятят.
В каких случаях показано применение масляных клизм?
При упорных запорах, особенно спастического происхождения, применяют масляные клизмы. Для этого используют 100-200 г подогретого до температуры 37- 38 °С любого растительного масла, которое вводят в прямую кишку с помощью резинового грушевидного баллончика или шприца Жане. Масляные клизмы, способствующие расслаблению стенки кишки и последующему усилению перистальтики, ставят обычно вечером (после процедуры больной должен спокойно полежать в течение получаса), при этом послабляющий эффект наступает через 10-12 часов, обычно утром.
В каких случаях используются гипертонические клизмы?
Для стимуляции опорожнения кишечника при атонических запорах используют также гипертонические (солевые) клизмы. 50-100 мл 10 % раствора хлорида натрия или 20-30 % раствора сульфата магния вводят в прямую кишку с помощью резинового баллончика или шприца Жане, после чего просят пациента воздержаться от дефекации в течение 20-30 минут. Поскольку гипертонические клизмы благодаря своему осмотическому действию способствуют выходу воды из тканей в просвет прямой кишки, то их применяют в борьбе с отеками, в частности с отеком мозговых оболочек.
В каких случаях показано применение сифонной клизмы?
Сифонные клизмы применяют с лечебной целью при различных отравлениях, интоксикации продуктами обмена веществ (например, при хронической почечной недостаточности), при динамической и механической кишечной непроходимости (в последнем случае в качестве предоперационной подготовки), а также при неэффективности очистительных клизм. Сифонные клизмы иногда используют и для диагностики кишечной непроходимости (отсутствие в промывных водах пузырьков газа и каловых масс служит одним из ее симптомов). Применение сифонных клизм при кишечной непроходимости противопоказано при подозрении на тромбоз или эмболию сосудов брыжейки.
В чем особенность системы для сифонной клизмы?
При постановке сифонной клизмы используют большую воронку емкостью 0,5-2 л, а также резиновую трубку длиной 1-1,5 м с диаметром не менее 1 см, соединенную с гибким резиновым наконечником или резиновой кишечной трубкой длиной 20-30 см. Вместо кишечной трубки и гибкого резинового наконечника можно воспользоваться толстым желудочным зондом.
Какова техника постановки сифонной клизмы?
Гибкий конец резиновой кишечной трубки или толстого желудочного зонда, смазанный вазелином, вводят через прямую кишку на глубину 20-30 см. Действие сифонной клизмы, так же как и промывание желудка, основано на принципе сообщающихся сосудов. Подсоединив воронку к наружному концу трубки, ее удерживают в несколько наклонном положении немного выше уровня таза пациента и заполняют жидкостью для промывания - чистой кипяченой водой, слабым раствором перманганата калия, 2 % раствором гидрокарбоната натрия. Воронку поднимают вверх примерно на 50 см выше уровня тела, после чего жидкости начинает поступать в кишечник. Как только жидкость в воронке дойдет до ее сужения, воронку опускают ниже уровня тела больного, и она начинает заполняться поступающей обратно из кишечника жидкостью вместе с пузырьками газа и каловыми массами. Перевернув воронку и вылив содержимое, процедуру промывания вновь повторяют до тех пор, пока из кишечника в воронку не будут поступать чистые промывные воды.
Обычно на одну сифонную клизму требуется 10-12 л жидкости.
Что представляют собой лекарственные клизмы?
К лекарственным клизмам относятся лечебные клизмы с введением различных лекарственных веществ. Лекарственные клизмы чаще всего являются микроклизмами, и их объем составляет обычно 50-100 мл.
Какова техника постановки лекарственной клизмы?
Для лекарственных клизм используют резиновый грушевидный баллончик или шприц Жане с длинным резиновым наконечником (катетером), который вводят в прямую кишку на глубину 10-12 см. Перед их применением, как правило, ставят очистительную клизму. Различают лекарственные клизмы общего (резорбтивного) и местного действия.
В каких случаях используются лекарственна клизмы местного действия?
Лекарственные клизмы местного действия применяют с расчетом на местный эффект вводимого лекарственного вещества.
Так, при воспалительных заболеваниях слизистой оболочки прямой и ситовидной кишок используй клизмы с настоем ромашки и колларголом, при воспалеии предстательной железы применяют микроклизм с антипирином и т. д.
В каких случаях используются лекарственные клизмы общего действия?
Лекарственные клизмы общего действия применяют при невозможности или нежелательности перорального или парентерального введения лекарственных веществ.
При этом, как и при любом ректальном способе введения лекарственных средств вообще, различные лекарственные вещества всасываются в кровь, не попадая в печень и, следовательно, не разрушаясь в ней. С помощью лекарственных клизм вводят, например, некоторые снотворные средства (хлоралгидрат).
Что представляет собой и как делается капельная клизма?
При необходимости введения через прямую кишку большого количества лекарственных растворов применяют капельные клизмы. Такая потребность может возникнуть, например, при обезвоживании организма (в частности, при упорной рвоте), когда внутривенное введение жидкости затруднено из-за большой вязкости крови При постановке капельной клизмы в резиновую трубку (ближе к кружке Эсмарха) вставляют капельницу и зажим. Через прямую кишку на глубину 20-30 см вводя трубку с резиновым наконечником.
Поступление соответствующих растворов (например изотонического раствора хлорида натрия) регулируется с помощью зажима и производится обычно со скоростью 60-100 капель в минуту.
В каких случаях и как делаются крахмальные клизмы?
Крахмальные клизмы применяют как обволакивающее средство при колитах. В 100 мл прохладной воды разводят 5 г крахмала и, размешивая, понемногу добавляют 100 мл кипятка. Остужают раствор до 40 °С и вводят в кишку. В крахмале вводят и лекарственные средства общего действия, например препараты наперстянки, хлоралгидрат, особенно в тех случаях, когда они раздражают слизистую оболочку прямой кишки. Для этого к лекарственному раствору (25 мл) добавляют 25 мл заваренного крахмала (1 г на 50 мл воды).
В каких случаях и как делаются питательные клизмы?

Фуразолидон относится к группе лекарственных средств – нитрофуранов. Он отпускается по рецепту и отличается доступной ценой. Характерная особенность - выраженное воздействие на грамотрицательные аэробные микроорганизмы, которые нарушают работу пищеварительной системы. Менее чувствительны к лекарству грамположительные аэробные микроорганизмы. Отмечается эффективность средства в отношении грибов рода Candida.
Форма выпуска фуразолидона – плоскоцилиндрические таблетки, имеющие фаску. Они могут иметь оболочку желтого или немного зеленоватого цвета. В одной контурной упаковке находится 10 таблеток. Они реализуются в картонных коробках с инструкцией.
Сила воздействия препарата зависит от дозировки. Характерной особенностью лекарства также является легкое иммуностимулирующее воздействие. Также фуразолидон уменьшает выработку токсинов патогенными микроорганизмами, что позволяет улучшить общее состояние человека при лечении определенной патологии. Очень важно, что резистентность вредоносных микроорганизмов к лекарственному средству фуразолидон, инструкция по применению указывает на это, развивается медленно.
Показания
Показания к применению медикаментозного средства фуразолидон, инструкция акцентирует внимание на этом, связаны с его противопротозойными, бактерицидными, бактериостатическими и противомикробными свойствами. Лекарство эффективно в борьбе с различными патогенными микроорганизмами, в частности:
Чтобы понять фуразолидон от чего помогает, необходимо знать, как действующее вещество влияет на вредоносные микроорганизмы. Оно блокирует ферментные системы клеток вредоносных бактерий. В результате они постепенно разрушаются. В процессе воздействия фуразолина бактериальные клетки продуцируют меньше токсинов.
Наиболее часто фуразолидон взрослым, инструкция по применению это указывает, назначают для лечения следующих заболеваний:
Препарат быстро всасывается в ЖКТ. После этого он с кровотоком попадает во все ткани и жидкости, обеспечивая системное лечение.
Дозировка
Таблетки принимают после еды. Их нужно глотать и запивать не менее 100 г жидкости. Дозировка зависит от патологии, которая требует лечения, а также от возраста пациентов.
Доказана эффективность препарата при лечении дизентерии и пищевых отравлениях. В этом случае показаны таблетки в следующем количестве в зависимости от возрастного фактора:
Для взрослых людей - 2-3 штуки. Допускается прием 4 раза в сутки, но максимальная доза не должна превышать 800 мг.
Для детей – суточное количество рассчитывают из расчета 6-7 мг/кг массы тела. Распределять его на 4 приема.
При лечении лямблиоза взрослые, как правило, принимают по 2 таблетки 4 раза в сутки. Расчет суточного количества препарата для детей 6 мг/кг массы тела. Длительность приема фуразолидона при терапии любых заболеваний не должна превышать 10 дней. В большинстве случаев положительный эффект достигается через 2-5 дней. Если после 7 дней не наблюдается улучшения, то это указывает на то, возбудитель заболевания отличается рефрактерность к воздействию препарата. Это значит, что для лечения необходимо применять другие антибактериальные средства.
Противопоказания и побочные реакции
Основным противопоказанием является повышенная чувствительность к нитрофуранам и к другим компонентам в составе лекарственного средства. Не назначают лекарство для лечения детям до возраста 8 лет. В период беременности и лактации.
Не рекомендуют использовать лекарственное средство при выраженных нарушениях функции почек. Понимая от чего таблетки фуразолидон помогают, нужно помнить, что их нельзя принимать при хронической почечной недостаточности и олигурии. С осторожностью назначают лекарственное средство при дефиците глюкозо-6- фосфатдегидрогеназы, а также при развитии:
Патологий нервной системы.
Лекарственное средство хорошо переносится организмом, поэтому побочные эффекты наблюдаются очень редко. При приеме таблеток могут отмечаться следующие проявления:
Сыпь на кожных покровах, сопровождаемая зудом.
Тошнота и появление рвоты.
Опасными побочными симптомами, которые требуют отказа от лечения средством, в срочном порядке является следующее:
Может возникнуть воспаление периферических нервов или нарушение работы печени, связанное с токсическим воздействием. Повышается риск развития побочных реакций при наличии сахарного диабета, авитаминоза и анемии.
Негативные эффекты возникают на фоне передозировки лекарства. Большие дозы фуразолидон могут спровоцировать возникновение нейротоксических реакций и нарушений в работе кроветворной системы. Также могут увеличивать риски возникновения полиневритов и вероятность развития острого токсического гепатита. В этом случае однозначно после отказа от препарата нужно начинать потреблять большое количество жидкости, чтобы ускорить вывод активного вещества с мочой. В тяжелых случаях может понадобиться гемодиализ. Кроме того проводят симптоматическую терапию, которая предусматривает прием антигистаминных средств и витаминов группы В.
Фуразолидон запрещено принимать в сочетании с алкоголем. Это может привести к развитию сульфирамоподобных реакций, которые характеризуются резким ухудшением состояния здоровья человека, что несет угрозу жизни. Также вероятность повышения артериального давления увеличивается при одновременном приеме лекарственного средства одновременно с антидепрессантами. Усиливается противомикробное воздействие препарата антибиотиками.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Ротовирус у ребенка - как правильно лечить? Частый понос и рвота у детей
Еще недавно основным сезоном развития инфекции считался период с октября по март месяцы, а сейчас более 25% родителей, отдыхавших на морских курортах вместе с детьми, надолго запоминают летний отдых как неприятный период, когда их ребенок капризничал и плакал из-за болей в животе, сильного поноса и рвоты во время поездки. Размножению вирусов кишечной инфекции способствует массовое скопление людей на пляжах, зараженность микробами морской воды и несоблюдение правил гигиены.
Ротовирус - самая распространенная разновидность острой кишечной инфекции, который был открыт лишь в 1973 году. До этого любое заболевание, сопровождаемое сильным поносом, рвотой, насморком и высокой температурой называли кишечным гриппом. Поэтому некоторые педиатры до сих пор называют ротовирусную инфекцию "кишечный" или "желудочный" грипп, несмотря на то, что вызывается это заболевание совсем другим видом вируса, чем известный всем грипп.
Ротавирус есть везде, не только в жарких странах, но и в холодных. Отличается он высокой заразностью. Стоит заболеть одному ребенку, как в опасности оказывается весь детский сад. Передается ротавирус не только воздушно-капельным путем, как вирусы гриппа, но и через посуду, игрушки и продукты. Он легко переносит горячие температуры, замораживание и хлорирование, поэтому летом заражаются им чаще всего во время купания в бассейнах, несмотря на то, что вода в них подвергалась дезинфекционной обработке. Кстати, устойчив ротовирус и к мылу, поэтому вопреки убеждению многих считать его "болезнью грязных рук" неправильно.

Заболеть ротовирусной инфекцией могут не только дети, но и взрослые. Достаточно выпить или съесть что-то зараженное или пообщаться с инфицированным человеком. Часто вместе с ребенком заболевают и родители, несмотря на уже имеющийся иммунитет. Причём, если для взрослого человека эта болезнь хоть и неприятна, но не опасна, то дети переносят его очень тяжело. Особенно опасно заражение ротовирусом для грудных детей, последствия обезвоживания из-за сильной диареи для них могут быть катастрофическими.
Из-за острой диареи, рвоты и, как следствия, обезвоживания, дети могут потерять более 15% веса, что указывает на то, что лечение ротовирусной инфекции проводилось неправильно. Зачастую педиатры, выслушав жалобы родителей о том, что ребенок ночью поносил, утром встал вялый, отказывался есть и пить, а после того, как он выпил стакан воды, его сразу вырвало, привычно ставят ему диагноз отравление и назначают лечение, которое может быть неэффективным при ротовирусной инфекции.
Ротавирус попадает через желудок в кишечник и поражает его клетки, в результате чего снижается их способность расщеплять и всасывать питательные вещества. Продукты жизнедеятельности микробов, пораженные клетки и токсины, оккупируют желудочно-кишечный тракт и приводят к интоксикации, что и становится причиной многократного поноса в дуэте с частой рвотой, отсутствия аппетита и слабости.
На протяжении 3-8 суток после заражения ротовирус изматывает ребенка приступами рвоты и жидкого поноса до 3-15 раз в сутки, схваткообразными болями в животе, общим недомоганием и слабостью. У детей при ротовирусе часто наблюдается повышение температуры до 39°C и выше, тогда как у взрослых жара обычно не бывает.

Если врач назначил для лечения ротовирусной инфекции антибиотики, то это говорит о его некомпетентности. Антибиотики при вирусных инфекциях не помогут. Ни в коем случае нельзя поить ребенка и слабым раствором марганцовки, как советуют многие бабушки и народные целители. Кристталлы марганцовки разъедают желудок и могут привести к необратимым последствиям. Правильное лечение ротовируса у детей состоит из следующих этапов:
1. Регидратация. Обычно для регидратации используют слабый солевой раствор или препараты типа Регидрона. В домашних условиях готовят этот раствор следующим образом: на 1 литр кипяченной воды добавляют 4 столовых ложки сахара, одну чайную ложку соли и одну чайную ложки соды. При этом детям младше 1 года разрешается пить этот раствор не более полстакана за один раз во избежание усиления рвоты.
2. Прием сорбентов. Сорбенты - препараты, удаляющие из организма возбудителей инфекции и продукты их жизнедеятельности. К ним относятся Активированный уголь, Энтеросгель и Смекта. Дозы приема сорбентов для детей должен назначить врач или они указываются на упаковке. Активированный уголь принимают обычно из расчета 1 таблетка на 10 кг веса человека.
3. Применение лекарственных препаратов. Боли в животе и высокую температуру при ротовирусе терпеть не стоит. При слишком сильных болях в животе можно дать ребенку таблетку Но-шпы, а для маленьких малышей её применяют в растворе. Сбивать температуру ниже 38 градусов, если ребенок переносит ее нормально, не следует. Дело в том, что вирусы погибают лучше и хуже размножаются в нагревшем организме. В случае, когда ребенок не может спать и есть из-за высокой температуры, необходимо ему дать привычные жаропонижающие средства. Например, Парацетомол, Панадол, детский сироп Нурофен или свечи Цефекон.
4. Обильное питье. Принимать препараты от поноса при ротовирусной инфекции неправильно. Ведь частые поносы - это жизненно необходимая реакция организма, с помощью которой из организма выводятся продукты интоксикации. Жидкий стул способствует естественному очищению организма, однако он может вызвать обезвоживание. В этом и заключается основная опасность кишечного гриппа. Чтобы не допустить обезвоживания, поить ребенка при ротовирусной инфекции надо часто и понемногу. Большой объем жидкости спровоцирует рвоту. Лучше всего давать ребенку пить крепкий чай, минеральную воду без газа или простую воду. Газированные напитки, соки, молоко и молокосодержащие продукты употреблять при кишечной инфекции не рекомендуется.
5. Прием пробиотиков. Выздоровление при ротовирусе наступает через 5-12 дней. После болезни вырабатывается иммунитет к штампу вируса, но непродолжительный. От повторного заражения ротовирусной инфекцией никто не застрахован, хотя следующее заболевание уже будет переноситься легче. Поэтому очень важно своевременно подготовить организм ребенка к дальнейшим атакам вирусов. Для этого после снижения основных симптомов болезни надо принимать пробиотики, чтобы восстановить микрофлору кишечника. Обычно для этого назначают Линекс, Бифиформ, Аципол и Бактисубтил. Они обладают противомикробным и противовоспалительным действием, и в короткое время восстанавливают полезную микрофлору в кишечнике. Во время болезни принимать пробиотики бесполезно, при частых поносах они выводятся из организма транзитом.
Полное промывание кишечника при отравлении
Полное промывание кишечника (ППК) можно считать полезным и быстрым (за 4—6 ч) способом его опорожнения. Эта грязная и трудоемкая процедура применяется у больных, доставляемых в больницу спустя много часов после передозировки.
Полное промывание кишечника (ППК) высокомолекулярным полиэтиленгликолем (ПЭГ-3350) изоосмотическим раствором электролитов (ПЭГ-РЭЛ) — безопасный и эффективный метод очистки кишечника, внедренный в медицинскую практику в 1980 г..
Полное промывание кишечника (ППК) обеспечивает более полное удаление его содержимого, чем слабительные средства, которые в принципе лишь стимулируют дефекацию, а не изгнание всего, что находится в пищеварительном тракте.
Использовавшаяся ранее инстилляция больших объемов изотонического солевого раствора для подготовки кишечника к диагностическим процедурам или хирургическому вмешательству была связана с нарушением электролитного или водного баланса, и опасения подобных осложнений ограничивали применение полного промывания кишечника (ППК) при передозировках. Однако недавнее появление изотонических растворов с полиэтиленгликолем и сульфатом натрия вместо его хлорида привело к тому, что данная процедура стала более адекватной для клинических испытаний.
Новый промывной раствор известен под названием Golytely и Colyte. Применение при ППК ПЭГ-РЭЛ не приводит к существенным изменениям в уровне электролитов сыворотки, ее осмоляльности, массы тела и гематокрита.
Механизм полного промывания кишечника
Высокомолекулярный полиэтиленгликоль (ПЭГ-3350) не вызывает вздутия живота, как маннитол, который в присутствии кишечных бактерий выделяет водород. Двухвалентный сульфат-ион препятствует активному транспорту натрия, а ПЭГ-3350 подавляет перенос жидкости через кишечную стенку, восстанавливая изотоничность раствора. И ПЭГ-3350, и сульфат-ион плохо всасываются в желудочно-кишечном тракте даже при воспалительном заболевании последнего.
Доза полиэтиленгликоля для полного промывания кишечника (ППК). Применение ППК подразумевает введение в желудок назогастральной трубки и инстилляцию ПЭГ-РЭЛ пациенту, сидящему в удобном для него положении. В альтернативном случае раствор принимают перорально. Перед ППК можно ввести активированный уголь. Внутривенная инъекция метоклопрамида (10 мг взрослым, 0,1—0,3 мг на 1 кг массы тела детям) снижает частоту случаев тошноты и рвоты.
Обычная скорость введения жидкости — 2 л/ч взрослым и 0,5 л/ч (25—40 мл на 1 кг массы тела) детям в возрасте до 12 лет. Температура ПЭГ-РЭЛ во избежание гипотермии должна быть комнатной. Процедура завершается, когда ректальные воды по внешнему виду становятся сходными с вливаемыми (обычно через 2—6 ч). Это вовсе не гарантирует, что токсин или инородное тело удалены из пищеварительного тракта.
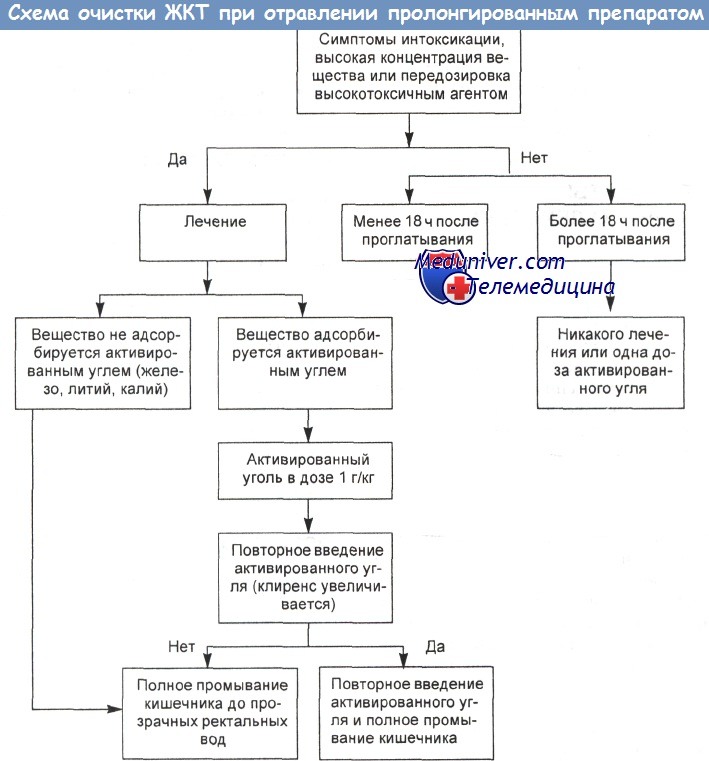
Показания для полного промывания кишечника (ППК)
Эффективность полного промывания кишечника (ППК) в плане снижения всасывания токсинов зависит от типа препарата и проглоченного вредного агента. Активированный уголь адсорбирует порошкообразный ПЭГ. Одновременное введение нескольких доз угля не повышает эффективности ППК, однако полученные in vitro данные не исключают пользы его однократного введения перед началом ППК. ППК не увеличивает клиренса уже всосавшегося в кровь вещества, во всяком случае при экспериментальной передозировке аспирина.
Потенциальная область применения полного промывания кишечника (ППК) как способа очистки организма охватывает случаи проглатывания массивных количеств высокотоксичных агентов; поздней доставки (спустя 4 ч после экспозиции) пациентов, проглотивших большое количество токсина; сильной передозировки препаратов пролонгированного действия, во многих случаях чреватой летальным исходом или тяжелыми осложнениями; проглатывания упаковок с веществами людьми, осуществляющими нелегальную транспортировку психотропных средств внутри собственного тела, а также отравления веществами, не адсорбируемыми активированным углем.
Возможно использование ППК и для удаления токсинов, обнаруживаемых рентгенографическим путем (мышьяка, четыреххлористого углерода, ртути, таллия). У одного больного таким способом из желудочно-кишечного тракта был удален вызвавший отравление свинец.
а) Полное промывание кишечника при отравлении металлами. Полное промывание кишечника (ППК) — безопасная и эффективная процедура очистки организма при потенциально летальных отравлениях железом, особенно если содержащие его таблетки прошли через привратник. Активированный уголь не адсорбирует соединения железа и других металлов (например, лития, калия).
б) Полное промывание кишечника (ППК) при отравлении инородными телами. ППК эффективно удаляет из кишечника миниатюрные галетные батареи и пакетики с кокаином, перевозимые внутри тела. Из желудочно-кишечного тракта таким способом можно удалить также железо, свинец, литий, пролонгированные препараты верапамила и теофиллина, однако убедительных данных о снижении смертности в результате такой процедуры и облегчении последствий интоксикации нет.
Предостережения при полном промывании кишечника
После проведения ППК при подготовке кишечника к рентгенографическому исследованию или хирургическому вмешательству и у взрослых, и у детей осложнения наблюдаются редко даже при болезнях сердца, почек или легких. Жалобы обычно несущественны и включают тошноту, рвоту, вздутие и спазмы живота, бессонницу и раздражение ануса. Промывной раствор, содержащий пропиленгликоль и электролиты, может привести к занятию участков связывания у активированого угля, а также к вытеснению из него адсорбированного токсина, что ведет к существенному повышению биологической доступности последнего.
Противопоказания для полного промывания кишечника (ППК)
Полное промывание кишечника (ППК) противопоказано при желудочно-кишечной патологии или дисфункции (непроходимости, кровотечении, прободении), а также при невозможности обеспечить адекватную защиту дыхательных путей.

* Рентгеноконтрастность может исчезнуть при растворении таблеток. Их отсутствие на обзорной рентгенограмме брюшной полости не исключает того, что они были проглочены.
** Изменчивая фармакодинамика: токсичность данного вещества в значительной мере зависит от факторов, связанных с пациентом, например от его предшествовавшего состояния и одновременного приема других средств.
В результате определить порог токсичности при пероральном приеме трудно. Все такие больные нуждаются в очистке желудочно-кишечного тракта.
*** При отравлениях пролонгированными формами веществ, не адсорбируемых активированным углем, необходимо полное промывание кишечника раствором полиэтиленгликоля и электролитов (ПЭГ-ЭЛР).
**** Наблюдается клинически значимое возрастание клиренса при повторном введении активированного угля. Его дозу, возможно, надо увеличить в присутствии ПЭГ-РЭЛ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Готовясь к праздникам, мы даже не подозреваем, какими опасными могут оказаться для нас праздничные угощения. Особенно опасны такие традиционные блюда, как грибы, мясо, рыба.
При отравлениях различной формы (бактериальной или токсической) – разная тактика оказания первой помощи. Если вы почувствовали недомогание, похожее на пищевое отравление, то в первую очередь, подумайте, какой именно продукт стал причиной проблемы.
Бактериальные отравления бывают вызваны большим количеством микробов, или их продуктами жизнедеятельности. Если перед приготовлением пищи продукты были плохо вымыты, или недостаточно прошли термическую обработку, или условия хранения были неправильными, то риск отравления повышается.
При бактериальном отравлении, необходимо поступить следующим образом:
- Полностью очистить желудок и кишечник. Впервые часы после попадания продукта в организм, надо за один прием выпить 1,5 л раствора 0,1% перманганата калия (перед тем как пить, проследите, чтобы он полностью растворился в воде), или 2% раствора пищевой соды, а затем вызвать рвоту. Потом нужно промыть желудок чистой водой, до его полного очищения. Так же необходимо поставить клизму с 2л кипяченой воды, чтобы освободился кишечник.
- Употреблять много жидкости. Это необходимо для того, чтобы избежать обезвоживания организма и потери электролитов (микроэлементов), неизбежных при диарее и рвоте. Пить лучше минеральную не газированную воду, некрепкий и не очень сладкий чай, регидрон (комплекс солей, 1пакетик на 1л воды – пить в течение суток).
- Удалить токсические вещества из организма. Помогают в этом такие препараты как: энтеросгель, смекта, энтеродез и активированный уголь.
- Для уменьшения болей в животе, можно принять спазмолитики (но-шпа, дюспаталин).
- Для облегчения работы поджелудочной железы рекомендуется принять ферментативные препараты (креон, панкреатин, мезим-форте по 1-2 капсулы 3 раза в день).
При отравлении обычно не хочется, есть, да и не нужно – еда может только ухудшить состояние. Главное выпивать, как можно больше жидкости. После того, как острые симптомы отравления проходят, необходимо придерживаться щадящей диеты (овсяная и рисовая каши, приготовленные на воде; легкий рисовый или овощной суп, картофельное пюре без масла).
Если за сутки состояние не стало лучше, или поднялась температура – необходима консультация доктора. Если температура выше 37, и обычные средства не помогают, если рвота постоянная, а диарея – больше десяти раз в сутки – надо обязательно обратиться к врачу. Так же медицинская помощь необходима, если отравился ребенок, или пожилой человек.
Читайте также:

