Лечение микст инфекций у мужчин
Обновлено: 26.04.2024
Челябинский областной кожно-венерологический диспансер
Актуальные тенденции терапии урогенитальных микст-инфекций у женщин репродуктивного возраста
Журнал: Клиническая дерматология и венерология. 2016;15(3): 26‑31
Цель исследования — изучить эффективность включения 5% линимента Циклоферона в схему комплексного лечения женщин с хроническими воспалительными заболеваниями урогенитального тракта. Материал и методы. Проведен анализ лечения 104 пациенток репродуктивного возраста (27,7±0,3 года). Все пациентки получили базисную терапию: доксициклина моногидрат 100 мг 2 раза в день курсом 10 дней, флуконазол 150 мг 1 раз в неделю курсом 3 нед. Кроме того, пациенткам основной группы (n=54) был назначен 5% линимент Циклоферона ежедневно, начиная с 5-го дня менструального цикла, по 5 мл вагинально, курсом 10 дней. Пациентки группы сравнения (n=50) получали только базисную терапию. Для получения референсных значений показателей были обследованы 35 практически здоровых женщин (контрольная группа). Результаты и выводы. Включение в лечение 5% линимента Циклоферона повысило эффективность терапии по сравнению с классической схемой, что характеризовалось более быстрым восстановлением факторов местной противоинфекционной защиты (уменьшение выраженности лейкоцитарной и нейтрофильной реакции, повышение лизоцимной активности и лактоферрина), гуморальных факторов (повышение активности IgA и sIgA, понижение IgG), нормализацией микробиоценоза генитального биотопа и снижением рецидивирования инфекционно-воспалительного процесса.
Челябинский областной кожно-венерологический диспансер
Инфекционно-воспалительные заболевания урогенитальной системы у женщин репродуктивного возраста — ведущая проблема в акушерстве, гинекологии и перинатологии в настоящее время [1]. Большинство исследователей, занимающихся проблемой урогенитальных инфекций, сходятся во мнении, что любой микроорганизм, обитающий в урогенитальном тракте, при определенных условиях может вызвать развитие воспалительного процесса, что в свою очередь способствует формированию нарушений в биотопах репродуктивного тракта, истощению физиологических механизмов защиты и изменению локального иммунного статуса [2, 3]. Так, в исследованиях клеточного и гуморального факторов местного иммунитета в секретах репродуктивного тракта женщин при инфекции урогенитального тракта, обусловленной микоплазмами, были выявлены выраженные нарушения антимикробной защиты слизистых оболочек [4—6].
Ориентированность терапии этих пациенток только на этиотропный компонент лечения в результате не позволяет достичь излечения, а способствует затяжному (с переходом в хроническое) течению воспалительного процесса. Кроме того, антибактериальная терапия является одной из ведущих причин кандидоза, частота которого за последние десятилетия возросла в 2 раза и составляет от 26 до 45% урогенитальной патологии [7].
В связи с этим в схемы терапии пациенток с урогенитальными микст-инфекциями, ассоциированными с условно-патогенной микрофлорой, важно включать препараты иммунопротекторного действия с целью ускорения разрешения воспалительного процесса, снижения риска развития осложнений и повышения эффективности лечения. Большинство препаратов, используемых при лечении урогенитальных инфекций, эффективны при неосложненных или острых формах процесса, в то время как при хроническом рецидивирующем течении рациональным является использование локальной иммунокорригирующей терапии [8, 9].
Цель исследования — изучение эффективности включения линимента Циклоферона в схему комплексного лечения хронических воспалительных заболеваний урогенитального тракта женщин.
Материал и методы
Проведен анализ лечения 104 женщин с урогенитальными микст-инфекциями. Все пациентки находились под наблюдением в ЖК МУЗ ГКБ № 2 и № 3 Челябинска в 2011—2014 гг. Средний возраст участниц составил 27,7±0,3 года. По совокупности клинико-лабораторных данных до начала лечения 81 (77,9%) пациентке был поставлен диагноз цервицит, 10 (9,6%) — эктопия цилиндрического эпителия шейки матки, 13 (12,5%) — вульвовагинит. Воспалительный процесс нижнего отдела репродуктивного тракта у всех больных был обусловлен условно-патогенными микроорганизмами (УПМ) и сохранялся более года (в среднем 12±2,6 мес). По дизайну исследование было открытое, краткосрочное, рандомизированное.
Критерии включения: наличие хронического (более 6 мес) воспалительного процесса в нижнем отделе репродуктивного тракта; согласие пациенток на участие в исследовании.
Критерии исключения: наличие острых и обострения хронических заболеваний других систем, онкозаболевания, аутоиммунная патология, гормональные нарушения, беременность, лактация, гепатит и ВИЧ-инфекции, использование иммунотропных препаратов в течение последних 6 мес, несогласие пациенток на участие в исследовании.
В соответствии с планом лечения и клиническими рекомендациями [12] все пациентки получали базисную терапию, включающую доксициклина моногидрат по 100 мг 2 раза в день курсом 10 дней и флуконазол по 150 мг 1 раз в нед курсом 3 нед. Кроме того, пациентки основной группы (n=54) на фоне базисной терапии получали 5% линимент Циклоферона ежедневно с 5-го дня менструального цикла по 5 мл вагинально курсом 10 дней. Пациенткам группы сравнения (n=50) была назначена только базисная терапия. Для получения референсных значений показателей были обследованы 35 практически здоровых женщин (контрольная группа), средний возраст которых составил 25,5±0,02 года.
Полученные результаты исследования были статистически обработаны с использованием пакетов статистических программ Statistica 6.0, различия между сравниваемыми группами считали достоверными при р≤0,05.
Результаты и обсуждение
При анализе клинических признаков до начала терапии было выявлено, что в обеих группах у 98 (94,2%) пациенток отмечались слизистые или слизисто-гнойные выделения в умеренном количестве, у 69 (66,3%) — пастозность стенок и отечность наружного отверстия уретры, при массаже последней получено незначительное количество отделяемого сероватого цвета, 68 (65,3%) пациенток предъявляли жалобы на умеренно выраженный зуд в области наружных половых органов, дискомфорт при мочеиспускании и беловатые слизистые выделения.

Таблица 1. Динамика показателей местного иммунитета в зависимости от схемы лечения Примечание. Сравнения между группами проведены по критерию Манна—Уитни; * — по отношению к показателям в группе контроля; ** — по отношению к показателям до лечения; *** — достоверность по отношению к показателям после лечения в группе сравнения по отношению к основной группе.
Вместе с тем у пациенток, получивших лечение линиментом Циклоферона, в отличие от больных группы сравнения, после проведенной терапии отмечена нормализация показателей спонтанного НСТ-теста и активность фагоцитоза нейтрофилов (см. табл. 1).
Исследование показателей врожденного иммунитета (табл. 2), опосредованно отвечающих за антибактериальную активность (BPI-белка и дифенсинов), выявил общую для всех больных тенденцию: снижение уровня выработки перед началом лечения в 1,8 и 1,5 раза (в группе сравнения) и 1,8 и 1,6 раза соответственно (в основной группе). После проведенного лечения было зафиксировано повышение показателей, более значимое у пациенток, получивших в схеме лечения линимент Циклоферона (р≤0,05).

Таблица 2. Динамика гуморальных факторов цервикального секрета в зависимости от схемы лечения Примечание. Сравнения между группами проведены по критерию Манна—Уитни; * — р
При изучении в цервикальном секрете концентрации IgA было выявлено достоверное понижение его уровня во всех группах до начала лечения в 2,2 раза, что свидетельствует об истощении ресурса антимикробной защиты макроорганизма. В результате проведенной терапии отмечено повышение показателя, наиболее выраженное у пациенток основной группы — в 2 раза (практически до нормальных значений), в то время как в группе сравнения — только в 1,3 раза (р=0,01). Такая же тенденция была выявлена в отношении уровня sIgA: значимое снижение до начала терапии (в 1,5 раза) с последующим повышением показателей, более выраженным в основной группе (в 1,3 раза, р≤0,01), что может свидетельствовать о более быстром начале нормализации процессов в системе гуморального иммунитета урогенитального тракта под влиянием Циклоферона.
В то же время анализ уровня IgG в цервикальной слизи показал повышение этого показателя до начала лечения, а после терапии — его снижение до нормальных показателей в основной группе и менее выраженное — в группе сравнения (р<0,05).
Лизоцимная активность и уровень лактоферрина до начала лечения были снижены в 2 раза у всех пациенток, после лечения отмечалось повышение уровня показателей, более выраженное в основной группе: лизоцимной активности — в 1,6 раза, лактоферрина — в 1,8 раза, в то время как в группе сравнения — в 1,3 и 1,5 раза соответственно (р≤0,05).
Анализ биоценоза урогенитального тракта после лечения выявил у пациенток группы сравнения снижение среднего титра E. coli, представителей семейства Enterobacteriaceae, Staphylococcus, Streptococcus на фоне титра лактобактерий (≥10 4 КОЕ/мл), у 12 (24%) пациенток зафиксировано выделение грибов рода Candida в титре 10 5 КОЕ/мл. В то же время у пациенток основной группы признаки нормализации показателей качественного и количественного состава УПФ были более выражены, отмечен достоверный рост титра лактофлоры в среднем ≤10 4 КОЕ/мл (р≤0,05).
Через 1 мес после проведенной терапии у 52 (96,3%) пациенток основной группы было выявлено разрешение клинико-лабораторных признаков воспаления, 2 (3,7%) пациентки предъявляли жалобы на умеренный дискомфорт в области гениталий, объективно выявлены умеренная гиперемия слизистой оболочки влагалища и шейки матки, незначительное количество слизистых сероватых выделений.
У пациенток в группе сравнения клинико-лабораторное выздоровление наступило у 46 (92%) женщин. У 4 (8%) пациенток сохранялась умеренная гиперемия слизистой оболочки влагалища и шейки матки, патологические выделения. Наряду с этим в обеих группах отмечалась нормализация показателей врожденного иммунитета (лейкоцитарная и нейтрофильная реакция).
Через 6 мес после проведенного лечения эффективность оценивалась по признаку рецидива процесса.
В основной группе рецидив заболевания был отмечен у 2 (3,7%) женщин, выраженных клинических симптомов отмечено не было, жалоб не предъявлялось, выраженность воспалительного процесса была меньше: количество лейкоцитов не превышало 11±1,5 и 6,0±2,0 в поле зрения в цервикальном канале и в уретре соответственно.
В то же время в группе сравнения рецидивы заболевания были отмечены у 8 (16%) женщин, что проявлялось не только субъективными ощущениями, но и умеренно-активными клиническими симптомами. У 9 (18%) пациенток выделены грибы рода Сandida (≤10 3 КОЕ/мл), у 8 (16%) — Mycoplasma hominis (≤10 3 КОЕ/мл), при микроскопии установлено повышение лейкоцитов до 14±3,5 и до 8,0±2,0 в поле зрения в цервикальном канале и в уретре соответственно.
Все пациентки получили лечение в полном объеме, нежелательных реакций на введение 5% линимента Циклоферона не выявлено.
Таким образом, у пациенток с урогенитальными микст-инфекциями и длительностью процесса в среднем 12±2,6 мес до начала лечения были выявлены признаки дисфункции клеточных факторов местной противоинфекционной защиты: увеличение количества лейкоцитов и жизнеспособных нейтрофилов, повышение лизоцимной активности и лактоферрина в цервикальном секрете, снижение кислородзависимого метаболизма, функционального резерва нейтрофилов, активности и интенсивности фагоцитоза нейтрофильных гранулоцитов и снижение количества sIgA. Исследование микробиоценоза позволило выявить четкую тенденцию к снижению количества лактобактерий при увеличении количества условно-патогенных микроорганизмов с превалированием C. albicans и M. hominis.
На фоне проводимой терапии, особенно у пациенток, получивших в схеме лечения 5% линимент Циклоферона, отмечено разрешение клинико-лабораторных симптомов воспалительного процесса, восстановление показателей врожденного иммунитета и нормализация микробиоценоза урогенитального тракта со снижением вероятности рецидива заболевания.
Выводы
Включение в схему лечения пациенток с хроническими урогенитальными инфекциями 5% линимента Циклоферона повысило эффективность терапии по сравнению с классической схемой, что характеризовалось восстановлением факторов местной противоинфекционной защиты (уменьшение выраженности лейкоцитарной и нейтрофильной реакции, повышение лизоцимной активности и лактоферрина), гуморальных факторов (повышение активности IgA и sIgA и понижение выработки IgG), нормализацией микробиоценоза генитального биотопа. Полученные данные, наряду с хорошей переносимостью препарата, позволяют рекомендовать включение 5% линимента Циклоферона в схемы лечения урогенитальных инфекций микоплазменно-кандидозной этиологии у женщин репродуктивного возраста.
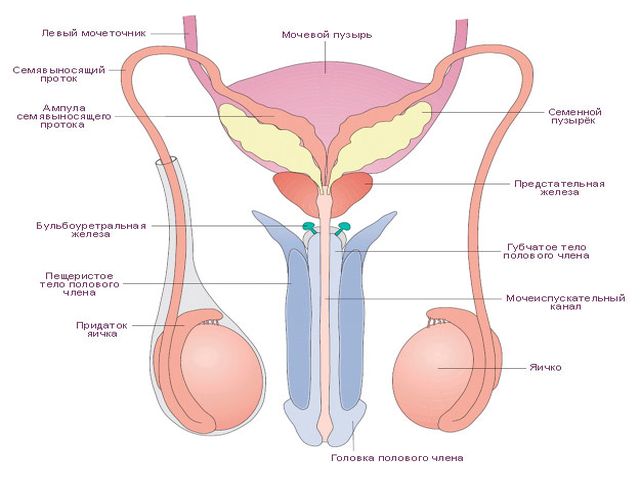
Мочеполовые инфекции – группа заболеваний инфекционного происхождения, при которых воспалительный процесс локализуется в органах мочеполовой системы.
Мочеполовые инфекции у мужчин способны поражать уретру, мочевой пузырь, ткани полового члена.
Возбудители могут проникать в простату, семенные пузырьки, яички, придатки яичек.
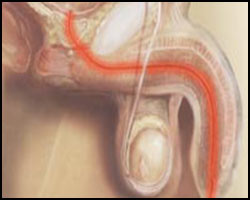
Причины мочеполовых инфекций у мужчин
Инфекции мочеполовой системы у мужчин могут иметь различную этиологию.
В числе возможных возбудителей:
- бактерии (специфическая флора – гонококки, трепонемы, хламидии; неспецифическая флора – кишечная палочка, клебсиелла, стафилококки) , герпес)
В основном причины инфекции мочеполовой системы у мужчин заключаются в незащищенном половом акте.

Возбудитель передается от партнерши посредством прямого контакта слизистых оболочек половых органов.
Причина инфекции мочеполовой системы – это иммунодефицит
Еще одна возможная причина инфекции мочеполовой системы – это иммунодефицит.
При нарушении функции иммунной системы вследствие:
- 1. переохлаждения
- 2. травмы
- 3. тяжелого заболевани
усиливается рост условно-патогенной флоры.
Это микроорганизмы, которые в норме присутствуют в теле человека.
Но, при нормальном функционировании иммунной системы не вызывают симптомов инфекционных заболеваний.
Половые инфекции на сегодняшний день встречаются все чаще, что связано с изменением сексуальной культуры.

Мочеполовые инфекции у
мужчин рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Микроскопическое исследование отделяемого уретры | 1 д. | 500.00 руб. |
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
| ДНК Neisseria gonorrhoeae | 1 д. | 300.00 руб. |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
Мочеполовая инфекция: как передается
Самый распространенный путь передачи инфекции мочеполовой системы - половой акт.
Презерватив во время сексуальной близости, практически, на 90% исключает риск инфицирования здорового партнера.
Некоторые микроорганизмы могут передаваться при тесном контакте через слизистые.
Второй путь заражения – несоблюдение правил личной гигиены.
При попадании инфекции на половые органы, происходит инфицирование.
Бактерия или вирус проникает в организм человека, вызывая воспалительный процесс.
Мочеполовая инфекция: кто в зоне риска
По статистике, заболеваниями мочеполовой системы чаще страдают женщины.
Связано это со строением мочевыводящей системы.
Уретра у женщины короче, чем у мужчины.
Поэтому риск проникновения инфекции в организм возрастает.
В зону риска попадают также пожилые люди и дети до 3 лет.
Связано это с ослабленным иммунитетом.
Наличие болезней: сахарного диабета, ожирения, мочекаменной болезни и почечной недостаточности – увеличивают риск заражения мочеполовыми инфекциями.
Возбудители мочеполовой инфекции
Важно знать, что некоторые возбудители мочеполовой инфекции всегда присутствуют в организме.
Наносить вред и паразитировать на здоровых клетках человека они начинают при снижении иммунитета.
В этот момент условно-патогенные бактерии, становятся патогенными и уже не являются безопасными для здоровья.
Они вызывают ряд воспалительных процессов в мочевыводящей системе.
К основным возбудителям заболеваний мочеполовой системы относят:
- Уреаплазму
- Хламидии
- Кандиды
- Гонококки
- Микоплазму
- Герпес
- Сифилис
- ВПЧ
- Трихомонаду
Мочеполовая инфекция: какие вызывает заболевания у мужчин
Мочеполовые инфекции вызывают следующие заболевания:
- уретрит
- цистит
- простатит
- воспаление почек
- воспаление семенных пузырьков, головки полового члена и придатков яичек
Рассмотрим некоторые из этих состояний подробнее.
Уретрит характеризуется воспалением уретры.
Первые признаки: зуд, жжение, боль при походе в туалет.
Важно своевременно начать лечение, чтобы заболевание не перешло в хроническую форму.
Хроническая форма может привести к серьезным патологиям.
Цистит это воспаление мочевого пузыря.
Наиболее часто выявляется среди женщин.
Признаки цистита: повышение температуры тела, ноющая боль в пояснице, больное мочеиспускание, наличие в моче крови.
Если цистит не лечить на первых этапах, воспаление может распространиться на почки и уретру.
Воспаление почек - пиелонефрит характеризуется высокой температурой тела (до 40), болью в области поясницы, жжением при мочеиспускании.
При пиелонефрите моча теряет прозрачность и может содержать частички крови.
Особенности мочеполовых заболеваний у мужчин
Простатит - воспаление предстательной железы у мужчин относят к болезням, которые вызывают мочеполовые инфекции.
Простатит характеризуется болью и жжением при мочеиспускании, наличием гнойных выделений, болью при пальпации члена, яичек, мошонки.
Заболевание можно заподозрить при снижении эрекции во время полового акта.
Могут присутствовать и другие сексуальные расстройства.
Воспаление семенных пузырьков, или везикулит, проявляет себя повышением температуры тела, появлением боли в паху, гноя из уретры, частого мочеиспускания.
Нередко при везикулите мужчина испытывает боль в области прямой кишки.
Воспаление полового члена, баланит, характеризуется покраснением крайней плоти.
Сопровождается появлением сухости в паху, жжением в области гениталий, болезненностью при пальпации.
Может проявляться сыпью на члене, отечностью головки, язвами и гнойниками на половом органе.
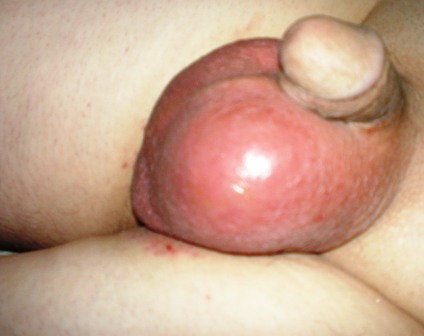
Воспаление придатков яичек (эпидидимит) вызывает у мужчины болевые ощущения и отечность мошонки.
Температура тела повышается до 40.
Необходимо своевременное лечение эпидидимита, так как хроническая его стадия может привести к бесплодию.
Симптомы мочеполовых инфекций у мужчин
В большинстве случаев у мужчин входными воротами для инфекции является слизистая оболочка мочеиспускательного канала.
Потому начальные клинические признаки разных инфекционных процессов весьма схожи.
Как проявляют себя на раннем этапе развития мочеполовые инфекции у мужчин?
Симптомы, которые встречаются чаще других:
-
, усиливающиеся при мочеиспускании вблизи отверстия мочеиспускательного канала
- учащение мочеиспускания

- частые походы в туалет ночью
- ощущение неполного опорожнения мочевого пузыря
Специфические симптомы некоторых мочеполовых инфекций:
- 1. гонорея – выделение гноя из уретры, нарушение оргазма и эякуляции
- 2. сифилис – появление твердого безболезненного образования на головке полового члена
- 3. герпес – образование на головке полового члена везикул (наполненных жидкостью пузырьков)
- 4. кандидоз – появление на головке полового члена белого налета, который легко смывается
Часто мочеполовая инфекция вообще не сопровождается симптомами.
Лечение мочеполовых инфекций у мужчин
Лечение начинается только после идентификации возбудителя.
Никогда диагноз не выставляется на основании одних только симптомов.
Его нужно подтвердить лабораторно, сдав анализы.
Ни в коем случае нельзя лечиться самостоятельно, в домашних условиях, потому что:
- Вы не знаете, какая у вас инфекция, поэтому наверняка ошибетесь при выборе препарата.
- Неправильное лечение способствует выработке у микроорганизма резистентности к противомикробным препаратам. Это в дальнейшем затруднит лечение.
- Вы дождетесь осложнений или хронизации заболевания. Поэтому, лечение будет более длительным, более дорогим, более неприятным.
Чем дольше вы тянете, тем больше возбудитель мочеполовой инфекции распространяется по вашему организму.
Вначале он проникает в мочеиспускательный канал, затем – в мочевой пузырь.
При отсутствии лечения микробы попадают в простату, яички, придатки яичек.
Некоторые инфекции способны вызывать бесплодие.
Поэтому при возникновении первых симптомов болезни нужно обратиться к врачу и сдать анализы.
Мочеполовые инфекции у женщин
Наиболее часто протекают в форме уретрита, вагинита или цистита.
Отмечают также воспаление маточных труб, яичников и слизистой матки
Мочеполовые инфекции вызывают у женщины заболевания:
- Аднексит – воспалительный процесс в яичниках
- Сальпингит – воспаление маточных труб
- Эндометрит – воспаление слизистой матки
Все три заболевания опасны и могут, при отсутствии лечения, привести к прерыванию беременности, внематочной беременности, и, даже, к бесплодию.
Точное заболевание должен констатировать врач.
Инфекции мочеполовой системы у женщин: симптомы
Симптоматика мочеполовой инфекции у женщины следующая:
- Боли внизу живота
- Болезненное мочеиспускание
- Выделения неизвестной этимологии
- Отвратительный запах выделений
- Кровь в моче
- Повышение температуры тела
Внимание! При наличии первых признаков заболевания мочеполовой системы, необходимо незамедлительно обратиться к урологу или гинекологу.
Как правило, любая инфекция, начинает проявлять себя с дискомфорта в области гениталий.
Женщина ощущает боли внизу живота.
Мочеиспускание сопровождается зудом, болью и жжением.
Возможно появление зеленых, желтых, творожистых, коричневых выделений.
Выделения могут иметь специфический запах – запах тухлой рыбы.
Женщина может наблюдать покраснения в области половых органов.
Появление язв, гнойников, пузырей на половых органов – свидетельствует о наличии воспалительного процесса.
Инфекции мочеполовой системы у женщин: анализы
Как только женщина обратилась к гинекологу, врач назначит сдать анализы на выявление инфекций.
Для анализа у женщины берут мазок из мочеиспускательного канала специальным урологическим инструментом.
Для полной клинической картины могут назначить сдать кровь из вены.
Сдается кровь на голодный желудок – желательно в утренние часы.
Анализ мочи, назначается для проведения микроскопии осадка или ПЦР тестов.
при подозрении о наличии заболевания мочеполовой системы.
Мочу собирают утреннюю, в специальную стерильную баночку.
Предварительно стоит провести гигиенические процедуры без мыла и геля.
Мочу исследуют на наличие эритроцитов, белка, лейкоцитов, бактерий.
Нередко женщине могут назначить УЗИ органов малого таза, рентген почек и мочевого пузыря.
С целью уточнения диагноза, используется МРТ диагностика.
На основании полученных результатов, врач делает заключение.
Инфекции мочеполовой системы: лечение
Только после того, как врач, поставит вам диагноз, назначается лечение.
Лечение проводится комплексное:
- Обязательно применяются антибиотики
- При необходимости, назначаются противогрибковые и противовирусные препараты
- В комплекс войдут препараты для поддержания иммунной системы и микрофлоры кишечника
- Физиотерапия и ванночки с растительными растворами помогут скорейшему выздоровлению
- Применяют местное лечение
Врач может прописать противовоспалительные и противогрибковые гели, свечи, мази и растворы.
Народное лечение инфекции мочеполовой системы
Народные средства от мочеполовых заболеваний:
- 1. Отвар полевого хвоща
- 2. Настой хмеля, можжевельника, укропа
- 3. Настой мать-и-мачехи
- 4. Настой льняного семя
- 5. Настой шиповника
Наиболее популярное народное средство при лечении инфекций мочеполовой системы – клюквенный напиток.
Подобные средства используются исключительно, как дополнение к основной терапии и не могут заменить антибиотик.
Важно! Самолечение и лечение народными средствами опасно для вашего здоровья.
При появлении первых признаков воспаления в мочеполовой системе – нужно незамедлительно обратиться к врачу.
Инфекции мочеполовой системы: как избежать
Чтобы избежать заражения инфекциями мочеполовой системы, необходимо выполнять несколько правил:
- Исключать случайные половые связи
- Всегда использовать средства контрацепции при половой близости
- Не забывать про правила личной гигиены
- Вести здоровый образ жизни – без алкоголя и курения
- Правильно питаться
- Избегать ослабления иммунной системы
- Исключить стрессовые ситуации
- Высыпаться
- Больше отдыхать и бывать на свежем воздухе
Выполнение этих правил не гарантирует на отсутствие у человека мочеполовых заболеваний, но может способствовать уменьшению риска инфицирования.
Важно регулярно проходить профилактический осмотр у врача и проверять своего партнера.
При возникновении любых симптомов мочеполовых инфекций у мужчин обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Сексуальная революция значительно раскрепостила современное общество.
Однако ее следствием также стал заметный рост урогенитальных инфекций – заболеваний органов мочеполовой сферы.
Это очень разнообразная группа патологий, среди которых преобладают заболевания, передающиеся преимущественно половым путем (ЗППП).
Впрочем, неспецифические возбудители тоже попадаются часто.
Анатомически у человека органы репродуктивной и мочевыделительной систем расположены рядом.
Из-за этого инфекции распространяются на все отделы урогенитального тракта.
Типичный путь проникновения заразы – мочеиспускательный канал, влагалище.
Большое значение имеют половые различия.
Женская уретра короткая, широкая.
По ней патогенные микроорганизмы легко проникают в мочевой пузырь.
Поэтому у женщин частым признаком урогенитальных инфекций является цистит.

Попав во влагалище, микроорганизмы обсеменяют внутренние половые органы женщины, поражая:
- Канал шейки матки – цервицит.
- Внутренний слой матки – эндометрит.
- Фаллопиевы трубы – сальпингит.
- Придатки яичников - аднексит.
Проблемы весьма и весьма серьезные.
Наибольшую угрозу урогенитальные инфекции представляют будущим мамам.
Так как у беременных опасности подвергается и плод.

В отличие от дам, мужская уретра длинная, тонкая, имеет два изгиба.
Поэтому у мужчин урогенитальные инфекции поднимаются вверх, в пузырь, очень редко.
Зато практически всегда процесс переходит на предстательную железу (простатит), привески яичка (эпидидимит) и на сами половые железы (орхит).
Урогенитальные инфекции: эпидемиологические особенности
Возбудителей урогенитальных инфекций можно встретить в любой таксономической категории микроорганизмов.
Это могут быть:
В каждой категории есть по несколько микробов, поражающих мочеполовую систему человека.
Однако на практике врачам часто приходится сталкиваться со смешанными урогенитальными инфекциями, еще их называют микст-инфекцией.

Типичный пример – гонорея вместе с уреаплазмой или трихомонадами.
Подобное сочетание находят в 80% гонорейных уретритов.
Развиться микст может и на фоне непрофессиональной терапии урогенитальных инфекций изначально только бактериальной природы.
Когда на фоне применения антибиотиков к процессу присоединяется грибковая флора.
Значительной распространенности заболеваний способствует ложная стыдливость заболевших людей.
Многие стесняются идти к врачу для обследования и пытаются лечить себя самостоятельно.
Следствием такого подхода становится переход урогенитальных инфекций в хроническую форму с сохранением заразности для окружающих.

Урогенитальные инфекции у беременных
Мечта любой женщины – это благополучное зачатие и вынашивание ребенка без патологий.
К сожалению, этим планам может помешать инфекция.
Важно следить за своим здоровьем, чтобы родить здорового малыша.
Главное - это создать благоприятные условия для правильного развития плода.
Все урогенитальные заболевания следует вовремя диагностировать и лечить.
Оптимально обнаружить инфекцию на стадии планирования беременности.
Большинство женщин обращаются в клинику уже при постановке на учет по беременности.
На этом этапе не все заболевания можно диагностировать при плановом осмотре.
Обратите внимание! Урогенитальные инфекции у женщин при беременности могут провоцировать осложнения и преждевременное прерывание беременности.
Инфекция урогенитального тракта может не иметь симптоматического проявления.
Заболевание часто остается не выявленным и может нести большую опасность женскому здоровью.
Какие инфекции грозят беременной?
Распространенной является инфекция, вызванная хламидиями.
Без симптоматических признаков длительное время находится в организме микоплазмы и уреаплазмы.
Даже если на момент беременности инфекция не провоцирует воспаление, её следует лечить.
Когда есть сомнения, стоит проконсультироваться с врачом.
Опасна ли урогенитальная инфекция при беременности?
Инфекция органов мочевыделения могут провоцировать цистит и пиелонефрит.
Причиной этого может стать плохой отток мочи.
Это происходит за счет снижения эластичности путей мочевыделения.
Плод, по мере своего роста оказывает давление на почки, мочеточники.
При увеличении матки, происходит нарушение оттока мочи.
Возможно, попадание мочи обратно в почки и мочеточник.
Так как при беременности иммунитет снижается, увеличивается риск заражения и осложнения течения инфекционного процесса.
В результате появляется восходящая инфекция.
Урогенитальная инфекция у мужчин
Появляются в результате незащищенного полового акта.
Часто они относятся к группе половых инфекций или ЗППП.
Урогенитальные инфекции это достаточно большой список возбудителей.
Среди них:
- Уреаплазмоз
- Хламидиоз
- Гарднереллез
- Кандидоз
- Трихомониаз
Микоплазмы и уреаплазмы являются причиной появления воспалительных процессов в уретре.
Они являются внутриклеточными паразитирующими формами.
В результате проникновения возбудителя, появляется уретрит, простатит.
Урогенитальная инфекция при поражении микроорганизмами может длительное время не проявлять симптомов.
В некоторых случаях возможны тянущие боли и дискомфорт в паху.
Трихомонады – простейшие микроорганизмы.
При половом акте, микроорганизм проникает на слизистую половых органов.
Возможно инфицирование при использовании чужих предметов личной гигиены.
При поражении канала уретры у мужчин, появляются резкие боли.
Хламидия поражает слизистые мочеполовых органов.
Часто инфекция имеет скрытое течение, и, обнаруживаются при появлении простатита, проктита или уретрита.
При этом беспокоят рези при мочеиспускании и частые позывы к опорожнению.
В случае активного воспаления, можно обнаружить примеси крови в моче.
При гарднереллезе, представители сильного пола чаще всего являются носителями инфекции.
Иногда развивается хроническая урогенитальная инфекция, вызванная гарднереллой.
Причина этому – нарушение иммунного статуса, ослабление организма.
Кандиды провоцируют появление выделений.
Причиной заболевания является грибок Кандида.
Провоцирующим фактором появления кандидоза чаще всего является снижение уровня защитных функций организма.
Характерными признаками болезни будут выделения творожистого характера.
Сопровождается зудящими ощущениями в паху.
Запомните! При появлении дискомфорта и признаков воспаления следует обратиться к специалисту.

О том как проходит диагностика инфекций передающиеся половым путем рассказывает подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
| ДНК Mycoplasma hominis | 1 д. | 300.00 руб. |
| ДНК Ureaplasma urealyticum | 1 д. | 300.00 руб. |
Клинические проявления урогенитальных инфекций
Несмотря на большое разнообразие возбудителей, симптоматика при большинстве процессов очень схожа.
Она проявляется воспалением и нарушением функции пораженного органа.
Типичные симптомы большинства урогенитальных инфекций:
- Выделения из уретры и половых путей
- Боль в паху, внизу живота
- Неприятный запах
- Рези при мочеиспускании
- Дискомфорт в половой жизни
- Высыпания, пузырьки, язвы на поверхности половых органов и кожи паха
При переходе на почки, список проявлений урогенитальных инфекций дополняется общей симптоматикой: повышение температуры, слабость, разбитость.
Запаздывание с обращением за медицинской помощью приводит к грубым нарушениям здоровья, утрате репродуктивной функции.
Обследование на урогенитальную инфекцию
Перед проведением лабораторных исследований следует пройти осмотр у врача.
Он выявляет симптомы, которые беспокоят, делает мазок на урогенитальные инфекции.
Материал для исследований у мужчин берут из уретры.
У женщин для диагностики делают мазок из влагалища или цервикального канала.
Кроме этого, для проведения серологических тестов, делают забор венозной крови.
Анализ лучше сдавать натощак, желательно с утра.
После того как материал был взят у пациента, его направляют для изучения в лабораторию.
Исследования на урогенитальные инфекции проводятся несколькими методами.
Это может быть:
- 1. Полимеразная цепная реакция
- 2. Бактериологический посев
- 3. Иммуноферментный анализ
Диагностика урогенитальных инфекций
Главное в диагностике урогенитальных инфекций – выявление и идентификация причины воспаления.
Это является необходимым условием для назначения эффективного противомикробного лечения.

Методики используются разные:
- I. Микроскопия мазка из уретры или влагалища на стекле, при урогенитальныхинфекциях позволяет оценить активность воспаления или увидеть возбудителя.
- II. Бакпосев требует времени, но без него нельзя оценить стойкость микробов к лекарствам, также такой анализнаурологическиеинфекции показывает микробный спектр у конкретного больного.
- III. Для серологических реакций берется кровь. Эти тесты хорошо подходят для скрининга больших групп населения. Также иммунологические исследования плазмы крови наурогенитальныеинфекции предназначены для мониторинга эффективности терапии.
- IV. Полимеразно-цепная реакция (ПЦР) применяется для верификации наиболее сложных диагностических случаев. Обладает непревзойденной специфичностью, но высокая стоимость одного теста ПЦР не позволяет применять эту методику для скрининга наурогенитальныеинфекции.

Для каждого больного составляется свой диагностический алгоритм.
Учитывается высокая изменчивость патогенных микроорганизмов и особенности индивидуальных реакций человеческого организма в ответ на заражение.
Но главным в любом обследовании человека с подозрением на урогенитальную инфекцию, является профессионализм и опыт врача.
В чем отличие основных применяемых методик?
ПЦР на урогенитальные инфекции является одним из точных, современных методик диагностики.
Принцип действия исследования - выделение ДНК микроорганизма из материала больного.
При выполнении анализа, результаты можно получить через сутки поле сдачи материала.
В лаборатории нашей клиники можно получить ответ в течении 20 – 30 минут.
Важно! Перед сдачей анализов, следует отменить прием антибактериальных препаратов.
ИФА является одним из методов серологического исследования.
С его помощью можно определить наличие антител в организме человека.
Антитела вырабатываются в случае присутствия антигенов микроорганизма.
Поэтому, наличие антител косвенно свидетельствует о факте инфицирования.
Разные типы анализа позволяют сделать выводы о давности заболевания.
Некоторые элементы обнаруживаются в крови и после выздоровления и стихания воспалительной реакции.
Для точной интерпретации, результат ИФА расшифровывает врач.
Бакпосев проводится путем высевания материала больного на питательные среды.
Такой метод позволяет определить вид бактерий и их чувствительность к антибиотикам.
Лечебные мероприятия при урогенитальных инфекциях
Качество лечения напрямую зависит от достоверности диагностики.
Так как эти данные критически важны для назначения эффективных препаратов.
Средствами выбора при урогенитальных инфекциях являются антибиотики.

Методика применения зависит от клинической формы болезни и активности процесса.
Чем тяжелее проявления, тем интенсивнее нужна терапия.
Для достижения оптимального результата врачи стараются снизить вред от лекарств.
Так, при локальных формах урогенитальных инфекций, ограниченных влагалищем, назначаются свечи с противомикробным компонентом.

Распространенное поражение требует подключения пероральных препаратов.
Тяжелые состояния с температурой, тяжелой общей клиникой – повод добавить к лечению урогенитальных инфекций инъекционные формы лекарств.
Почти всем больным требуются физиотерапевтические методики – УВЧ, электрофорез и другие.
Но самым лучшим средством является использование презервативов для профилактики большинства урогенитальных инфекций.
По крайней мере, тех 90%, которые относятся к категории ЗППП.
Антибиотики при урогенитальных инфекциях
Лечение урогенитальных инфекций требует тщательного подбора антибиотиков.
Терапию следует начинать только поле пройденной диагностики и под контролем врача.
Для лечения применяют следующие антибактериальные препараты:
- Бензилпенициллин
- Цефтриаксон
- Доксициклин
- Ципрофлоксацин
- Офлоксацин
Помните! Вид препарата, дозировка и длительность приема устанавливается, в зависимости от вида инфекции, степени поражения.
Не рекомендуется проводить лечение самостоятельно: недопустимо начинать прием антибиотиков без назначения.
В случае самолечения, возможно появление осложнений.
При простатите рекомендуется принимать препараты группы цефалоспоринов, на протяжении 1 - 2 недель.
Если заболевание проявляется в хронической форме, лечение может длиться около четырех и более недель.
Кроме антибактериальных препаратов, используют свечи для ректального использования и вагинальные.
Свечи при урогенитальных инфекциях могут оказывать противобактериальное и противовоспалительное действие.
Обязательно следует проконсультироваться у квалифицированного специалиста, только после этого приступают к применению лекарственных препаратов.
Урогенитальные инфекции: профилактика
Чтобы не допустить появления заболевания мочеполовой системы, соблюдайте простые правила.
Половой контакт должен быть только с использованием бартерных средств контрацепции.
Следует отказаться о беспорядочных половых связей.
Ежегодно рекомендуется проходить профилактические медицинские осмотры.
Стоит регулярно посещать уролога или гинеколога.
Важно придерживаться правил личной гигиены и укреплять иммунную систему.
При планировании беременности проходить осмотр нужно обоим партнерам.
При выявлении заболевания, стоит пройти курс терапии.
При подозрении на при урогенитальные инфекции обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
- Небольшие выделения из уретры
- Изредка беспокоящий зуд и жжение в канале (чувство щекотания в уретре)
- Зуд в промежности
- Зуд во время мочеиспускания
- Учащение мочеиспусканий
Бессимптомный период скрытых инфекций у мужчин может протекать до 15-20 лет с последующим развитием осложнений:
Для диагностики этих инфекций сдают анализы:
- Мазок на флору
- Кровь на ПЦР
- Кровь на антитела
- Посев с определением чувствительности к лечению
Инфекции у мужчин протекающие с явными симптомами:
Эта группа инфекций не имеет многолетнего скрытого течения.
Симптомы инфекций, как правило, ярко проявляются в сроки от 4-7 дней до 2-4 месяцев.
Симптомы каждой из этих инфекций описаны в соответствующих разделах.
Для диагностики берутся мазки и кровь.
Виды инфекций
Инфекционные заболевания делятся по этиологии на:
- Бактериальные;
- Грибковые;
- Вирусные.
В зависимости от того, какие симптомы преобладают, различают генитальные, системные и кожные проявления.
Поражение половых органов свойственно для гонореи, трихомониаза, хламидиоза, сифилиса.
Кожная симптоматика превалирует у кондилом, педикулеза, чесотки.
Гепатиты, ВИЧ оказывают патогенное действие на все системы органов.
Когда человек заразен?
Венерические заболевания передаются преимущественно при половых связях.
Бессимптомное течение усугубляет ситуацию.
Как только бактерия, вирус или грибок проникает в здоровый организм, человек становится распространителем инфекции.
Начиная с инкубационного периода, патоген выделяется во внешнюю среду.
Это приводит к инфицированию контактирующих с пациентом лиц.
Если заболевание в последующем приобретает клиническую симптоматику, стоит предупредить партнеров о возможном инфицировании.
Это требуется для прекращения дальнейшего распространения.
Из-за отсутствия клинических проявлений, пациент может не обратиться к врачу.
Тогда инфицирование продолжиться до момента случайного диагностирования заболевания у контактных лиц или самого пациента.
Инкубационный период
От момента попадания инфекции в организм человека и до появления первых клинических симптомов должно пройти определенное время.
Этот промежуток называю инкубационным.
Каждая болезнь имеет свой период инкубации.
Бактериальной инфекции требуется больше времени для поражения организма.
Чаще всего проходят дни или недели до появления первых симптомов.
Вирусы действуют более агрессивно.
Некоторые проявляются через несколько часов.
Но есть заболевания, которые могут показывать себя через месяцы и годы.
Инкубационный период изменяется при определенных состояниях.
У лиц старческого возраста или пациентов, чей иммунитет ослаблен, инфекции проявляют себя быстрее.
Длительность контакта с источником или путь передачи тоже играют важную роль.
Инфекции, передающиеся половым путем, сегодня представляют собой серьезную медицинскую и социальную проблему.

О том какие бывают инфекции
у мужчин рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
| ДНК Mycoplasma hominis | 1 д. | 300.00 руб. |
| ДНК Ureaplasma urealyticum | 1 д. | 300.00 руб. |
| ДНК Gardnerella vaginalis | 1 д. | 300.00 руб. |
Лечение половых инфекций у мужчин
Осуществляется опытным венерологом только после анализов на инфекцию и диагностики осложнений.
Самостоятельный поиск препаратов и употребление таблеток вредит мужскому здоровью.
Неудачи таблеточного лечения имеют следующие причины:
В результате в 50% образуются хронические инфекции, приводящие к простатиту и бесплодию.
Практически все инфекции у мужчин лечатся амбулаторно, с посещением врача на 20-30 минут 2-3 раза в неделю.

Сроки лечения инфекций у мужчин 10-20 дней.
После лечения осуществляется контроль – берутся те анализы, которые были плохие до лечения.
- Гонорея (триппер)
- Сифилис
- ВИЧ
- Гепатиты В и С
- Не лечатся осложнения (простатит, воспаление яичек), а именно в простате и яичках и остаются недолеченные инфекции
- Не делаются местные процедуры (глубокое промывание канала, массаж, лазер), а таблетки не проникают в труднодоступные места
- Не используются ферменты (отвечают за доставку антибиотиков) и иммунные препараты
Расскажем подробнее о заболеваниях, которые встречаются часто.
Сифилис
Заболевание вызывает бледная трепонема.
Передача инфекции происходит через половой, бытовой контакт.
Отсутствие барьерной контрацепции повышает вероятность заражения до 30%.
От момента попадания бактерии и до появления симптомов должно пройти от 21 до 28 суток.
Первым проявлением служит твердый шанкр.
Он возникает на месте, где произошло проникновение возбудителя в организм.
Представляет собой язвенный дефект, с плотным дном и приподнятым краем.
Пациент отрицает болевые ощущения.
Через несколько дней увеличиваются рядом расположенные лимфоузлы.
Спустя месяц, шанкр самостоятельно зарастает.
Не стоит воспринимать этот момент как излечение, инфекция продолжает влиять на организм.
Появляются одинаковые высыпания на обеих руках и ногах.
Может возникать лихорадка и общее недомогание.
При отсутствии терапии, заболевание переходит в третичный период, с поражением внутренних систем органов.
Гонорея
Возбудитель - бактерии рода Нейссерии.
Проявляется болезнь через 2 – 10 суток после заражения.
Если смотреть под микроскопом, они напоминают вид кофейного зерна.
Чтобы заразиться, требуется контакт со слизистыми оболочками.
Это могут быть губы, половые органы, анальное отверстие.
Бытовой путь передачи редко встречается у этого заболевания.
Основным проявлением считают гнойные выделения.
Воспаление слизистых проявляется уретритом, циститом, вагинитом.
Пациенты предъявляют жалобы на умеренные боли внизу живота и пояснице.
Появляется дискомфорт при половом акте.
Хламидиоз
Проникновение хламидий в организм вызывает одноименное заболевание.
Инкубация составляет 7 – 21 день.
Возбудитель передается при половом контакте.
Заболеть хламидиозом через грязную воду или предметы одежды невозможно.
Проявляется болезнь в виде выделений как у мужчин, так и у женщин.
Пациенты отмечают появления прозрачных выделений из половых органов.
У женщин возможно развитие воспалительного процесса в матке.
При этом возникают боли и кровянистое отделяемое.
Возможно хроническое течение инфекции.
Трихомониаз
Для развития проявлений заболевания требуется от 7 до 28 суток.
Часто характерен бытовой путь передачи.
Инфицирование через половой или анальный путь тоже встречаются.
Симптомом болезни служит воспаление слизистых оболочек влагалища и уретры.
У мужчин в процесс может вовлекаться предстательная железа.
Помимо этого, пациенты жалуются на выделения.
Они имеют неприятный запах и пенистый вид.
Возможно появление болевого синдрома и зуда.
Микоплазмоз
Инкубационный период составляет 21 – 35 дней.
Передается возбудитель при сексе, бытовые контакты редко вызывают развитие болезни.
Наличие микоплазм часто встречается у женщин.
Это не всегда приводит к заболеванию и имеет вид носительства.
При этом инфицировать здоровых людей такая женщина может.
Проявляется чаще всего в виде вагинита, сальпингооофорита.
У мужчин развивается уретрит.
Уреаплазмоз
Его период инкубации по длительности сходен с микоплазмой.
Путь передачи - половой.
Носительство уреаплазмы - частая форма заболевания.
Острая форма проявляется в виде уретрита у мужчин и воспаления матки и яичников у женщин.
Кандидоз
Часто встречающееся грибковое поражение слизистых оболочек органов.
Грибок рода Кандида обитает и на слизистых здорового человека.
Работа иммунной защиты предотвращает развитие заболевания.
Отсутствие дисбаланса микрофлоры позволяет грибку существовать без патологических проявлений.
Может отмечаться половой путь передачи грибка.
Пациенты жалуются на появление белого налета на слизистых оболочках.
Это могут быть половые органы, ротовая полость.
Налет имеет творожистый характер.
Легко снимается шпателем и не оставляет после себя эрозированую поверхность.
При появлении выделений, отмечается кисловатый запах.
Диагностика инфекций
Чтобы правильно назначить лечение, требуется точно определить возбудителя заболевания.
Для этого применяют лабораторную диагностику.
Мазок на флору и бакпосев позволяют визуально определить причину заболевания.
Для посева используют выделения из половых путей или мочевыводящей системы.
Их помещают на предметное стекло и изучают под микроскопом.
Это дает возможность визуально определить возбудителя.
Материал может размещаться на специальные питательные среды.
Их помещают в условия, при которых происходит рост культур.
По морфологическим признакам, лаборатория выдает заключение о характере инфекционного агента.
Мазок на флору сходен по методике с бакпосевом.
Материал для него получают из определённых точек на слизистых половых органов.
У женщин это уретра, вход во влагалище и цервикальный отдел.
Для мужчин - мочеиспускательный канал.
Эти методы просты и обходятся дешевле.
Но длительность ожидания результатов составляет от недели до 1 месяца.
ИФА - позволяет получить ответ на анализы в течение суток.
Специфичность данного метода невысока.
Но в комплексе с дополнительными способами имеет успех.
С помощью ИФА выявляют концентрацию иммуноглобулинов.
Они дают представление о периоде течения заболевания и силах иммунного ответа.
Полимеразная цепная реакция - наиболее точный метод диагностики любой инфекции.
Если бакпосев и мазок на микрофлору показывают наличие только бактерий, то ПЦР позволяет обнаружить любые патогенные частицы.
Для этого метода подходит любой биологический материал - кровь, слюна, моча, семенная жидкость, вагинальный секрет.
Ожидать результат требуется около суток в обычной лаборатории.
В нашем центре, ПЦР-тест проводиться за 20 -30 минут.
Осложнения
Многие венерические заболевания имеют бессимптомное или скрытое течение.
Это приводит к тому, что лечение и выявление болезни может произойти через много лет после заражения.
Длительное нахождение инфекции в организме грозит развитием осложнений.
Но и острые формы могут усугубляться.
Сифилис при длительном течении и отсутствии полноценного лечения приводит к поражению всех органов и систем.
Могут возникать нарушения нервной, сердечно-сосудистой и опорно-двигательной систем.
Поражается спинной мозг и нервные окончания.
Развиваются кардиомиопатии, происходит разрушение костной ткани.
Беременность при сифилисе грозит возникновением у плода внутриутробных пороков развития.
Воспалительный процесс при гонорее приводит к формированию спаек.
Это соединительнотканные тяжи, которые появляются внутри или снаружи полостных органов.
Они могут приводить к функциональным нарушениям и препятствовать нормальному кровоснабжению.
При отсутствии своевременного лечения, может развиться сепсис.
Это состояние, при котором гонококки попадают в кровеносное русло и разносятся по всем органам.
Септический процесс приводит к одновременному развитию тяжелых воспалительных процессов.
При поражении органов может наступить летальный исход.
Опасным осложнением гонореи считают бесплодие.
Для других венерических заболеваний, осложнения носят более мягкий характер.
В основном это затяжное течение или резистентность к терапии.
Часто диагностируется бесплодие при инфицировании хламидиями, уреаплазмами.
Лечение
Своевременное обращение за медицинской помощью приводит к более успешным и быстрым результатам терапии.
Основными препаратами являются средства, которые напрямую действуют на этиологический фактор.
Это антибиотики, противовирусные и противогрибковые.
Они являются основой любой лечебной схемы.
Дозировка, кратность и длительность приема индивидуально подбирается для каждого пациента.
Вспомогательными средствами могут выступать:
- Противовоспалительные;
- Иммуностимуляторы;
- Жаропонижающие;
- Обезболивающие.
Для эффективности, назначают инстилляции и физиотерапию.
Комплексный подход в лечении венерических заболеваний позволяет полностью избавиться от проблемы.
Если причиной появления болезни стала низкая защита иммунитета, то основа лечения будет направлена на её стимуляцию.
Контроль после лечения
После окончания курса терапии, пациенту рекомендуют пройти анализы повторно.
Это позволит лечащему врачу оценить эффективность лечения.
Контрольная диагностика выявит носительство и скрытое течение заболевание.
Такие формы могут развиться при несоблюдении правил терапии.
Профилактика
Любое заболевание легче предотвратить, чем лечить.
Чтобы уберечь организм от проникновения инфекций, необходимо соблюдать правила личной гигиены.
Важно пользоваться только индивидуальными средствами для бритья, полотенцами, нижним бельем.
Соблюдать чистоту одежды и гигиену половых органов.
Ведение здорового образа жизни позволит иммунной системе противостоять болезнетворным бактериям и вирусам.
Сохранение баланса микрофлоры создаст защитный барьер внутри организма и предотвратит развитие заболеваний.
Отказ от алкогольных напитков, курения, приема сильнодействующих веществ, благотворно скажется на здоровье.
- Стоит придерживаться правильного и сбалансированного питания.
- Употреблять пищу продукты, которые содержать нужные микроэлементы, минералы и витамины.
- Отказаться от жирной, тяжелой, калорийной и острой пищи.
- Использовать барьерные контрацептивы.
- Избегать беспорядочных половых связей и контрактов с малоизвестными людьми.
- Ежегодно посещать врача для проведения профилактического осмотра и сдачи анализов.
- Своевременно проходить лечение заболеваний.
Целесообразно соблюдать рекомендации специалистов и доводить терапию до конца.
Куда и к кому обратиться
При появлении любых признаков заболевания, стоит сразу обращаться за медицинской помощью.
Попытки самолечения приводят к формированию устойчивых форм микроорганизмов и скрытому течению болезней.
Они сложно поддаются лечению и могут стать причиной осложнений.
Если появился дискомфорт, выделение из половых органов, болевые ощущения при интимных отношениях, обратитесь к специалисту.
При таких проявлениях лучшим выбором будет врач- венеролог или уролог.
Если у ВАС есть симптомы половых инфекций, положительные анализы или надо провериться на ЗППП обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Читайте также:


