Лечили от туберкулеза оказалось микобактериоз
Обновлено: 12.05.2024
Инфицирование атипичными микобактериаями. Инфекции атипичных микобактерий.
По данным исследований, проведенных в Москве, Киеве, Ленинграде, Львове, Фрунзе и других городах, атипичные микобактерий составляют в среднем 1,67% среди 17 495 выделенных культур. Неодинакова и частота различных видов атипичных микобактерий. По данным Н. М. Макаревич (1973), среди общего числа ското-хромогенные штаммы высеваются в 55,8% случаев, нефотохромогенные— в 25%, быстро растущие — в 10,8%, фотохромогенные — в 8,3%.
Сравнительно чаще выделяют атипичные микобактерий из пораженных периферических лимфатических узлов у детей. По данным Schroder (1969), они составили 12% среди всех видов микобактерий туберкулеза, обнаруженных при этой форме процесса в 1958—1966 гг. в ФРГ.
Следует, однако, подчеркнуть, что патогенными считаются лишь те атипичные кислотоустойчивые микобактерий, которые повторно высеиваются из мокроты одного и того же больного или из резецированного легкого и другого органа, образуют многочисленные колонии в культурах и вызывают патологические изменения в организме у некоторых лабораторных животных, например у белых мышей.
Уверенность в заражении такими микобактериями возрастает, если больные реагируют на гомологичные сенситины, полученные из того или иного вида типичных микобактерий, более интенсивными внутрикожными реакциями, чем на стандартный туберкулин. Известным подтверждением этиологической роли атипичных микобактерий в генезе болезни служит также обнаружение методом двойной диффузии в агаре специфических антител в сыворотке крови больных (Jenkins, 1959).
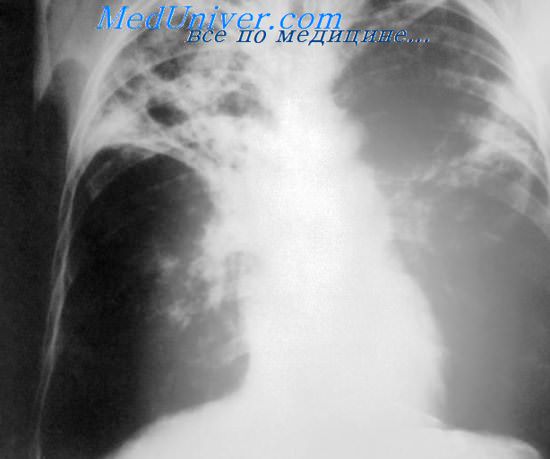
Атипичные микобактерии могут проникнуть в организм различными путями: с воздухом, пылью, водой, с плохо обработанными продуктами от животных, при контакте с зараженными домашними животными и птицами. Возможность передачи инфекции от человека человеку не установлена.
Н. М. Макаревич (1973) выделила атипичные микобактерий из мокроты 102 больных, 84 из которых поступили в клинику с диагнозом: туберкулез легких. Однако этиологическая роль этих видов микробов в развитии болезни была подтверждена лишь в 25 случаях; в остальных — они были сопутствующими микобактериями и не влияли на клинику и течение специфического легочного процесса.
Обращает на себя внимание, что большинство больных микобактериозами — мужчины преимущественно среднего и пожилого возраста. Часть из них заняты в профессиях, связанных с уходом за животными и с вдыханием угольной или металлической пыли. У них не отмечается контакта с бацилловыделителями. Заболевание протекает хронически на протяжении многих лет с выраженной наклонностью к фиброзу, развитию эмфиземы и возникновению кровохарканья. Образующиеся каверны в легких часто тонкостенные и не сопровождаются бронхогенпым обсеменением. При всех указанных формах болезни туберкулостатические препараты I ряда оказываются неэффективными из-за устойчивости к ним атипичных штаммов микобактерий. В последнее время установлено известное терапевтическое действие в этих случаях циклосерина, канамицина, этамбутола и рифампицина, к которым атипичные микобактерий оказываются чувствительными.
Совместно с Н. М. Макаревич и Б. Я. Бакаповой мы имели возможность наблюдать больного М., 65 лет, страдавшего микобактериозом, вызванным М. fortuitum.
Микобактериоз — болезнь будущего, утверждают некоторые авторы. Трудно сказать, оправдается ли это предположение. Тем не менее повсеместно накапливающиеся клинико-лабораторные наблюдения побуждают к дальнейшим углубленным исследованиям в этой области и уточнению взаимосвязи туберкулеза и микобактериоза.
Обобщая приведенные данные, следует, таким образом, прийти к выводу, что форма и характер течения туберкулеза в какой-то степени определяются теми или иными биологическими свойствами микобактерий.
Известную роль в клинических проявлениях болезни играют пути заражения. При крайне редко встречающемся внутриутробном инфицировании поражаются главным образом печень, селезенка, брюшина, мезен-териальные лимфатические узлы и в меньшей степени — легкие. Подобное явление отмечается и при заражении большой дозой микобактерий алиментарным путем. На это указывают, например, результаты клинического и секционного исследования детей в Любеке, которым при вакцинации ошибочно была введена культура вирулентных микобактерий человеческого типа. Первичный комплекс среди умерших у 85% находился в брюшной полости и у 15% — в легких. У 104 человек из 174 оставшихся в живых и длительно наблюдавшихся крупные обызвествленные очаги обнаруживались в забрюшинных лимфатических узлах, у 59 — в шейных и лишь у 11 — в легких и во внутригрудных лимфатических узлах.
В Баварии, где еще в 1952 г. был широко распространен туберкулез среди рогатого скота, а население часто пользовалось сырым молоком и непастеризованными молочными продуктами, при обследовании большой группы клинически здоровых школьников у 43% из них были обнаружены обызвествленные забрюшинные и брыжеечные лимфатические узлы. В этих случаях, очевидно, имело место энтеральное заражение микобактериями бычьего типа.
- Вернуться в оглавление раздела "Пульмонология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Чаще всего микобактериоз является не самостоятельной болезнью, а осложнением, возникающим в результате нарушения работы каких-либо систем организма. Такая патология возникает после попадания в организм человека нетуберкулезных микобактерий (НТМ). Без современной диагностики, определения причины и терапии болезнь способна привести к непоправимым последствиям.
В чем суть проблемы?
Сегодня насчитывается более 200 видов бактерий, из них около 70 являются факторами заболеваний человека в разных органах и системах, отмечает медик. Наибольшее значение в клинической практике имеют виды МАС, M. kansasii, M. fortuitum, M. abscessus и M. Chelonae.
Группы риска
Риску заражения наиболее подвержены:
- пациенты с синдромом приобретенного иммунодефицита и другими иммунодефицитами;
- лица после трансплантации внутренних органов;
- пациенты с термическими травмами;
- больные пневмокониозами;
- больные хронической обструктивной болезнью легких;
- больные бронхиальной астмой;
- больные муковисцидозом;
- больные бронхоэктазиями;
- больные саркоидозом;
- больные легочными фиброзами различной природы;
- больные с онкологическими заболеваниями;
- лица, длительно получающие глюкокортикостероидную или иммуносупрессивную терапию;
- лица пожилого возраста;
- больные туберкулезом, а также лица, излеченные от данного заболевания.
Соответственно, с вопросами диагностики микобактериозов сталкиваются врачи самых разных специальностей.
Как заражаются?
Основным природным резервуаром M. avium, отмечает специалист, служат открытые водоемы, M. Kansasii — водопроводная вода, M. xenopi — система горячего водоснабжения. Есть данные о том, что НТМ выделяются из биоматериала животных (крупный рогатый скот, свиньи) и птиц (голуби, воробьи, куры).
Симптомы проблемы
Следует учитывать возможную транзиторную колонизацию слизистых оболочек верхних дыхательных путей НТМ из окружающей среды, в связи с чем выделение микроорганизмов данной группы не всегда является критерием для постановки диагноза.
Важна оценка клинического значения в следующих случаях:
- Многократное выделение НТМ из отделяемого нижних дыхательных путей в 74% случаев является поводом для постановки диагноза.
- Из мочи в 90% случаев выделяются непатогенные НТМ и другие кислотоустойчивые микроорганизмы.
- НТМ выделены из пробы, полученной в стерильных условиях, из закрытого очага (абсцесс, биопсия, операционный материал).
- НТМ выделены из образца обычно стерильной ткани или жидкости (костный мозг, кровь, спинномозговая жидкость).
Как лечат
«Назначение терапии необходимо в тех случаях, когда имеет место выраженная симптоматика заболевания и определены микобактериологические аспекты микобактериозов. Лечение микобактериоза является еще более сложным по сравнению с лечением туберкулеза.
а) Терминология:
1. Аббревиатуры:
• Нетуберкулезные микобактерии (НТМ)
• Нетуберкулезная микобактериальная инфекция (НТМБ)
• Mycobacterium avium complex (MAC)
2. Синонимы:
• Микобактерии, отличные от туберкулеза (MOOT)
• Синдром Леди Уиндермир:
о Изначально описан для нодулярной бронхоэктатической НТМБ
3. Определение:
• Поражение легких, обусловленное НТМ:
о Наименования: экзогенные микобактерии, атипичные микобактерии, MOOT
о Не передаются от человека человеку, изоляция больных не требуется
о Источник инфекции: водопроводная вода и зараженная земля
о Вялотекущее и медленно прогрессирующее заболевание
б) Визуализация:
2. Рентгенография легких при нетуберкулезной микобактериальной инфекции:
• Фиброзно-кавернозная форма:
о Тонкостенная каверна(ы) в верхних долях
о Утолщение апикальной плевры
• Бронхоэктатическая форма:
о Неоднородные затемнения и ретикулярные изменения в средней доле правого легкого/язычковых сегментах левого легкого
о Уменьшение объема/бронхоэктазы средней доли правого легкого/язычковых сегментов левого легкого
• Солитарный очаг/объемное образование (может имитировать рак легкого)
• При иммунодефиците:
о Консолидация, узлы, объемные образования
о Лимфаденопатия средостения/корней легких
4. Сцинтиграфия легких при нетуберкулезной микобактериальной инфекции:
• ПЭТ/КТ:
о Очаги НТМБ обычно накапливают контраст
о Солитарный очаг/объемное образование может имитировать рак легкого морфологически и по накоплению ФДГ
(Слева) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 37 лет со смешанной бронхоэктатической и кавернозной формой нетуберкулезной микобактериальной инфекции определяются распространенные неоднородные и очаговые затемнения в проекции верхних долей обоих легких.
(Справа) На аксиальной КТ с КУ (слева) и аксиальной MIP (справа) у этого же пациента визуализируется полость в нижней доле правого легкого на фоне распространенного правостороннего целлюлярного бронхиолита с наличием центрилобулярных очагов. Бронхоэктатическая и кавернозная форма нетуберкулезной микобактериальной инфекции могут сочетаться. (Слева) На фотографии резецированного легкого у пациента с нетуберкулезной микобактериальной инфекцией в периферических отделах визуализируется полость неправильной формы со стенками светло-коричневого цвета.
(Справа) На микрофотографии с малым увеличением (окраска гематоксилин-эозином) образца тканей, полученного у пациента с нетуберкулезной микобактериальной инфекцией, визуализируются множественные гранулемы с признаками некроза и кавитации, приле жащие к крупному бронху, на фоне гранулематозной бронхопневмонии. (Слева) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 53 лет с эмфиземой и кавитирующей нетуберкулезной микобактериальной инфекцией определяются неоднородные мультифокальные затемнения в правом легком наряду с участком кавитации в верхушечных отделах справа.
(Справа) На аксиальной КТ с КУ у этого же пациента определяются признаки центрилобулярной эмфиземы в верхних долях обоих легких наряду с полостью с толстыми стенками в верхней доле справа. Кавитация обычно возникает на фоне предшествующего поражения легких, эмфиземы, интерстициального заболевания, муковисцидоза и т.д.
в) Дифференциальная диагностика легких нетуберкулезной микобактериальной инфекции:
2. Диффузный аспирационный бронхиолит:
• Может быть неотличим от бронхоэктатической формы НТМБ
• Факторы риска аспирации: ахалазия, обструкция пищевода, бандажирование желудка, гастроэзофагеальный рефлюкс, неврологические нарушения (деменция), и т.д.
4. Рак легкого:
• Может быть морфологически неотличим от НТМБ, проявляясь на КТ и/или ПЭТ/КТ как солитарный очаг или объемное образование
д) Клинические особенности:
2. Демография:
• Эпидемиология:
о Заболеваемость в мире медленно нарастает:
- > по сравнению с ТБ в США и Канаде
- В США с 1994 года по 2006 год наблюдается повышение заболеваемости:
Женщины: 4,5-4,7/100 тысяч человек, мужчины: 3,5-4,9/100 тысяч человек
- В Канаде заболеваемость растет с 1995 по 2003 год; общая заболеваемость: 3,2-4,6/100 тысяч человек
4. Течение и прогноз:
• Прогрессирование на рентгенограммах и КТ у 50% пациентов с легочными инфекциями (MAC) при лечении или без такового
• У пациентов с участками консолидации или кавитацей при первичной КТ заболевание вероятнее прогрессирует и требует лечения
• Антибиотикотерапия применяется при увеличении объема поражения на контрольной КТ
• Прогноз:
о Вариабельный ответ на антибиотикотерапию
о MAC: заболевание, вызванное М. intracellulare, у пациентов с низкой массой тела протекает тяжелее, чаще возникает фиброзно-кавернозная форма, чаще появляются респираторные симптомы, выше уровень положительных анализов мазка мокроты, больше объем поражения на КТ, прогноз хуже по сравнению с М. avium
5. Лечение нетуберкулезной микобактериальной инфекции легких:
• MAC:
о Фиброзно-кавернозная форма: кларитромицин или азитромицин, этамбутол, рифампин, и/или стрептомицин или амикацин
о Бронхоэктатическая форма: кларитромицин или азитроми-цин в сочетании с этамбутолом и рифампином
• Mycobacterium abscessus: плохо поддаются лечению
е) Диагностическая памятка. Следует учесть:
• НТМБ у пожилой женщины с бронхоэктазами в средней доле правого легкого и язычковых сегментах левого легкого и целлюлярным бронхиолитом на диагностических изображениях
ж) Список использованной литературы:
1. Henkle Е et al: Nontuberculous mycobacteria infections in immunosuppressed hosts. Clin Chest Med. 36(1):91-9, 2015
2. Lee G et al: Serial CT findings of nodular bronchiectatic Mycobacterium avium complex pulmonary disease with antibiotic treatment. AJR Am J Roentgenol. 201 (4):764-72, 2013
3. Griffith DE et al: An official ATS/IDSA statement: diagnosis, treatment, and prevention of nontuberculous mycobacterial diseases. Am J Respir Crit Care Med. 2007 Feb 15; 175(4):367-416. Review. Erratum in: Am J Respir Crit Care Med. 175(7):744-5, 2007
4. Martinez S et al: The many faces of pulmonary nontuberculous mycobacterial infection. AJR Am J Roentgenol. 189(1 ):177-86, 2007
Инфекции вызванные микобактериями (Mycobacterium tuberculosis, leprae, avium и т.д.): диагностика, лечение, профилактика
Насыщенная липидами клеточная стенка микобактерии обусловливает их кислотоустойчивость. Существует более пятидесяти видов микобактерии, большинство из которых присутствует в окружающей среде и не представляет опасности для человека.
Эпидемиология и патогенез туберкулеза (Mycobacterium tuberculosis)
Основной путь передачи туберкулёза — воздушно-капельный. Лёгкие являются первым органом, поражаемом при туберкулёзе. В месте проникновения возбудителя формируется воспалительный очаг (первичный комплекс), из которого инфекция может распространиться по всему организму (милиарное распространение). Заболевание может неожиданно разрешиться либо перейти в локализованный процесс (например, менингит).
Устойчивость к туберкулёзу обеспечивает Т-клеточное звено иммунитета. При его нарушении болезнь может рецидивировать (предполагаемый риск составляет 10%). Яркую клиническую картину заболевания чаще обнаруживают у пациентов со сниженным иммунитетом (например, у больных с ВИЧ-инфекцией).
Mycobacterium tuberculosis фагоцитируются макрофагами, но не инактивируются фаголизосомами, а размножаются в цитоплазме клеток. Выраженный иммунный ответ приводит к локальному разрушению тканей (образование полостей в лёгких — каверн) и возникновению симптомов, обусловленных цитокин-индуцированной системной воспалительной реакцией (лихорадка, потеря массы тела).
В качестве факторов вирулентности выступает большое количество антигенов, в том числе липоарабиноманнан (стимулятор цитокинов) и супероксиддисмутаза (обеспечивает выживаемость внутри макрофагов).
Клинические признаки туберкулеза
Возбудитель может поражать любой орган: он имитирует как воспалительные заболевания, так и злокачественные новообразования. Симптомы туберкулёза лёгких — хронический кашель, кровохаркание, лихорадка, потеря массы тела, рецидивирующая бактериальная пневмония. При отсутствии лечения болезнь переходит в хроническую форму, характеризующуюся постепенным ухудшением состояния.
При туберкулёзном менингите отмечают повышение температуры, помутнение сознания, при поражении почек — лихорадку, потерю массы тела, а также признаки локальной инфекции, осложнённой фиброзом мочеточников и гидронефрозом. Прогрессирование туберкулёза костей, обычно поражающего пояснично-крестцовый отдел позвоночника, характеризуется признаками вертебрального коллапса и сдавления нервов.
Кроме того, гной из очага инфекции может проникать под оболочку поясничной мышцы, в результате чего возникает паховый абсцесс. Поражение крупных суставов приводит к артриту и разрушению суставной ткани. При абдоминальной инфекции наблюдают брыжеечную лимфаденопатию, хронический перитонит, а также лихорадку, потерю массы тела, асцит, признаки нарушения всасывания в кишечнике. Диссеминированная (милиарная) инфекция может протекать без симптомов поражения лёгких.
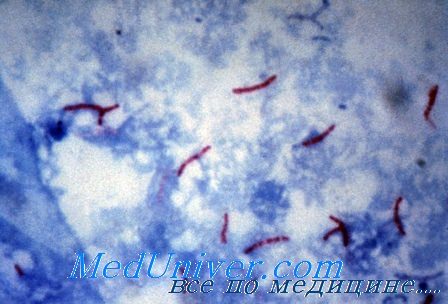
Микобактерии туберкулеза
Лабораторная диагностика туберкулеза (Mycobacterium tuberculosis)
• Культивирование на средах, обогащенных липидами (яичные среды), или с добавлением малахитового зелёного (среда Левенштейна—Йенсена) для подавления роста других бактерий. Препарат окрашивают по методу Циля—Нильсена.
• Определение чувствительности штаммов на скошенной питательной среде Левенштейна—Йенсена.
• Молекулярно-генетические методы (помогает уточнить наличие гена ргоВ, идентифицировать туберкулёзный антигенный комплекс и определить устойчивость к рифампицину).
• Типирование Mycobacterium tuberculosis с помощью анализа полиморфизма длины рестрикционных фрагментов.
• Измерение уровня цитокинов периферической крови, продуцируемых моноцитами (для диагностики остроты процесса).
Лечение и профилактика туберкулеза
Для лечения туберкулёза лёгких применяют этамбутол в комплексе с пиразинамидом (в первые 2 мес) и рифампицин и изониазид (на протяжении 6 мес). При поражении других органов используют такую же схему лечения, основанную на способности лекарственного препарата проникать в различные ткани (например, в спинномозговую жидкость). В последнее время всё чаще выделяют мультирезистентные штаммы возбудителя туберкулёза.
Вероятность их обнаружения зависит от числа случаев неполного излечения, уровня жизни и др. В этом случае для лечения используют препараты второй линии: аминогликозиды, фторхинолоны, этионамид или циклосерин (после обязательного определения чувствительности возбудителя к антибиотикам).
Вакцинация аттенуированными (ослабленными) штаммами (вакцина для профилактики туберкулёза, синоним — вакцина Кальметт—Герена, БЦЖ) позволяет избежать милиарного распространения инфекции, но клинические исследования в некоторых странах не подтвердили её эффективности. Пациентам с высоким риском развития туберкулёза назначают профилактическое лечение рифампицином и изониазидом, а лицам с ВИЧ-инфекцией рекомендован приём рифабутина или кларитромицина в течение длительного времени.
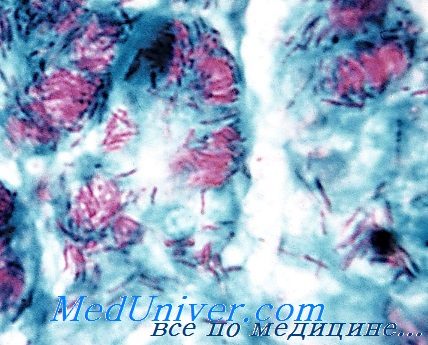
Микобактерии лепры
Инфекция вызванная Mycobacterium leprae - Лепра
Возбудителя лепры (проказы) до настоящего времени не удалось культивировать на искусственных питательных средах.
Mycobacterium leprae вызывает поражение периферических нервов, сопровождаемое нарушением болевой чувствительности. Разрушение и деформация суставов и фаланг пальцев делают пациентов физически недееспособными. Итог заболевания индивидуален и зависит от иммунного ответа. В настоящее время выделяют три типа иммунного ответа при лепре:
• туберкулоидный (превалирует Thl-ответ);
• лепроматозный (преобладает Тh2-ответ);
• пограничный.
При туберкулоидном типе инфекции у пациентов развивается стойкий клеточный иммунитет, возникает большое количество гранулём, трофические поражения нервов. В тканях обнаруживают небольшое количество бактерий. Для лепроматозного типа характерен слабый клеточный иммунитет, отсутствие гранулём и генерализованная инфекция (леонтиаз, депигментация и нарушение чувствительности).
Диагноз основан на результатах микроскопического исследования препаратов поражённой кожи (окраска по Цилю-Нильсену) и биоптатов кожных покровов гистологического исследования. Для лечения применяют рифампицин, дапсон и клофазимин, эффективные на ранних стадиях заболевания, но неспособные препятствовать повреждению нервов и деформации конечностей, при возникновении которых необходимо хирургическое вмешательство.
Микобактерии не вызывающие туберкулез
Различные виды микобактерий могут вызывать локализованные или диссеминированные заболевания у лиц со сниженным иммунитетом. Некоторые из них могут инфицировать имплантируемые ткани.
Mycobacterium avium. В состав комплекса входят Mycobacterium avium, M. intracellular и М. scrofulaceum. Некоторые из них поражают птиц, других животных, являясь санрофитами окружающей среды. Их считают наиболее распространённой причиной микобактериального лимфаденита у детей, остеомиелита у пациентов со сниженным иммунитетом и пневмонии у лиц пожилого возраста. При прогрессирующей ВИЧ-инфекции эти микроорганизмы способны вызывать диссеминированные инфекции и бактериемию.
Возбудители из авиум-внутриклеточного комплекса устойчивы к действию большинства противотуберкулёзных препаратов, поэтому для лечения инфекций, вызванных ими, применяют методы комплексной терапии с использованием рифабутина, кларитромицина и этамбутола. При развитии лимфаденита иногда требуется хирургическое вмешательство.
Mycobacterium kansasi, M. Malmoense, M. Xenopi. Вызывают вялотекущую инфекцию лёгких, похожую на туберкулёз, у пациентов с хроническими заболеваниями лёгких (бронхоэктазией, силикозом, хронической обструктивной болезнью лёгких). Начальную терапию осуществляют с помощью стандартных препаратов после определения чувствительности микроорганизмов к антибиотикам.
Mycobacterium marinum, М. ulcerans. Mycobacterium marinum вызывают хронические гранулематозные инфекции кожи. Возбудитель обитает в реках, запущенных бассейнах и неухоженных садках для рыбы. Заболеванию свойственно возникновение множественных гнойничковых очагов, покрытых твёрдой коркой. Инфекции, вызванные М. ulcerans, распространены в сельскохозяйственных зонах Африки и Австралии. Бактерии обычно поражают нижние конечности, при этом обнаруживают папулёзные очаги, сопровождаемые изъязвлением и глубоким повреждением тканей (включая костную).
Видео диагностика и лечение микобактериоза. Д.м.н., профессор В.Н. Зимина
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

