Метициллинрезистентные стафилококковая инфекция что это
Обновлено: 25.04.2024
Methicillin-resistantStaphylococcusaureus (MRSA) – являются ведущими возбудителями госпитальных инфекций, они впервые были описаны в 1961 г. в Англии, а в настоящее время распространены по всему миру. Важнейшая особенность MRSA – это устойчивость к большинству β-лактамных антибиотиков, а также высокая частота ассоциированной устойчивости к антибиотикам других групп. Особую тревогу вызывает появление и распространение MRSA со сниженной чувствительностью к ванкомицину и изолятов, устойчивых к даптомицину, линезолиду, тигециклину и цефтаролину. Изоляты со сниженной чувствительностью к этим препаратам уже регистрируются и в Российской Федерации. В обзоре представлены современные данные о распространении, антибиотикорезистентности, молекулярной эпидемиологии MRSA. Обсуждаются современные средства лечения и перспективы терапии MRSA-инфекций.
Введение
Золотистый стафилококк (Staphy-lococcus aureus) – наиболее частый патоген человека, вызывающий различные гнойные процессы: инфекции кожи и мягких тканей (ИКМТ), остеомиелиты, пневмонии, бактериемии. Кроме того, S. aureus является представителем нормальной микробиоты человека, считается, что он встречается у 30–60% человеческой популяции и бессимптомно колонизирует слизистые крыльев носа, крылья носа, подмышечные впадины, пах, подколенную область. Как известно, внедрение первых β-лактамов почти полностью решало проблему стафилококковых инфекций, связанных с хирургическим вмешательством. Однако у стафилококков достаточно быстро появилась устойчивость к пенициллину за счет приобретения плазмидной β-лактамазы.
В 1960-х гг. вскоре после внедрения в практику пенициллиназостабильных β-лактамов (метициллин) были описаны первые S. aureus, устойчивые к этим антибиотикам (Methicillin-resistant Staphylococcus aureus, MRSA) [1]. Достаточно быстро было установлено, что устойчивость к метициллину является маркером устойчивости ко всем β-лактамам, известным в то время. Впервые появившись в Англии, MRSA теперь циркулируют на всей планете. По количеству летальных исходов MRSA лидируют среди других мультирезистентных бактерий; так, в последнем (2013) опубликованном отчете CDC morrigan сообщается, что в США от инфекций, обусловленных мультирезистентными бактериями, погибают около 23 тыс. американцев в год, из них 11 тыс. приходится на MRSA [2]. Долгое время MRSA считался исключительно госпитальной инфекцией, но с 1990-х гг. стали описывать случаи тяжелых инфекций среди людей, не связанных с учреждениями здравоохранения (внебольничные MRSA) [3]. Позже, в середине 2000-х, появились MRSA, ассоциированные с инфекциями у животных, которые могут передаваться и человеку. Основным препаратом для лечения MRSA-инфекций длительное время оставались гликопептиды, однако в середине 1990-х впервые были описаны изоляты со сниженной чувствительностью к ванкомицину [4], а с 2002 г. – абсолютно резистентные фенотипы [5]. Появление изолятов, устойчивых к гликопептидам, послужило стимулом для разработки и внедрения новых антибиотиков и даже принципиально новых классов препаратов: оксазолидинонов, глицилциклинов, липопептидов, цефалоспоринов с анти-MRSA-активностью. Однако уже описаны клинические изоляты, проявляющие устойчивость и к этим антибиотикам. Биологические особенности основных генотипов MRSA кратко представлены в табл. 1.

Распространение и молекулярная эпидемиология MRSA в мире
В 1970–1980 гг. MRSA стали абсолютным лидером в структуре внутригоспитальных инфекций. Тем не менее частота регистрации случаев таких инфекций в разных странах колеблется в очень широком диапазоне. На рисунке представлены данные Европейской системы по надзору за распространением резистентности (European Antimicrobial Resistance Surveillance Network – EARS-Net), где показана доля выявляемых MRSA в разных странах за 2013 г. [9]. В таких странах, как Румыния, Италия, Греция, Португалия, Мальта, частота выявления MRSA очень высока (35–65%), напротив, в скандинавских странах эта доля не превышает 5%.
Азия – один из неблагоприятных регионов, где соотношение CA-MRSA и HA-MRSA составляет 25 и 75%. Особенно неблагоприятна ситуация в Корее, Шри-Ланке и Вьетнаме. Вместе с тем в некоторых странах отмечается появление и распространение клонов со сниженной чувствительностью к гликопептидам. На территории всего азиатского региона циркулирует ST239, который является ведущим нозокомиальным патогеном. Среди CA-MRSA преобладают клоны ST8, ST30, ST59, ST22, ST772 и ST72 [11].

В Австралии инфекции, вызванные MRSA, не превышают 30%, но остро стоит проблема CA-MRSA, с 2000-х гг. периодически описываются вспышки в местах повышенной скученности людей. К числу основных клонов CA-MRSA относятся ST93, ST75, ST30, ST1, ST45, ST78 и ST5 [13].
В связи с крайне высокой значимостью негативных клинических факторов, ассоциированных с MRSA, в США, Австралии и ряде стран Европы были приняты жесткие противоэпидемические меры по сдерживанию этой инфекции, что способствовало существенному снижению распространения MRSA [15]. В частности, в Европе удалось снизить частоту выделения c 24% в 2005 г. до 16% в 2013-м (см. рисунок).
Проблема снижения чувствительности к гликопептидам
В 2002 г. в Мичигане (США) был описан первый клинический изолят ванкомицинустойчивого S. aureus (VRSA-1). У этого изолята был обнаружен мобильный генетический элемент, полученный от ванкомицинрезистентного энтерококка [23]. С 2002 по 2009 г. в США было выявлено 11 изолятов VRSA: 7 – из Мичигана (VRSA-1, VRSA-5-10), изоляты из Пенсильвании (VRSA-2), Нью-Йорка (VRSA-3), а также из Индии и Ирана. По всему миру к 2013 г. всего было описано 33 клинических изолята VRSA [24–26]. Очевидно, что подобные фенотипы не распространяются и элиминируют из стафилококковой популяции.
Проблема MRSA в России
В России ситуацию с распространением MRSA, c одной стороны, нельзя оценить в силу отсутствия централизованной системы по сбору данных о циркуляции госпитальных и внегоспитальных патогенов, с другой – имеющиеся исследования показывают крайнюю неравномерность их распространения. Так, частота встречаемости MRSA может колебаться от 0 до 80% в зависимости от стационара и географического региона. Анализ популяционной структуры MRSA еще раз подчеркивает ее высокую клональность. Другая особенность – в России циркулируют только HA-MRSA. Изолят CA-MRSA, несущий токсин PVL, был обнаружен только в одном случае во Владивостоке [27]. Среди HA-MRSA доминируют два клона – ST8 и ST239, при этом первый превалирует [28, 29]. Проведенные авторами исследования показывают, что среди изолятов ST239 преобладают фенотипы с устойчивостью более чем к трем не-β-лактамным антибиотикам. Кроме того, ST239 встречается только среди больных инвазивными формами стафилококковых инфекций. Клон ST8, напротив, более гетерогенен по спектру антибиотикоустойчивости, а также может встречаться среди носителей. В работах О.А. Дмитренко было показано, что эти клоны циркулируют на территории России с 1990-х гг. [30]. По нашим данным, в Санкт-Петербурге и Москве с 2011 г. стал регистрироваться не характерный для России клон ST228, который характеризуется множеством различных детерминант устойчивости к не-β-лактамам, а также сниженной чувствительностью к новому цефалоспорину – цефтаролину. Помимо вышеперечисленных клонов гораздо реже, но встречаются ST1, ST5 и ST22.
Диагностика инфекций, вызываемых MRSA, детекция метициллинрезистентности
В современную диагностику инфекций, вызываемых MRSA, как и в другие области микробиологической диагностики, происходит постепенное внедрение молекулярных методов. На сегодняшний день существуют коммерческие тест-системы, основанные в основном на ПЦР, позволяющие выявлять MRSA непосредственно в биологических образцах, не выделяя чистую культуру возбудителя. Шире всего молекулярные методы применяются при диагностике бактериемии (сепсиса) и при скрининге на носительство MRSA, т.е. в тех ситуациях, когда скорость ответа имеет существенное значение. В случае бактериемии (сепсиса) быстрый ответ необходим для принятия решения об антибактериальной терапии, а в случае скрининга – для принятия решения о необходимости изоляции пациента. Скрининг на носительство широко распространен в Европе и США, где это исследование применяется в системе инфекционного контроля для предотвращения импорта MRSA в стационары.

При всей перспективности молекулярной диагностики классические методы вряд ли утратят свое значение в обозримом будущем. Если классическая микробиологическая диагностика инфекций, вызываемых MRSA, ничем не отличается от диагностики других стафилококковых инфекций, то детекция метициллинрезистентности имеет некоторые особенности. Прежде всего метициллин уже давно не применяется не только в клинической медицине, но и в лабораторной диагностике. На протяжении многих лет метициллинрезистентность выявляли ДДМ-использованием диска с оксациллином. Однако сравнительно недавно было показано, что использование диска с цефокситином обеспечивает большую чувствительность и специфичность детекции метициллинрезистентности. На основании этих данных CLSI и EUCAST рекомендуют использовать для детекции метициллинрезистентности только диски с цефокситином. Здесь же уместно еще раз напомнить, что, согласно рекомендациям CLSI и EUCAST, оценивать чувствительность стафилококков к другим β-лактамам, кроме цефтаролина и цефтобипрола, нецелесообразно из-за высокой вероятности получения ложной чувствительности. Для прогноза чувствительности к β-лактамам необходимо использовать результаты, получаемые при оценке чувствительности культуры к цефокситину.
Гораздо более серьезную проблему из-за невозможности использовать ДДМ представляет определение чувствительности стафилококков к ванкомицину (выявление фенотипов VISA и hVISA). Молекулярные тесты также отсутствуют, поскольку точный механизм формирования устойчивости не известен. Для выявления снижения чувствительности необходимо использовать фенотипические методы определения МПК в серийных разведениях или разные варианты эпсилометрических тестов. Однако перечисленные методы недостаточно стандартизованы и не обладают необходимой специфичностью и чувствительностью. Наиболее достоверным методом служит популяционный анализ (PAP), требующий для своей постановки специальной аппаратуры [39]. Естественно, что такой метод достаточно трудоемок и может быть выполнен только в специализированных референс-лабораториях. В отличие от детекции hVISA/VISA фенотип VRSA легко можно определять даже ДДМ.
Лечение инфекций, вызываемых MRSA
Наиболее детальные рекомендации по тактике терапии MRSA-инфекций изложены в двух обновляемых протоколах: Американского общества инфекционистов – IDSA (Infectious Diseases Society of America) [40] и Британского общества по микробной химиотерапии BSAC (British Society for Antimicrobial Chemotherapy) [41]. Описываемые ниже возможности лечения MRSA-инфекций основаны на этих протоколах.
Прежде всего это касается режимов дозирования антибиотика, наиболее современные рекомендации по этому вопросу приведены в консенсусном документе, принятом рядом профессиональных сообществ [42]. Основу этих рекомендаций составляют клинические наблюдения, а также анализ фармакокинетических и фармакодинамических закономерностей. Показано, что предиктором эффективности ванкомицина является отношение площади под фармакокинетической кривой ванкомицина (area under the curve – AUC) к минимальной подавляющей концентрации (minimal inhibitory concentration – MIC) антибиотика в отношении возбудителя. Высокая вероятность клинического и бактериологического эффекта отмечается при значении AUC/MIC≥400. Обеспечить эту величину удается в отношении бактерий с МПК ванкомицина 1,0 мкг/мл при разовой дозе антибиотика 5–20 мг/кг, вводимой с интервалом 8–12 часов. При МПК ванкомицина в отношении возбудителя более 1,0 мкг/мл для лечения рекомендуется использовать альтернативные препараты.
Важным моментом правильного клинического применения ванкомицина служит учет того факта, что при лечении инфекций, вызванных метициллинчувствительными стафилококками, антибиотик по эффективности существенно уступает β-лактамам. Этот факт исключает возможность эмпирического применения ванкомицина при стафилококковых инфекциях без подтверждения метициллинрезистентности.
Бактериемии делят на осложненные и осложненные, последние определяют как развившиеся на фоне эндокардита или при наличии имплантированных устройств. Основу терапии составляют ванкомицин и даптомицин, при неосложненных формах достаточной считается 2-недельная длительность применения, при осложненных – 4–6 недель. Обсуждается вопрос о дозах даптомицина. Разрешенная доза составляет 6,0 мг/кг/сут, высказывается предположения о необходимости использовать при эндокардите дозы до 10,0 мг/кг/сут. Целесообразность использования комбинаций ванкомицина с аминогликозидами или рифампицином не доказана.
Ни один из новых препаратов не рекомендован для лечения интраабдоминальных MRSA-инфекций. Тигециклин, разрешенный по этому показанию при MSSA-инфекциях, на практике применяют и при MRSA- инфекциях.
Лечение нозокомиальной пневмонии, в т.ч. и вентиляторассоциированной, – один из немногих случаев, в котором показано достоверное преимущество линезолида перед ванкомицином. Даптомицин при легочных инфекциях практически неэффективен, поскольку ингибируется легочным сурфактантом [45].
При инфекциях мочевыводящих путей ни один из новых антибиотиков не показан, рекомендуется использовать нитрофурантоин или ко-тримоксазол, при осложненных формах – ванкомицин и даптомицин. Концентрации линезолида и тигециклина не достигают терапевтических значений в моче, соответственно, их использование нецелесообразно [46].
Новые антибиотики также не рекомендованы для лечения инфекций ЦНС; базовым препаратом считается ванкомицин, некоторые эксперты рекомендуют его комбинацию с рифампицином. Несмотря на отсутствие официальных показаний, имеется положительный опыт применения при менингитах и других инфекциях ЦНС линезолида и даптомицина.
Помимо существующих высокоэффективных антибиотиков в настоящее время в клиническую практику внедряются новые препараты, активные в отношении MRSA, VISA, VRSA. К их числу относятся тедизолид (Tedizolid), далбаванцин (Dalbavancin) и телаванцин (Telavancin). Тедизолид – бактериостатический антибиотик группы оксазолидинонов второго поколения, механизм его действия – нарушение сборки бактериального рибосомального комплекса, что приводит к нарушению биосинтеза белка клетки. Основной особенностью тедизолида считается преодоление резистентности к линезолиду. Препарат ориентирован на терапию ИКМТ у взрослых (FDA, 2014), также ведутся клинические испытания по поводу возможности использования тедизолида для лечения нозокомиальных пневмоний [47, 48]. Далбаванцин – дериват гликопептидов, относится ко второму поколению липогликопептидов, одобрен FDA в 2014 г. для лечения ИКМТ. Этот антибиотик, аналогичный ванкомицину, нарушает биосинтез клеточной стенки бактерии [49]. Телаванцин – парентеральный липогликопептид, нарушает биосинтез клеточной стенки, одобрен в 2009 г. для лечения стафилококковых ИКМТ, внутрибольничных пневмоний и вентиляторассоциированных пневмоний [50].
Заключение
Литература
Об авторах / Для корреспонденции
Симптомы инфекции метициллинрезистентного золотистого стафилококка и ее лечение
Инфекция, вызываемая метициллинрезистентным стафилококком, является серьезной проблемой здравоохранения во многих странах; в Великобритании за последние 10 лет заболеваемость этой инфекцией возросла.
С 2001 г. случаи бактериемии, вызванной метициллинрезистентным стафилококком, подлежат регистрации санитарно-эпидемиологической службой. В настоящее время число случаев заболевания пошло на убыль. В 2008 г. всем лечебным учреждениям Великобритании была поставлена цель снизить заболеваемость инфекцией, вызываемой метициллинрезистентным стафилококком, на 50%.
а) Эпидемиология. Госпитальная инфекция, является международной проблемой; частота случаев госпитальной инфекции составляет 5-10%. Однако данные по частоте случаев сепсиса, вызываемого метициллинрезистентным стафилококком, по европейским странам колеблются в широких пределах. Так, в 2002 г. она составила 0,7% в Швеции и 45% в Греции (данные Европейской системы по надзору за антимикробной резистентностью, EARSS).
в) Профилактика. Основные усилия в решении проблемы инфекции, вызываемой метициллинрезистентным стафилококком, сосредоточены на профилактике. Все лечебные учреждения должны иметь собственную стратегию борьбы с этой инфекцией. Важную роль играет соблюдение чистоты рук, в частности тщательное их мытье в период между контактами с больными и смазывание спиртсодержащим гелем.
Все процедуры и манипуляции должны выполняться с соблюдением асептики, а различные устройства и приспособления, включая мочевые и венозные катетеры, должны быть промаркированы и отмечены в соответствии с протоколом, разработанным в данном учреждении.
Все больные при госпитализации проходят скрининг, призванный выявить принадлежащих к группе высокого риска. При этом исследованию подлежат полость носа, трахеостома, паховая область, раны и язвы, гастро- и энтеро-стома, внутривенные катетеры, мокрота.
г) Лечение. Больные с колонизацией метициллинрезистентным стафилококком должны принимать ванну или душ с триклозаном (Аквасепт) или октенидином (Октенизан) в течение 10 дней. Для эрадикации этого патогена из полости носа применяют мупироциновую мазь, которой смазывают ноздри 3-5 раз в день. Эрадикация считается достигнутой, если три последовательных анализа с интервалом 1 нед., дают отрицательный результат.
При бактериемии, вызванной метициллинрезистентным стафилококком, внутривенно вводят ванкомицин и тейкопланин. Однако в настоящее время отмечено появление форм метициллинрезистентного стафилококка, резистентных к ванкомицину, что требует консультации с микробиологом.
- Вернуться в оглавление раздела "отоларингология"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Золотистый стафилококк (S. aureus) как причина раневых инфекций. Резистентность к антибиотикам MRSA
Посев крови редко может помочь клиницистам в диагностике послеоперационных раневых инфекций в области брюшной полости. Интраабдоминальные инфекции это распространенная проблема, стоящая на 2-м месте среди наиболее частых причин летальности от инфекции. По зарубежным данным, рост из крови микроорганизма, идентичного микроорганизму из инфицированной послеоперационной раны, регистрируется в 0% случаев при аппендэктомии и достигает 5% при наличии чрескожных дренажных устройств. При инфицированных послеоперационных ранах наиболее целесообразно назначать посев крови больным отделения реанимации, где летальность от инфекции высока.
В хирургии 15,2% бактериемии обусловлены S. aureus и статистически значимо связаны с летальностью. Зависимость развития послеоперационной бактериемии от вида микроорганизма, выделенного из рапы, более значима, чем от типа хирургической операции. Выявление S. aureus в ране - независимый фактор риска послеоперационной стафилококковой бактериемии с летальностью до 16%.
Анализ чувствительности Staphylococcus spp. касается в первую очередь препаратов, имеющих основное клиническое значение.
В отношении метициллин-чувствительных стафилококков (MSSA, MSSE), следует упомянуть группу фторхинолонов, применяемых для лечения стафилококковых инфекций (особенно кожи и мягких тканей), например левофлоксацин (Таваник) и моксифлоксацин (Авелокс), которые обладают более высокой активностью при стафилококковых инфекциях в сравнении с традиционными препаратами данной группы. Между этими антибиотиками нет полной перекрестной резистентности. По нашим данным, для трех наиболее часто выделяемых видов стафилококков (S. aureus, S. epidermidis, S. haemolylicus) моксифлоксацин статистически значимо более эффективен in vitro по сравнению с левофлоксацином.
Как правило, препаратами выбора для лечения стафилококковых инфекций служат b-лактамные антибиотики. Существует два основных механизма устойчивости стафилококков к этой группе препаратов: продукция b-лактамаз или наличие дополнительного пенициллинсвязывающего белка (ПСБ2а). Выявление этих механизмов и четкое их разграничение у конкретных штаммов стафилококков позволяют точно прогнозировать эффективность всей группы b-лактамных антимикробных препаратов без необходимости определения чувствительности к каждому препарату в отдельности.
В связи с этим следует руководствоваться следующими правилами при анализе антибиотикограммы стафилококков:
• чувствительность к бензилпенициллину/ампициллииу: штамм не имеет механизмов резистентности. Можно прогнозировать чувствительность ко всем остальным b-лактамным антибиотикам (например, к цефазолипу, цефотаксиму и др.). Препараты выбора: природные пенициллины (например, бензилпенициллин — пенициллин G);
• устойчивость к бензилпенициллину/ампициллину, но чувствительность к оксациллину/метициллину: штамм продуцирует ферменты b-лактамазы (пенициллиназы), способные разрушать природные и полусинтетические пенициллины.
В данном случае можно применять b-лактампые антибиотики с потенциальной антистафилококковой активностью (антистафилококковые пенициллины, цефалоспорипы I, II, IV поколений, карбапеиемы). Препараты выбора: ингибиторзащищенные пенициллины (например, амоксициллин/клавуланат — Амоксиклав, Аугментин) или цефалоспорипы I (например, цефазолин - Кефзол) и II (например, цефуроксим) поколений;
• устойчивость и к бензилпенициллину/ампициллину, и к оксациллину/метициллину: штамм имеет ПСБ2а, следовательно, все b-лактамные антибиотики клинически будут неэффективны, даже если в антибиотикограмме будет указана чувствительность к ним.
Для штаммов с истинной оксациллин/метициллин-резистентностью характерна ассоциированная резистентность к антибиотикам и других групп (например, к гентамицину, клиндамицину, ципрофлоксацину и др.). Препараты выбора: гликопептиды (ванкомицин), вторая линия — оксазолидиноны (линезолид). Таким образом, определение чувствительности стафилококков к антибиотикам в рутинной работе при определенных обстоятельствах можно ограничить двумя тестами: определение чувствительности к бензилпенициллипу и оксациллипу (выявление истинной резистентности к оксациллипу подразумевает выявление гена тесА, кодирующего синтез ПСБ2а).
По нашим данным, при послеоперационных раневых инфекциях штаммы S. aureus, обладающие истинной резистентностью к оксациллину (MRSA), составляют всего 9,5% (39 из 410), что статистически значимо ниже в сравнении с коагулазонегативными стафилококками (КНС). Так, 66,9% (204 из 305) штаммов S. epidermidis и 100% (191 из 191) штаммов S. haemolyticus были расценены как метициллин-резистентные коагулазонегативные стафилококки (КНС).
MRSA важный нозокомиальный патоген, составляющий более 50% НКИ в США, один из основных возбудителей послеоперационных раневых инфекций (РИ). Доля MRSA в структуре послеоперационных раневых инфекций (РИ) в США выросла С 9% в 1995 г. до 30% в 2000 г. с атрибутивной летальностью 21 %.
J.J. Engemann и соавт. изучили влияние MRSA на исход при послеоперационных инфекциях у 479 больных и пришли к выводу, что летальность у больных без инфекции составила всего 2,1%, при инфекции, обусловленной метициллин-чувствительными S. aureus (MSSA), — 6,7%, что статистически значимо выше, чем в случае без инфекции. Для MRSA летальность была статистически значимо выше, чем в каждом из предыдущих случаев, — 20,7%. Кроме того, стоимость лечения возрастала с 29 455 долларов США в случае без инфекции до 52 791 долларов при MSSA и достигала 92 363 долларов при MRSA.
Таким образом, экономические потери и увеличение летальности при хирургических инфекциях, обусловленных MRSA и MR-КНС, очевидны.
Пациенты больниц и медицинские работники по сути представляют собой потенциальный резервуар для штаммов MRSA, любые меры по уменьшению значимости этих резервуаров могут способствовать снижению НКИ, обусловленных MRSA. Весьма эффективным может быть выявление носителей штаммов MRSA среди медработников, а также обследование больных перед госпитализацией путем исследования слизистой оболочки полости носа с последующей санацией выявленных носителей или их изоляцией. Выделение специальных помещений для больных, колонизированных или инфицированных штаммами MRSA, с ограничением их передвижения в пределах больницы уже не только признано целесообразным, по и имеет место на практике во многих зарубежных клиниках.
Для лечения взрослых больных с послеоперационными раневыми инфекциями, обусловленными MRSA, рекомендован ряд препаратов: ванкомицин, линезолид, даптомицин, тигециклин, телеванцин. В недалеком будущем будет доступен новый антибиотик цефтаролин (цефалоспорин, Зинфоро). Хотя новые антибиотики с эффективностью против MRSA по сравнению с вапкомицином не демонстрируют особых преимуществ. Следует обращать внимание на то, какие штаммы циркулируют в конкретном стационаре: если МПК ванкомицина в отношении S. aureus не более 2 мкг/мл, назначать ванкомицин можно при его клинической эффективности, по в случае МПК > 2 мкг/мл (VISA штамм со сниженной чувствительностью ванкомицину, VRSA — ванкомицин резистентный штамм) следует переходить на альтернативные препараты.
По данным отечественных стационаров чувствительность к ванкомицину всех исследованных в ходе мониторинга штаммов стафилококков высока, но статистически значимо ниже для S. epidermidis по сравнению с S. aureus и S. haemolyticus. Эффективность линезолида (Зивокс) и тигециклина in vitro составляет 100% в отношении всех видов стафилококков.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфекции золотистого стафилококка (Staphylococcus aureus): диагностика, лечение, профилактика
Представители этого рода — неспорообразующие неподвижные грамположительные кокки, формирующие при росте колонии в виде виноградной грозди (кластера) и входящие в состав нормальной микрофлоры кожного покрова животных и человека.
Стафилококки — представители семейства Micrococcaceae. Существует свыше 26 видов стафилококков, но лишь некоторые из них представляют угрозу для здоровья человека. Самым опасным считают золотистый стафилококк (Staphylococcus aureus), отличающийся от остальных наличием фермента коагулазы.
Staphylococcus aureus
Этот вид долгое время считали единственным патогенным микроорганизмом в своём роде. Носительство S. aureus у человека обычно протекает бессимптомно; его обнаруживают у 40% здорового населения.
Обычно он локализуется на слизистой оболочке носа, коже подмышечной области и промежности.
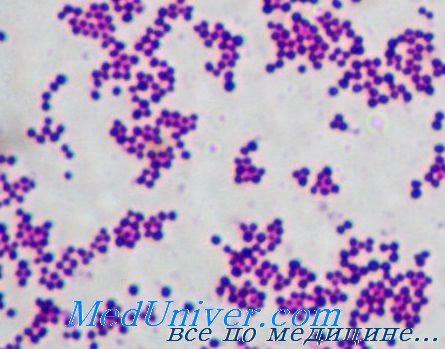
Патогенез инфекции золотистого стафилококка (Staphylococcus aureus)
Коагулаза, продуцируемая Staphylococcus aureus, катализирует реакцию превращения фибриногена в фибрин и помогает микроорганизму образовывать защитный барьер. Кроме того, наличие рецепторов к поверхностным структурам клеток хозяина и матричным белкам (например, фибронектину, коллагену) обусловливает возможность адгезии возбудителя.
Он вырабатывает экстрацеллюлярные лизирующие ферменты (липазу), разрушающие ткани и способствующие инвазии. Некоторые штаммы продуцируют сильнейший экзотоксин, вызывающий синдром токсического шока. Выделяемые бактерией энтеротоксины могут быть причиной диареи.
Клиническая значимость золотистого стафилококка (Staphylococcus aureus)
Staphylococcus aureus вызывает различные заболевания. Кожные инфекции возникают в условиях повышенной температуры и влажности, а также в связи с нарушением целостности кожного покрова при некоторых заболеваниях (экзема и др.), хирургических операциях, инъекциях или внутривенной катетеризации. Даже на здоровой коже может развиться поверхностная пиодермия (импетиго), которая затем передаётся от человека к человеку.
Пневмонию, вызванную S. aureus, наблюдают достаточно редко (в большинстве случаев в качестве осложнения гриппа). Инфекция быстро профессирует (часто наблюдают образование полостей или каверн); характерен высокий уровень смертности. Быстрое течение свойственно и стафилококковому эндокардиту, возникающему при неправильном подборе антибиотиков или вследствие микробной колонизации внутривенных устройств. Заболевание часто приводит к смерти пациента. Кроме того, S. aureus — наиболее распространённая причина остеомиелита и септического артрита.
Лабораторная диагностика золотистого стафилококка (Staphylococcus aureus)
• Бактериологическое исследование: S. aureus — грамположительные кокки, располагающиеся в микропрепарате в виде виноградной грозди. Быстро растут на большинстве питательных сред. Выдерживают высокие концентрации солей, поэтому диагностическая среда может быть приготовлена с учётом этой особенности микроорганизма.
• Изучение биохимических свойств: большинство штаммов S. aureus разлагают маннитол, поэтому добавление его и характерного красителя помогает идентифицировать субкультуру бактерий. Продуцируют коагулазу, ДНКазу, каталазу.
• Типирование S. aureus с помощью набора типовых стафилококковых бактериофагов или методом рестрицирования ДНК.
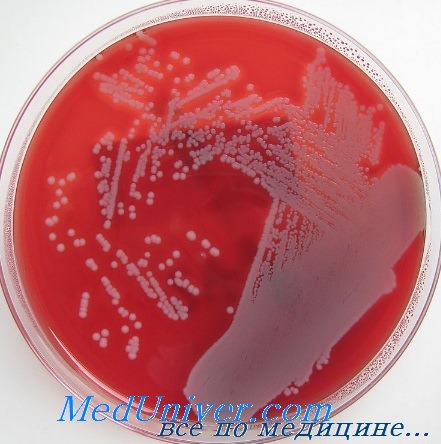
Чувствительность золотистого стафилококка (Staphylococcus aureus) к антибиотикам
Изменение чувствительности S. aureus к антибиотикам можно считать настоящим пособием по антимикробной химиотерапии. Сначала против золотистого стафилококка был в полной мере эффективен бензилпенициллин, но затем возникли штаммы, способные вырабатывать бета-лактамазы. Со временем они стали преобладать над всеми остальными. С внедрением в клиническую практику метициллина и родственных ему лекарственных средств (флуклоксациллина) именно они стали препаратами выбора и в настоящее время остаются таковыми при наличии чувствительных штаммов.
Позже возникли штаммы золотистого стафилококка, устойчивые к действию метициллина. Их резистентность обусловлена геном тесА+, кодирующим белки со сниженным сродством к пенициллинам. Некоторые из устойчивых штаммов способны вызвать эпидемические вспышки заболевания, для борьбы с которыми применяют ванкомицин и тейкопланин.
В настоящее время обнаруживают всё больше микроорганизмов со средней устойчивостью (или гетерорезистентностью) к гликопептидам. Описаны случаи полной гликопептидной резистентности у некоторых штаммов, обусловленной наличием генов vanA+ и vanB+ заимствованных у энтерококков.
Другими эффективными препаратами считают линезолид, аминогликозиды, эритромицин, клиндамицин, производные фузидовая кислота, хлорамфеникол и тетрациклин.
В отношении метициллинчувствительных штаммов активны цефалоспорины первого и второго поколения. Производные фузидовой кислоты применяют при комбинированной терапии инфекционных заболеваний костей и суставов. Лечение должно сопровождаться обязательным проведением теста на чувствительность к антимикробным препаратам.
Профилактика заболеваний вызванного золотистым стафилококком (Staphylococcus aureus)
Передача инфекций, вызываемых Staphylococcus aureus, происходит посредством аэрозольного и контактного механизма. Носителей или лиц, заражённых штаммами, устойчивыми к метициллину и гликопептидам, необходимо изолировать в отдельные боксы и соблюдать меры предосторожности во избежание раневого или энтерального проникновения бактерий.
Следует помнить, что медперсонал может стать носителем инфекции и способствовать её распространению в лечебном учреждении. Именно поэтому всем работникам больницы рекомендовано применение местных растворов мупироцина и хлоргексидина.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эта информация позволит вам узнать, что представляет собой метициллин-резистентный золотистый стафилококк (МРЗС), как он распространяется и как лечатся вызываемые МРЗС инфекции.
Что представляет собой метициллин-резистентный золотистый стафилококк?
Стафилококк (Staphylococcus) — это вид бактерий, обитающих в окружающей среде, в том числе и на поверхности кожи человека. Метициллин-резистентный золотистый стафилококк (МРЗС) — это стойкий к определенным антибиотикам вид стафилококка. Это означает, что некоторые методы лечения не справятся с ним или будут менее эффективными.
МРЗС может вызывать различные заболевания, например:
- инфекции мочеполовой системы (ИМС);
- воспаление легких;
- кровяные инфекции;
- раневые или кожные инфекции.
В чем состоит разница между колонизацией и инфицированием МРЗС?
Человек может быть либо колонизирован, либо инфицирован МРЗС. Колонизация означает наличие бактерий на коже или в организме человека при отсутствии каких-либо симптомов. Инфицирование означает наличие бактерий на коже или в организме, приводящее к появлению симптомов.
Как распространяется МРЗС?
Большинство инфекций, вызываемых МРЗС, распространяется через прямой контакт с физиологическими жидкостями инфицированного человека, такими как кровь, выделения из раны, моча, стул или мокрота (флегма). Также они могут распространяться через контакт с оборудованием или поверхностями, на которых могут находиться эти бактерии. МРЗС не распространяются при простом контакте, например через прикосновение или объятие.
Кто подвержен риску инфицирования МРЗС?
Заразиться инфекцией, вызываемой МРЗС, с большей вероятностью могут лица:
- старшего возраста;
- с ослабленной иммунной системой;
- страдающие хроническими заболеваниями, такими как рак или диабет;
- ранее принимавшие антибиотики;
- недавно перенесшие операцию;
- лежавшие в больнице много раз или длительное время;
- с открытыми ранами или язвами;
- с установленными трубками или дренажами.
Каковы симптомы инфекции МРЗС?
Ваши симптомы будут зависеть от места возникновения инфекции и от типа инфекции.
Каковы методы лечения инфекции, вызываемой МРЗС?
Инфекции, вызываемые МРЗС, лечатся антибиотиками, к которым у вызвавших их бактерий нет устойчивости.
Какие меры по изоляции принимаются в больнице, если у меня обнаружена инфекция, вызываемая МРЗС?
Меры по изоляции - это мероприятия, которые мы проводим, чтобы предотвратить распространение инфекции среди пациентов. Если во время пребывания в больнице у вас диагностировали инфекцию, вызываемую МРЗС, или вы подверглись риску заражения этой инфекцией:
- Вас поместят в отдельную палату.
- На вашей двери повесят табличку с информацией о том, что весь персонал и посетители должны вымыть руки с мылом или протереть их спиртосодержащим антисептиком для рук перед входом и после выхода из вашей палаты.
- Весь персонал и все посетители, входящие в вашу палату, должны надеть желтый халат и перчатки. Они выдаются за пределами вашей палаты и могут быть утилизированы в вашей палате.
- Если вы выходите из палаты для проведения исследований, вам следует надеть желтый халат и перчатки или покрыться чистой простыней.
- Если вы выходите из своей палаты, чтобы прогуляться по отделению, вам следует надеть желтый халат и перчатки.
- Вам запрещен доступ в следующие зоны больницы:
- кладовая для продуктов в вашем отделении;
- центр отдыха в M15;
- детские зоны отдыха в M9;
- кафетерий;
- основной вестибюль;
- любые другие зоны общего пользования на территории больницы.
Врач скажет вам, когда можно будет прекратить соблюдать эти меры предосторожности. Это произойдет после того, как вы пройдете курс лечения и у вас исчезнут все симптомы.
Какие меры по изоляции мне следует принять дома, если у меня обнаружится инфекция, вызываемая МРЗС?
Дома обязательно делайте следующее:
- Часто мойте руки водой с мылом, особенно после посещения туалета.
- Мойте руки после контакта с кровью, мочой или выделениями из раны.
- Пользуйтесь дезинфицирующим средством (например Clorox ® или Lysol ® ) для очистки поверхностей, которые могли быть заражены бактериями, например дверной ручки.
Где я могу получить дополнительную информацию о МРЗС?
Если у вас есть вопросы, обратитесь к своему врачу или медсестре/медбрату. Кроме того, для получения дополнительной информации вы можете посетить веб-сайты:
Читайте также:

