Может ли болеть лобковая кость при молочнице
Обновлено: 13.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в паху: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пах, или паховая область – это часть нижнего края брюшной области, примыкающая к бедру. В проекции паховой области находится паховый канал, через который проходит семенной канатик у мужчин, идущий в мошонку, и круглая связка матки у женщин.
При ослаблении стенок пахового канала через него могут выходить петли кишечника, образуя паховую грыжу.
Рядом расположены крупные сосуды – бедренная артерия и большая подкожная вена ноги, паховые лимфатические узлы, собирающие лимфу от органов малого таза.
Анатомическая близость паховой области с различными органами и системами обусловливает огромное множество состояний, при которых может возникнуть боль в паху.
Разновидности боли в паху
Боль в паху может быть односторонней или двусторонней. Она может развиваться быстро и интенсивно (острое течение) или медленно и постепенно (подострое течение). Быть кратковременной или хронической. Часто боль в паховой области является отраженной, то есть отдающей из какого-то органа.
Возможные причины боли в паху
Боль в паховой области может быть как тревожным симптомом, свидетельствующим о развитии заболевания, так и наблюдаться при некоторых физиологических состояниях.
К основным причинам, вызывающим боль в паху, врачи относят:
- болезненные менструации;
- желтое тело беременных (временная железа, которая вырабатывает прогестерон, необходимый для сохранения беременности, и эстроген - иногда желтое тело имеет увеличенные размеры, что может привести к появлению болевого синдрома);
- травмы паховой области;
- инфекционно-воспалительные заболевания органов малого таза, в том числе при инфекциях, передающихся половым путем;
- растяжение и ослабление мышц и связочного аппарата может возникать на поздних сроках беременности, при паховой грыже, проптозе живота, растяжении приводящей мышцы бедра у спортсменов;
- онкологические заболевания органов малого таза;
- увеличение паховых лимфатических узлов при воспалительных и онкологических заболеваниях органов малого таза, лимфомах.
1) половой системы:
- у женщин: воспаление яичников, маточных труб, киста яичника, разрыв кисты яичника, воспаление слизистой влагалища, бактериальный вагиноз, патологическое разрастание эндометрия (эндометриоз), воспаление эндометрия, внематочная беременность, опухоли матки, опухоли яичников и т.д.;
- у мужчин: перекрут яичка, перекрут гидатиды яичка, воспаление яичка и его придатка, расширение вен мошонки, водянка яичка, киста семенного канатика, воспаление простаты, онкологические заболевания яичка, онкологические заболевания простаты и т.д.;
3) кишечника: воспаление аномально расположенного аппендикса, воспаление прямой кишки, дивертикулит, колики, онкологические заболевания прямой кишки т.д.;
4) костно-мышечной системы: грыжи позвоночных дисков с компрессией корешков спинного мозга, артроз или артрит тазобедренного сустава, асептический некроз головки бедренной кости и др.
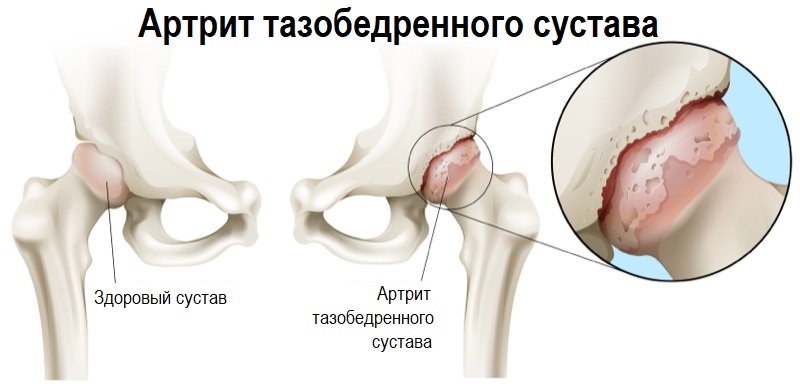
К каким врачам обращаться при боли в паху
Сначала можно обратиться к врачу общей практики, терапевту или педиатру. После установления предположительной причины боли пациента, если необходимо, направляют к узким специалистам: хирургу, гинекологу, нефрологу, урологу, неврологу, ортопеду, проктологу.
Диагностика и обследования при боли в паху
До выбора метода лечения врач должен выяснить характер, время и скорость нарастания боли, является ли боль одно- или двусторонней, уточнить, сопровождается ли боль повышением температуры, выделениями из влагалища, полового члена, расстройствами мочеиспускания (задержкой, болезненностью, неприятными ощущениями), есть ли кровь в моче, была ли тошнота и/или рвота. Врач обращает внимание на походку пациента и объем движений в тазобедренном суставе. Выясняет, болит ли где-то еще, например, в мошонке, животе, над лобком, в подвздошной области, в пояснице, бедре. Важно знать, предшествовала ли боли травма, усиленная физическая нагрузка, поднятие тяжести, сексуальный контакт. Специалист проводит осмотр паха, промежности, мошонки, проверяет, нет ли в мошонке патологических образований, оценивает состояние мышц передней брюшной стенки, наружного пахового кольца.
В целях дифференциальной диагностики пациентам рекомендуется проведение общего анализа крови, общего анализа мочи, ультразвукового исследования органов малого таза, органов мошонки, органов мочевыделительной системы, предстательной железы, паховых лимфатических узлов, необходимо исследовать посев мочи, мазок на флору из влагалища, осуществить поиск инфекций, передаваемых половым путем (прицельно, например, гонококка и хламидии или в составе комплексного исследования).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Иногда пациенты приходят к врачу и жалуются, что у них болит лобок. Лобковая область содержит немало органов и анатомических структур.
Там много чего может болеть. Это кости, кожа, мочевой пузырь, простата, женские репродуктивные органы.
Существует множество причин появления этого симптома. Поговорим о том, почему болит лобок у мужчин и женщин.

Болит кость лобка
У некоторых женщин болит лобок при беременности. Это связано с тем, что кости таза расходятся.
Потому что им необходимо пропустить плод во время родов. Выделяются специальные гормоны.
Они размягчают кости таза.У некоторых женщин этот процесс не сопровождается субъективными ощущениями.
У других возникают боли.Они редко бывают интенсивными. В основном это постоянная ноющая монотонная боль.
Иногда незадолго до родов развивается симфизит. Это воспаление лобкового сочленения.
Основным симптомом являются боли по центру лобка.
Болевой синдром усиливается при:
- ходьбе по лестнице;
- повороте на бок во время сна;
- подъем из сидячего положения.
У многих молодых мам болит лобок после родов. Причиной чаще всего становится симфизиолиз.
Патология развивается по причине повреждения лобкового симфиза. Это малоподвижный сустав.
Из-за чрезмерного механического воздействия на него во время родов он может становиться нестабильным.
Ещё одной причиной боли в костях может быть травма. Её получают в разных обстоятельствах.
Возможны падения с высоты, автомобильные травмы и т.д. В будущем боли могут время от времени ощущаться даже после срастания костей.
Прыщ на лобке болит
Чаще встречаются боли кожи на лобке. Симптом может спровоцировать появление элементов сыпи инфекционного происхождения.
В народе это называется прыщ.

На самом же деле это скорее фолликулит. Потому что появление на лобке обычных вульгарных угрей маловероятно.
Здесь нет повышенной выработки кожного сала. Но присутствует большое количество волосяных луковиц.
Иногда они могут воспаляться. В результате наблюдается боль в области лобка.
Если на нем много волос, пациент может визуальных признаков фолликулита и не заметить.
Но если сбрить волосы, обнаруживается крупный прыщ. Их может быть несколько.
Диаметр обычно не превышает нескольких миллиметров. Наблюдается покраснение.
При надавливании боль усиливается. Со временем на поверхности папулы появляется покрышка.
Морфологический элемент превращается в пустулу. Из него выходит гной.
В дальнейшем образуется корочка. Со временем проблемная зона заживает.
Несколько месяцев на лобке может сохраняться пигментация.
Если болят волосы на лобке и воспаляются фолликулы, желательно обратиться к врачу и получить лечение.
Иначе:
- фолликулы будут воспаляться постоянно;
- воспаление может быть тяжелым, а после него иногда остаются рубцы;
- возможно развитие осложнений.
Часто фолликулиты вызывает бактериальная гноеродная флора.
В этом случае не являются редкостью осложнения. Если уплотнение на лобке болит, лучше обратиться к врачу.
Здесь может развиться фурункул, абсцесс или флегмона. В тяжелых случаях формируются свищевые ходы в мочевой пузырь.
Такие осложнения требуют хирургического лечения. Чтобы не запускать болезнь, лучше вовремя пролечиться, обработав кожу антисептиками или приняв антибиотики.
При формировании крупных гнойников требуется их своевременное вскрытие, санация и дренирование.
Болит лобок перед месячными
Многие женщины отмечают тянущие боли в районе лобка перед менструациями.

Болит также в других местах. Это состояние называют дисменореей.
Ведущим признаком этого симптомокомплекса является ноющая боль над лобком.
Но возможны и другие проявления. Это нейровегетативные расстройства, психические и эмоциональные отклонения.
Чаще патология встречается в молодом возрасте. Причины дисменореи разные.
Она может быть первичной или вторичной. При первичной болит низ лобка, но никакие патологии мочеполовой системы не обнаруживаются.
Вторичная развивается на фоне органической патологии.
Это может быть эндометриоз, пороки развития репродуктивных органов, воспалительные заболевания малого таза, опухоли, спаечные процессы.
Дисменорея может быть компенсированной и декомпенсированной.
В первом случае боли имеют одинаковую интенсивность, могут в некоторые циклы отсутствовать.
При декомпенсированной боли нарастают каждым годом.
Причиной является прогрессирование органического заболевания репродуктивной системы.
Заметим, что далеко не всегда тянущие боли в лобке перед месячными говорят о болезни.
Незначительно выраженный болевой синдром может быть и в норме.
Перед менструацией начинаются некротические процессы в эндометрии.
Возможны спазмы мышечного слоя матки и фаллопиевых труб.
При появлении болей часто бывает достаточно принять спазмолитики, после чего они уменьшаются или исчезают.
Болит лобок после бритья
У некоторых людей возникает боль при пальпации лобка после бритья.
Причиной чаще всего становится механическое повреждение кожи. Боль чаще всего возникает, если человек побрился впервые.

Кожа здесь ещё тонкая и нежная. Она не привыкла к воздействию на неё лезвия.
Поэтому возникает раздражение.В результате механического повреждения кожа воспаляется.
Возникают боли и опухает лобок. Часто кожа краснеет или на ней появляются элементы сыпи.
Для предотвращения этого симптома необходимо пользоваться средствами после бритья.
Они обладают противовоспалительным эффектом. Поэтому уменьшают выраженность болевых ощущений.
Постепенно, если вы будете брить лобок регулярно, боль больше не будет появляться.
Потому что из-за постоянных механических повреждений произойдет утолщение эпидермиса.
Дерма будет лучше защищена от механического воздействия.
С другой стороны, утолщение эпидермиса может привести к возникновению других проблем, таких как вросшие волосы.
После бритья повышается риск гнойных воспалительных процессов в коже.
Чтобы предотвратить его, желательно обрабатывать проблемную область антисептическими растворами после бритья.
Боль в лобке при варикозе
Варикозная болезнь таза может вызывать сильные боли в лобке.
Они могут быть постоянными, ведут к потере трудоспособности. Расширение вен таза бывает первичным и вторичным.
В первом случае это результат несостоятельности функции яичниковых вен. Возникает рефлюкс крови.
Сосуды постепенно расширяются, клапаны становятся несостоятельными.
Есть наследственная предрасположенность к варикозу. Он поражает не только таз, но и зачастую нижние конечности, прямую кишку (геморрой).
Вторичное расширение тазовых вен развивается на фоне эндометриоза, опухолевых процессов.
У женщин с этой патологией болит низ лобка. Второй по частоте и значимости симптом – боль во время секса.
Он наблюдается у 75% пациенток с варикозом таза. На третьем месте нарушения менструального цикла.
У 37% женщин появляются межменструальные кровотечения. У 12% длительность менструацией увеличивается, иногда до 10 дней.
У 22% наблюдается возрастание длительности цикла до 50-80 дней. 35% женщин жалуются на слишком сильные менструальные кровотечения.
У них кровопотери превышают 200 мл.
Варикоз тазовых вен приводит к таким патологиям:
- бесплодие;
- замершие беременности;
- дизурия в результате полнокровия вен мочевого пузыря;
- повышенная тревожность и другие психические расстройства по причине хронической боли.
У 50% пациенток выявляют расширение поверхностных вен ягодичной и промежностной области.
Осложнением варикоза может быть разрыв вен или их тромбоз.
Болит лобок при невралгии тазовых нервов
Иногда возникает боль в лобке неврологического характера.
Подобного рода тазовая боль протекает по-разному.
Возможны:
- гипералгезия – появление или усиление боли при незначительных раздражениях (движения, чихание и т.д.);
- аллодиния – болезненность при влиянии физиологических стимулов, которые в норме не должны вызывать болевых ощущений;
- спонтанные боли – видимой причины, без какого-либо воздействия.
В основе патологии может лежать нейрогенное воспаление. Оно поддерживается постоянной патологической нервной импульсацией.
Боль обусловлена пептидами, которые кодируются геном кальцитонина. Это факторы роста нейрокинов и нервов в пораженных органах.
Гиперестезия мягких тканей также обусловлена формированием триггерных точек.
Они усиливают чувствительность. Образуются такие точки в мышечной ткани и фасциях.
Неврологическая боль может быть связана с:
Подобные боли возникают у представителей обоих полов.
При этом мужчины нередко получают диагноз хронический простатит, хотя в предстательной железе могут отсутствовать воспалительные процессы.
Боль может сочетаться с неврологическими расстройствами.
Если источником её являются спинномозговые нервы, эти болевые ощущения обычно спровоцированы патологией позвоночного столба.
Одновременно могут развиваться ослабление тонуса мышц тазового дна, нарушение мочеиспускания, дефекации и эрекции.
Боли при герпесе на лобке
Если болят половые губы и лобок, это может быть герпес.
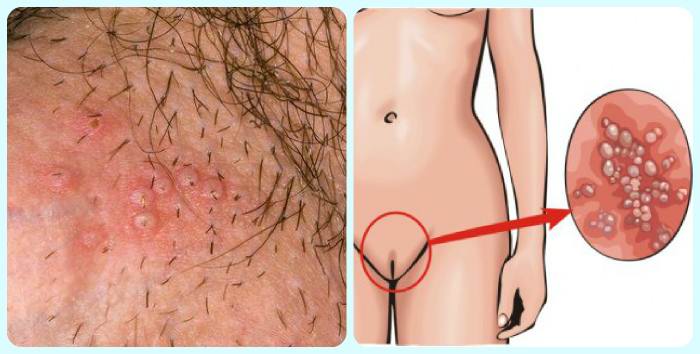
Он поражает кожу. На ней возникают пузырьки. Вначале появляется жжение без высыпаний на лобке.
Это продромальный период. Он чаще появляется при рецидиве герпеса, чем при первом заражении.
Потом присоединяется сыпь. Пузырьки чаще прозрачные, реже – наполнены мутным или кровянистым содержимым.
Боли в лобке и паху обычно жгучие. Они наблюдаются в покое.
Их интенсивность нарастает при прикосновении к проблемной области.
Боли часто сохраняются даже после разрешения сыпи. Болезнь передается половым путем.
Изначально симптомы ярко выражены. Но через 2 недели они проходят.
Наступает латентная стадия. Вирус сохраняется в организме, но симптомов больше нет.
Время от времени возможны рецидивы. Они происходят при снижении иммунитета.
Болит лобок при молочнице
Кожа возле гениталий, в том числе лобок, могут поражаться при кандидозе.
Это эндогенная инфекция.
Она возникает на фоне сниженного иммунитета, переохлаждения, длительной антибиотикотерапии или других неблагоприятных факторов.
Повышенный риск наблюдается при сахарном диабете. Способствуют росту грибков влажность и отсутствие гигиены.

Вместе с кандидозом может возникать и дерматофития.
Может ли болеть лобок в таком случае?
Обычно сильной боли не наблюдается. Но иногда она возможна.
При кандидозе могут появляться элементы сыпи. Нередко растрескивается кожа.
Формируются эрозии и изъязвления. Они бывают достаточно болезненны.
Источником боли является кожа. Лобок сильнее болит при нажатии на него пальцами.
Болит лобок при фтириазе
Лобковые вши провоцируют в первую очередь зуд.
Он обычно слабо выражен по сравнению с другими эктопаразитарными заболеваниями.
Но мучит человека постоянно. Он чешется, появляются раны.
Присоединяется бактериальный компонент воспаления.
Тогда начинаются боли. Кожа лобка отекает. На ней появляются красные пятна.
При осмотре врач обнаруживает засохшие корки. Они могут содержать гной.
Для лечения чесотки достаточно обработки лобковой области перметрином.
Но если патологический процесс запущенный, может присутствовать и бактериальная инфекция.
Её зачастую приходится лечить дольше.
Применяются местные антисептики и антибиотики внутрь.
Болит лобок при ЗППП
Если болит лобок, причина может заключаться в половой инфекции.
Воспаление соответствующей локализации вызывает не так много бактерий и вирусов.
Это герпес, сифилис, гонорея, кандидоз.

Большинство ЗППП поражают уретру, а не лобок.
Но и при уретрите боль может иррадиировать в лобковую область.
В этом случае происходит усиление боли в лобке при мочеиспускании, семяизвержении.
Из уретры инфекция нередко распространяется на мочевой пузырь.
Это усугубляет болевые ощущения.
Боли в лобке и дерматологические заболевания
Некоторые болезни кожи могут спровоцировать боль в лобке.
К ним относятся:
Симптом может вызывать большое количество различных патологий.
Нужен осмотр врача, чтобы выяснить, что именно спровоцировало боль.
Цистит и боли в лобке
Воспаление мочевого пузыря – вероятная причина боли в лобковой области у женщин.
Она может беспокоить в состоянии покоя. Усиливается при мочеиспускании.
Часто боль над лобком пропадает после мочеиспускания.
Хотя может сохраняться ощущение неполного опорожнения мочевика.
Дополнительные симптомы:
- мутная моча;
- её неприятный запах;
- примеси гноя в моче;
- частые позывы;
- слипание стенок уретры;
- слишком сильные позывы на мочеиспускание, которые нельзя сдерживать.
Иногда в моче появляются примеси крови. Цистит чаще бывает бактериальным.
Но может быть и других разновидностей: лучевой, химический, интерстициальный.
Если утром болит лобок после алкоголя, это признак химического цистита.
Если боль появилась после лучевой терапии, патология может быть обусловлена радиационным облучением.
Простатит и боли в лобке
У мужчин боли в лобке возможны при простатите.
Он может быть бактериальным и конгестивным. В первом случае воспаление вызывают бактерии.
Во втором случае источником боли служит тазовая конгестия. Это сосудистые нарушения.
Застой крови приводит к отекам, усилению чувствительности тканей таза, предстательной железы.
Часто болит не только лобок, но и промежность, поясница, мошонка.
Иногда мужчина не может точно указать место, которое болит.

Усиление болевого синдрома происходит часто при эякуляции. Мочеиспускание может быть затруднено.
Пальпация болезненная при пальпации через прямую кишку.
Болит лобок: какие анализы необходимы
Для успешного лечения боли лобка, необходимо обследование.
Потому что симптом могут вызывать патологии совершенно различного происхождения.
Вначале врач проводит осмотр пациента.
Он оценивает жалобы, объективные симптомы, задает ряд уточняющих вопросов.
Затем определяется с возможными диагнозами и берет анализы.

Могут потребоваться:
- соскоб кожи;
- анализы на инфекции (посев на бактерии, ПЦР на герпес);
- серологические исследования (при подозрении на сифилис);
- анализ мочи;
- УЗИ простаты, органов таза у женщин;
- гистероскопия;
- дерматоскопия;
- анализ крови на ПСА;
- анализы крови на гормоны;
- допплерография сосудов таза и т.д.
Это не значит, что каждому пациенту проводятся все эти исследования.
Врач назначает те их них, которые требуются для подтверждения или исключения предварительного диагноза.
Куда обратиться, если болит лобок
При появлении боли в лобке обращаться можно к таким специалистам:
Все они принимают в нашей клинике.
Мы оказываем такие услуги:
- клиническое обследование пациентов, жалующихся на боль в лобковой области;
- установление предварительного диагноза;
- составление плана диагностических процедур;
- забор материала для лабораторных исследований;
- проведение инструментальной диагностики;
- подбор эффективного лечения.
Опытный врач сможет установить причину боли в лобке.
После этого он назначит терапию, которая поможет избавиться от неприятного симптома и основного заболевания, которое его спровоцировало.
При болях в лобке обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Боль в области лобка у женщин провоцируется травматическими повреждениями и заболеваниями хрящей зоны симфиза и прилегающих костей, некоторыми гинекологическими и урологическими патологиями. Могут возникать в период беременности. Бывают острыми, тупыми, сильными, неинтенсивными, постоянными или периодическими. При вовлечении твердых структур усиливаются или ослабевают при изменении положения тела. Определение характера патологии осуществляют на основании беседы, общего и гинекологического осмотра, результатов аппаратных и лабораторных методик. Лечебная тактика зависит от причины болевого синдрома, может быть консервативной (медикаменты, физиотерапия) или оперативной.
Почему болит в области лобка у женщин
Травматические повреждения
Причиной внезапной боли могут стать ушибы лобкового симфиза и переломы передних отделов таза. При ушибах болевой синдром развивается после удара или падения, выражен умеренно, может сопровождаться локальной отечностью, иногда – кровоподтеками. Объем движений сохранен полностью или практически полностью, опорная функция не нарушена. Все симптомы исчезают в течение 1-2 недель.
При переломах отмечаются ограничения движений, нарушение опоры различной степени выраженности, неспособность поднять прямую ногу на стороне травмы из положения лежа. У женщин с повреждением верхней ветви лонной кости и переднего тазового полукольца боль усиливается при ощупывании, сдавлении, движениях нижней конечностью на стороне поражения. При разрывах лонного сочленения пациентка принимает вынужденное положение с немного согнутыми и сведенными вместе конечностями. Боль резко нарастает при попытке развести ноги.
Остеомиелит
Воспаление лонной кости возникает из-за инфицирования вследствие хирургических вмешательств, глубоких ран в области лобка, гнойных процессов в окружающих тканях. Болезненность быстро усиливается на фоне нарастающей отечности, покраснения кожи, ухудшения общего состояния. Количество отделяемого увеличивается, оно приобретает гнойный характер. При остеомиелите женщина жалуется на дергающую, рвущую, пульсирующую боль в области лобка. Выявляются лихорадка, признаки тяжелой интоксикации.
Новообразования лонной кости
Тазовые кости являются частой локализацией доброкачественных и злокачественных опухолей. При хондробластомах, остеомах и остеохондромах боли неинтенсивные, медленно нарастают в течение длительного времени. Хондросаркомы и метастатические неоплазии отличаются быстрым прогрессированием болевого синдрома. Вначале женщина жалуется на незначительные ноющие или тянущие болевые ощущения в зоне лобка. Через несколько месяцев боль становится сильной, постоянной, невыносимой, устраняется только наркотическими анальгетиками.
Период беременности
Незначительная болезненность в области лобка в норме может наблюдаться во 2 и 3 триместрах беременности. Обусловлена увеличением размера плода, подготовкой организма к рождению ребенка. Если боль усиливается по ночам, во время половых актов, ходьбы по ступенькам, разведения ног и давления на область лобка, стоит заподозрить симфизит. Интенсивные боли, неспособность, стоять, ходить и поднимать ноги свидетельствуют о развитии симфиолиза – повреждения связок и расхождения лонных костей.
Переломы таза у беременных в половине случаев развиваются в результате травм. У остальных женщин становятся следствием системных заболеваний (остеопороза, остеодистрофии) или локальных процессов (туберкулеза, остеомиелита). При отсутствии провоцирующих патологий спонтанные повреждения возникают крайне редко. Наблюдается классическая клиника перелома: интенсивная боль в проекции лобка или других областях таза, вынужденное положение, ограничение функции конечностей.

Гинекологические заболевания
Боль в лобке и надлобковой области, главным образом, отмечается при поражении матки, которая, как и лонное сочленение, расположена по средней линии. Определяется при следующих патологиях:
- Острый эндометрит. Болевой синдром возникает остро одновременно с появлением белей с неприятным запахом, ознобов, общей гипертермии, тахикардии, болезненности при мочеиспускании. Особенно тяжело протекает при наличии внутриматочной спирали.
- Хронический эндометрит. Боли неинтенсивные, ноющие. Нередко сочетаются с диспареунией. Дополняются маточными кровотечениями, расстройствами менструального цикла, кровянистым или серозно-гнойным отделяемым из половых путей.
- Послеродовой эндометрит. В легких случаях развивается на 5-10 сутки. Отмечаются субфебрильная температура, боли над лоном, незначительная тахикардия, умеренные лохии с примесью крови. При тяжелом течении манифестирует на 2-3 день. Выявляются ознобы, лихорадка, сильные боли над лобком, обильные кровянисто-гнойные мутные лохии с рыбным запахом.
- Эндометриоз. Болезненные ощущения обнаруживаются у 15-25% женщин, могут локализоваться только над лобком или быть разлитыми. Имеют постоянный характер либо усиливаются в предменструальном периоде. Другими возможными симптомами являются дисменорея, меноррагии, болезненность при половом акте, мочеиспускании и дефекации.
Пациентки с аднекситом, сальпингитом и кистами яичников чаще предъявляют жалобы на боли в правой или левой подвздошной зоне. Возможна иррадиация в лоно и надлобковую область. У женщин с кистами болевой синдром усиливается при внутреннем кровотечении, нагноении, разрыве оболочки или перекруте ножки кистозного образования.
Тянущие боли в надлонной области при задержке менструаций и нагрубании молочных желез могут свидетельствовать о внематочной беременности с прикреплением плодного яйца в маточной части фаллопиевой трубы, рудиментарном роге матки или брюшной полости. При разрыве плодного яйца боли резко нарастают, отдают в поясницу, ноги и задний проход, сопровождаются кровотечением или кровянистыми выделениями, слабостью, тахикардией, потерей сознания.
При раке и саркоме матки на ранних стадиях наблюдаются кровотечения, нарушения менструального цикла. В последующем возникают приступообразные схваткообразные боли над лоном с последующим отхождением патологического отделяемого из влагалища. На поздних этапах болезненные ощущения становятся интенсивными, постоянными. Отмечаются нарушения функций соседних органов, раковая кахексия.
Патологии мочевыводящей системы
Болевые ощущения над лобком типичны для заболеваний мочевого пузыря. Наблюдаются при таких болезнях, как:
- Острый цистит. Режущие и ноющие боли появляются внезапно. Выявляются учащение позывов, болезненность, рези и жжение при мочеиспускании, иногда – примесь крови в моче, боли в пояснице, повышение температуры до субфебрильных цифр.
- Хронический цистит. Диагностируется при 3 и более обострениях за год или 2 и более обострениях за полгода. Сопровождается теми же симптомами, что острый цистит, но проявления сохраняются дольше, нередко имеют волнообразный характер.
- Рак мочевого пузыря. Дизурии, болям в области лобка, паха и крестца предшествует гематурия. Болевой синдром вначале незначительный или умеренный, отмечается только при наполнении детрузора, в последующем становится интенсивным, мучительным, постоянным.
- Туберкулез мочевого пузыря. Развивается на фоне туберкулеза почек. Проявляется постоянной ноющей болью в надлобковой зоне, частым болезненным мочеиспусканием при ощущении неполного опорожнения мочевого пузыря, императивными позывами, периодическими примесями крови в моче, недомоганием, повышенной утомляемостью, субфебрильной температурой, снижением массы тела.
- Камни мочевого пузыря. Боли в нижней части живота и над лобком в покое незначительные. Резко нарастают при перемене положения тела, во время мочеиспускания, что связано с перемещением конкремента и травматизацией слизистой. Возможна иррадиация в промежность, половые губы, верхние отделы бедер.
Диагностика
Женщин с подозрением на повреждения и заболевания опорно-двигательного аппарата обследует травматолог-ортопед. Пациенткам с признаками гинекологических патологий требуется консультация гинеколога. При симптомах поражения мочевыводящей системы необходим осмотр уролога. На начальном этапе специалист устанавливает обстоятельства появления, характер и длительность болевого синдрома, его связь с различными факторами, наличие других проявлений. Диагностическая программа может включать следующие процедуры:
- Внешний осмотр. Позволяет локализовать источник болевых ощущений (кости, внутренние органы). В процессе физикального обследования врач выявляет покраснение, отек, раны, гнойные очаги, костные деформации, объемные образования, обнаруживает симптомы, патогномоничные для тех или иных патологических состояний.
- Гинекологический осмотр. Дает возможность определить наличие и характер выделений, размеры и тонус матки, состояние придатков. Применяется при оценке срока и течения беременности, в ходе первичной диагностики эндометрита, эндометриоза, аднексита, кист яичника, других гинекологических патологий.
- Рентгенография таза. При переломах рекомендованы обзорные снимки для изучения всех тазовых костей, полноценной визуализации возможных тяжелых и сложных повреждений. При остеомиелите, туберкулезе, опухолях выполняются рентгенограммы симфиза и лонных костей. Женщинам с симфизитом методика назначается в послеродовом периоде.
- Ультрасонография. При симфизите производят УЗИ лонного сочленения для оценки тяжести патологии и выбора способа родоразрешения. При гинекологических заболеваниях осуществляют УЗИ органов малого таза. Оптимальным вариантом в большинстве случаев является метод с одновременным использованием влагалищного и абдоминального датчиков. При поражениях детрузора проводят УЗИ мочевого пузыря. Некоторым женщинам показано УЗИ почек.
- Другие визуализационные методы. При камнях информативна урография. Пациенткам с новообразованиями могут проводиться цистография, тазовая венография, лимфаденография. Женщинам с мочекаменной болезнью назначается КТ почек, мочеточников и мочевого пузыря. Пострадавшим с травматическими повреждениями при недостаточной информативности рентгенографии требуется КТ таза.
- Эндоскопические исследования. Являются важной частью диагностики опухолей. При злокачественных неоплазиях матки выполняют гистероскопию, при новообразованиях мочевого пузыря – цистоскопию. Обеспечивают детальную визуализацию объемных образований, предусматривают забор биоптатов для последующего гистологического анализа.
- Лабораторные анализы. Лейкоцитоз и повышение СОЭ в ОАК свидетельствуют о наличии воспаления. Мочу, отделяемое ран и половых органов исследуют методом посева для выявления возбудителя инфекции. При симфизитах определяют снижение количества кальция и магния в БАК. Для подтверждения внематочной беременности исследуют уровень хорионического гонадотропина. В рамках морфологического анализа биоптатов уточняют вид и степень злокачественности опухолей.

Лечение
Помощь на догоспитальном этапе
Женщину с подозрением на перелом таза необходимо уложить на щит, согнув ноги и подложив под них подушку. Тазовые кости следует зафиксировать, обмотав платком или простыней. Для предупреждения травматического шока рекомендуется согревание с помощью одеяла, обильное теплое питье, прием обезболивающего средства. Переломы и подозрение на прервавшуюся трубную беременность являются показаниями для немедленного вызова бригады скорой помощи.
Консервативная терапия
Лечебная тактика определяется причиной развития болевых ощущений в лобке:
- Травмы. При поступлении осуществляют внутритазовую анестезию, в случае изолированных переломов лонной кости возможно местное введение анестетика. Вариант фиксации выбирают с учетом типа повреждения, используют щит или гамак, в тяжелых случаях – скелетное вытяжение. Применяют обезболивающие средства, при открытых травмах назначают антибиотики. В периоде реабилитации больных направляют на ЛФК, массаж и физиолечение.
- Остеомиелит. Основой терапии являются антибиотики, которые подбирают с учетом чувствительности возбудителя, вводят внутримышечно или внутривенно. Используют анальгетики. При тяжелой интоксикации проводят инфузионную терапию. Осуществляют перевязки, рану промывают и дренируют.
- Симфизит. Для устранения гипокальциемии назначают препараты кальция, для улучшения усвоения микроэлемента применяют витамин Д и препараты магния. Для устранения асептического воспаления рекомендуют НПВС. Из немедикаментозных методик эффективны магнитотерапия, ношение бандажа, специальные комплексы ЛФК. Требуется адекватный выбор тактики родовспоможения с учетом тяжести патологии.
- Эндометрит. Первоочередной задачей является борьба с инфекцией с помощью антибактериальных средств. При выраженной интоксикации внутривенно вводят белковые и солевые растворы. Назначают иммуномодуляторы, антигистаминные, поливитаминные комплексы. Для устранения кровотечения и уменьшения болей в остром периоде используют холод, гормональные препараты. После улучшения состояния полезны лекарственный электрофорез, УВЧ, магнитотерапия, ультразвуковая терапия.
- Эндометриоз. Консервативное лечение проводят в случае бессимптомного течения или незначительной выраженности симптомов в период пременопаузы, при необходимости восстановления или сохранения репродуктивной функции. Осуществляют гормонотерапию комбинированными эстроген-гестагенными средствами, гестагенами, антигонадотропными препаратами, агонистами гонадотропных релизинг-гормонов.
- Цистит. В схему лечения включают антибиотики из групп фторхинолонов, нитрофуранов, макролидов, цефалоспоринтов и нефторированных хинолонов. Применяют уросептики, НПВС, комбинированные фитопрепараты. Выполняют внутрипузырные инстилляции. Проводят индуктотермию, УВЧ, ионофорез.
- Туберкулез детрузора. Производят терапию противотуберкулезными препаратами и фторхинолонами. Дополнительно назначают НПВС и ангиопротекторы для уменьшения выраженности воспаления и предотвращения рубцовых изменений мочевыводящих путей.
При аднекситах и сальпингитах используют антибиотики, противовоспалительные средства, физиотерапию. При онкологических поражениях отдельно или в составе комбинированной терапии, в том числе – в пред- и послеоперационном периоде проводят лучевую терапию и химиотерапию.
Хирургическое лечение
При болях в лобке у женщин могут быть показаны следующие оперативные вмешательства:
- Переломы:остеосинтез переднего тазового полукольца.
- Остеомиелит:секвестрэктомия.
- Опухоли таза: удаление доброкачественных новообразований, межподвздошно-брюшная резекция, резекция костей таза или лобковой кости.
- Симфизит:кесарево сечение при значительном расхождении симфиза, крупном плоде, узком тазе, интенсивных болях.
- Эндометриоз: лапаротомическое или лапароскопическое иссечение очагов эндометриоза, гистерэктомия.
- Внематочная беременность:туботомия, тубэктомия.
- Злокачественные опухоли матки: гистерэктомия или пангистерэктомия, при необходимости – в сочетании с лимфаденэктомией.
- Конкременты мочевого пузыря:цистолитотомия, цистолитотрипсия, цистолитоэкстракция.
- Неоплазии мочевого пузыря:частичная или радикальная цистэктомия.
4. Урология. От симптомов к диагнозу и лечению/ под ред. Глыбочко П.В., Аляева Ю.Г., Григорьева Н.А. – 2014.
Читайте также:

