Можно ли делать эко с описторхозом
Обновлено: 05.05.2024
Что провоцирует / Причины Описторхоза:
Патогенез (что происходит?) во время Описторхоза:
Симптомы Описторхоза:
Диагностика Описторхоза:
Лечение Описторхоза:
Лечение больных описторхозом, как в острой, так и в хронической фазах должно быть комплексным с соблюдением принципа сочетания патогенетической и этиотропной терапии. Этапность в схеме лечения предусматривает: подготовку, назначение антигельминтного препарата на фоне патогенетической терапии, реабилитацию, диспансеризацию, контроль эффективности лечения. Лечение больных в острой фазе направлено прежде всего на купирование аллергических реакций и связанной с ними органной патологии. С этой целью назначают антигистаминные препараты (димедрол, супрастин, тавегил), хлористый кальций, седативные средства (препараты валерианы, брома). В качестве противовоспалительных препаратов, с учетом развития васкулитов, назначают салицилаты, бутадион, аскорутин. Освобождение от инвазии не обеспечивает полного восстановления функциональных и органических нарушений гепатобилиарной системы, желудочно-кишечного тракта, системы иммунитета и микроциркуляции. В связи с этим больные нуждаются в проведении реабилитационного лечения, индивидуализированного с учетом оставшейся патологии. Как правило, восстановительный комплекс включает общеукрепляющее лечение, препараты, улучшающие функциональное состояние желчевыделительной системы, противовоспалительную терапию, физиотерапевтические процедуры, полноценное диетическое питание и др. В течение первых двух месяцев после выписки из стационара желательно проводить дуоденальные зондирования, тюбажи с сорбитом, 25 - 33% сернокислой магнезией один раз в неделю. Диспансеризация предусматривает этапное наблюдение больного описторхозом в условиях стационаров и КИЗов поликлиник. Сроки диспансерного наблюдения определяются тяжестью патологии и с учетом клинических показаний проводятся в течение 2 - 3-х лет и более. Клинико-лабораторное обследование целесообразно проводить не менее одного раза в полгода. Учитывая возможность повторного заражения (суперинвазии, реинвазии), важное значение имеет просветительная и санитарно-воспитательная работа среди больных. Врач в беседах с больными разъясняет меры профилактики заражения, правила кулинарной обработки рыбы.
Профилактика Описторхоза:
Методы борьбы и профилактики включают многоплановый комплекс мероприятий: лечебно-профилактические: - выявление инвазированных; - дегельминтизация инвазированных; - контроль, обследование пролеченных; диспансерное наблюдение; санитарно-эпидемиологические: - охрана водоемов от фекальных загрязнений; - контроль за соблюдением технологии обработки рыбы (засолки, копчения, вяления и др.). Испытанные в условиях западносибирского очага меры по борьбе с моллюсками (фенасал, его соли) в очагах Украины не испытаны и вряд ли целесообразны. Полноценное радикальное проведение этих мероприятий обеспечивает общественную профилактику. санитарно-просветительная работа, особенно в неблагополучных по описторхозу местностях, проводится в сочетании с лечебными мероприятиями. Методы санитарного просвещения разнообразны: памятки, индивидуальные беседы, выступления в печати, радио, по телевидению. Особое внимание надо уделять группам риска, приезжих рабочих, служащих, демонстрируя препараты описторхов, таблицы, приводя примеры историй болезни. Необходимо разъяснять населению правила обработки рыбы в домашних условиях: - Варить рыбу (уху) не менее 20 мин. от начала кипения, жарить - в пластованном виде 15 - 20 минут. - Горячее копчение после посола обезвреживает рыбу. - Посол рыбы проводить при температуре +16 - +20°С в течение 14 дней при расходе соли не менее 14% к ее массе. - Замораживание в льдосолевой смеси не рекомендуется, т. к. метацеркарии сохраняются в рыбе живыми до 2 - 4 недель. - В рыбных консервах и рыбе горячего копчения жизнеспособных метацеркариев не содержится.
К каким докторам следует обращаться если у Вас Описторхоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Описторхоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Экстракорпоральное оплодотворение сегодня является общепринятой методикой лечения бесплодия. Появившись в конце 20-го века, она используется в центрах репродуктологии во всех развитых странах мира. Сама процедура считается не только эффективной, но и безопасной. Тем не менее, все же существуют состояния организма пациентов и ситуации, несовместимые с возможностью проведения ЭКО. Их игнорирование не только приводит к отторжению эмбриона и потере ребенка, но часто может нанести серьезный ущерб здоровью, а в некоторых случаях даже привести к летальному исходу.
Какие противопоказания к ЭКО бывают?
Все противопоказания к этой процедуре изложены в Приложении 2 к приказу № 107 Министерства здравоохранения РФ от 30.08.2012 года. Условно их можно разделить на две основные категории:
- Относительные – это преодолимые состояния организма пациентов или факторы среды, после устранения которых ЭКО может быть успешно проведено;
- Абсолютные – такие противопоказания непреодолимы, и при их наличии в анамнезе успешное использование экстракорпорального оплодотворения невозможно.
Противопоказаниями к проведению ЭКО являются не только заболевания (то есть патологические состояния организма), но и другие причины, в той или иной степени влияющие на репродуктивные функции:
- прием некоторых лекарственных препаратов или некоторые методики лечения (например, гормональная, химио- или радиотерапия);
- факторы внешней среды – излучение, температурные нагрузки, тяжелая физическая работа, стрессы;
- особенности образа жизни, такие как режим или рацион питания, курение, употребление алкоголя или психоактивных веществ.
Наличие противопоказаний к ЭКО свойственно как женщинам, так и мужчинам, так как в искусственном оплодотворении используются половые клетки обоих родителей. Чтобы выявить относительные или абсолютные ограничения для использования этой репродуктивной технологии, семейная пара проходит комплексное медицинское обследование. Это обязательное условие для разработки индивидуального протокола ЭКО, позволяющее уберечь пациентов от лишних денежных трат, психических потрясений и ущерба их здоровью.
Противопоказания к ЭКО у женщин
К этой категории относятся излечимые заболевания женской репродуктивной системы, которые осложняют или делают невозможным искусственное оплодотворение или имплантацию уже зачатого эмбриона в эндометрий матки.
К специфическим относительным противопоказаниям к ЭКО для пациенток можно отнести следующие виды патологий. При их наличии искусственное оплодотворение откладывается на неопределенный срок до их полного устранения или достижения женщиной такого состояния, при котором процедура даст реальный результат, при этом не навредив здоровью. Для этого назначается предварительный курс лечения, по результатам которого врач определяет возможность зачатия и выбирает конкретную программу для достижения максимальных шансов на успешное возникновение беременности.

Доброкачественные опухоли репродуктивных органов. К ним относятся миомы, различные виды кисты яичников, аномальное разрастание эндометрия (слизистой, выстилающей полость матки). Успешность экстракорпорального оплодотворения зависит от расположения, характера и размера опухоли. В зависимости от этого врач может выбрать одну из 2 стратегий:
- Проведение ЭКО без удаления опухоли. Такой способ применим только в том случае, если размер новообразования не превышает 3 см. В некоторых случаях допускается пересадка и при больших опухолях, но тогда учитывается их конкретное расположение в органе. Эта стратегия позволяет провести оплодотворение, не откладывая его до проведения операции, что особенно актуально для женщин, чей возраст приближается к 35 годам. Однако, из-за воздействия гормональных препаратов при стимуляции яичников опухоль может начать расти и принять угрожающие размеры уже после подсадки эмбрионов. Чтобы этого избежать, врач подбирает наиболее щадащий режим стимуляции или исключает его из процедуры ЭКО.
- Проведение ЭКО после удаления опухоли. Данная тактика применяется при новообразованиях, чей размер намного превышает 3 см и сильно сокращает шансы на успешную имплантацию или рождение ребенка. В этом случае сначала хирургически удаляется само новообразование, затем пациентка проходит курс восстановления и только после этого осуществляется само ЭКО. Преимущество данной тактики заключается в меньших рисках для матери и ее ребенка, в том числе и на этапе стимуляции яичников. Недостаток – существенное увеличение сроков, что может не подойти женщинам старше 35 лет.
Выбор той или иной тактики при доброкачественных новообразованиях женских половых органов осуществляется врачом на основании предварительных обследований пациентки. Только после них выносится заключение терапевта об отсутствии противопоказаний к ЭКО или возможности проведения процедуры при их наличии.
Некоторые аномалии репродуктивной системы. К ним относятся врожденные или приобретенные (вследствие травм, хирургических операций, болезней) нарушения анатомического строения половых органов, мешающие естественному зачатию, но не исключающие оплодотворения и деторождения как такового. Распространенный примеры – спаечные процессы во влагалище, шейке матки, фаллопиевых трубах. В зависимости от характера конкретной аномалии может осуществляться их предварительное хирургическое устранение или ЭКО проводится без него, если нарушение не мешает получению яйцеклетки, подсадке эмбриона и рождению ребенка.
Инфекционные заболевания. Согласно приказу Министерства здравоохранения РФ № 107 Министерства здравоохранения РФ от 30.08.2012 года, ЭКО не проводится при наличии у будущей матери следующих инфекций:
- средней тяжести (ОРЗ, ОРВИ, грипп);
- различных форм туберкулеза;
- гепатита А, В, С, D, G;
- сифилиса;
- острых воспалительных патологий любой локализации;
- вируса иммунодефицита человека (ВИЧ).
В большинстве случаев вступать в протокол ЭКО нельзя до полного излечения инфекционной патологии. Исключения составляют хронические, трудноизлечимые или неизлечимые заболевания – например, ВИЧ, гепатиты, туберкулез. В этих случаях врач может провести экстракорпоральное оплодотворение, если пациентка находится в стадии устойчивой ремиссии

В случае с ВИЧ ЭКО назначается только при наличии вируса у одного из партнеров. При этом пол заболевшего родителя имеет значение:
- У ВИЧ-инфицированных мужчин перед ЭКО сперму предварительно обеззараживают, уничтожая вирусные частицы. Если повторный тест эякулята не показал наличие в нем вирионов – он используется для оплодотворения, если были повторно обнаружен вирус, то используется генетический материал донора.
- У ВИЧ-положительных женщин ЭКО может проводиться только на 3 стадии развития заболевания, когда риск внутриутробной передачи вируса ребенку минимален (хотя и не исключен полностью). Будущая мать обязана употреблять противовирусные препараты при ЭКО и весь период беременности. Кроме того, наличие у нее ВИЧ делает невозможным проведение инвазивных операций, из-за чего ей подсаживается только один эмбрион (чтобы избежать многоплодной беременности). А это существенно снижает шанс на успешное оплодотворение.
Гормональные нарушения. Выработка половых гормонов влияет не только на репродуктивную систему будущей матери, но и ее здоровье в целом. При гормональных нарушениях ЭКО не проводится потому, что эта процедура включает стимуляцию яичников, которая может создать опасную нагрузку на организм пациентки. Поэтому перед экстракорпоральным оплодотворением устраняется эндокринное заболевание, вызвавшее сбой в выработке гормонов, или отменяется (корректируется) гормональная терапия, прием контрацептивов. Если по каким-либо причинам такой вариант невозможен, врач может подобрать протокол ЭКО с щадящим режимом стимуляции яичников или полным его отсутствием.
Абсолютные противопоказания к ЭКО у женщин включают непреодолимые патологии, которые делают процедуру невозможной или чрезмерно угрожающей жизни матери.
Злокачественные опухоли. В подавляющем большинстве случаев рак является причиной для полного отказа от ЭКО – независимо от того, в каком органе развивается опухоль. Стимуляция яичников или гормональная поддержка матери после имплантации способны спровоцировать ее резкий рост, тем самым создавая серьезную угрозу жизни самой женщины. Даже после полного излечения от злокаче6ственной онкологии этот риск слишком велик. Однако, в некоторых случаях при согласии пациентки и ее полном информировании о возможной опасности, после консультации с онкологом врач-репродуктолог может провести процедуру.
Пороки развития матки. Этот орган играет важнейшую роль в имплантации эмбриона, его развитии и рождении. При аномалиях анатомического строения матки или ее полном отсутствии (в том числе приобретенном) вынашивание ребенка абсолютно невозможно при существующем уровне развития медицинских технологий. Стать матерью женщина с такой проблемой может только двумя способами:
- с помощью суррогатной матери - при этом у пациентки должны иметься собственные функционирующие яичники для получения яйцеклеток;
- усыновив чужого ребенка – такой способ используется, если от пациентки нельзя получить генетический материал.
Тяжелые соматические (общие) заболевания. ЭКО категорически противопоказано при неизлечимых патологиях любых органов или систем, если проведение процедуры создаст неоправданно высокий риск для здоровья или жизни женщины – в частности:
- заболевания крови и нарушения кроветворной функции – лейкозы, лимфомы, лимфогранулематоз, анемия, гемофилия и т. д.;
- сердечно-сосудистые заболевания – пороки сердца и сосудов, аневризмы, тяжелые разновидности гипертонии и кардиомиопатии;
- эндокринные патологии - синдром Бернета, сахарный диабет, давший осложнения на почки и/или глазную сетчатку;
- различные виды нефропатии, заболевания печени, поджелудочной железы;
- неврологические патологии нервной системы – инсульты, рассеянный склероз и т. д.;
- психические заболевания - шизофрения, клинические депрессии в тяжелой стадии, трудно контролируемые психозы.
Помимо относительных и абсолютных противопоказаний к ЭКО у женщин имеются также заболевания, которые сложно отнести к одной из этих категорий:
- цирроз печени в начальной стадии без признаков кровотечений или печеночной недостаточности;
- легкие формы эпилепсии с нечастыми или контролируемыми приступами;
- муковисцидос, не успевший осложниться легочной недостаточностью;
- наличие искусственного клапана сердца – ЭКО допускается, если у пациентки имеется 1 имплантат.
В этих и некоторых других ситуациях ЭКО осуществимо, но несет определенную угрозу жизни и здоровью как самой матери, так и ребенка. Решение о проведении в каждом конкретном случае принимает врач на основании данных диагностических обследований, анализа и сопоставления рисков для пациентки и шансов на успешное наступление беременности.
Противопоказания к ЭКО у мужчин
В связи с тем, что мужчина участвует только в процессе самого оплодотворения, ограничений для него при экстракорпоральном оплодотворении гораздо меньше и подавляющее большинство из них – относительные, то есть потенциально преодолимые. У будущих отцов наиболее распространенными противопоказаниями к ЭКО являются:
Половые инфекции. Сифилис, гонорея, хламидиоз, микоплзмоз, герпес, ВИЧ и другие венерические заболевания – распространенная причина отказа от проведения ЭКО с использованием спермы их носителя. Однако, существующие методы лечения этих патологий, а также очистки эякулята от возбудителей в подавляющем большинстве случаев позволяют получить чистый генетический материал, пригодный для экстракорпорального оплодотворения.
- Нарушения качества спермы. Другой распространенной, но преодолимой проблемой, с которой сталкиваются мужчины при проведении ЭКО – недостаточное количество или полное отсутствие здоровых и активных сперматозоидов в эякуляте. Качество спермы можно повысить, исключив из жизни будущего отца вредоносные факторы, такие как стрессы, излучение, вредные привычки и т. д. Если это не помогает, врач может отобрать из его спермы наиболее жизнеспособную половую клетку и искусственно внедрить ее в яйцеклетку. При полном отсутствии сперматозоидов в эякуляте их можно извлечь непосредственно из яичка.
- Онкологические заболевания. В отличие от женщин, у мужчин рак не является абсолютным противопоказанием к ЭКО, так как не затрагивает половые клетки. Однако, забор генетического материала у страдающего онкологией отца лучше выполнить до противоопухолевой терапии, так как воздействие химических средств и/или излучения существенно снижает количество жизнеспособных и активных сперматозоидов.
К абсолютным противопоказанием для мужчин при проведении ЭКО можно отнести патологии, при которых их организм не вырабатывает сперматозоиды, из-за чего их нельзя извлечь ни из эякулята, ни из яичек. Это могут быть как врожденные аномалии развития половых органов, приобретенное отсутствие тестикул, некоторые эндокринные расстройства и другие нарушения. В таком случае единственный выход – воспользоваться генетическим материалом мужчины-донора.

Генетические заболевания и ЭКО
Важным аспектом, влияющим на проведение экстракорпорального оплодотворения, является наличие у одного или обоих родителей наследственных заболеваний. Само ЭКО при этом возможно, но велик риск передачи дефектных генов ребенку, из-за которых у него могут развиться врожденные патологии. В таком случае возможно два варианта действий:
- Провести экстракорпоральное оплодотворение с учетом всех рисков для ребенка и самой матери. При этом генетиче6ский материал и оплодотворенные эмбрионы подвергаются предварительному генетическому скринингу, который позволяет выявить дефектные гены и определить примерные шансы на проявление у ребенка врожденных патологий. Однако результаты таких исследований не точны на 100%, поэтому всегда есть риск, что патология не будет замечена и разовьется в плоде.
- Отказаться от проведения ЭКО и использовать донорский генетический материал. При этом один или сразу оба пациента не будут биологическими родителями будущему ребенку, из-за чего на такой шаг решается не каждая семейная пара.
В любом случае, при наличии генетических заболеваний родителям придется сделать нелегкий выбор. Большое значение имеет профессионализм и тактичность врача – зачастую именно он будет выбирать, какой способ преодоления бесплодия выбрать, исходя из рисков и возможностей конкретной ситуации.
Возможно ли ЭКО при хронических заболеваниях?

Хроническими называются патологии, характеризующиеся продолжительным течением. Такие заболевания могут протекать достаточно легко и даже вовсе не ощущаться самим пациентом. Тем не менее, они означают наличие в его организме определенных проблем. К хроническим болезням относятся:
- гипертония;
- обструктивная болезнь легких (дыхательная недостаточность);
- ишемическая болезнь сердца;
- бронхиальная астма;
- язва желудка и двенадцатиперстной кишки;
- избыточная масса тела;
- психоэмоциональные расстройства и т. д.
Проблема хронических заболеваний в том, что они излечиваются с большим трудом или вовсе неизлечимы на данный момент. В некоторых случаях эти патологии могут обостряться – например, при заражении какой-либо инфекцией, травме, воздействии радиации, токсичных веществ или даже при эмоциональном стрессе.
Возможность проведения ЭКО при хронических заболеваниях определяется его характером и степенью тяжести, а также тем, в какой стадии оно находится – ремиссии или обострения. Например, при тяжелых формах сахарного диабета, онкологии, пороках сердечно-сосудистой системы искусственное оплодотворение невозможно в принципе, так как с высокой долей вероятности пациент может не перенести эту процедуру. Если патологию можно купировать или снизить ее тяжесть до приемлемого уровня, врач назначает ее лечение. Если оно дало результаты, то проведение ЭКО становится возможным. Поэтому семейные пары, в которых один или оба супруга являются хроническими больными, проходят предварительную обязательную консультацию с профильным специалистом, который на основании медицинских обследований разрешает или запрещает экстракорпоральное оплодотворение.

Всего век назад рождение ребенка вне брака расценивалось как непристойность, ведь зачать его можно было только естественным путем. Однако, с развитием общества и медицины отношение к этому изменилось. Искусственное оплодотворение и другие вспомогательные репродуктивные технологии (ВРТ) позволяют женщинам становиться матерью, не вступая в интимные отношения. Однако, до сих пор многие из них интересуются – можно ли сделать ЭКО без мужа? Как это возможно с точки зрения медицины и является ли наличие супруга обязательным условием для проведения такой процедуры?
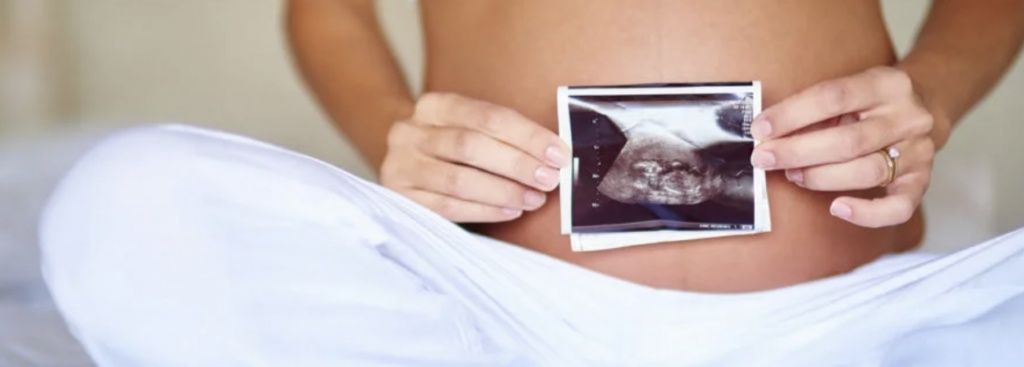
Морально-правовые аспекты
В пункте 3 статьи 55 Федерального закона от 21.11.2011 N 323-ФЗ утверждается право незамужних женщин на использование ВРТ (в том числе экстракорпоральное оплодотворение) при наличии их добровольного информированного согласия на медицинское вмешательство. Поэтому с точки зрения официального законодательства нет никаких препятствий – ЭКО можно делать без мужа.
Однако, несколько сложнее дело обстоит с этической стороной такого поступка. Хотя отношение общества к этому вопросу сегодня достаточно лояльное, все же еще часто встречается негативная оценка женщин, решивших стать матерью вне брака или хотя бы гражданского союза с мужчиной. Многие люди считают, что в семье без отца ребенок не получает полноценного воспитания, что негативно сказывается на его развитии. Тем не менее, всеобщего и ярко выраженного порицания и тем более дискриминации таких неполных семей в нашей стране сегодня уже нет.

Также на практике возникают сложности у замужних женщин, которые хотят пройти ЭКО без согласия мужа. Супруг может быть против этой процедуры, например, по религиозным причинам или из-за достаточно высокой стоимости этой услуги. Такую проблему необходимо решать вдвоем и постараться найти компромисс, так как забор генетического материала мужа проводится только на добровольной основе. Если у пары официально оформлены отношения и супруг против использования своей или донорской спермы, женщине также будет отказано в ЭКО без мужа. Чтобы иметь такую возможность, ей придется развестись или найти компромиссное решение.
Как сделать ЭКО без мужа?
На сегодняшний день единственный способ стать матерью, не имея мужа или постоянного сексуального партнера – воспользоваться донорским биоматериалом. Практически в каждом центре репродуктологии имеется свой список доноров и банк спермы. Экстракорпоральное оплодотворение в таком случае имеет ряд особенностей:
- Более высокий шанс успешного зачатия и рождения здорового ребенка по сравнению с ЭКО, проведенного со спермой супруга. Кандидаты на донорство, сдающие свой генетический материал в криобанк, проходят тщательное обследование и отбор. Затем из списка доноров пациентка вместе с врачом выбирают наиболее подходящего по медицинским показаниям и другим критериям (возраст, социальное положение, профессия и т. д.). Таким образом обеспечивается максимальная биологическая совместимость, которая снижает вероятность отторжения эмбриона на стадии имплантации, прерывания беременности или рождения ребенка с генетическими аномалиями.
- Женщина может воспользоваться услугами анонимного донора или знакомого человека, добровольно согласившегося предоставить свой генетический материал. Анонимный донор ничего не будет знать о пациентке, в то время как ей предоставляется информация о его возрасте, национальной и расовой принадлежности, социальном положении, профессии и т. д. В обоих случаях донор не имеет права претендовать на отцовство, однако и женщина не может требовать от них какого-либо участия в воспитании ребенка, материальных выплат или иного участия в его судьбе.
- Стоимость ЭКО без мужа с использованием донорского материала выше, чем с применением спермы супруга. Это обусловлено дополнительной оплатой услуг анонимного донора, хотя женщина может также воспользоваться биоматериалом знакомого человека, предоставленным на безвозмездной основе.

ЭКО без мужа – с чего начать?
Если женщина уже состоит в гражданском союзе или официальном браке с мужчиной, то решение о прохождении ЭКО с использованием донорской спермы она должна принимать вместе с ним. Это подразумевает поиск компромиссного решения, устраивающего обе стороны. Мужчина, изначально не желающий детей от постороннего человека, вряд ли станет хорошим отцом ребенку. При неразрешимых противоречиях паре стоит рассмотреть базовые основы своего союза и целесообразность его дальнейшего существования.
При отсутствии мужа (официального или гражданского) или при его согласии на проведение ЭКО с донорской спермой женщина может перейти к его непосредственной реализации. Воспользоваться этой услугой она может двумя путями:
- В частных клиниках. В этом случае услуга предоставляется на платной основе по заключенному с медучреждением договору. В стоимость входит цена за медицинское обследование пациентки, услуги донора, само экстракорпоральное оплодотворение. Достоинством ЭКО в частных клиниках является отсутствие очередей, индивидуальный подход к пациенткам, комплексный медицинский сервис, более мягкие требования по возрасту.
- По полису ОМС. Многих женщин интересует, можно ли сделать ЭКО без мужа бесплатно?. Такая возможность действительно предоставляется законодательством – для этого необходимо обратиться в государственную клинику, входящую в федеральную программу по оказанию бесплатных медицинских услуг. Однако, в таком случае предъявляются достаточно строгие требования по допустимому возрасту пациентки (22-39 лет), отсутствию противопоказаний.
В обоих случаях ЭКО проводится по одной и той же технологии, соответствующей принятым международным и российским стандартам качества и безопасности. В платных клиниках также предоставляются дополнительные услуги, такие как ИКСИ, преимплантационный генетический скрининг и т. д. Такая возможность есть и в государственных больницах, но уже за отдельную плату.
Как делают ЭКО без мужа?
Экстракорпоральное оплодотворение с использованием донорского генетического материала проходит в несколько этапов:
- Подготовительный. Женщина заключает с частной клиникой договор или обращается в государственное медучреждение по квоте на бесплатное обслуживание. После первой консультации с врачом-репродуктологом она проходит комплексное медицинское обследование, включающее анализы крови и мочи, УЗИ малого таза, исследование влагалищного мазка, осмотр у гинеколога, эндокринолога, психиатра и других специалистов, ЭКГ и т. д. Точный перечень диагностических тестов определяется индивидуально врачом на основании данных медицинской карты пациентки. Также на этом этапе женщина выбирает подходящего кандидата из списка доноров, с которыми у клиники заключен контракт.
- Стимуляция яичников. При отсутствии у женщины противопоказаний к гормональным препаратам ей назначается курс инъекций для ускорения роста фолликулов в одном менструальном цикле для получения большего числа фертильных яйцеклеток. Стимуляция яичников проводится по разным протоколам – в зависимости от состояния организма пациентки, ее возраста и других факторов. Если эта процедура невозможна по медицинским причинам, осуществляется забор 1-2 яйцеклеток в естественном цикле.
- Оплодотворение и перенос. После получения яйцеклеток они направляются в лабораторию на исследование, где из них отбираются наиболее фертильные. Они помещаются в инкубатор и оплодотворяются донорской спермой, после чего полученные эмбрионы в течение 3-6 дней выращиваются до определенной стадии. 1-2 наиболее жизнеспособных зародышей подсаживаются пациентке.
Далее следует курс гормональной поддерживающей терапии для успешной имплантации эмбрионов и дальнейшего развития беременности. Как правило, приживается только 1 зародыш, поэтому шанс на возникновение многоплодной беременности минимальный.
Безопасно ли делать ЭКО без мужа?
Качество предоставления этой услуги и замужним, и одиноким женщинам везде одинаково. Более того, при использовании тщательно отобранной донорской спермы шансов на успешное зачатие больше, а на проявление осложнений – меньше. По эффективности и безопасности такое оплодотворение превосходит и ЭКО с использование генетического материала супруга, и естественную инсеминацию при половом акте. Однако, при наличии у пациентки некоторых заболеваний или чувствительности к гормональным препаратам возможны побочные эффекты, в том числе тяжелые. Чтобы снизить такие риски до минимума, назначается предварительное медицинское обследование.
Юридически эта процедура также не никаких рисков. Женщина, прошедшая ЭКО с использованием донорской спермы, защищена от возможных претензий со стороны донора. При возникновении таковых она вправе обратиться в суд и правоохранительные органы за защитой. Она является единственным полноправным родителем, если в будущем не разделит эти обязанности с другим человеком.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Летом часто обостряются заболевания желудочно-кишечного тракта. Одна из неприятных болезней – описторхоз. Её симптомы можно легко принять за гастрит. Но точный диагноз могут поставить только в медицинских центрах. Что такое описторхоз, как он себя проявляет и куда обращаться с первыми неприятными симптомами, рассказываем в этой статье.
Что такое описторхоз?

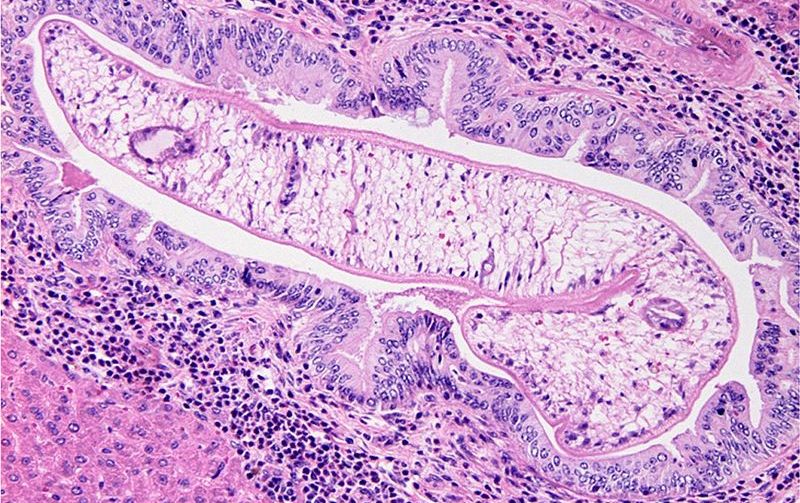
Трематодоз, вызванный плоскими червями. Возбудитель описторхоза, попадая в организм человека, концентрируется в печени и желчевыводящей системе. Паразит попадает в организм человека из плохо термически обработанных морепродуктов – сырой, вяленой, копченой рыбы или представителей семейства карповых.
Чем опасен описторхоз?
Возбудитель заболевания двуустка кошачья паразитирует в желчном пузыре и желчных протоках и пожирает слизистую оболочку органов. Постепенно ухудшается нормальный пищеварительный процесс. Возникает дисбактериоз, появляется аллергическая реакция непонятного происхождения, воспаляются ближайшие к желчному пузырю внутренние органы, формируются камни.
Если патология появляется во время беременности, паразит оказывает угнетающее действие на развитие плода, физическое и умственное развитие. Одно из самых страшных последствий – рак печени, желчного пузыря, поджелудочной железы.
Помимо органов желудочно-кишечного тракта, у больного страдают сердце и сосуды, обмен веществ, нервная система. Как следствие, может возникать вегетососудистая дистония, бессонница, нервозность, появляется тремор конечностей, снижается аппетит, изменяется менструальный цикл.
Первые симптомы описторхоза
Первые признаки появляются при снижении защитной функции иммунитета. На ранних стадиях пациент сталкивается с появлением общей слабости, усиливается потоотделение. Острая форма описторхоза проявляется следующим образом:
появление бессонницы и нервозности;
боль в правом подреберье;
болевые ощущения в спине и животе;
наличие астматического бронхита;
ощущение ломоты в теле и повышение температуры;
появление на коже аллергических высыпаний;
присутствие метеоризма, тошноты, рвоты, болей в животе, общего дискомфорта;
резкое снижение аппетита, слишком жидкая консистенция стула.
При обследовании организма врач может обнаружить увеличенную печень, повышенное количество эозинофилов в общем анализе крови.
Симптомы описторхоза у взрослых несколько отличаются от первых признаков детей. У маленьких непосед заболевание выражается в проявлении устойчивого аллергоза, интоксикации всего организма и иммунодепрессивном состоянии. Также может повышаться температура и держаться до 2-3 недель.
Симптомы у женщин проявляются наиболее ярко во время менструального цикла. Если в печени женщины есть паразит, то менструации становятся очень болезненными, а цикл становится нестабильным.
Как быстро проявляется патология?
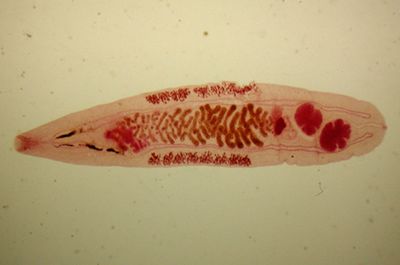
Когда паразиты попадают в организм человека, начинают снижаться защитные функции иммунитета. После этого в течение 20 дней могут проявляться первые признаки. Человек испытывает общую слабость, недомогание, учащенное сердцебиение, повышение температуры тела, сильное потоотделение.
Примерно через 30 дней заболевание переходит в хроническую стадию и его симптомы становятся похожи на хронический холецистит, гастродуоденит, панкреатит, гепатит. Беспокоят приступы боли в правом подреберье, схожие с желчными коликами. Появляется нервозность, нарушения сна, хроническая усталость, частые аллергические высыпания на коже, дрожат руки, веки.
Период острого этапа заболевания – от нескольких дней до 3 месяцев, иногда дольше. К симптомам присоединяются признаки лёгочных заболеваний, увеличивается печень, могут выявиться эрозии и язвы слизистых оболочек и тканей желудка, двенадцатиперстной кишки во время проведения исследования.
Стадии острого описторхоза
Когда же речь идет об описторхозе острой формы, то ее разделяют на 4 класса.
Тифоподобное протекание – присутствуют симптомы панкреатита, желтухи и гепатита, увеличенная печень, есть гастрит, эозинофилы в крови до 90%.
Гепатохолангетический тип – панкреатит, ноющие боли в животе, поражается печень, нарушается функция поджелудочной железы.
Гастроэнтерологический – наличие энтероколита, язвы желудка, эрозивного гастрита, наблюдаются нарушения стула.
Поражение дыхательных путей – присутствие бронхита астматического типа, плеврита и пневмонии.
Как проводится диагностика заболевания?
Первое, что нужно сделать, если обнаружили у себя признаки описторхоза, - это не заниматься самолечением, а обратиться за консультацией гастроэнтеролога. Врач проведет визуальный осмотр, соберет анамнез и направит на анализы и дуоденальное зондирование. Это метод обследования пациента, который проводится при заболеваниях желчевыводящих путей и желчного пузыря для забора желчи на лабораторное исследование.
Другие виды диагностики:
общий анализ крови;
исследование внутренних органов с помощью УЗИ;
анализ кала на яйца глистов;
полимеразная цепная реакция (ПЦР).
После проведения диагностики, врач изучает результаты всех анализов и исследований, ставит пациенту точный диагноз. После постановки точного диагноза пациенту назначается лечение. Оно проходит под строгим наблюдением.
Лечение описторхоза
Лечение патологии должно проводиться независимо от стадии и вида описторхоза. Чем быстрее начато лечение, тем меньше вероятность того, что паразит нанесет сильные увечья вашему организму.
Для того, чтобы начать лечение, необходимо иметь свежие результаты общего анализа крови и мочи, биохимический анализ крови, ФГДС, УЗИ органов брюшной полости, для пациентов старше 40 лет также ЭКГ.
Использование медикаментозных препаратов снимает воспаление. Если есть аллергические реакции, интоксикация, то эту проблему устраняют за счет использования антигистаминных средств. Назначаются желчегонные препараты, которые принимаются в назначенные врачом сроки, прописывают антибиотики. Препараты чаще всего принимаются сроком до 14 дней. Для больного устанавливается специальная диета, которую он обязан соблюдать.
После курса лечения будет сделано контрольное дуоденальное зондирование, вы получите полное медицинское заключение и рекомендации врача, которых нужно придерживаться в течение всей жизни.
После проведения противопаразитарной терапии наступает период реабилитации. Он может длиться на протяжении 3-4 месяцев, основными его задачами являются:
восстановление нормальной работы органов пищеварительной системы;
полное избавление от мертвых гельминтов, которые остались в организме;
устранение последствий жизнедеятельности гельминтов в человеческом организме.
Лечение описторхоза в Красноярске
Читайте также:

