Отравление после удаления зуба
Обновлено: 25.04.2024
На сегодняшний день одной из наиболее сложных проблем интенсивной терапии является эндогенная интоксикация организма, сопровождающаяся множеством патологических состояний, которые по мере своего развития могут приводить к летальному исходу. Хронические стоматогенные очаги инфекции составляют более 50 % очагов хронической инфекции, что значительно повышает их роль в вопросе об эндогенных интоксикациях организма человека.Под понятием эндогенная интоксикация подразумевают нарушение жизнедеятельности, вызванное токсическими веществами, образовавшимися в организме. В качестве токсических веществ могут выступать активированные ферменты, продукты обмена веществ в высоких концентрациях, продукты перекисного окисления липидов, медиаторы воспаления, компоненты комплемента, бактериальные токсины. Важную роль в этиологии хронических очагов одонтогенной инфекции играет микробный фактор. В очагах одонтогенной инфекции обнаруживаются ассоциации стрептококков, стафилококков, грамположительных и грамотрицательных палочек, спиралевидных форм бактерий.В настоящее время изучено множество механизмов развития интоксикации, исходя из которых разрабатываются способы диагностики заболевания, а также консервативные методы лечения, направленные на сохранение зубов. Особое внимание следует уделить профилактике стоматогенных инфекций, чтобы предупредить возникновение эндогенной интоксикации на ранних сроках.

1. Беляов, Н.А. Критерии и диагностика эндогенной интоксикации/ Н.А. Беляков, М.Я. Малахова// Эндогенная интоксикация. – СПб., 1994. – 60 с.
2. Воложин, А.И. Аллергия и другие виды непереносимости в стоматологии. Этиология, патогенез, принципы лечения: Учебное пособие для студентов стоматологического факультета. – М.: Знание, 1990. – 160 с.
3. Иорданишвили, А.К. Заболевания, повреждения и опухоли челюстно-лицевой области. – СПб. СпецЛит, 2007. – 496 с.
4. Максимовский, Ю.М., Максимовская, Л.Н., Орехова, Л.Ю. Терапевтическая стоматология: Учебник. - М.: Медицина, 2002. - 640 с.
5. Малахова, М.Я. Эндогенная интоксикация как отражение компенсаторной перестройки обменных процессов в организме/ М.Я. Малахова // Эфферентная тер. – 2000. – Т.6, №4 – 3-14 с.
Еще в XIX в. врач Понтер заметил нездоровый цвет лица некоторых больных, наличие у них невротических расстройств, анемии, нарушений пищеварения. При этом в последствии выявилось, что у всех пациентов в полости рта имелись зубы с некротизированной пульпой. После удаления таких зубов наступило значительное улучшение состояния больного или полное выздоровление. В 1910 г. Гюнтер сформулировал понятие об очаговой инфекции полости рта и ротовом сепсисе, которое быстро распространилось за рубежом и имело много сторонников.
В XX в. в работах американских ученых Биллингса и Розенау была разработана доктрина ротового сепсиса. В своей работе ученые обращали внимание на то, что стрептококки и стафилококки могут изменять свою вирулентность в зависимости от условий внешней среды, а именно от содержания в ней кислорода. Кроме этого, патогенные микроорганизмы через ток крови могут проникать из очага одонтогенной инфекции во внутренние органы, по отношению к которым они обладают определенным сродством. Отсюда следовал вывод, что любой зуб с некротизированной пульпой подлежит обязательному удалению. На практике данная доктрина проявлялась массовым удалением зубов с хроническими очагами одонтогенной инфекции и некрозом пульпы.
В дальнейшем доктрина подверглась критике, так как были получены новые данные и вскрыт ряд методических ошибок в экспериментах, проведенных Биллингсом и Розенау. Также были разработаны новые методы консервативного лечения, направленные на сохранение зубов.
Под понятием эндогенная интоксикация подразумевают нарушение жизнедеятельности, вызванное токсическими веществами, образовавшимися в организме. В качестве токсических веществ могут выступать активированные ферменты, продукты обмена веществ в высоких концентрациях, продукты перекисного окисления липидов, медиаторы воспаления, компоненты комплемента, бактериальные токсины [5].
Важную роль в этиологии хронических очагов одонтогенной инфекции играет микробный фактор. В очагах одонтогенной инфекции обнаруживаются ассоциации стрептококков, стафилококков, грамположительных и грамотрицательных палочек, спиралевидных форм бактерий.

Микроорганизмы рода Микроорганизмы рода
Основным звеном патогенеза синдрома эндогенной интоксикации является токсемия. Выделяемые токсины нарушают тонус периферических сосудов, механические свойства форменных элементов крови, вследствие этого развивается тканевая гипоксия, которая является одним из важных звеньев патогенеза эндогенной интоксикации [4]. Токсины также блокируют места связывания молекул альбумина, это в свою очередь приводит к снижению эффективности медикаментозного лечения, так как данный белок является транспортным агентом для многих фармакологических препаратов.
В течение последних лет были выяснены некоторые механизмы хронизации острых инфекционных одонтогенных. Данные механизмы заключается в том, что в период острого воспаления в периодонте накапливаются антигены, прежде всего эндотоксины грамотрицательных бактерий. Эндотоксины оказывают антигенное воздействие на иммунное состояние периодонта и окружающих его тканей. Реакция тканей периодонта на непрерывное раздражение антигенами, поступающими из канала корня зуба, проявляется в виде антигенозависимых и клеточно-обусловленных процессов [4]. К антигенозависимым относятся иммунокомплексы реакции типа Артюса и IgЕ-обусловленные реакции, к клеточно-обусловленным — реакции гиперчувствительности замедленного типа [2].
Хроническое воспаление в периодонте при нормальном состоянии иммунной системы рассматривается как защитный барьер, предотвращающий распространение продуктов распада тканей, микроорганизмов и их токсинов в общий кровоток из зоны инфекционного воспаления.
Масштаб иммунного ответа может быть различным, он может протекать на уровнях всего организма, то есть генерализовано или быть локализованным, например, при пульпите отмечаются изменения в иммунологических показателях преимущественно материала из десневой борозды, в меньшей степени — в иммунограмме ротовой жидкости, и совсем едва заметные сдвиги — в иммунограмме периферической крови [4].
К хроническим стоматогенным очагам инфекции относят верхушечные периодонтиты, околокорневые и фолликулярные кисты зубов, многие заболевания краевого пародонта и слизистой оболочки полости рта (гингивиты, пародонтиты, язвенно-некротические стоматиты и т. п.), кариес зубов и др. Хронические стоматогенные очаги инфекции составляют более 50 % очагов хронической инфекции организма.
При появлении стоматогенной инфекции происходит мобилизация защитных сил организма человека, которая достаточна для компенсации влияния этого очага за его пределами. Такое состояние компенсации может поддерживаться неопределенно длительное время. Однако самые различные экзогенные и эндогенные факторы, чаще неспецифического характера (перегревание или переохлаждение организма, переутомление, резкое изменение микроклимата или условий труда и быта человека, перенесенные заболевания и т. п.), приводят к быстрому истощению компенсаторных возможностей организма, активизации инфекции и возникновению обусловленных заболеваний [3].
Взаимосвязь очага хронической стоматогенной инфекции и организма имеет весьма сложный характер. Условно можно выделить несколько основных патогенетических механизмов.
1. Рефлекторный механизм.
Главным фактором является сам инфекционный агент (микробы и их токсины), который создает в очаге активные рецепторные поля раздражения. Рецепторные поля в свою очередь рефлекторно через центры головного мозга вызывают нарушение функции вегетативной нервной системы и регуляции работы внутренних органов и систем организма с последующим развитием в них функциональных и дистрофических изменений.
В клинической практике можно наблюдать такое явление, как проглатывание больным гноя, выделяющегося из зубодесневых карманов при пародонтите или из свища при хроническом гранулематозном или гранулирующем периодонтите и околокорневой кисте челюсти.
3. Низкий уровень иммунологической реактивности организма человека.
Под этим механизмом подразумевается, что микробы из очага стоматогенной инфекции проникают в кровеносное русло, что клинически определяется как острый сепсис. С целью подтверждения диагноза проводят бактериологическое исследование, то есть посев крови на питательные среды для выявления возбудителя и определения его антибиотикорезистентности.
Поступление в кровь токсинов микроорганизмов, находящихся в очаге хронической стоматогенной инфекции, обусловливает затяжной субфебрилитет, изменения в картине крови и другие характерные клинические симптомы.
5. Аллергические механизмы.
Бактерии, находящиеся в очагах инфекции, вызывают образование специфических антител и как следствие, сенсибилизацию организма. При вторичном инфицировании человека тем же видом микроорганизма возникают более выраженные симптомы воспалительной реакции.
6. Аутоиммунный механизм.
В крови человека появляются цитотоксины (антигены тканевого происхождения), которые образуются вследствие повреждения тканей и распада белка. Цитотоксины, являясь аутоантигенами, также изменяют чувствительность организма человека и вызывают его сенсибилизацию и хронизацию воспалительного процесса.
Воспалительные процессы, локализующиеся в челюстно-лицевой области, сопровождаются эндогенной интоксикацией, которая связана с поступлением в кровь эндотоксинов лизосомального происхождения, продуктов распада тканей, токсинов микроорганизмов и других токсических продуктов, которые образуются в самом организме в результате нарушений жизненных функций.
Клинические симптомы эндогенной интоксикации могут быть вариабельны, они зависят от иммунологической реактивности организма человека.
К субъективным проявлениям хронической стоматогенной интоксикации относятся головная боль, головокружение, быстрая утомляемость, чувство тяжести в голове, общая слабость, дрожание рук, потливость, плохой сон.
К объективным проявлениям относятся субфебрильная лихорадка, лимфаденит в области подчелюстных и подбородочных лимфатических узлов, изменения в картине крови. Отмечается лабильность лейкоцитарной формулы (лимфо- и моноцитоз, лейкопения, эозинофилия). Уменьшается количество гемоглобина и снижается количество эритроцитов (вторичная анемия). СОЭ возрастает до 40 мм/ч и более. Отмечаются сдвиги в белковых фракциях крови за счет увеличения процента глобулинов [1].
Для определения нарушений капиллярного кровообращения в очаге воспаления были предложены: 1) методика капилляроскопии;
2) гистаминовая проба;
4) проба на конгорот;
5) определение чувствительности к адреналину;
6) вакцинодиагностика и некоторые другие.
Наиболее доступным методом является гистаминовая проба. Ее проводят в виде гистаминового подслизистого теста, для этого в слизистую оболочку десны в области предполагаемого хронического одонтогенного очага вводят 0,3—0,5 мл гистамина (1: 1000). Через 1 - 2 ч в области пораженного периодонтитом зуба появляются самопроизвольные боли, а также положительная перкуторная реакция (боли при накусывании).
Более практичным методом является конъюнктивальная гистаминовая проба, для ее проведения в конъюнктивальный мешок закапывают 1 - 2 капли гистамина в разведении 1: 100 000 или 1 :500 000 [1]. При наличии в челюстно-лицевой области очагов хронической интоксикации уже через 1 мин появляется расширение капилляров и покраснение слизистой оболочки глазного яблока и века. Реакция не сопровождается неприятными ощущениями и исчезает через 10 мин.
Однако, по мнению многих авторов, чувствительность этой пробы недостаточна высока, так как положительная реакция может наблюдаться у лиц с аллергическими заболеваниями.
Более точным способом является электротест. Методика проведения заключается в том, что пассивный электрод от аппарата постоянного тока больной удерживает в руке, а активным электродом в виде кисточки, смоченной в изотоническом растворе хлорида натрия, проводят по обследуемому участку кожи в течение нескольких секунд. Сила тока при проведении исследования доводят до 15 мА, а напряжение в пределах 15—25 В. При наличии очага на коже лица появляется реакция в виде покраснения с одновременным покалыванием в области проекции больного зуба [1,2].
Лечение при стоматогенных очагах инфекции и интоксикации оно должно быть строго индивидуально. Больной с подозрением на ротовую интоксикацию должен быть детально обследован в условиях стационара.
Выявление одонтогенных очагов производится по следующей схеме:
1) клинически выявляют все зубы с некротизированной пульпой и находящиеся под искусственными коронками;
2) производят рентгенологическое обследование всех корней и каждого в отдельности зуба, подозреваемого на первичный инфекционный очаг;
3) выявляют десневые и пародонтальные карманы, особенно те, которые вызывают обострение воспалительного процесса;
4) исследуют регионарные лимфатические узлы (подбородочные, подчелюстные, шейные);
5) производят анализ крови;
6) делают гистаминовую пробу, электротест и т. д.
На первом этапе стоматологической санации проводят хирургическое удаление инфекционных околозубных очагов воспаления. Стоматологическое вмешательство должно сочетаться с лечением основного заболевания. Клинические проявления обострений ликвидируются уже на 3—4-й день после хирургического удаления стоматогенных очагов инфекции, а восстановление биохимических показателей наблюдается через 1,5—2 недели [2].
На втором этапе санации проводят консервативное лечение кариеса зубов, а также болезней пародонта, хронических заболеваний слизистой оболочки рта.
В качестве профилактики хронической стоматогенной интоксикации служит плановая санация полости рта как у организованного населения (в детских садах, школах, на промышленных предприятиях), так и у всех лиц, обратившихся за стоматологической помощью. Необходимо 2 раза в год проводить профилактические осмотры, которые позволяют выявить новые инфекционные локальные очаги хронической инфекции и интоксикации организма и своевременно провести их консервативное или хирургическое лечение.
![Девушка после лечения зубов]()
После анестезии
Переносимость анестезии индивидуальна. У одних пациентов ее действие проходит за 2-3 часа, у других может сохраняться до конца дня. Пока анестезия продолжает действовать, нужно:
- контролировать движение челюстей, губ, языка, чтобы не травмировать слизистые. Их чувствительность может быть снижена, и из-за этого возможны травмы внутренней поверхности губ или щек;
- в первые 3-4 часа не есть горячую пищу и не пить горячие напитки, чтобы не получить ожог слизистых. Любую еду нужно пережевывать с осторожностью;
- некоторые анестетики могут снижать скорость реакции, влиять на внимание, координацию движений. В редких случаях появляется головная боль. Пока действие анестезии не пройдет полностью, не рекомендуется садиться за руль, работать со сложной техникой. Важно соблюдать осторожность при переходе проезжей части, поездках в метро и т.п.
![Хирургическое лечение зубов]()
После хирургического лечения
После удаления зуба или другого лечения, связанного с хирургическим вмешательством, соблюдают рекомендации:
- в течение 40 минут после лечения нельзя ничего пить, в течение 2 часов нельзя есть;
- в первые дни нежелательно нагружать участок, для которого проводилось вмешательство (избегать больших жевательных нагрузок, стараться жевать другой стороной челюсти);
- не рекомендуется часто полоскать рот (если полоскания не назначает врач). При каждом полоскании рана становится открытой, что замедляет заживление;
- кровотечение может сохраняться до 1 часа. Если оно продолжается, рану закрывают стерильным бинтом, надкусывают его и держат так еще час. Если и после этого кровотечение сохраняется, нужно связаться с лечащим врачом;
- после хирургического вмешательства нежелательно употреблять алкоголь, посещать сауну или баню;
- в день визита к стоматологу лучше воздержаться от физических нагрузок.
Если врач поставил временную пломбу
Временная пломба изготавливается из непрочного материала, ставится на несколько дней, чтобы закрыть полость зуба с заложенным внутрь лекарством. Задача пациента — не повредить временную пломбу до следующего визита к стоматологу:
- зубы чистят с осторожностью, нажим зубной щетки на зуб, на котором стоит временная пломба, должен быть минимальным;
- очень горячие и очень холодные продукты и напитки лучше исключить. Нельзя употреблять горячее и холодное одновременно;
- жевательная нагрузка на запломбированный зуб должна быть ограниченной, лучше не пережевывать еду им, если это возможно.
![Девушка чистит зубы]()
Уход за зубами в первую неделю после лечения
Чистка зубов выполняется аккуратно. Лучше использовать щетку с мягкой щетиной. При чистке не должно быть сильного нажима в той части челюсти, где выполнялось лечение. Зубы чистят дважды в день легкими движениями. Если после лечения край десны раздражен, при чистке зубов его стараются не травмировать.
В первую неделю после пломбирования зуба композитным материалом не рекомендуется есть красящие продукты, пить много крепкого кофе или чая, красного вина, чтобы пломба не потемнела.
Если зуб продолжает болеть, можно принять обезболивающее, рекомендованное врачом. Боль может сохраняться до 2-3 дней. Она должна постепенно слабеть. Если боль усиливается или сохраняется дольше, нужно обратиться к стоматологу, который выполнял лечение.
После хирургического вмешательства, лечения кариеса или пульпита, снятия зубного камня с пришеечной части коронок на деснах по краю может появиться небольшой отек, они могут стать болезненными. Это — нормальная реакция на вмешательство. Если она доставляет дискомфорт, снять отек можно, прикладывая пакет со льдом к больному месту на 10-15 минут (лучше заранее согласовать с врачом).
Пока боль и отек десен не пройдут, лучше не заниматься спортом, не посещать сауну, бассейн или солярий.
Если после лечения в течение суток температура тела поднимается выше 37,5 градуса, боль усиливается, воспаляются лимфатические узлы, ухудшается самочувствие, нужно срочно обратиться к стоматологу.
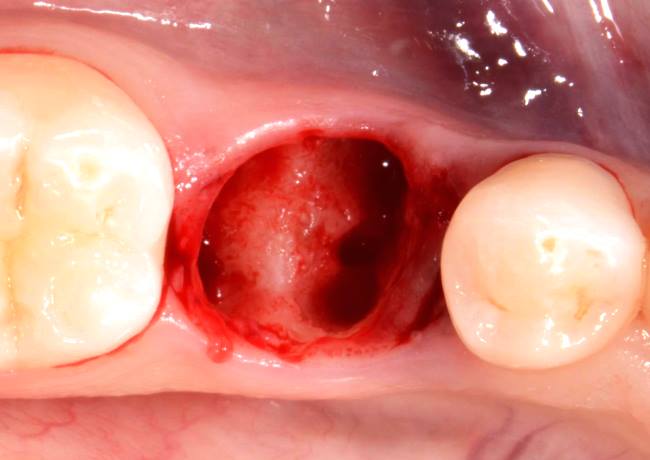
Удаление зуба — серьезное вмешательство. После него возможны осложнения нескольких видов.
![Альвеолит]()
Альвеолит
Состояние также называют сухой лункой. Если в ранке, оставшейся на месте удаленного зуба, не образуется кровяной сгусток, она не заживает, ткани остаются открытыми и могут воспаляться. Это проявляется отеком десны, покраснением, болезненностью краев лунки. Она остается открытой, в ней могут скапливаться остатки пищи. Сразу после экстракции боль может слабеть, а затем усиливаться на вторые или третьи сутки. Если альвеолит не лечить, повышается температура тела, появляется боль при глотании, неприятный запах. Ранка покрывается серым налетом. Возможно увеличение ближайших к ней лимфоузлов.
Альвеолит может возникать при ослабленном иммунитете, если удаление зуба было травматическим, если образовавшийся сгусток крови был случайно удален (при полоскании, чистке зубов, движениях языка). Его причиной может быть и затяжное, длительное воспаление, если зуб долго оставался без лечения.
Чтобы лунка не стала сухой, нужно соблюдать рекомендации врача. Нельзя слишком активно полоскать ранку, касаться ее, надавливать на нее языком. Если осложнение уже появилось, для лечения выполняют антисептическую обработку, проводят общую противовоспалительную терапию. Обычно она длится несколько дней, реже —1,5-2 недели.
![Удаление зуба - коллаж]()
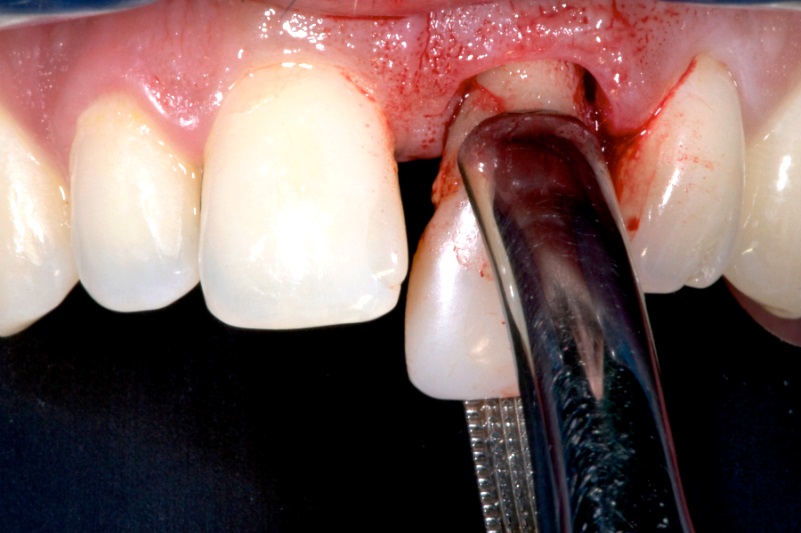
Кровотечение
Луночковое кровотечение может быть ранним или поздним. Раннее появляется в течение нескольких часов, позднее — через сутки или более.
- через несколько часов после визита к стоматологу кровотечение может начаться, если врач использовал адреналин. Когда он перестает действовать, сосуды расширяются, и ранка начинает кровоточить;
- если пациент нарушает рекомендации хирурга, касается ранки, надавливает на нее языком, возможно позднее луночковое кровотечение.
Чаще всего осложнение связано с дополнительными травмами (повреждением десны, инфицированием тканей, повреждением сосудов), реже его провоцируют общие, системные заболевания (гипертония, нарушения обмена веществ и свертываемости крови, сепсисы, другие тяжелые состояния).
Если луночковое кровотечение не останавливается в течение нескольких часов или появляется снова и снова, нужно лечение. При повреждении мягких тканей пародонта на края раны накладывают дополнительные швы. При повреждении сосудов ранку охлаждают и используют местные препараты с кровоостанавливающими средствами. Возможно использование лекарств, повышающих свертываемость крови (если местные средства не помогают).
Парестезия
Если при экстракции были повреждены нервы, может появляться онемение подбородка, части щек, губ, языка. Это — парестезия. Обычно она не требует лечения и проходит за сутки или двое. Если онемение сильно выражено и долго сохраняется, назначают дополнительное лечение.
Травмы при удалении зубов
Считаются осложнением, чаще появляются на верхней челюсти, наиболее высокий риск — при удалении премоляров, моляров. При сложном удалении есть риск перфорации дна верхнечелюстной пазухи. Она повреждается, и между полостью носа и рта появляется отверстие в костной перегородке. Это может быть связано с анатомическими особенностями строения челюсти (нет костной перегородки или корни удаляемых зубов расположены близко ко дну пазухи). Другая возможная причина — хроническое воспаление в области зубного корня, из-за которого костная перегородка истончается и разрушается. Такую травму устраняют сразу же. Если этого не сделать, жидкость может попадать в нос при проглатывании, жевании. При появлении такого симптома нужно обратиться к стоматологу, чтобы не провоцировать воспаление.
![Удаление зуба]()
Нарушения прикуса
Если после удаления зуба не выполняется протезирование, соседние единицы могут начать смещаться, заполняя образовавшийся промежуток. Костная ткань под лункой при этом начнет истончаться, не получая нормальной жевательной нагрузки. Межзубные промежутки увеличатся, изменится положение зуба-антагониста на другой челюсти. Чтобы избежать этого, выполняют протезирование, замещая отсутствующий зуб. Если состояние костной ткани нормальное, протез устанавливают на импланте, чтобы полностью восстановить жевательную нагрузку на челюсть.
Осложнения в ходе удаления зуба
Возникают редко, могут быть связаны и с действиями хирурга, и с состоянием зубочелюстной системы:
Как избежать осложнений при удалении зубов?
- соблюдать назначения врача в период реабилитации: не полоскать ранку, не трогать ее, не допускать появления дополнительных травм;
- в первые несколько суток избегать ситуаций, которые могут провоцировать кровотечение (физические нагрузки, посещение бани и сауны, подъем тяжестей);
- предупреждать хирурга об имеющихся проблемах со здоровьем, о состояниях, которые могут провоцировать осложнения.
Если после удаления зуба болевые ощущения или кровотечение сохраняются дольше суток или появляются повторно, нужно как можно быстрее обратиться к стоматологу.
Удаление зуба относится к хирургическому виду лечения, осложнения после которого - не редкость. Осложнений можно избежать, если ответственно относиться к профилактике, и вовремя остановить, обратившись за квалифицированной помощью при появлении первых же симптомов.
Виды осложнений после удаления зубов
Проблемы, которые могут возникать после операций, принято делить на две группы. К первой группе относятся общие осложнения:
- резкое падение артериального давления (коллапс);
- рефлекторные изменения в сосудах из-за недостаточного уровня обезболивания;
- изменение сознания (обморочное состояние) из-за испуга;
- шок, в том числе болевой из-за неподходящей анестезии.
Частота развития общих осложнений невелика. Обычно они ограничены кратковременными обмороками, из которых пациент выводится с помощью нашатырного спирта. Если недостаточной оказывается анестезия, пациент испытывает болевые ощущения, о чём сообщает врачу - решается вопрос об увеличении концентрации используемого вещества или выборе другой методики обезболивания.
Местным осложнением после удаления зуба считается патологическое состояние, локализованное на участке вмешательства. Оно не затрагивает организм в целом, но доставляет пациенту серьёзные неудобства.
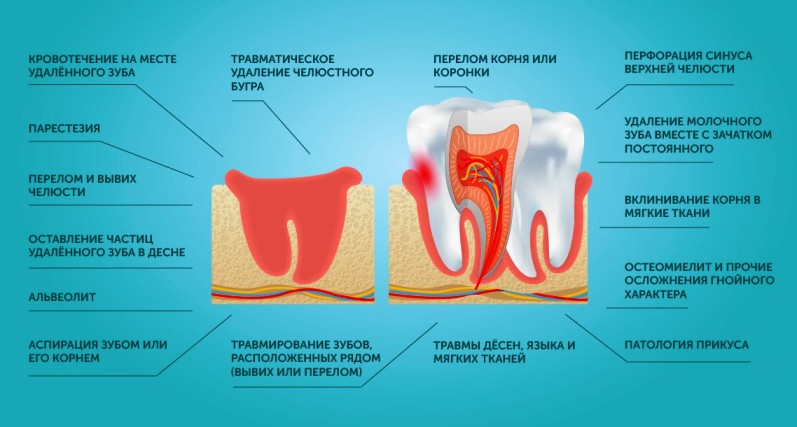
К местным осложненям после удаления зуба относятся:
- кровотечение на месте удалённого зуба;
- парестезия;
- перелом и вывих челюсти;
- оставление частиц удалённого зуба в десне;
- альвеолит;
- перфорация синуса верхней челюсти;
- удаление молочного зуба вместе с зачатком постоянного;
- вклинивание корня в мягкие ткани;
- остеомиелит и прочие осложнения гнойного характера;
- патология прикуса;
- травматическое удаление челюстного бугра;
- травмирование зубов, расположенных рядом (вывих или перелом);
- перелом корня или коронки;
- травмы дёсен, языка и мягких тканей;
- аспирация зубом или его корнем.
Каждому виду осложнения соответствует свой способ лечения. Пациентам важно обращаться за медицинской помощью сразу же, как появляются симптомы - это поможет избежать развития серьёзных патологий.
Причины осложнений после удаления зубов
Общие нарушения состояния обычно возникают на фоне нервного перенапряжения пациента, которые связаны со страхами, зачастую сформированными ещё в детстве. Но технологии сменяются, и сейчас лечение у стоматологов не сопровождается ни болью, ни какими-либо другими неприятными ощущениями. Каждому пациенту подбирается индивидуальный способ анестезии для того, чтобы удаление зуба прошло легко и безболезненно.
Местные осложнения после удаления зубов могут быть связаны с несколькими факторами. Наиболее часто из них встречаются:
- анатомические особенности (служат причиной для перелома корня или коронки, травмы соседних зубов);
- неаккуратная работа стоматолога (неграмотное использование щипцов приводит к переломам зуба или его корня, не до конца отделённая связка зуба при удалении травмирует десну, а при скольжении щипцов или элеватора наносятся повреждения мягких тканей);
- отсутствие рентген-контроля (становится причиной оставления в десне остатков зуба);
- сильное кариозное поражение (провоцирует переломы корня или зубной коронки);
- невыполнение рекомендаций врача (чрезмерная или плохая гигиена после удаления зуба вызывает альвеолит или недостаточное открытие рта во время операции может стать причиной травмирования десны или мягких тканей).
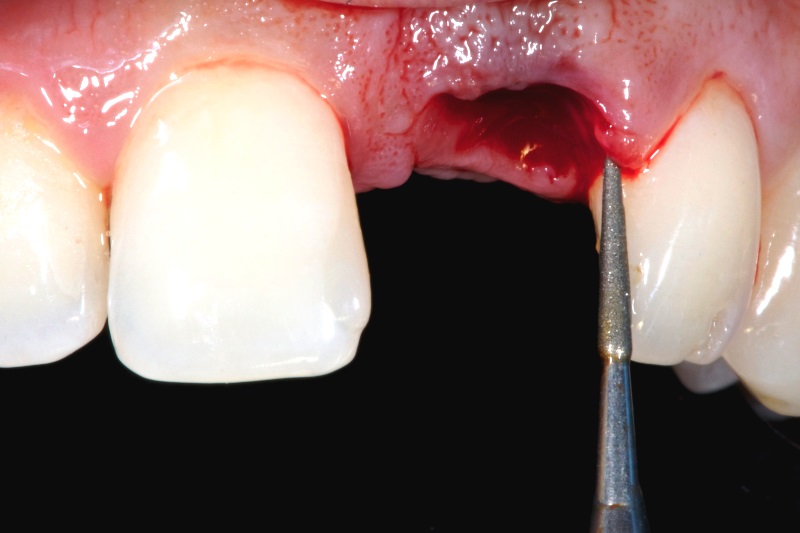
Анатомические особенности, провоцирующие осложнения после удаления зуба
- Корни малой толщины и большой длины.
- Толстые альвеолярные стенки, с которыми трудно работать врачу.
- Высокий уровень искривления корней.
- Гиперцементоз.
- Плотные перегородки между корнями.
- При наличии множества корней учитывается степень их расхождения.
Зная причины возникновения осложнений после удаления зубов, можно предотвратить их появление. Но если избежать осложнений после операции не удалось, необходимо незамедлительно перейти к лечению, откладывание обращения за медицинской помощью приводит к патологиям.
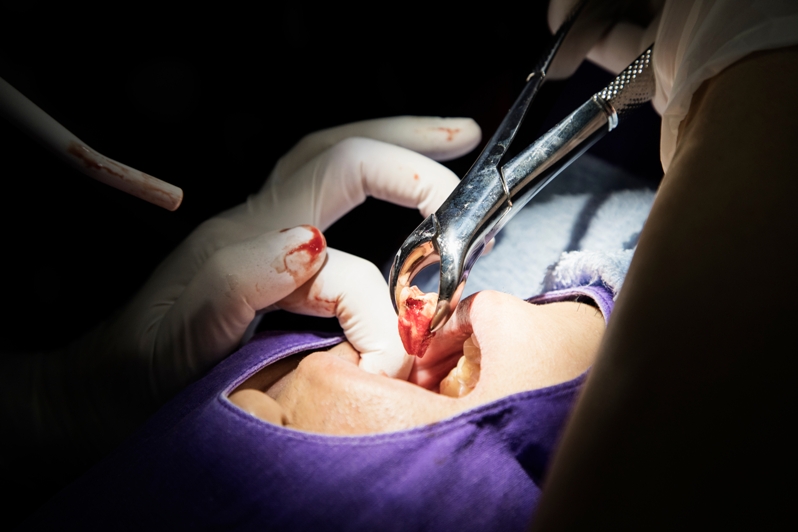
Лечение местных осложнений после удаления зубов
Выбор методики лечения исходит из причин появления патологии, её характера и состояния пациента. Учитывается также возраст, так как не все лекарственные средства подходят детям. Поэтому схема терапии разрабатывается индивидуально под каждого больного.
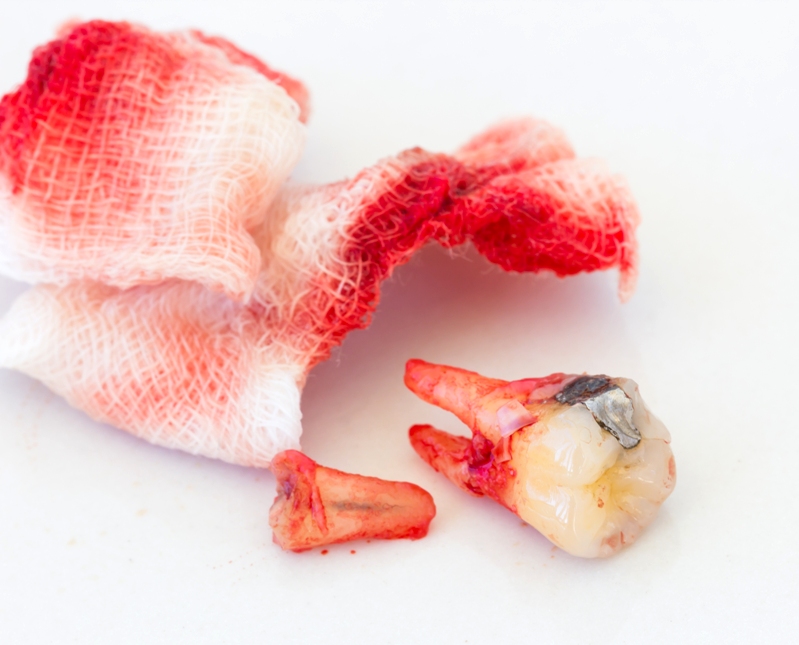
Осложнения, связанные с костными структурами
Чаще всего во время удаления случается перелом корня зуба. В этом случае его обычно удаляют, чтобы не спровоцировать воспалительный процесс. Если же симптомы заражения уже возникли, а патология обнаружилась через несколько дней после операции, ждут 1-1,5 недели и проводят хирургическое лечение повторно. При этом пациент принимает противовоспалительные препараты, чтобы остановить процесс воспаления.
Если во время удаления переломился зуб, который располагался рядом с удалённым, врач оценивает, насколько разумно и возможно его сохранить. При незначительном повреждении возможно наращивание повреждённого участка. Если перелом серьёзный, зуб удаляется.
Не редки во время операции случаи вывиха ближайшего к удалённому зуба. При травмировании высокой степени показана реплантация. Если подвижность зуба сохранена, его укрепляют стабилизатором в виде эндо-донтоэндооксальным имплантом. При полной смерти тканей зуба проводят удаление с заменой на искусственный зуб. Если вывих неполный, проводится укрепление с использованием шины.
Возникновение ситуации с проталкиванием корня внутрь тканей челюсти снизу возможно при удалении третьего коренного большого зуба. Если твёрдая часть пальпируется, её извлекают через разрез, выполненный над ней. При отсутствии объективных признаков нахождения корня в какой-либо части челюсти проводится рентген, который выполняется в двух проекциях (сбоку и спереди) - так обнаруживается искомый корень, который удаляется.
Корень зуба при удалении может попасть в пазуху верхней челюсти. В этом случае корень срочно удаляется, так как может стать причиной инфекционного синусита. Через лунку операцию не проводят, чтобы не увеличивать отверстие в пазухе. Сначала проводят перфорацию дна, затем операцию по удалению корня - для этого проделывают трепанационное отверстие в пазухе верхней челюсти снаружи и спереди. Операция проводится эндоскопическими приборами под непрерывным контролем.
Травмирование альвеолярного отростка не относят к серьёзным осложнениям при удалении зуба. Это состояние не приносит дискомфорта и не считается опасным. Оно проходит самостоятельно, не оказывая влияния на восстановление после операции. Если обломок имеет острые края, их сглаживают ещё во время удаления зуба. Чаще всего травмам подвержены верхний и нижний третий большой коренной зуб.
Патологии мягких тканей при удалении зубов
При травме мягких тканей или десны первостепенной задачей является остановка кровотечения: на рану накладывают гемостатическую губку, а при сильном повреждении рана ушивается с иссечением тех участков, целостность которых восстановить невозможно.
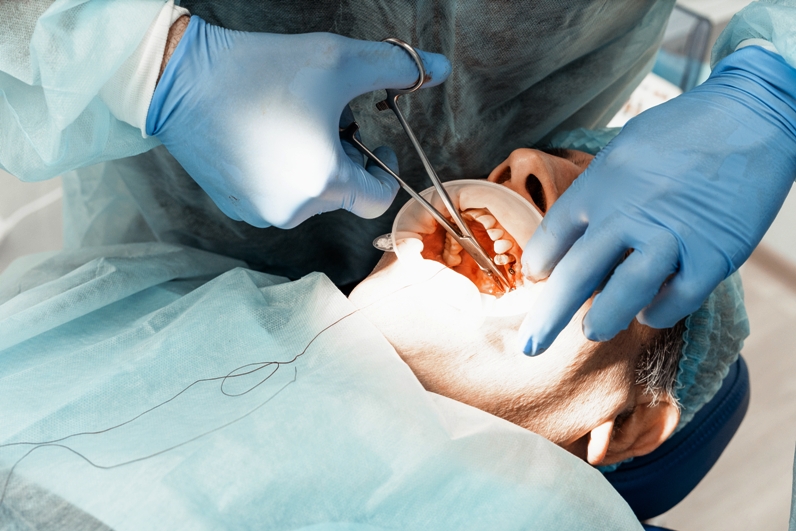
Некоторых пациентов беспокоит отек, локализованный на десне у удаленного зуба. В первые несколько дней после операции он считается физиологическим. Но если боль сохраняется, а припухлость растет, нужно обратиться к врачу - возможно развитие гнойного осложнения, которое требует вскрытия и дренирования образовавшейся полости.
Если на месте удалённого зуба не возникает сгусток крови, появляется альвеолит. Его провоцирует несоблюдение рекомендация врача по уходу за полостью рта (курение, полоскания в первые несколько суток, невыполнение гигиенических процедур, агрессивная пища). Иногда больного беспокоят боли, которые субъективно ощущаются в области виска. Перед началом лечения лунку санируют, обрабатывают раствором антисептика и помещают в неё ватный тампон с противовоспалительным средством.
При несоблюдении правил асептики и антисептики, после удаления зуба может возникать остеомиелит и другие осложнения гнойного характера. При отсутствии лечения патология распространяется на соседние органы, а также поражает челюсть. Чтобы избавиться от этого состояния пациенту проводят вскрытие инфекционного очага и назначают противовоспалительные средства.
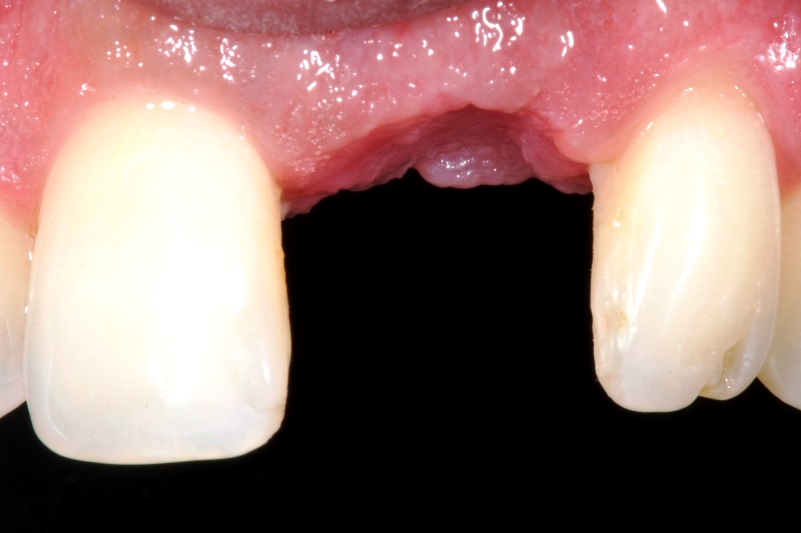
Другие повреждения после удаления зубов
В некоторых случаях из-за удаления зуба возникает парестезия. Она характеризуется отсутствием чувствительности на щеках, губах, подбородке и языке. Длится состояние около двух недель, затем проходит. Приблизить выздоровление можно, принимая витамины группы В, аскорбиновую кислоту, дибазол и галантамин.
Если пациент чрезмерно откроет рот, возможен вывих челюсти. Это осложнение характерно для пожилых пациентов, а также при операции на больших и малых коренных зубах нижнего ряда. При вывихе обычно поражается одна сторона, реже обе. Больным вправляют этот дефект на месте, сразу же после выявления.
В редких случаях обнаруживается перелом челюсти. Он характерен для операции на втором-третьем большом коренном зубе. Диагностика перелома осложнена смазанностью симптомов, но хорошо заметна на рентгене, поэтому рентген часто используется для контроля успешности операции. Перелом челюсти лечат репозицией костей и их фиксированием шинами через зубы или с помощью внутри- и внеочагового синтеза костной ткани.
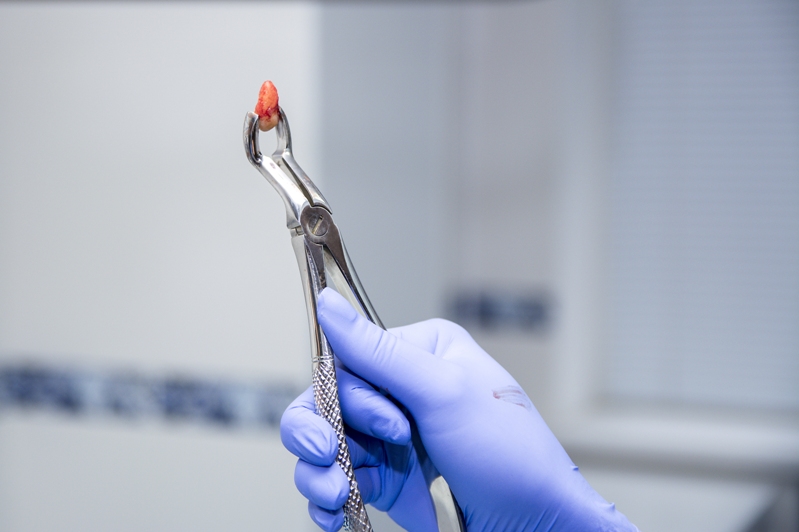
При удалении малых или больших коренных зубов сверху возможна перфорация пазухи верхней челюсти. Она характеризуется наличием сквозного отверстия в лунке. Состояние может сопровождаться кровотечением и отделением гноя. Важным этапом лечения считается контроль образования сгустка крови в отверстии при отсутствии воспалений. Чтобы ускорить заживление, на лунку помещают йодоформную турунду, гентамициновую губку или тампоном с противовоспалительным и анельгезирующим средством. Чтобы аппликации оставались на месте, их фиксируют пластмассовой капой или повязкой по типу лигатуры в форме цифры 8 на соседние зубы. Для прикрытия отверстия может использоваться съёмный протез.
Если образование сгустка не происходит, на лунке к краям десны закрепляется йодоформный тампон при помощи шелковых швов или каппы. Аппликацию нужно носить от 5 до 7 дней - за это время рана начинает затягиваться и необходимость в её дополнительном прикрытии отпадает. Важно правильно наложить тампон, чтобы он не заполнял полностью отверстие, в противном случае пациенту грозит воспаление синусов.
Если на дне пазухи обнаруживается отверстие значительных размеров, кровяной сгусток может не образовываться. Тогда стенки полученной лунки обрабатывают так, чтобы убрать все острые части, а затем ушивают без натяжения. При отсутствии положительного эффекта может проводиться наложение на отверстие биологического материала, после чего выполняется пластика дефекта мягкими тканями. Чтобы ускорить заживление, на рану накладывают йодоформный тампон, который фиксируют пластмассовой пластиной.

При вдыхании корня или целого зуба проводится срочная трахеотомия, чтобы пациент не задохнулся. При прохождении предмета в нижние отделы дыхательной системы, его удаляют бронхоскопом, для этого больного транспортируют в подходящее медицинское учреждение. Если же зуб или его часть была проглочена, проводится наблюдение за пациентом и самостоятельный контроль стула. Обычно предмет выходит через естественные пути, не причиняя значительного дискомфорта.
Если после удаления зуба пациент вовремя не вставит имплант, со временем развивается нарушение прикуса - это обусловлено естественным смещением зубов в сторону освободившегося места. Если вовремя не восстановить зубной ряд, потребуется коррекция прикуса брекетами, а установка протеза будет сопровождаться пластикой костей.
Осложнения после удаления зуба у ребенка
Современные медицинские нормы предписывают лечить от кариеса даже детские молочные зубы. До недавнего времени их просто удаляли, считая, что на их месте всё равно вырастут здоровые постоянные. Но выяснилось, что это не так.
Во-первых, кариес с молочных зубов легко переходит на постоянные. Во-вторых, после вынужденного удаления молочных зубов часто развиваается изменение прикуса. В результате приходилось долго корректировать положение челюсти ребенка при помощи пластин и брекет-систем. Поэтому всё чаще врачи принимают решение о постановке временных имплантов даже в детском возрасте для сохранения правильного прикуса.
Риск развития патологии прикуса есть не только в послеоперационный период. Зафиксированы случаи, когда во время лечения врач случайно удалял молочный зуб вместе с зачатком постоянного. Это связано с их близким расположением у некоторых детей. Коррекция в этом случае возможна только при помощи импланта постоянного зуба. Поэтому кариозные поражения у детей важно вовремя замечать и лечить, а не откладывать, и доводить ситуацию до удаления.
Коррекция общих осложнений
Общие нарушения возникают в стенах кабинетов стоматологов всё реже. Это связано с новейшими технологиями в этой сфере, позволяющими проводить лечение безболезненно и быстро, а также с развитием асептики и антисептики. Но некоторые осложнения всё же возникают, хотя происходит это не так часто, как раньше.
При помутнении в глазах у пациента из-за страха вмешательства используют ватку, смоченную в нашатырном спирте. Её подносят на 7-10 см от носа, что приводит человека в чувства. Если тревога не отпускает, в качестве обезболивания предлагают медицинский сон.
Если во время операции произошла большая потеря крови, нужно аккуратно и своевременно восполнить недостаток. В противном случае развиваются сосудистые нарушения, вплоть до гиповолемического шока и недостаточности работы сердца. Поэтому лечение нужно проводить только в хорошо оборудованных клиниках.
Субфебрильная лихорадка считается нормальной реакцией тела на проводимое вмешательство. Но если она выходит за пределы 38,5 ºС на протяжении нескольких дней, необходимо сообщить об этом врачу - симптом может свидетельствовать о начавшемся осложнении.
Профилактика осложнений после удаления зубов
- Ответственный выбор клиники и врача — одно из самых важных условий успешного лечения.
- Рентген-контроль всех проводимых манипуляций — позволяет вовремя выявить и предотвратить развитие осложнений.
- Соблюдение всех рекомендация стоматолога по уходу за полостью рта после операции.
- Своевременная установка импланта — помогает избежать изменений прикуса.
- Тщательный сбор анамнеза позволяет правильно подобрать анестезию и рассчитать её дозировку.
- Сокращение времени на лечение, комфортная обстановка и доброжелательное отношение позволяют избежать большинства общих осложнений.
- Соблюдение правил асептики и антисептики предотвращает и купирует развитие воспалительных и гнойных патологий.
Удаление зуба - хирургическая операция, относиться к этой процедуре нужно ответственно. Осознанный и тщательный выбор клиники и врача поможет избежать большинства осложнений. Грамотное ведение пациента и доброжелательная атмосфера оставят о лечении у стоматолога только положительные эмоции вопреки сложившимся стереотипам.
Источники, использованные при написании статьи:

Удаление зуба — сложная травматичная операция, иногда вызывающая осложнения. Чтобы снизить риск развития патологических состояний, стоматологи-хирурги после удаления зуба информируют пациентов о возможных тревожных симптомах. При появлении любой аномалии пациенту предписано обратиться к врачу за консультацией и решением проблемы.
Удаление коренного зуба: последствия
Все последствия после удаления зуба можно разделить на патологические и нормальные. Пациенту стоит понимать, что в результате хирургической операции травмируются мягкие ткани, кровеносные сосуды, а также костные структуры, из которых извлекают зубные корни. Поэтому полностью избежать боли и дискомфорта — не получится.
Удаление бывает простым и сложным. В первом случае стоматолог-хирург после обезболивания аккуратно выдергивает зуб, после чего остается небольшая лунка. Простое удаление выполняется за минут и не требует использования особых инструментов. Сложное удаление — это извлечение жевательного зуба с разветвленной корневой системой, извилистыми корнями, а также травмированных и многократно пролеченных единиц. Экстракция (удаление) нередко сопровождается разрезанием десны, разделением зубной коронки на несколько частей для последовательного извлечения, использованием различного оборудования. Операция такого плана занимает до Лунку удаленного зуба обычно зашивают для более быстрого заживления.
Чем сложнее работа стоматолога-хирурга, тем выше риск послеоперационного осложнения после удаления зуба. Пациент должен уметь различать нормальные и тревожные состояния.
Нормальное состояние после удаления зуба
Нормой после удаления считается:
- Боль — ноющая, тянущая, пульсирующая. Проходит за
- Кровотечение — остаточное, полностью прекращается в течение первого часа после операции.
- Отек — небольшая локализованная припухлость, исчезает за
- Температура — не более 37,5 градусов. Нормализуется за пару дней.
Симптомы инфекции после удаления зуба
На возникновение осложнения после удаления переднего или иного зуба указывают симптомы:
- температура свыше 38 градусов;
- непрекращающееся или начавшееся снова кровотечение;
- усиливающийся отек;
- возрастающая болезненность в области удаленной единицы;
- неприятный запах изо рта;
- гной из лунки;
- увеличение лимфоузлов.
Тревожные сигналы организма указывают на инфицирование ранки, на активные воспалительные процессы, заражение после удаления зуба. В этом случае пациенту необходимо срочно показаться врачу, чтобы определить причину патологии и подобрать лечение.
Какие могут быть осложнения после удаления зуба
Осложнения после удаления зуба проявляют себя неприятными симптомами. В большинстве случаев клиническая картина достаточно четкая, что позволяет врачу быстро определить проблему и начать лечение.
Основные патологические ситуации:
- Альвеолит, сухая лунка. Главный признак и симптом осложнения — отсутствие кровяного сгустка в лунке. Кровяной сгусток — естественный защитный барьер, а также основа для формирования новых тканей. Он может или не образоваться совсем или, что бывает чаще, выпасть в процессе заживления ранки. Причины выпадения сгустка — большой диаметр лунки, полоскание полости рта пациентом, плохая гигиена, несоблюдение предписанной врачом диеты. Симптомы альвеолита — серый налет в лунке, сильные боли, отек, повышение температуры. При отсутствии лечения альвеолит переходит в остеомиелит.
- Кровотечение из лунки. Частое осложнение после удаления зуба мудрости, проявляется как длительное кровотечение. Проблема решается наложением гемостатической губки и ушиванием ранки.
- Парестезия — повреждение лицевого нерва, потеря чувствительности части лица, языка. Обычно проходит самостоятельно, но иногда требует вмешательства врача.
- Перфорация дна гайморовой пазухи. Осложнение характерно для удаления зубов верхней челюсти. Развивается при плохо проведенной операции или если зубные корни проросли в пазуху. Симптомы осложнения — попадание жидкой пищи в нос, развитие воспаления в пазухах. При отсутствии лечения патология приводит к серьезным осложнениям, в том числе и до летального исхода.
- Неполное удаление — когда осколки зубной коронки или остатки корня остаются в лунке. Оставшиеся сегменты легко станут причиной воспаления, которое может перейти в остеомиелит или флегмону.
- Повреждение соседних зубов — сколы эмали, вывихи или переломы. При неаккуратных действиях врача часто страдают соседние единицы.
- Перелом челюсти — редкое осложнение после удаления зуба нижней челюсти. Характерно для пациентов с ослабленными костными тканями, часто проявляется после операции по удалению.
- Гнойные воспаления при инфицировании лунки. Попадание патогенной микрофлоры в лунку удаленного зуба приводит к развитию воспалительного процесса. При отсутствии лечения воспаление переходит на соседние ткани, ослабляет костные ткани челюсти.
Нарушение прикуса как симптом осложнения после удаления зуба

Иногда удаление жевательного зуба приводит к отсроченным последствиям. Одно из них — нарушение прикуса. При этой патологии заживление лунки происходит в положенные сроки без воспалений десны и иных аномалий. Это успокаивает пациента, заставляет забыть об удалении.
Однако если на место удаленной единицы не поставить съемный или несъемный протез, зубы в скором времени начнут смещаться на свободное место. Подобная подвижность приведет к нарушению прикуса, убыли костной ткани, развитию заболеваний десен и зубов.
Чтобы предотвратить проблему, стоматологи-хирурги предлагают имплантацию зубов в момент удаления или чуть позже. Одномоментная имплантация привлекает пациентов выгодами:
- Минимум приемов и посещений врача — установка имплантата проводится в момент удаления зуба.
- Моментальное восстановление утраченной единицы — удаленный зуб сразу замещается искусственным корнем и коронкой, что препятствует нарушению прикуса, смещению остальных зубов и атрофии костных тканей.
- Качественное лечение — удаление и имплантацию зуба проводит опытный стоматолог-имплантолог, которого легко выбрать по рейтингам московских профильных специалистов.
Кроме одномоментного протокола после удаления зуба врач может предложить одноэтапную или классическую имплантацию зубов. Любой вариант — предотвращение осложнений и сохранение целостности зубного ряда.
Осложнение после удаления зуба: лечение
Любой намек на осложнение — сигнал для пациента о необходимости посещения врача. Большинство патологий в начальной стадии лечится быстро и легко:
- Лечение альвеолита — удаление постороннего предмета из лунки, антисептическая обработка, наложение лекарства. При формировании гнойного очага врач вскроет образование, прочистит рану. Также лечение может подразумевать назначение лекарственных препаратов и проведение физиотерапевтических процедур.
- Повреждение лицевого нерва — обычно проходит самостоятельно, но иногда процесс восстановления ускоряют назначением витаминов и инъекционной терапией.
- Остаточные ткани в лунке — подлежат удалению, после чего ранку очищают от гноя, промывают и накладывают швы для ускоренного выздоровления.
- Сколы и повреждения соседних зубов лечатся согласно объему нанесенного ущерба. Это может быть простое пломбирование или же полноценное протезирование.
- Перелом — лечится репозицией костей и их фиксацией с помощью шин или синтезом костных тканей в области повреждения.
- Гнойные воспаления устраняются достаточно просто. В стоматологической клинике пациенту вскрывают очаг воспаления и назначают соответствующую терапию.
Причины осложнений во время удаления зуба
Среди основных причин развития осложнений после удаления зубов выделяют:
- Анатомические особенности строения челюсти. Среди основных — длинные тонкие корни у зуба, высокий уровень искривления зубных корней, толстые альвеолярные стенки и плотные перегородки между корнями.
- Малый опыт и неаккуратность стоматолога. Неправильный подбор и неграмотное использование инструментов приводит к переломам зубных корней или самой коронки. Также при непрофессионально проведенной операции возрастает риск травмирования десен, повреждение мягких тканей из-за скольжения щипцов.
- Отсутствие рентген-контроля после проведения сложного удаления. Врач не замечает оставленного в лунке корня или обломка зуба, что приводит к развитию воспаления.
- Игнорирование рекомендаций врача. Плохая гигиена полости рта, интенсивное полоскание, алкоголь, курение, посещение бани или чрезмерные физические нагрузки вызывают различные осложнения, требующие длительного лечения.
Чтобы снизить риск появления неприятных симптомов после удаления, достаточно выбрать опытного хирурга, проверенную стоматологическую клинику с собственным рентген-кабинетом и хорошим оборудованием, а также следовать всем рекомендациям специалиста. Подобный подход гарантирует высокие шансы быстрого заживления, помогает избежать изучения фото осложнений после удаления зуба и лечения патологий. Также хороший стоматолог-хирург напомнит о необходимости протезирования или имплантации, расскажет о важности сохранения целостности зубочелюстных рядов.
Читайте также: