Паралич ноги от инфекции
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Паралич: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Паралич – полная утрата движений в одной или нескольких частях тела, потеря мышцей или группой мышц мышечной силы, неспособность к выполнению движений. В некоторых случаях термин используется для описания нарушений сократительной способности мышц. Паралич не является самостоятельным заболеванием, но лишь одним из симптомов многих органических патологий нервной системы.
Разновидности паралича
Любое повреждение нервной системы может привести к нарушению двигательной функции. Различают органические, функциональные и рефлекторные параличи.
Органические параличи формируются из-за того, что на нервную систему (на любом ее уровне) воздействуют опухоли, травмы, инфекции или какие-либо другие факторы.
Функциональные параличи в большинстве случаев возникают в результате образования так называемой застойной области торможения в головном мозге, из-за чего к мышцам не поступает команда, чтобы те сокращались. В процессе развития заболевания не возникает патологических изменений, рефлексы остаются в норме, мышечный тонус поддерживается на должном уровне.
Рефлекторные параличи обусловлены поражением периферического двигательного нейрона, могут быть вызваны поражением любого участка нервного проводящего пути.
С анатомической точки зрения различают параличи, вызванные поражением центральной нервной системы (головного или спинного мозга), и параличи, связанные с поражением периферических нервов.
Многообразие причин параличей отражается на патоморфологических изменениях, которые могут иметь самые разные характер и локализацию.
Паралич подразделяют по степени выраженности, стойкости и распространенности. Он может быть полным или частичным, необратимым или преходящим, локализованным или распространенным.
Ни один из этих клинических типов не является самостоятельной патологией, однако существуют отдельные виды паралича, представляющие самостоятельные заболевания. К ним относятся болезнь Паркинсона (дрожательный паралич), полиомиелит (детский паралич), паралич Белла, бульбарный паралич, псевдобульбарный паралич, семейный периодический паралич, паралич вследствие поражения плечевого сплетения, детский церебральный паралич и другие.
Разрушение, дегенерация, воспаление, образование очагов (бляшек), склероз, демиелинизация – наиболее типичные варианты патологических изменений нервной ткани, выявляющихся при параличе. По своему развитию различают острый и вялый паралич. В первом случае симптоматика нарастает очень быстро, во втором обездвиживание развивается постепенно.
Выделяют следующую классификацию паралича, основанную на распространенности процесса:
- моноплегия – паралич одной конечности с одной стороны тела;
- параплегия – паралич двух конечностей одного типа, например, обеих рук;
- гемиплегия – паралич развивается в конечностях с одной стороны;
- тетраплегия – одновременно поражаются все четыре конечности;
- офтальмоплегия – паралич мышц, которые обеспечивают двигательную активность глаз.
При поражении периферических двигательных нейронов вместо повышения мышечного тонуса происходит его снижение. Поражаются отдельные мышцы, в которых выявляются атрофия и электрофизиологическая реакция перерождения. В парализованной конечности глубокие рефлексы снижаются или совсем пропадают, клонусы отсутствуют.
Психогенный паралич, не имеющий в своей основе органического поражения, может имитировать один из этих вариантов либо сочетать черты того и другого. Центральный паралич может проявляться в чистом виде или сочетаться с чертами периферического паралича. Как правило, ему сопутствуют сенсорные и трофические расстройства, а также изменения сосудистого тонуса.
Возможные причины паралича
Существуют разные причины паралича, но все они сводятся к поражению нервной системы, вызванному травмой, опухолью, абсцессом или воспалением. Кроме того, паралич может возникнуть как результат демиелинизирующих заболеваний, связанных с разрушением белка, который обеспечивает проведение нервного импульса по волокнам, – миелина. К таким заболеваниям относятся: рассеянный склероз, рассеянный энцефаломиелит и др.
Причинами паралича также могут являться:
Чтобы установить причину паралича, следует обратиться к врачу-терапевту , врачу общей практики или врачу-неврологу . При детском параличе необходимо срочно показать ребенка врачу-педиатру. Врач проведет необходимое обследование, консультации с профильными специалистами, назначит необходимое лечение.
Диагностика и обследования при параличах
Первым и самым частым проявлением паралича обычно является невозможность перемещаться и управлять опорно-двигательным аппаратом из-за отсутствия силы в мышцах или целой группе мышц, а именно:
- полное отсутствие мышечной силы в мышцах верхних конечностей, в результате чего становится невозможным выполнить такие действия, как захват предмета, поднятие, сгибание и разгибание руки;
- полное отсутствие мышечной силы в мышцах нижних конечностей, что сопровождается отсутствием активных движений в пораженной конечности;
- свисание головы вперед, что наблюдается при параличе задних мышц шеи.
При некоторых параличах нарушается функция тазовых органов, что сопровождается автоматическим рефлекторным опорожнением мочевого пузыря и недержанием кала.
Симптоматика паралича зависит и от его разновидности:
После общего осмотра назначаются лабораторные и инструментальные методы исследования. Для обнаружения признаков отравления необходим токсикологический анализ крови. Общий анализ крови позволяет выявить признаки воспаления.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
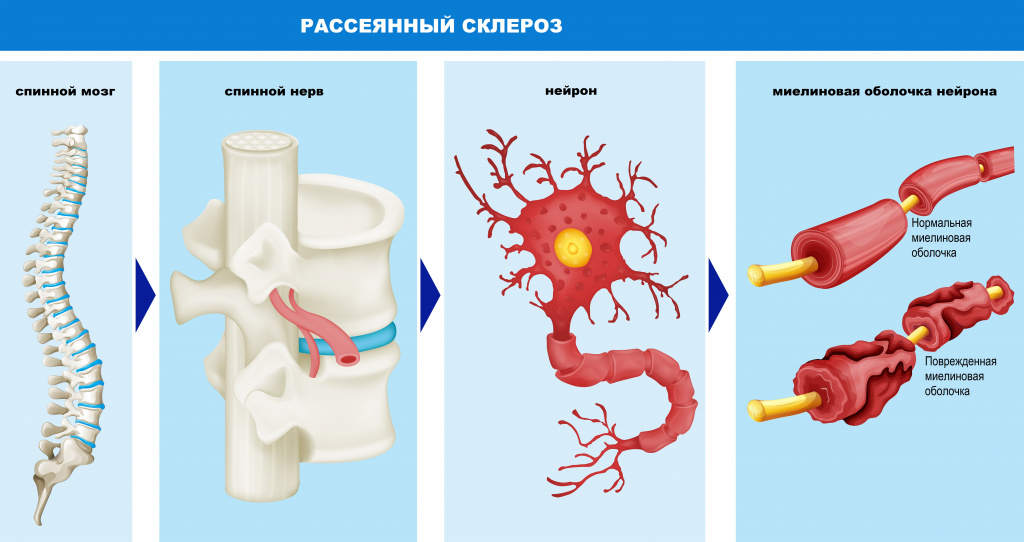
Причины появления рассеянного склероза
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса.
При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон.
В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты.
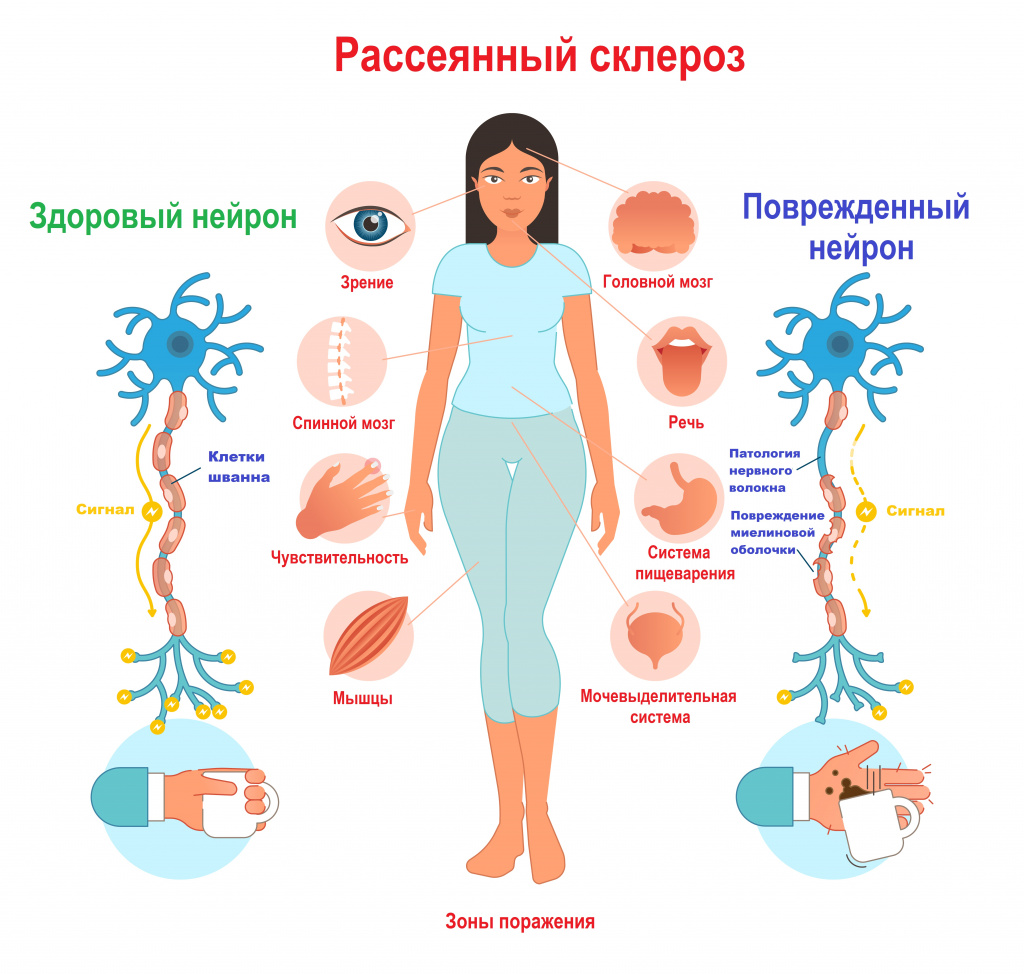
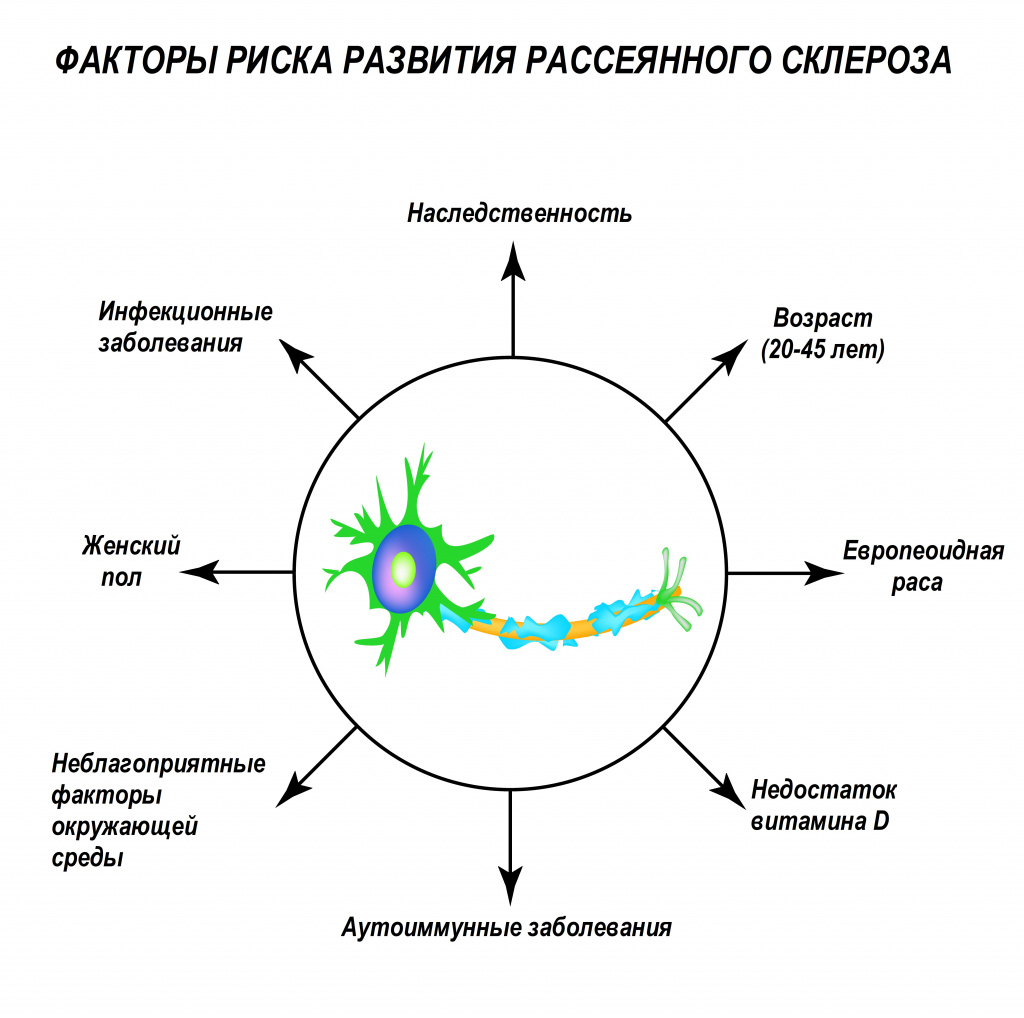
До сих пор не известна причина, по которой иммунные клетки начинают атаковать нервные волокна своего же организма. Существует мнение, что на развитие заболевания могут влиять многие факторы: генетическая предрасположенность, активное и пассивное курение, дефицит витамина D, воздействие ретровирусов, вируса герпеса человека, в частности Эпштейна-Барр, бактериальные инфекции (стафилококки, стрептококки), высокое содержание соли в продуктах питания, плохая экология, травмы головного мозга (сотрясения, ушибы), повреждения позвоночного столба, избыточный вес (особенно у подростков и детей), стрессы, некоторые аутоиммунные заболевания. Повышенному риску развития рассеянного склероза подвержены жители северных регионов и представители европеоидной расы.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Классификация заболевания
Выделяют некоторые типичные варианты течения рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение мозжечка и его путей: выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва: снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом - это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
Поражение спинного мозга: постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
Поражение ствола головного мозга: слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
Поражение больших полушарий головного мозга: снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений.
При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения.
Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна.Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
-
клинический анализ крови развернутый;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Парез стопы ( паралич ) — заболевание, характеризующееся обездвиживанием нижней конечности после защемления нерва. Уменьшается подвижность стопы, развивается дееспособность. Болезнь характеризуется деформацией поперечного свода. Мышечные ткани постепенно атрофируются, у больного изменяется походка. При первых признаках пареза требуется записаться на консультацию к неврологу.
![изображение]()
Симптомы пареза стопы
Отличительный признак заболевания — измененная походка. Больной выше поднимает поврежденную ногу, уменьшая давление на стопу. Пациенты при ходьбе наступают только на носок или волокут нижнюю конечность по земле. Заболевание сопровождается следующими симптомами:
- на первоначальной стадии отмечается небольшое чувство покалывания или онемения стопы;
- при опоре на стопу появляются болезненные ощущения;
- при поражении позвоночника боль распространяется и на спину;
- мышцы нижних конечностей ослабевают, больному труднее подниматься по лестнице;
- ухудшается подвижность колена, голени;
- область стопы деформируется.
Признаки зависят от причины прогрессирования паралича стопы.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Причины
Болезнь развивается после физического повреждения или при серьезном системном заболевании:
- опухоли злокачественного или доброкачественного характера спинного, головного мозга;
- энцефалит;
- поражение перонеальных нервных окончаний;
- рассеянный склероз;
- неправильное срастание костной ткани после перелома;
- заболевания воспалительного характера в области коленного или тазобедренного сустава;
- синдром ДЦП;
- травма нижних конечностей, неспособность передвигаться в реабилитационный период;
- межпозвоночная грыжа;
- заболевания опорно-двигательного аппарата;
- нарушения генетического типа;
- полиомелит;
- дегенеративные болезни;
- частое скрещивание нижних конечностей;
- инсульт, ишемия;
- заболевания нервной системы;
- высокая концентрация сахара в кровеносной системе;
- влияние токсичных веществ;
- злоупотребление спиртными напитками, курение, прием наркотических препаратов негативно отражаются на состоянии нервной системы;
- сидячий образ жизни, который провоцирует заболевания спины с последующим защемлением нервных окончаний;
- неправильно составленный рацион питания;
- использование гипсового сапожка, по высоте не доходящего до колена.
Стадии пареза стопы
В зависимости от тяжести нарушения выделяют 5 стадий заболевания.
- Легкая. Характеризуется 75% объемом здоровой мышечной ткани от общей. Стопа двигается в максимальной амплитуде при силе тяжести и небольшом противодействии.
- Умеренная. Характеризуется 50% объемом здоровой мышечной ткани от общей. Отличается движением стопы в максимальной амплитуде при воздействии силы тяжести.
- Выраженная. Характеризуется 25% объемом здоровой мышечной ткани от общей. Движение стопы возможно в полной мере при разрузке.
- Грубая. Характеризуется 10% объемом здоровой мышечной ткани от общей. Больной ощущает напряжение при попытке сдвинуть стопу.
- Паралич. Характеризуется отсутствием здоровой мышечной ткани. Больной ничего не чувствует при попытке движения стопой.
Разновидности
Выделяют несколько видов заболевания, в зависимости от места пареза:
Монопарез
Характеризуется поражением одной нижней или верхней конечности.
Гемипарез
Характеризуется травмированием одной половины тела, развивается паралич на верхней и нижней конечности одновременно.
Парапарез
Поражаются обе нижние или верхние конечности.
Тетрапарез
Заболевание прогрессирует на всех конечностях.
Диагностика
Изначально врач проводит визуальный осмотр пациента, признаки поражения нервных окончаний заметить просто. Доктор учитывает анамнез для установки причины возникновения болезни. Требуется сдача анализов крови и мочи. Для подтверждения диагноза пациента направляют на рентгенографию, компьютерную томографию, ультразвуковое исследование стопы, МРТ. Данные процедуры позволяют выяснить причину развития пареза, определить степень повреждения суставных тканей. В сети клиник ЦМРТ для диагностики пареза стопы рекомендуют прохождение следующих процедур:
![mrt-card]()
МРТ (магнитно-резонансная томография)
![mrt-card]()
УЗИ (ультразвуковое исследование)
![mrt-card]()
Дуплексное сканирование
![mrt-card]()
Компьютерная топография позвоночника Diers
![mrt-card]()
Чек-ап (комплексное обследование организма)
![mrt-card]()
К какому врачу обратиться
Парез стопы часто лечит ортопед. Если заболевание вызвано инфекциями, пациента направляют к инфекционисту. Если его причина — поражения нервной системы, потребуется консультация невролога.
Лечение пареза стопы
Для составления курса лечения требуется определить причину возникновения заболевания. В зависимости от клинической картины, стадии развития болезни врач составляет курс терапии. Паралич не удастся вылечить при помощи лекарств. Назначают процедуры для разрабатывания суставов и мышечных тканей нижней конечности. Когда консервативными методами вылечить болезнь не удается, назначают оперативное вмешательство. Для устранения сопутствующих заболеваний, чтобы избавиться от боли используют лекарственные препараты. Пациенту назначают специальную обувь без пяток, физиотерапевтические процедуры, массаж. Врач составляет комплекс упражнений. Самолечением заниматься опасно, увеличивается риск прогрессирования осложнений.
На тяжелых стадиях используется электрический тренажер для разрабатывания суставов. Пациенту рекомендуют использовать методы народной медицины.
Осложнения
При отсутствии лечения у больного атрофируются мышечные ткани, деформируется стопа. Чем позже начать терапию, тем труднее восстановить работоспособность пораженной нижней конечности. Известны случаи полного паралича стопы.
Профилактика пареза стопы
Чтобы снизить риск возникновения осложнений и предотвратить прогрессирование пареза стопы требуется:
- ежедневно заниматься физической культурой;
- чаще гулять на свежем воздухе;
- соблюдать режим отдыха, спать не менее 7 часов в день;
- отказаться от алкоголя, курения, наркотиков;
- избегать переохлаждений нижних конечностей;
- своевременно заниматься лечением инфекционных заболеваний;
- придерживаться здорового рациона питания;
- контролировать давление артериальных сосудов;
- использовать удобную обувь;
- при обнаружении первых признаков пареза стопы обращаться к врачу;
- не сидеть со скрещенными ногами;
- своевременно проходить профилактический осмотр у врача;
- избегать физических повреждений связок.
Статью проверил
![img]()
Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Невралгия седалищного нерва или ишиас – распространенная патология, характеризующаяся воспалением крупного седалищного нерва, острыми простреливающими или тянущими болями в ногах, их онемением или потерей двигательной активности. Она диагностируется у людей в возрасте 30-50 лет. В зависимости от уровня поражения нервных корешков в области поясницы, болевой синдром может возникать в ягодице, отдавать в голень, стопу и пальцы. В сидячем положении боль усиливается, вызывая слабость в ноге. Также она может сопровождаться дискомфортом в спине.
![изображение]()
Причины невралгии
Защемление седалищного нерва может возникнуть на фоне таких причин:
- остеохондроз позвоночника;
- спондилолистез;
- межпозвоночные грыжи;
- дисфункция пояснично-крестцового сочленения;
- опухоли позвоночника;
- инфекционные заболевания;
- нарушения обменных процессов;
- рассеянный склероз;
- болезнь Лайма;
- интоксикация организма;
- травмы седалищного нерва;
- аллергические заболевания;
- синдром грушевидной мышцы;
- занятия тяжелыми видами спорта.
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Симптомы
Ишиас развивается вследствие защемления нерва и сопровождается следующими симптомами:
- быстрая утомляемость;
- боли в области поясницы и ягодиц, постепенно охватывающие ноги до пальцев;
- чувство жжения в нижней части ног;
- потеря чувствительности пальцами ног;
- нарушение походки;
- атрофия мышечной ткани.
При сгибании ноги в колене болевой синдром ослабевает, а при разгибании — усиливается, отдавая в область ягодиц. Пациенты утверждают, что чаще боли возникают ночью. По окончании приступа болевые ощущения могут беспокоить в центре ягодицы, под коленом и в пояснице. В некоторых случаях они могут привести к потере сознания. У больного краснеет кожа, появляются отеки, гипергидроз стоп. Во время приступа он замирает и старается не двигаться пораженной конечностью.
Разновидности
В зависимости от пораженной части нерва врачи выделяют 3 вида ишиаса:
- Верхний или фуникулит. Воспаление локализовано в семенном канатике. В большинстве случаев развивается при эпидидимите или орхоэпидидимите. Иногда появляется при травмах или удалении яичка, воспалительных или онкологических заболеваниях. Может привести к водянке или бесплодию.
- Средний или плексит. Поражение нервного сплетения, которое образовано спинномозговыми нервами. Возникает при травмах. Опухолях, обменных нарушениях, инфекциях и аутоиммунных заболеваниях. Нередко приводит к инвалидизации.
- Нижний или трункулит. Локализуется у места выхода седалищного нерва из малого таза.
Диагностика
Врач проводит полный неврологический осмотр, определяет состояние кожи, степень сухости и атрофии. Дополнительно выполняют рентгенографию, компьютерную томографию, электронейромиографию и магнитно-резонансную томографию.
![mrt-card]()
МРТ (магнитно-резонансная томография)
![mrt-card]()
УЗИ (ультразвуковое исследование)
![mrt-card]()
Дуплексное сканирование
![mrt-card]()
Компьютерная топография позвоночника Diers
![mrt-card]()
Чек-ап (комплексное обследование организма)
![mrt-card]()
К какому врачу обратиться
При возникновении болевого синдрома в спине и ногах следует обратиться к неврологу. Он определит локализацию патологического очага и причину ишиаса, назначит эффективное лечение.
![doc-img]()
Скульский Сергей Константинович
![doc-img]()
Ключкина Екатерина Николаевна
![doc-img]()
Хачатрян Игорь Самвелович
![doc-img]()
Шехбулатов Арслан Висрадиевич
![doc-img]()
Тремаскин Аркадий Федорович
![doc-img]()
Ефремов Михаил Михайлович
![doc-img]()
Ульянова Дарья Геннадьевна
![doc-img]()
Шантырь Виктор Викторович
![doc-img]()
Булацкий Сергей Олегович
Бортневский Александр Евгеньевич
![doc-img]()
Бурулёв Артём Леонидович
![doc-img]()
Коников Виктор Валерьевич
![doc-img]()
Шайдулин Роман Вадимович
![doc-img]()
Саргсян Арцрун Оганесович
![doc-img]()
Ливанов Александр Владимирович
![doc-img]()
Соловьев Игорь Валерьевич
![doc-img]()
Кученков Александр Викторович
![doc-img]()
Барктабасов Самат Тургунбекович
![doc-img]()
Яровский Ярослав Иванович
![doc-img]()
Славин Дмитрий Вячеславович
Лечение невралгии седалищного нерва
Курс лечения при ишиасе направлен на устранение болевого синдрома. Для этого врач назначает обезболивающие и противовоспалительные препараты, витаминные комплексы. Хорошо зарекомендовали себя в борьбе с патологией хондропротекторы, миорелаксанты и гомеопатические средства. Для усиления эффективности медикаментов используют физиопроцедуры. Полезными считаются согревающие компрессы, фонофорез и электрофорез. Также больному показано санаторно-курортное лечение, гирудотерапия, иглорефлексотерапия, магнитотерапия, фитотерапия и апитерапия.
Для повышения физической активности больному показана лечебная гимнастика. Программу подбирает индивидуально врач. Она предусматривает постепенное увеличение нагрузок. Полезно пациенту с ишиасом плавать в бассейне.
После снятия острой формы невралгии можно проводить массажные процедуры. Они предназначены для профилактики гипотрофии мышечной ткани.
При длительном ишиасе хорошо помогают растирания с использованием настойки конского каштана. Полезно принимать воздушные ванны, после чего несколько минут растирать все тело.
Если у пациента тяжелая форма ишиаса с выраженной клинической картиной, ему показан постельный режим. Кровать обязательно должна быть с жестким каркасом и ортопедическим матрасом. Под больную конечность подкладывается подушка. Во время лечения острой формы врачи рекомендуют ограничить двигательную активность.
В случае отсутствия положительного результата от медикаментозного лечения больному показано хирургическое вмешательство.
Парез является частичным параличом, при котором у больного отсутствует возможность выполнять различные действия и движения, что обусловлено серьезными поражениями центральной или периферической нервной системы.
Диагностика парезов в клинике неврологии Юсуповской больницы является комплексной, с привлечением специалистов различных областей медицины: психоневрологов, отоларингологов, нейрохирургов, психиатров, пульмонологов.
![Парезы конечностей: что это такое?]()
Основные виды
Условно парезы можно разделить на две основные группы. Первую составляют органические парезы, когда можно точно определить причину не достижения конкретным нервным импульсом мышцы. Вторую группу составляют парезы функциональные, которые могут диагностироваться при опасных повреждениях коры головного мозга.
Среди основных типов парезов можно выделить следующие: парез нерва, парез нижних и верхних конечностей, парез гортани, дистальный парез (например, дистальный парез ноги при грыже диска).
Парез нерва характеризуется частичным ограничением действий мышечной системы больного, что обусловлено нарушением деятельности нервной системы.
Парез верхних и нижних конечностей чаще всего возникает вследствие кровоизлияния в головной мозг. При обездвиженности только одной конечности (например, парез правой руки, парез левой руки, парез правой ноги, парез левой ноги) диагностируется монопарез. Довольно распространенным является парез руки после инсульта. При поражении обеих рук или ног диагностируют парапарез (парез рук, парез ног, парез тазовых конечностей).
Парез гортани является частичным параличом обширной гортанной полости. Он может быть:
- миопатическим - возникновение пареза провоцируют воспалительные процессы в мышцах больного, а также различные патологии нервов, центров мозговой активности и проводящих путей;
- невропатическим – развитие заболевания вызывают изменения центральной или периферической нервной системы.
Дистальный парез конечностей может быть центральным и периферическим.
Причины возникновения
К основным причинам развития парезов относят:
- родовые травмы (чаще всего возникновение дистального пареза связано с родовой травмой в области плечевого сплетения);
- кровоизлияние;
- инсульт головного мозга;
- типичный рассеянный склероз;
- длительная мигрень;
- другие нарушения в спинном или головном мозге.
Иногда парезы развиваются у пациентов с ларинготрахеитом, брюшным тифом, сифилисом, ботулизмом и сирингомиелией.
Вялый парез нижних конечностей (например, периферический парез нижних конечностей) может возникнуть вследствие различных заболеваний. Он проявляется снижением силы в одной или нескольких мышцах.
Симптомы
У пациентов с парезами нижних конечностей наблюдаются следующие симптомы:
Диагностика
Немаловажная роль в диагностике парезов принадлежит тщательному сбору анамнеза и определению того, насколько склонен пациент к возникновению типичных психогенных реакций.
Для современного обследования пациентов с парезом гортани в Юсуповской больнице применяется микроларингоскопия. Кроме того, дополнительно назначается проведение рентгенографии и компьютерной томографии гортани. Специалисты клиники оценивают нейромышечную передачу и сократительную способность мышц. Для подтверждения диагноза может быть назначено проведение рентгенологического исследования.
При диагностике парезов конечностей учитывается степень распространения и локализация имеющейся мышечной слабости.
Лечение
Как правило, первично парез проявляется дискомфортом в определенной группе мышц. Отсутствие адекватного лечения грозит перерастанием данного состояния в полный паралич. Чаще всего пациенты жалуются на ощущение сильной боли в области, где образовалась частичная обездвиженность.
Основными этапами лечения являются: первоначальное выявление причины возникновения пареза и последующее её устранение. Пациентам после инсультов необходимо проведение особой восстановительной терапии. При перенесенных травмах и других повреждениях специалистам нередко приходится прибегать к сшиванию периферических нервов.
При обнаружении опухолей и иных новообразований, сдавливающих нервы, необходимо проведение оперативного вмешательства, направленного на их удаление.
Кроме того, пациентам Юсуповской больницы назначается проведение специальных курсов массажа, способствующих поддержанию мышц в тонусе, так как постоянное частичное обездвижение может привести к их атрофии.
Лечение пареза ног
В первую очередь специалисты Юсуповской больницы проводят терапевтические мероприятия по устранению первопричины заболевания. Лечение пареза нижних конечностей всегда является комплексным. Оно предполагает проведение медикаментозной терапии, лечебной гимнастики, массажа (в том числе механического), HAL-терапии (гимнастических упражнений с применением роботизированных комплексов).
Лечение пареза лучевого нерва руки
По показаниям при парезах в Юсуповской больнице проводится этиопатогенетическая терапия, направленная на устранение причины заболевания и предупреждение его дальнейшего развития. Пациентам назначается курс антибактериальной, противовоспалительной, противоотечной и дезинтоксикационной терапии. При необходимости выполняется вправление вывиха, репозиция костей при переломах, накладывается фиксирующая повязка и т.д.
Лечение пареза гортани
Лечение пареза гортани, как и всех других видов парезов, начинают с устранения основного заболевания, которое привело к развитию данной патологии. Основным методом лечения является медикаментозная терапия, которая назначается в индивидуальном порядке, в зависимости от этиологических факторов: прием препаратов антибактериального или противовирусного действия, витаминов группы В, биогенных стимуляторов, стимуляторов мышечной активности, психотропных средств, сосудистых препаратов и ноотропов.
Лечение пареза срединного и локтевого нервов
При данном виде пареза в Юсуповской больнице проводится следующее лечение:
- медикаментозная терапия: прием антихолинэстеразных препаратов, витаминов группы В, десенсибилизирующих средств, НПВС, анальгетиков, седативных, снотворных средств;
- физиотерапия;
- лечебный массаж;
- лечебная физкультура;
- хирургическое лечение (в случае отсутствия положительных результатов от вышеперечисленных методов в течение1-2 месяца).
Высококвалифицированные специалисты Центра реабилитации Юсуповской больницы обладают огромным опытом лечения парезов любой локализации. Для каждого пациента разрабатывается индивидуальная тактика лечения, направленная на максимально быстрое восстановление. Для проведения медикаментозной терапии в Юсуповской больнице используются только самые новые лекарственные препараты, которые успели на практике доказать свою высокую эффективность и отсутствие побочных действий. Пациентам предоставляются уютные палаты, оборудованные всем необходимым для комфортного пребывания в клинике.
Записаться на прием к специалисту, получить информацию о стоимости услуг по диагностике и лечению заболевания, условиях госпитализации больного можно по телефону Юсуповской больницы или на сайте клиники, через форму обратной связи. Врач-координатор ответит на все ваши вопросы.
Читайте также: