Паразит в мочевом пузыре шистосом
Обновлено: 11.05.2024
Шистосомоз (бильгарциоз) - хронический гельминтоз, вызываемый трематодами рода Schistosoma, с преимущественным поражением мочеполовой системы и кишечника.
Во всем мире инфицировано более 207 миллионов человек, а риску инфицирования подвергается, по оценкам, 700 миллионов человек в 74 эндемичных странах.
Шистосомоз оказывает значительное воздействие на экономику и здоровье. У детей шистосомоз может приводить к анемии, остановке в росте и пониженным способностям к обучению, несмотря на то, что, как правило, при проведении лечения последствия болезни обратимы. Хронический шистосомоз может сказываться на способности людей работать, а в некоторых случаях приводить к смерти. В Африке к югу от Сахары от шистосомоза ежегодно умирает более 200 000 человек.
Что провоцирует / Причины Шистосомоза (бильгарциоза):
Возбудителем шистосомоза у человека являются Schistosoma haematobium (мочеполовой шистосомоз), Schistosoma mansoni (кишечный шистосомоз) и Schistosoma japonicum (японский шистосомоз с явлениями аллергии, развитием колита, гепатита, цирроза печени). Шистосомоз мочеполовой системы, который впервые был обнаружен Бильгарцом, получил название бильгарциоза.
Шистосомоз поражает, в основном, людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе зараженную паразитами воду, например для стирки белья, также подвергаются риску. Особо уязвимы перед инфекцией дети из-за их привычек, связанных с гигиеной и играми.
На северо-востоке Бразилии и в Африке передвижения беженцев и миграция населения в городские районы способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам развития и изменениям в окружающей среде, которые также способствуют передаче инфекции.
По мере развития экотуризма и поездок в "неизбитые места" все большее число туристов заражается шистосомозом, иногда в форме тяжелой острой инфекции и с развитием необычных симптомов, включая паралич.
Патогенез (что происходит?) во время Шистосомоза (бильгарциоза):
Инфицирование людей происходит во время их контакта с зараженной паразитами водой при проникновении личинок паразита, выделяемых пресноводными брюхоногими моллюсками, через кожу.
В основе патогенеза шистосомоза лежат токсико-аллергические реакции, обусловленные секретами желез при внедрении паразитов и продуктами жизнедеятельности и распада гельминтов. В эпидермисе вокруг мест внедрения церкариев развиваются отеки с лизисом клеток эпидермиса. По ходу миграции личинок в коже возникают инфильтраты из лейкоцитов и лимфоцитов.
Яйца паразита проделывают свой цикл развития в организме пресноводных моллюсков до стадии церкариев, которые и внедряются через кожу в организм человека. Церкарии очень быстро созревают и превращаются в шистосомулы, проникающие в периферические вены, где и образуются половозрелые особи. Отсюда оплодотворенные самки направляются к месту излюбленного обитания: вены таза, мезентериальные и геморроидальные вены, а также в стенку толстой кишки. Здесь самки откладывают яйца, что вызывает повреждение ткани. Часть яиц выделяется с мочой и калом во внешнюю среду, являясь источником распространения гельминтоза. Очаги уринарного шистосомоза находятся главным образом в Африке; кишечного - в Южной и Центральной Америке, Африке, японского - в Японии и странах Юго-Восточной Азии.
Период заразительности источника. Зараженные люди и животные выделяют яйца шистосомид через 40-60 дней после заражения или через 1-2 нед после появления клинических признаков заболевания и далее до 1-2 лет, хотя известны случаи обитания половозрелых червей в организме человека до 30 лет. В инфицированных моллюсках до выхода в воду церкарии развиваются в течение 4-5 нед.
Естественная восприимчивость людей высокая. Перенесенное заболевание не обеспечивает устойчивость к реинфекции.
Патологическая анатомия. Наиболее часто встречается уринарный шистосомоз, при котором поражается мочевой пузырь. В ранний период болезни в поверхностных слоях слизистой оболочки мочевого пузыря развиваются воспаление, кровоизлияния, слущивание эпителиального покрова. Затем изменения распространяются на более глубокие слои стенки. В подслизистом слое вокруг яиц шистосом появляются лейкоцитарные инфильтраты, они охватывают всю толщину слизистой оболочки, в которой образуются язвы. Со временем экссудативная тканевая реакция сменяется продуктивной, вокруг яиц формируется грануляционная ткань с большим числом эпителиоидных клеток, образуется шистосомная гранулема. Процесс приобретает хроническое течение, исходом которого являются склероз и деформация стенки пузыря. Погибшие яйца обызвествляются. Распространение паразита в вены малого таза ведет к возникновению очагов поражения в предстательной железе, придатке яичка.
При медленном заживлении язв мочевого пузыря возможно развитие в нем рака. При кишечном шистосомозе в толстой кишке развиваются те же воспалительные изменения (шистосомозный колит), завершающиеся склерозом стенки кишки. Встречаются случаи шистосомозного аппендицита.
Возможно гематогенное распространение процесса: паразиты заносятся в печень, легкие, головной мозг и на месте их внедрения возникают воспалительные инфильтраты, образуется грануляционная ткань (гранулемы), развивается склероз.
Симптомы Шистосомоза (бильгарциоза):
Причиной симптомов шистосомоза является реакция организма на яйца червей, а не на самих червей.
На ранней стадии заболевания могут появиться зуд, локальная эритема, папулезные высыпания. В период миграции шистосомул в организме, особенно при прохождении их через легкие, может развиться кашель с густой мокротой, увеличиваются печень, селезенка, лимфатические узлы. Период полового созревания гельминтов и начала яйцекладки характеризуется совокупностью хронических воспалительных явлений. В поздней стадии заболевания возможны хронический колит, эмболии вен печени и легких, псевдоэлефантиаз половых органов, облитерирующий эндоартериит, миокардит и др.
Через 5-8 дней после заражения развивается острая форма шистосомоза. На месте проникновения паразита возникает аллергическая реакция в виде крапивницы. Больные жалуются на общее недомогание, головную боль, озноб, боль в суставах, мышцах. Отмечаются лейкоцитоз, эозинофилия, повышенная СОЭ.
Спустя 6-8 нед. после заражения заболевание переходит в латентную стадию, которая продолжается 3-4 нед., иногда - до 3 мес.
Кишечный шистосомоз может вызывать боли в области живота, диарею и появление крови в фекалиях. В запущенных случаях наблюдается увеличение печени, что часто связано с накоплением жидкости в брюшной полости и гипертензией абдоминальных кровяных сосудов. В таких случаях может также наблюдаться увеличение селезенки.
Различные поражения мочеполовой системы отмечаются спустя 4-6 мес. после заражения.
Классическим признаком мочеполового шистосомоза является гематурия (наличие крови в моче). В запущенных случаях часто развивается фиброз мочевого пузыря и мочеточников и поражаются почки.
С присоединением вторичной инфекции мочеиспускание становится учащенным и болезненным. При стриктурах мочеточников появляются ноющие боли в поясничной области, иногда приступы почечной колики, что обусловлено закупоркой суженного отдела сгустками крови, слизисто-гнойным отделяемым.
Возможным осложнением на последних стадиях является рак мочевого пузыря. У женщин мочеполовой шистосомоз может приводить к поражениям гениталий, вагинальному кровотечению, боли во время полового акта и образованию узлов на наружных половых органах, кольпитам, полипам на слизистой оболочке влагалища и шейке матки. У мужчин мочеполовой шистосомоз может приводить к развитию патологии семенных пузырьков, простаты и других органов. Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
Пациенты жалуются на слабость, плохой аппетит, быструю утомляемость, расстройство сна, головные боли. Иногда при хроническом течении мочеполового шистосомоза пациенты не предъявляют жалоб; заболевание обнаруживается во время диспансерного обследования.
Мочеполовой шистосомоз считается также фактором риска ВИЧ-инфицирования, особенно среди женщин.
Диагностика Шистосомоза (бильгарциоза):
Шистосомоз диагностируется путем выявления яиц паразитов в образцах кала или мочи.
Для диагностирования мочеполового шистосомоза стандартной является методика фильтрации с использованием нейлоновых, бумажных или поликарбонатных фильтров. Дети с S. haematobium почти всегда имеют кровь в моче, видимую в микроскоп. Ее можно обнаружить с помощью полосок с химическими реактивами. Для выявления сообществ, подвергающихся высокому риску инфицирования, и, таким образом, определения приоритетных районов для принятия мер можно также проводить опрос детей на предмет наличия крови в их моче.
Для выявления яиц кишечного шистосомоза в образцах фекалий можно применять методику с использованием окрашенного метиленовой синью целлофана, пропитанного глицерином, или предметных стекол.
Лечение Шистосомоза (бильгарциоза):
Стратегия ВОЗ по борьбе против шистосомоза направлена на уменьшение заболеваемости с помощью периодического, целенаправленного лечения празиквантелом. Такое лечение подразумевает регулярное лечение всех людей из групп риска.
Целевыми группами для лечения являются:
• дети школьного возраста в эндемичных районах;
• взрослые из групп риска в эндемичных районах, например беременные женщины и кормящие матери, люди, по роду деятельности контактирующие с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы.
• целые общины, живущие в эндемичных районах.
Празиквантел для лечения шистосомоза можно без угрозы для здоровья назначать одновременно с альбендазолом, применяемым для лечения инфекций, вызываемых кишечными геогельминтами, такими как круглые глисты, власоглавы и анкилостомы.
Повторное инфицирование шистосомами весьма вероятно, поэтому курс лечения следует повторить через год, если ребенок снова инфицировался. Курс лечения проводится врачом или медико-санитарным работником, а также учителями, обученными лечению детей в школе.
Кого нельзя лечить?
• Если дети уже чувствуют недомогание по какой-либо иной причине, например, имеют повышенную температуру, курс лечения следует отложить до улучшения самочувствия.
• Если девочки беременны, не следует назначать им курс лечения в течение первых трех месяцев беременности.
• Детей с хроническим заболеванием, таким как серповидноклеточная анемия.
• Детей в возрасте до одного года.
Какую пользу приносит лечение?
Шистосомоз может приводить к очень тяжелому состоянию больного, и поэтому важно, во избежание некоторых описанных выше последствий инфекции, лечить детей. После лечения у детей улучшается общее самочувствие, они значительно меньше пропускают школу из-за болезней, у них улучшается способность концентрироваться и они активнее работают во время школьных занятий.
Профилактика Шистосомоза (бильгарциоза):
Профилактика шистосомоза и борьба против него основаны на профилактическом лечении, борьбе с брюхоногими моллюсками, улучшении санитарии и санитарном просвещении.
К каким докторам следует обращаться если у Вас Шистосомоз (бильгарциоз):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Шистосомоза (бильгарциоза), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Шистосомоз - гельминтное заболевание, вызываемое кровяными сосальщиками-шистосомами; протекающее с токсико-аллергическими реакциями, поражением ЖКТ или мочеполовых органов. Острый период шистосомоза характеризуется лихорадкой, папулезными высыпаниями и зудом кожных покровов; в хроническую стадию может развиваться цистит, пиелонефрит, гидронефроз, кольпит, простатит, эпидидимит либо колит, гепатоспленомегалия, асцит. Диагностируется шистосомоз благодаря обнаружению яиц гельминтов в образцах мочи или кала, проведению цистоскопии, урографии. Для лечения шистосомоза используются противогельминтные средства; по показаниям проводится хирургическое лечение.
Общие сведения
Шистосомоз (бильгарциоз) – трематодозы, вызываемые гельминтами рода Schistosoma и включающие мочеполовой, кишечный и японский шистосомозы. Гельминтоз широко распространен в странах Азии, Африки, Латинской Америки. По статистике ВОЗ, шистосомозами страдает 300 млн. человек; ежегодно от этого заболевания и его осложнений погибает 500 тыс. жителей эндемичных стран. Мужчины заражаются шистосомозом в 5 раз чаще женщин. Хроническое течение шистосомоза приводит к инвалидизации трудоспособного населения, а у детей вызывает анемию, замедление физического и умственного развития. Ввиду специфики заболевания, изучением шистосомоза, кроме инфекционных болезней, занимается урология и гастроэнтерология.

Причины шистосомоза
Кровяные сосальщики, вызывающие шистосомозы, принадлежат к классу Trematoda, роду Schistosoma. Это плоские раздельнополые гельминты длиной 4-20 мм, шириной 0,25 мм. На теле гельминта имеются 2 присоски - ротовая и брюшная, расположенные близко друг к другу. Самки шистосом длиннее и тоньше самцов. На теле самца имеется продольный желобок (гинекоформный канал), с помощью которого он удерживает самку. Яйца шистосом имеют диаметр 0,1 мм, овальную форму и большой шип на одном из полюсов. В организме человека могут паразитировать несколько видов шистосом: S.haematobium (возбудитель мочеполового шистосомоза), S.mansoni (возбудитель кишечного шистосомоза), S.japonicum (возбудитель японского шистосомоза) и др.
Окончательным хозяином половозрелых шистосом и резервуаром инфекции является человек и млекопитающие. В их организме шистосомы паразитируют в мелких венах толстого кишечника, брюшной полости, малого таза, матки, мочевого пузыря. Гельминты питаются кровью, а также частично адсорбируют через кутикулу питательные вещества. Отложенные шистосомами яйца мигрируют в мочевой пузырь или кишечник, где дозревают и откуда выводятся с мочой и калом из организма. При попадании в пресноводные водоемы из яйца выходит личиночная форма гельминта – мирацидий, дальнейшее развитие которого требует присутствия промежуточного хозяина – пресноводных моллюсков. Внедрившись в тело моллюска, мирацидии находятся в нем 4-8 недель; за это время они претерпевают цикл бесполого размножения, в результате которого образуются хвостатые личинки шистосом – церкарии.
Инвазионные личинки вновь выходят в воду, откуда могут проникнуть в организм человека через неповрежденные кожные покровы или слизистые оболочки. Заражение человека шистосомозом может происходить во время купания, забора воды, стирки белья, полива земли, религиозных обрядов и пр. С помощью выделяемых литических ферментов и активного движения личинки внедряются в капилляры кожи, венулы, достигают правых отделов сердца и легочных капилляров. Через 5 дней от начала миграции метацеркарии достигают портальной вены и ее печеночных ветвей, а еще через 3 недели окончательно оседают в дуоденальных, мезентериальных венозных сплетениях, сосудах мочевого пузыря. Спустя 2,5-3 месяца личинки превращаются в половозрелых шистосом и начинают откладывать яйца. Особенностью паразитирования возбудителей шистосомоза является способность яиц проникать через сосудистую стенку, выходить в окружающие ткани и просвет полых органов (кишечника и мочевого пузыря) и уже оттуда выделяться во внешнюю среду.
В период миграционной фазы личинок проявления шистосомоза связаны с разрушением мелких кровеносных сосудов, геморрагическими реакциями. Отложение яиц в подслизистом, слизистом или мышечном слое мочевого пузыря и стенках мочеточника вызывает специфический воспалительный процесс с образованием шистосомозных гранулем и язв, развитием фиброза и сморщивания мочевого пузыря, обызвествлением яиц. Длительное наличие язвенных дефектов может привести к развитию рака мочевого пузыря. Кишечный шистосомоз сопровождается шистосомозным колитом с исходом в склероз стенки кишки; возможно развитие шистосомозного аппендицита.
Симптомы шистосомоза
В течении мочеполового шистосомоза выделяют острую, хроническую стадии и стадию исхода. Острый период заболевания по времени совпадает с фазой миграции личинки по кровяному руслу. На ранней стадии шистосомоза пациентов беспокоят аллергические реакции по типу крапивницы, локальный отек кожи. Возможно появление кашля, кровохарканья, гепатоспленомегалии, лимфаденопатии. Общетоксические симптомы включают лихорадку, озноб, потливость, боль в мышцах и суставах, головную боль.
Спустя несколько месяцев после инвазии шистосомоз переходит в хроническую форму, которая может иметь легкое, среднетяжелое и тяжелое течение. При легкой форме шистосомоза самочувствие не нарушается, работоспособность сохраняется, дизурические расстройства незначительны. Шистосомоз средней тяжести протекает с отчетливо выраженной дизурией, терминальной (иногда тотальной) гематурией, увеличением печени и селезенки, развитием анемии. Тяжелое течение шистосомоза сопровождается частыми обострениями цистита, пиелонефрита, образованием камней в мочеточниках и мочевом пузыре. Возможно развитие кольпита, вагинального кровотечения у женщин, эпидидимита и простатита у мужчин. Поздними осложнениями шистосомоза являются бесплодие, стриктуры мочеточника, гидронефроз, цирроз печени, ХПН. Тяжелые формы инвазии приводят к потере больными трудоспособности и могут закончиться летально.
Ранняя фаза кишечного шистосомоза протекает с теми же клиническими признаками, что и его мочеполовая форма (лихорадка, недомогание, артралгии и миалгии и т. д.). Характерны плохой аппетит, боли в области живота ноющего или схваткообразного характера, тенезмы, диарея с примесью крови, чередующаяся с запорами. В поздней стадии развивается увеличение печени, портальная гипертензия, асцит, желудочно-кишечные кровотечения, легочная гипертензия и легочное сердце. Клиника японского шистосомоза напоминает кишечную форму (аллергия, колит, гепатит, цирроз печени), однако симптомы выражены значительнее.
Диагностика шистосомоза
Основные диагностические данные получают при сборе эпидемиологического анамнеза, анализе клинических проявлений, проведении лабораторных и инструментальных исследований. Кроме инфекционистов, в диагностике шистосомоза могут быть задействованы урологи и гастроэнтерологи. Настороженность специалистов должен вызывать факт пребывания пациента в эндемическом очаге, сочетание токсико-аллергических симптомов с дизурией, гематурией, колитом.
Решающая роль в диагностике шистосомоза принадлежит обнаружению яиц шистосом при исследовании мочи и кала. Стандартными методиками для выявления мочеполового шистосомоза являются методы отстаивания, центрифугирования или фильтрации мочи; кишечного - методы Като, Ритчи, осаждения. В общем анализе мочи выявляется гематурия, протеинурия, лейкоцитурия. Информативно проведение цистоскопии, во время которой удается обнаружить шистосомозные гранулемы и язвы, полипоидные разрастания, скопления яиц шистосом, а также провести биопсию патологически измененного участка мочевого пузыря. Обзорная и экскреторная урография позволяют увидеть очаги обызвествления в стенке мочевого пузыря или мочеточника, камни в почках, стриктуры мочеточников, гидронефротическую трансформацию почки и пр. При кишечном шистосомозе дополнительно может выполняться лапароскопия, биопсия печени.
Для предварительной диагностики шистосомоза используются иммунологические тесты - РСК, РНГА, ИФА. При массовых обследованиях населения в эндемических районах проводятся внутрикожные аллергопробы с шистосомозным антигеном. Мочеполовой шистосомоз требует дифференциации с мочекаменной болезнью, туберкулезом мочевого пузыря; кишечный шистосомоз – с амебиазом, брюшным тифом, дизентерией, раком толстой кишки.
Лечение и профилактика шистосомоза
Медикаментозная терапия шистосомоза эффективна в ранних стадиях, при отсутствии осложнений; в последних случаях нередко приходится прибегать к хирургическому лечению. При всех формах шистосомоза могут быть использованы антигельминтные средства: празиквантел, тинидазол, метрифонат. Успешность проведенной терапии оценивается на основании повторных гельминтологических исследований и серологических реакций. Хирургическая тактика обычно требуется при осложнениях мочеполового шистосомоза и может включать в себя операции на мочеточниках (при развитии стриктуры), удаление камней из мочевого пузыря и почек.
При своевременном назначении специфической терапии прогноз неосложненного шистосомоза благоприятный. Длительное хроническое течение гельминтоза может привести к инвалидности и гибели пациента от развившихся осложнений. Комплекс мер по профилактике шистосомоза включает обработку водоемов с целью уничтожения брюхоногих моллюсков, активную санитарно-просветительную работу, своевременное выявление и лечение больных. Населению эндемичных очагов рекомендуется кипятить или фильтровать воду для питья и хозяйственных нужд, использовать защитную одежду (резиновые перчатки и сапоги) при контакте с водой.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Шистосомы – это паразиты из группы плоских червей или трематод, которых еще называют кровяными сосальщиками. Это одни из наиболее вредных сосальщиков из-за возможных осложнений, поэтому очень важно вовремя идентифицировать возбудителя и провести лечение.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Особенности строения и жизненного цикла разных видов шистосом
Шистосомы принадлежат к классу трематод, что характеризует их, как особей со сложным жизненным циклом. Они имеют несколько хозяев и жизненный цикл их проходит с участием пресноводных моллюсков. Это разнополые особи, но они имеют способность сливаться в некоторый момент и самец носит самку на своем теле. Поэтому структура самца такова, что он немного меньше, чем самка по длине, но он толще. Самка имеет длинное плоское тело. Она после слияния находится в специальном мешке самца – гинекоформном канале. Возбудителя также называют кровяной шистосомой из-за преимущественной локализации в сосудах человеческого организма.
Существует несколько видов шистосом, которые патогенны для человека.
Шистосома Мансони – это паразит, который вызывает кишечную форму шистосомоза. Она характеризуется поражением вен или венул кишечника, главным образом, мезентериальных сосудов. Это приводит не только к механическим нарушениям стенки кишки, но и к токсическому действию на работу кишечника. Поэтому особенностью такого вида шистосомы является преобладание кишечной симптоматики.
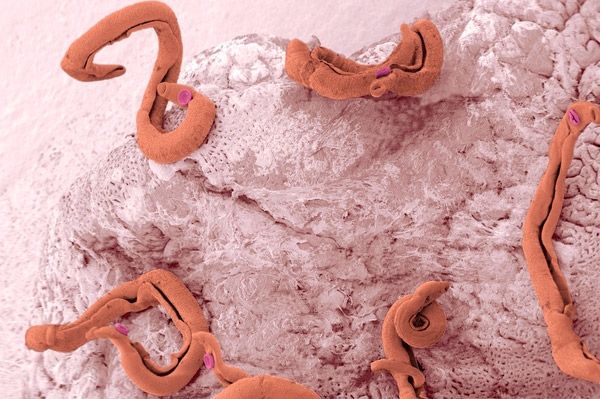
Мочеполовая шистосома или шистосома гематобиум – это возбудитель шистосомоза урогенитальной локализации. Этот вид имеет тело, покрыто шипами, что позволяет ему фиксироваться за слизистую оболочку и выдерживать действие мочи. Этот паразит локализуется в венах малого таза – венах матки, мочевого пузыря, а также отличается высокой мутагенностью. Она вызывает симптомы, которые характерны для локализации возбудителя – нарушения мочеиспускания и половой функции, а также нарушения менструальной функции.
Японская шистосома также является возбудителем кишечной формы, но она имеет более тяжелое течение и распространена именно в районах Индонезии, Японии и Китая. Особенностью патологии является быстрое течение и прогрессирование заболевания, что может вызывать быстрое ухудшение состояния и прогрессирующее нарушение функции печени вплоть до цирроза.
Размеры самца шистосомы составляют около десяти-пятнадцати сантиметров, а самки более двадцати сантиметров. Они живут раздельно несколько месяцев, затем соединяются и самец носит самку до конца жизни. Самцы имеют присоску, с помощью которой могут фиксироваться к внутренней стенке сосуда и активно передвигаться.
Жизненный цикл паразита начинается с того, что яйца, которые продуцирует половозрелая самка выделяются в окружающую среду с фекалиями или мочой. Для дальнейшего развития они должны попасть в пресную воду, где находится их промежуточный хозяин. Яйца проглатываются моллюсками разных родов, где происходит дальнейшее развитие и образование личинок. Личинки шистосомы выходят из моллюска и они способны активно плавать в водоеме.
Пути заражения шистосомами – это контактный. Они проникают в организм человека при купании в водоеме даже сквозь одежду, а также при случайном заглатывании воды или намеренном употреблении воды. Далее после попадания в организм человека личинка проникает в сосуды и активно мигрирует по организму. Место окончательной локализации паразита зависит от вида возбудителя и тропность его определяется тропностью к определенным органам. Далее после активизации в венах определенных органов паразит может жить до сорока лет, при этом выделяется токсин и проявляется соответствующая симптоматика. Также есть местные проявления из-за повреждения стенки органа и нарушения его трофики и венозного оттока.

[13], [14], [15], [16], [17], [18], [19], [20]
Симптомы заражения шистосомозом
Клинические симптомы заражения шистосомозом можно разделить на несколько стадий – допеченочную, печеночную и постпеченочную. Инкубационный период составляет от трех до шести недель. Когда личинка попадает в организм человека, то она на стадии личинки от кишечника или от сосудов кожи попадает в печень. Это и является допеченочной стадией развития паразита. Если шистосома попала сквозь кожу, то в месте проникновения возникает точечная высыпка, зуд, жжение в этой области.
Далее на стадии проникновения может быть аллергическая реакция по всему телу в виде сыпи на коже полиморфной, по типу крапивницы. Острый период заболевания, который соответствует миграции паразита по венозным сосудам организма, характеризуется неспецифическими проявлениями в виде повышения температуры тела, боли в мышцах и суставах и нарушениями сна.
В печеночной стадии в системе воротной вены происходит рост и размножение паразита, что соответствует следующей стадии развития. Постпеченочная стадия развития характеризуется дальнейшей миграцией самца с самкой и локализацией в системе вен малого таза. Это соответствует стадии распространенной инвазии, при которой паразит половозрелый активно двигается непосредственно в органах и откладывет яйца.
Далее, спустя две недели от начала заболевания, могут проявляться уже специфические симптомы со стороны кишечника или мочеполовой системы.
Симптомы со стороны мочеполовой системы возникают вследствие патогенного действия шистосомы. Механическое действие происходит при повреждении яйцами стенок мочеполовых органов – при этом на слизистой оболочке мочевого пузыря вследствие длительного паразитирования наблюдаются эрозии, язвы, признаки воспаления и полипозные реакции. Также происходит токсико-аллергическое влияние из-за постоянной жизнедеятельности шистосомы и выделения продуктов метаболизма в кровь человека. Нарушается трофические процессы мочевого пузыря, матки, что вызывает нарушение деления клеток и является фактором риска развития онкопатологии. Также паразит питается эритроцитами и питательными веществами, что значительно нарушает общую трофику организма человека и дыхательную функцию крови.
При этом также могут быть общие симптомы при миграции паразита и его локализации в легких – появляется приступоподобный кашель, одышка, затрудненное дыхание. Эти симптомы проходят, когда паразит направляется на свое окончательное место локализации. Местные симптомы, главным образом, проявляются в виде нарушения мочеиспускания, боли во время мочеиспускания, а также гематурии (появления крови в моче). Если шистосома локализуется в венах матки или во внематочном пространстве, то тогда могут быть боли внизу живота, не связанные с менструацией, нарушения менструального цикла.
При хроническом течении часто наблюдаются осложнения – стриктуры мочеточников, пиелонефрит, гидронефроз, а также образование камней в почках и мочевом пузыре. Шистосомы могут стать причиной ранней импотенции.
Шистосома Мансони при попадании в организм в острой стадии также имеет похожие симптомы общей интоксикации, боли в мышцах и кожной сыпи. Далее, учитывая ее локализацию, будут выражены симптомы диспепсии. Сначала клинические проявления в виде боли в животе, нарушения стула по типу поносов. Затем при увеличении количества паразитов и яиц происходит сильное механическое раздражение и это приводит к тому, что поносы чередуются с запорами, могут быть выделения слизи и крови в кале. Возникают тенезмы и это может привести к кровотечениям и даже к выпадению прямой кишки.
Японская шистосома характеризуется кишечными симптомами, которые имеют сильное выраженное течение с преимущественным поражением печени. При этом нарушается структура гепатоцитов, что приводит к быстрому развитию цирроза печени. Поэтому вместе с кишечными проявлениями наблюдаются и симптомы в виде увеличения печени, ее болезненности при пальпации, желтого цвета склер и кожных покровов.
Диагностика шистосомы
Диагностика шистосомоза намного упрощается в случае, если есть эпидемиологические данные о купании в водоеме или о контакте с источником инфекции. Данные анамнеза позволяют выявить первые симптомы патологии и изучить течение заболевания.
Анализ на шистосомы проводится с учетом локализации патологического процесса. Если пациент жалуется на мочеполовую систему, то необходимо провести микроскопический анализ мочи – при этом выявляется яйца шистосомы. При овоскопии можно увидеть яйца шистосом, которые имеют овальную форму, вытянутые, на одной стороне находятся шипы. С инструментальных методов иногда есть необходимость в проведении цистоскопии. При этом можно увидеть эрозии на внутренней слизистой оболочке мочевого пузыря, признаки воспаления. В биоптатах можно определить сам возбудитель, его яйца, а также признаки нарушения целостности стенки.
При кишечном шистосомозе подтвердить диагноз можно с помощью исследования кала и микроскопии каловых масс. Если есть признаки слизи и крови в кале, то проводят ректороманоскопию, которая позволяет осмотреть слизистую оболочку кишечника и сделать биопсию. В биоптатах можно определить возбудителя или его яйца, что дает возможность исключить аутоиммунное поражения кишечника (неспецифический язвенный колит). Обязательно проводят общий анализ крови. Специфические изменения, которые могут указать на глистную инвазию, это эозинофилия крови. Это свидетельствует и об активации аллергического звена иммунитета. В биохимическом анализе крови также могут быть изменения в острой стадии в виде повышения печеночных ферментов (щелочной фосфатазы), а также гипербилирубинемия смешанного генеза, особенно если речь идет об Японской шистосоме, которая поражает печень.
Также с целью диагностики проводят иммунологические методы. Для этого определяют наличие антител в организме больного с помощью реакции непрямой гемагглютинации. Наиболее достоверным методом считается определение генетического материала шистосомы в кале, крови, моче или другой биологической жидкости пациента. Для этого проводят полимеразную цепную реакцию, которая позволяет точно определить ДНК паразита и подтвердить диагноз.

[21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35]

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Мочеполовой шистосомоз - хронический тропический трематодоз, протекающий с поражением мочеполовых органов.

[1], [2], [3], [4], [5], [6]
Эпидемиология мочеполового шистосомоза
Шистосомы обитают в мелких венозных кровеносных сосудах мочеполовой системы, в венозных сплетениях малого таза, мочевого пузыря, матки, встречаются в системе воротной вены и разветвлениях брыжеечной вены млекопитающих. Они питаются кровью, частично адсорбируя питательные вещества через кутикулу.
Отложенные яйца мигрируют в мочевой пузырь, дозревают в течение 5-12 дней в тканях хозяина и с мочой выводятся из организма. Окончательное созревание мирацидия происходит в пресной воде при температуре 10-30 °С. В воде из яиц выходят мирацидии, которые внедряются в пресноводных моллюсков рода Bulinus, где в течение 3-6 недель проходят развитие до церкариев по схеме: мирацидии - материнская спороциста - дочерние спороцисты - церкарии. Церкарии, выйдя из моллюска, способны инвазировать окончательного хозяина в течение 3-х суток. Церкарии внедряются через кожные покровы или слизистую оболочку ротоглоточной полости в организм окончательного хозяина, где превращаются в молодых шистосомул, мигрируют в венозные сосуды мочеполовых органов, развиваются и достигают половой зрелости. Спаривание происходит через 4-5 недель после проникновения в хозяина, затем самки откладывают яйца в мелких венозных сосудах.
С помощью острого шипа и цитолизинов, выделяемых личинками в яйцах, часть яиц проникает через стенки сосудов и ткани слизистой оболочки в просвет мочевого пузыря, откуда они выделяются с мочой. Многие яйца задерживаются в стенке мочевого пузыря и окружающих тканях, вызывая воспаление. Одна пара шистосом продуцирует в сутки 2000-3000 яиц. Продолжительность жизни взрослых шистосом составляет в среднем 5-10 лет (хотя известны случаи паразитирования их у человека на протяжении 15-29 лет).

[7], [8], [9], [10], [11], [12], [13], [14]
Что вызывает мочеполовой шистосомоз?
Мочеполовой шистосомоз вызывается Schistosoma haematobium. Размеры самца - 10-15 мм, самки - 20 мм (рис 4.1). Тело у самцов утолщенное, плоское, у самок - нитевидное, более длинное. Присоски слабо развиты. У самца кутикула позади брюшной присоски своими боковыми выростами образует продольный щелевидный гинекофорный канал, в котором помещается самка.
Кутикула самца вся покрыта шипиками, у самок они имеются только на переднем конце. Глотки нет. Пищевод у самцов и самок сначала раздваивается на две ветви кишечника, которые затем снова сливаются. Семенников - 4-5, они расположены в передней или задней части тела. Яичник находится у слияния кишечных ветвей, позади него помещаются желточники. Половое отверстие расположено за брюшной присоской. Яйца овальной формы, без крышечки, с характерным для вида терминальным шипом, размер 120-160 х 40-60 мкм.
Возбудители распространены на территории стран тропического и субтропического пояса между 38° с. ш. и 33° ю. ш., в которых, по данным ВОЗ, ежегодно возникает до 200 млн новых случаев заражения. Пораженность шистосомами наиболее высока у лиц в возрасте от 10 до 30 лет. Повышенному риску заражения подвержены сельскохозяйственные рабочие, работники систем орошения. Заболевание широко распространено в большинстве стран Африки и Среднего Востока (Ирак, Сирия, Саудовская Аравия, Израиль, Йемен, Иран, Индия), а также на островах Кипр, Маврикий, Мадагаскар и в Австралии.
По своему социально-экономическому значению среди паразитарных заболеваний шистосомозы занимают второе место в мире после малярии.
Симптомы мочеполового шистосомоза
Острый период мочеполового шистосомоза совпадает с проникновением церкариев в организм хозяина и миграцией шистосомул по кровеносным сосудам. В этом периоде на стадии внедрения церкариев отмечаются такие симптомы мочеполового шистосомоза как, расширение сосудов кожи, покраснение, лихорадка, зуд и отек кожи. Эти явления проходят через 3-4 дня. После первичной реакции и периода относительного благополучия, длительность которого составляет 3-12 недель, у больного появляются головные боли, слабость, ломота в спине и конечностях, множественные зудящие высыпания типа крапивницы, количество эозинофилов в крови возрастает до 50% и более. Часто увеличиваются печень и селезенка.
В конце острого и начале хронического периодов возникает гематурия, которая чаще бывает терминальной, т.е. кровь в моче появляется в конце мочеиспускания. Больных беспокоят общее недомогание, боли в области мочевого пузыря и промежности; температура тела повышается до 37 °С и выше, еще больше увеличиваются печень и селезенка. Все эти клинические симптомы мочеполового шистосомоза связаны с реакцией организма человека на внедрение яиц шистосом в ткани мочевого пузыря, половых органов и печени.
Прохождение яиц через стенку мочевого пузыря вызывает гиперемию слизистой оболочки и точечные кровоизлияния. Вокруг погибших яиц в толще стенки мочевого пузыря образуются гранулемы, а на их поверхности - бугорки и полипозные разрастания. Вследствие механического повреждения слизистой проходящими через стенку пузыря яйцами часто присоединяется вторичная инфекция и развивается цистит, приводящий впоследствии к тяжелой деструкции тканей мочевого пузыря, изъязвлению слизистой оболочки. Воспалительный процесс может распространяться вверх по мочеточникам к почкам.
Хронический период заболевания наступает через несколько месяцев после инвазии и может продолжаться несколько лет. Поражение мочеточников сопровождается сужением их дистальных отделов и устья, что приводит к застою мочи, образованию камней и создает условия для развития пиелонефрита и гидронефроза. Поздняя стадия болезни характеризуется развитием фиброза тканей мочевого пузыря и его кальцинацией, что затрудняет прохождение яиц и способствует усилению гранулематозных процессов. Яйца в этих случаях подвергаются обызвествлению. Их скопления образуют видные при цистоскопии так называемые песчаные пятна. В результате меняется форма мочевого пузыря, задерживается моча, повышается внутрипузырное давление. Течение болезни может быть легким, средним и тяжелым. В тяжелых случаях болезнь мочеполовой шистосомоз приводит к инвалидности и преждевременной смерти.
У мужчин заболевание может сопровождаться фиброзом семенных канальцев, орхитом, простатитом, а у женщин - полипозом, изъязвлением слизистой влагалища и шейки матки. Возможно развитие проктита, образование свищей мочевого пузыря. Иногда развиваются псевдоэлефантиаз половых органов, колиты и гепатиты. Поражение легких приводит к гипертензии малого круга кровообращения. Развитие фиброза органов, метаплазии эпителия и иммуносупрессии способствует канцерогенезу. В очагах шистосомозов чаще, чем в других местностях, встречаются опухоли мочеполовой системы.
Диагностика мочеполового шистосомоза
В эндемичных очагах предварительный диагноз ставится на основании клинических симптомов мочеполового шистосомоза. Больные жалуются на слабость, недомогание, крапивницу, диуретические расстройства, гематурию, появление капель крови в конце мочеиспускания.

[15], [16], [17], [18], [19], [20], [21]
Лабораторная диагностика мочеполового шистосомоза
Точный диагноз "мочеполовой шистосомоз" устанавливается при обнаружении яиц шистосом в моче, причем их можно обнаружить лишь через 30-45 дней после заражения. Мочу забирают в часы максимальной экскреции яиц (между 10 и 14 часами). Для овоскопии используют методы концентрации: отстаивания, центрифугирования или фильтрации.
Весьма информативна инструментальная диагностика мочеполового шистосомоза. При цистоскопии выявляются истончение сосудов, побледнение слизистой, деформация и гиперемия устьев мочеточников, скопления погибших и кальцифицированных яиц шистосом, полипозные разрастания.
Также дополнительно используются рентгенологическое исследование и серологические методы (например, ИФА).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Симптомы шистосомоза зависят от его формы.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Симптомы шистосомоза мочеполового
В клиническом течении выделяют три стадии: острую, хроническую и стадию исхода.
Симптомы шистосомоза мочеполового, связанные с внедрением церкариев, в виде аллергического дерматита у неиммунных лиц регистрируют редко. Через 3-12 нед скрытого периода может развиться острый шистосомоз. Появляются головные боли, слабость, распространённая болезненность в спине и конечностях, отсутствие аппетита, повышается температура тела, особенно вечером, нередко с ознобом и сильным потом, наблюдают уртикарную сыпь (непостоянно); характерна гиперэозинофилия (до 50% и выше). Печень и селезёнка часто увеличены. Выявляют нарушения со стороны сердечно-сосудистой системы и органов дыхания.
Симптомы шистосомоза кишечного
Шистосомоз кишечный вызывается S. mansoni. Самец имеет размеры 10-12 х 1,2 мм, самка - 12-16 х 0,17 мм. Яйца (130-180 х 60-80 мкм) несколько удлинённые, на боковой поверхности оболочки, ближе к одному полюсу, расположен крупный, загнутый к полюсу шип.
Вскоре после заражения также возможно развитие дерматита, вслед за которым могут появиться лихорадка, слабость, головная боль. Продолжаются эти симптомы шистосомоза кишечного от 1 до 7-10 дней.
В хроническом периоде болезни основные симптомы шистосомоза кишечного связаны с поражением толстой кишки, особенно дистальных её отделов. Возникает дисфункция кишечника в виде жидкого стула, чередования жидкого стула и запора или хронического запора. Отмечают боли ноющего характера по ходу толстой кишки. При обострениях развивается дизентериеподобный синдром: стул учащён, слизисто-кровянистый: схваткообразные боли в животе, тенезмы, лихорадка, как правило, отсутствует. Стихающее обострение сменяется запором; часто образуются трещины заднего прохода, геморрой. При колоноскопии преимущественно в её дистальных отделах регистрируют гиперемию, отёчность слизистой оболочки, множественные точечные геморрагии; иногда обнаруживают полипоз кишечника, инфильтраты в стенке кишки, напоминающие опухоль.
Симптомы шистосомоза японского
Шистосомоз японский вызывается S.japonicum. Самец имеет размеры 9,5-17,8 х 0,55-0.97 мм, самка - 15-20 х 0,31-0,36 мм. Яйца (70-100 х 50-65 мкм) округлой формы, на боковой стороне ближе к одному полюсу расположен небольшой шип.
Острый период болезни, известный как болезнь Катаямы. при японском шистосомозе отмечают значительно чаще, чем при инвазии S. mansoni и S. haematobium. Он может протекать в разных формах - от лёгких, бессимптомных до молниеносных, с внезапным началом, тяжёлым течением и летальным исходом.
При хроническом японском шистосомозе преимущественно поражаются кишечник, печень и брыжейка. Работы последних лет показывают, что даже среди наиболее поражаемого возраста (дети 10-14 лет) желудочно-кишечные расстройства наблюдают только у 44% больных. Беспокоят такие симптомы шистосомоза японского, как: диарея, запор или их чередование; в стуле возможны слизь, кровь: беспокоят боли в животе, метеоризм. Иногда выявляют аппендицит. Занос яиц в портальную систему приводит к тому, что через 1-2 года после инвазии развивается перипортальный фиброз, в последующем - цирроз печени, все проявления портальной гипертензии и спленомегалия, причём селезёнка может увеличиваться до больших размеров и становиться очень плотной. Тяжёлое и частое осложнение японского шистосомоза - кровотечение из расширенных вен пищевода. Поражения лёгких имеют такую же природу, как и при других формах шистосомозов. но при инвазии S.japonicum развиваются реже. чем при кишечном и мочеполовом шистосомозе.
Поражение ЦНС может развиться у 2-4% инвазированных. Неврологические симптомы шистосомоза японского появляются уже через 6 нед после заражения, т.е. после того, как паразиты начинают откладывать яйца; в большинстве случаев эти симптомы становятся заметными в течение первого года болезни. Наиболее частый симптом - джексоновская эпилепсия. Также развиваются признаки энцефалита, менингоэнцефалита. гемиплегии, параличи. В запущенных случаях кровотечения из расширенных вен пищевода, нарастающая кахексия и вторичная инфекция приводят к смерти больного.
Шистосомоз, вызываемый S. mekongi, регистрируют в бассейне реки Меконга в Лаосе, Кампучии, Таиланде. Яйца его возбудителя сходны с яйцами S.japonicum. но мельче. Патогенез и симптомы шистосомоза S. mekongi идентичны таковым японского шистосомоза.
Читайте также:

