Паразитарная теория рассеянного склероза
Обновлено: 13.05.2024
Иммуногенетика рассеянного склероза. Предрасположенность к рассеянному склерозу
Наибольшее развитие иммуногенетические исследования получили при таком распространенном аутоиммунном заболевании нервной системы, как рассеянный склероз. Данные, полученные при анализе различных популяций, свидетельствуют о том, что у больных рассеянным склерозом достоверно повышена частота встречаемости антигенов HLA-A3, HLA-B7, HLA-DR2, HLA-DR3, HLA-DQ6 и некоторых других [Завалишин И.А., 1990; Гусев Е.И. и др., 2001; Olerup О., Hillert J., 1991; Dyment D. et al., 1997]. При рассеянном склерозе отмечена также ассоциация болезни с определенными гаплотипами HLA, включающими специфические аллельные комбинации локусов главного комплекса гистосовместимости (в указанных комбинациях, в частности, обнаруживается преобладание аллеля HLA-B7- возможно, как следствие неравновесного сцепления с основным гаплотипом локуса DRB1) [Гусев Е.И. и др., 2001; Hauser S.etal., 1989; Allen M. et al., 1994].
Поскольку гены фактора некроза опухоли тесно сцеплены с локусом HFA-DR на 6-й хромосоме, указанное специфическое распределение аллелей TNF может быть в какой-то степени обусловлено наличием достоверной ассоциации между аллелями HLA-комплекса и рассеянным склерозом. Однако обнаружение повышенного уровня TNF в демиелинизирующих бляшках и спинномозговой жидкости больных рассеянным склерозом [Selmaj К. et al., 1991; Sharief M, Henteges R., 1992], a также положительный эффект растворимой формы TNF на активность процесса у больных рассеянным склерозом [Dyment D. et al., 1997] свидетельствует о патогенетической значимости фактора некроза опухоли при данном заболевании.

Существование наследственной предрасположенности к рассеянному склерозу подтверждается наличием семейных случаев данного заболевания (до 10%), более высокой конкордантностью по рассеянному склерозу среди монозиготных близнецов по сравнению с дизиготными парами, а также более высокой (в 20-30 раз) заболеваемостью рассеянным склерозом среди родственников больных по сравнению с общей популяцией [Завалишин И.А., 1990; Гусев Е.И. и др., 2001; Dyment D. et al., 1997]. В связи с этим ДНК-тестирование и выявление конкретных полиморфизмов в указанных генах имеет прогностическое значение для определения степени риска заболевания рассеянным склерозом у родственников больных (в более широком смысле - для выявления круга лиц, предрасположенных к рассеянному склерозу). Результаты иммуногенетического анализа могут также играть определенную диагностическую роль, особенно в некоторых сложных клинических ситуациях. Так, например, по мнению ряда авторов, выявление у больных ретробульбарным невритом аллеля HLA-B7 позволяет, по-видимому, с большей уверенностью говорить о возможности дебюта рассеянного склероза и значительпом риске развития в дальнейшем соответствующего распространенного поражения центральной нервной системы.
Рассеянный склероз.
Рассеянный склероз возникает у людей преимущественно молодого возраста (от 20 до 35 лет). Редко он начинается в более молодом или более позднем возрасте. Давно обратили внимание на то, что в разных регионах Земли эта болезнь встречается с различной частотой. Ей подвержены главным образом жители северных стран. Так, например, в Таджикистане почти не встречаются страдающие ею больные из местных жителей, а в Беларуси они составляют около 5% всех больных с органическими поражениями нервной системы. Более всего распространен рассеянный склероз в Скандинавских странах, в Ирландии, Германии. В Южной Африке и Австралии местное население им практически не болеет, это заболевание там встречается почти исключительно у приезжих из Европы. Редко возникает оно и в странах Южной Америки, Южной Азии.
Генетические исследования показали, что рассеянный склероз чаще встречается в той части популяции населения, где распространены гены, контролирующие выработку определённых антигенов (выявляемых в лейкоцитах). Эти антигены являются химическими веществами, обеспечивающими индивидуальные свойства тканей организма, от которых зависит и тканевая совместимость при пересадке органов. С наличием или отсутствием определенных антигенов системы тканевой совместимости связывают различные особенности течения заболевания.
Наиболее распространенной теорией развития рассеянного склероза является инфекционно-аллергическая. На значение инфекционного фактора указывает следующее. Заболевание часто проявляется или обостряется после каких-либо простудных и иных инфекционных состояний. Начало его обычно сопровождается общевоспалительными реакциями: субфебрильной температурой, увеличением количества лейкоцитов в крови и цереброспинальной жидкости, реакцией клеток ретикулоэндотелиальной системы, иногда изменениями функции печени и появлением признаков миокардита. Течение заболевания с периодическими обострениями также характерно для хронических воспалительных процессов. При патогистологическом исследовании нервной системы обнаруживают изменения, имеющие характер воспалительного процесса.
Развитие патологического процесса при рассеянном склерозе хорошо изучено. В белом веществе головного и спинного мозга происходит распад липоидной оболочки вокруг нервных волокон. В этом процессе участвует иммунологическая реакция организма. Источниками антигенов в организме могут быть токсины бактерий, белковые молекулы вирусов, измененное вирусом мозговое вещество и др. Процесс бывает многоочаговым и в начальной стадии обратимым, с чем и связаны ремиссии и экзацербации (обострения) в течении болезни. При разрушенной миелиновой оболочке нервное волокно продолжает проводить нервные импульсы, но медленней и меньшей силы. В дальнейшем поражается и сам осевоцилиндрический отросток. Функция проведения импульса страдает тогда более грубо и стойко.
В большинстве случаев рассеянный склероз протекает длительно, с обострениями и ремиссиями. Реже встречается острое или подострое течение заболевания. У некоторых больных ремиссии выражены слабо и процесс приобретает неуклонно прогрессирующее течение. Несмотря на ремиссии, в большинстве случаев неврологические симптомы прогрессируют.
Клинические проявления заболевания весьма разнообразны и состоят из двигательных, зрительных, глазодвигательных и координаторных нарушений. Каждое из этих расстройств может появляться самостоятельно или сочетаться. В дальнейшем возможен полный или почти полный регресс неврологических симптомов, которые могут вновь возникнуть или усилиться. Чаще всего у больных развиваются спастические парезы конечностей. Повышается тонус мышц, оживляются рефлексы, появляются патологические знаки (симптомы Россолимо — Вендеровича, Бабинского, Бехтерева, Оппенгейма и др.). Обычно сначала развивается слабость в ногах. Это приводит к затруднению походки, в частности ходьбы по лестнице. Ноги начинают подгибаться в коленных суставах, подворачиваются в голеностопных суставах, что может приводить к падению. В то же время больные ощущают скованность, напряженность в ногах, ходят они как будто на ходулях, что связано с повышением мышечного тонуса.
Рано появляются координаторные расстройства — мозжечковая атаксия. Больные шатаются как стоя, так и при ходьбе, что приводит в ряде случаев к падению. При попытке выполнить точное движение рукой возникает дрожание (интенционный тремор). Все движения больных замедляются и в то же время становятся размашистыми, неточными. Речь тоже замедляется, появляется тенденция разбивать слова на слоги (скандирование речи). Выраженные парезы и атаксия значительно ограничивают трудоспособность пациента, его способность к самостоятельному передвижению, обслуживанию себя.
Зрительные и глазодвигательные нарушения протекают в виде преходящих расстройств остроты зрения и ощущения двоения предметов. На глазном дне обычно обнаруживают частичную атрофию зрительного нерва или еще более легкие изменения в виде побледнения височных половин дисков зрительных нервов. Когда заболевание начинается с расстройства остроты зрения, некоторое время это расценивают как неврит зрительного нерва. Функции его обычно хорошо восстанавливаются и редко сохраняются грубые нарушения зрения.
При выраженном поражении спинного мозга нарушается функция тазовых органов. Становится трудно удержать мочу при малейшем позыве, больной не успевает дойти до туалета и упускает ее (императивное мочеиспускание). Иногда развивается недержание мочи (автоматическая работа мочевого пузыря). Реже страдает акт дефекации.
Расстройства чувствительности при рассеянном склерозе обычно бывают негрубыми и чаще в виде парестезии (ощущения покалывания, ползания мурашек, стягивания в области пояса, конечностей).
Изменяется психика таких больных. У большинства выявляются снижение критики к своему состоянию и эйфория. В начальных стадиях заболевания эти расстройства не столь выражены и больной, естественно не теряет надежды на выздоровление. Вместе с тем и при стойких грубых поражениях головного и спинного мозга у больных нет ощущения несчастья, чем и характеризуется снижение критики к своему состоянию. Эти особенности психики облегчают переживание своих дефектов.
Примерно в 10% случаев встречается доброкачественное течение рассеянного склероза с длительными ремиссиями, доходящими до 20 и даже 30 лет, с почти полным регрессом после каждого обострения. Такие больные долго сохраняют работоспособность. Иногда инвалидизация может наступить значительно раньше, особенно при занятии физическим трудом. Прогноз в отношении выздоровления неблагоприятный.
Опасности для жизни само заболевание обычно не представляет. Однако ограничение подвижности в течение многих лет может приводить к присоединению сопутствующих заболеваний (пролежни, воспаление легких и мочевыводящих путей). Борьба с этими осложнениями составляет важную задачу при обеспечении ухода за такими больными. Лечение проводится с учетом стадии заболевания и переносимости лекарств (часты аллергические реакции и возможны другие осложнения от проводимой терапии). В острой стадии заболевания назначается противоспалительная (противовирусная) терапия — интерферон, лимфоцитарный гамма-глобулин, курсы ДНК-азы и РНК-азы, антибиотики. При выраженных аллергических реакциях добавляют антигистаминные и десенсибилизирующие препараты (димедрол, супрастин, тавегил). В недавнем прошлом широко применяли кортикостероиды. В последнее время стали воздерживаться от их назначения в связи с неблагоприятным воздействием их на изменяющуюся при рассеянном склерозе иммунологическую систему.
Положительное влияние оказывают курсы лечения препаратами, стимулирующими защитные силы организма. Всем больным назначают витамины группы В (В1 , В6 , B12), никотиновую кислоту в возрастающих дозах (от 1 до 5—10 мл), препараты, улучшающие микроциркуляцию в нервной системе. Важное место занимает симптоматическая терапия: при спастических парезах назначают мидокалм, фенибут, при вялых парезах, недержании мочи — прозерин, галантамин. Уже упоминалось о важности тщательного ухода за такими больными с целью профилактики пролежней (лежачих больных надо поворачивать на бок через каждые 1 — 2 ч, кожу спины и крестца протирать камфорным или салициловым спиртом, проводить ультрафиолетовое облучение субэритемной дозой, применять прокладки, подушки, мягкие валики в местах соприкосновения парализованных конечностей, например между коленками) и уросепсиса (при задержке мочи устанавливается система Монро или надлобковый свищ, проводится промывание мочевого пузыря антисептическими растворами после катетеризации и т. п.).
Необходимо соблюдение деонтологических принципов при обслуживании таких больных. Следует поддерживать хороший настрой на преодоление болезни, используя имеющуюся тенденцию к эйфории, однако не надо внушать неоправданных надежд на быстрое и полное выздоровление. Приходится тактично ограничивать больных в их безудержных поисках новых средств лечения, зачастую недостаточно еще обоснованных и проверенных. Следует рассеивать страхи больных и их родственников перед возможностью заразиться этим заболеванием или передать его по наследству. Очень важно занять такого человека посильным делом, надомной работой, воспитанием детей и т. п.
- Вернуться в оглавление раздела "Неврология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Гельминтные инфекции ЦНС. Рассеянный склероз и боль
Инфицировать ЦНС могут три гельминта: Trichinella spiralis, Taenia solium и Echninococcus granulosis. Первые два попадают в организм человека при употреблении инфицированной, неадекватно приготовленной свинины или дичи (например, мяса медведя). Е. granulosis заселяют собак, яйца гельминтов выделяются с фекалиями, откуда могут попасть к людям. В какой-то момент паразит из кишечника может транспортироваться кровью в головной мозг, где вызовет большие пространственные повреждения мозга. Эти повреждения выявляют на МРТ или КТ. Неврологические симптомы будут зависеть от локализации повреждений.
Трихиноз с поражением ЦНС считается окончательно диагностированным при выявлении в СМЖ личинок. Заболевание обычно лечат преднизоном для подавления иммунного ответа на нематоды, который часто сопровождается значительной эозинофилией в СМЖ. Для подавления паразита назначают мебендазол.
Личинки Т. solium развиваются в мозге. Окончательный диагноз можно поставить с помощью биопсии одного из цистных повреждений. Лечение: глюкокортикостероиды для подавления иммунного ответа плюс албендазол или празиквантел.
Эхинококковые цисты обычно появляются в печени или легких, но если цисты разрываются, яйца гельминтов могут попасть в мозг, где разовьются новые цистные повреждения. Такие цисты часто обнаруживают при МРТ или КТ.
Хирургическое удаление цисты — радикальная терапия, но ни в коем случае цисту нельзя разрывать, т.к. яйца попадут с кровотоком в другое место в организме человеке. Применение албендазола во время операции может уменьшить риск распространения инфекции.
Рассеянный склероз
Рассеянный склероз — хроническое воспалительное состояние ЦНС. Обнаружено, что интерферон уменьшает тяжесть и частоту рецидивов. Его назначают 1 раз в день или через день в виде инъекций, но возможны неблагоприятные гриппоподобные эффекты: боль в мышцах и озноб. Недавно для лечения рецидивов рассеянного склероза стали использовать глатирамера ацетат, который, вероятно, действует как агонист IL-4-, IL-6- и IL-10-peцепторов. В более поздней стадии клинического развития рассеянного склероза для лечения используют множество а4-интегрин-антагонистов типа натализумаба. Однако испытания с натализумабом были остановлены из-за множества летальных исходов от лейкоэнцефалопатии.
Боль — важнейший компонент защитной системы организма, сигнализирующий о повреждении. Интенсивная боль драматично ухудшает качество жизни пациента. Боль часто связана с целым рядом физиологических и центральных нарушений (например, беспокойством, депрессией, бессонницей, анорексией) и глубокими изменениями автономной функции (например, частотой сердечных сокращений, кровяным давлением, непроизвольным мочеиспусканием). Боль имеет две формы:
• острая боль, которая носит кратковременный характер, обычно продолжается только во время повреждения ткани; представляет собой естественную, физиологическую защитную реакцию организма;
• хроническая боль, которая сохраняется даже при нормальных механизмах выздоровления, а также при таких болезнях, как ревматоидный артрит; может длиться в течение нескольких недель, месяцев или даже лет.
Физиологические функции хронической боли, если таковые вообще имеются, неизвестны. Однако ясно, что боль является важным компонентом ответа на различные травмы (например, ожоговые повреждения), хирургические вмешательства (например, послеоперационные боли) и заболевания (например, артрит, рак, болезни сердца, серповидно-клеточный криз).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 41 год.
Над статьей доктора Новиков Ю. О. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям. [1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита. Исследователи из Гарвардской медицинской школы обнаружили, что риск рассеянного склероза увеличивается в 32 раза после заражения вирусом Эпштейна – Барр . Также учёные установили, что вероятность развития РАС не повышалась при инфицировании цитомегаловирусом и вирусом герпеса [17] .
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
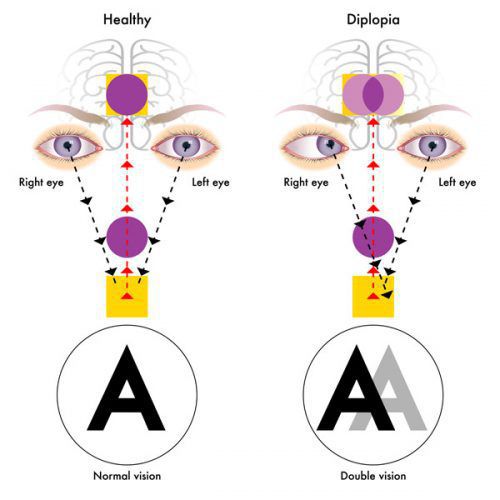
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.

Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
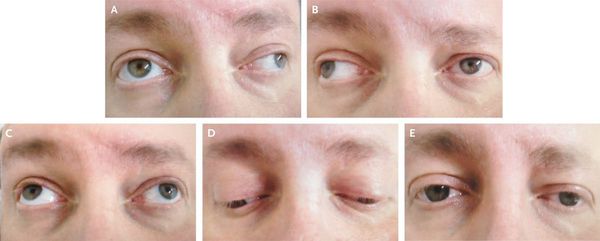
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
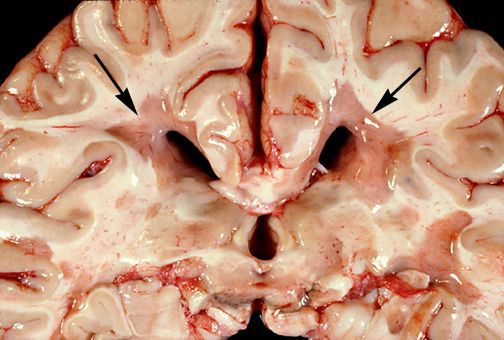
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
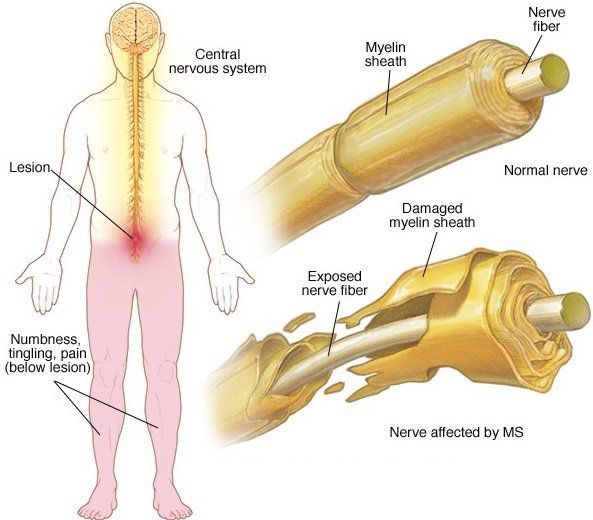
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
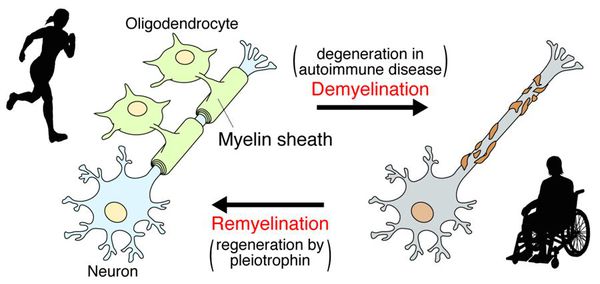
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
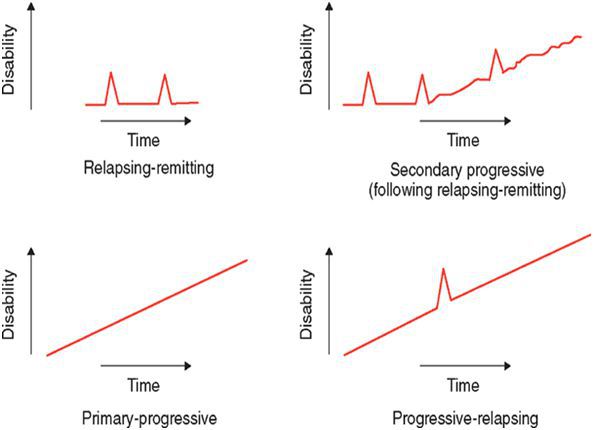
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
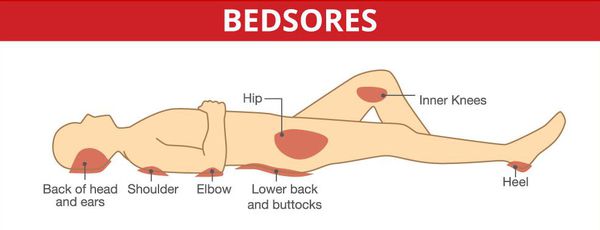
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
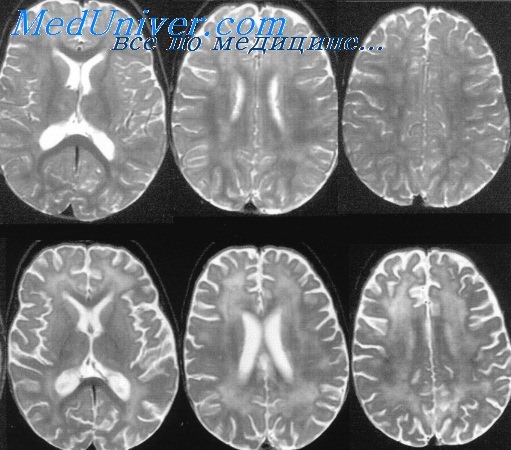
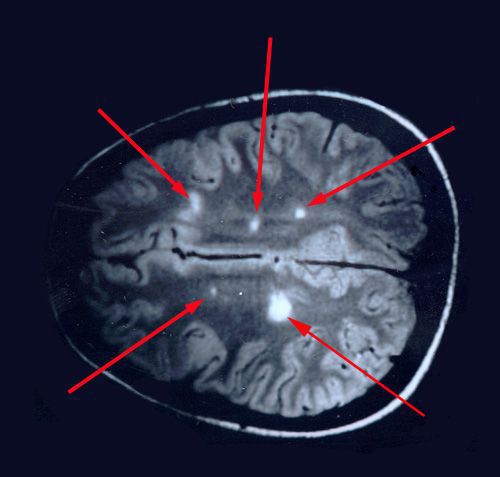
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]

Рассеянный склероз — не такая распространенная проблема, как сердечно-сосудистые заболевания или злокачественные образования, которые лидируют среди причин смерти. Однако об онкологии или болезнях сердечно-сосудистой системы говорят много: мы более-менее представляем, и у кого их ждать, и на какие симптомы обратить внимание, и какой у них прогноз. О рассеянном склерозе пациент часто впервые слышит от врача и даже не представляет, с чем предстоит столкнуться.
В сегодняшнем материале мы поговорим о причинах этого заболевания и подробно расскажем, у кого оно встречается чаще.
Эпидемиология рассеянного склероза
В случае рассеянного склероза невозможно сходу назвать число, чтобы дать понятие о распространенности заболевания, потому что в разных частях света она отличается. ВОЗ совместно с Международной Федерацией Рассеянного Склероза составляет атлас, где отражена частота встречаемости РС.
Если усреднить данные по всем регионам, получается значение около 33 случаев на 100 тысяч человек (2013 год). На территории России оно варьирует от 20 до 60 случаев на 100 тысяч, то есть россияне в зоне высокого риска.
Традиционно распространенность делят на зоны:
- Высокого риска, где распространенность более 50 случаев; к ним относятся север США и юг Канады, юго-восточная Австралия, северная Европа. Например, в Северной Америке распространенность РС — 140 случаев на 100 тысяч, в Швеции — 189 случаев;
- Умеренного риска, к которым относятся южная и восточная Европа, юг США и часть регионов южной Америки, прочие регионы Австралии, кроме юго-восточного. Например, распространенность РС в Албании — 22 случая на 100 тысяч, самая низкая в Европе;
- Низкого риска, где встречаемость РС ниже 10 случаев на 100 тысяч, в этой группе большинство стран Южной Америки, Азии, Африки; например, в Японии встречается всего 2–6 случаев этой болезни на 100 тысяч человек.
Существует гипотеза, что распространенность зависит от географической широты: даже если посмотреть на карту, можно увидеть, что она тем выше, чем дальше страна от экватора. Однако есть и значимые исключения (например, Япония на той же широте, что и многие страны Европы с высоким риском, но там РС очень редок), и к тому же, в последнее время из-за миграции эта тенденция стирается. К вопросу о миграции нужно добавить, что восприимчивость (или, наоборот, устойчивость) к этому заболеванию сохраняется при переезде, например, все так же редко болеют РС выходцы из Японии, которые уже несколько поколений живут в США. Наоборот, высокая распространенность РС в Америке создается именно за счет европейских завоевателей, потому что коренные американцы практически им не болеют. Таким образом, прослеживается некоторая зависимость от расы — именно представители европеоидной подвержены РС в большей степени.
Женщины болеют рассеянным склерозом чаще, чем мужчины — эта особенность общая для большинства аутоиммунных заболеваний. В среднем на одного мужчину с РС приходится две женщины с таким диагнозом, и, согласно мировой статистике, от года к году диспропорция нарастает; возможно, это связано с изменениями в репродуктивном поведении (беременность и роды отчетливо влияют на развитие и течение РС), эпигенетическими факторами и экологией. Интересно, что первично-прогрессирующего РС это не касается, для этой формы наблюдается соотношение 1:1.
Средний возраст начала для ремиттирующих форм составляет 29–32 года — самый расцвет сил; у многих в этом возрасте только появляются дети и стабильная карьера, и в этот момент болезнь вносит свои коррективы. У женщин средний возраст дебюта РС меньше на 5 лет. Первично-прогрессирующий рассеянный склероз дебютирует обычно в возрасте 35–39 лет. Впрочем, эти рамки не строгие, и болезнь может начаться как раньше, так и позже: около 5 % случаев развития РС приходятся на возраст до 18 лет, как правило, в пубертатный период; от 3 до 12 % случаев — дебют в возрасте старше 50.
Что касается продолжительности жизни, рассеянный склероз сокращает ее в среднем на 7–14 лет. В 50 % случаев причиной становятся инфекционные осложнения, которые пациент с неврологическим заболеванием переносит очень тяжело. За последние десять лет с введением болезнь-модифицирующей терапии продолжительность жизни возросла на 50 %. Новые методы лечения, которые активно разрабатываются, могут впоследствии дать и еще лучшие результаты.
Этиология рассеянного склероза
до настоящего времени полностью не исследована, однако выявлен ряд факторов, которые вносят в развитие заболевания свой вклад.
Рисунок 1 | Потенциальные причины этиопатогенеза рассеянного склероза. Источник: Mechelli R. et al. Multiple sclerosis etiology: beyond genes and environment //Expert review of clinical immunology. – 2010
1. Среди генов, изменения в которых ассоциированы с рассеянным склерозом, в первую очередь были обнаружены принадлежащие главному комплексу гистосовместимости — еще одна типичная черта аутоиммунных заболеваний. В дальнейшем этот список пополнили гены, найденные в ходе исследований по полногеномному поиску ассоциаций (GWAS):
Впрочем, вклад каждой отдельной выявленной мутации в перечисленных генах на практике оказывается исчезающе мал, и поиски концепции, которая исчерпывающе объяснила бы генетическую основу рассеянного склероза, продолжаются. Обнаружено, например, что имеет значение, от какого родителя унаследован ген, то есть имеет место эффект импринтинга.
2. Роль в генетической предрасположенности к рассеянному склерозу может играть альтернативный сплайсинг. Исследования пока проводились только на мышах с экспериментальным аутоиммунным энцефаломиелитом, который обычно служит моделью рассеянного склероза. При сравнении с устойчивой к этому заболеванию линией выявили несколько генов, которые подвергаются сплайсингу иначе; эти гены участвуют в межклеточной коммуникации и регуляции транскрипции.
Также известно, что продукт транскрипции характерного для РС генетического варианта IL-7R-альфа (он же CD27, альфа-субъединица интерлейкинового рецептора) вызывает альтернативный сплайсинг в собственном же гене — из него чаще элиминируется определенный экзон. В результате повышается продукция растворимой формы IL-7R-альфа и создается предрасположенность к активному функционированию путей иммунного ответа с его участием.
3. Еще одно возможное звено в развитии предрасположенности и цель для лечения — микроРНК; они участвуют в посттранскрипционном процессинге путем подавления трансляции. Этот феномен называется РНК-интерференцией. Уже известно, что эта функция микроРНК нарушена при злокачественных опухолях, и разрабатывается терапия, основанная на РНК-интерференции. Но есть у них и множество других функций: регуляция развития иммунных клеток, воспалительного ответа, участие в патогенезе нейродегенеративных заболеваний.
Детальная разработка этого вопроса еще впереди, но уже имеется несколько исследований. Например, выявлены три микроРНК, опосредующие развитие РС ремиттирующего течения; обнаружена микроРНК miRNA-145, со специфичностью 89 % отличающая больного с РС от здорового; выявлены 165 типов микроРНК, функционирующих при РС иначе, чем у здоровых из группы контроля.
4. Эпигенетические процессы могут влиять на экспрессию генов главного комплекса гистосовместимости.
Было показано, что ингибитор гистондеацетилазы трихостатин А индуцирует транскрипцию гена MHC II DRA (альфа субъединица рецептора лейкоцитов, DRA — от antigen D related, alpha subunit) и провоцирует изменения в функционировании всего класса II генов главного комплекса гистосовместимости. То есть, их работа, возможно, контролируется ацетилированием гистонов.
Кроме того, высказывалась гипотеза, что при РС может быть изменена активность одного из промоторов гена MCH2TA, активатора транскрипции генов комплекса MHC второго класса. Однако при исследовании клеток крови дискордантных по РС монозиготных близнецов отличий обнаружено не было; предполагают, что нужно исследовать и другие ткани, чтобы окончательно отвергнуть эту идею.
Также эпигенетические процессы могут лежать в основе повреждения олигодендроцитов при РС. Здесь речь скорее о патогенезе уже развившегося заболевания, чем об этиологии и предрасположенности, но они также относятся к реализации генетической информации и будут упомянуты в разделе о генетической основе РС.
Макроскопически нормальное белое вещество (normal-appearing white matter, NAWM) на самом деле может также быть поврежденным; нарушения в процессе его формирования и структурные отличия обусловлены дефектностью основного белка миелина (myelin basic protein, MBP), а именно его цитруллинированием. Уровень цитруллинирования миелина коррелирует с тяжестью заболевания. В свою очередь это происходит из-за гипометилирования (что и есть эпигенетический фактор) промотора человеческой пептидиларгининдезаминазы 2 типа (PAD2), а функция этого фермента как раз и состоит в превращении аргинина в цитруллин.
Но эпигенетические эффекты на этом не заканчиваются. Тот же самый цитруллин может образоваться из аргинина и на остатках гистонов — еще одного звена эпигенетического контроля. Высокий уровень цитруллинирования гистонов H3 был обнаружен и у пациентов с РС, и у мышей с экспериментальным энцефалитом. Этот процесс опосредуется уже PAD 4 типа, которая при рассеянном склерозе мигрирует в ядро под действием ФНО-альфа. Предполагается, что вызванные цитруллинированием изменения в структуре хроматина приводят к апоптозу олигодендроцитов.
Во-вторых, реализации наследственной предрасположенности к аутоиммунным заболеваниям часто способствуют вирусные заболевания. Исследована связь рассеянного склероза с инфицированием человеческим герпесвирусом типа 6, вирусом Эпштейна-Барр, бактерией Chlamydia pneumoniae, микобактериями.
Вирусом Эпштейна-Барр инфицирована большая часть человеческой популяции, и среди больных РС составляет 99 % (что важно, не 100 %). Есть данные, что РС чаще встречается впоследствии у перенесших инфекционный мононуклеоз. Механизм заключается, возможно, в персистировании вируса, из-за чего образуются менингеальные эктопические узелки, содержащие B-клетки; также его находят в активных бляшках. Также известно, что вирус влияет на реализацию генетической информации, заключенной в В-клетках, где он имеет свойство персистировать, это изменения направлены именно на то, чтобы геном самого вируса мог длительное время оставаться в состоянии интеграции с клеточным и не стать мишенью иммунной системы.
Также в активных бляшках обнаруживают герпесвирус 6 типа. Предполагают, что он может иметь перекрестные антигены с белками миелина.
Кроме того, существуют эндогенные человеческие ретровирусы. Гены таких вирусов редко играют собственную важную роль, но именно к таким примерам относится ген, кодирующий синцитин-1: он является медиатором проникновения трофобласта в синцитиотрофобласт, что создает возможность имплантации эмбриона. Повышенная экспрессия этого гена в нервной ткани обнаруживается у пациентов с РС, в спинномозговой жидкости обнаруживают РНК соответствующего эндогенного ретровируса (MSRV, что расшифровывается как эндогенный ретровирус, ассоциированный с рассеянным склерозом), а в сыворотке крови — сам синцитин. Если составить географическую карту распространенности MSRV в популяции, она перекрывается с картой распространенности РС. Активации эндогенных ретровирусов также может способствовать инфицирование нейротропными герпесвирусами.
В-третьих, в последнее время широко обсуждается роль витамина D в генезе разных патологических состояний, и рассеянный склероз также не стал исключением. Обнаружили, что витамин D способен к прямому взаимодействию с локусом HLA-DR2, непосредственно связанным с предрасположенностью к РС. В результате изменяется экспрессия этого антигена на поверхности антиген-презентирующих клеток.
В-четвертых, есть отдельные исследования по влиянию образа жизни и средовых факторов, в частности на развитие и тяжесть РС могут влиять курение, диета и инсоляция.
Читайте также:

