Пенициллин при менингококковом менингите
Обновлено: 25.04.2024
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Возбудители
- S.pneumoniae
- N.meningitidis
- Listeria monocytogenes
- Haemophilus influenza
- Streptococcus agalactiae (тип B)
- Enterococcus
- Streptococcuspneumonia и Neisseriameningitidis ответственны за 80% всех случаев бактериального менингита
- По данным CDC имеется следующая частота встречаемости возбудителей: Streptococcuspneumonia 47%, Neisseriameningitidis 25%, стрептококки группы В 12%, Listeriamonocytogenes 8%, Haemophilusinfluenza 7%. Частота – 2,4 случая на 100 000 населения (включая младенцев, детей и взрослых)
- Частота внебольничной инфекции со специфическими патогенами сильно коррелирует в зависимости от возраста пациента
- Дети и молодые люди 2-29 лет: N.meningitidis 60%, S.pneumoniae 27%, стрептококки группы В 5%, H.influenza 5%, L.monocytogenes 2%
- Взрослые 30-59 лет: S.pneumoniae 61%, N.meningitidis 18%,H.influenza 12%, L.monocytogenes 2%
- Взрослые старше 60 лет: S.pneumoniae 61%, N.meningitidis 18%,H.influenza 12%, L.monocytogenes 6%, стрептококки группы В 3%
Клиника
- Клиническая картина: ригидность затылочных мышц, головная боль, изменения сознания, но оно может и отсутствовать. Могут быть жалобы на сыпь и боль в мышцах.
- Менингиальные знаки: симптом Кернига/Брудзинского (менее 5% случаев), ригидность затылочных мышц, признаки поражения черепно-мозговых нервов и другие очаговые неврологические признаки, сыпь (петехиальная, геморрагическая, фульминантная), эпилептические припадки.
- Классическая триада (лихорадка, ригидность затылочных мышц и изменение сознания) встречается только у 44% пациентов, но почти все пациенты демонстрируют по крайней мере 2 из 4 симптомов – головную боль, лихорадку, ригидность затылочных мышц или изменение сознания.
- Обычно для тяжелых пациентов должна соблюдаться следующая последовательность действий: стартовая эмпирическая антибактериальная терапия -> КТ, если есть необходимость -> люмбальная пункция
- Нормальные значения спинномозговой жидкости:
- Давление = 5-15 мм ртутного столба или 65-195 мм водного столба
- Лейкоциты = 0,6
Диагностика
- Люмбальная пункция: выполняется всем пациентам максимально быстро. КТ может быть проведено раньше, если имеется очаговая симптоматика, отек зрительного нерва или тяжелое угнетение сознания или имеется высокий риск развития кровотечения (коагулопатия, тромбоцитопения).
- Спинномозговая жидкость: типичным является давление >30 см, лейкоциты >500 /мл с более 80% нейтрофилов, глюкоза 200 мг/дЛ
- Предикторами гнойного менингита в спинномозговой жидкости являются: лейкоциты > 2000 или полиморфноядерные >1200; глюкоза 220
- Окраска мазка по Граму и определение антибиотикочувствительности культур, выделенных из крови и спинномозговой жидкости, можно сделать позже.
- Другие дополнительные диагностические мероприятия: кровь и СМЖ на микробиологическое исследование, СМЖ на ПЦР (для диагностики, например энтеровируса или вируса простого герпеса)
Лечение
Эмпирическая терапия: дети и взрослые
Этиологическая терапия
- S.pneumoniae (пенициллин-чувствительный – МИК 1,0 мкг/мл): ванкомицин +/– рифампицин
- N.meningitidis: пенициллин, цефотаксим, цефтриаксон – курс лечения минимум 7 дней
- H.influenza: цефотаксим, цефтриаксон, хлорамфеникол. Курс лечения не менее 10 дней
- Listeria: ампициллин +/– гентамицин. Курс лечения 14-21 день
- Enterobacteriaceaespp (E.coli, etc.): цефотаксим, цефтриаксон, меропенем, азтреонам, плюс один из аминогликозидов. Курс лечения не менее 21 дня.
- P.aeruginosa: цефтазидим, цефепим, пиперациллин, азтреонам, меропенем в/в + аминогликозиды
- S.aureus (внебольничный): ванкомицин (+/– триметоприм-сульфаметаксозол + рифампицин для MRSA) или нафциллин (MSSA) (для РФ – цефазолин или оксациллин)
Профилактика
- Использование конъюгированной пневмококковой вакцины предполагает уменьшение количества пневмомкокковых менингитов среди детей и, возможно, опосредованно у взрослых
- Антибиотикопрофилактика не обязательна в случаях пневмококкового менингита, но рекомендована в случае менингитов, вызванных N.meningitidis и H.influenza. ТОЛЬКО В СЛУЧАЕ ТЕСНЫХ КОНТАКТОВ (индивидуально должен решаться вопрос для тех, кто часто спал и ел в том же жилище, что и выявленный случай, например, семья, социальные работники, сексуальные партнеры)
- N.meningitidis: профилактика предусмотрена для домочадцев, социальных работников, сексуальных партнеров и медицинских работников, контактирующих с секретами больного (например, при интубации): ципрофлоксацин 500 мг перорально однократно или рифампицин 600 мг каждые 12 часов х 4 дозы.
- Профилактика в случае H.influenza (рифампицин 20 мг/кг – до максимальной дозы 600 мг/сут каждый день х 4) – обоснована в случае не привитых домочадцев менее 4 лет; в случае контакта не привитых с ухаживающим персоналом – дети до 2-х лет; при множественных повторно происходящих случаях в профилактике нуждаются и дети, и весь ухаживающий за ними персонал.
- H.influenza: гемофильная конъюгированная вакцина рекомендована во время младенчества. N.meningitidis: конъюгированная полисахаридная (MCV4) рекомендована для возраста 11-18 лет или в случае риска менингококковых заболеваний
Детали терапевтического режима
- В лечении рекомендуется учитывать данные окраски по Граму или данные микробиологического исследования.
- Грамположительные диплококки: обычно S.pneumoniae – ванкомицин плюс цефтриаксон или цефотаксим
- Крупные грам-негативные диплококки: обычно N.meningitidis – пенициллин G, цефтриаксон, цефотаксим. Грамположительные палочки или коккобациллярная флора: L.monocytogenes (не перепутать с дифтерийной палочкой) – ампициллин +/– аминогликозид
- Грамнегативные палочки: обычно H.influenza (может выглядеть как коккобацилярная флора) – цефотаксим или цефтриаксон ИЛИ Enterobacteriacae spp или P.aeruginosa – цефотаксим или цефтриаксон или цефтазидим +/– аминогликозид
Режимы дозирования антибактериальных препаратов:
-
50-100 мг/кг до 2 г в/в каждые 8 часов или тобрамицин 5 мг/кг в/в один раз в день
- Пенициллин G 4 млн ЕД в/в каждые 4 часа 3-4 г в/в каждые 4 часа
- Нафциллин/оксациллин 1,5-2 гр в\в каждые 4 часа 1,5-2,0 п в/в каждые 6 часов
- Триметоприм-сульфаметаксозол 4-5 мг/кг/сутки в/в каждые 6 часов – 600 мг/сутки
-
4-8 мг каждые 24 часа 4-8 мг каждые 24 часа 5-7,5 мг каждые 24 часа 5-20 мг каждые 24 часа 10 мг каждые 24 часа
Запомните! При интратекальном введении важно использовать антибактериальные препараты БЕЗ консервантов!
Лечение менингококковой инфекции. Профилактика инфекций менингококка
Все больные с менингококковой инфекцией и при подозрении на нее немедленно госпитализируются в специальное отделение или в бокс. При подозрении на менингококковой инфекцию начинают безотлагательно лечение большими дозами Пенициллина, как наиболее эффективного до сих пор антибиотика при этой инфекции.
Вводят калиевую соль бензилпенициллина внутримышечно из расчета 200-300 тыс. ЕД/кг массы тела в сутки (взрослым 24 млн. ЕД в сутки) через каждые 3 ч (8 раз в сутки). Пенициллин хорошо проникает через гематоэнцефалический барьер и терапевтическая концентрация его при внутримышечном введении через 3 часа достаточная. В связи с этим введение антибиотиков другими способами, включая эндолюмбальное, нецелесообразно. Лечение пенициллином проводят, не снижая дозы до полного окончания курса (5-8 дней).
Лечебный эффект виден через 10-12 ч от начала пенициллинотерапии. Перед отменой пенициллинотерапии проводят контрольную эндолюмбальную пункцию и, если цитоз в СМЖ не превышает 100 клеток в 1 мл и он имеет преимущественно лимфоцитарный характер, лечение им прекращают.
Сочетать пенициллин с другими антибиотиками не рекомендуется, т.к. при этом результаты лечения не улучшаются. При непереносимости пенициллина назначают левомицетин сукцинат натрия в дозе 50-100 мг/кг массы тела в сутки (в 3-4 приема); лечение продолжают 6-8 дней. Возможно лечение ампициллином, тетрациклином, роцефином и др. антибиотиками, но эффективность их уступает пенициллину и левомицетину.
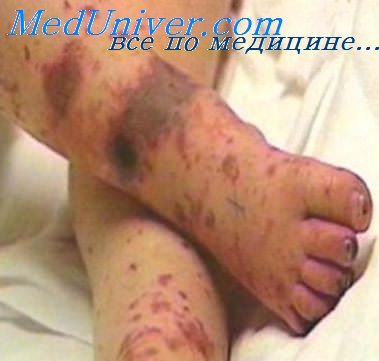
При инфекционно-токсическом шоке больного переводят в реанимационное отделение, внутривенно назначают преднизолон по 5-10 мг/кг в сутки. С целью коррекции кислотно-щелочного состояния вводят раствор бикарбоната натрия; назначают свежезамороженную плазму, альбумин, реополиглюкин; при необходимости - глюкозополяризующую смесь. Показана оксигенотерапия.
Необходим постоянный контроль КЩС, электролитов, газов крови. В тяжелых случаях проводят плазмаферез и ультрафильтрацию плазмы.
Для борьбы с отеком - набуханием мозга, проводимое лечение дополняют форсированным диурезом, применяют глюкокортикоиды (дексаметазон в дозе 0,25-0,5 мг/кг в сутки), ингаляции 30% кислородно-воздушной смеси.
При дыхательной недостаточности, судорожном синдроме, коме показана ИВЛ, противосудорожное лечение, антиоксиданты, антигипоксанты. Назначают препараты, улучшающие микроциркуляцию (трентал). При синдроме Уотерхауса-Фридрихсена внутривенно вводят глюкокортикоиды (преднизолон и др.), при продолжающемся падении АД - допамин в дозах, контролирующих уровень АД.
Профилактика инфекций менингококка
Источником инфекции являются больные менингококковой инфекцией и менингококковыделители. Путь передачи инфекции воздушно-капельный. Наиболее опасны больные менингококко-выми назофарингитами при общении с ними на близком расстоянии (менее 0,5 м). Наибольшее число заболеваний менингококковой инфекцией регистрируется в зимне-весенний период (особенно в феврале-марте). Периодичность эпидемических вспышек- 10-15 лет. Наиболее восприимчивы дети раннего возраста.
Во время эпидемических вспышек заболеваемость менингококковой инфекцией сдвигается в сторону старших групп, болеют и взрослые. Выписку больных из стационара проводят после отрицательного бактериологического результата на носительство менингококка, проведенного не ранее 3 дней после окончания антибактериального лечения. Допускают детей в детские учреждения при отрицательном исследовании на менингококк и не ранее 5 дней после выписки из стационара.
Лица, общавшиеся с больными менингококковой инфекцией, наблюдаются в течение 10 дней. Носителям менингококка проводят санацию левомицетином или ампициллином по 0,5 г 4 раза в день в течение 4 дней амбулаторно.
Проведения дезинфекции в эпидемическом очаге не требуется в связи с малой устойчивостью возбудителя во внешней среде.
Важное значение в профилактике менингококковой инфецкии имеют общие санитарно-гигиенические мероприятия. Введение гамма-глобулина (3 мл) с профилактической целью возможно, но эффективность этого метода нуждается в дополнительном изучении. Для создания активного иммунитета предлагаются различные вакцины. Обнадеживающие данные получены при использовании полисахаридных антигенов менингококка группы В, соединенных с типом С, а также группы А, соединенных с типом С (дивакцины). Показанием к их применению служат четкие сведения о циркуляции типа возбудителя в данном регионе и повышенная заболеваемость МИ (2 и более случаев на 100 тыс. населения). Плановая вакцинация в отсутствие пандемии нецелесообразна.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Антибактериальная терапия при гнойном менингите. Лечение гнойного менингита.
Антибактериальная терапия при гнойном менингите должна начинаться как можно раньше, при тяжелом состоянии больного допустимо ее назначение на догоспитальном этапе. Больные с менингококковым менингитом госпитализируются в специализированное отделение или блок для инфекционных больных, поскольку являются одним из источников инфекции.
Средствами первой очереди выбора при менингококковом менингите являются препараты бензилпенипиллина, которые вводятся по 3—6 млн ЕД каждые 4 ч, при крайне тяжелом течении — до 30—40 млн/сут или по 8— 10 млн ЕД каждые 4 ч внутривенно капельно; пенициллин по 3-12 млн ЕД каждые 4 ч внутривенно; второй очереди выбора — левомицетина сукцинат по 1 г 3 раза в сутки внутривенно. В настоящее время вновь обратились к сульфаниламидам, которые можно вводить всего несколько раз. Используют водорастворимое средство сульфалена меглумин внутривенно, а перорально — сульфамонометоксин. Однократное внутривенное введение 10 мл 18,5 % сульфалена меглумина (эквивалентен 1 г сульфалена) обеспечивает достаточный уровень концентрации препарата в спинномозговой жидкости в течение 3 сут, а 2 г — в течение 7 сут. Сульфамонометоксин назначается внутрь в первые сутки по 2 г.
При пневмококковом менингите средствами первой очереди выбора являются натриевая соль бензилпенипиллина по 5 млн ЕД каждые 4 ч внутривенно капельно, или ампициллин по 3 г каждые 3 ч, либо канамицина сульфат по 250 мг 2 раза в сутки внутримышечно, либо комбинация ампициллина и сульбактама (уназин) по 2-3 г каждые 6 ч, у детей 150 мг/кг в сутки. Средствами второй очереди выбора являются левомицетина сукцинат растворимый по 1 г 3 раза в сутки, либо гентамицина сульфат по 80 мг 2 раза в сутки, либо цепорин (цефами-зин) по 1 г 6 раз в сутки, либо цефтриаксон по 2 г 2 раза в сутки (у детей 50—80 мг/кг в сутки). Все названные препараты вводятся внутривенно.
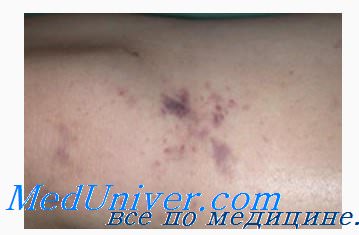
При стафилококковом менингите к средствам первой очереди выбора относятся: метациклин по 1 г 6 раз в сутки внутривенно, либо натриевая соль бензилпенипиллина по 40—60 млн ЕД/сут внутривенно капельно; оксациллина натриевая соль по 2,5—5 г 4 раза в сутки, цепорин по 1 г 6 раз в сутки; комбинация ампициллина и сульбактама по 2-3 г 4 раза в сутки, у детей 150 мг/кг в сутки. К средствам второй очереди выбора относятся: левомицетина сукцинат, цепорин, цефтриаксон, которые применяются так же, как и при менингококковом менингите; латамоксеф 2—4 г 3 раза в сутки (у детей по 100-200 мг/кг в сутки) и амикацин по 3—5 мг/кг 3 раза в сутки.
Критерием успеха антибиотикотерапии и показанием к ее отмене является резкое улучшение состояния больного, обратное развитие менингеального синдрома, падение цитоза в спинномозговой жидкости до 100/3 в 1 мкл при содержании лимфоцитов не менее 75 %.
Наряду с этиотропной проводится патогенетическая и симптоматическая терапия, направленная на борьбу с интоксикацией, нарушениями со стороны дыхательной и сердечно-сосудистой систем, отеком мозга и другими расстройствами. При инфекционно-токсическом шоке при раннем поступлении больного применяется левомицетина сукцинат. Необходимо устранение гиповолемии — внутривенное капельное введение коллоидных растворов — полиглюкина, реополиглюкина, реоглюмана, 5 % альбумина, одновременно с этим внутривенное введение глюкозы, иногда до 20—30 мг/кг в сутки, глю-кокортикоидов, например дексаметазона, по 0,3 мг/кг в сутки. Количество вводимой жидкости — не менее 40 мг/кг в сутки у взрослых, детям первых месяцев жизни — до 100 мл/кг в сутки. Применяют полиионные смеси и салуретики (фуросемид и др.).
Для борьбы с метаболическим ацидозом под контролем осмолярности крови необходимо капельное внутривенное введение 4 % или 8,2 % раствора бикарбоната натрия или трисамина — до 300—600 мл/сут. Точное количество раствора может быть рассчитано по известной формуле Аструла (см. там же). Применяются сердечные средства — строфантин, коргликон, сульфокамфокаин.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Былая эффективность пенициллинотерапии менингита. Принципы лечения пенициллином менингита
Приведенная ниже таблица охватывает данные, касающиеся разных периодов и методов лечения пенициллином. Вначале пенициллин вводили преимущественно в малых дозах, а потом эти дозы стали постепенно увеличиваться. Особенно ценны те сведения таблицы, которые касаются результатов лечения большого числа больных. В клинике болезней уха, горла и носа Одесского медицинского института в течение многих лет применяется следующая методика пенициллинотерапии. Суточная доза пенициллина, назначаемая больным, достигает 800 тыс. — 1 млн. ЕД. Пенициллин вводится внутримышечно через каждые 3 ч.
Такое частое введение пенициллина с соблюдением указанных промежутков времени необходимо для поддержания его концентрации в крови на уровне наибольшей лечебной активности. Эндолюмбальное введение пенициллина не является обязательным элементом комплексного лечения отогенного менингита. Мы в последние годы от этого способа отказались.
В тяжелых случаях отогенного менингита мы предпочитаем вводить в субарахноидальное пространство стрептомицин: взрослым больным через 2—3 дня от 50 до 100 тыс. ЕД, а детям в зависимости от возраста от 20 до 50 тыс. ЕД. Стрептомицин вводится таким образом 2—3 раза.
Лечение большими дозами пенициллина направлено на то, чтобы в кратчайший срок добиться эффекта, т. е. регресса болезненных явлений. Кроме того, применение таких доз пенициллина имеет и другое значение. Оно способствует выявлению другого внутричерепного осложнения, которое вызвало менингит или ему сопутствует. Большие дозы пенициллина благодаря их лечебному эффекту быстро снижают менингеальные явления и температурную реакцию, тем самым облегчают распознавание других внутричерепных.заболеваний (абсцесса мозга, синустромбоза и др.), с которыми менингит часто комбинируется.
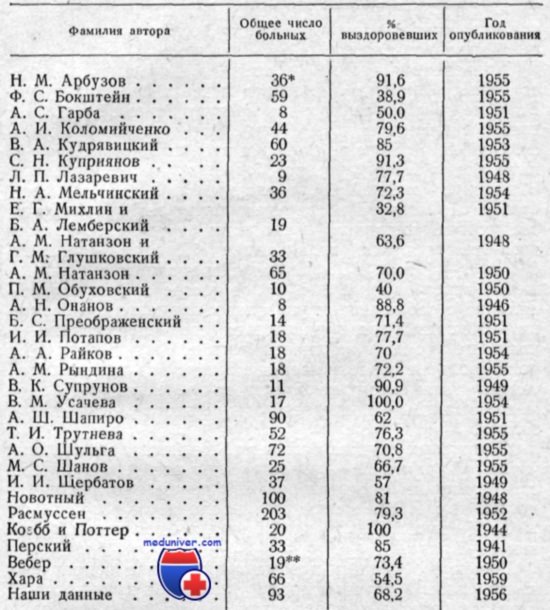
Отсюда, однако, не следует, что чем больше суточная доза пенициллина, тем лучше. Применение пенициллина должно быть рациональным и исходить из терапевтической эффективности его дозировок в каждом отдельном случае. Суточная доза пенициллина, равная 1 млн. ЕД, является, по нашим наблюдениям, вполне достаточной для получения положительного и быстрого результата.
В детском возрасте доза пенициллина соответственным образом уменьшается и в зависимости от возраста и тяжести процесса колеблется приблизительно в пределах 300—600 тыс. ЕД в сутки.
Под влиянием пенициллинотерапии общее состояние больного довольно быстро улучшается. Улучшение наступает уже на второй—третий день после начала лечения или несколько позже. Температура в большинстве случаев падает постепенно, доходит до субфебрильных цифр и на этом уровне иногда может держаться долго. Затем, почти в порядке последовательности, исчезают ригидность мышц затылка, симптом Кернига, патологические рефлексы и головная боль. Нормализуется состав крови, снижается лейкоцитоз, выравнивается лейкоцитарная формула, снижается РОЭ.
Большое значение, как показатель благоприятного течения процесса, имеет химический, особенно цитологический состав спинномозговой жидкости. Ликвор в процессе выздоровления, как уже сказано в другом месте, приобретает нормальный вид: цитоз снижается, процентное содержание белка падает и т. п.
Однако следует учесть, что благоприятные сдвиги, отмечаемые в течении болезни, происходят под влиянием комплексного лечения, состоящего из оперативного вмешательства и применения пенициллина. Указанное лечение оказывает мощное терапевтическое воздействие как на течение, так и на исход патологического процесса. Учет сдвигов, происходящих в картине болезни, производится методом клинических наблюдений и лабораторных исследований.
Лечение пенициллином нужно проводить вплоть до ликвидации основных объективных и субъективных симптомов менингита. Терапия отогенного менингита в наших случаях продолжается в среднем 8, максимум 10— 12 дней. В отдельных случаях длительность лечения превышает указанные сроки.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Д-р A.R. Tunkel, Department of medicine, medical College of Pennsylvania and Hahnemann University School of Medicine, Philadelphia, PA.
Д-р A.R. Tunkel, Department of medicine, medical College of Pennsylvania and Hahnemann University School of Medicine, Philadelphia, PA.
Д-р WM. Scheld, Department of Medicine and Neurosurgery, University of Virginia School of Medicine, Charlottesville, VA, USA.
Корреспонденция: Allan R. Tunkel, Division of Infectious Diseases, Medical College of Pennsylvania, 3300 Henry Avenue, Philadelphia, PA 19129, USA.
О стрый менингит может быть вызван разнообразными инфекционными агентами. Однако наибольшую проблему представляет бактериальный менингит, который может иметь фатальные последствия, если лечение начато с опозданием. В данной статье мы рассматриваем клиническое состояние больных острым менингитом, заразившихся при обычных социальных контактах (в том числе инфекции, вызванные Haemophilus influenzae типа В, N eisseria meningitidis или Streptococcus pneumoniae), подходы к диагностике и раннее, экстренное оказание помощи, включая эмпирическую антимикробную терапию.
В рамках системы Medline мы провели поиск англоязычных публикаций, посвященных острому бактериальному менингиту, появившихся в период с 1980 по 1995 г. Для обзора были отобраны найденные работы, кроме того, мы воспользовались цитируемыми в них источниками и своим собственным архивом.
Нас интересовали клинические описания случаев, сведения о диагностике и проводимом лечении, особенно данные проспективных рандомизированных исследований, которые могли дополнить наше собственное представление о том, какой тактики ведения пациента с острым менингитом следует придерживаться. Не были оставлены без внимания и ретроспективные исследования и описания отдельных случаев, так или иначе затрагивающие вопросы оказания помощи таким больным.
Клинические проявления
Жар, головная боль, менингизм и признаки церебральной дисфункции (потеря ориентации, бред или сниженное сознание) отмечаются примерно у 85% пациентов, поступающих с острым бактериальным менингитом [1, 2]. Менингизм может быть слабо выраженным или явным, а также сопровождаться симптомами Кернига и/или Брудзинского, хотя эти признаки наблюдаются только у 50"о взрослых больных бактериальным менингитом и их отсутствие никогда не исключает диагноза. Другие клинические проявления включают паралич черепных нервов (заметно поражаются нервы III, IV, VI и VII) и локальные церебральные симптомы (10 - 20% больных), припадки (около 30%) и рвоту (35%). Отек диска зрительного нерва обычно не наблюдается у больных бактериальным менингитом (менее 1% случаев начальных проявлений) и его наличие позволяет предполагать альтернативный диагноз. По мере прогрессирования заболевания у остро заболевших пациентов могут также появиться признаки повышенного внутричерепного давления (кома, гипертензия, брадикардия и паралич III черепного нерва). Специфический этиологический диагноз у пациентов, поступающих с бактериальным менингитом, приобретенным при обычных социальных контактах, может быть заподозрен на основании конкретных симптомов и/или признаков [2]. Так, примерно у 50"и пациентов с менинюкоккемией при наличии или отсутствии меннннпа имеются рельефные высыпания (преимущеивсшю локализующиеся на конечностях), которые в начале инфекции бывают типично эритематозными и имеют вид пятен, однако могут быстро перейти в петехиальную фазу, в дальнейшем срастаясь в пурпурическую форму; новые петехиальные повреждения могут формироваться во время физикального обследования. У пациентов с менингитом, вызванным Listeria monocytogenes, могут наблюдаться припадки и локальная неврологическая недостаточность уже в начале инфекции, у них отмечаются атаксия, паралич черепных нервов или нистагм, являющийся результатом ромбоэнцефалита [3], и в то же время у них могут отсутствовать локальные неврологические признаки.
У некоторых пациентов с бактериальным менингитом может не наблюдаться классических симптомов или признаков. У новорожденных, так же как и у младенцев, менингизм зачастую отсутствует, но могут наблюдаться изменения аффекта или возбужденное состояние, нестабильная температура (гипотермия или гипертермия), вялость, пронзительный крик, капризность, летаргическое состояние, отказ от пищи, слабое сосание, раздражение, желтуха, рвота, диарея или респираторный дистресс [4, 5]; срыгивание фонтаном наблюдается в одной трети случаев и часто возникает позднее в ходе болезни. У пациентов более старшего возраста (особенно у тех, у кого имеются такие основные состояния, как сахарный диабет или сердечно-легочные заболевания) могут наблюдаться летаргия или отупение, без жара, и разнообразные признаки менингеального воспаления.
У пациентов с нейтропенией симптомы и признаки могут быть выражены очень слабо, поскольку у них снижена способность к выраженному ответу на субарахноидальное воспаление [6].
Очень важно иметь в виду, что у пациентов, принадлежащих ко всем этим подгруппам, клинические проявления могут быть нетипичными, поэтому у больного с измененным ментальным статусом и фебрилитетом диагноз бактериального менингита не может быть отвергнут до тех пор. пока не будут получены результаты исследования цереброспинальной жидкости (ЦСЖ).
Диагностика
Диагностика бактериального менингита основывается на исследовании ЦСЖ [2, 5, 7]. Содержание лейкоцитов в ЦСЖ обычно находится в пределах 1000 - 5000 на 1 мкл, причем преобладают нейтрофилы.
Примерно у 10% больных острым бактериальным менингитом преобладают лимфоциты, чаще всего у новорожденных, инфицированных грамотрицательными бациллами, и у пациентов с менингитом, вызванным L. monocytogenes. Пациенты, у которых содержание лейкоцитов в ЦСЖ очень низкое (0 - 20%), несмотря на высокую бактериальную концентрацию, имеют плохой прогноз. Снижение уровня глюкозы в ЦСЖ (ниже 40 мг/дл) наблюдается у 60% пациентов, а отношение уровня глюкозы в ЦСЖ к таковому в сыворотке у 70% больных составляет менее 0,31 [8]. Уровень протеина в ЦСЖ повышен (100 - 150 мг/дл) практически у всех пациентов с бактериальным менингитом.
Недавно проведенный анализ показал, что уровень глюкозы ниже 34 мг/дл, соотношение глюкозы менее 0,23, содержание протеина выше 220 мг/дл, лейкоцитов более 2000 на 1 мкл или нейтрофилов более 1180 на 1 мкл были независимыми характеристиками ЦСЖ, предсказывающими большую вероятность бактериального, а не вирусного менингита, причем уверенность составляла 99% и даже больше [9].
В 60 - 70% случаев бактериального менингита окрашивание ЦСЖ по Граму дает положительный результат [8], и специфичность этого определения приближается к 100%. Однако вероятность обнаружения микроорганизма с помощью окраски по Граму может снижаться до 40 - 60%, если пациенты уже получают антибиотики, и ценность культурального исследования ЦСЖ также уменьшается с 70-85 до 50% и менее [2]. У младенцев и детей с бактериальным менингитом, вызванным основными менингеальными патогенами Н. influenzae типа В. N. meningitis и S. pneumoniae, первоначально положительные культуры ЦСЖ становятся стерильными у 90 - 100% пациентов через 24-36 4 "соответствующей" антимикробной терапии, однако при этом не происходит значимых изменений параметров ЦСЖ [7].
Если у пациента содержание белка и глюкозы, а также лейкоцитарная формула в ЦСЖ соответствуют таковым при бактериальном менингите, но при окрашивании по Граму получен отрицательный результат, необходимо исследовать ЦСЖ посредством теста латексной агглютинации на бактериальные антигены. Доступные в настоящее время тесты позволяют выявить Н. influenzae типа В, S. pneumoniae, N. meningitidis, Esch e richia coli К 1 и S. agalactiae. Чувствительность теста латексной агглютинации варьирует от 50 до 100%, и специфичность этого теста весьма высока. Однако отрицательный результат тестов никогда не исключает диагноза менингита, вызванного специфическим менингиальным патогеном.
Для обнаружения ДНК микроорганизмов у пациента с менингококковым менингитом используют полимеразную цепную реакцию; в одном исследовании было показано, что чувствительность и специфичность этого метода составляют 91% [II]. Необходимы дальнейшие исследования для того, чтобы определить ценность этой техники при обследовании пациентов с бактериальным менингитом, у которых окрашивание по Граму, тесты на бактериальные антигены и культуральные тесты с ЦСЖ дают отрицательный результат.
Антимикробная терапия
Алгоритм первоначального, экстренного оказания помощи пациентам с предполагаемым менингитом представлен на рисунке. При подозрении на бактериальный менингит необходимо исследовать ЦСЖ в течение первых 30 мин, и если результаты подтверждают диагноз острого бактериального менингита, должна быть начата антимикробная терапия в зависимости от результатов окрашивания по Граму или тестов на бактериальные антигены [2]. Однако если никакой причинный агент не может быть идентифицирован или люмбарную пункцию невозможно выполнить в течение первых 30 мин, эмпирическая антимикробная терапия должна быть начата (препарат подбирают в зависимости от возраста пациента, табл. 1 ) сразу же, как только будут получены пробы крови.
У пациентов с подозрением на бактериальный менингит, у которых имеются локальные неврологические проявления или наблюдается отек диска зрительного нерва, перед выполнением люмбарной пункции следует провести компьютерно-томографическое сканирование (КТС), чтобы исключить внутричерепное новообразование. В такой ситуации выполнение люмбарной пункции связано с риском образования церебральной грыжи [8]. Однако выполнение КТС требует дополнительных затрат времени, поэтому антимикробная терапия должна быть начата немедленно, учитывая тот риск, который несет с собой несвоевременное начало лечения. Конечно, ценность культурального исследования ЦСЖ у пациентов, получающих антимикробное лечение (в том случае, если выполнение люмбарной пункции откладывают до получения результатов КТС), существенно снижается, однако результаты определения параметров ЦСЖ, окрашивания по Граму, тестов на бактериальные антигены, исследования проб крови, полученных до начала лечения, вероятно, подтвердят наличие или отсутствие бактериального менингита.
Таблица 1. Обычные патогены и рекомендуемое эмпирическое лечение пациентов с подозрением на бактериальный менингит в зависимости от возраста
2 Цефотаксим или цефтриаксон (лендацин, офрамакс, роцепин).
3 Распространенность инвазивных заболеваний, вызываемых H. influenzae типа В, снизилась в таких странах, как США, где были введены конъюгированные вакцины.
4 Добавить, если подозревается менингит , вызванный L. monocytogenes например, у пациентов с недостаточностью клеточно-опосредованного иммунитета).
Задачей нескольких исследований было определить значение задержки с началом антибактериальной терапии и установить возможную корреляцию с плохим исходом [12- 14]. Однако все эти исследования были ретроспективными и в них сопоставляли продолжительность симптомов до начала лечения с частотой последующих осложнений. Проспективное рандомизированное изучение влияния задержки начала антимикробной терапии на исход болезни было бы неэтичным, и мы считаем, что в отсутствие клинических данных в интересах пациента антимикробная терапия при наличии клинических проявлений менингита должна быть начата немедленно.
Таблица 2. Рекомендуемая антимикробная терапия при остром бактериальном менингите в зависимости от подозреваемого патогена, идентифицированного при положительном окрашивании по Граму и/или посредством тестов на бактериальные антигены
Рекомендации относительно того, какое лекарство должно быть эмпирически назначено в экстренной ситуации при подозрении на бактериальный менингит, изменились в связи с развитием у микроорганизмов резистентности к ряду препаратов. Хотя штаммы N. meningitidis проявляют относительную резистентность к пенициллину G в минимальных ингибиторных концентрациях (МИК), составляющих 0,1 - 1 мкг/мл [15], состояние пациентов, у которых обнаруживаются эти изоляты, улучшается после стандартной терапии пенициллином. Более того, распространенность пенициллинрезистентных менингококков еще не везде достигла того уровня, чтобы вызывать серьезную обеспокоенность. Так, в США она остается низкой и значимо не меняется в течение последних 10 лет [16]. По этим причинам при выработке рекомендаций относительно эмпирической антимикробной терапии мы учитывали изменения спектра чувствительности Н. influenzae типа В и S. pneumoniae.
Н. influenzae типа В
S. pneumoniae
Дополнительное лечение
Дексаметазон
Некоторым больным острым бактериальным менингитом необходимо немедленно назначать дексаметазон. Это делается с целью смягчения воспалительного ответа в субарахноидальном пространстве, связанного с индуцированным антибиотиками лизисом бактерий, и многочисленных патофизиологических последствий бактериального менингита, таких как церебральная эдема и повышенное внутричерепное давление [42, 43]. Исследования, проведенные в последние 10 лет (табл. 4) [44 - 52], подтверждают необходимость дополнительного назначения дексаметазона (0,15 мг/кг каждые 6 ч в течение 4 дней) младенцам и детям с подозреваемым или доказанным менингитом, вызванным Н. influenzae типа В; в идеале этот препарат необходимо давать непосредственно перед или с первой дозой антимикробного лекарства. В двух исследованиях было продемонстрировано, что младенцы и дети не получают никакой пользы от дексаметазона, однако это, возможно, объясняется тем, что препарат давали слишком поздно (см. табл. 4) [50, 51]. В рандомизированном испытании при назначении дексаметазона в течение 2 или 4 дней не было обнаружено достоверных различий в частоте остаточных явлений в поздние сроки [53]; это позволяет предполагать, что при менингите, вызванном Н. influenzae типа В, пациентам может быть показана терапия дексаметазоном меньшей продолжительности. Некоторые крупные специалисты советуют назначать дексаметазон всем больным бактериальным менингитом (особенно тем, у кого при окрашивании ЦСЖ по Граму получен положительный результат) [54], однако клинических данных недостаточно для того, чтобы рекомендовать рутинное использование этого препарата. Мы все же рекомендуем назначать дексаметазон пациентам, относящимся к категориям высокого риска (от 4,5 балла по шкале Herson Todd) или больным с серьезно сниженным ментальным статусом, церебральной эдемой или очень высоким внутричерепным давлением [55]. Дополнительное использование дексаметазона особенно важно у пациентов с пневмококковым менингитом, вызванным высокорезистентными к пенициллину или цефалоспорину штаммами, поскольку из-за сниженного воспалительного ответа ЦСЖ уменьшается поступление туда ванкомицина и стерилизация наступает в более поздние сроки [38].
Таблица 3. Потенциальные антимикробные режимы для лечения менингита, вызванного пенициллинрезистентным S. pneumoniae
Снижение внутричерепного давления
Пациентам с признаками повышенного внутричерепного давления (измененное сознание, слабость или отсутствие реакции, нарушения движения глаз), которые находятся в ступоре или коматозном состоянии, что позволяет сделать заключение об ухудшении неврологической функции, может быть полезно мониторирование внутричерепного давления [56].
Внутричерепное давление выше 20 мм рт. ст. является ненормальным и считается показанием к лечению; также целесообразно начинать вмешательство при более низких показателях (16 - 20 мм рт. ст.), чтобы избежать более резких подъемов, так называемых волн плато, что может привести к образованию церебральной грыжи. Внутричерепное давление можно снизить, расположив изголовье кровати под углом 30°, чтобы обеспечить максимальный венозный дренаж при минимальном ухудшении церебральной перфузии. Гиперосмотические препараты, такие как маннитол, могут быть использованы с тем, чтобы сделать интраваскулярное пространство гиперосмотическим в интересах мозга, так как это приведет к оттоку воды из мозга в интраваскулярное постранство. У некоторых больных бактериальным менингитом эти маневры позволяют снизить внутричерепное давление [57], однако не было проведено ни одного контролированного исследования, в котором доказывалась бы польза от этих мероприятий. Глицерол, который можно вводить перорально, был испытан при лечении бактериального менингита у младенцев и детей; пациенты после рандомизации получали внутривенно дексаметазон, перорально глицерол, сочетание этих препаратов или ничего [58]. У 7% пациентов, получавших глицерол, и у 19% его не получавших развились аудилогические или неврологические осложнения (р = 0,052). Однако необходимы дальнейшие плацебо-контролированные исследования слепым методом, прежде чем может быть рекомендовано рутинное использование глицерола.
Гипервентиляция
Гипервентиляция, имеющая целью поддержание артериального рСО 2 в пределах 27 - 30 мм рт. ст., также предлагается. Однако некоторые авторитеты рекомендуют проводить гипервентиляцию для снижения внутричерепного давления у пациентов с бактериальным менингитом, у которых при КТС обнаруживаются признаки церебральной эдемы, поскольку внутричерепное давление будет снижаться за счет уменьшения церебрального кровотока, возможно, достигающего ишемического порога [59, 60].
Таблица 4. Обобщенные результаты 9 клинических испытаний дексаметазона 1 при бактериальном менингите
Терапия барбитуратами
Если названные выше мероприятия не привели к снижению внутричерепного давления, можно прибегнуть к использованию высоких доз барбитуратов (пентобарбитон). Это приводит к уменьшению церебральных метаболических потребностей и защищает мозг от ишемического инсульта, частично благодаря вазоконстрикции в нормальных тканях, что, в свою очередь, приводит к сбросу крови в ишемизированные ткани [56]. Дозу барбитуратов подбирают с помощью титрования под электроэнцефалографическим контролем. Однако польза такого лечения при бактериальном менингите не доказана и должна быть подтверждена экспериментально.
Acute meningitis may be caused by a variety of infectious agents. Of greatest concern, however, is bacterial meningitis, which can be fatal if treatment is delayed. This article reviews the clinical presentation of patients with acute communityacquired bacterial meningitis (eg, caused by Haemophilus influenzae type b, Neisseria meningitidis or Streptococcus pneumoniae), the approaches to diagnosis, and the early, emergency management, including empirical antimicrobial regimens.
Читайте также:

