Пиогенные инфекции что относится
Обновлено: 13.05.2024
Streptococcus pyogenes (пиогенный стрептококк группы А) – это неподвижная шарообразная грамположительная не образующая спор бактерия рода стрептококков. Поскольку при посеве на кровяном агаре (питательной среде, содержащей кровь животных) микроорганизм образует области полного разрушения эритроцитов (зоны бета-гемолиза), он классифицируется как бета-гемолитический.
Пиогенный стрептококк распространен повсеместно. В организме человека бактерия паразитирует на коже и слизистых оболочках (в частности, она обнаруживается в глотке (основное место локации), влагалище, прямой кишке). Заражение инфекцией может происходить тремя путями:
- воздушно-капельным;
- пищевым;
- контактным.
Патогенность бета-гемолитического стрептококка группы А обусловлена выделением им целого ряда токсинов, например:
- гемолизина – вещества, разрушающего эритроциты крови;
- стрептолизина – вещества, повреждающего клеточные мембраны и вызывающие гемолиз, а также обладающего кардиотоксичными свойствами;
- эритрогенных токсинов А, В и С, ответственных, кроме прочего, за появление характерной сыпи при скарлатине;
- гиалуронидазы – фермента, увеличивающего проницаемость тканей, что облегчает распространение инфекции по организму, и пр.
Пиогенный стрептококк является возбудителем большого количества инфекций. Преимущественно (но не всегда) они поражают детей, подростков и молодых людей. Чаще всего бактерия проникает в организм через верхние дыхательные пути, где находится ее главное место локации.
Наиболее распространенным заболеванием среди инфекций глотки, вызываемым пиогенным стрептококком, является стрептококковый фаринготонзиллит. Если он сопровождается появлением сыпи, то классифицируется как скарлатина.
Обычно стрептококковая инфекция глотки не получает дальнейшего распространения. Однако известны случаи ее прогрессирования, вследствие чего образуются гнойники в тканях миндалин, перитонзиллярных (около миндалин) или ретрофарингеальных (заглоточных) тканях, развиваются такие заболевания как:
- шейный лимфаденит (воспалительное заболевание шейных лимфатических узлов);
- синусит (воспаление слизистой околоносовых пазух);
- средний отит (воспаление среднего уха);
- мастоидит (воспаление сосцевидного отростка на височной кости (костный вырост, который располагается за ушной раковиной));
- а в самых тяжелых случаях – менингит (воспаление оболочек головного и спинного мозга).
В нижних отделах дыхательных путей стрептококк группы А может стать причиной развития пневмонии.
Пиодермический стрептококк является также возбудителем кожных инфекций, наиболее распространенная из которых – импетиго (пиодермия) – поверхностное гнойничковое заболевание кожи. Особенно данное заболевание распространено в тропиках. Также стрептококк А может быть причиной:
- развития рожистого воспаления (острого, часто возобновляющегося инфекционного поражения кожи, характеризуемого покраснением ее участков на лице или голени и сопровождающегося общим отравлением организма);
- образования локальных нагноений в микротравмах и ранах;
- гнойного поражения подкожной клетчатки (в том числе перианальной области);
- развития некротизирующего фасциита (поражения поверхностной и глубокой фасции (соединительной оболочки, покрывающей органы, сосуды и мышцы) и подкожной клетчатки);
- миозита (болезни мускулатуры скелета, сопровождающейся воспалением мышц).
В третью группу первичных стрептококковых инфекций входят гинекологические заболевания:
- вульвовагиниты (воспаление влагалища и наружных половых органов);
- послеродовый сепсис.
Осложнениями первичных стрептококковых инфекций могут стать опасные для жизни пациента состояния:
- септикопиемия (форма сепсиса, при которой общая интоксикация организма сопровождается образованием метастатических гнойников в различных тканях и органах);
- инфекционно-токсический шок (шоковое состояние, вызванное воздействием токсинов бактерии);
- артрит (воспаление суставов);
- остеомиелит (гнойно-некротическое поражение кости, костного мозга, окружающих их мягких тканей);
- перитонит (воспаление брюшины);
- острый эндокардит (воспаление внутренней оболочки сердца).
Уникальной особенностью стрептококка группы А является его способность через несколько недель после острой стадии заболевания вызывать поздние негнойные осложнения:
- гломерулонефрит – поражение фильтрующих кровь почечных клубочков, который является следствием инфицирования как глотки, так и кожи;
- ревматизм – системное заболевание, поражающее соединительные ткани организма (чаще всего ткани сердца), которое является осложнением только инфекции глотки.
Пиогенный стрептококк является главным возбудителем острых бактериальных фарингитов. Однако фарингиты могут иметь и вирусную природу. Симптомы стрептококковых и нестрептококковых фарингитов идентичны, поэтому для точного определения причины заболевания необходимо применение точной диагностики, что, в свою очередь, позволит провести адекватную терапию. Правильное лечение значительно снижает риск развития ревматизма и, возможно, уменьшает частоту гнойных осложнений. Раннее начало лечения делает выздоровление более быстрым и предотвращает дальнейшее распространение инфекции.
Данный тест проводится методом полимеразной цепной реакции, позволяющий в короткие сроки получить очень точные результаты. Посредством данного метода в биоматериале (соскобе урогенитального тракта и соскобе эпителия задней стенки глотки) выявляется наличие специфических фрагментов ДНК бета-гемолитического стрептококка группы А Streptococcus pyogenes.
Соскоб с задней стенки глотки
Перед отбором биологического материала необходимо учесть следующее:
- соскоб клеток, отбираемый с целью диагностики, проводится перед началом применения противобактериальных, антивирусных и противопаразитарных лекарственных средств, а также до проведения любых лечебных или диагностических мероприятий;
- отбор пробы для наблюдения за эффективностью проводимой терапии осуществляется минимум через полторы-две недели после окончания использования лекарственных средств местного действия и минимум через месяц после общего лечения.
Подготовка к взятию соскоба включает в себя:
- запрет на применение препаратов для рассасывания и/или аэрозолей для орошения ротоглотки в течение 6 часов, предшествующих отбору пробы;
- запрет на использование для освежения дыхания жевательной резинки или пастилки, а также на чистку зубов.
Перед проведением соскоба необходимо прополоскать рот, используя для этого воду комнатной температуры.
Для получения корректного результата тестирования все эти условия необходимо соблюсти в точности. Лечащий врач может рекомендовать иные условия проведения обследования.
Соскоб урогенитальный (цервикальный канал, влагалище, уретра)
Цервикальный канал, влагалище
Соскобы у женщин отбираются не ранее пятого дня от начала менструального цикла и не позже пятого дня до предполагаемой даты следующей менструации. Если наблюдаются явные признаки заболевания, отбор пробы проводится непосредственно в день обращения.
Требования по подготовке к тестированию:
- за день до и непосредственно в день отбора материала запрещено спринцевание влагалища;
- накануне исследования запрещено применение вагинальных препаратов – мазей, свечей и т.п.
Проба не отбирается:
- параллельно с приемом внутрь или местным применением антибиотиков – после окончания курса лечения должно пройти не менее двух недель при местной терапии и 30 дней после внутреннего приема антибактериальных препаратов;
- во время менструации;
- ранее, чем через 24-48 часов после полового контакта;
- после внутривлагалищного УЗИ;
- после колькоскопии (диагностического осмотра входа во влагалище, его стенок и шейки матки при помощи специального прибора – кольпоскопа);
- после мануального исследования и прочих манипуляций.
Мочеиспускательный канал (уретра)
У лиц обоего пола проба отбирается не ранее чем через 14 дней после применения антибиотиков местного действия и 30 дней после перорального приема противобактериальных средств.
За неделю до манипуляции рекомендуется прекратить прием всех медицинских препаратов. Если отказ от лечения невозможен, то пациенту необходимо поставить об этом в известность специалиста, направляющего его на обследование.
За 48 часов не вступать в половые контакты и не мастурбировать.
При отборе эпителиальных клеток из мочеиспускательного канала, манипуляция проводится перед мочеиспусканием или через 2-3 часа после него (при обильных выделениях из уретры у мужчин – через 1 час).
- для дифференцированной диагностики острого стрептококкового фарингита при наличии симптомов заболевания;
- для выявления бессимптомного носительства у лиц, часто болеющих стрептококковым фарингитом;
- для выявления бессимптомного носительства пиогенного стрептококка у членов семьи лиц, часто болеющих стрептококковым фарингитом;
- для диагностики острой ревматической лихорадки;
- для диагностики постстрептококкового фарингита;
- для диагностики постстрептококкового гломерулонефрита при наличии признаков заболевания;
- для диагностики внебольничной пневмонии, если заболевание характеризуется внезапным началом, лихорадкой, одышкой, болью в грудной клетке, кашлем с отхождением гнойной мокроты;
- для диагностики в группах риска (младенцы, старики, пациенты, прошедшие иммуноподавляющую терапию, гемодиализ, с соматическими заболеваниями) септического артрита при наличии симптомов заболевания;
- для выявления причин развития кожных инфекций;
- для определения возбудителя гинекологических заболеваний – выльвовагинитов и послеродового сепсиса.
Нормой является отсутствие в исследуемой пробе специфических фрагментов ДНК Streptococcus pyogenes.
- в исследуемых образцах обнаружены специфические фрагменты ДНК Streptococcus pyogenes, что свидетельствует об инфицировании бактерией.
- специфические фрагменты ДНК Streptococcus pyogenes не обнаружены;
- количество агента инфекции ниже порога обнаружения.
Ф.И.О.: Иванов Иван Иванович Пол: м Год рождения: 01.01.0000
Клинические проявления стрептококковой инфекции. Клиника стрептококковых поражений. Фарингит. Скарлатина. Кожные инфекции. Синдром токсического шока. Острая ревматическая лихорадка. Острый гломерулонефрит.
Фарингит — наиболее типичное проявление стрептококковой инфекции. Характерны боль в горле, лихорадка, регионарная лимфаденопатия.
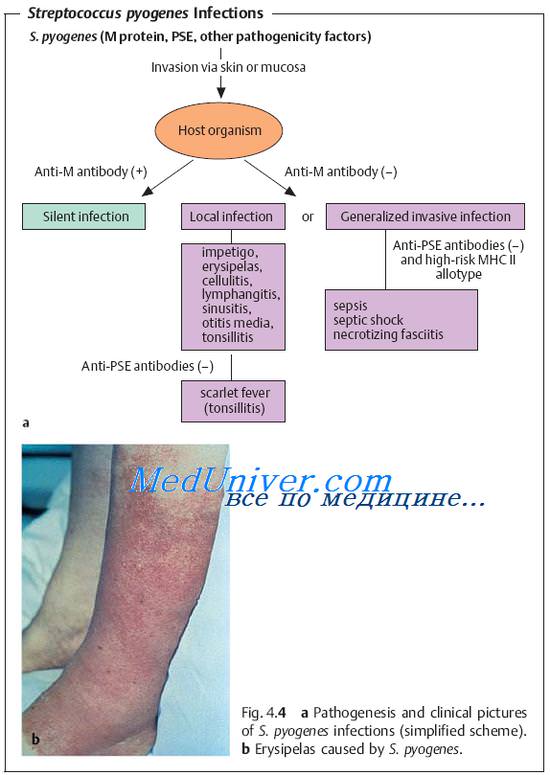
Кожные стрептококковые инфекции
Основные кожные инфекции, вызванные стрептококками группы А, — флегмона (целлюлит), рожа и пиодермия-импетиго. В мягких тканях эти бактерии вызывают некротизирующие фасциты и гангренозные поражения (редко); чаще они развиваются на месте предшествующей травмы, и без адекватного лечения могут привести к фатальному исходу.
Стрептококковый синдром токсического шока
Выделенный в отдельную нозологическую форму стрептококковый синдром токсического шока обычно развивается как осложнение целлюлитов, фасцитов и бактериемии. Клинические проявления аналогичны таковым при септических шоках, а смертность может достигать 30%.
Острая стрептококковая ревматическая лихорадка
Острая ревматическая лихорадка может развиться как осложнение носоглоточной инфекции у предрасположенных лиц. Лихорадка сопровождается острым мигрирующим полиартритом, малой хореей («пляской Святого Вита*), появлением подкожных узлов на костных выступах, кардитами. Наиболее серьёзные осложнения — острая сердечная недостаточность и присоединение вторичных бактериальных инфекций (септический эндокардит).
Острый гломерулонефрит — более редкое осложнение, развивающееся у части больных через 10~25 сут после глоточной инфекции или пиодермии. Поражения вызывает ограниченная группа стрептококков (М-серовары). Тяжесть заболевания вариабельна — от бессимптомных форм (выявляемых только лабораторно) до острой почечной недостаточности.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Стрептококковые инфекции вызванные Streptococcus pyogenes: диагностика, лечение, профилактика
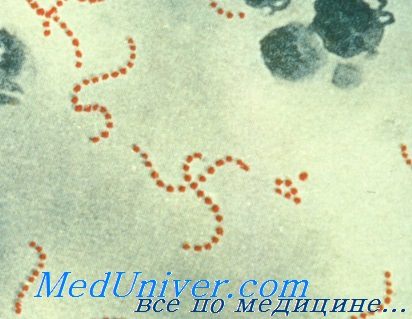
Стрептококки — грамположительные кокки, располагающиеся в микропрепарате в виде цепочки или парами. Факультативные анаэробы требовательны к питательным средам. Хорошо растут на средах с большим содержанием крови. Колонии бета-гемолитического стрептококка на кровяном агаре окружены зоной полного гемолиза, а-гемолитического стрептококка — зоной частичного гемолиза.
Дальнейшая идентификация основана на изучении биохимических и серологических (классификация Лэнсфилд) свойств возбудителя. Исследуемый материал — мазок из зева, раневое отделяемое, кровь и др.
Стрептококковые инфекции вызванные Streptococcus pyogenes
Носительство в глотке S. pyogenes протекает бессимптомно примерно у 5—30% населения. Передача инфекции осуществляется посредством аэрозольного и контактного механизмов. Заражение может произойти в любом возрасте, но чаще всего инфекция возникает у детей.
Патогенез стрептококковых инфекций вызванных Streptococcus pyogenes
S. pyogenes имеет углеводный (полисахаридный) группоспецифический антиген А (антиген Лэнсфилд) и группоспецифический белковый М-антиген, и располагающиеся на поверхности микроорганизма М-протеином (антиген), препятствующий лейкоцитарному фагоцитозу.
Антитела к М-протеину и располагающимся на поверхности микроорганизма М-протеину (антиген) формируют устойчивый иммунитет к последующей инфекции, вызванной микроорганизмами с такими же типами М-протеина. Кроме того, S. pyogenes продуцируют несколько токсинов: эритрогенный токсин (вызывает сыпь при скарлатине) и пирогенные экзотоксины А, В и С. Адгезию обеспечивают рецепторы к фибронектину.
Возбудители способны долгое время персистировать внутри клеток эпителия зева, а потому некоторые антибиотики (не проникающие внутриклеточно) не избавляют пациента от носительства.
Клинические признаки стрептококковых инфекций вызванных Streptococcus pyogenes
S. pyogenes входит в число десяти самых смертоносных возбудителей в мире. Он вызывает три вида патологических состояний:
• Инфекционное заболевание. S. pyogenes — самая частая причина развития бактериального фарингита. Кроме того, он вызывает рожу, импетиго, целлюлит, раневые инфекции и реже некротизирующий фасцит и пневмонию. Иногда развивается септицемия, приводящая к метастазирующим инфекциям (остеомиелит). Инфекционный процесс, обусловленный S. pyogenes, характеризуется острым началом с деструкцией поражённых тканей и быстро прогрессирующим течением.
Неотъемлемой частью патогенеза, развивающегося выраженного интоксикационного синдрома, является способность S. pyogenes продуцировать токсины.
• Токсин — индуцированные синдромы, протекающие на фоне инфекционного заболевания. Инфекционное заболевание, связанное с S. pyogenes, может протекать в виде генерализованного процесса или, оставаясь локализованным, сопровождаться системными проявлениями, связанными с действием экзотоксинов.
Например, действие эритрогенного токсина обусловливает возникновение сыпи при скарлатине, а пирогенные токсины становятся причиной стрептококкового шока, часто приводящего к смерти пациента вследствие полиорганной патологии. • Постинфекционные аутоиммунные заболевания. Перекрёстное взаимодействие антител к антигенам бактерии и структурным компонентам собственных тканей организма иногда приводит к развитию аутоиммунных заболеваний: ревматической лихорадке, гломерулонефриту или узловатой эритеме.
Достаточно редкая в странах с развитой рыночной экономикой ревматическая лихорадка — частая причина смерти и инвалидизации населения в регионах с низким уровнем жизни и нищетой.
Профилактика стрептококковых инфекций вызванных Streptococcus pyogenes
Распространение S. pyogenes в хирургических отделениях и родильных домах происходит достаточно быстро. Именно поэтому больных и носителей стрептококковой инфекции нужно немедленно изолировать в отдельные боксы на срок не менее 48 ч от начала проведения эффективной антибиотикотерапии. Своевременное полноценное лечение позволяет избежать развития вторичных аутоиммунных заболеваний (ревматическая лихорадка).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стрептококки группы А. Streptococcus pyogenes. Пиогенные стрептококки. Инфекции вызываемые стрептококками. Эпидемиология стрептококков. Патогенез поражений стрептококками.
Эпидемиология стрептококков
Стрептококки группы А обнаруживают повсеместно. Они часто колонизируют кожные покровы и слизистые оболочки человека, а в холодный сезон частота носительства в носоглотке у школьников может достигать 25%. Резервуаром служит больной человек или носитель; основные пути передачи — контактный (с заносом в рот грязными руками) и воздушно-капельный, а также через инфицированные пищевые продукты, хранящиеся при комнатной температуре (например, молоко).

Инфекции вызываемые стрептококками
Патогенез поражений стрептококками
Первый этап инфекционного процесса — адгезия микроорганизма к эпителию слизистых оболочек. Основные адгезины — липотейхоевые кислоты, покрывающие поверхностные фимбрии. Не менее важную роль в прикреплении к субстратам играют гиалуронидаза, стрептокиназа и стрептодорназа.
Белок М стрептококков [от англ. mucoid, слизистый, так как колонии штаммов-продуцентов имеют слизистую консистенцию] по структуре напоминает фимбрии грамотрицательных бактерий. Белок М— основной фактор вирулентности и типоспецифтеский Аг. AT к нему обеспечивают длительную невосприимчивость к повторному заражению, однако выделяют более 80 сероваров белка М, что значительно снижает эффективность гуморальных защитных реакций. Белок М ингиби-рует фагоцитарные реакции, непосредственно действуя на фагоциты либо маскируя рецепторы для компонентов комплемента и опсонинов, адсорбируя на своей поверхности фибриноген, фибрин и продукты его деградации. Белок также проявляет свойства суперантигена, вызывая поликлональную активацию лимфоцитов и образование AT с низким аффинитетом. Подобные свойства играют существекную роль в нарушении толерантности к тканевым изоантигенам и развитии аутоиммунной патологии.
Капсула стрептококков — второй по значимости фактор вирулентности. Она защищает бактерии от антимикробного потенциала фагоцитов и облегчает адгезию к эпителию. Капсула образована гиалуроновой кислотой, аналогичной входящей в состав соединительной ткани. Соответственно капсула проявляет минимальную иммуногенную активность и не распознаётся как чужеродный агент. Интерес представляет способность бактерий самостоятельно разрушать капсулу при инвазии в ткани за счёт синтеза гиалуронидазы. Роль гиалуронидазы в патогенезе поражений изучена плохо: с одной стороны, она участвует в разрушении соединительнотканной стро-мы, с другой — имеет сходство со многими аутоантигенами и, возможно, участвует в запуске аутоиммунных реакций.
С5а-пептидаза стрептококков — третий фактор патогенности, подавляющий активность фагоцитов. Фермент расщепляет и инактивирует С5а компонент комплемента, выступающий мощным хемо-аттрактантом.
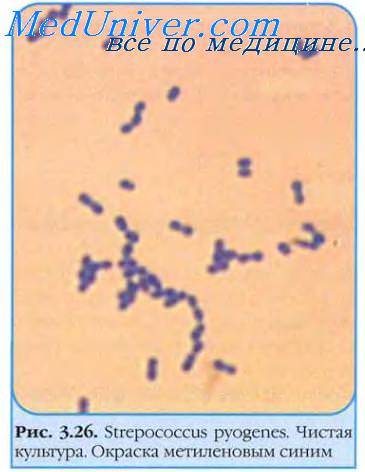
Стрептолизин О стрептококков[от англ. oxygen sensitive, чувствительный к кислороду] проявляет свойства гемолизина, разрушая эритроциты в анаэробных условиях. Проявляет иммуногенные свойства, титры AT к нему имеют прогностическое значение. Стрептолизин S [от англ. stable, устойчивый] резистентен к кислороду, не несёт антигенной нагрузки и вызывает поверхностный гемолиз на кровяных средах. Оба фермента разрушают не только эритроциты, но и другие клетки; например, стрептолизин О вызывает повреждение кардиомиоцитов, а стрептолизин S — фагоцитов, поглотивших бактерии.
Эритрогенные (пирогенные) токсины стрептококков весьма схожи с токсинами стафилококков. Имму-нологически их разделяют на три типа (А, В и С); способность к образованию токсинов детерминирована заражением бактериальной клетки умеренным фагом, несущим ген токсинообразо-вания. Эритрогенные токсины проявляют свойства суперантигенов: оказывают митогенное действие на Т-клетки, а также стимулируют секрецию макрофагами ИЛ-1 и ФНО.
Кардиогепатический токсин стрептококков синтезируют некоторые штаммы стрептококков группы А. Он вызывает поражения миокарда и диафрагмы, а также образование гигантоклеточных гранулём в печени.
Прочие экзоферменты стрептококков. Стрептокиназа (фибринолизин) активирует плазминоген, что приводит к образованию плазмина и растворению фибриновых волокон (фермент не проявляет прямой фибринолитической активности). Гиалуронидаза облегчает перемещение бактерий по соединительной ткани. Роль ДНКазы (стрептодорназа) и НАДаз изучена плохо, но выявление AT к стрептодорназе В используют в диагностике различных осложнений, вызванных стрептококками группы А. Медицинское применение нашла очищенная смесь стрептокиназы, стрепто-дорназы и других протеолитических ферментов стрептококков (стрсптокиназа-стрептодорназа), используемая для рассасывания тромбов, фибринозных и гнойных экссудатов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
S.pyogenes является грамположительным кокком, собранным в цепочки. В норме колонизирует глотку у 3% взрослых и 15-20% детей школьного возраста.
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Автор: Трубачева Е.С., врач – клинический фармаколог
Микробиологические аспекты
S.pyogenes является грамположительным кокком, собранным в цепочки. В норме колонизирует глотку у 3% взрослых и 15-20% детей школьного возраста. Так что без клинической картины острого фарингита не надо хвататься за антибиотики, как собственно и что-то сеять вне обострений.
100% штаммов чувствительны к пенициллинам, при этом Резистентность к макролидам в Европе – от 2 до 32%, в США – 7%. У нас в связи с великой любовью к этой группе, особенно среди педиатров, скорее всего, как в Европе. То есть о макролидах в этой ситуации надо забыть, к тому же тем же азитромицином не получится создать необходимую экспозицию в связи с ограничениями по срокам применения.
Клинические аспекты
При всем вышеперечисленном БГСА – зверь страшный, и основная проблема в том, что страх к нему мы почти потеряли. Лирическое отступление on. Именно этот зверь был постоянной причиной хирургических инфекций и родильной горячки (послеродового сепсиса) в доантибиотиковую эру. А женщины, как вы помните, умирали от нее, как мухи, пока Земмельвейс не заставил врачей мыть руки (за что закончил в психушке), но они их хотя бы на руках таскать перестали. Но даже сейчас, не дай бог, хирургу со стрептококковой ангиной подойти к операционному столу, и к концу первых суток стрептококк организует очень больную и страшно воняющую проблему в конкретной послеоперационной ране. Лирическое отступление off.
Потому напомним, что S.pyogenes может вызывать следующие заболевания:
- Фарингиты
- Поражения кожи и мягких тканей – целлюлиты, эризипелоид, лимфангит, рожа
- Некротические миозиты и фасцииты
- Послеродовый сепсис
- Пневмонии
- Сепсис
- Бактериальные эндокардиты (раньше редко, все же ангины и скарлатины старая школа требовала лечить строго 14 дней и ампициллином в задницу: сейчас стали встречаться почаще – привет коротким курсам антибиотиков при лечении ангин)
- Действие токсинов запускают синдром токсического шока и скарлатину
- Аутоиммунное воздействие приводит к ревматическим лихорадкам, с последующими возможным формированием пороков сердца и острому гломерулонефриту
- Послеоперационные раневые инфекции первых суток
Практические вопросы диагностики:
Микробиологическая диагностика S.pyogenes не представляет никакого труда, здесь в прямом смысле достаточно покрасить мазок по Граму. Все упирается в организационные аспекты – пока мазок доберется до лаборатории, пока покрасят. Пока ответят, пациент успеет много раз осложнится, если это стрептококк, или выздороветь, если это был фарингит и вызвавший его вирус (все-таки до 60% фарингитов вызваны вирусами, а не бактериальной флорой). Не хотелось бы останавливаться подробно на каждом перечисленном заболевании, но не упомянуть о диагностике острого фарингита, которая чаще всего и запускает множество вторичных осложнений, мы не можем. Для облегчения диагностики острого существуют несколько диагностических шкал. Автору более всего симпатична шкала Мак-Айзека в виду максимальной простоты ее использования.
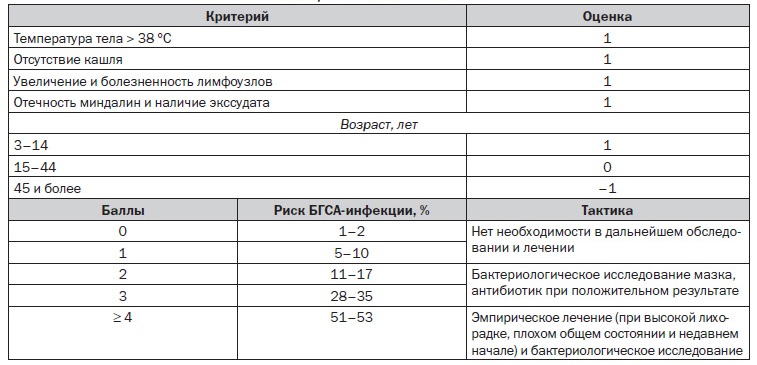
Но самым быстрым тестом для точной диагностики на месте является стрептатест, который в течение пяти минут дает ответ о вероятности наличия БГСА у больного с острым фарингитом.
Аспекты медикаментозного лечения
- Итак, мы определили, что имеем дело с БГСА, и тогда препаратами выбора в амбулаторной практике будут являться аминопенициллины, так как их много, они доступны, и главное, к ним 100% чувствительность у возбудителя.
Если ангина произошла впервые в жизни – лечим 10 дней. Если имеем дело с постоянными рецидивами – 14 дней, так как зверь может уйти во внутриклеточное состояние, оттуда руля процессом, и, чтобы до него добраться, доза должна быть выше средней, а курс лечения соответствующим.
Когда БГСА может уйти внутрь клетки? На тех самых пресловутых 5-7 днях, когда налеты с миндалин только сошли, температура только-только нормализовалась, а антибиотик взяли и отменили. И хорошо, если после подобного произойдет только рецидивирование фарингита, а не начнутся такие осложнения, как ревматизм, гломерулонефриты и далее по списку.
- Если пациент оказался в стационаре и ему обеспечен венозный доступ, то могут использоваться и пенициллины, и ампициллин в разных его вариациях. Главное – правильная доза, правильная кратность и ПРАВИЛЬНАЯ ДЛИТЕЛЬНОСТЬ КУРСА. Идеальный вариант из серии "дешево и сердито". Но обязательно должна быть доказанная микробиология.
При непереносимости пенициллинов помним о клиндамицине как об их адекватной замене.
- Пиогенный стрептококк, как мы выше упомянули, является причиной ранней послеоперационной раневой инфекции. Напомним, что стандартная послеоперационная раневая инфекция развивается к седьмым суткам. А если это произошло в первые сутки, да к тому же страшно завоняло (пиогенный стрептококк недаром называют мясоедным), немедленно делаем мазок, бежим с ним в лабораторию (можно даже своими ногами – это же ваш пациент осложнился, там так же бегом делают мазок по Граму, обнаруживают цепочки, и после этого начинаем лить аминопенициллин в вену, если не использовали его для периоперационной антибиотикопрофилактики (если использовали, то просто продолжаете дальше). Если совсем все бедно, можно пенициллин – 12 млн в сутки. Но если вы провели правильную периоперационную антибиотикопрофилактику, учли все риски и не забыли про свой личный стрептококк в горле, то риск ранней раневой минимален, а если профилактика продленная на 72 часа, то она и раскрутиться не успеет.
- При инфекциях кожи и мягких тканей, а также стрептококковом сепсисе препаратами выбора будут клиндамицин (который блокирует выработку токсических продуктов) в сочетании с пенициллином (24 млн ЕД в сутки) – это наиболее предпочтительная и малозатратная комбинация
Альтернативой в режиме монотерапии могут служить:
-
600 мг в/в каждые 6 часов 2,0 каждые шесть часов 2-3 г в/в каждые 6 часов или цефтриаксон по 2 г в сутки внутривенно в расчете 15 мг/кг в/в каждые 12 часов
Почему максимально важно соблюдать как дозировку, так и кратность введения читаем тут – /vracham/antibiotikoterapiya/polozheniya (часть 1 и часть 2).
В заключение хочется снова воскликнуть – пожалуйста, помните о пиогенном стрептококке и о правильной длительности его лечения.
Читайте также:

