Последовательность действий при возникновении симптомов дизентерии
Обновлено: 25.04.2024
Аллергия — измененная, повышенная чувствительность к чужеродным для организма веществам. Непосредственной причиной аллергии являются аллергены — вещества, преимущественно белковой природы, которые при попадании в чувствительный к ним организм вызывают аллергическую реакцию, приводящую к повреждению тканей и органов.
По статистике, каждый второй житель земного шара перенёс ту или иную аллергическую реакцию хотя бы один раз в своей жизни!
К острым аллергическим заболеваниям относят:
- Анафилактический шок
- Обострение (приступ) бронхиальной астмы
- Острый стеноз гортани
- Отек Квинке
- Острая крапивница
- Обострение аллергического ринита либо обострение аллергического конъюнктивита
Чаще всего развитие той или иной аллергической реакции обусловлено воздействием:
- Ингаляционных аллергенов жилищ (домашняя и библиотечная пыль, клещ)
- Эпидермальных аллергенов (шерсть животных, прежде всего кошки)
- Пыльцевых аллергенов (пыльца различных растений)
- Пищевых аллергенов (молоко, яйцо, рыба, орехи, морепродукты)
- Лекарственных средств (антибиотики, жаропонижающие препараты, анестетики)
- Укусов насекомых (пчелы, осы)

Проявления аллергических реакций бывают очень разнообразны и, как правило, зависят от пути попадания аллергена в организм. Чаще всего поражаются кожа и дыхательные пути. Однако в патологический процесс могут вовлекаться любые органы, а также ткани организма.
Аллергические реакции могут быть немедленного (когда развиваются очень быстро, бурно — в течение нескольких минут) и замедленного типа (могут развиваться в течение нескольких дней).
Начальный период любой аллергии проявляется в виде плохого самочувствия, общего недомогания, а также головной боли и озноба, тошноты, отдышки и головокружения. Довольно часто возникают кожный зуд, жжение во рту и в носу, а также заложенность носа и частое чихание.
Также аллергические реакции можно подразделить в зависимости от выраженности проявлений:
- Легкие аллергические реакции. К ним относят в первую очередь сезонный либо круглогодичный аллергический ринит, сезонный либо круглогодичный аллергический конъюнктивит, а также крапивницу.
- Средней тяжести и тяжелые аллергические реакции. Среди них необходимо выделить отек Квинке и генерализованную крапивницу, а также обострение бронхиальной астмы средней тяжести, острый стеноз гортани и, конечно, анафилактический шок.

Клинические проявления аллергических реакций разнообразны:

Первая помощь при острой аллергической реакции
-
Прекратить контакт с аллергеном! Первой помощью при развитии острой пищевой аллергии является незамедлительное промывание желудка. В том случае, если после приёма пищи прошло более одного часа, наиболее эффективными методами будут приём слабительных препаратов и, так называемая, очистительная клизма. Также нужно дать сорбентны. Приём данных препаратов остановит поступление в кровь аллергенов из просвета кишечника.
Если речь идёт об укусе насекомых, то в данном случае первой помощью является быстрое извлечение жала. Для уменьшения отёка необходимо приложить холодный компресс либо лёд на место укуса не менее, чем на 20 минут. Компрессом может послужить полотенце, смоченное в холодной воде. Целесообразно также наложить жгут выше места укуса (на минимальном расстоянии).
Если имеет место тяжёлая аллергическая реакция, в данном случае вводятся гормональные препараты, а также адреналин. Они могут применяться только под строгим контролем врача (ввиду того, что относятся к сильнодействующим средствам). В некоторых случаях требуется экстренная госпитализация и лечение в стационаре.
Что такое дизентерия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Шигеллёзы, или дизентерия — это группа острых/хронических заболеваний, вызываемых бактериями рода Шигелла, которые поражают желудочно-кишечный тракт (преимущественно дистальный отдел толстой кишки). Манифестные формы (клиническая картина) дизентерии: синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (дистальный колит), синдром обезвоживания. При отсутствии адекватного лечения приводит к серьёзным осложнениям и хронизации.
Возбудитель дизентерии
семейство — кишечные бактерии (Enterobacteriaceae)
род — Шигелла (Shigella)
виды — 4 основных:
- Dysenteriae (серовары — шигелла Григорьева-Шига, Штутцера-Шмитца, Ларджа-Сакса);
- Flexneri (Флекснера);
- Boydii (Боудии);
- Sonnei (Зонне).
Являются факультативно-анаэробными (способны существовать как при наличии, так и при отсутствии кислорода), граммотрицательными, неподвижными палочками. Хорошо растут на обычных питательных средах.
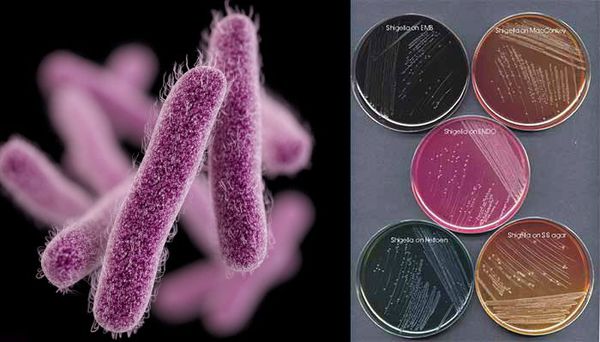
Имеют О-антиген (серологическая специфичность) и К-антиген (оболочечная структура). Клеточная стенка частично состоит из эндотоксина (липополисахарида), высвобождающегося при гибели микроорганизма. Бактерии вида Shigella Dysenteriae серовара Григорьева-Шига продуцируют высокоактивный цитотоксин, который нарушает синтез белка рибосомами клеток кишечного эпителия. Цитотоксин в совокупности с энтеротоксином (усиливающим секрецию жидкости и солей в просвет кишки) и нейротоксином (оказывающим нейротоксическое действие на сплетения Ауэрбаха) образует экзотоксином — токсин, выделяемый в процессе жизнедеятельности шигелл (Цитотоксин + энтеротоксин + нейротоксин = экзотоксин). Также у данной группы микроорганизмов происходит выделение гемолизинов — веществ, разрушающих эндотелий капилляров и вызывающий ишемию в тканях кишечника).
Факторы патогенности шигелл (механизм приспособления бактерий):
- адгезия (прикрепление к слизистой оболочке кишечника);
- инвазия (проникновение в эпителиальные клетки слизистой оболочки толстого кишечника);
- токсинообразование;
- внутриклеточное размножение.
Тинкториальные свойства (особенности микроорганизмов при окрашивании): быстро изменяют чувствительность к антибактериальным препаратам. Характерна высокая выживаемость во внешней среде (в воде, почве и пище при комнатной температуре сохраняются до 14 дней, в канализационных стоках — до 30 дней, при благоприятных условиях могут быть жизнеспособны до 4 месяцев). Способны к размножению в пищевых продуктах. При воздействии УФО (ультрафиолетового облучения) погибают за 10 минут, в 1% феноле — за 30 минут, при кипячении — мгновенно.
Интересная особенность: чем выше ферментативная активность возбудителя дизентерии, тем ниже вирулентность (минимальная доза возбудителя, способная заразить человека) и наоборот. [3] [6]
Эпидемиология
Антропоноз (повсеместное распространение).
Источник инфекции — человек (больной, носитель и лица с субклинической формой заболевания).
Минимальная инфицирующая доза для бактерии Григорьева-Шига — 10 микробных тел в 1 грамме вещества, для Флекснера — 10 2 бактерий, для Зонне — от 10 7 .
Длительное время в РФ превалировали случаи заражения, вызванные шигеллой Флекснера 2а, однако в настоящее время ввиду широкого развития туризма длительного преобладания какой-либо формы нет.
Механизм передачи — фекально-оральный (пищевой, водный, контактно-бытовой), из них преимущественно:
- Григорьева-Шига (контактно-бытовой путь);
- Зонне (с молоком и молочными продуктами);
- Флекснера (водный путь);
- Дизентериа (пищевой путь).
Наибольшую опасность представляют работники питания и водоснабжения. Больные заразны с начала болезни (конца инкубационного периода) и до трёх недель болезни.
Иммунитет непродолжителен и моноспецифичен (вырабатывается только к одному серотипу, который вызвал заболевание). [1] [4] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дизентерии
Инкубационный период — от 1 до 7 дней.
Начало заболевания острое (развитие основных синдромов наблюдается в первые сутки заболевания), характерна лихорадка постоянного типа.
Дизентерия представляет собой инфекционное заболевание, вызываемое бактериями рода Shigella. Основные проявления шигеллёза (другое название дизентерии) связаны с выработкой бактериями токсинов и поражением желудочно-кишечного тракта, особенно – нижних отделов толстого кишечника: боли в животе, частые позывы на стул, скудное количество кала с примесями крови и слизи.
Шигеллёз преимущественно носит летне-осенний характер, однако в странах с влажным тропическим климатом (Африка, Азия, Южная Америка) встречается в течение всего года. Больной человек заразен для окружающих, также для шигеллёза характерно бактерионосительство (человек не болеет, но может заражать окружающих благодаря размножению шигелл в его кишечнике). Считается, что для заражения человека достаточно всего 100 шигелл, а наиболее чувствительны к дизентерийным бактериям люди со второй группой крови и отрицательным резус-фактором.

Дизентерия известна со времён Гиппократа, который, однако, называл этим термином любое заболевание с поражением кишечника и кровавым калом. В XIX веке Видалем и Шантемилем были впервые выделены бактерии, вызывающие дизентерию, а позже подробно описаны учёными Григорьевым (Россия) и Шигой (Япония).
Следует знать, что болезнь может протекать в форме острой инфекции, а также принимать субклиническое и хроническое течение и вызывать бактерионосительство.

Возбудителем инфекции являются бактерии рода Shigella (дизентерийная палочка), в настоящее время известно около 40 видов. Шигеллы проникают в организм через желудочно-кишечный тракт, причём во время нахождения в желудке могут погибать, выделяя при этом эндотоксин (составляющую своей клеточной стенки).
Находиться в желудке возбудители могут часами и даже сутками. Далее шигеллы попадают в тонкий кишечник, вызывают воспаление тонкой кишки, разрушая клетки кишечника, нарушают с помощью вырабатываемого ими экзотоксина всасывание и вызывают выход жидкости из крови в просвет кишечника.
В толстом кишечнике также происходит поражение клеток кишечника, однако более массивное, чем в тонком кишечнике, при этом шигеллы могут проникать и в кровеносные сосуды, вызывая нарушения свёртывания крови как в местном масштабе (в сосудах кишечника и его оболочки), так и в отдалённом (сосуды лёгких и головного мозга). Возникают нарушения микроциркуляции крови, что ведёт к некротическим изменениям (омертвлению) в слизистой толстой кишки.
Шигеллёзный эндотоксин вызывает сильную интоксикацию организма при попадании в кровоток, в очень тяжёлых случаях может наблюдаться так называемая бактериемия (выход шигелл в кровь и распространение по организму). Также возбудитель дизентерии способен вызывать поражение нервных волокон кишечника (так называемый нейротоксин с описанным действием выделяет только шигелла Григорьева-Шиги, при этом возникает паралич кишечной мускулатуры).
Возбудители дизентерии устойчивы в окружающей среде, сохраняя свою жизнеспособность от 1 до 4 месяцев при подходящих условиях (наиболее часто обнаруживаются в молоке, сметане, фарше, салатах, компотах, особенно шигелла Зонне). Шигеллы практически моментально погибают при кипячении, в течение 15 – 20 минут при воздействии ультрафиолета, в желудочном соке и при действии хлорсодержащих дезинфицирующих средств – погибают в течение 10 минут.
Иммунитет после перенесённой болезни сохраняется до полугода, следовательно, возможно повторное заболевание дизентерией. Создана антидизентерийная вакцина, которая позволяет осуществлять профилактику заражения шигеллой Зонне, но не обеспечивает иммунитета против остальных видов. Однако следует знать, что шигелла Зонне вызывает самый опасный вариант развития дизентерии – так называемый гастроэнтероколит, то есть поражение пищеварительного тракта от желудка до прямой кишки.
Такое течение заболевания очень часто приводит к осложнениям и летальному исходу, а наиболее распространённым способом попадания шигеллы Зонне в организм является употребление сметаны, творога и других некачественных кисломолочных продуктов, при этом доказано, что данный вид возбудителей дизентерии сохраняется во внешней среде гораздо лучше, чем другие.
Признаки дизентерии
Дизентерия, как и любая инфекционная болезнь, имеет период, называемый инкубационный, необходимый для проникновения бактерии в клетки кишечника, выработки токсина и начала клинических проявлений. Чаще всего инкубационный период при шигеллёзе занимает 2 – 3 дня, но может сокращаться до 2 – 12 часов.
Шигеллёз начинается остро, то есть симптомы дизентерии возникают на фоне удовлетворительного самочувствия, и чаще всего протекает в так называемом колитическом варианте (с преимущественным поражением толстого кишечника). Острая дизентерия может протекать как в клинически манифестном (с проявлениями), так и в субклиническом варианте.
Дизентерия – симптомы у взрослых таковы.

У детей дизентерия может начинаться с обильного стула, ввиду этого быстро наступает обезвоживание. Ребёнок, особенно младшего возраста, становится вялым, сонливым, теряет аппетит, жалуется на боли в животе, тошноту, рвоту. Грудные дети проявляют беспокойство, плохо берут грудь, часто срыгивают.
Субклиническое течение острой дизентерии означает, что проявлений заболевания у человека нет, но шигеллы выделяются из фекалий, в крови нарастает количество (титр) защитных белков-антител. Этот вариант течения острого шигеллёза наиболее опасен в плане заражения окружающих, особенно если больной человек работает в детском коллективе, либо на пищевом производстве.
Для хронической дизентерии, в отличие от острой, характерны, в основном, изменения в слизистой оболочке желудочно-кишечного тракта и прогрессирующие нарушения функционального характера, с улучшениями и ухудшениями самочувствия (так называемое рецидивное течение).
Существует и прогрессирующее (непрерывное) течение хронической дизентерии, когда симптомы усугубляются со временем (боли в животе, кровь и гной в стуле, лихорадка). Диагноз хронической дизентерии обычно правомочен в случае наличия клинических проявлений в течение трёх и более месяцев.

Когда это не дизентерия?
Консультация врача при подозрении на дизентерию обязательна. Это заболевание может копировать огромное число патологий, впрочем, как и наоборот. Нижеперечисленные болезни наглядно демонстрируют, что человеку, не связанному с медициной, практически невозможно самостоятельно разобраться со своими клиническими проявлениями. Описанные симптомы помогут насторожиться заболевшему человеку и обратить внимание врача на тревожные признаки.
- Инфекционные заболевания. Если при развитии болезни наблюдаются тошнота, рвота, боли в области пупка, эпигастрия, жидкий стул прогрессивно нарастает по количеству, имеет вид ряски или болотной тины, зловонный, но без следов крови и обилия слизи. При появлении расстройств желудка и кишечника через несколько часов от употребления пищи, групповых отравлениях, пенистом стуле с кусочками непереваренной пищи, рвотой и тошнотой, самостоятельно закончившимися через несколько часов. Если заболевший человек работает на овощебазах, либо употребляет в пищу продукты, хранящиеся в условиях холодильника и под пищевой плёнкой. При известном факте поездок в экзотические страны с высокой паразитарной заболеваемостью, вследствие длительного приёма антибиотиков перед появлением симптомов болезни.
- Хирургическая патология. Появление крови в кале вкупе с высокой лихорадкой и болями в животе могут быть признаком катастрофы в брюшной полости (воспаление аппендикса, непроходимость кишечника (так называемая инвагинация), кровотечение в желудочно-кишечном тракте по различным причинам, воспаление брюшины вследствие гнойных процессов в органах), внематочной беременности, воспалением органов малого таза (яичников, матки, труб). Следует уточнять наличие онкологической патологии среди кровных родственников, особенно рака прямой кишки.
- Отравления. Если возможно употребление спиртосодержащих напитков и суррогатов алкоголя, а также ядовитых грибов (бледная поганка), лекарственных средств (с суицидальными намерениями, либо по ошибке);
- Терапевтическая патология. Дизентерию, как ни странно, может копировать множество общеизвестных патологий, не связанных с инфекционными агентами. Например, следует знать, что инфаркт миокарда иногда может начинаться с болей в области эпигастрия, тошноты, рвоты и жидкого стула. Существуют некоторые заболевания, связанные с аутоиммунными (когда организм вырабатывает защитные антитела на свои собственные клетки) поражениями кишечника (например, болезнь Крона). Следует уточнить про сахарный диабет у кровных родственников или самого пациента, а также уточнить про хронические патологии почек, особенно – про почечную недостаточность.

Первая помощь при подозрении на дизентерию
При малейшем подозрении на дизентерию следует незамедлительно обратиться к врачу.
Необходимый минимум, который следует сделать до прибытия квалифицированных специалистов, таков.
- Промывание желудка. Промывание необходимо для быстрейшего удаления возбудителя и токсинов из организма. В домашних условиях достаточно 5 – 6 раз, производится путём быстрого проглатывания трёх-пяти стаканов кипячёной воды с последующим нажатием на корень языка.
- Восстановление потерь воды. Или так называемая регидратация, цель которой – возмещение продолжающихся потерь жидкости и жизненно важных электролитов. При дизентерии актуально в случаях заболевания ребёнка, либо при многократной рвоте и признаках обезвоживания (сухости кожи, слизистых, осиплости голоса, тянущих болей в мышцах, судорогах, уменьшения количества мочи). Можно применять растворы, содержащие электролиты (например, Регидрон, Глюкосолан, Оралит, Гастролит), при невозможности их применения – кипячёную тёплую воду с растворённым сахаром (8 ложек) и солью (1 ложка), также можно добавить немного лимонного сока.
- Снижение температуры тела. В домашних условиях можно давать больному обильное питьё (как сказано выше), а также жаропонижающие средства (лучше – содержащие только парацетамол). Следует создать комфортную температуру в помещении, избегать избыточного укутывания больного.
- Сорбенты. Играют важную роль в выведении возбудителя и токсинов, поскольку имеют свойство фиксировать их на своей поверхности. Рекомендовано применение порошков (типа Полисорб, Смекта, Неосмектин), капсул и таблеток (типа активированного угля, Полифепам, Энтерофурил, Фильтрум-СТИ).
- Питание. При дизентерии заболевшему рекомендовано дробное и частое питание небольшими порциями. Желательно употреблять пищу комнатной температуры, не горячую и не холодную, чтобы не возникало травматических изменений в слизистой желудочно-кишечного тракта. Рекомендуется отварные рыба и нежирное мясо, некрепкие бульоны, сухари и сушки, макароны, зелёный чай. Строго запрещены молоко, газированные напитки, алкоголь, пряности, солёные, жареные и жирные блюда, свежие овощи и фрукты, маринады, шоколад и выпечка. Разрешается давать больному шигеллёзом отвары коры дуба и ромашки аптечной с целью местного противовоспалительного действия.
- Предотвращение заражения других людей. Осуществлять уход за больным необходимо в перчатках. Следует обеспечить отдельные ёмкости для испражнений и при выливании добавлять любое дезинфицирующее вещество (лучше хлорсодержащее), затем обдавать кипятком, обязательно нужно выделить больному человеку отдельные вещи и приборы для питья и еды.
Если имеются подозрения, что заболевание вызвал определённый продукт питания, его необходимо сохранить и передать медицинским работникам.

Диагностика и лечение
При подозрении на дизентерию у заболевшего человека необходимо обратиться за медицинской помощью. После врачебной оценки состояния пациента решается вопрос о необходимости госпитализации. Диагностика дизентерии основывается на обнаружении возбудителей в посевах испражнений и промывных вод желудка.
Также проводится серологическая диагностика (выявление специфических защитных белков-антител против шигелл в крови), исследование кала (копрограмма) и, при необходимости, инструментальное исследование прямой кишки (ректороманоскопия). Лечение дизентерии проводится согласно клиническим рекомендациям, чаще всего с применением антибактериальных средств (например, Ципрофлоксацин, Альфа-Нормикс, Цефтриаксон и другие) и бактериофагов (Бактериофаг дизентерийный поливалентный). Бактериофаги представляют собой вирусы, имеющие активность в отношении определённого вида бактерий, в конкретном случае – шигелл.
Большое значение имеет диета, поскольку при употреблении нерекомендованной пищи возникает дополнительная травматизация слизистой оболочки кишечника, и увеличивается риск кровотечения, перфорации и гнойных осложнений. Полное восстановление слизистой оболочки кишечника происходит не ранее, чем через 1 – 1,5 месяца после клинического выздоровления.

Профилактика
Прогноз при шигеллёзе чаще всего благоприятный, наиболее тяжело заболевание протекает у детей, пожилых людей, лиц с тяжёлыми соматическими патологиями (сахарный диабет, ожирение, сердечная, лёгочная патология), также среди истощённых людей.
Осложнениями шигёллеза считаются инфекционно-токсический шок (критическое состояние, связанное с избытком в крови бактерий и токсинов), инфекционно-токсическая энцефалопатия (из-за нарастающей интоксикации происходит поражение головного мозга), перфорация (продырявливание) кишечника, перитонит (воспаление брюшины, то есть своеобразной оболочки, покрывающей органы брюшной полости), выпадение слизистой оболочки прямой кишки, парапроктит (гнойное воспаление клетчатки вокруг прямой кишки), пневмония (воспаление лёгких), тромбоз сосудов брыжейки кишки и анальные трещины.
Также дизентерия может вызывать осложнения, связанные с лечебными манипуляциями: внутривенными инъекциями, удалением мочи с помощью катетеров, нахождением на искусственной вентиляции лёгких, и тому подобное. Эти осложнения могут утяжелять состояние больного, и даже приводить к смерти.
Наиболее эффективные меры профилактики представлены ниже.
Плановые
Строгий контроль над производственными процессами в пищевой промышленности, своевременное обнаружение и лечение больных шигеллёзом, бактерионосителей. Контроль над системами водоснабжения и водоотведения, предотвращение попадания канализационных вод в водоёмы, используемые для купания и питья. Санитарно-просветительная работа с населением, соблюдение правил личной и гигиены питания, борьба с мухами, отказ от приобретения фруктов, овощей, ягод и кисломолочной продукции, не прошедших санитарной контроль.

Для лиц, работающих в пищевой промышленности, медицинских работников, солдат срочной службы, военных, работающих по контракту, выезжающих за рубеж в страны с высоким уровнем заболеваемости шигеллёзом, рекомендована плановая вакцинация.
Экстренные
Лица, находившиеся в контакте с больным дизентерией, подлежат медицинскому наблюдению (карантину) в течение 7 дней, проходят обследование, при необходимости – лечение. Рекомендован профилактический приём дизентерийных бактериофагов. Считается, что приём антибактериальных средств при отрицательных результатах трёхкратного посева испражнений контактным лицам не нужен.
При выявлении больных в субклинической форме, а также бактерионосителей производится их санация (лечение). Карантин по дизентерии вводится при выявлении двух и более случаев шигеллёза в организованном коллективе (детский сад, школа и тому подобные), новых случаев заболевших в организованном коллективе в течение 7 дней после выявленного случая дизентерии, а также в случае заболевания шигеллёзом двух и более лиц, не связанных бытовыми и рабочими отношениями, но проживающих в одном населённом пункте.

Заключение
При всех современных способах профилактики инфекционных болезней можно по пальцам пересчитать те, от которых Земля избавлена. Дизентерия, служившая причиной смерти тысячелетия назад, нередко и в наше время имеет летальные исходы.
Дело, вероятнее всего, в том, что человеку не свойственно думать о плохом, и, даже если болезнь на слуху, желания узнать способы эффективного противодействия ей не возникает. За подобную легкомысленность часто приходится жестоко расплачиваться малоприятными телесными страданиями, потерянными возможностями и сорванными планами, нередко осложнениями и даже самой жизнью.
Профилактика дизентерии проста и известна всем с детства: мытьё рук, кипячёная вода для питья и никаких фруктов, ягод и овощей с земли и даже, желательно, с куста. Разрешать себе и близким ради экономии нескольких минут получить возможность длительного и неприятного заболевания – самое недальновидное решение для взрослого, современного и думающего человека.

Наташа 05.01.2019 в 12:57
Дизентерия – жестокое заболевание, болела сестра в детстве. Впервые узнаю о существовании вакцины против дизентерии. Ее обязательно или по желанию делают медикам и работникам общепита?
Болезнь достаточно распространенная. Но при тщательном соблюдении минимальной личной гигиены ее можно избежать. Если все же начались ее проявления, то сейчас существует много эффективных средств на основе антибиотиков.
С таким диагнозом раньше госпитализировали. Сейчас можно амбулаторно лечиться? Сестра в детстве тяжело перенесла дизентерию, было даже выпадение кишки. Я предпочитаю не лечить самостоятельно такие болезни, только врачи.
Дизентерия — инфекционное заболевание, возбудителем которого является бактерия рода шигелл. Разновидность Shigella dysenteriae вызывает поражение дистального отдела толстой кишки. Восприимчивость к этой бактерии высока у любого пола и в любом возрасте, но чаще всего она поражает детей.

Особенности возбудителя заболевания
Шигелла дизентерии — грамотрицательная неподвижная бактерия, которая отличается повышенной устойчивостью к внешним условиям. Она распространена во всем мире. Бактерия может в течение длительного времени сохраняться в молоке и молочных продуктах, на поверхности фруктов и овощей. Некоторое время бактерия способна существовать в почве, открытых водоемах, выгребных ямах. Шигелла сразу же гибнет при кипячении, при нагреве до +60 градусов погибает в течение 10 минут.
Заражение шигеллами происходит через рот. Большая часть этих бактерий при попадании в желудок погибает из-за действия кислоты желудочного сока. В результате происходит выделение бактериальных токсических веществ — эндотоксинов, которые всасываются в кишечнике и разносятся вместе с кровью, оказывая токсическое воздействие на организм.
Некоторые шигеллы выживают и достигают ободочной кишки. Там они размножаются и вызывают острый воспалительный процесс, который может стать причиной образования язв.
Причины дизентерии
Чаще всего дизентерийная бактерия распространяется такими путями:
- пищевым;
- водным;
- контактно-бытовым.
В теплое время года продукты питания загрязняются мухами, которые могут переносить микроскопические частицы фекалий с содержанием шигелл. Бактерии быстро распространяются в пище при комнатной температуре. Особенно опасны в этом отношении молоко, молочные продукты, рыба и мясо, компоты и кисели из фруктов.
Возможно заражение шигеллами в воде, где они сохраняют жизнеспособность до 3 недель. Питье сырой воды и купание в открытых загрязненных водоемах может привести к развитию дизентерии.
Возбудитель этого инфекционного заболевания отличается повышенной заразностью и способностью вырабатывать мощный экзотоксин, который способен поражать одновременно кишечник и нервные ткани организма.
Разновидности заболевания в зависимости от особенностей течения
Дизентерия проявляется в разных формах, в зависимости от степени тяжести. Различают такие виды заболевания:
- Стертое. Симптоматика заражения шигеллами отсутствует или выражена минимально. Стертая форма относится к нетипичным.
- Субклиническое. Выраженных проявлений заболевания нет, при посеве кала на питательные среды выделяют шигеллы.
- Затяжное. У пациента наблюдаются выраженные симптомы, характерные для дизентерии. При легком течении шигеллы выделяются более двух недель, при тяжелом — более трех.
- Хроническое рецидивирующее. В течении заболевания выделяются периоды улучшения и обострений, сменяющие друг друга. Состояние пациента относительно удовлетворительное.
- Хроническое непрерывное. Улучшений в состоянии нет, заболевание постоянно прогрессирует. Состояние больного ухудшается.
В некоторых случаях дизентерия никак себя не проявляет, хотя человек является носителем бактерии. Форма бактерионосительства выявляется случайно.
Симптомы
Клиническая картина шигеллеза проявляется спустя 1-4 дня: именно столько длится инкубационный период при таком заболевании. Если дизентерия протекает в типичной форме, то симптомы следующие:
- резкое повышение температуры;
- озноб или чувство жара;
- сильная головная боль;
- тошнота и рвота;
- приступы режущей боли в нижней или левой части живота;
- частая диарея (до 10 раз в сутки);
- болезненные позывы к дефекации.

Каловые массы при дизентерии быстро становятся скудными. В них просматриваются включения слизи и крови, иногда — гноя.
Из-за частых испражнений происходит обезвоживание.
Если дизентерия протекает в тяжелой форме, то температура повышается до 40 градусов. Частота дефекации достигает 20 раз в сутки, при этом вместо каловых масс выделяется только слизь.
Крайне тяжелая степень дизентерии наблюдается редко, но способна стать причиной летального исхода. Температура тела поднимается до максимальных показателей (41 градус и выше), интоксикация ярко выражена, наблюдается сильнейшее обезвоживание.
Диагностика
Для выявления заболевания проводят бактериологический посев кала. Также назначают:
- общеклинический и биохимический анализ крови;
- общеклинический анализ мочи;
- ректороманоскопию;
- копрограмму.
Дизентерию необходимо дифференцировать от острых кишечных инфекций, вызванных ротавирусами, сальмонеллами, аденовирусами и другими возбудителями. Также это заболевание важно отличать от бактериальных пищевых отравлений, острого аппендицита, болезни Крона.
Лечение
Если шигеллез протекает в легкой форме, лечение проводится дома. Стационарное лечение показано при дизентерии средней и тяжелой степени, а также в случае осложнений, вызванных инфекцией. Госпитализация требуется детям, потому что у них это инфекционное заболевание протекает в тяжелой форме.
Для борьбы с бактерией назначают антибиотики. При развитии дисбактериоза дополнительно назначают пробиотик. Для устранения последствий обезвоживания проводят регидратационную терапию. Для ускорения процесса выведения токсинов назначают соответствующие препараты.

На период лечения назначают щадящий режим питания. Из рациона нужно исключить все продукты, раздражающие кишечник: жирное, копченое, острое, консервированное. Не рекомендуется употреблять сырые овощи и фрукты, а также молоко.
При своевременно начатом лечении прогноз дизентерии благоприятный.
Профилактика
Для того, чтобы минимизировать риск заражения шигеллами, нужно соблюдать такие меры профилактики:
Диарею от эпизодического поноса отличает суточная частота опорожнения кишечника. При диарее жидкий стул, который возникает приступообразно, наблюдается чаще трех раз в день, объем фекалий более 200 мл. При этом содержание воды в каловых массах увеличивается с 50-80% до 95%.
Диарея — признак различных инфекционных патологий, заболеваний органов пищеварительной системы. Без правильного своевременного лечения на фоне патологии развивается обезвоживание и другие опасные осложнения.

Виды диареи
Острая форма — жидкий стул наблюдается до двух недель. Диарея возникает при отравлении, пищевой аллергии, непереносимости некоторых продуктов или лекарственных препаратов, при некоторых вирусных и бактериальных инфекций.
Хроническая диарея длится более месяца. Расстройство стула связано с антибактериальной терапией, длительным приемом слабительных средств, заболеваниями желудочно-кишечного тракта.
- секреторная — в сутки выделяется более 1 л водянистого стула;
- осмолярная — обильный стул, в каловых массах много частиц полупереваренной пищи;
- гипокинетическая — стул жидкий или кашицеобразный, но не обильный;
- экссудативная — жидкий необильный стул, в испражнениях присутствует кровь или слизь.
Для постановки первичного диагноза значение имеет цвет, запах, консистенция кала, наличие примесей. Водянистый стул с зеленоватым оттенком — признак кишечных инфекций. Светлый кал, похожий на глину, свидетельствует о поражении начальных отделов тонкого кишечника. Желтый понос возникает при усиленной перистальтике кишечника. Белый жидкий стул — симптом сдавливания желчных протоков камнями или новообразованиями.
Наличие крови — симптом внутренних кровотечений. Примеси слизи, частицы непереваренной пищи — аллергические реакции, нарушение процесса пищеварения.

Причины диареи
Жидкий стул — это только один из признаков патологических состояний. Чаще всего диарея сочетается с болью и спазмами в животе, повышенной температурой тела, тошнотой и рвотой, приступами головокружения, метеоризмом.
Основные причины диареи — пищевая аллергия, непереносимость лактозы, кишечные, вирусные и бактериальные инфекции, стрессы и эмоциональные срывы.
Продолжительный жидкий стул возникает и при следующих заболеваниях:
- муковисцидоз;
- панкреатит;
- гастрит с пониженной кислотностью;
- онкологические патологии;
- ишемия тонкой и толстой кишки;
- надпочечниковая недостаточность;
- дисбактериоз;
- сахарный диабет;
- гипертиреоз;
- гепатит, цирроз печени, механическая желтуха;
- воспаление аппендикса;
- нарушение процесса обмена в почках;
- гиповитаминоз;
- оперативные вмешательства на желудке или желчном пузыре.

Диарея у детей и беременных
Для грудничков, которые находятся на грудном вскармливании жидкий или пастообразный стул с кислым запахом — нормальное явление. Физиологическая норма опорожнения кишечника для новорожденных — 7-8 раз в сутки.
У детей диарея часто возникает при заражении паразитами, ротавирусной, энтеровирусной, норовирусной инфекции. Стул жидкий с примесями слизи, дефекация до 20 раз в сутки.
Длительная и частая диарея возникает у детей, которые страдают целиакией, дисахаридазной недостаточностью. Состояние ухудшается после приема провоцирующих продуктов. Кал жидкий или в виде кашицы, зловонный, с кусочками непереваренной пищи.
У детей признаки острого аппендицита схожи с пищевой токсикоинфекцией. Наблюдается многократный жидкий стул без примесей, ребенок отказывается от еды, рвота чаще всего однократная. Беспокоит сильная боль в животе, повышается температура, язык покрыт белым налетом..
Кратковременный жидкий стул у ребенка может быть вызван погрешностями в питании — употребление в большом количестве сладостей, вредной пищи. У грудничков расстройство стула возникает при введении прикорма, переходе на другую смесь.
Диарея при беременности может быть вызвана изменением рациона и пищевых привычек, приемом витаминов для беременных. Основная причина — изменение гормонального фона, что приводит к ускорению перистальтики. Жидкий стул преимущественно наблюдается в первые недели гестации и в третьем триместре.

При каких симптомах необходимо срочно обратиться к врачу
Продолжительный жидкий стул — весомый повод для консультации с врачом. Самолечение часто приводит к развитию опасных осложнений, заболевания переходят в хроническую форму.
Обязательно нужно обратиться к терапевту или гастроэнтерологу, если диарея длится более двух дней, самочувствие не улучшается.
Одно из осложнений диареи — обезвоживание. Это опасное состояние, особенно для детей.
- сильная усталость;
- сухие слизистые оболочки;
- учащенный пульс;
- головная боль;
- проблемы с памятью, концентрацией внимания;
- сухость во рту, потрескавшиеся губы;
- уменьшение количества мочеиспусканий и объема суточной мочи;
- у грудничков западает родничок.
Незамедлительная медицинская помощь необходима, если при диарее стул черный или кровянистый, присутствуют примеси гноя, температура поднимается выше 39 градусов, беспокоит сильная режущая боль в животе, рвота зеленая или желтая.

Диагностика
Выявление причин жидкого стула начинается с осмотра, пальпации живота, сбора анамнеза.
Основные методы диагностики:
- общий анализ крови — показывает наличие воспалительного, инфекционного процесса, анемии;
- биохимический анализ крови для оценки состояния печени, поджелудочной железы;
- копрограмма;
- анализ кала на скрытую кровь, яйца паразитов;
- бакпосев кала;
- ПЦР для выявления типа возбудителя инфекционных и паразитарных инфекций;
- аллергопробы;
- колоноскопия для выявления признаков болезней кишечника;
- ректороманоскопия — оценка состояния прямой кишки и нижнего отдела толстой кишки;
- УЗИ органов брюшной полости;
- рентгенография ЖКТ;
- КТ брюшной полости и забрюшинного пространства.
Лечение
До осмотра врача, чтобы облегчить состояние, снизить риск развития осложнений можно принять сорбент. Препараты связывают и выводят из организма токсичные вещества.
Основные группы препаратов для лечения диареи:
- регидратационные растворы для восстановления водно-электролитного баланса;
- инфузионная терапия при сильном обезвоживании, шоковом состоянии;
- препараты с цинком — ускоряют процесс выздоровления на 25%, на треть уменьшают количество каловых масс;
- противомикробные средства назначают при лечении бактериальной диареи;
- противорвотные, противодиарейные препараты;
- пробиотики, пребиотики — восстанавливают баланс кишечной микрофлоры;
- средства для замедления перистальтики кишечника;
- витаминно-минеральные комплексы.

Диета при диарее
При лечении диареи, которая возникла из-за отравления, погрешностей в питании, нарушений в работе ЖКТ, обязательно назначают диету. Это поможет быстрее избавиться от неприятных симптомов, предотвратить развитие дисфункций кишечника.
Основные правила диеты при жидком стуле:
- употреблять измельченную отварную пищу, чтобы снизить нагрузку на органы пищеварительной системы;
- в первые 2-3 дня есть только жидкую пищу;
- придерживаться дробного питания, прием пищи 5-6 раз в день небольшими порциями;
- выпивать в сутки не менее 2 л чистой воды, воды с высоким содержанием электролитов, кокосовой воды;
- восполнить дефицит жидкости помогут прозрачные бульоны из овощей или нежирного диетического мяса.
Полезные продукты при диарее — бананы, рис, яблоки, тосты, гречка, овсянка. При жидком стуле можно есть сухари или вчерашний пшеничный хлеб, нежирное мясо и рыбу, яйца всмятку или в виде омлета.
К запрещенным продуктам относят молоко, жареную, жирную, острую пищу, обработанные пищевые продукты с добавками, сладости, особенно с кремом. Нельзя употреблять жирное мясо, рыбу, овощи в сыром виде, ревень, лук и чеснок, бобовые овощи и грибы, цитрусовые плоды, виноград, кислые ягоды. Категорически противопоказаны газированные и спиртные напитки, кофе, искусственные подсластители.
Читайте также:

